Раневая инфекция у коров
Обновлено: 23.04.2024
Злокачественный отек. Гнилостная инфекция в ветеринарии
Наблюдается у животных всех видов, но более часто у овец после стрижки и других ранений, а у баранов, особенно старых, и после кастрации открытым способом. Возбудитель злокачественного отека — Vibrion septique в ассоциации с Cl. oedematicus. Имеются данные, что кроме этих микробов в развитии болезни участвуют Cl. perfringens и даже Cl. histolyticus. В раневом содержимом может обнаруживаться непатогенный анаэроб В. sporogenus, способствующий гнилостному распаду омертвевших тканей.
Через несколько часов или 1—2 сут после повреждений кожи, кастрации и других операций; проведенных без соблюдения асептики и антисептики и с закрытием раны глухим швом, возникает подкожный быстро прогрессирующий отек. Вначале он теплый и умеренно болезненный, по мере же развития становится холодным и слабо крепитирующим при пальпации. Отек достигает больших размеров. Из раны вытекает сукровицеподобная жидкость без запаха и пузырьков газа. В экссудате всегда обнаруживают большое количество Vibrionseptique.
Местные явления сопровождаются высокой общей температурой, резким угнетением. Ухудшение прогрессирует по мере развития отека, и животные погибают в течение 1—2 сут, если не принять срочных мер лечения.
Гнилостная инфекция в ветеринарии. Развивается под влиянием факультативных анаэробов В. coli, В. putrificus, В. proteus vulgaris и других, нередко находящихся в ассоциации со стрептококками и стафилококками. Эта инфекция характеризуется гнилостным распадом тканей с образованием геморрагического, зловонного экссудата, называемого ихором. Вначале он имеет серо-кровянистый цвет, а затем приобретает цвет мясных помоев.
При анаэробной инфекции лечение должно быть комплексным, с учетом биологических особенностей анаэробных микробов, их ассоциаций, патогенеза и форм проявления болезни. Оно должно включать прежде всего хирургические и специфические лечебные мероприятия в сочетании с осмо-оксигено- и патогенетической терапией. Главное при этом состоит в том, чтобы все лечебные меры были применены возможно раньше, по возможности до клинического проявления инфекции либо в самом начале ее. В таком случае создаются неблагоприятные условия для возбудителей, предупреждаются нервно-дистрофические и гангренозные процессы и не подавляются защитные силы организма.
Хирургическое лечение имеет большое профилактическое и лечебное значение, а в ряде случаев оказывается ведущим. При свежих глубоких ранах с большой зоной повреждения мышечной ткани, с почвенно-навозным загрязнением совершенно необходима хирургическая обработка. Животных с признаками анаэробной инфекции изолируют и проводят лечебные процедуры в отдельном помещении, не связанном со стационаром, перевязочной или общим манежем, где ведется прием больных животных. Резиновую обувь, перчатки, хирургическое белье, инструментарий тщательно моют и стерилизуют. Помещения и оборудование, где обрабатывают и содержат животных, подвергают дезинфекции. Перевязочный материал, веревки, загрязненные экссудатом, сжигают.
Лечение животных при анаэробной инфекции осуществляют после обработки животных, свободных от этой инфекции. Перед началом операции осуществляют новокаин-антибиотиковую инфильтрацию по периферии зоны отека.
Газовый абсцесс вскрывают широким разрезом, иссекают мертвые ткани, ликвидируют ниши, карманы и применяют горячие (40 °С) гипертонические растворы средних солей с перекисью водорода, калия перманганатом либо с хлорамином.
Зашитые раны с признаками развивающейся анаэробной инфекции (отеки с крепитацией, выделение газа и пр.) немедленно вскрывают, производят дополнительные рассечения, делают контрапертуры, иссекают мертвые ткани до появления кровотечения. До, во время и непосредственно после иссечения раны длительно (до 20 мин) орошают указанными выше растворами. В них целесообразно добавлять от 2 до 10 % скипидара. Промытые раны рыхло дренируют с раствором натрия хлорида 20 %; Hydrogenii peroxydati 3 % аа 100,0, 01. Terebenthini 10,0.
Вместо дренирования рану можно обильно припудривать сложными пудрами с антибиотиками (Acidi borici 6,0; Iodoformii 2,0; Penicillini 500 000 (1 000 000) ЕД. Наружное, для депонирования раны) либо другими подобными порошками.
Большого внимания заслуживают внутримышечные инъекции антибиотиков и оксигенотерапия. Кислород через иглу нагнетают из кислородной подушки в пограничные здоровые ткани и непосредственно в зону анаэробного очага.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Оспа коров (Variola vaccinia) — остро протекающая контагиозная болезнь вызываемая эпителиотропными ДНК-содержащими вирусами и характеризующаяся лихорадкой, развитием специфических экзантем (узелков, везикул, папул), преимущественно в области вымени и сосков, а также экзантем на слизистой оболочке рта, губ и носа (обычно у телят), а иногда и на других участках тела.
Этиология. Возбудители истинной коровьей оспы –Coworthopoxvirus и осповакцинации – Vaccina orthopoxvirus. Биологические свойства их различные, а морфологически они сходны. Химический состав вирусов очень сложен. В состав вириона входят углерод, азот, фосфор, медь, сера, углеводы, липиды, и другие вещества. Вирусы оспы коров и осповакцины находятся в эпителиальных клетках и струпах пораженных участков больных животных. Они очень сходны по антигенным и иммуногенным свойствам. Идентифицировать их можно по комплексному антигену, находящемуся в их наружной оболочке. Они сравнительно устойчивы в окружающей среде, особенно если они находятся в негниющих тканях при минусовой температуре или в высушенном (анабиотическом) состоянии. При 4°С вирус сохраняет жизнеспособность 18 месяцев, при 20°С-до 2 месяцев. Кипячение вируссодержащего материала 2-3 минуты инактивирует вирус. При 70°С он погибает за 5 минут, при 60°С-за 10, а при 55°С-за 20минут. От ультрафиолетового облучения он погибает через 4 часа и быстро разрушается под влиянием ультразвука. В 50%-ном растворе глицерина вирус сохраняется долго. В течение часа инактивируют вирус, находящийся в корках, 3%-ный раствор хлорамина и за 2 часа-5-ный раствор карболовой кислоты.
Эпизоотологические данные. К вирусам восприимчивы крупный рогатый скот всех возрастов, лошади, свиньи, верблюды, ослы, обезьяны, кролики, морские свинки и человек. Источником вирусов являются больные и вирусносители животные и человек, которые в окружающую среду выделяют вирус с истечениями из носа и рта, а также с отпадающими корочками с пораженных участков кожи. Оспа у коров протекает обычно, как энзоотия. Отмечена возможность передачи вируса кровососущими насекомыми, в организме которых он может сохраняться более 100дней. Переносчиками вируса могут быть мыши и крысы.
Основные пути проникновения вируса в организм коровы – через поврежденную кожу вымени (при доении) и слизистую оболочку рта и органов дыхания. При гиповитаминозе А вирус может проникать в организм коровы через неповрежденную кожу.
Патогенез. Вирус оспы проникает в организм коровы аэрогенным и алиментарным путями, при контакте больных животных со здоровыми, а также через зараженные предметы. Вне клетки вирусы неактивны. Проникшие в эпителиальные клетки вирусы подвергаются депротеинизации клеточными ферментами. Освободившиеся при этом нуклеопротеиды и нуклеиновые кислоты преодолевают энзиматическую активность клеток, после чего начинается репродукция вирусов оспы в эпителии кожи и слизистых оболочек. В участках нахождения вирусов развивается очаговое воспаление. В коже и слизистых оболочках возникают характерные для оспы изменения: сначала появляются очаговые покраснения — розеолы. Из которых через 1-3 дня формируются плотные возвышающиеся узелки-папулы. В дальнейшем папулы превращаются в везикулы и пустулы. Из кожи и слизистой оболочки органа вирусы проникают в регионарные лимфатические узлы, в кровь и внутренние органы. Период вирусемии продолжается не более 2-3 дней и характеризуется лихорадкой, угнетением, изменениями крови и кроветворных органов. В организме коровы оспенные вирусы, будучи антигенами, стимулируют иммунологические реакции. Противооспенные антитела образуются в селезенке и лимфатических узлах. При этом в регионарных к участкам формирования оспин лимфоузлах происходит пролиферация лимфобластов, имеющих антигенную информацию, и их трансформация в плазматические клетки. В результате иммунного ответа организма в лимфатических узлах и селезенке происходит увеличение количества плазмобластов, незрелых и зрелых плазматических клеток, продуцирующих специфические противооспенные антитела. Лимфатические узлы, увеличиваются в объеме, становятся сочными, покрасневшими.
Часть взрослого крупного рогатого скота обладает выраженной защитной клеточной реакцией и при отсутствии предрасполагающих факторов переносят оспу в легкой форме. В этом случае у коровы формируется небольшое количество папул. Эпителий папул подвергается под действием вируса частичному некрозу, гиперкератозу, паракератозу, высыхает, образуя корку. Папула уменьшается в объеме, струп отпадает, инфильтрат рассасывается, структура пораженной кожи быстро восстанавливается.
Снижение естественной резистентности организма, вызванной нарушением обмена веществ в результате неполноценного и несбалансированного кормления и других вредных факторов внешней среды снижают активность клеточных элементов, в том числе и клеток иммунной защиты, в связи с этим оспа протекает в более тяжелой форме. Оспу тяжело переносят и телята в силу того, что органы иммунной защиты у них еще не достигли функциональной и морфологической зрелости.
Оспенный процесс у коров может осложняться вторичными бактериальными процессами, которые нередко являются причиной развития специфического мастита у больных оспой коров, а у телят гастроэнтеритов и бронхопневмоний.
Клинические признаки. Течение и тяжесть оспы у коров зависит от путей проникновения вируса и степени его вирулентности, а также резистентности организма. Инкубационный период- 3-9 дней. Болезнь начинается продромальными явлениями: некоторым угнетением животного, вялостью, плохим аппетитом, снижением удоя, небольшим повышением температуры тела (на 0,5-1°) до 40-41°С. Болезнь протекает остро, подостро, реже хронически. У быков отмечают обычно латентное течение оспы. У коров на несколько опухшей коже вымени и сосков, а иногда головы, шеи, спины и бедер, а у быков на мошонке появляются красные пятна –розеолы, которые через 2-3 дня превращаются в плотные возвышающие узелки-папулы. Через 1-2 дня из них образуются везикулы, представляющие собой пузырьки, наполненные прозрачной лимфой, содержащей вирус. Последние нагнаиваются, превращаясь в круглые или продолговатые пустулы с красноватым ободком и углублением в центре. Количество пустул у больной коровы колеблется от 2 до 20 и более. Форма оспенных пузырьков на сосках овальная, на вымени — круглая. Максимальное развитие пустулы происходит на 10-12-й день, затем содержимое ее подсыхает, и образуется струп.
При болезни, вызванной вирусом оспы коров, отмечаем более глубокий некроз тканей, чем от вируса осповакцины, и оспины выглядят сравнительно более плоскими. В результате кровоизлияния оспины становятся синевато-черного цвета. Узелки, расположенные близко один от другого, сливаются, на их поверхности появляются трещины. Подкожная соединительная ткань под пустулами воспалена, твердая на ощупь. У больной коровы появляется беспокойство, она из-за болезненности вымени не подпускает доярку сдаивать молоко, стоит с широко расставленными тазовыми конечностями. При ходьбе больные коровы также отставляют их в стороны. У больной коровы развивается специфический оспенный мастит, при котором вымя становится при пальпации твердым, молокообразование и молокоотделение уменьшается или даже прекращается. Через 10-12 дней после начала заболевания на месте пустул образуются коричневатые корки. Оспины появляются постепенно, в течение нескольких дней, и созревают на протяжении 14-16 дней и дольше. При неосложненном течении оспенный процесс заканчивается через 20-28 дней, а при наслоение осложнений больные коровы выздоравливают только спустя 1,5-2 месяца. У телят при осложнении развиваются бронхопневмонии и гастроэнтериты.
Оспа у коров, вызванная вирусом осповакцины, протекает легче и менее продолжительно. Но нередко поражает всех дойных коров в стаде. Оспины появляются в местах первичного поражения и выглядят более выпуклыми, чем при вирусе оспы коров, так как патологический процесс охватывает сравнительно более поверхностные слои кожи.
Патологоанатомические изменения в зависимости от стадии оспенного процесса можно наблюдать в виде папул, везикул и пустул, покрытых коричневыми корками, которые локализуются преимущественно на вымени и сосках, но нередко в области головы, шеи, боковых поверхностях туловища, груди, бедер и др., а иногда рядом с ними могут быть фурункулы, абсцессы разных размеров и флегмоны; отторгнувшийся местами эпителий слизистой оболочки, а также эрозии и язвочки с диаметром до 12-15 мм. Регионарные лимфатические узлы несколько увеличены, их капсула напряжена, сосуды полнокровны.
У больных телят в слизистой оболочке рта и глотки обнаруживаем узелки и язвочки со слегка приподнятыми краями. Отмечаем кровоизлияния на серозных покровах, в легких могут быть очаги гепатизации и гангренозные участки. Печень глинистого цвета, селезенка иногда увеличена. Сердечная мышца дряблая. Регионарные к местам образования оспин лимфатические узлы увеличены, покрасневшие, на разрезе блестящие, сочные, окружающая их клетчатка отечна.
Патогистологические изменения. Типичные изменения при оспе развиваются в коже. На стадии розеолы регистрируем гиперемию, умеренную лимфоидно-гистоцитарную инфильтрацию в периваскулярных зонах дермы, эмиграцию полиморфно-ядерных нейтрофилов, набухание эпителиальных клеток эпидермиса. В папуле выявляем набухание и пролиферацию эпителиальных клеток, в результате чего эпидермис утолщен, в нем количество рядов клеток увеличено, появляются пальцевидные, древовидные и плоские выросты, внедрившиеся в дерму. В эпидермоцитах цитоплазматические включения тельца Гварниери- овальной, округлой, серповидной формы. При окрашивании по Романовскому-Гимзе, а также под электронным микроскопом в цитоплазме эпителиальных клеток выявляют вирионы оспы коров.
В эпидермисе отдельные эпителиальные клетки и группа клеток в состоянии вакуолинизации. Последние увеличены в объеме, цитоплазма прозрачная, ядро пикнотично и отодвинуто к периферии. Вакуолинизация сменяется ретикулирующей дегенерацией. В таких участках видны контуры оболочки эпителиальных клеток, ядро слабо воспринимает краски или лизировано.
Между эпителиальными клетками много полиморфноядерных лейкоцитов, лимфоцитов. В дерме экссудативная реакция выражается в виде гиперемии, стаза, повышения проницаемости сосудов, выхода плазмы крови из сосудов, эмиграции лейкоцитов. Коллагеновые волокна в подэпидермальной зоне набухшие, разъединены друг от друга, между ними располагается плазменная жидкость, нейтрофильные лейкоциты, макрофаги. Эпителиальные влагалища волосяных фолликулов утолщены, многие клетки в состоянии вакуольной дистрофии. Просветы некоторых фолликулов расширены, в них различное количество гнойных телец. Стержни волос отсутствуют.
Диагноз основан на анализе эпизоотологических, клинических, эпидемиологических данных, патологоанатомических изменений и результатов лабораторных исследований (вирусологических, гистологических и биопробы).
Для вирусологических исследований в ветлабораторию направляют содержимое папул или формирующихся везикул. Вируссодержащий материал культивируют на ХАО ЭК или культуре клеток; выделенный вирус индентифицируют. Для вирусоскопии готовят тонкий мазок с поверхности срезанной папулы, подсушивают его на воздухе и обрабатывают по Морозову серебрением.
В тех случаях, когда симптомы болезни у коров выражены неясно, ставят биопробу по методу Пауля на кроликах. Для этого после анестезии новокаином на роговице глаза кролика делают небольшие надрезы и наносят суспензию испытуемого материала. Если в нем был вирус осповакцины, то в скарифицированных участках роговицы через 2-3 дня появляются характерные пятна и точки, окруженные венчиком, хорошо видимые с помощью лупы.
При гистологическом исследовании в эпителии измененных участков роговицы находят цитоплазматические включения круглой, овальной, серповидной и ветеренообразной форм, величиной с ядро клетки или чуть меньше. Обнаружение элементарных частиц (вирионы) вируса в мазках и телец Гварниери подтверждает диагноз.
Дифференциальный диагноз. При постановке в хозяйстве первичного диагноза на оспу коров необходимо оспу отличать от ящура по эпизоотическому течению, образованию афт на слизистой оболочке языка, десен, щек, коже межкопытной щели, реже в области вымени (ящуром болеют овцы, козы) и кормовых сыпей.
Псевдооспа (паравакцина) коров протекает более медленно и доброкачественно. Узелки покрываются коричневой коркой и заживают без образования рубца. Под электронным микроскопом паравакцины имеют сигароовальную форму и своеобразную спиральную структуру.
Лечение. Больных животных изолируют, обеспечивают хорошим кормлением (если надо, — полужидким). У больных оспой коров необходимо ежедневно выдаивать молоко, в необходимых случаях прибегают к молочному катетеру. Лечение проводят с помощью антибиотиков, слабых антисептических и прижигающих язвы средств, размягчения кожных оспин жиром, мазью, глицерином. Полость носа промывают и орошают 2-3% раствором борной кислоты. В качестве прижигающих средств используют настойку йода, буровскую жидкость и 3% хлорамин. Для заживления оспенных поражений на вымени применяют мази: цинковую, борную, вазелиновую.
Иммунитет и специфическая профилактика.
После переболевания у коров пожизненно сохраняется тканево-гуморальный постинфекционный иммунитет. Для специфической профилактики применяют живую вирус-осповакцину.
Профилактика.
Для предупреждения возникновения оспы не допускается ввод (ввоз) в хозяйство крупного рогатого скота, а также кормов и инвентаря из хозяйств, неблагополучных по оспе коров. Всех поступающих из благополучных хозяйств животных в течение месяца карантинируют и проводят клинический осмотр. Животноводческие помещения, пастбища, места поения владельцы животных поддерживают в надлежащем ветеринарно-санитарном состоянии. Работников ферм иммунизированных против оспы, освобождают от работы связанной с уходом за животными сроком на 2 недели при нормальном течении прививочной реакции и до полного выздоровления при появлении осложнений. Все поголовье крупного рогатого скота в хозяйстве и населенных пунктах угрожаемой по оспе коров зоне вакцинируют живой вирус-осповакциной в соответствии с наставлением по ее применению.
Меры борьбы.
При установлении диагноза оспа у крупного рогатого скота хозяйство Постановлением Губернатора области объявляется неблагополучным по оспе крупного рогатого скота. О возникновении оспы извещается Роспотребнадзор.
В неблагополучном хозяйстве проводят специальные общесанитарные и ограничительные мероприятия, направленные на ликвидацию болезни.
Больных оспой животных изолируют, лечат, для ухода за ними закрепляют людей вакцинированных и ревакцинированных против натуральной оспы и соблюдающих правила личной гигиены.
Через каждые 5 дней после каждого случая выделения больного животного тщательно очищают и дезинфицируют помещения, используя для этого: 4%-ный горячий раствор гидроокиси натрия, 2% раствор формальдегида, 20%-ный раствор свежегашеной извести.
Навозную жижу обеззараживают хлорной известью, смешивая в соотношении 5:1.Навоз обеззараживают биотермическим способом или сжигают.
Молоко от больных и подозрительных в заражении коров после пастеризации скармливают молодняку в том же хозяйстве. Молочную посуду, молоковозы дезинфицируют 1%-ным раствором хлорамина или гипохлорита натрия.
Ограничения по оспе коров с хозяйства снимают через 21 день после полного выздоровления больных животных и проведения заключительной дезинфекции.
Злокачественный раневой газовый отёк коров (Oedema malignum) - под этим названием понимают спорадически встречающееся острое инфекционное заболевание крупного рогатого скота, овец, коз, свиней и лошадей, а в северных областях и оленей. Это заболевание свойственно также человеку и птицам.
Сведения о возбудителе . В настоящее время считают, что возбудителем злокачественного раневого газового отека является несколько микроорганизмов — анаэробов. Из них чаще всего Vibrion septique Pasteur(Bacillus oedematis maligni Koch, Clostridium oedematis maligni Bergey,Pararauschbrand bacillus) и реже - другие микробы. Эти микроорганизмы широко распространены в природе, споры их находят в обработанной почве, пыли, сеннойтрухе, кишечнике здоровых животных и в трупах животных, павших от злокачественного отека. V.septique был открыт Пастером (Pasteur) в 1877 г. Долгое время о нем были очень противоречивые представления, что объяснялось тем, что авторы имели дело с нечистыми штаммами этого микроба. В настоящее время твердо установлена его индивидуальность.
Он встречается больных животных в виде отдельных палочек различных размеров, парами и даже длинными нитями и цепочками. Характерно также наличие в мазках колбообразных, раздутых, интенсивно окрашиваемых форм. Капсулы не образует. Красится всеми анилиновыми красками и по Граму. В молодых культурах и в материале от больных подвижен. Подвижность зависит от перитрихиального расположения жгутиков. Образует споры. Споры овальной формы и располагаются обычно эксцентрично, но встречаются и центрально расположенные. При спорообразовании разбухает, вследствие чего образуются характерные для микробаладьеобразные или лимоновидные формы.Чаще всего это можно наблюдать на средах,богатых белками, или в материале от больных. При культивировании на твердых,средах микроб обычно растет сплошным слоем, и для изучения отдельных колоний следует употреблять подсушенный агар. Колонии прозрачны, слегка опалесцируют, с гладкими или зазубренными краями. Строгий анаэроб. Микроб обладает большой активностью, бурно развивается на подходящих питательных средах с образованием большого количества газа. Относится к сахаролитической группе анаэробов—возбудителей раневых инфекций. Сбраживает с образованием газа глюкозу, левулёзу, галактозу, мальтозу, лактозу и салицин, не сбраживает глицерина, сахарозы, маннита и дульцита. Разжижает желатину. На молоке образует кислоту и свертывает его, но свертывание наступает не ранее 3—6-го дня.Культуры издают резкий запах, напоминающий запах масляной кислоты. Температурный оптимум 35—37°, но растет и при 20—23°. Образует токсин. Максимум токсинообразования 24— 48 часов. Токсин нестойкий. Серологически (по реакции аглютинации) различают 3 группы, но токсин у всех них идентичен.
Помимо указанных возбудителей при злокачественном раневом газовом отеке находят еще Cl.perfringens и Вac.hystoliticus.
Эпизоотологическая характеристика . В природе V. septique очень широко распространен, является постоянным обитателем кишечника всех животных, откуда поступает в почву и вводу. Патогенен для всех лабораторных животных. При естественном заражении болезнь чаще всего наблюдается у лошадей, затем у овец. Крупный рогатый скот заболевает несравненно реже. Свиньи и собаки особенно устойчивы. Заражение происходит при поранении кожи или слизистых оболочек, иногда при родах и при таких операциях, как кастрация. Особенно легко происходит заражение, когда ранение сопровождается ушибом или размозжением подлежащих тканей.
Патогенез. Воротами инфекции служат ранения,чаще всего кожи, реже— слизистых оболочек ротовой полости, глотки, родовых путей, соединительной ткани и мускулатуры. Развитию заболевания способствует проникновение в раны одновременно с возбудителями- отека инородных тел( навоза, земли и т. д.). В этих случаях в пораженных тканях вследствие действия токсинов развиваются некротические процессы, сопровождающиеся распадом углеводов и образованием газов. Здесь же возникает резкий отек — серозное воспаление. Восприимчивость к злокачественному отеку не зависит от возраста животных, хотя у коров в возрасте старше 3 лет это заболевание встречается чаще, чем у более молодых животных.Особенно часто злокачественный отек наблюдается после отелов при задержании последа, который отделяют грязными руками или инструментами, после абортов у овец,а также после кастрации.
У свиней заболевание носит характер типичной раневой инфекции,но может также встречаться и в виде острых гастритов, когда бактерии, проникнув в слизистую оболочку желудка, могут вызвать газовый отек стенок желудка.
При проникновении возбудителей через раны отеки развиваются уже спустя 24 часа.
Патологоанатомические изменения . При ветсаносмотре туш и органов убитых животных, больных злокачественным отеком, в месте проникновения возбудителей наблюдаются тестоватые крепитирующиеся припухания кожи. Подкожная и межмышечная ткани сильно утолщены и пропитаны чаще всего серозной, иногда же красноватой и даже тёмно-красной жидкостью, содержащей пузырьки газа. Окружающие мышцы этой области также бывают изменены и окрашены в темно-бурый, иногда в черный цвет.
Регионарные лимфатические узлы увеличены и отечны. В печени и почках можно обнаружить посмертно развивающиеся серые, пронизанные пузырьками таза некротические участки. В селезенке обычно нет изменений; кишечник— в состоянии катарального энтерита. Сердечная мышца дряблая и находится в состоянии дальнейшей паренхиматозной зернистой дегенерации. В полостях сердца сгустки свернувшейся крови. Легкие застойно гиперемированы, отечны.
При дифференциальном диагнозе необходимо исключить следующие заболевания: эмфизематозный карбункул, который характеризуется весьма сходными с злокачественным отеком клиническими и патологоанатомическими признаками; сибирскую язву, при которой также в подкожной клетчатке могут быть отеки. Точный диагноз на злокачественный отек может быть поставлен только на основании бактериологического исследования.
Ветеринарно-санитарная экспертиза . Животные, у которых обнаружен злокачественный отек, к убою не допускают, а подвергают лечению.
При посмертном же обнаружении злокачественного раневого газового отека, согласно существующим правилам, использование мяса этих животных запрещается. Возбудители злокачественного отека почти всегда обнаруживаются в содержимом желудочно-кишечного тракта здоровых людей и животных. При многократном скармливании инфекционного материала, полученного от больных злокачественным отеком животных, лошадям, крупному рогатому скоту, овцам и козам заболеваний у них нельзя было вызвать. Необходимо санитарную оценку мяса, полученного от животных, больных злокачественным отеком, проводить дифференцированно; при убое животных с начальными процессами заболевания патологически измененные части надо-уничтожать, а здоровые выпускать после предварительной проварки их, причем проваривать такие туши следует возможно быстрее. Туши же животных с обширными патологическими изменениями должны быть направлены на утилизацию.Шкуры после дезинфекции пикелеванием можно использовать в промышленности.
Что такое открытая рана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 12 лет.
Над статьей доктора Николенко Виталия Александровича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Раной называют повреждение кожных покровов или слизистых оболочек, вызванное внешним воздействием механических сил.
Исходя из приведённого определения, причиной раны, как нозологической формы, может являться исключительно травмирующий агент.

Природа раны всегда экзогенная (возникает под воздействием внешних факторов). Даже если речь идёт о травматизации мягких тканей изнутри костями или разрыве кожи от перенапряжения — всё же изначальной причиной поврежения является приложенная извне сила, которая превысила предел прочности тканей и привела к ране косвенным путём. [1]
В большинстве случаев рана — результат прямого нарушения целостности покровной ткани тем или иным ранящим объектом. Характер раны, тактика лечения, вероятные осложнения и её клинический исход напрямую зависят от изначального воздействия и свойств ранящего объекта (преимущественно его геометрии и силе соударения). [2]
Как отдельные варианты ранения рассматриваются размозжение тканей и травматические отслойки тканей в результате тупой травмы тела. Последний вариант отличается обширной зоной деструкции и дополнительными факторами, отягощающими раневой процесс в отсроченном периоде. [3]
Огнестрельные раны также рассматриваются обособленно в силу особого подхода в лечении. Ранящий источник в этом случае, обладая значительной кинетической энергией, образует вокруг раны область контузии тканей. [4]
Тяжесть раневого процесса определяется способом воздействия. В настоящее время достаточно изучен профиль осложнений, характерный для каждого вида раны. Наглядным примером комплексного раневого процесса, приводящего к общему заболеванию, служит глубокая колотая рана, осложнившаяся клостридиальной инфекцией. [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы открытой раны
Первым и патогномоничным симптомом, характерным для раны, является нарушение целостности кожных покровов или слизистой оболочки. Другими неотъемлемыми клиническими признаками являются:
- диастаз краёв повреждённых тканей;
- кровотечение из зоны повреждения;
- боль и функциональные расстройства.
Перечисленная тетрада, четко и академично характеризует рану. [6]
Под диастазом понимают расхождение краёв раны, неизменно возникающее при любом ранении в той или иной степени выраженности. Даже резаная рана с гладкими краями имеет диастаз, в том числе при макроскопически адаптированных краях раны.
Кровотечение из раны присутствует всегда, за исключением редких случаев коагулопатии (нарушений свёртываемости крови). [7] Собственно кровотечение может нести раннюю и непосредственную угрозу жизни. Оно явным образом даёт понять, что человек имеет дело именно с раной. Капиллярное, венозное, артериальное или смешанное кровотечение — компонент, присущий любой ране.
Боль — специфичный вариабельный признак раны. Его вариабельность обусловлена не только характером и локализацией раны, но и общим состоянием организма, индивидуальной лабильностью и уровнем болевого порога.
Диагноз можно установить при одновременном сочетании всех перечисленных выше симптомов, однако это не ограничивает спектр всех проявлений раны. Диагностирование раны не представляет особой сложности ввиду внешних очевидных признаков травмы. Кроме того, при осмотре обращает на себя внимание выраженное нарушение функции, которое следует рассматривать как симптомокомплекс. [8]
Нарушение функции проявляет себя неспецифически, то есть может быть присуще не только последствиям ранения, но и сочетанных повреждений.
Функциональные расстройства, связанные с раной, стоит разделить на локальные и системные — это упрощает диагностику и поясняет природу симптоматики раны.
- К локальным нарушениям функции относят последствия острой воспалительной и посттравматической реакций, которые характерны для отёка. [9]
- К системным функциональным расстройствам относят общие реакции организма (например, лихорадку).
Под нарушением функции в симптоматике раны, как правило, понимают не дисфункцию на тканевом уровне с патогенетическими сдвигами, а глобальные проявления анатомического характера: нарушение подвижности в сегменте, вплоть до утери опороспособности и объёма движений. [10]
Патогенез открытой раны
Патогенез ранений детально изучен. На его основе строится лечение ран. Неизменность патогенетических звеньев при ранении позволяет говорить о раневом процессе и его течении как об общем комплексе типичных проявлений, характерных для любой раны, независимо от её морфологии.
Существуют различные класификации терминологий и длительности фаз, однако классификация Росса заслужила признание повсеместно. Согласно ей, выделяют три фазы раневого процесса:
- воспалительная фаза;
- пролиферативная фаза;
- реорганизационная фаза. [11]
Воспалительная фаза
В первой фазе происходит острая сосудистая реакция, характеризующаяся:
- вазоспазмом (сужением артерий и капилляров) с целью локального гемостаза (остановки кровотечения);
- выбросом гуморальных факторов свёртывания, катализаторов местных иммунных реакций.
Задача воспалительной фазы — мобилизовать силы организма с целью локализации процесса и подготовки к успешной репарации (восстановлению) в дальнейшем. [12]
Второй этап этой фазы состоит в элиминации (устранении) организмом поврежденных структур. Длительность перечисленных процессов — от трёх до пяти суток. После чего наступает следующая стадия раневого процесса.
Пролиферативная фаза
Как видно из названия, в этот период начинается восстановление повреждённых и замещение утраченных тканей.
Как правило, эта фаза протекает от нескольких суток до нескольких недель. Существует прямая зависимость от количества утраченной ткани при ранении. В основе пролиферативной фазы лежит преобладание процессов синтеза за счёт клеток-предшественников. [14]
Реорганизационная фаза
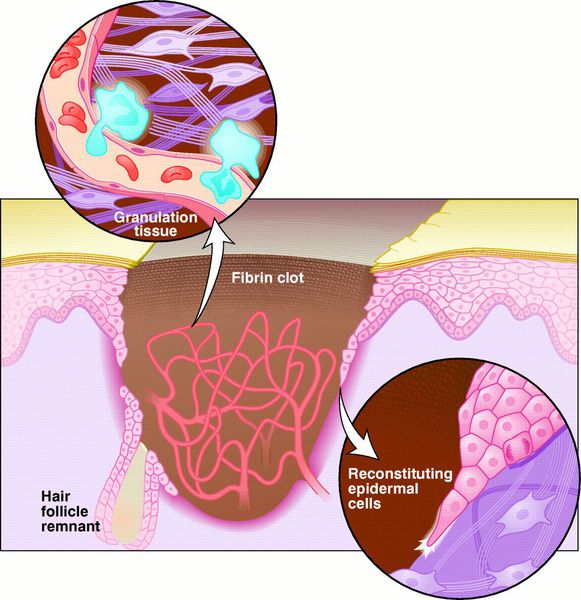
Заживление ран проходит по одному из трёх путей: первичным или вторичным натяжением, или под струпом. [19]
Первичное натяжение — самый благоприятный способ заживления. Для него, однако, требуются изначальные благоприятные условия: рана с минимальной микробной контаминацией, плотно соприкасающиеся края раны, отсутствие некротических тканей.
Вторичное натяжение — вариант заживления раны, противоположный описанного выше натяжения. Этот тип заживления характерен для инфицированных ран. [20]
Заживление под струпом — заживление, характерное для ран с большой площадью, но малой глубиной. При этом, протекает процесс, аналогичный заживлению первичным натяжением, но ориентированный в продольной плоскости. Кроме того, раневая поверхность покрывается струпом — слоем высохшей крови, тканевой жидкости и детрита. [21] Струп выполняет функцию биологической повязки до заживления и эпителизации раны.
Классификация и стадии развития открытой раны
Классификация ран обширна, в основном, за счёт обилия классифицируемых признаков.
В основную класификацию ран, радикально влияющую на способ их ведения, включают инфицированные и неинфицированные повреждения или, как их называют врачи, гнойные и чистые раны.
По способу и обстановке нанесения раны делятся на хирургические, случайные, умышленные и раны военного времени.
По характеру раневых ворот, что зависит от механизма нанесения раны:
- огнестрельные;
- размозженные;
- укушенные;
- резаные;
- ушибленные;
- колотые;
- рубленные;
- рваные;
- скальпированные;
- раздавленные. [16]
В классификациях по данному признаку встречаются раны смешанного характера (например, укушено-рваные или размозжено-рваные).
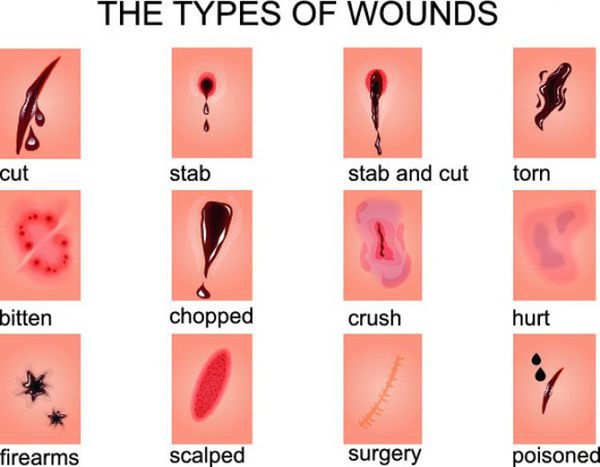
По обширности выделяют рану с малой зоной повреждения и обширную рану.
По количеству ран: одиночная и множественные раны. Эта классификация включает дополнительный критерий: множественные раны разделяются на сочетанные и комбинированные. [17]
По характеру раневого канала раны разделяются на слепые, сквозные, касательные, проникающие и непроникающие.
По наличию осложнений раны могут быть осложненными и неосложненными. Осложниться раны могут общими и местными процессами.
Независимо от характера раны, ей присуща клиническая стадийность, которая отражает аналогичную последовательность патогенеза.
Непосредственно после нанесения раны, возникает первичный рефлекторный спазм сосудов микроциркуляторного русла, как нейровегетативный ответ на травму. [18] Это короткий период, с характерным отсутствием кровотечения, несмотря на масштаб повреждения. После чего, развивается кровотечение.
Независимо от характера и интенсивности кровотечения, организм стремится к гемостазу сосудистым и гуморальным звеном. Если гемостаз наступил, и состояние после кровопотери стабилизировано — начинается репаративная фаза.
Осложнения открытой раны
Осложнения ран делятся на местные и общие. И те, и другие могут быть ранними и поздними, в зависимости от сроков развития.
Местные осложнения ран могут носить инфекционный и неинфекционный характер. Инфекционные местные осложнения — присоединение активного микробного заражения раны с клиническим проявлением воспалительной реакции. [22]
Инфицирование раны — бесспорное осложнение, замедляющее заживление раны, снижающее вероятность первичного заживления, приносящее риск генерализованных осложнений и ухудшающее отдалённый прогноз. [23]
Некроз — гибель тканей в зоне раны. Это вторичный процесс, развивающийся уже в отделённом времени после получения раны.
Как отдельный вид местных осложнений, рассматривают вторичное кровотечение, возникшее после изначально выполненного гемостаза раны. В случае выполненного хирургического лечения возможны осложнения раны другого характера — несостоятельность швов.
К неинфекционным местным осложнениям относят повреждение крупных нервов, магистральных сосудов, сухожилий. Это приводит к необходимости расширения объёмов оперативного пособия (и даёт абсолютные показания к нему), резко уменьшая шансы на восстановление функции сегмента. [25]
Общие или генерализованные осложнения раны опасны нарушениями жизненных функций организма. Общие осложнения ран могут стать фатальными для пациента.
Выделяют следующие неинфекционные осложнения общего характера:
- Геморрагический шок — декомпенсация витальных показателей организма, на фоне массивной кровопотери. Это раннее общее осложнение, которое встречается наиболее часто.
- Травматический шок — преобладание болевой импульсации, как ключевого компонента в нарушении гемостаза. Травматический шок включает в себя понятие массивной кровопотери, но связан с отягощением раны другой травмой либо множественными ранами. [26]
Общие осложнения инфекционной причины: сепсис, клостридиальная инфекция.
Осложнения местные и общие тесно связаны. Генерализация осложнений напрямую указывает на вероятную ошибку в подходах к лечению. Любой раневой процесс может генерализоваться даже при правильных тактических решениях врача. [16]
Диагностика открытой раны
Диагностика раны в своем большинстве — визуальна. Результатов осмотра достаточно, чтобы установить предварительный и, в большинстве случаев, полный диагноз. Нарушение целостности тканей, зияние краёв раны, кровотечение — критерии диагноза. [3]
Не стоит пренебрегать сбором жалоб пациента, уточнением деталей об обстоятельствах получения раны с целью моделирования механизма нанесения раны. Общеклинический план опроса пациента позволит дополнить диагноз сопутствующей патологией, важной для лечения раны.
В ряде случаев, определить повреждение подлежащих анатомических структур позволят клинические тесты. Оценка объёмов движений сегмента при ранении в проекции сухожилий, нагрузочные тесты выявляют полные или частичные повреждения, которые могут быть не визуализированы во время ревизии. [10]
Инструментальные методы диагностики раны направлены на исключение сопутствующего повреждения сосудов, нервов, внутренних органов. Рентген-визуализация выявляет рентгеноконтрастные инородные тела, что станет ценной информацией для хирурга перед операцией.
Лабораторный минимум — общий анализ крови, коагулограмма. Они позволят в кратчайшие сроки оценить объём кровопотери и проблемы с гемостазом.
Одним из немногих специфичных для раны лабораторных тестов является посев раневого содержимого на рост бактериальной флоры с определением чувствительности к антибиотикам.
Лечение открытой раны
Лечение ран бывает общим и местным, консервативным и оперативным.
Монотерапия (только общее или местное) раны не применятся, за редким исключением.
Показания к консервативному лечению — поверхностные и осаднённые раны, раны с адаптированными краями, отказ пациента от оперативного лечения, терминальное состояние пациента либо абсолютные противопоказания к выполнению наркоза или анестезии. [28] Условным показанием к консервативному лечению, является первичное инфицирование раны. В этом случае применимы отсроченные швы либо консервативное ведение.
Технически, лечение раны консервативным способом заключается в регулярных перевязках раны до заживления с целью минимизации риска инфекционных осложнений. Вопрос о хирургическом лечении в таком случае, может быть поставлен в ходе динамического наблюдения. [12]
Вакуум-терапия
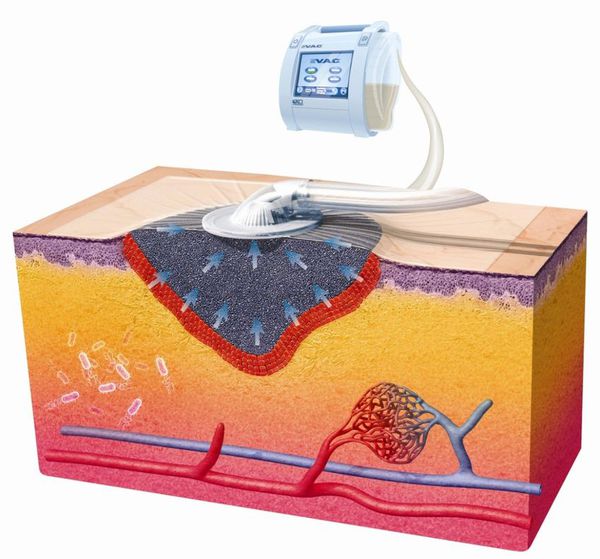
Эффективный и современный способ консервативного лечения ран — вакуум терапия, проводимая с использованием окклюзионных повязок. Отрицательное давление, импульсный и переменный режимы приводят к положительным эффектам: адекватному дренированию раны, щадящей стимуляции репаративных процессов, устранению затёков и отслойки кожи. [29]
Этот способ лечения подходит как для чистых, так и для инфицированных ран, не ограничивая способность пациента к передвижению.
Физиолечение
Как вспомогательный метод местной терапии, применяется физиолечение — ультрафиолетовое облучение раны, гипербарическая оксигенация, воздействие холодным плазменным потоком. [27]
Хирургические способы лечения
Раневой процесс может протекать таким образом, что показания к хирургической активности появляются в отдаленном периоде. [8]
Лечение раны оперативным путём заключается в хирургической обработке: ревизии, гемостазе, иссечении нежизнеспособных тканей, анатомическом (послойном) восстановлении целостности тканей путём ушивания либо сопоставления и удержания скобами.
При ранах с дефектами тканей применима первичная пластика раны с целью реконструкции сегмента и профилактики неминуемых некротических и инфекционных осложнений.
Общая терапия
Общее лечение раны выполняется с соблюдением комплексных принципов: антибиотикотерапия, анальгетики, инфузионно-трансфузионная терапия (при показаниях), введение противостолбнячной, противогангренозной сыворотки, применение анаболических препаратов, поливитаминных комплексов, лечение сопутствующей патологии организма с целью повышения его компенсаторных возможностей. [27]
Отсутствие хирургического, местного лечения раны или его несостоятельность не компенсируется общим лечением и, в том числе, мощной антибиотикотерапией. Санация (лечение) локального очага — приоритетная. Заживление раны без адекватной хирургической обработки затягивается на недели и месяцы.
Прогноз. Профилактика
Прогноз раны определяется её характером — очевидно, что рваная рана заживает длительнее и хуже, чем резаная. [11] Обширность повреждения, сопутствующая и сочетанная патология значительно повлияют на сроки заживления.
Во многом, течение раневого процесса подвластно осложнениям. Осложнения, возникшие в отдалённом периоде, могут замедлить хорошо протекавшее ранее заживление.
Опыт врача хирурга, радикальность обработки раны, способ хирургического пособия и ошибки в его выполнении, техническая и материальная база лечебного учреждения — всё это переменные факторы, объясняющие условность прогноза. [19]
Неблагоприятный прогноз несут раны с дефектами мягких тканей, с нарушением целостности сосудов, нервов, мышц и сухожилий, а также раны, сопровождающиеся переломами.
Отдельного внимания заслуживает прогноз ран инфицированных неспецифичной и специфичной флорой. [11] Первая группа характеризуется вариабельным течением раневого процесса со сроками, превышающими время заживления неинфицированных ран. Вторая группа ран может нести инвалидизирующее влияние: анаэробная агрессивная флора вынуждает хирургов выполнять ампутации и экзартикуляции с целью спасения жизни. [16]
Получение случайных ран не подвержено контролю. Это объясняет трудность их профилактики. Производственный травматизм — единственное звено, подвластное влиянию профилактики. Соблюдение техники безопасности на рабочих местах значительно снижает риск ранений. В остальном, профилактика направлена на раннее и корректное лечение раны с целью минимизации раневых осложнений. [4]
Раневая инфекция – это комплекс общих и местных патологических проявлений, возникающих при развитии инфекции в случайных или операционных ранах. Патология проявляется болью, ознобом, лихорадкой, увеличением регионарных лимфатических узлов и лейкоцитозом. Края раны отечные, гиперемированные. Наблюдается выделение серозного или гнойного отделяемого, в отдельных случаях образуются участки некроза. Диагноз выставляется на основании анамнеза, клинических признаков и результатов анализов. Лечение комплексное: вскрытие, перевязки, антибиотикотерапия.
МКБ-10

Общие сведения
Раневая инфекция – осложнение раневого процесса, обусловленное развитием патогенной микрофлоры в полости раны. Все раны, в том числе и операционные, как в гнойной хирургии, так и в травматологии считаются первично загрязненными, поскольку какое-то количество микробов попадает на раневую поверхность из воздуха даже при безукоризненном соблюдении правил асептики и антисептики. Случайные раны загрязнены сильнее, поэтому в таких случаях источником инфекции обычно является первичное микробное загрязнение. При операционных ранах на первый план выступает эндогенное (из внутренней среды организма) или внутригоспитальное (вторичное) инфицирование.

Причины
В большинстве случаев возбудителем инфекции в случайных ранах становится стафилококк. Редко в качестве основного возбудителя выступает протей, кишечная и синегнойная палочка. В 0,1% случаев встречается анаэробная инфекция. Через несколько дней пребывания в стационаре флора меняется, в ране начинают преобладать устойчивые к антибактериальной терапии грамотрицательные бактерии, которые обычно становятся причиной развития раневой инфекции при вторичном инфицировании как случайных, так и операционных ран.
Раневая инфекция развивается в случае, когда количество микробов в ране превышает некий критический уровень. При свежих травматических повреждениях у ранее здорового человека этот уровень составляет 100 тыс. микроорганизмов на 1 г ткани. При ухудшении общего состояния организма и определенных особенностях раны этот порог может существенно снижаться.
К числу местных факторов, повышающих вероятность развития раневой инфекции, относится присутствие в ране инородных тел, сгустков крови и некротических тканей. Также имеет значение плохая иммобилизация при транспортировке (становится причиной дополнительной травмы мягких тканей, вызывает ухудшение микроциркуляции, увеличение гематом и расширение зоны некроза), недостаточное кровоснабжение поврежденных тканей, большая глубина раны при малом диаметре раневого канала, наличие слепых карманов и боковых ходов.
Общее состояние организма может провоцировать развитие раневой инфекции при грубых расстройствах микроциркуляции (централизация кровообращения при травматическом шоке, гиповолемические расстройства), нарушениях иммунитета вследствие недостаточного питания, нервного истощения, химических и радиационных поражений, а также хронических соматических заболеваний. Особенно значимы в таких случаях злокачественные новообразования, лейкемия, уремия, цирроз, сахарный диабет и ожирение. Кроме того, снижение сопротивляемости инфекции наблюдается при проведении лучевой терапии и при приеме ряда лекарственных средств, в том числе – иммунодепрессантов, стероидов и больших доз антибиотиков.
Классификация
В зависимости от преобладания тех или иных клинических проявлений гнойные хирурги выделяют две общие формы раневой инфекции (сепсис без метастазов и сепсис с метастазами) и несколько местных. Общие формы протекают тяжелее местных, вероятность летального исхода при них повышается. Самой тяжелой формой раневой инфекции является сепсис с метастазами, который обычно развивается при резком снижении сопротивляемости организма и раневом истощении вследствие потери больших количеств белка.
К числу местных форм относятся:
- Инфекция раны. Является локализованным процессом, развивается в поврежденных тканях с пониженной сопротивляемостью. Зона инфицирования ограничена стенками раневого канала, между ней и нормальными живыми тканями есть четкая демаркационная линия.
- Околораневой абсцесс. Обычно соединен с раневым каналом, окружен соединительнотканной капсулой, отделяющей участок инфекции от здоровых тканей.
- Раневая флегмона. Возникает в случаях, когда инфекция выходит за пределы раны. Демаркационная линия исчезает, процесс захватывает прилежащие здоровые ткани и проявляет выраженную тенденцию к распространению.
- Гнойный затек. Развивается при недостаточном оттоке гноя вследствие неадекватного дренирования или зашивании раны наглухо без использования дренажа. В подобных случаях гной не может выйти наружу и начинает пассивно распространяться в ткани, образуя полости в межмышечных, межфасциальных и околокостных пространствах, а также в пространствах вокруг сосудов и нервов.
- Свищ. Образуется на поздних стадиях раневого процесса, в случаях, когда на поверхности рана закрывается грануляциями, а в глубине сохраняется очаг инфекции.
- Тромбофлебит. Развивается через 1-2 мес. после повреждения. Является опасным осложнением, обусловлен инфицированием тромба с последующим распространением инфекции по стенке вены.
- Лимфангит и лимфаденит. Возникают вследствие других раневых осложнений, исчезают после адекватной санации основного гнойного очага.
Симптомы раневой инфекции
Как правило, патология развивается спустя 3-7 дней с момента ранения. К числу общих признаков относится повышение температуры тела, учащение пульса, ознобы и признаки общей интоксикации (слабость, разбитость, головная боль, тошнота). В числе местных признаков – пять классических симптомов, которые были описаны еще во времена Древнего Рима врачом Аулусом Корнелиусом Сельсусом: боль (dolor), местное повышение температуры (calor), местное покраснение (rubor), отек, припухлость (tumor) и нарушение функции (functio laesa).
Характерной особенностью болей является их распирающий, пульсирующий характер. Края раны отечны, гиперемированы, в полости раны иногда имеются фибринозно-гнойные сгустки. Пальпация пораженной области болезненна. В остальном симптоматика может варьироваться в зависимости от формы раневой инфекции. При околораневом абсцессе отделяемое из раны нередко незначительное, наблюдается выраженная гиперемия краев раны, резкое напряжение тканей и увеличение окружности конечности. Образование абсцесса сопровождается снижением аппетита и гектической лихорадкой.
При раневых флегмонах выявляется существенное повышение местной температуры и резкое ухудшение состояния больного, однако рана выглядит относительно благополучно. Формирование гнойного затека также сопровождается значительным ухудшением состояния пациента при относительном благополучии в области раны. Температура повышается до 40 градусов и более, отмечаются ознобы, вялость, адинамия и снижение аппетита. Гнойное отделяемое отсутствует или незначительное, гной выделяется только при надавливании на окружающие ткани, иногда – удаленные от основного очага инфекции. При свищах общее состояние остается удовлетворительным или близким к удовлетворительному, на коже формируется свищевой ход, по которому оттекает гнойное отделяемое.
Осложнения
Осложнения обусловлены распространением инфекции. При гнойных тромбофлебитах общее состояние ухудшается, в зоне поражения определяются умеренные признаки воспаления, при расплавлении стенки вены возможно формирование флегмоны или абсцесса. Лимфангит и лимфаденит проявляются болезненностью, отечностью мягких тканей и гиперемией кожи в проекции лимфатических узлов и по ходу лимфатических сосудов. Отмечается ухудшение общего состояния, ознобы, гипертермия и повышенное потоотделение. При сепсисе состояние тяжелое, кожа бледная, наблюдается снижение АД, выраженная тахикардия, бессонница и нарастающая анемия.
Лечение раневой инфекции
Лечение заключается в широком вскрытии и дренировании гнойных очагов, а также промывании раны антисептиками. В последующем при перевязках используются сорбенты и протеолитические ферменты. В фазе регенерации основное внимание уделяется стимуляции иммунитета и защите нежных грануляций от случайного повреждения. В фазе эпителизации и рубцевания при больших, длительно незаживающих ранах выполняют кожную пластику.
Прогноз и профилактика
Прогноз определяется тяжестью патологии. При небольших ранах исход благоприятный, наблюдается полное заживление. При обширных глубоких ранах, развитии осложнений требуется длительное лечение, в ряде случаев возникает угроза для жизни. Профилактика раневой инфекции включает в себя раннее наложение асептической повязки и строгое соблюдение правил асептики и антисептики в ходе операций и перевязок. Необходима тщательная санация раневой полости с иссечением нежизнеспособных тканей, адекватным промыванием и дренированием. Пациентам назначают антибиотики, проводят борьбу с шоком, алиментарными нарушениями и белково-электролитными сдвигами.
Читайте также:

