Развитие раневой инфекции инкубационный период в среднем наступает через
Обновлено: 22.04.2024
Бешенство — острая зоонозная вирусная инфекция, протекающая с развитием тяжёлого прогрессирующего поражения ЦНС (энцефаломиелит) с летальным исходом. Заболеваемость: 0,01 на 100 000 населения в 2001 г.
Этиология • Возбудитель — нейротропный вирус семейства Rhabdoviridae, рода Lyssavirus, содержит РНК • Варианты вируса: •• Уличный (дикий), циркулирующий в естественных условиях среди животных •• Фиксированный, используемый для получения антирабических вакцин (непатогенный) • Репликация вируса происходит в нейронах продолговатого мозга, гиппокампа, поясничной части спинного мозга; сопровождается образованием специфических эозинофильных включений — телец Бабеша–Негри (фиксированный вирус телец Бабеша–Негри не образует) • Вирус неустойчив во внешней среде, быстро погибает при кипячении и под действием различных дезинфицирующих средств; тем не менее при низких температурах способен сохраняться длительное время.
Эпидемиология. Бешенство — зоонозная инфекция. Основные резервуары вируса и источники инфекции — больные плотоядные дикие и домашние животные: лисицы (наиболее значимый резервуар), волки, енотовидные собаки, шакалы, собаки, кошки. Заражение человека происходит при укусе или попадании слюны бешеного животного на повреждённую кожу. От человека человеку вирус не передаётся. Наиболее опасны укусы области головы, шеи и кистей рук. Восприимчивость к бешенству не всеобщая, и частота развития заболевания определяется зоной укуса бешеным животным: при укусах в лицо бешенство возникает в 90% случаев, при укусах в кисть — 63%, при укусах в проксимальные отделы конечностей — 23%.
Клиническая картина и диагностика
• Анамнез: укус или попадание слюны бешеного животного на повреждённую кожу; сведения о судьбе животного (погибло, находится под ветеринарным наблюдением, скрылось) увеличивают диагностическую значимость.
• Периоды развития заболевания •• Инкубационный период (от 10 дней до 1 года); значительная вариабельность этого периода определяется следующими факторами: локализацией укуса (наиболее короткий — при укусах в голову, кисти рук), возрастом укушенного (у детей период короче, чем у взрослых), размером и глубиной раны •• Начальный (продромальный) период: продолжительность — 1–3 дня •• Период разгара (возбуждения): продолжительность — 2–3 дня •• Паралитический период: продолжительность — 1–3 дня • Общая продолжительность болезни — 4–7 дней, в редких случаях — 2 нед и более.
• Клинические симптомы •• В продромальном периоде болезни первые признаки обнаруживаются в месте укуса: рубец вновь припухает, краснеет, появляются зуд, боли по ходу нервов, ближайших к месту укуса. Отмечают общее недомогание, субфебрильную температуру тела, нарушения сна •• Период разгара болезни ••• Приступы гидрофобии, протекающие с болезненными судорожными сокращениями мышц глотки и гортани, шумным дыханием, иногда остановкой дыхания при попытке пить, а в дальнейшем при виде или звуке льющейся воды, словесном упоминании о ней. Приступы могут быть спровоцированы движением воздуха (аэрофобия), ярким светом (фотофобия), громким звуком (акустофобия) ••• Вид больного во время приступа: он с криком откидывает назад голову и туловище, выбрасывает вперёд дрожащие руки, отталкивает сосуд с водой; развивается инспираторная одышка (больной со свистом вдыхает воздух). Приступы длятся несколько секунд, после чего спазмы мышц проходят ••• Приступы психомоторного возбуждения: больные становятся агрессивными, кричат и мечутся, ломают мебель, проявляя нечеловеческую силу; возможно развитие слуховых и зрительных галлюцинаций; отмечают повышенное потоотделение, обильную саливацию; больной не может проглотить слюну и постоянно её сплёвывает ••• Вегетативные расстройства: мидриаз, тахикардия, артериальная гипертензия ••• Повышение температуры тела •• Паралитический период ••• Успокоение: исчезают страх, тревожно-тоскливое состояние, приступы гидрофобии, возникает надежда на выздоровление (зловещее успокоение) ••• Параличи конечностей и поражение черепных нервов различной локализации ••• Повышение температуры тела выше 40 °С ••• Вегетативные расстройства: потливость, артериальная гипотензия, брадикардия и т.п.
• Смерть наступает от остановки сердца или паралича дыхательного центра.
Методы исследования. Лабораторное подтверждение диагноза возможно только посмертно на основании следующих методов: • Обнаружение телец Бабеша–Негри в клетках аммонового рога • Обнаружение Аг вируса бешенства в клетках с помощью иммунофлюоресцентного анализа и ИФА • Постановка биологической пробы с заражением новорождённых мышей или сирийских хомяков вирусом из слюны больных, взвеси мозговой ткани или подчелюстных желёз • Принципиально возможно при жизни больного выделение вируса из слюны или спинномозговой жидкости, а также постановка реакции флюоресцирующих АТ на отпечатках с роговицы или биоптатах кожи, однако в клинической практике это трудновыполнимо, и диагноз основывают на клинических проявлениях заболевания.
Дифференциальная диагностика • Столбняк • Отравление атропином • Диссоциативные расстройства • Вирусные энцефалиты.
Лечение. Специфическая терапия отсутствует. Проводят симптоматическое и поддерживающее лечение (снотворные, противосудорожные, болеутоляющие средства, парентеральное питание и др.).
Профилактика • Борьба с источником инфекции (соблюдение правил содержания кошек и собак, предупреждение бродяжничества среди них, профилактическая вакцинация домашних животных против бешенства, контроль за популяцией диких животных) • При укусе подозрительным животным необходимо немедленно оказать помощь пострадавшему. Следует обильно промыть рану и места, омоченные слюной животного, струёй воды с мылом, обработать края раны йодной настойкой, наложить стерильную повязку, края раны в течение первых трёх дней не иссекают и не зашивают (за исключением жизненно опасных); необходимо обеспечить проведение иммунизации против бешенства • Для активной иммунопрофилактики применяют сухую инактивированную культуральную антирабическую вакцину РАБИВАК-Внуково-32, сухую инактивированную концентрированную очищенную культуральную антирабическую вакцину и антирабический иммуноглобулин •• Подробные схемы лечебно-профилактической иммунизации для каждой вакцины учитывать тяжесть укуса и характер контакта с животными (ослюнение, осаднение и др.), данные о животном и др. Вакцинация эффективна лишь при начале курса не позднее 14-го дня от момента укуса •• Прививки проводят по безусловным (при укусах явно бешеных животных, при отсутствии сведений об укусившем животном) и условным (при укусе животным без признаков бешенства и при возможности наблюдать за ним в течение 10 дней) показаниям •• При подозрении на короткий инкубационный период (обширные поражения мягких тканей, локализация укуса, близкая к головному мозгу) проводят активно-пассивную защиту пострадавшего: помимо вакцины вводят и антирабический иммуноглобулин. Продолжительность напряжённого поствакцинального иммунитета — 1 год.
МКБ-10 • A82 Бешенство • Z20.3 Контакт с больным или возможность заражения бешенством • Z24.2 Необходимость иммунизации против бешенства
Код вставки на сайт
Бешенство — острая зоонозная вирусная инфекция, протекающая с развитием тяжёлого прогрессирующего поражения ЦНС (энцефаломиелит) с летальным исходом. Заболеваемость: 0,01 на 100 000 населения в 2001 г.
Этиология • Возбудитель — нейротропный вирус семейства Rhabdoviridae, рода Lyssavirus, содержит РНК • Варианты вируса: •• Уличный (дикий), циркулирующий в естественных условиях среди животных •• Фиксированный, используемый для получения антирабических вакцин (непатогенный) • Репликация вируса происходит в нейронах продолговатого мозга, гиппокампа, поясничной части спинного мозга; сопровождается образованием специфических эозинофильных включений — телец Бабеша–Негри (фиксированный вирус телец Бабеша–Негри не образует) • Вирус неустойчив во внешней среде, быстро погибает при кипячении и под действием различных дезинфицирующих средств; тем не менее при низких температурах способен сохраняться длительное время.
Эпидемиология. Бешенство — зоонозная инфекция. Основные резервуары вируса и источники инфекции — больные плотоядные дикие и домашние животные: лисицы (наиболее значимый резервуар), волки, енотовидные собаки, шакалы, собаки, кошки. Заражение человека происходит при укусе или попадании слюны бешеного животного на повреждённую кожу. От человека человеку вирус не передаётся. Наиболее опасны укусы области головы, шеи и кистей рук. Восприимчивость к бешенству не всеобщая, и частота развития заболевания определяется зоной укуса бешеным животным: при укусах в лицо бешенство возникает в 90% случаев, при укусах в кисть — 63%, при укусах в проксимальные отделы конечностей — 23%.
Клиническая картина и диагностика
• Анамнез: укус или попадание слюны бешеного животного на повреждённую кожу; сведения о судьбе животного (погибло, находится под ветеринарным наблюдением, скрылось) увеличивают диагностическую значимость.
• Периоды развития заболевания •• Инкубационный период (от 10 дней до 1 года); значительная вариабельность этого периода определяется следующими факторами: локализацией укуса (наиболее короткий — при укусах в голову, кисти рук), возрастом укушенного (у детей период короче, чем у взрослых), размером и глубиной раны •• Начальный (продромальный) период: продолжительность — 1–3 дня •• Период разгара (возбуждения): продолжительность — 2–3 дня •• Паралитический период: продолжительность — 1–3 дня • Общая продолжительность болезни — 4–7 дней, в редких случаях — 2 нед и более.
• Клинические симптомы •• В продромальном периоде болезни первые признаки обнаруживаются в месте укуса: рубец вновь припухает, краснеет, появляются зуд, боли по ходу нервов, ближайших к месту укуса. Отмечают общее недомогание, субфебрильную температуру тела, нарушения сна •• Период разгара болезни ••• Приступы гидрофобии, протекающие с болезненными судорожными сокращениями мышц глотки и гортани, шумным дыханием, иногда остановкой дыхания при попытке пить, а в дальнейшем при виде или звуке льющейся воды, словесном упоминании о ней. Приступы могут быть спровоцированы движением воздуха (аэрофобия), ярким светом (фотофобия), громким звуком (акустофобия) ••• Вид больного во время приступа: он с криком откидывает назад голову и туловище, выбрасывает вперёд дрожащие руки, отталкивает сосуд с водой; развивается инспираторная одышка (больной со свистом вдыхает воздух). Приступы длятся несколько секунд, после чего спазмы мышц проходят ••• Приступы психомоторного возбуждения: больные становятся агрессивными, кричат и мечутся, ломают мебель, проявляя нечеловеческую силу; возможно развитие слуховых и зрительных галлюцинаций; отмечают повышенное потоотделение, обильную саливацию; больной не может проглотить слюну и постоянно её сплёвывает ••• Вегетативные расстройства: мидриаз, тахикардия, артериальная гипертензия ••• Повышение температуры тела •• Паралитический период ••• Успокоение: исчезают страх, тревожно-тоскливое состояние, приступы гидрофобии, возникает надежда на выздоровление (зловещее успокоение) ••• Параличи конечностей и поражение черепных нервов различной локализации ••• Повышение температуры тела выше 40 °С ••• Вегетативные расстройства: потливость, артериальная гипотензия, брадикардия и т.п.
• Смерть наступает от остановки сердца или паралича дыхательного центра.
Методы исследования. Лабораторное подтверждение диагноза возможно только посмертно на основании следующих методов: • Обнаружение телец Бабеша–Негри в клетках аммонового рога • Обнаружение Аг вируса бешенства в клетках с помощью иммунофлюоресцентного анализа и ИФА • Постановка биологической пробы с заражением новорождённых мышей или сирийских хомяков вирусом из слюны больных, взвеси мозговой ткани или подчелюстных желёз • Принципиально возможно при жизни больного выделение вируса из слюны или спинномозговой жидкости, а также постановка реакции флюоресцирующих АТ на отпечатках с роговицы или биоптатах кожи, однако в клинической практике это трудновыполнимо, и диагноз основывают на клинических проявлениях заболевания.
Дифференциальная диагностика • Столбняк • Отравление атропином • Диссоциативные расстройства • Вирусные энцефалиты.
Лечение. Специфическая терапия отсутствует. Проводят симптоматическое и поддерживающее лечение (снотворные, противосудорожные, болеутоляющие средства, парентеральное питание и др.).
Профилактика • Борьба с источником инфекции (соблюдение правил содержания кошек и собак, предупреждение бродяжничества среди них, профилактическая вакцинация домашних животных против бешенства, контроль за популяцией диких животных) • При укусе подозрительным животным необходимо немедленно оказать помощь пострадавшему. Следует обильно промыть рану и места, омоченные слюной животного, струёй воды с мылом, обработать края раны йодной настойкой, наложить стерильную повязку, края раны в течение первых трёх дней не иссекают и не зашивают (за исключением жизненно опасных); необходимо обеспечить проведение иммунизации против бешенства • Для активной иммунопрофилактики применяют сухую инактивированную культуральную антирабическую вакцину РАБИВАК-Внуково-32, сухую инактивированную концентрированную очищенную культуральную антирабическую вакцину и антирабический иммуноглобулин •• Подробные схемы лечебно-профилактической иммунизации для каждой вакцины учитывать тяжесть укуса и характер контакта с животными (ослюнение, осаднение и др.), данные о животном и др. Вакцинация эффективна лишь при начале курса не позднее 14-го дня от момента укуса •• Прививки проводят по безусловным (при укусах явно бешеных животных, при отсутствии сведений об укусившем животном) и условным (при укусе животным без признаков бешенства и при возможности наблюдать за ним в течение 10 дней) показаниям •• При подозрении на короткий инкубационный период (обширные поражения мягких тканей, локализация укуса, близкая к головному мозгу) проводят активно-пассивную защиту пострадавшего: помимо вакцины вводят и антирабический иммуноглобулин. Продолжительность напряжённого поствакцинального иммунитета — 1 год.
МКБ-10 • A82 Бешенство • Z20.3 Контакт с больным или возможность заражения бешенством • Z24.2 Необходимость иммунизации против бешенства
S: Классификация ран по виду травмирующего агента и механизму ранения:
S: Классификация ран по причине происхождения:
S: Классифицируйте ножевую рану брюшной полости с ранением селезенки:
+: с повреждением внутренних органов
S: Латинское название резаной раны:
S: Классификационные признаки раны:
+: механическое нарушение целостности покровных тканей
-: механические загрязнения краев раны
-: кровоизлияния по краям раны
S: Признаки условно асептической раны:
-: микробное обсеменение значительное
+: незначительная микробная обсемененность
-: механическое загрязнение кожи вокруг раны
+: края раны без признаков воспаления
S: Причина происхождения условно асептической раны:
-: случайное повреждение при отсутствии выраженного механического загрязнения кожи
-: ранение колющим предметом
S: Случайная рана без признаков местной и общей воспалительной реакции называется:
S: Операционная рана после вмешательства, во время которого контакт с микрофлорой значителен называется:
S: Основные факторы, способствующие развитию раневой инфекции:
+: степень микробной обсемененности раны
+: степень вирулентности микрофлоры
+: снижение защитных сил организма
S: Развитие раневой инфекции (инкубационный период) в среднем наступает через:
S: Снижают устойчивость организма к развитию раневой инфекции:
S: Ткань, менее стойкая к развитию и распространению инфекции:
S: Наиболее устойчивы к развитию инфекции ткани:
-: с плохим кровоснабжением
S: Факторы, способствующие переходу свежеинфицированной раны в гнойную:
+: наличие некротических тканей в ране
+: наличие инородных тел в ране
-: микробная обсемененностъ краев раны 102/г
S: Больше всего зияет рана, располагающаяся:
-: вдоль линий Лангера
+: поперек линий Лангера
-: мимо линий Лангера
S: Фазы раневого процесса (по М.И.Кузину и Б.М.Костюченок):
+: эпителизации и реорганизации рубца
S: Лейкоцитарный вал (демаркационная зона) формируется после ранения в течение:
S: Лейкоцитарный вал отграничивает:
+: жизнеспособные ткани от омертвевших
+: зону расположения микробов от здоровых тканей
-: вены от артерий
S: Нейтрофильные лейкоциты, мигрировавшие в рану, фагоцитируют:
S: Нежизнеспособные ткани в ране лизируются протеолитическими ферментами, которые выделяют:
S: Продолжительность первой фазы раневого процесса в среднем составляет:
S: Клинические признаки первой фазы раневого процесса при заживлении раны вторичным натяжением:

+: отек и гиперемия краев
+: наличие некротических тканей
S: Основной клинический признак второй фазы раневого процесса при заживлении вторичным натяжением:
-: стихание местных симптомов воспаления
-: уменьшение раневого отделяемого
S: Рост грануляций начинается:
+: одновременно со дна и краев раны
S: Признаки здоровых грануляций:
S: Признаки патологически измененных грануляций:
S: Значение грануляционной ткани в раневом процессе:
-: препятствует репарации тканей
+: препятствует проникновению микробов вглубь раны
+: ограничивает всасывание микробных токсинов и продуктов некролиза
+: фагоцитирует микробные клетки
+: оказывает протеолитическое действие
S: Грануляционная ткань содержит:
+: мелкие кровеносные сосуды
-: сосуды среднего калибра
S: Вторая фаза раневого процесса заканчивается при вторичном заживлении:
+: заполнением раны грануляциями
-: стихание местных симптомов воспаления
-: уменьшение раневого отделяемого
S: Окончательное формирование рубца (созревание соединительной ткани) наступает через:
S: Необходимые условия для заживления раны первичным натяжением:
+: плотное соприкосновение краев раны
+: жизнеспособные края раны
+: отсутствие гематомы между краями раны
+: микробная обсемененностъ раны менее 10s/г
-: микробная обсемененностъ раны до 1010/г
S: При заживлении раны первичным натяжением достигается:
+: образование узкого линейного рубца
+: заживление раны в кратчайшие сроки
+: почти полное восстановление структуры тканей
+: хороший косметический эффект
-: недостаточная прочность рубца
S: Заживление раны вторичным натяжением происходит, если:
+: края раны не сведены
-: края раны сведены, но отечны
-: края раны соприкасаются
-: края раны сведены, не отечны
S: Заживление раны вторичным натяжением характеризуется:
+: наличием гнойного воспаления
+: формированием грануляционной ткани
-: образованием нежного рубца
+: длительными сроками заживления
+: возможными косметическими дефектами
S: Заживление под струпом происходит при:
+: поверхностных термических повреждениях слизистых оболочек
-: повреждениях кожи до подкожной клетчатки
S: Струп, под которым происходит заживление раны, представляет собой:
+: подсохнувшую межтканевую жидкость
S: Заживление раны под струпом происходит в результате:
-: заживления первичным натяжением
-: заживления вторичным натяжением
S: Рубцы, возникающие после заживления ран, бывают:
S: Клинические признаки атрофического рубца:
+: не возвышается над поверхностью кожи
-: плотный на ощупь
+: больного не беспокоит
S: Признаки обычного гипертрофического рубца:
+: возвышается над поверхностью кожи
+: имеет красноватый оттенок
+: зуд в области рубца, повышенная чувствительность при пальпации
-: внедряется в окружающие здоровые ткани
S: Основные причины развития обычного гипертрофического рубца:
+: большие размеры раны
+: постоянная травматизация рубца
-: применение не рассасывающегося шовного материала
S: Морфологическую основу обычного гипертрофического рубца составляют:
+: увеличенное содержание коллагена
+: многочисленные зрелые фибробласты
-: атипичные гигантские фибробласты
-: избыточно растущая незрелая соединительная ткань
S: Морфологические особенности келоидного рубца:
+: внедряется в окружающие нормальные ткани
+: содержит избыточно растущую незрелую соединительную ткань
+: наличие атипичных гигантских фибробластов
-: увеличенное содержание коллагена
-: многочисленные зрелые фибробласты
S: Рост келоидного рубца после эпителизации раны обычно начинается через:
S: Рост келоидного рубца после его появления обычно продолжается в течение:
S: Методы лечения келоидного рубца:
+: близкофокусная лучевая терапия или рентгенотерапия
+: инъекции стероидов в область рубца
S: Ранней первичной хирургической обработкой называется оперативное вмешательство, выполненное после ранения в первые:
S: Отсроченной первичной хирургической обработкой называется оперативное вмешательство, выполненное после ранения в первые:
S: Поздняя хирургическая обработка - оперативное вмешательство, выполненное после ранения спустя:
S: Цель ранней первичной хирургической обработки свежеинфицированной раны:
+: предотвращение развития раневой инфекции
-: ликвидация гнойного процесса
-: дать отток гною
-: ликвидация гнойных затеков и карманов
S: Основные задачи первичной хирургической обработки свежеинфицированной раны:
+: иссечение нежизнеспособных тканей
+: иссечение тканей с сомнительной жизнеспособностью
+: восстановление анатомических соотношений
-: дать отток гною
-: ликвидация гнойных затеков и карманов
S: При первичной хирургической обработке раны экономно иссекаются ткани на:
S: Признаки нежизнеспособности мышц:
-: сокращаются при механическом раздражении
+: не сокращаются при дотрагивании пинцетом
S: При первичной хирургической обработки открытого перелома удаляют:
+: мелкие свободно лежащие отломки, не связанные с надкостницей
-: крупные свободно лежащие костные фрагменты
-: мелкие отломки, связанные с надкостницей
S: После завершения первичной хирургической обработки свежеинфицированной раны могут накладываться швы:
S: Первичный шов после первичной хирургической обработки свежеинфицированной раны накладывается:
+: в ближайшие часы после ранения
+: при уверенности в радикализме операции
+: при создании асептических условий в ране
-: при сомнительном радикализме операции, но под прикрытием антибиотиков
S: Первично-отсроченный и провизорный швы накладываются после первичной хирургической обработки свежеинфицированной раны в сроки до:
S: Отсроченные швы после первичной хирургической обработки свежеинфицированной раны накладываются:
+: до появления грануляций
-: после появления грануляций
-: во время появления грануляций
S: Показания к наложению отсроченных швов после хирургической обработки свежеинфицированной раны:
+: неуверенность в радикализме операции
+: угроза нагноения раны
-: большие размеры раны
S: Если предварительно наложенные на рану швы завязываются через несколько дней, то такие швы называются:
S: Если сразу после завершения первичной хирургической обработки на рану накладываются швы, то такие швы называются:
+: накладывают давящую повязку
+: кладут груз на рану
-: раннюю активизацию больного
S: Для достижения косметического эффекта кожные края раны могут быть сопоставлены наложением:
-: одиночных чрескожных швов
S: Объем вмешательства при радикальной хирургической обработке гнойной раны:
+: иссечение всех нежизнеспособных тканей
+: иссечение тканей с сомнительной жизнеспособностью
-: удаление лишь основных очагов некроза
+: иссечение пропитанных гноем и инфильтрированных тканей
S: При радикальной хирургической обработке гнойной раны нежизнеспособные ткани иссекаются:
-: до здоровых тканей без признаков воспаления
+: до здоровых тканей или с признаками незначительной инфильтрации
-: удаление основных очагов некроза
S: Радикальная хирургическая обработка гнойной раны противопоказана при:
+: опасности повреждения сосудов, нервов, сухожилий
-: сахарном диабете тяжелой степени
-: обширной гнойной ране
S: Неполная хирургическая обработка гнойной раны предусматривает:
-: иссечение всех нежизнеспособных тканей
+: удаление основных очагов некроза
+: активное дренирование раны
S: Вторичная хирургическая обработка выполняется при:
+: возникших гнойных осложнениях в ране
+: перед закрытием гранулирующей раны швами
+: перед закрытием гранулирующей раны аутодермопластикой
-: наличии свежеинфицированной раны
S: Первая по счету операция (хирургическая обработка раны) называется:
S: В зависимости от объема операции хирургическая обработка гнойной раны может быть:
S: Наиболее достоверным признаком жизнеспособности тканей в ране является их:
S: При радикальной хирургической обработке гнойной раны иссекаются:
-: широко кожа вокруг раны
+: пропитанные гноем мышцы
+: пропитанные кровью мышцы
+: инфильтрированная жировая клетчатка
S: Промывание гнойной раны через дренаж обеспечивает удаление из нее:
S: Для длительного промывания гнойной раны через дренаж используют растворы:
+: 3%-ной борной кислоты
+: 0,02%-ный водный раствор хлоргексидина
-: 3%-ной перекиси водорода
S: Длительное промывание гнойной раны через дренаж продолжается до исчезновения в промывной жидкости:
S: Условия, необходимые для наложения первичного шва на гнойную рану:
+: после радикальной хирургической обработки раны
-: после частичной хирургической обработки раны
+: при отсутствии выраженных воспалительных изменений краев раны
-: при полном отсутствии воспалительных изменений краев раны
+: при возможности сопоставления краев раны без чрезмерного натяжения
S: Первичный отсроченный (первично-отсроченный) шов после хирургической обработки гнойной раны накладывается:
+: до появления грануляций
-: после появления грануляций
+: при отсутствии признаков гнойного процесса
-: при полном отсутствии воспалительных изменений в ране
+: при отсутствии выраженных воспалительных изменений в ране
S: Первично-отсроченный шов накладывается на гнойную рану после ее радикальной первичной хирургической обработки через:
S: Ранний вторичный шов накладывается после радикальной первичной хирургической обработки гнойной раны через:
S: Ранний вторичный шов накладывается на рану:
-: до развития в ней грануляций
+: до развития в ней рубцовой ткани
-: с наличием рубцовой ткани по краям
+: с подвижными краями
S: При наложении раннего вторичного шва иссечение грануляционной ткани краев раны производится:
-: во всех случаях
+: при наличии вялых тусклых грануляций
+: при инфильтрации краев раны
S: Края раны при раннем вторичном шве сопоставляются с помощью:
S: Поздний вторичный шов накладывается после радикальной первичной хирургической обработки гнойной раны через:
S: Поздний вторичный шов накладывается на рану:
-: до развития грануляций
+: с наличием рубцовой ткани под грануляционным слоем
S: Наложение поздних вторичных швов предусматривает:
-: только сопоставление краев раны шовным материалом
+: иссечение краев раны с грануляциями до хорошо кровоточащих тканей
-: иссечение поверхностного слоя грануляций
S: Местное лечение в первую фазу раневого процесса:
+: дегидратация краев раны
+: отток раневого отделяемого
+: расплавление и отторжение некротических тканей
+: антибактериальное воздействие на раневую микрофлору
-: стимуляция роста грануляций
S: Местное лечение во вторую фазу раневого процесса направлено на:
+: стимуляцию образования грануляций
+: защиту грануляций от механических повреждений
+: профилактику инфицирования грануляций
-: дегидратацию краев раны
-: отторжение некротических тканей
S: Дегидратация краев раны достигается применением:
+: 5%-ной диоксидиновой мази
+: повязок с 10%-ным раствором поваренной соли
S: В первую фазу раневого процесса дегидратация краев раны затруднена при использовании повязок с:
S: Для отторжения некротических тканей в ране используют:
S: Иммобилизированым протеолитическим ферментом является:
S: Для подавления инфекции в первую фазу раневого процесса местно применяют:
+: 5%-ную диоксидиновую мазь
S: С антибактериальной целью в первую фазу раневого процесса местно применяют антисептические растворы:
-: 10%-ный раствор поваренной соли
+: 0,1-1%-ный раствор диоксидина
+: 0,02%-ный водный раствор хлоргексидина
S: Вульнеросорбция способствует:
+: связыванию бактериальных и раневых токсинов
+: впитыванию раневого экссудата
S: Бактерицидный эффект достигается воздействием на рану:
+: расфокусированного лазерного облучения
-: токов ультравысокой частоты
S: Воздействие на рану низкочастотного ультразвука вызывает:
+: механическую очистку раны от фибрина
+: внедрение и депонирование лекарственных веществ в тканях
S: Профилактика инфицирования и подавление вегетирующей в гранулирующей ране микрофлоры достигается применением:
+: 5%-ной диоксидиновой мази
S: Для стимуляции репаративных процессов в ране применяют:
+: 10%-ную метилурациловую мазь
+: солкосерилдвую мазь или желе
S: Противопоказания для первичного шва:
S: Некрэктомия может быть:
S: Нагноение посттравматической гематомы мягких тканей с инфицированной ссадиной на коже, без наличия раны:
-: не относится к раневой инфекции
+: относится к раневой инфекции
-: заживают первичным натяжением
-: заживает под струпом
S: Смена доминирующего возбудителя инфекционного процесса в ране контролируется врачом с помощью:
-: периодического микроскопирования мазков отпечатков с поверхности раны
+: регулярного бактериологического исследования раны
-: общим анализом крови
S: Колотая рана опасна:
-: развитием обширного вторичного некроза
+: развитием анаэробной инфекции
-: возникновением профузного кровотечения
+: ранением внутренних органов, крупных сосудов
S: Первая доза антирабической вакцины при укусе дикого или домашнего животного вводится:
+: в день обращения к врачу
-: на следующий день после ПХО раны
-: после консультации аллерголога
-: после консультации инфекциониста
Что такое открытая рана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 12 лет.
Над статьей доктора Николенко Виталия Александровича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Раной называют повреждение кожных покровов или слизистых оболочек, вызванное внешним воздействием механических сил.
Исходя из приведённого определения, причиной раны, как нозологической формы, может являться исключительно травмирующий агент.

Природа раны всегда экзогенная (возникает под воздействием внешних факторов). Даже если речь идёт о травматизации мягких тканей изнутри костями или разрыве кожи от перенапряжения — всё же изначальной причиной поврежения является приложенная извне сила, которая превысила предел прочности тканей и привела к ране косвенным путём. [1]
В большинстве случаев рана — результат прямого нарушения целостности покровной ткани тем или иным ранящим объектом. Характер раны, тактика лечения, вероятные осложнения и её клинический исход напрямую зависят от изначального воздействия и свойств ранящего объекта (преимущественно его геометрии и силе соударения). [2]
Как отдельные варианты ранения рассматриваются размозжение тканей и травматические отслойки тканей в результате тупой травмы тела. Последний вариант отличается обширной зоной деструкции и дополнительными факторами, отягощающими раневой процесс в отсроченном периоде. [3]
Огнестрельные раны также рассматриваются обособленно в силу особого подхода в лечении. Ранящий источник в этом случае, обладая значительной кинетической энергией, образует вокруг раны область контузии тканей. [4]
Тяжесть раневого процесса определяется способом воздействия. В настоящее время достаточно изучен профиль осложнений, характерный для каждого вида раны. Наглядным примером комплексного раневого процесса, приводящего к общему заболеванию, служит глубокая колотая рана, осложнившаяся клостридиальной инфекцией. [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы открытой раны
Первым и патогномоничным симптомом, характерным для раны, является нарушение целостности кожных покровов или слизистой оболочки. Другими неотъемлемыми клиническими признаками являются:
- диастаз краёв повреждённых тканей;
- кровотечение из зоны повреждения;
- боль и функциональные расстройства.
Перечисленная тетрада, четко и академично характеризует рану. [6]
Под диастазом понимают расхождение краёв раны, неизменно возникающее при любом ранении в той или иной степени выраженности. Даже резаная рана с гладкими краями имеет диастаз, в том числе при макроскопически адаптированных краях раны.
Кровотечение из раны присутствует всегда, за исключением редких случаев коагулопатии (нарушений свёртываемости крови). [7] Собственно кровотечение может нести раннюю и непосредственную угрозу жизни. Оно явным образом даёт понять, что человек имеет дело именно с раной. Капиллярное, венозное, артериальное или смешанное кровотечение — компонент, присущий любой ране.
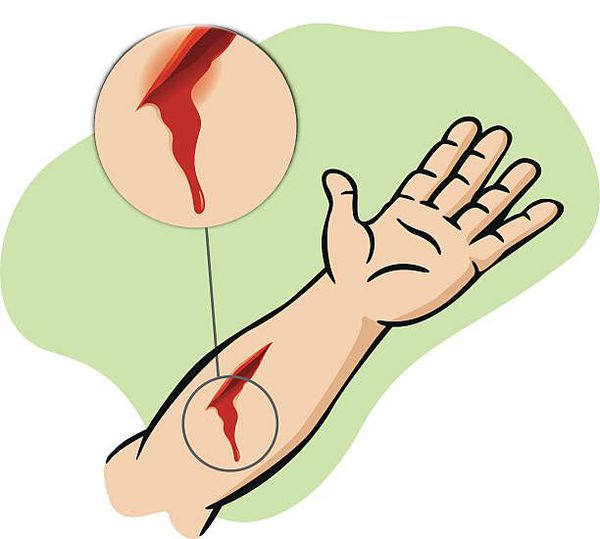
Боль — специфичный вариабельный признак раны. Его вариабельность обусловлена не только характером и локализацией раны, но и общим состоянием организма, индивидуальной лабильностью и уровнем болевого порога.
Диагноз можно установить при одновременном сочетании всех перечисленных выше симптомов, однако это не ограничивает спектр всех проявлений раны. Диагностирование раны не представляет особой сложности ввиду внешних очевидных признаков травмы. Кроме того, при осмотре обращает на себя внимание выраженное нарушение функции, которое следует рассматривать как симптомокомплекс. [8]
Нарушение функции проявляет себя неспецифически, то есть может быть присуще не только последствиям ранения, но и сочетанных повреждений.
Функциональные расстройства, связанные с раной, стоит разделить на локальные и системные — это упрощает диагностику и поясняет природу симптоматики раны.
- К локальным нарушениям функции относят последствия острой воспалительной и посттравматической реакций, которые характерны для отёка. [9]
- К системным функциональным расстройствам относят общие реакции организма (например, лихорадку).
Под нарушением функции в симптоматике раны, как правило, понимают не дисфункцию на тканевом уровне с патогенетическими сдвигами, а глобальные проявления анатомического характера: нарушение подвижности в сегменте, вплоть до утери опороспособности и объёма движений. [10]
Патогенез открытой раны
Патогенез ранений детально изучен. На его основе строится лечение ран. Неизменность патогенетических звеньев при ранении позволяет говорить о раневом процессе и его течении как об общем комплексе типичных проявлений, характерных для любой раны, независимо от её морфологии.
Существуют различные класификации терминологий и длительности фаз, однако классификация Росса заслужила признание повсеместно. Согласно ей, выделяют три фазы раневого процесса:
- воспалительная фаза;
- пролиферативная фаза;
- реорганизационная фаза. [11]
Воспалительная фаза
В первой фазе происходит острая сосудистая реакция, характеризующаяся:
- вазоспазмом (сужением артерий и капилляров) с целью локального гемостаза (остановки кровотечения);
- выбросом гуморальных факторов свёртывания, катализаторов местных иммунных реакций.
Задача воспалительной фазы — мобилизовать силы организма с целью локализации процесса и подготовки к успешной репарации (восстановлению) в дальнейшем. [12]
Второй этап этой фазы состоит в элиминации (устранении) организмом поврежденных структур. Длительность перечисленных процессов — от трёх до пяти суток. После чего наступает следующая стадия раневого процесса.
Пролиферативная фаза
Как видно из названия, в этот период начинается восстановление повреждённых и замещение утраченных тканей.
Как правило, эта фаза протекает от нескольких суток до нескольких недель. Существует прямая зависимость от количества утраченной ткани при ранении. В основе пролиферативной фазы лежит преобладание процессов синтеза за счёт клеток-предшественников. [14]
Реорганизационная фаза
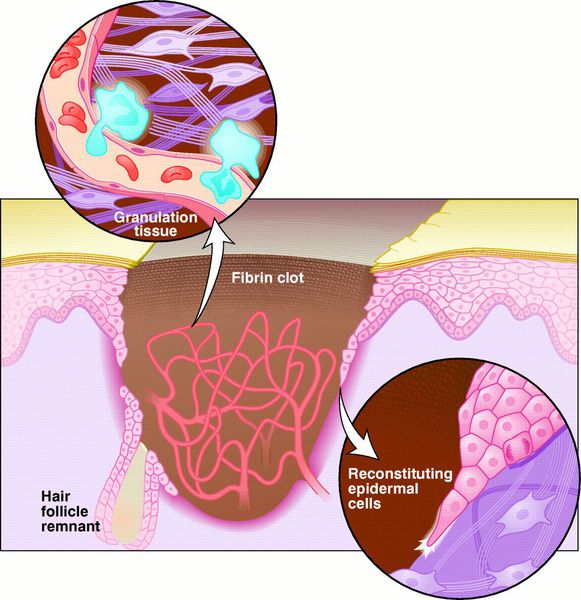
Заживление ран проходит по одному из трёх путей: первичным или вторичным натяжением, или под струпом. [19]
Первичное натяжение — самый благоприятный способ заживления. Для него, однако, требуются изначальные благоприятные условия: рана с минимальной микробной контаминацией, плотно соприкасающиеся края раны, отсутствие некротических тканей.
Вторичное натяжение — вариант заживления раны, противоположный описанного выше натяжения. Этот тип заживления характерен для инфицированных ран. [20]
Заживление под струпом — заживление, характерное для ран с большой площадью, но малой глубиной. При этом, протекает процесс, аналогичный заживлению первичным натяжением, но ориентированный в продольной плоскости. Кроме того, раневая поверхность покрывается струпом — слоем высохшей крови, тканевой жидкости и детрита. [21] Струп выполняет функцию биологической повязки до заживления и эпителизации раны.
Классификация и стадии развития открытой раны
Классификация ран обширна, в основном, за счёт обилия классифицируемых признаков.
В основную класификацию ран, радикально влияющую на способ их ведения, включают инфицированные и неинфицированные повреждения или, как их называют врачи, гнойные и чистые раны.
По способу и обстановке нанесения раны делятся на хирургические, случайные, умышленные и раны военного времени.
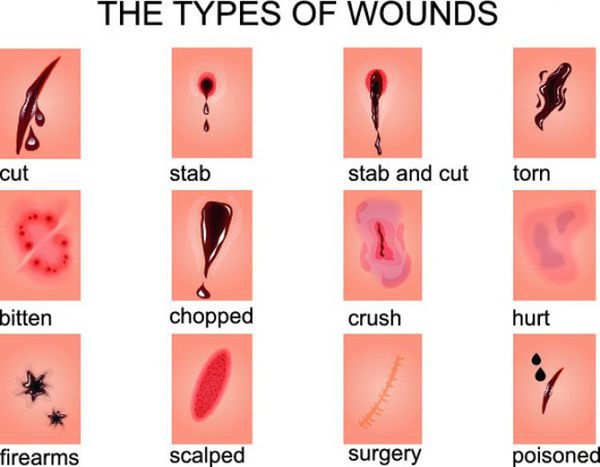
По характеру раневых ворот, что зависит от механизма нанесения раны:
- огнестрельные;
- размозженные;
- укушенные;
- резаные;
- ушибленные;
- колотые;
- рубленные;
- рваные;
- скальпированные;
- раздавленные. [16]
В классификациях по данному признаку встречаются раны смешанного характера (например, укушено-рваные или размозжено-рваные).
По обширности выделяют рану с малой зоной повреждения и обширную рану.
По количеству ран: одиночная и множественные раны. Эта классификация включает дополнительный критерий: множественные раны разделяются на сочетанные и комбинированные. [17]
По характеру раневого канала раны разделяются на слепые, сквозные, касательные, проникающие и непроникающие.
По наличию осложнений раны могут быть осложненными и неосложненными. Осложниться раны могут общими и местными процессами.
Независимо от характера раны, ей присуща клиническая стадийность, которая отражает аналогичную последовательность патогенеза.
Непосредственно после нанесения раны, возникает первичный рефлекторный спазм сосудов микроциркуляторного русла, как нейровегетативный ответ на травму. [18] Это короткий период, с характерным отсутствием кровотечения, несмотря на масштаб повреждения. После чего, развивается кровотечение.
Независимо от характера и интенсивности кровотечения, организм стремится к гемостазу сосудистым и гуморальным звеном. Если гемостаз наступил, и состояние после кровопотери стабилизировано — начинается репаративная фаза.
Осложнения открытой раны
Осложнения ран делятся на местные и общие. И те, и другие могут быть ранними и поздними, в зависимости от сроков развития.
Местные осложнения ран могут носить инфекционный и неинфекционный характер. Инфекционные местные осложнения — присоединение активного микробного заражения раны с клиническим проявлением воспалительной реакции. [22]
Инфицирование раны — бесспорное осложнение, замедляющее заживление раны, снижающее вероятность первичного заживления, приносящее риск генерализованных осложнений и ухудшающее отдалённый прогноз. [23]
Некроз — гибель тканей в зоне раны. Это вторичный процесс, развивающийся уже в отделённом времени после получения раны.
Как отдельный вид местных осложнений, рассматривают вторичное кровотечение, возникшее после изначально выполненного гемостаза раны. В случае выполненного хирургического лечения возможны осложнения раны другого характера — несостоятельность швов.
К неинфекционным местным осложнениям относят повреждение крупных нервов, магистральных сосудов, сухожилий. Это приводит к необходимости расширения объёмов оперативного пособия (и даёт абсолютные показания к нему), резко уменьшая шансы на восстановление функции сегмента. [25]
Общие или генерализованные осложнения раны опасны нарушениями жизненных функций организма. Общие осложнения ран могут стать фатальными для пациента.
Выделяют следующие неинфекционные осложнения общего характера:
- Геморрагический шок — декомпенсация витальных показателей организма, на фоне массивной кровопотери. Это раннее общее осложнение, которое встречается наиболее часто.
- Травматический шок — преобладание болевой импульсации, как ключевого компонента в нарушении гемостаза. Травматический шок включает в себя понятие массивной кровопотери, но связан с отягощением раны другой травмой либо множественными ранами. [26]
Общие осложнения инфекционной причины: сепсис, клостридиальная инфекция.
Осложнения местные и общие тесно связаны. Генерализация осложнений напрямую указывает на вероятную ошибку в подходах к лечению. Любой раневой процесс может генерализоваться даже при правильных тактических решениях врача. [16]
Диагностика открытой раны
Диагностика раны в своем большинстве — визуальна. Результатов осмотра достаточно, чтобы установить предварительный и, в большинстве случаев, полный диагноз. Нарушение целостности тканей, зияние краёв раны, кровотечение — критерии диагноза. [3]
Не стоит пренебрегать сбором жалоб пациента, уточнением деталей об обстоятельствах получения раны с целью моделирования механизма нанесения раны. Общеклинический план опроса пациента позволит дополнить диагноз сопутствующей патологией, важной для лечения раны.
В ряде случаев, определить повреждение подлежащих анатомических структур позволят клинические тесты. Оценка объёмов движений сегмента при ранении в проекции сухожилий, нагрузочные тесты выявляют полные или частичные повреждения, которые могут быть не визуализированы во время ревизии. [10]
Инструментальные методы диагностики раны направлены на исключение сопутствующего повреждения сосудов, нервов, внутренних органов. Рентген-визуализация выявляет рентгеноконтрастные инородные тела, что станет ценной информацией для хирурга перед операцией.
Лабораторный минимум — общий анализ крови, коагулограмма. Они позволят в кратчайшие сроки оценить объём кровопотери и проблемы с гемостазом.
Одним из немногих специфичных для раны лабораторных тестов является посев раневого содержимого на рост бактериальной флоры с определением чувствительности к антибиотикам.
Лечение открытой раны
Лечение ран бывает общим и местным, консервативным и оперативным.
Монотерапия (только общее или местное) раны не применятся, за редким исключением.
Показания к консервативному лечению — поверхностные и осаднённые раны, раны с адаптированными краями, отказ пациента от оперативного лечения, терминальное состояние пациента либо абсолютные противопоказания к выполнению наркоза или анестезии. [28] Условным показанием к консервативному лечению, является первичное инфицирование раны. В этом случае применимы отсроченные швы либо консервативное ведение.
Технически, лечение раны консервативным способом заключается в регулярных перевязках раны до заживления с целью минимизации риска инфекционных осложнений. Вопрос о хирургическом лечении в таком случае, может быть поставлен в ходе динамического наблюдения. [12]
Вакуум-терапия
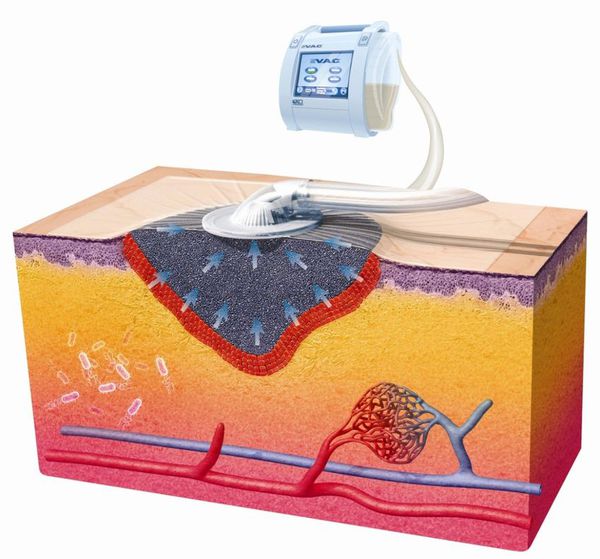
Эффективный и современный способ консервативного лечения ран — вакуум терапия, проводимая с использованием окклюзионных повязок. Отрицательное давление, импульсный и переменный режимы приводят к положительным эффектам: адекватному дренированию раны, щадящей стимуляции репаративных процессов, устранению затёков и отслойки кожи. [29]
Этот способ лечения подходит как для чистых, так и для инфицированных ран, не ограничивая способность пациента к передвижению.
Физиолечение
Как вспомогательный метод местной терапии, применяется физиолечение — ультрафиолетовое облучение раны, гипербарическая оксигенация, воздействие холодным плазменным потоком. [27]
Хирургические способы лечения
Раневой процесс может протекать таким образом, что показания к хирургической активности появляются в отдаленном периоде. [8]
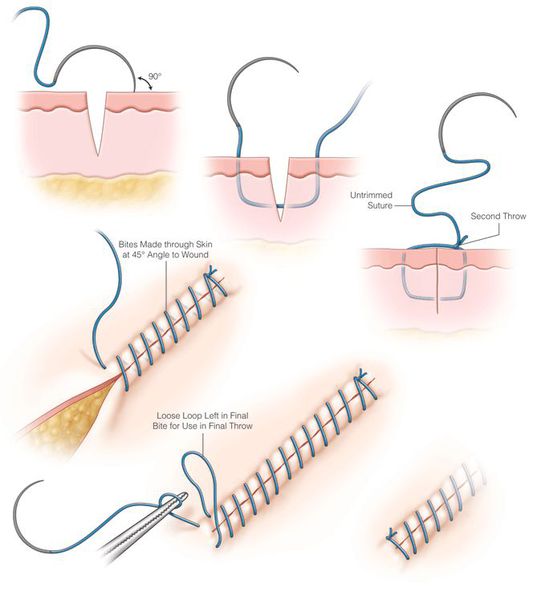
Лечение раны оперативным путём заключается в хирургической обработке: ревизии, гемостазе, иссечении нежизнеспособных тканей, анатомическом (послойном) восстановлении целостности тканей путём ушивания либо сопоставления и удержания скобами.
При ранах с дефектами тканей применима первичная пластика раны с целью реконструкции сегмента и профилактики неминуемых некротических и инфекционных осложнений.
Общая терапия
Общее лечение раны выполняется с соблюдением комплексных принципов: антибиотикотерапия, анальгетики, инфузионно-трансфузионная терапия (при показаниях), введение противостолбнячной, противогангренозной сыворотки, применение анаболических препаратов, поливитаминных комплексов, лечение сопутствующей патологии организма с целью повышения его компенсаторных возможностей. [27]
Отсутствие хирургического, местного лечения раны или его несостоятельность не компенсируется общим лечением и, в том числе, мощной антибиотикотерапией. Санация (лечение) локального очага — приоритетная. Заживление раны без адекватной хирургической обработки затягивается на недели и месяцы.
Прогноз. Профилактика
Прогноз раны определяется её характером — очевидно, что рваная рана заживает длительнее и хуже, чем резаная. [11] Обширность повреждения, сопутствующая и сочетанная патология значительно повлияют на сроки заживления.
Во многом, течение раневого процесса подвластно осложнениям. Осложнения, возникшие в отдалённом периоде, могут замедлить хорошо протекавшее ранее заживление.
Опыт врача хирурга, радикальность обработки раны, способ хирургического пособия и ошибки в его выполнении, техническая и материальная база лечебного учреждения — всё это переменные факторы, объясняющие условность прогноза. [19]
Неблагоприятный прогноз несут раны с дефектами мягких тканей, с нарушением целостности сосудов, нервов, мышц и сухожилий, а также раны, сопровождающиеся переломами.
Отдельного внимания заслуживает прогноз ран инфицированных неспецифичной и специфичной флорой. [11] Первая группа характеризуется вариабельным течением раневого процесса со сроками, превышающими время заживления неинфицированных ран. Вторая группа ран может нести инвалидизирующее влияние: анаэробная агрессивная флора вынуждает хирургов выполнять ампутации и экзартикуляции с целью спасения жизни. [16]
Получение случайных ран не подвержено контролю. Это объясняет трудность их профилактики. Производственный травматизм — единственное звено, подвластное влиянию профилактики. Соблюдение техники безопасности на рабочих местах значительно снижает риск ранений. В остальном, профилактика направлена на раннее и корректное лечение раны с целью минимизации раневых осложнений. [4]
Анаэробная раневая инфекция — инфекция с быстро прогрессирующим некрозом мягких тканей, обычно сопровождается образованием газа и тяжёлой интоксикацией; наиболее грозное и опасное осложнение ран любого генеза.
Этиология. Возбудители — Clostridium perfringens, Clostridium novyi (Clostridium oedematiens), Clostridium septicum, Clostridium histolyticum.
Предрасполагающие факторы • Обширные размозжения тканей, огнестрельные и оскольчатые ранения с обширными повреждениями, загрязнённые землёй и обрывками одежды • Местные или общие нарушения кровообращения: тугая повязка, перевязка или тромбоз сосудов, тяжёлая кровопотеря • Первичная хирургическая обработка сильно загрязнённой раны, выполненная позднее 6 ч с момента ранения • Неадекватно выполненная первичная хирургическая обработка раны • Пониженная реактивность организма: переутомление, истощение, длительное голодание, переохлаждение, лечение ГК.
Классификация • Преимущественное поражение мышц (клостридиальный миозит, классическая форма) • Преимущественное поражение подкожной клетчатки и соединительной ткани (клостридиальный целлюлит, или отёчно-токсическая форма) • Смешанная форма — в патологический процесс вовлечены все виды мягких тканей.
Клиническая картина • Инкубационный период — от 3–6 ч до 1–2 сут; молниеносные формы могут привести к смертельному исходу в течение первых двух дней • Основная жалоба: постоянно усиливающиеся непереносимые давящие боли в повреждённой области. Если больной получал наркотические анальгетики, болевой синдром может отсутствовать • Состояние пострадавшего прогрессивно ухудшается, что проявляется резкой слабостью, бледностью кожных покровов, усиленным потоотделением, чувством беспокойства. Частота пульса быстро нарастает, АД падает, температура тела остаётся неизменной или иногда повышается, сознание спутанное, бред. Развивается септический шок • Рана резко болезненна; нет гиперемии и гноетечения, характерных для других инфекционных процессов; серый налёт на поверхности раны; отделяемое серозное, жёлто-коричневого цвета с неприятным сладковато-гнилостным запахом. Возможно образование булл, заполненных геморрагическим содержимым. Прогрессивно увеличивается отёчность тканей, зона некроза расширяется. Позже, при пальпации краёв раны появляется крепитация.
Методы исследования • Лабораторные показатели. Уменьшение Ht, увеличение содержания билирубина за счёт гемолиза эритроцитов, лейкоцитоз с относительной и абсолютной лимфопенией • Микроскопия мазков: крупные грамположительные палочки • Рентгенологическое исследование. Характерная перистость, вызванная расхождением мягких тканей (мышц, клетчатки) под действием образующихся газов.
Лечение • Хирургическое лечение — широкое рассечение раны в сочетании с удалением омертвевших тканей. Одновременно начинают вводить больше антибиотиков широкого спектра действия (т.к. возможно сочетание клостридиальной инфекции с другими аэробами и анаэробами), например цефалоспорин 3 поколения или клиндамицин в сочетании с аминогликозидом; хлорамфеникол, ампициллин+сульбактам. При клостридиальном миозите, целлюлите эффективен бензилпенициллин (10–20 млн ЕД/сут в/в). В особо запущенных случаях (при поражении газовой гангреной конечности) выполняют ампутацию • Гипербарическая оксигенация (при давлении кислорода — 3,03 кПа) • Серотерапия — применение противогангренозных сывороток. Поливалентная сыворотка содержит в одной ампуле анатоксины против трёх видов возбудителей газовой гангрены (по 10 000 МЕ против Clostridium perfringens, Clostridium oedematiens, Clostridium septicum). Моновалентные сыворотки содержат анатоксины только одного вида по 10 000 МЕ. Лечебная доза сывороток — 150 000 МЕ (по 50 000 МЕ каждого вида). Перед введением основной дозы проводят внутрикожную пробу сывороткой, разведённой 1:100 с целью выявления гиперчувствительности к белку. Профилактически, поливалентную сыворотку в дозе 30 000 МЕ вводят в максимально ранние сроки п/к и/или в/м.
Прогноз зависит от характера раневого процесса, его локализации, срока с момента получения травмы до начала проведения целенаправленной терапии, скорости распространения инфекционного процесса за пределы раны, вида возбудителя. Без лечения летальный исход неизбежен. Даже при лечении, смертность всё равно остаётся высокой — 25–40%.
Профилактика. Главные условия успешной профилактики газовой гангрены — удаление всех нежизнеспособных тканей и своевременная первичная хирургическая обработка раны.
Синонимы • Газовая гангрена • Флегмона коричневая
МКБ-10. A48.0 Газовая гангрена
Код вставки на сайт
Анаэробная раневая инфекция — инфекция с быстро прогрессирующим некрозом мягких тканей, обычно сопровождается образованием газа и тяжёлой интоксикацией; наиболее грозное и опасное осложнение ран любого генеза.
Этиология. Возбудители — Clostridium perfringens, Clostridium novyi (Clostridium oedematiens), Clostridium septicum, Clostridium histolyticum.
Предрасполагающие факторы • Обширные размозжения тканей, огнестрельные и оскольчатые ранения с обширными повреждениями, загрязнённые землёй и обрывками одежды • Местные или общие нарушения кровообращения: тугая повязка, перевязка или тромбоз сосудов, тяжёлая кровопотеря • Первичная хирургическая обработка сильно загрязнённой раны, выполненная позднее 6 ч с момента ранения • Неадекватно выполненная первичная хирургическая обработка раны • Пониженная реактивность организма: переутомление, истощение, длительное голодание, переохлаждение, лечение ГК.
Классификация • Преимущественное поражение мышц (клостридиальный миозит, классическая форма) • Преимущественное поражение подкожной клетчатки и соединительной ткани (клостридиальный целлюлит, или отёчно-токсическая форма) • Смешанная форма — в патологический процесс вовлечены все виды мягких тканей.
Клиническая картина • Инкубационный период — от 3–6 ч до 1–2 сут; молниеносные формы могут привести к смертельному исходу в течение первых двух дней • Основная жалоба: постоянно усиливающиеся непереносимые давящие боли в повреждённой области. Если больной получал наркотические анальгетики, болевой синдром может отсутствовать • Состояние пострадавшего прогрессивно ухудшается, что проявляется резкой слабостью, бледностью кожных покровов, усиленным потоотделением, чувством беспокойства. Частота пульса быстро нарастает, АД падает, температура тела остаётся неизменной или иногда повышается, сознание спутанное, бред. Развивается септический шок • Рана резко болезненна; нет гиперемии и гноетечения, характерных для других инфекционных процессов; серый налёт на поверхности раны; отделяемое серозное, жёлто-коричневого цвета с неприятным сладковато-гнилостным запахом. Возможно образование булл, заполненных геморрагическим содержимым. Прогрессивно увеличивается отёчность тканей, зона некроза расширяется. Позже, при пальпации краёв раны появляется крепитация.
Методы исследования • Лабораторные показатели. Уменьшение Ht, увеличение содержания билирубина за счёт гемолиза эритроцитов, лейкоцитоз с относительной и абсолютной лимфопенией • Микроскопия мазков: крупные грамположительные палочки • Рентгенологическое исследование. Характерная перистость, вызванная расхождением мягких тканей (мышц, клетчатки) под действием образующихся газов.
Лечение • Хирургическое лечение — широкое рассечение раны в сочетании с удалением омертвевших тканей. Одновременно начинают вводить больше антибиотиков широкого спектра действия (т.к. возможно сочетание клостридиальной инфекции с другими аэробами и анаэробами), например цефалоспорин 3 поколения или клиндамицин в сочетании с аминогликозидом; хлорамфеникол, ампициллин+сульбактам. При клостридиальном миозите, целлюлите эффективен бензилпенициллин (10–20 млн ЕД/сут в/в). В особо запущенных случаях (при поражении газовой гангреной конечности) выполняют ампутацию • Гипербарическая оксигенация (при давлении кислорода — 3,03 кПа) • Серотерапия — применение противогангренозных сывороток. Поливалентная сыворотка содержит в одной ампуле анатоксины против трёх видов возбудителей газовой гангрены (по 10 000 МЕ против Clostridium perfringens, Clostridium oedematiens, Clostridium septicum). Моновалентные сыворотки содержат анатоксины только одного вида по 10 000 МЕ. Лечебная доза сывороток — 150 000 МЕ (по 50 000 МЕ каждого вида). Перед введением основной дозы проводят внутрикожную пробу сывороткой, разведённой 1:100 с целью выявления гиперчувствительности к белку. Профилактически, поливалентную сыворотку в дозе 30 000 МЕ вводят в максимально ранние сроки п/к и/или в/м.
Прогноз зависит от характера раневого процесса, его локализации, срока с момента получения травмы до начала проведения целенаправленной терапии, скорости распространения инфекционного процесса за пределы раны, вида возбудителя. Без лечения летальный исход неизбежен. Даже при лечении, смертность всё равно остаётся высокой — 25–40%.
Профилактика. Главные условия успешной профилактики газовой гангрены — удаление всех нежизнеспособных тканей и своевременная первичная хирургическая обработка раны.
Читайте также:

