Реально ли заболеть столбняком
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Столбняк: причины появления, симптомы, диагностика и способы лечения.
Определение
Столбняк представляет собой опасное инфекционное заболевание, вызванное столбнячной палочкой Clostridium tetani. Эта бактерия отличается крайней устойчивостью в окружающей среде: ее споры сохраняют жизнеспособность годами, а при температуре 90°С – около двух часов. Вегетативные формы клостридий погибают через несколько минут в кипящей воде и в течение 3-6 часов после обработки антисептическими и дезинфицирующими средствами. Попадая в рану, бактерии начинают вырабатывать токсин, который оказывает влияние нервную систему, приводя к тяжелым мышечным спазмам и судорогам.
По мере развития болезни спазм мышц вызывает серьезные проблемы с дыханием и в конечном итоге может привести к летальному исходу.
Столбняком можно заразиться в любом уголке земного шара, однако больше всего случаев заражения отмечается в жарких странах с плохой санитарно-гигиенической обстановкой. В странах с умеренным климатом пик заболеваемости приходится на летне-осенний период.
Причины появления столбняка
Огромную роль в распространении инфекции играет отсутствие профилактической вакцинации населения.
Столбнячные палочки живут в почве. Путь заражения – контактный. Бактерии попадают в организм через раны, ссадины, при ожогах, обморожениях и т.д.
После попадания в рану бактерии начинают вырабатывать токсин, который проникает в отростки нервных клеток, вызывая спастические сокращения мышц и судороги.
В связи со способностью продолжительно существовать в виде спор в почве, водоемах, на предметах возбудитель столбняка может попасть с пылью и грязью в любые помещения и инфицировать любые поверхности, включая медицинские.
- раневой,
- послеоперационный,
- послеродовой,
- послеожоговый,
- после обморожения,
- постинъекционный,
- столбняк новорожденных.
- локальный (поражаются только близлежащие к ране мышцы),
- генерализованный (поражаются все мышцы организма).
По степени тяжести: легкая форма (от момента заражения до первых симптомов проходит около 3 недель), средняя форма (симптомы появляются спустя 2 недели с момента заражения), тяжелая (симптомы возникают через 9–15 дней с момента заражения), крайне тяжелая (инкубационный период длится всего 3-5 дней).
Симптомы столбняка
Первые симптомы появляются в среднем через 7–10 дней от момента заражения, в редких случаях заболевание может развиться и раньше.
Различают три классических симптома столбняка:
- боль в области раны и иногда подергивание близлежащих мышц;
- скованность мышц живота;
- болезненные спазмы тела, продолжающиеся в течение нескольких минут, как правило, вызванные незначительными явлениями - сквозняком, громким шумом, прикосновением, светом;
- головная боль;
- боль в спине и затылке;
- повышенная потливость.
При прогрессировании заболевания судороги распространяются на мышцы всего тела (опистотонус), больной для облегчения состояния принимает различные вынужденные позы - выгибается дугой, сгибается в сторону или застывает как столб (отсюда и произошло название болезни).
В тяжелых случаях судороги настолько сильны, что могут приводить к разрывам мышц и перелому костей.
Тяжелое течение заболевания сопровождается повышением температуры тела, снижением артериального давления, увеличением частоты сердечных сокращений.
Диагностика столбняка
Как правило, поставить точный диагноз удается на фоне клинической картины при наличии раны, указывающей на возможное заражение.
Лабораторная диагностика не проводится, поскольку присутствие антител в крови может указывать на вакцинацию в детстве. При столбняке нарастания титров антител не происходит, так как даже летальные дозы экзотоксина не вызывают иммунного ответа. Ликвор (спинномозговая жидкость) также остается неизмененным, несмотря на поражение нервной системы.
В отдельных случаях применяют бактериологические методы (микроскопию мазков-отпечатков, гистологическое исследование тканей, иссекаемых при хирургической обработке ран, посевы раневого отделяемого на питательные среды в анаэробных условиях), позволяющие обнаружить возбудитель в месте расположения раны. Однако выделить культуру возбудителя из раны удается лишь у 30% больных.
К каким врачам обращаться
При травме с нарушением целостности кожных покровов, обморожении или ожоге следует обратиться к врачу-травматологу или врачу-хирургу, который после осмотра, сбора анамнеза и жалоб направит больного к узким специалистам: врачу-инфекционисту, врачу-неврологу.
Лечение столбняка
Лечение больных столбняком проводится только в стационаре. При тяжелом течении заболевания больного госпитализируют в реанимационное отделение.
Для купирования судорог применяют миорелаксанты, нейролептики. В связи с нарушением глотания введение препаратов зачастую осуществляется внутримышечно или внутривенно.
При поражении дыхательных мышц может потребоваться искусственная вентиляция легких.
Обязательным является введение антистолбнячной сыворотки. Причем чем скорее она будет введена, тем больше вероятность нейтрализации токсина.
Хирургическое лечение заключается в обработке раны, удалении инородных тел, назначении антибактериальной терапии при подозрении на присоединение бактериальной инфекции и в целях предупреждения развития гнойного процесса. Зашивать рану нельзя, чтобы не допустить размножения противостолбнячной палочки, поскольку закрытая рана без доступа кислорода является благотворной средой для данной бактерии.
Особое внимание уделяется восполнению жидкости, обеспечению питания с достаточным количеством калорий, насыщенного витаминами и микроэлементами. При выраженном нарушении глотания питание осуществляется жидкими питательными смесями с помощью зонда - специальной тонкой трубки, которую вводят через нос в полость желудка.
Осложнения
Осложнения делятся на ранние, возникающие в самый разгар болезни, и поздние, которые могут оставаться после выздоровления.
К ранним осложнениям относятся:
- Инфекции органов дыхания (бронхит, пневмония) - возникают в результате нарушения вентиляции легких, связанного с мышечным спазмом и длительным постельным режимом.
- Инфаркт миокарда – отмечается при тяжелом и крайне тяжелом течении столбняка, поскольку сердечная мышца, как и остальные мышцы организма, может подвергаться воздействию столбнячного токсина. Токсин особенно опасен для пожилых людей и пациентов с заболеваниями сердечно-сосудистой системы.
- Сепсис представляет собой системную воспалительную реакцию в ответ на попадание микроорганизмов в кровоток. Опасность сепсиса состоит в том, что воспалительный процесс затрагивает все органы и системы организма, нарушая их правильную работу, и в ряде случаев может привести к летальному исходу. Лечение сепсиса требует одновременного назначения нескольких внутривенных антибиотиков, постоянного контроля лабораторных показателей крови, пульса, артериального давления, температуры тела, мочеиспускания.
- Переломы костей, вывихи, разрывы мышц характерны для крайне тяжелого течения столбняка.
- Деформация позвоночника.
- Контрактуры мышц и суставов - состояние, при котором мышца или сустав сохраняют ограничение, скованность в движении даже после излечения от основного заболевания.
- Нарушение ритма сердца.
- Временный паралич черепных нервов, самым частым проявлением которого является нарушение функции глотания, двоение в глазах, птоз (опущение) века.
Плановая профилактики включает вакцинацию, которая проводится с рождения ребенка.
В России курс вакцинации против столбняка состоит из 3 прививок АКДС (в возрасте 3, 4,5 и 6 месяцев) и однократной ревакцинации в возрасте 18 месяцев. Далее ревакцинация проводится в 6–7 лет и в 14 лет вакциной АДС-М анатоксином. Последующие ревакцинации проводятся через каждые 10 лет.
Все прививки должны быть внесены в прививочные сертификаты. Полный курс прививок обеспечивает защиту у 95–100% привитого населения.
Экстренную профилактику необходимо проводить у непривитых или неправильно привитых людей при получении любых механических повреждений кожных покровов. Для этого как можно раньше (допустимо до 20 дня с момента травмы) вводят противостолбнячную сыворотку. Перед ее введением проводят пробу с разведенной сывороткой: если диаметр покраснения менее 1 см — проба отрицательная, если 1 см и более — положительная. При отрицательной пробе вводят сыворотку подкожно в наружную поверхность плеча или подлопаточную область. При положительной пробе введение сыворотки противопоказано. В этом случае вводят иммуноглобулин человека.
- Инфекционные болезни: национальное руководство / Под ред. Н.Д. Ющука, Ю.Я. Венгерова. - М.: ГЭОТАР-Медиа, 2009. С. 521–529.
- Рюмин А.М., Соболевская О.Л., Корочкина О.В., Волский Н.Е., Михайлова Е.А., Отмахова И.А., Собчак Д.М., Хряева О.Л. Случай столбняка легкого течения: тактические особенности ведения // Нижегородская государственная медицинская академия. 2017. С. 98–100.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

Многие слышали о заболевании под названием столбняк, но мало кто знает, чем он опасен, как им можно заразиться и какие меры предосторожности необходимо соблюдать, чтобы избежать этой страшной патологии.
Столбняк – тяжелая инфекционная патология, вызванная возбудителем — анаэробной бактерией Clostridium tetani. Поражает нервную систему, выражается тоническими припадками с генерализованными судорогами.
Инфекционное заболевание не имеет возрастной группы, заражению подвержены все население. Патология обуславливается тяжелым протеканием, длительной терапией и затяжной реабилитацией.
Столбняк не является заразной болезнью и не передается воздушно-капельным путем.
Клостридиум тетани — крупная бактерия для крупных неприятностей
Clostridium tetani (клостридиум тетани) – возбудитель столбняка, является грамположительной анаэробной бактерией, обитающей в бескислотной среде. Подвижная – имеет до 20 жгутиков, которые могут превышать длину самой палочки. Крупная – в длину 3-12 мкм, в ширину – 0,3-0,8 мкм, с закругленными границами.

clostridium tetani под микроскопом
Могут существовать в жидких средах долгое время практически не колонизируются. При попадании в плотную питательную среду, начинают интенсивно размножаться, основывая колонии.
В жидкой среде при нагревании 90°С живут 2 часа, во время кипячения погибают через час. В сухой среде выдерживают до 150°С. В море могут обитать полгода. В фекалиях и почве – более 100 лет.
Находятся в кишечнике человека и животного, не нанося вреда – целостность слизистой кишечника препятствует внедрению и не дает развиваться болезни.
Видео про бактерию clostridium tetani (клостридиум тетани), которая является возбудителем столбняка:
Пути заражения столбняком
Заражение происходит при попадании болезнетворной бактерии на поврежденные участки кожи. Особенное опасно попадание на глубокие карманные раны или гнойные воспаленные образования. Это позволяет спорам проникнуть глубоко в ткани и успешно колонизироваться.
Благоприятные условия для проникновения инфекции:

- огнестрельные ранения;
- колотые или резаные карманные раны;
- занозы, особенно воспаленные;
- ожоги;
- обморожения;
- травмированные родовые пути;
- пупочные раны у новорожденных;
- послеоперационные раны;
- гангрены;
- абсцессы;
- язвенные заболевания;
- пролежни.
В период военных действий наблюдался максимальный процент инвазии. Осколочные ранения, нагноения и отсутствие гигиены – благоприятнейшие условия для размножения подобного вируса и заражения столбняком.
Как проявляется заражение
Болезнь обычно наступает внезапно и развивается стремительно.
Начинается с боли в месте поражения, наблюдается миклонус мышц, ухудшение общего стояния: головная боль, недомогание.
Болезнь быстро развивается, первые признаки через несколько дней становятся более определенными:
- напряженность в области затылка и спазм в области шеи;
- сардоническая гримаса – проявляется из-за напряжения лицевых мышц;
- тризм жевательной мускулатуры – ограничивает открытие рта;
- дисфагия глотки – диффузные спазмы в области гортани.
Через пару дней проявляется целый ряд симптомов:
- мышечное напряжение ног и рук, без затрагивания ступней и кистей;
- резкая боль в области проникновения инфекции;
- мышечный спазм живота;
- затруднение дыхания;
- нарушение испражнения и мочеиспускания;
- опистотонус – принудительные судорожные выгибания спины, при одновременном спазме всех групп мышц.
Как избежать заражения
Большое количество колоний Clostridium tetani наблюдается у лошадей и крупного рогатого скота. Также на пастбищах и в земле, где в виде удобрений, используют навоз. Наиболее благоприятная среда – это влажная земля и большое количество удобрений.
По этой причине люди, проживающие в сельской местности и имеющие непосредственный контакт с крупными животными, должны быть максимально бдительны.
Профилактика заражения столбняком проводится в три этапа:

- Санитарно-просветительная беседа для населения.
- Меры предосторожности:
- При земельных работах или на скотном дворе использовать закрытую одежду и резиновые перчатки.
- Проводить качественную обработку ран. Глубокие или гнойные повреждения, лучше осуществлять с помощью хирургической обработки.
- Защищать поврежденные кожные покровы. Выходя из дома целесообразнее закрывать раны марлей или бинтом. После прогулки, рану обработать перекисью.
- Противостолбнячная вакцинация – АКДС. Она включает также иммунизацию от коклюша и дифтерии. В первый год жизни младенцам делают три прививки. Первая – детям трех месяцев, вторая – от 4 до 5 месяцев, третья в полгода.

Подростки 7 и 16 лет получают ее с помощью плановой вакцинации.
К сожалению, прививка защищает всего 10 лет. Поэтому стоит выполнять ревакцинацию, каждое десятилетие.
Если после проведения последнего ввода анатоксина прошло более 5 лет, а произошло сильное загрязнение поврежденный кожных покровов, то необходима внеплановая противостолбнячная инъекция. Проведение подобной процедуры касается и запланированной беременности, или предстоящего участия в боевых действиях. Эта профилактическая мера предосторожности проводится по причине того, что у многих людей свойства анатоксина исчезают уже через 5 лет.
Статистика и факты
Clostridium tetani можно заразиться в любом возрасте. Самые тяжелые формы наблюдаются у рожениц и младенцев, инфицированных в антисанитарных условиях при родах. У новорожденных инвазия столбнячной палочкой в 95% заканчивается летальным исходом.
По статистическим данным ВОЗ, за 2013 год от Clostridium tetani погибло 49000 младенцев.
В странах всего мира осуществляется эпиднадзор и плановая вакцинация населения с младенческого возраста. Благодаря этому, динамика снизилась и осталась на минимальных показателях.
В Российской Федерации за последние 5 лет не было зафиксировано ни одного случая инфицирования ребенка. 70% больных – это люди старше 60 лет. Из них 10% — погибают.
Возможные осложнения
После тяжелого протекания болезни могут проявляться осложнения:
- бронхиальная астма;
- воспаление легких;
- ишемическая болезнь сердца;
- переломы;
- деформация позвоночника;
- отрывы или полные разрывы мышц;
- тромбозные образования;
- эмболия легких;
- ограничение подвижности суставов;
- тахикардия;
- сепсис (особенно часто наблюдается у новорожденных).
Через три месяца после стационарного лечения пациент может выйти на работы, позволяется легкий труд. Каждые два года следует проходить обследование у невролога.
Столбняк — коварная, полузабытая, неистребимая и необычная болезнь. Благодаря десятилетиям успешной вакцинопрофилактики мы очень редко слышим о столбняке. Это что-то очень страшное, но вроде бы из другой жизни. Разбив молотком палец в кровь, мы обычно не задумываемся, защитит ли нас от столбняка последняя школьная прививка, сделанная 10 лет назад. Давайте разберемся, насколько серьезна проблема этого инфекционного заболевания.
Столбняк жив
В 2015 году, согласно оценкам, около 209000 человек заболели и более 56000 заболевших умерли от столбняка. Бремя болезни распределено неравномерно: подавляющее количество случаев заболевания и смерти приходится на Африку к югу от Сахары, Южную и Юго-Восточную Азию.
Симптомы столбняка страшны и узнаваемы. Казалось бы, каждый случай должен регистрироваться и попадать в статистику. Но эпидемиологи считают, что в мире учитывается лишь около 10 процентов реальной заболеваемости, даже в США CDC знает примерно о половине случаев. То есть о масштабе проблемы мы знаем приблизительно.

Глобальная заболеваемость столбняком (голубые столбцы) и охват вакцинации АКДС по совокупным национальным оценкам (синий график) и оценкам ВОЗ (красный график), 1980-2017
Без лечения столбняк приводит к смерти почти всегда. Современная терапия снижает летальность до 15-20 процентов, но в развивающихся странах этот показатель может переваливать за 50 процентов. По данным, приведенным выше, можно подсчитать, что в России в указанные годы умирал каждый третий заболевший.
Неонатальный столбняк (19937 смертей в 2015 году) элиминирован в десятках стран, включая Россию.
Течение столбняка
Клиника столбняка
Инкубационный период 3–21 дня (в среднем 8 дней).
Ранние признаки: боль в ране, спазм жевательных мышц (тризм), нарушение глотания (дисфагия), ригидность мышц шеи.
Основные симптомы: Ригидность мышц и спазмы распространяются нисходяще от жевательных к мышцам конечностей. Спазмы нарастают постепенно, могут приводить к остановке дыхания, переломам костей, вывихам, рабдомиолизу. Спазм гортани может вызвать асфиксию. Повышенная чувствительность к звуку и свету.
Опистотонус — характерная поза с резким выгибанием спины, запрокидыванием головы, вытягиванием ног и сгибанием рук.
Сардоническая улыбка (risus sardonicus) — судорожное сокращение мимических мышц с оттягиванием углов рта вниз и назад. Брови и крылья носа приподняты.
Другие симптомы: лихорадка, потливость, повышенное артериальное давление, тахикардия.
Основные причины смерти — асфиксия, остановка сердца.
Формы столбняка
• Генерализованный столбняк, наиболее распространенная форма.
• Локализованный столбняк развивается гораздо реже, обычно поражает конечность с зараженной раной.
• Цефалический столбняк — редкая форма, обычно связана с повреждениями головы или инфекций среднего уха. Прогноз обычно плохой.
• Неонатальный столбняк (столбняк новорожденных, пупочный). Эта генерализованная форма развивается при заражении пуповины C.tetani. Смертность достигает 70 процентов.
Несколько слов о главном герое
Столбнячная палочка (Clostridium tetani), являющаяся возбудителем столбняка, — грамположительная бактерия, анаэроб. В присутствии воздуха она образует споры, устойчивые ко многим антисептикам и кипячению. Ее вегетативная форма имеет вид палочки со жгутиками, а споры напоминают по форме теннисные ракетки.
C.tetani обнаруживают в фекалиях 10-20 процентов лошадей, 25-30 процентов собак и морских свинок, а также в кишечнике овец, коров и мелких млекопитающих. У людей в разных исследованиях частота носительства столбнячной палочки в кишечнике составляла от 0 до 40 процентов.
Вегетативная форма бактерии вырабатывает два экзотоксина:
C.tetani принадлежит к семейству, включающему в себя образцовых производителей токсинов чудовищной силы. Ее родственниками являются возбудители ботулизма (C. Botulinum), газовой гангрены (C.Perfringens) и псевдомембранозного колита (C. Difficile). Ботулотоксин — самый мощный биологический яд, тетаноспазмин — второй по силе.
Рукотворные эпидемии
Человек не может заражаться столбняком от других людей и животных. Бактерия попадает в организм через раны и другие повреждения из почвы, прямо или опосредованно. Массовая, не спорадическая, заболеваемость связана с войнами и катастрофами.
В 1913 году Journal of the American Mediсal Assoсiation сообщил, что количество смертей от столбняка после фейерверков на День независимости сократилось со 102 случаев на 1000 повреждений до трех на 1000 благодаря использованию противостолбнячной сыворотки при повреждениях (источник). Однако тогда его применение не было рутиной в армиях, участвовавших в Первой мировой войне, что привело к огромной заболеваемости в первые месяцы боевых действий.
В немецких госпиталях с 1 августа по 31 октября 1914 года столбняк развился у 1744 из 27677 раненных солдат, летальность доходила до 100 процентов. С нормализацией поставок сыворотки этот показатель упал до одного случая на 1000 раненных. Наблюдения, сделанные врачами на той войне, дали доказательную базу для улучшения лечения столбняка.

US Army Medical Department, Office of Medical History / British Medical Journal.
Перед Второй мировой войной в некоторых регионах уже практиковалась иммунизация против столбняка. Ее преимущества были наглядными. В американские госпитали в течение войны попали 2,7 миллиона человек с ранениями и повреждениями, только у 12 из них развился столбняк, пять из них умерли. В то же время, при освобождении Манилы в 1945 году 473 человека, или четыре процента из примерно 12000 пострадавших гражданских, заболели столбняком.
Столбняк. Начало
Споры столбняка попадают в организм через повреждения кожи различного характера. Особую опасность представляют колотые раны, поскольку в них проще создаются анаэробные условия. Это способствовало появлению мифа, что столбняк вызывается уколом непременно ржавым гвоздем. Опасны любые раны, загрязненные землей. Однако важно знать, что около половины травм, приводящих к столбняку, люди получают в помещении.
Заражение может происходить при укусах животных, ожогах, открытых переломах, занозах, язвах на коже, хроническом дерматите, при автомобильных катастрофах, внебольничных абортах, гангрене, карбункулах и так далее.
Далеко не каждое повреждение вызывает опасение и побуждает людей обратиться за медицинской помощью. Исследование заболеваемости столбняком во Вьетнаме показало, показало, что примерно в 20 процентах случаев ворота инфекции определить не получается: по всей видимости, болезнь может развиться даже после несущественных повреждений.
Тетаноспазмин проникает в длинные отростки двигательных нейронов и поднимается к спинному мозгу. Это занимает 2-14 дней, в это время болезнь себя не обнаруживает. В спинном мозге токсин поражает тормозные нейроны: он расщепляет белок синаптобревин, который помогает везикулам с нейромедиаторами (ГАМК и глицином) выходить в синаптическую щель. Двигательные нейроны остаются без тормозного влияния, что приводит к спазму и ригидности мышц. Ослабляется тормозное действие на автономную нервную систему, что обусловливает, кроме прочего, повышенную чувствительность к свету и шуму.

Механизм действия столбнячного токсина: 1) связывание тетаноспазмина с альфа-мотонейроном в нервно-мышечном синапсе, его проникновение в нейрон; 2) ретроградный аксонный транспорт; 3) проникновение токсина в тормозной нейрон (обратный захват везикулы); 4) токсин не дает везикулам с тормозными медиаторами открыться в полость синапса.

Столбняк – это острая инфекционная болезнь, вызываемая спорообразующим анаэробом Clostridium tetani (C.tetani), который вырабатывает один из самых сильных токсинов – тетаноспазмин, и при попадании в организм человека через рану или порез поражает центральную нервную систему, вызывая судороги. Для человека смертельная доза токсина составляет всего – 2,5 нанограмм на килограмм веса.
Столбнячная палочка очень устойчива к различным внешним воздействиям, переносит кипячение, устойчива к фенолу и другим химическим агентам. Она десятки лет может сохраняться в почве и на различных заражённых испражнениями предметах. Её можно обнаружить в домашней пыли, земле, солёной и пресной воде, фекалиях многих видов животных.

Что это такое?
Столбняк — зооантропонозное бактериальное острое инфекционное заболевание с контактным механизмом передачи возбудителя, характеризующееся поражением нервной системы и проявляющееся тоническим напряжением скелетной мускулатуры и генерализованными судорогами.
Больной не заразен для окружающих. Эпидемиологических мероприятий в очаге болезни не проводят. Иммунитет после болезни не развивается. Выздоровление после клинической формы столбнячной инфекции не обеспечивает защиты от нового заболевания. Небольшое количество столбнячного токсина, достаточное для развития заболевания, не обеспечивает продукцию необходимых титров антител.
Поэтому все больные с клиническими формами столбняка должны быть обязательно иммунизированы столбнячным анатоксином — сразу же после постановки диагноза или после выздоровления.
Возбудитель
Возбудитель столбняка — палочка Clostridium tetani. Она относится к бактериям, обитающим в безвоздушной среде, кислород оказывает на неё губительное действие. Тем не менее этот микроорганизм очень устойчив благодаря способности образовывать споры. Споры — это устойчивые формы бактерии, которые могут существовать в неблагоприятных условиях окружающей среды. В виде спор Clostridium tetani легко переносит высушивание, заморозку и даже кипячение. А при попадании в благоприятные условия, например, глубокую рану, спора переходит в активное состояние.
Споры Clostridium tetani обнаруживаются в почве, домашней пыли, фекалиях многих животных, природных водоёмах. Если эта спора так распространена в нашем окружении, то возникает вопрос, почему все люди не заразились столбняком? Дело в том, что этот микроб безопасен при проглатывании. Хоть он и не разрушается соляной кислотой и ферментами, но и не может всасываться через желудочно-кишечный тракт.
Как передаётся столбняк? Это раневая инфекция — возбудитель может проникнуть в организм через раны, ожоговые поверхности, участки обморожения. Clostridium tetani любит глубокие раны, так как в них возможно создание бескислородных условий.
Механизм развития заболевания
С момента попадания столбнячной палочки в благоприятные условия, она активно начинает размножаться, вырабатывая при этом столь вредный для живого организма экзотаксин. С током крови экзотаксин распространяется по всему организму и воздействует на спинной мозг, отделы продолговатого мозга и ретикулярную формацию.
В состав столбнячного токсина входит тетаноспазмин, представляющий большую опасность для нервной системы. Воздействуя на нее, он приводит к появлению тонических сокращений мускулатуры, а также запускает процесс тетаногемолизина, во время которого происходит процесс разрушения эритроцитов.

Симптомы столбняка у человека
В развитии столбняка у человека выделяют несколько клинических периодов:
Степени тяжести
В зависимости от тяжести течения столбняк может быть:
- Легким – имеет длительный инкубационный период (более 20 дней), нерезко выраженные тризм, сардоническую улыбку и дисфагию. Напряжения в других мышцах практически нет, температура тела нормальная или повышена до 37,5°С. Симптомы болезни формируются в течении 5-6 дней. Эта форма болезни развивается у больных, имеющих частичный иммунитет.
- Средне-тяжелая стадия длиться от 2-х до 3-х недель. Вся симптоматика проявляется и нарастает в течении трех дней. Характерен судорожный синдром, возникающий пока один раз в сутки. Признаки гипергидроза, тахикардии и субфебрилитета остаются в умеренных пределах.
- Тяжелым – инкубационный период 7-14 дней, симптомы возникают за 24-48 ч. Резко выраженное мышечное напряжение сопровождается судорожными подергиваниями несколько раз в час. Показатели сердцебиения, давления, температуры резко повышены.
- Стадия крайне тяжелого течения заболевания характеризуется очень коротким этапом инкубации (до семи дней) и моментальным развитием – регулярных, длительных судорожных синдромов, до пяти минут, и мышечными спазмами в сопровождении тахипноэ (поверхностное учащенное дыхание), признаками тахикардии, удушья и кожного цианоза.
Как выглядит столбняк :фото
На фото ниже показано, как проявляется заболевание у человека.

[spoiler title=’Фото 18+’][/spoiler]
Диагностика
Диагностика столбняка основывается на клинике заболевания. Большое значение имеет анамнез. Выделение и опознавание микроорганизма проводится редко. Определяется содержание токсина в мышцах.
В начале болезни следует отличать столбняк от периостита, гингивита, абсцессов заглоточного пространства, воспаления нижнечелюстных суставов, когда больной не может раскрыть рот. При столбняке присутствует длительное напряжение жевательных мышц и их подёргивания. В более поздние сроки следует дифференцировать столбняк с эпилептическими припадками, отравлением стрихнином, истерией у женщин.
У новорождённых столбняк надо отличать от последствий родовой травмы, менингита. В сомнительных случаях прибегают к спинномозговой пункции. У детей постарше следует дифференцировать столбняк с истерией и бешенством.
Последствия
Осложнения могут быть различными: бронхит, пневмония, сепсис, инфаркт миокарда, разрывы мышц и сухожилий, вывихи и спонтанные переломы, тромбозы и эмболии, отёк лёгких, временный паралич черепно-мозговых нервов, контрактуры мышц, компрессионная деформация позвоночника (сохраняется в отдельных случаях до 2-х лет) и т.п.
Лечение столбняка
Человек, у которого проявляются симптомы столбняка, подлежит немедленной госпитализации в стационар. Для того чтобы произвести нейтрализацию токсина столбняка, больному вводится специальная противостолбнячная сыворотка или он принимает специфический иммуноглобулин. В качестве терапии судорожного синдрома используется ряд лекарственных средств — наркотические, седативные, нейроплегические. Также для лечения столбняка используют миорелаксанты.
Если у больного наблюдается выраженное расстройство дыхания, то прежде чем начинать лечение столбняка, необходимо произвести все нужные реанимационные мероприятия. Далее для лечения применяются слабительные средства, больному ставится газоотводная трубка, и если есть такая необходимость, то пациенту проводится катетеризация мочевого пузыря. Чтобы не допустить у больного возникновения пневмонии, больного столбняком следует очень часто переворачивать, также необходимо постоянная стимуляция дыхания, а также кашля. Чтобы упредить в дальнейшем лечение осложнений бактериального характера, используются антибиотики.
Лечение столбняка также предполагает преодоление обезвоживания путем использования вливаний внутривенно раствора бикарбоната натрия. Для этой цели применяется еще ряд препаратов: полиионные растворы, гемодез, альбумин, реополиглюкин, плазма.
Прививка от столбняка
Дети прививаются от столбняка пятикратно. Первая прививка делается в 3 месяца, далее в 4,5 мес., в полгода, в 1,5 года, затем в 6-7 лет.
Сделать прививку от столбняка и получить подробную консультацию можно в любой поликлинике по месту жительства.

Профилактика столбняка
Неспецифическая профилактика заболевания заключается в предупреждении травматизма в быту и при производстве, соблюдение правил асептики и антисептики в операционных, родильных залах, при обработке ран.
Специфическая профилактика столбняка проводится в плановом или экстренном порядке. Согласно национальному календарю прививок вакцинация проводится у детей с 3 месяцев трехкратно вакциной АКДС (или АДС), первая ревакцинация осуществляется через 1–1,5 года с последующими ревакцинациями каждые 10 лет.
Недугом страдают чаще взрослые люди, но вероятность заболеть есть даже у младенцев.
Еще столетие назад рожа считалась крайне опасной и часто приводила к летальному исходу. В настоящее время благодаря появлению антибактериальных препаратов, она стала относиться к излечимым болезням. Однако продолжает оставаться серьезной инфекцией, требующей своевременной эффективной терапии, и пристального внимания врачей.
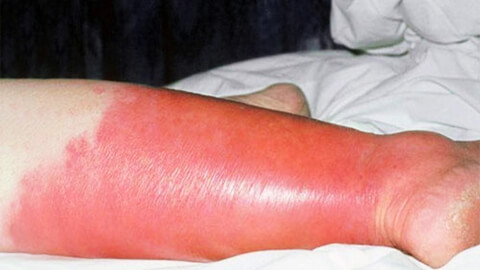
Причины возникновения рожи
Для возникновения воспалительного процесса необходимо совпадение сразу нескольких обстоятельств:
- повреждение кожных покровов любого типа: аллергического, травматического или ожогового;
- понижение иммунитета в результате хронических заболеваний, грибковых инфекций, авитаминоза или истощения организма;
- инфицирование травмированных кожных участков бета-гемолитическим стрептококком.
Немаловажную роль играет гигиена тела – рожа возникает значительно чаще в регионах с плохими санитарно-гигиеническими условиями.
Имеются наблюдения, что заболевание более типично для людей белой расы.
Симптомы рожистого воспаления
Заболевание начинается резко и протекает остро. Пациенты, как правило, могут указать даже час его возникновения.
Начало схоже с тяжелым ОРВИ – быстро поднимается температура, возникает общая интоксикация организма. Наблюдается озноб (нередко сотрясающий), головные боли, тошнота, рвота, боли и ломота в спине и суставах. При тяжелом течении возможно возникновение судорог и бреда.
Поражение кожных покровов начинает развиваться через 10-20 часов с момента возникновения общих симптомов. Начинается с зуда кожи, ощущения ее стянутости, потения. Затем кожа в месте заражения начинает краснеть и отекать, возникает выраженная эритема.
Также характерен лимфаденит – уплотнение лимфатических узлов, снижение их подвижности и болезненность при надавливании. У некоторых больных на коже возникает розовая полоса, которая соединяет воспаленный участок с ближайшей группой лимфоузлов.
Классификация
Рожистое воспаление кожи обычно классифицируют по нескольким параметрам.
По кратности возникновения рожи ее делят на 3 вида:
- Первичная–первый случай возникновения заболевания.
- Повторная–возникает обычно через какой-то период (год и более).
- Рецидивирующая–возникает периодически с неопределенными интервалами от нескольких недель до нескольких лет, с той же локализацией, что и предыдущая, и обычно связана с иммунодефицитными состояниями организма.
Классификация по распространению на теле:
- Локализованная – имеет четкий очаг локализации в пределах анатомической области тела (лица, ноги, спины).
- Распространенная – проявлена на нескольких близлежащих участках тела (например, одновременно на бедре и голени).
- Мигрирующая (ползучая) – после излечения на одном участке тела рецидив возникает на другом.
- Метастатическая – очаги локализации располагаются на удаленных друг от друга участках тела (например, лицо и голень).
Также могут встречаются смешанные формы. Особо неприятным является рожистое воспаление кожи лица. Оно причиняет не только физическое, но и моральное страдание из-за ухудшения внешнего вида больного.
По характеру проявления на кожных покровах:
- Эритематозная – наблюдается покраснение участка кожи, зуд, жжение и отечность.
- Эритематозно-буллезная – к предыдущим симптомам добавляется возникновение пузырьков с прозрачной жидкостью, которые потом растрескиваются, и заболевание переходит в следующую форму.
- Эритематозно-гемораргическая – на воспаленном участке появляются пятна подкожного кровоизлияния, которые причиняют больше дискомфорта и требуют больше времени на излечение.
- Эритематозно-буллезно-гемораргическая – самая тяжелая форма, при которой кожный участок поражается максимально глубоко.
Наибольшую опасность для пациента представляет последняя форма заболевания.
По тяжести протекания болезнь делится на 3 формы:
- Легкую – температура повышается незначительно, напоминая обычную простуду, длится недолго (1-3 дня) при этом поражается незначительный участок кожи чаще всего без глубоких структурных изменений (эритематозное проявление).
- Средней тяжести – лихорадка длится более 3-х дней, температура повышается значительно, возможны головные боли, боли в суставах и другие симптомы, напоминающие грипп, поражаются большие участки кожи.
- Тяжелую – лихорадка проявлена очень высокими температурами, длится более 5 дней, поражаются обширные участки тела с геморрагическими и буллезными проявлениями.
Халатное отношение к легкой стадии и отсутствие адекватного лечения приводит к прогрессированию недуга и возникновению тяжелых форм заболевания.
Поэтому при подозрении на рожистое воспаление необходимо срочно обратиться к врачу.
Какие части тела чаще всего поражает рожа
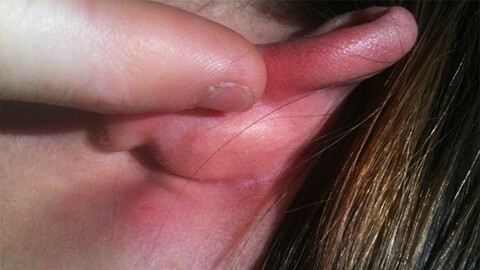
Рассмотрим на каких участках тела наиболее часто возникает воспалительный процесс:
- Ноги в районе голени. Из-за плохого кровообращения или недостаточного оттока лимфы в этой части тела возникают застойные явления, и происходит скопление инфекции. Поэтому рожистое воспаление ноги относится к наиболее распространенным его видам.
- Кожа лица и головы. Данной локализации способствуют застойные явления, вызванные ЛОР-заболеваниями.
- Туловище. Риск рожистого воспаления повышается в местах повышенной потливости и потертостей, а также на поверхности шрамов.
- Руки. Наиболее редко поражение, так как это самая подвижная часть человеческого тела, что препятствует возникновению застойных явлений.
Диагностика
Так как симптоматика рожистого воспалительного процесса ярко проявлена и специфична, врач может поставить даже при первичном осмотре, исходя из следующих симптомов:
- внезапное проявление болезни в виде лихорадочного состояния с признаками острой интоксикации организма;
- характерные кожные проявления;
- увеличение лимфоузлов;
- приглушенность сердечных тонов, учащенное сердцебиение;
- снижение давления.
Специальная лабораторная диагностика не нужна. Но для подтверждения диагноза следует обратить внимание на следующие параметры общего анализа крови:
- СОЭ, как при любом остром воспалительном процессе, более 20 мм/час;
- возросшее количество лейкоцитов;
- пониженное количество эритроцитов;
- пониженный гемоглобин, особенно при геморрагических проявлениях.
Также рекомендуется определить лабораторно штамм стрептококка, для подбора наиболее эффективной схемы лечения.
Рожистое воспаление кожи – лечение
Основной метод терапии этой болезни – медикаментозный.
Применяются такие препараты:
- Антибактериальные (антибиотики) – являются главным элементом терапии. Принимаются около 2-х недель.
- Противовоспалительные и жаропонижающие – необходимы для снижения лихорадки.
- Обезболивающие – используются, как местно, так и перорально.
- Противогистаминные – нужны для купирования аллергоподобных реакций в очаге воспаления.
- Нестероидные противовоспалительные препараты – для снижения интенсивности воспаления и обезболивания.
- Мази и кремы непосредственно в местах выраженных кожных повреждений.
- Антисептические повязки – необходимы при глубоком поражении кожи;
- Стероидные или иммуномодулирующие препараты – назначают при тяжелом течении болезни.
Чаще всего назначаются сразу несколько классов лекарств, так как для полного излечения необходим комплексный подход.

Для купирования острой фазы необходимо до 2-х недель. Но и после этого не следует прекращать лечение.
Кожа в местах, подвергавшихся воспалению, очень уязвима в ближайшие несколько недель, возможно ее шелушение. Ни в коем случае нельзя подвергать интенсивному воздействию солнечных лучей пострадавшие места минимум месяц после снятия острой фазы. Также необходимо дополнительное увлажнение специальными мазями и кремами для полного восстановления структуры кожи.
После прохождения острой фазы рекомендуется физиотерапия.
- ультрафиолетовое излучение – для угнетения роста стрептококков;
- электрофорез – для более эффективного введения препаратов;
- УВЧ – для улучшения лимфотока, кровообращения и местного иммунитета.
Изредка приходится прибегать к хирургическому методу лечения. Он становится необходим при глубоких поражениях кожных покровов.
Особое внимание следует уделить рецидивирующей роже. Лечение острой её фазы не отличается от лечения при первичном заболевании. После снятия острых симптомов необходим дополнительный курс для восстановления иммунитета и избавления от стрептококковой инфекции.
Лечение неосложненных форм заболевания проводится амбулаторно, под наблюдением лечащего врача. Тяжелое течение может потребовать госпитализации пациента.
Самолечение может быть смертельно опасным из-за вероятности тяжелых осложнений.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
- Некроз – отмирание кожных покровов в местах поражения. Если некротизированные участки обширны, может понадобиться хирургическое вмешательство.
- Абсцесс – гнойное воспаление. Бывает при буллезной форме, проявляется в возникновении подкожных гнойных очагов. Обязательно их оперативное удаление.
- Флегмона – большой гнойный очаг. Также требует хирургического вмешательства.
- Гнойный флебит – образование гнойных очагов вокруг сосудов конечности. В результате давления на сосуд снижается кровоток, что приводит к кислородному голоданию окружающих тканей. Может стать причиной обширных некрозов.
- Сепсис – попадание большого количества стрептококков в кровоток. Смертельно опасное состояние.
- Поражения сердечной мышцы – возникает при попадании стрептококков в миокард.
- Гнойный менингит – если участок воспаления расположен на голове, и перешел в гнойную стадию, стрептококки могут попасть в спинной мозг и вызвать менингит.
- Ухудшение зрения – при локализации рожистых поражений в районе глаз из-за отечных явлений происходит нарушение увлажнения и кровоснабжения глазного яблока. Может привести к необратимому падению остроты зрения.
Риск осложнений значительно повышают следующие факторы:
- грибковые инфекции;
- сахарный диабет;
- лимфостаз;
- варикозное расширение вен;
- отеки различного происхождения;
- гиповитаминоз или истощение организма;
- иммунодефицит;
- сильная интоксикация организма.
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Профилактика осложнений и рецидивов
Заболевание имеет явно выраженную симптоматику. При обнаружении двух и более симптомов необходимо срочно обратиться к врачу и незамедлительно начать лечение. Строгое соблюдение рекомендаций и выполнение всех необходимых процедур позволит избежать осложнений.
Важно довести лечение до конца даже после устранения острых проявлений заболевания. Особенно важно не прекращать курс антибиотиков раньше установленного времени, так как это ведет к хронизации заболевания и выработке привыкания к данному виду антибактериальных препаратов – в следующий раз они могут оказаться для вас бесполезными.
Чтобы не случилось рецидива важно поддерживать хороший кровоток и лимфоток в местах воспаления, и следить за чистотой и сухостью кожных покровов.
Читайте также:

