Ребенку прописали от туберкулеза
Обновлено: 18.04.2024
Туберкулёз у детей (вопросы и ответы)
Что такое туберкулёз?
Туберкулёз — это опасное инфекционное заболевание, которое без своевременного и правильного лечения может привести к потере трудоспособности, инвалидности, смерти. Туберкулёз чаще всего поражает лёгкие (лёгочной туберкулёз), но может развиться и в других органах (туберкулёз лимфатический узлов, кожи, глаз, костей и суставов и др.).
Что вызывает туберкулёз?
Туберкулёз вызывает микобактерия туберкулёза (Mycobacterium tuberculosis). Это необычайно жизнеспособный микроорганизм, который сохраняет свои свойства при высыхании, замерзании, после обработки спиртом, кислотой и щёлочью.
Как происходит заражение?
В большинстве случаев туберкулёз передаётся воздушно-капельным путём от больного заразной формой лёгочного туберкулёза, т.е. выделяющего микобактерии туберкулёза. Основным источником инфекции является мокрота больного, мельчайшие капельки которой, заражённые микобактериями туберкулёза, попадают в воздух, когда он кашляет, чихает, сплёвывает, разговаривает. Они проникают с воздухом в лёгкие здоровых людей и приводят к инфицированию (заражению) туберкулёзом.
Дети, как и взрослые, заражаются туберкулёзом при вдыхании воздуха с микобактериями туберкулёза. Грудные дети и дети младшего возраста чаще всего заражаются в семье или от близких друзей, соседей. Дети школьного возраста могут заразиться и в общественных местах при контакте с больным туберкулёзом лёгких.
Почему одни люди болеют туберкулёзом, а другие нет?
Большинство инфицированных людей никогда не заболевают туберкулёзом, потому что их иммунная система подавляет инфекцию. Заболевает 5-10% инфицированных. Обычно этому способствуют другие тяжёлые болезни, ВИЧ-инфекция, проживание в тесном, сыром и холодном помещении, неполноценное питание, тяжёлая работа в плохих условиях, сильные стрессы, то есть все, что приводит к ослаблению иммунитета.
В каком возрасте дети чаще всего заболевают туберкулёзом?
Очень восприимчивы к туберкулёзу дети младшего возраста (до 3-х лет), особенно первого года жизни. В этом возрасте защитные силы организма ещё не развиты, потому что при попадании в него микобактерий туберкулёза болезнь развивается очень быстро.
Второй период пониженной сопротивляемости к туберкулёзу у детей — возраст от 10-11 до 14-16 лет, когда иммунитет снижается из-за быстрого роста и гормональных изменений в организме ребёнка.
Что способствует возникновению туберкулёза у детей :
- Внутрисемейный контакт с больным заразной формой туберкулёза.
- Перенесённые инфекции (корь, коклюш, пневмония, ветряная оспа).
- Курение, употребление наркотических веществ.
- Неправильное питание ребёнка (избыток углеводов, недостаток белка).
Как определить, инфицирован ли ребёнок туберкулёзом?
Это делают с помощью иммунодиагностики туберкулёза с использованием пробы Манту или аллергена туберкулёзного рекомбинантного (Диаскинтеста).
Как проводят обследование детей при подозрении на туберкулёз?
Детей обследуют также, как и взрослых: проводят осмотр, при этом расспрашивают родителей об изменениях в физическом состоянии и поведении ребёнка, его жалобах, делают анализ мокроты, если ребёнок её выделяет, рентгенографию грудной клетки и другие необходимые исследования.
Есть ли прививка от туберкулёза?
Такая прививка есть. Это вакцинация БЦЖ-М. Хотя она не избавляет ребёнка полностью от возможности заболеть туберкулёзом, её обязательно нужно делать, так как она защищает детей от смертельных форм заболевания, таких как туберкулиновый менингит и милиарный туберкулёз. Вакцинируют всех здоровых новорожденных детей на 3-5-й день жизни.
Как уберечь ребёнка от заболевания туберкулёзом?
Дети заболевают, прежде всего, контактируя с взрослыми людьми, больными туберкулёзом. Обращайте внимание на своё самочувствие и здоровье окружающих вас людей. Кашляющий человек может оказаться больным туберкулёзом. Поэтому если ваш родственник, сослуживец или знакомый, который бывает в контакте с вашим ребёнком, кашляет долгое время, настаивайте на том, чтобы он обратился к врачу, ограничьте его контакты с ребёнком. Поинтересуйтесь здоровьем тех людей, которые будут временно жить в вашей семье или часто приходить в ваш дом.
Если в семье есть больной туберкулёзом, он должен быть изолирован от детей. Как можно чаще проветривайте помещение, 2-3 раза в день проводите его влажную уборку. Больной должен при кашле и чихании закрывать нос и рот платком или салфеткой; пользоваться плевательницей, которую следует дезинфицировать.
Позаботьтесь об укреплении иммунитета ребёнка. Для того, чтобы ребёнок мог сопротивляться любым болезням, он должен регулярно и полноценно питаться, соблюдать режим дня, бывать на свежем воздухе, не переутомляться.
Туберкулез у детей – специфическое инфекционно-воспалительное поражение различных тканей и органов, вызываемое микобактериями туберкулеза. Основными клиническими формами туберкулеза у детей служат ранняя и хроническая туберкулезная интоксикация, первичный туберкулезный комплекс, туберкулезный бронхоаденит, острый милиарный туберкулез; реже встречаются туберкулезный менингит, мезаденит, туберкулез периферических лимфоузлов, кожи, почек, глаз, костно-суставной системы. Диагностика туберкулеза у детей включает микроскопию, бакпосев, ПЦР исследование биологических сред; постановку туберкулиновых проб, рентгенографию, томографию, бронхоскопию и пр. При туберкулезе у детей показано назначение туберкулостатических препаратов.
МКБ-10
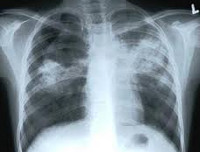
Общие сведения

Причины
Микобактерия туберкулеза (туберкулезная палочка, палочка Коха) благодаря наличию кислотоустойчивой стенки может сохранять жизнеспособность и вирулентность в различных условиях внешней среды – при высушивании, замораживании, воздействии кислот, щелочей, антибиотиков и т. п. Способность к образованию L-форм обусловливает широкий диапазон изменчивости морфологических свойств и приспосабливаемость к существованию в различных условиях. Высокопатогенными для человека являются 2 вида возбудителя: Mycobacterium tuberculosis humans (человеческого типа) и Mycobacterium bovis (бычьего типа).
Микобактерии туберкулеза могут попадать в организм ребенка аэрогенным, алиментарным, контактным, смешанным путем, в соответствии с чем образуется первичный очаг воспаления. У детей может иметь место внутриутробное трансплацентарное инфицирование туберкулезом или итранатальное, во время родов при аспирации околоплодных вод.
К группе повышенного риска по заболеваемости туберкулезом принадлежат дети:
- не получившие вакцинацию БЦЖ в период новорождённости;
- ВИЧ-инфицированные;
- длительно получающие лечение гормонами, цитостатиками, антибиотиками;
- проживающие в неблагоприятных санитарно-эпидемиологических и социальных условиях;
- часто болеющие дети;
- страдающие сахарным диабетом и др.
В большинстве случае дети заражаются туберкулезом дома и в семье, однако возможны эпидемические вспышки в детских садах и школах, внутрибольничное инфицирование, заражение в других общественных местах. Наиболее восприимчивыми к туберкулезу оказываются дети в возрасте до 2-х лет – для них характерны генерализованные формы инфекции (милиарный туберкулез, туберкулезный сепсис). Среди детей старше 2-х лет чаще встречается туберкулез органов дыхания (75% случаев), значительно реже – все другие формы.
Патогенез
Вначале туберкулез у детей манифестирует как общая инфекция, затем при благоприятных для возбудителя условиях развиваются очаги поражения (туберкулезные бугорки) в том или ином органе. Исходом первичного туберкулезного процесса может служить полное рассасывание, фиброзная трансформация и кальцинация очагов, где нередко сохраняются живые микобактерии туберкулеза. При реинфицировании происходит обострение и прогрессирование туберкулезного процесса, нередко с диссеминацией микобактерий и образованием множественных очагов в других органах (вторичный туберкулез).
Классификация
Классификация форм туберкулеза у детей учитывает клинико–рентгенологические признаки, течение, протяженность (локализацию) процесса:
I. Ранняя и хроническая туберкулезная интоксикация детей и подростков.
II.Туберкулезное поражение органов дыхания у детей:
- первичный туберкулезный комплекс
- туберкулезный бронхоаденит (туберкулез внутригрудных лимфатических узлов)
- туберкулез легких (милиарный, диссеминированный, инфильтративный, очаговый, кавернозный, фиброзно-кавернозный, цирротический, туберкулема)
- туберкулезный плеврит
- туберкулез трахеи, туберкулез бронхов, верхних дыхательных путей и др.
III.Туберкулез других локализаций у детей:
- туберкулез нервной системы (туберкулезный менингит, миелит, лептоменингит, менингоэнцефалит)
- костно-суставной туберкулез
- туберкулез органов мочеполовой системы
- туберкулез кожи и подкожной клетчатки
- туберкулез кишечника, брюшины и брыжеечных лимфоузлов
- туберкулез периферических лимфоузлов
- туберкулез глаз (кератит, кератоконъюнктивит, эписклерит, хориоретинит, иридоциклит)
По периоду течения туберкулезного процесса различают фазу инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания, обызвествления. По факту бацилловыделения различают туберкулезный процесс с выделением M. tuberculosis (БК+) и без выделения M. tuberculosis (БК ).
В рамках данного обзора остановимся на основных формах туберкулеза органов дыхания у детей. Туберкулез почек, туберкулез гортани, генитальный туберкулез рассмотрены в соответствующих самостоятельных статьях.
Симптомы туберкулеза у детей
Ранний период первичной туберкулезной инфекции
Начальная фаза взаимодействия возбудителя и макроорганизма длится от 6 до 12 месяцев от момента инфицирования ребенка микобактериями туберкулеза. В этом периоде выделяют бессимптомный этап (около 6-8 недель) и вираж туберкулиновых проб - переход реакции Манту из отрицательной во впервые положительную. Ребенок с виражом туберкулиновых реакций подлежит направлению к фтизиатру и наблюдению специалистом в течение года. В дальнейшем у таких детей сохраняется состояние инфицированности микобактериями туберкулеза либо, при неблагоприятных условиях, развивается та или иная локальная форма туберкулеза.
Туберкулезная интоксикация детей и подростков
Представляет собой промежуточную форму между первичным инфицированием и развитием локального туберкулезного процесса, определяемого рентгенологическими и другими методами. Клиническое течение данной формы туберкулеза у детей характеризуется неспецифическими проявлениями: недомоганием, раздражительностью, ухудшением аппетита, головной болью, тахикардией, диспепсией, остановкой или снижением массы тела, склонностью к интеркуррентным заболеваниям (ОРВИ, бронхитам).
Если признаки туберкулезной интоксикации у детей сохраняются более 1 года, состояние расценивается как хроническое.
Первичный туберкулезный комплекс
Данная форма туберкулеза у детей характеризуется триадой признаков: развитием специфической реакции воспаления в очаге внедрения инфекции, лимфангитом и поражением региональных лимфоузлов. Развивается при сочетании массивности и высокой вирулентности туберкулезной инфекции со снижением иммунобиологических свойств организма. Первичный туберкулезный комплекс может локализоваться в легочной ткани (95%), кишечнике, реже – в коже, миндалинах, слизистой оболочке носа, в среднем ухе.
Заболевание может начинаться остро или подостро; маскироваться под грипп, острую пневмонию, плеврит либо протекать бессимптомно. Клинические проявления включают интоксикационный синдром, субфебрилитет, кашель, одышку. Изменения в первичном очаге проходят инфильтративную фазу, фазу рассасывания, уплотнения и кальцинации (формирования очага Гона).
Туберкулезный бронхоаденит
Бронхоаденит или туберкулез внутригрудных лимфатических узлов у детей протекает со специфическими изменениями лимфоузлов корня легкого и средостения. Частота этой клинической формы туберкулеза у детей достигает 75-80%.
Кроме субфебрилитета и симптомов интоксикации, у ребенка появляется боль между лопаток, коклюшеподобный или битональный кашель, экспираторный стридор, обусловленные сдавлением увеличенными внутригрудными лимфоузлами трахеи и бронхов. При осмотре обращает внимание расширение подкожной венозной сети в верхних отделах груди и спины.
Осложнениями туберкулезного бронхоаденита у детей могут являться эндобронхит, ателектазы или эмфизема легких. Данный клинический вариант туберкулеза у детей требует дифференциации с саркоидозом Бека, лимфогранулематозом, лимфосаркомой, неспецифическими воспалительными аденопатиями.
Диагностика
- Скрининг на туберкулез. В настоящее время для массового выявление туберкулеза среди детей в качестве основных скрининг-тестов используются проба Манту с 2 ТЕ и диаскин-тест. При желании родителей они могут быть заменены на исследования крови на туберкулез (T-spot, квантиферон-тест). В возрасте 15 и 17 лет подросткам выполняется профилактическая флюорография.
- Рентгенография грудной клетки. При различных формах туберкулеза органов дыхания у детей позволяет визуализировать изменения во внутригрудных лимфоузлах или легких. При необходимости исследование дополняется линейной или компьютерной томографией органов грудной полости.
- Эндоскопия.Бронхоскопия ребенку необходима для оценки косвенных признаков туберкулезного процесса (выявления признаков эндобронхита, деформации трахеи и бронхов увеличенными лимфоузлами) и получения смывов для исследований.
- Лабораторная диагностика. Для выделения возбудителя из различных биологических сред (мокроты, мочи, испражнений, крови, плевральной жидкости, промывных вод бронхов, отделяемого костных секвестров, спинномозговой жидкости, мазка из зева и мазка с конъюнктивы) осуществляется микроскопическое, бактериологическое, ИФА, ПЦР-исследование. Забор и исследование материала на КУБ производится не менее 3 раз.
- Специфическая диагностика. В условиях диспансера детям с подозрением на инфицированность или туберкулез проводится индивидуальная туберкулинодиагностика (повторная реакция Манту, проба Пирке, проба Коха).
Лечение туберкулеза у детей
Принципы терапии туберкулеза у детей подразумевают поэтапность, преемственность и комплексность. Основные этапы включают лечение в условиях стационара, специализированного санатория и противотуберкулезного диспансера. Длительность курса терапии составляет в среднем 1,5-2 года. Важная роль в организации лечения туберкулеза у детей отводится санитарно-диетическим мероприятиям (высококалорийному питанию, пребыванию на свежем воздухе, обучению режиму кашля).
Комплексная терапия туберкулеза у детей включает химиотерапевтическое, хирургическое и реабилитационное воздействие. Режим специфического противотуберкулезного лечения (комбинация препаратов, длительность приема, необходимость госпитализации) определяется детским фтизиатром на основании формы заболевания и наличия бацилловыделения.
Дети с виражом туберкулезных реакций не нуждаются в госпитализации и лечатся амбулаторно одним противотуберкулезным препаратом (изониазидом, фтивазидом) в течение 3-х месяцев. Диспансерное наблюдение продолжается 1 год, после чего при отрицательных данных клинико-лабораторного обследования ребенок может быть снят с учета. В остальных случаях в соответствии с индивидуальными показаниями используются комбинации из 2-х, 3-х и 4-х и более противотуберкулезных препаратов, основными из которых являются стрептомицин, рифампицин, изониазид, пиразинамид и этамбутол. Курс лечения туберкулеза у детей подразделяется на фазу интенсивной терапии и фазу поддерживающей терапии.
В случае сохранения выраженных остаточных явлений через 6-8 месяцев после активной терапии туберкулеза у детей решается вопрос о хирургическом вмешательстве.
Прогноз и профилактика
Исходом и лечения может являться значительное улучшение, улучшение, отсутствие перемен, ухудшение течения туберкулеза у детей. В большинстве случаев при правильном лечении достигается полное выздоровление. Серьезный прогноз туберкулеза может ожидаться у детей раннего возраста, при диссеминации процесса, развитии туберкулезного менингита.
Специфическая профилактика туберкулеза у детей начинается в период новорожденности и продолжается в подростковом возрасте (см. Вакцинация против туберкулеза). Большую роль в вопросе профилактики туберкулеза у детей играет систематическая туберкулинодиагностика, улучшение санитарно-гигиенических условий, рациональное вскармливание, физическое закаливание детей, выявление взрослых больных туберкулезом.
Врожденный туберкулез – инфекционное заболевание, вызываемое микобактериями туберкулеза при их попадании от инфицированной матери к плоду во время беременности. Проявляется дыхательной недостаточностью у новорожденного, вялостью и плохим аппетитом, лихорадкой, гепатоспленомегалией, в трети случаев присоединяется менингит. С целью постановки диагноза проводятся туберкулиновые пробы, лабораторное исследование крови, возбудитель также выявляется в моче и других биологических жидкостях. Основа терапии врожденного туберкулеза – противотуберкулезные препараты, одновременно проводится лечение органной недостаточности и иммунотерапия.
МКБ-10
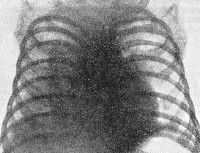
Общие сведения
Врожденный туберкулез – крайне редко встречающаяся патология в современной педиатрии. Достоверно зафиксировано несколько сотен случаев внутриутробного инфицирования плода. Возбудитель инфекции – микобактерия туберкулеза, впервые выделена и описана Робертом Кохом в 1882 году, им же в 1890 году был получен туберкулин, который по настоящее время используется в диагностике заболевания. Микобактерии обладают высокой устойчивостью к любым внешним воздействиям, включая физические, химические, температурные методы дезинфекции.
Врожденный туберкулез чаще встречается в развивающихся странах, в социально-неблагополучных семьях. Актуальность врожденного туберкулеза обусловлена ростом общей заболеваемости туберкулезом среди населения страны. Кроме того, отсутствие симптоматики с рождения и неспецифические клинические признаки затрудняют своевременную диагностику. Это, в свою очередь, повышает риск смертельного исхода от врожденного туберкулеза.

Причины
Врожденный туберкулез также может развиться при аспирации околоплодных вод, в которых присутствуют микобактерии, если инфильтраты на плаценте вскрываются непосредственно в амниотическую жидкость. Для аспирационного пути инфицирования характерно формирование первичного очага в легких, кишечнике, среднем ухе. Риск заражения врожденным туберкулезом повышается, если у матери имеются сопутствующие патологии, особенно снижающие иммунитет, например, ВИЧ-инфекция, а также при наличии неблагоприятных социальных факторов (плохие жилищные и санитарные условия, асоциальный образ жизни и др.).
Симптомы врожденного туберкулеза
Если инфицирование плода микобактериями происходит в первом триместре беременности, как правило, случается выкидыш или мертворождение. В остальных случаях ребенок обычно рождается недоношенным либо маловесным. В первые дни специфические клинические проявления врожденного туберкулеза отсутствуют. Симптоматика начинает проявляться только спустя 3-4 недели после рождения. Отмечается нарастающая дыхательная недостаточность, при тяжелых формах развивается респираторный дистресс-синдром. Характерна вялость или беспокойство, плохой аппетит, повышение температуры до фебрильной.
Врожденный туберкулез сопровождается гепатоспленомегалией, имеет место желтуха. Лимфаденопатия выявляется примерно у 40% детей с врожденным туберкулезом. В 30% случаев присоединяется менингит, при этом возникает запрокидывание головы назад, ригидность затылочных мышц. Возможна повышенная возбудимость или угнетение ЦНС. У каждого пятого больного врожденным туберкулезом наблюдаются выделения из наружных слуховых проходов. Редко встречается геморрагический синдром и папулезные высыпания на коже.
Диагностика
Диагностика заболевания затруднена отсроченным проявлением признаков инфекции и во многом неспецифической симптоматикой. Педиатр может заподозрить врожденный туберкулез, исходя из анамнеза матери. Если диагноз был поставлен женщине во время беременности, ребенок после родов должен находиться отдельно от матери до полного исключения внутриутробного заражения. При появлении первых симптомов врожденного туберкулеза физикальный осмотр позволяет обнаружить учащенное дыхание, увеличение размеров печени и селезенки, может отмечаться желтуха, повышение температуры. Пальпируются увеличенные лимфоузлы: подключичные, подмышечные и др.
В анализе крови – признаки воспаления и гипербилирубинемия, часто диагностируется анемия. На рентгенограмме органов грудной клетки наблюдаются диссеминированные очаги затемнения, что говорит о скоплении микобактерий в легких. Туберкулиновые пробы (проба Манту, Пирке, диаскин-тест) положительные, однако в биологических жидкостях (кровь, моча, мокрота) возбудитель может не выявляться еще в течение нескольких недель. Чувствительность и специфичность ИФА-тестов in vitro (квантиферон-тест, Т-Спот) у детей младшего возраста может быть вариативной.
Проводится УЗИ внутренних органов - так можно обнаружить гепатоспленомегалию и очаг туберкулезного воспаления в печени. Нейросонография обязательно включается в комплекс диагностических мероприятий. При подозрении на менингит проводится спинномозговая пункция и анализ ликвора на содержание микобактерий.
Лечение врожденного туберкулеза
Терапия заболевания начинается с момента постановки точного диагноза, но здесь есть исключения. При тяжелых формах врожденного туберкулеза туберкулиновые пробы могут давать отрицательные результаты, однако если диагноз подтвержден у матери, возможно начало лечения ребенка без лабораторного подтверждения, необходимо только согласие родителей. Во всех случаях врожденного туберкулеза показана госпитализация, консультация фтизиатра. Формы заболевания с выраженной органной недостаточностью и неврологическими нарушениями требуют лечения в условиях отделения детской реанимации.
Одновременно со специфической терапией назначаются десенсибилизирующие и антигистаминные препараты, иммунотерапию и витамины группы B. При выраженной дыхательной недостаточности показана кислородотерапия. Если присоединяется вторичная бактериальная инфекция, в частности менингит, проводится антибиотикотерапия. В зависимости от локализации очагов инфекции к лечению врожденного туберкулеза подключаются узкие специалисты: невролог, оториноларинголог, гастроэнтеролог.
Прогноз и профилактика
Прогноз в целом благоприятный, кроме осложненных форм врожденного туберкулеза. При соответствующей терапии инфильтраты в легких рассасываются, выздоровление наступает в среднем через 9-12 месяцев. В четверти случаев заболевание заканчивается формированием узлов и кальцификатов в лимфатических узлах, чаще внутригрудных. Профилактика врожденного туберкулеза включает раннюю диагностику инфекции у беременных, особенно если это женщины из социально-неблагополучных семей. Когда диагноз будущей матери подтвержден, становится возможным назначение терапии до родов.
Наличие заболевания у беременной еще не означает, что плод инфицирован. Для этого обязательным является туберкулезное поражение плаценты, поскольку передача микобактерий происходит трансплацентарным путем. Поэтому своевременно проведенная терапия позволяет снизить риск врожденного туберкулеза. Раннюю диагностику облегчает ежегодная флюорография. Важную роль играет планирование беременности, если активная форма туберкулеза у женщины подтверждена раньше.
Туберкулез у детей: причины, клиника, диагностика, лечение
Уменьшение заболеваемости и смертности от туберкулёза в развитых странах показало, как общественное здравоохранение и антибактериальная терапия могут серьёзно изменить картину заболеваемости. Тем не менее туберкулёз вновь стал общественной проблемой из-за повышения его частоты среди пациентов с ВИЧ-инфекцией и в связи с появлением полирезистентных штаммов.
Частота заражения туберкулёзом от молочных коров снизилась, поэтому теперь основным путём распространения инфекции является воздушно-капельный. Непосредственный контакт с больным, выделение возбудителей и иммунодефицит повышают риск заражения. Дети обычно заражаются в бытовых условиях от взрослых. Передача от ребёнка к ребёнку случается редко.
Клинические признаки туберкулеза у детей
Почти у половины грудных детей и 90% детей старшего возраста появляются минимальные симптомы инфекции. Очаговая воспалительная реакция ограничивает прогрессирование инфекции. Однако заболевание протекает латентно и поэтому позднее может перейти в активную форму.
Местная реакция организма не способна отграничить бациллы туберкулёза, попавшие при дыхании, поэтому происходит их распространение по лимфатической системе в региональные лимфатические узлы. Сочетание локального поражения лёгких и лимфатического узла формирует первичный туберкулёзный очаг, или комплекс Гона. При клеточной иммунной реакции (3-6 нед) деление бактерий ограничено, но появляются системные проявления:
• лихорадка
• анорексия и потеря веса
• кашель
• изменения на рентгенограммах лёгких. Первичный комплекс обычно подвергается рубцеванию и кальцификации.
Воспалительная реакция может привести к очаговому увеличению перибронхиальных лимфатических узлов, сдавлению ими бронхов, ателектазу и консолидации поражённого лёгкого. Бывает плевральный выпот. Дальнейшее прогрессирование может быть остановлено иммунной реакцией организма, либо происходит диссеминация бактерий из очага в другие отделы лёгких
И бессимптомная, и явная формы инфекции могут превратиться в скрытую, но затем реактивироваться и распространиться лимфогематогенным путем.
Вторичный туберкулез. Может быть очаговым или широко диссеминированным, милиарным туберкулёзом, поражая кости, суставы, почки, перикард и ЦНС. У детей грудного и младшего возраста наиболее вероятно поражение ЦНС с развитием туберкулёзного менингита. До появления антибактериальной терапии такая форма заболевания была фатальной, даже сейчас для нее характерна значительная инвалидизация и смертность, если лечение начиналось не в самом начале заболевания.
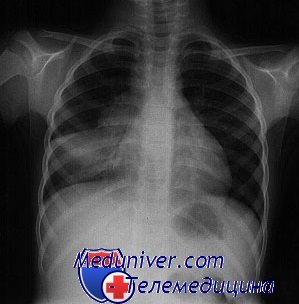
Диагностика туберкулеза у детей
Диагностика туберкулёза у детей даже более затруднительна, чем у взрослых. Клинические проявления заболевания, которые включают длительно сохраняющуюся лихорадку, недомогание, отсутствие аппетита, потерю веса и очаговые инфекционные поражения, могут быть единственной подсказкой, благодаря которой бывает необходима эмпирическая терапия.
Дети обычно проглатывают мокроту, поэтому для выделения и культурологического исследования кислотоустойчивых бактерий из лёгких требуется смыв со стенки желудка в течение трёх последовательных утренних процедур. Для их осуществления устанавливают назогастральный зонд, через который аспирируют содержимое желудка утром натощак в течение трёх дней. По возможности также исследуют мочу, лимфатические узлы, ликвор и проводят рентгенографию.
Лечение туберкулеза у детей
В качестве начальной терапии рекомендуют 3- или 4-компонентную схему (рифампицин, изониазид, пиразинамид, этамбутол). Через 2 мес её сокращают до двух препаратов (рифампицин и изониазид), и к этому времени уже известна чувствительность возбудителя к антибиотикам. Если ребёнок уже преодолел подростковый период, следует еженедельно назначать пиридоксин для профилактики периферической полинейропатии, вызываемой изониазидом.
Это осложнение не встречается у младших детей. При бессимптомной форме и положительной пробе Манту, являющихся проявлением латентной формы туберкулёза, также следует начать лечение (например, рифампицином и изониазидом в течение 3 мес), поскольку в дальнейшем это снизит риск реактивации инфекции.

Профилактика и выявление контактов при туберкулезе
В нашей стране иммунизация БЦЖ зарекомендовала себя эффективным методом профилактики и изменила общую картину заболевания. Однако мировые данные о её профилактической пользе являются противоречивыми. В Великобритании БЦЖ рекомендована сразу после рождения в группах высокого риска (общины с относительно высокой распространённостью туберкулёза, например, выходцы из Азии и Африки, или туберкулёз у одного из членов семьи в предыдущие 5 лет, либо при высоком уровне заболеваемости туберкулёзом в определённом районе).
В Англии остановлена программа рутинной иммунизации БЦЖ всех детей с отрицательной пробой Манту. Прививку не следует вводить ВИЧ-положительным или другим детям с иммунодефицитом в связи с потенциальным риском диссеминации.
Поскольку большинство детей инфицируется в семейно-бытовых условиях, других членов семьи необходимо обследовать на туберкулёз. Детей, находившихся в контакте с обладателем положительного посева мазка (т.е. в мокроте обнаружены бациллы туберкулёза), необходимо обследовать на бессимптомную форму инфекции.
Дети старше 5 лет с отрицательной пробой Манту должны быть иммунизированы БЦЖ, и, по мнению некоторых врачей, детям младше 5 лет при отрицательной пробе Манту следует проводить химиопрофилактику (например, рифампицин и изониазид в течение 3 мес). Если по окончании этого времени у них сохраняется отрицательная реакция Манту, следует ввести БЦЖ. Опять же целью лечения является уменьшение риска реактивации туберкулёзной инфекции в более старшем возрасте.
Атипичные микобактерии. Это многочисленная группа микобактерии, существующих в окружающей среде. Лица со здоровой иммунной системой редко страдают от заболеваний, вызванных этими организмами. У детей они иногда вызывают персистирующую лимфаденопатию, при которой обычно показано хирургическое удаление лимфоузлов. Тем не менее у пациентов с иммунодефицитом эти бактерии могут вызывать диссеминированную инфекцию.
Заболевание, вызванное Mycobacterium avium intracellulare (МАГ), особенно распространено среди пациентов с ВИЧ-инфекцией на более поздних стадиях. Оно плохо поддаётся лечению, поэтому необходимо применение комплекса антитуберкулёзных препаратов.
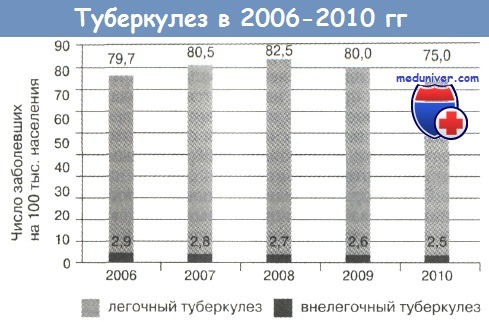
Туберкулёз поражает миллионы детей в разных странах; его заболеваемость в развитых странах является низкой, но имеет тенденцию к росту.
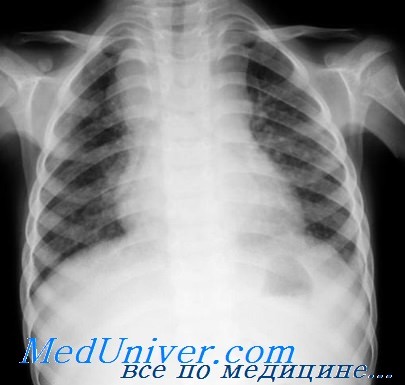
Туберкулёз:
• Поражает миллионы детей по всему миру, уровень заболеваемости во многих развитых странах растёт.
• Клинические проявления развиваются в следующем порядке: первичная инфекция, затем скрытая форма туберкулёза, которая может перейти в активную.
• Диагностика часто затруднена, поэтому решение о начале лечения обычно основано на наличии в анамнезе контакта по туберкулёзу, пробе Манту, рентгенографии лёгких и клинических симптомах.
• Важно выяснить путь заражения, при иммунодефиците наиболее часто развивается диссеминированная форма.
• Приверженность лекарственной терапии может быть неоднозначной, но она необходима для успешного лечения.
Видео строение, микробиология возбудителя туберкулеза (M. tuberculosis)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Как не заразиться туберкулезом? Остановим туберкулез!
Туберкулез - инфекционное заболевание, вызываемое палочкой Коха - микобактерией, передающейся от человека к человеку через дыхательные пути после разговора, чихания или кашля. Каждый год туберкулез диагностируется приблизительно у 120 тысяч человек, а умирают от этого заболевания 25 тысяч жителей ежегодно. Больной туберкулезом может заразить от 15 до 50 человек, с которым имел тесные контакты.
В июле 2016 года Организация объединенных наций (ООН) признала Россию эпицентром мировой эпидемии туберкулеза. Чтобы доказать обратное, каждый из нас должен сделать все, чтобы остановить туберкулез! Важно знать, как защитить себя и своих близких от заражения туберкулезом. Для этой цели 24 марта объявлен всемирным днем борьбы с туберкулезом, а его символом стала белая ромашка - растение, которое раньше применяли для лечения этого заболевания.
Чаще всего туберкулез поражает легкие, но развиваться он может и в других органах. Из-за потери цвета кожи раньше туберкулез называли "белой чумой", а иногда просто "чахоткой". Заразиться туберкулезом могут как взрослые, так и дети. Встречается даже внутриутробное заражение плода от больных туберкулезом матери. Но все-таки, воздушно-капельная инфекция является самой распространенной и опасной, когда бациллы попадают в дыхательные пути от больных людей с капельками мокроты и слизи, выбрасываемых при разговоре, чихании и кашле.
Палочка Коха очень устойчива в окружающей среде. Так, во влажном и теплом месте при температуре 23 градусов она может сохраняться до 7 лет, в сухом и темном месте - до 1 года, на страницах книг - до 3 месяцев, в пыли - до 2 месяцев, в сыре и масле - до 12 месяцев, в некипяченом молоке - до 2 недель. Поэтому редко, но имеют место случаи, когда заражение туберкулезом происходит при употреблении в пищу молочных продуктов. Пыльные, непроветриваемые и сырые помещения также благоприятствуют распространению палочек Кроха, так как они способны скапливаться в воздухе и оседать на различные предметы.
Зачастую развивается туберкулез из-за плохого питания, когда организму не хватает питательных веществ и витаминов для поддержания иммунитета и борьбы с микобактериями. Вот почему важными факторами для профилактики туберкулеза являются здоровое питание, благоприятные условия проживания и места работы, активный отдых на свежем воздухе и отказ от вредных привычек. Регулярные стрессы также приводят к ослаблению иммунитета и быстрому размножению туберкулезных бактерий. И конечно, чтобы не заразиться туберкулезом, в первую очередь, надо соблюдать правила личной гигиены.
Основной метод выявления туберкулеза у взрослых - флюорография, а у детей до 14 лет - проба Манту или диаскинтест. Всем новорожденным детям уже на 3-7 день в роддоме делают вакцинацию БЦЖ, чтобы снизить вероятность перехода инфицирования микобактериями в болезнь. Выявить туберкулез можно и с помощью анализа мокроты и мочи, но этот метод диагностики применяется только в тех случаях, когда делать флюорографию или пробу Манту противопоказано.

Характерные для туберкулеза симптомы - кашель в течение 3 недель и дольше, слабость, периодическое повышение температуры, потеря аппетита и веса, боль в грудной клетке, потливость по ночам и кровохарканье. Лечение туберкулеза длительное не менее 6 месяцев, проводиться оно в стационаре под наблюдением врача фтизиатра. Допускать перерывов в лечении туберкулеза нельзя, все противотуберкулезные препараты, назначенные врачом, надо принимать своевременно. Перерывы в лечении приводят к развитию формы туберкулеза, устойчивой к лекарствам, что намного затрудняет лечение.
Туберкулез приводит к интоксикации всего организма, в результате чего нарушается обмен веществ и работа всех органов и систем, в том числе и пищеварительной. Поэтому в лечении туберкулеза очень важно соблюдать диету. В стационарах больным туберкулезом полагается назначить стол №11, что подразумевает ежедневный рацион питания, состоящий из продуктов, содержащих не менее 120-140 граммов белков, 450-500 граммов углеводов, не менее 5 мг витамина А, до 300 мг витамина С и витаминов группы В, а также достаточное количество калия, магния, железа, кальция и натрия.
На столе больного туберкулезом обязательно должны присутствовать блюда из мяса и рыбы, каши, салаты из овощей и фруктов, заправленные оливковым или нерафинированным растительным маслом. Кроме того, в меню должны войти яйца, молоко, сливочное масло, сметана и сливки. Основную часть углеводов, витаминов и минеральных солей следует получать с овощами, фруктами, ягодами, орехами и сухофруктами. Больным туберкулезом полезно употреблять блюда из тыквы. Она богата калием и магнием, а также содержит вещества, уменьшающие рост туберкулезной палочки. А вот острые приправы, такие как горчица, перец, хрен, уксус больным чахоткой категорически запрещены. Курить и пить алкогольные напитки при туберкулезе также нельзя.
Здоровое питание больным туберкулезом полезно сочетать с оздоровительной и дыхательной гимнастикой. Лечебная физкультура и дыхательная гимнастика по методу Стрельниковой А.Н. способствуют выведению токсинов из организма, улучшают кровообращение и работу легких, тем самым укрепляют иммунитет и восполняют нехватку кислорода. Помните: своевременно выявленный туберкулез - излечим! Успех или поражение в битве с туберкулезом на 50% зависит от самого больного. Его воля и желание выздороветь несмотря ни на что могут творить чудеса.
Читайте также:

