Рецидив инфекционного заболевания это
Обновлено: 18.04.2024
Классификация ( формы ) инфекционных заболеваний. Экзогенные инфекции. Эндогенные инфекции. Регионарные и генерализованные инфекции. Моноинфекции. Микстинфекции.
Инфекционные болезни обычно сопровождаются нарушениями гомеостаза организма и его физиологических функций. Множество взаимодействующих параметров в системе конкретный возбудитель-конкретный организм находит отражение в различных формах инфекционного процесса и его вариантах. Другими словами, в зависимости от эпидемиологической ситуации, типа и свойств возбудителя (например, инфицирующей дозы, вирулентности и т.д.), состояния параметров гомеостаза человека, а также от конкретных особенностей взаимодействия возбудителя и организма инфицированного человека, инфекционный процесс может принимать различные формы (от клинически выраженных до бессимптомных, от суперинфекций до бактерионосительства). Ниже рассмотрены основные формы инфекционных процессов.
Экзогенные инфекции. Эндогенные инфекции.
Экзогенные инфекции развиваются в результате проникновения в организм патогенных микроорганизмов из внешней среды.
Эндогенные инфекции обычно развиваются в результате активации и, реже, проникновения условно-патогенных микроорганизмов нормальной микрофлоры из нестерильных полостей во внутреннюю среду организма (например, занос кишечных бактерий в мочевыводящие пути при их катетеризации). Особенность эндогенных инфекции — отсутствие инкубационного периода.

Регионарные инфекционные заболевания. Генерализованные инфекции
• Регионарные инфекционные заболевания — инфекционный процесс протекает в каком-либо ограниченном, местном очаге и не распространяется по организму.
• Генерализованные инфекционные заболевания развиваются в результате диссеминирования возбудителя из первичного очага, обычно по лимфатическим путям и через кровоток.
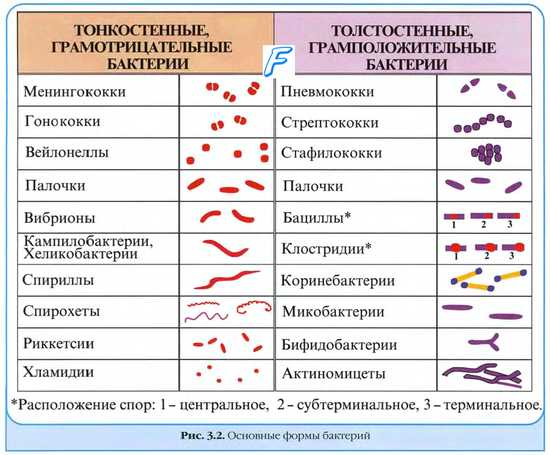
Моноинфекции. Микстинфекции ( миксты )
Моноинфекции — заболевания, вызванные одним видом микроорганизмов.
Смешанные инфекции ( микстинфекции, миксты ) развиваются в результате заражения несколькими видами микроорганизмов; подобные состояния характеризует качественно иное течение (обычно более тяжёлое) по сравнению с моноинфекцией, а патогенный эффект возбудителей не имеет простого суммарного характера. Микробные взаимоотношения при смешанных (или микст-) инфекциях вариабельны:
• если микроорганизмы активизируют или отягощают течение болезни, их определяют как активаторы, или синергисты (например, вирусы гриппа и стрептококки группы Б);
• если микроорганизмы взаимно подавляют патогенное действие, их обозначают как антагонисты (например, кишечная палочка подавляет активность патогенных сальмонелл, шигелл, стрептококков и стафилококков);
• индифферентные микроорганизмы не влияют на активность других возбудителей.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Вирусные инфекции принято делить на антропонозы (ими заражается только человек) и зоонозы (болезни животных, которые передаются и человеку, например, бешенство). Механизм инфицирования вируса членистоногими называют трансмиссивным. Болезнь может передаваться от животного к человеку посредством кровососущих — комаров, клещей. Не исключено заражение не одним конкретным вирусом, а сразу несколькими, в таком случае инфекция будет смешанной.
Вирусные инфекции бывают острыми, а также рецидивирующими (хроническими). Поговорим подробнее о вторых. Ввиду своей частой бессимптомный рецидивирующие инфекции не распознаются больными на раннем этапе, они могут латентно протекать на протяжении долгого времени и приводить к более серьезным нарушениям внутренних органов. К примеру, хронический гепатит В выливается в цирроз печени.
Существует несколько видов рецидивирующих вирусных инфекций, среди которых вирус Варицелла-Зостер (Varicella Zoster), опоясывающий лишай (Herpes zoster), генитальный герпес (Herpes simplex II), вирус Эпштейн-Барра (ВЭБ). Довольно часто на сегодняшний день в клинической картине таких заболеваний отмечаются общее ухудшение состояния больного, а также другие различные жалобы. Обратим внимание на некоторые виды.
Вирус Варицелла-Зостер (Virus Varicella Zoster)
Такой поливалентный вирус является причиной ветряной оспы, а также опоясывающего герпеса. Может поражать кожно-слизистые оболочки человека. Осложнения, как правило, затрагивают нервную систему. Лечение производится строго по назначению врача ациклическими нуклеозидами.
Это довольно распространенный вирус, присутствующий (но никак себя не проявляющий) в организме большинства из нас. Протекает часто бессимптомно. Передача вируса происходит воздушно-капельным путем (при поцелуе — со слюной). Иногда человека инфицируют при переливании крови.
Хронические гепатиты (ХГ)
Многие медики сходятся во мнении, что хронические гепатиты следует рассматривать не иначе как хроническую вирусную инфекцию, поэтому-то и методы лечения стали по большей части противовирусными. Основными видами являются гепатит В и С.
Патологический процесс развивается в соединительной ткани (печени). Происходит некроз паренхимы печени. Общая слабость, тяжесть в правом подреберье, субфебрильная температура — вот основные признаки хронического гепатита. Лечение сводится к назначению специальной диеты, соблюдению режима дня, а также принятию интерферон-α, нуклеозидных аналогов (ламивудин, адефовир, энтекавир), а также пегилированного интерферона α-2а (пегасиса).
Цитомегаловирус широко распространенное заболевание. Передача происходит различными способами (от больного человека в основном при половом контакте). Если иммунная система человека достаточно крепкая, то течение вируса может происходит бессимптомно. В противном случае оно принимает генерализованные формы. У беременных женщин такой вирус может спровоцировать заражение плаценты, а также ребенка в родах. Иногда в тяжелых случаях развивается патология плода.
Поражает такой вирус и внутренние органы — печень, почки, сердце. Основным лечением является прописанные врачом антивирусные препараты и иммуномодуляторы.
Вирус простого герпеса
Различают простой вирус герпеса 1 (локализуется на губах, в области лица), а также простой вирус герпеса 2 (в зоне гениталий). Хотя в настоящее время такая локализация по типам вируса не является обязательной. В картине рецидивов немаловажную роль играет сезонность (осенне-весенний период).
Основное лечение обострения — противовирусные препараты (ацикловир, валацикловир, фамцикловир). При хроническом рецидивирующем течение любой локализации, прежде всего, проводится комплексное обследование для диагностики и последующего устранения всех возможных причин, которые могут приводить к неправильному функционированию иммунной системы.
Синдром хронической усталости (СХУ)
Проявляется ночной потливостью, мышечной слабостью, болями в суставах, генерализованным увеличением лимфоузлов, а также неврологическими изменениями, из которых на передний план выступает общая слабость. На сегодняшний день наиболее вероятную теорию возникновения данного синдрома высказали американские ученые (Д. Гольдштейн и Дж.Саламон). Она говорит о том, что основной причиной возникновения СХУ является вирусное поражение центральной нервной системы (происходит дисрегуляция височно-лимбической области) у генетически предрасположенных лиц, а также на фоне вторичных иммунодефицитов. Причем основное значение отводится нейротропным вирусам, перечисленным выше (ВПГ-1,2, ВПГ-6,7,8, ВЭБ, ЦМВ).

Понятие рецидива раньше применялось лишь касаемо болезней инфекционного характера. Так называлось возвращение симптоматических проявлений заболевания, возникающее по причине размножения вредоносных микробов, сохранившихся в теле больного после первичного заражения. Данный признак помогал медикам различать термины рецидива и реинфекции – вторичного заражения организма пациента тем же видом возбудителя. Сейчас это понятие применяется уже и касательно хронических недугов, когда речь идет о рецидивирующей форме шизофрении, подагры, хронического бронхита, язвы желудка и ДПК, панкреатита, ревматизма или рака.
Что такое рецидив
Рецидив – это возвращение симптоматических проявлений какого-либо заболевания, которое наблюдается по причине неполного устранения причины патологии во время лечения. Повторное развитие болезни вызывает тот же патоген, который в ходе терапии был ликвидирован не полностью, поэтому при определенных условиях снова спровоцировал возникновение признаков недуга.
Клинические проявления рецидива практически всегда напоминают симптоматику первичного заболевания, часто принимая даже более сложный характер. Не стоит путать данное понятие с реинфекцией – повторным инфицированием тем же возбудителем (или его мутировавшим штаммом), снова проникшим в организм пациента из внешней среды.
Рецидивом нельзя считать активацию роста раковой опухоли или ее метастазирование. А вот появление новообразования на первоначальном месте (например, после удаления) будет означать, что болезнь приняла рецидивирующий характер.
Суть данного понятия
Рецидив заболевания часто отличается от клинической картины первично возникнувшей патологии. К примеру, повторное развитие сердечной недостаточности чаще протекает в осложненной форме, из-за чего полностью меняется ее симптоматика.
Почему развивается рецидив болезни
Главными причинами возвращения признаков недуга обычно являются:
Недостаточное лечение (например, неполное удаление онкологических новообразований).
Нарушение правил диетического питания (особенно при патологиях желудочно-кишечного тракта).
Циклическое течение самой болезни (возвратный тиф, некоторые виды лихорадки).
Ослабленная иммунная защита организма в результате переохлаждения, негативного влияния стрессовых ситуаций (экзема, герпетическое поражение и т. д.).
Лечебные мероприятия при рецидиве напоминают таковые при первичном проявлении данного недуга. Дополнительно для предотвращения повторного возникновения заболевания пациенту нередко назначают лекарственные средства, повышающие иммунитет.
Почему рецидив важно выявить на раннем этапе возникновения
Несвоевременное лечение при повторном возникновении патологии может спровоцировать ее осложненное течение. Проявившиеся нарушения при рецидиве развиваются гораздо быстрее, чем при первичном поражении. Если речь идет о рецидивирующем характере инфекции, то повторное размножение возбудителя часто распространяется на соседние органы или системы, ухудшая состояние больного и отягощая диагноз.
Необходимо помнить, что возникновение слабости и наличие первичной симптоматики болезни может быть проявлением рецидива. Обычно именно по характерным признакам перенесенного недуга больной понимает, что не излечился полностью, а лишь находился в состоянии ремиссии. В такой ситуации следует без промедления обратиться к доктору для получения необходимой терапии.
В качестве примера можно привести рецидив раковых опухолей, которые имеют высокую склонность повторного развития на протяжении 1-2 лет после полученной терапии. Если по истечении 5 лет больной чувствует себя хорошо, его анализы в норме, а симптоматика патологии отсутствует – часто это означает, что он вылечился полностью. Чтобы избежать рецидивирующего течения недуга, нужно соблюдать профилактические мероприятия, следовать рекомендациям специалиста, укреплять организм.
Профилактика
Не допустить повторного возникновения заболевания помогает проведение регулярных профилактических осмотров у врача. Очень важно вовремя сдавать анализы, так как лабораторная диагностика помогает постоянно отслеживать состояние организма и своевременно реагировать на ухудшение здоровья.
Неизменным правилом предотвращения рецидива является налаживание образа жизни пациента. Прежде всего, это касается режима питания, в котором должны превалировать натуральные продукты, обогащенные витаминами.
В оздоровительных целях больному лучше полностью отказаться от употребления спиртных напитков и курения. Необходимо ежедневно давать телу умеренные физические нагрузки в виде плаванья, пеших прогулок. Это не только поднимет настроение, но и избавит от лишнего веса, который также негативно отражается на здоровье организма. Соблюдение этих рекомендаций поможет сохранить тело в тонусе и избежать или существенно снизить вероятность появления рецидива.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Инфекционные болезни характеризуются специфичностью, контагиозностью и цикличностью.
Специфичность инфекции
Каждую инфекционную болезнь вызывает конкретный возбудитель. Однако известны инфекции (например, гнойно-воспалительные процессы), вызываемые различными микробами. С другой стороны, один возбудитель (например, стрептококк) способен вызывать различные поражения.
Контагиозность инфекционного заболевания. Индекс контагиозности инфекции.
Контагиозность (заразительность) определяет способность возбудителя передаваться от одного лица к другому и скорость его распространения в восприимчивой популяции. Для количественной оценки контагиозности предложен индекс контагиозности — процент переболевших лиц в популяции за определённый период (например, заболеваемость гриппом в определённом городе за 1 год).
Цикличность инфекционного заболевания
Развитие конкретного инфекционного заболевания ограничено во времени, сопровождается цикличностью процесса и сменой клинических периодов.
Стадии инфекционной болезни. Периоды инфекционной болезни.
Инкубационный период [от лат. incubatio, лежать, спать где-либо]. Обычно между проникновением инфекционного агента в организм и проявлением клинических признаков существует определённый для каждой болезни промежуток времени — инкубационный период, характерный только для экзогенных инфекций. В этот период возбудитель размножается, происходит накопление как возбудителя, так и выделяемых им токсинов до определённой пороговой величины, за которой организм начинает отвечать клинически выраженными реакциями. Продолжительность инкубационного периода может варьировать от часов и суток до нескольких лет.
Период развития болезни. На этой фазе и проявляются черты индивидуальности болезни либо общие для многих инфекционных процессов признаки — лихорадка, воспалительные изменения и др. Б клинически выраженной фазе можно выделить стадии нарастания симптомов (stadium wcrementum), расцвета болезни (stadium acme) и угасания проявлений (stadium decrementum).
Реконвалесценция [от лат. re-, повторность действия, + convalescentia, выздоровление]. Период выздоровления, или реконвалесценции как конечный период инфекционной болезни может быть быстрым (кризис) или медленным (лизис), а также характеризоваться переходом в хроническое состояние. Б благоприятных случаях клинические проявления обычно исчезают быстрее, чем наступает нормализация морфологических нарушений органов и тканей и полное удаление возбудителя из организма. Выздоровление может быть полным либо сопровождаться развитием осложнений (например, со стороны ЦНС, костно-мышечного аппарата или сердечно-сосудистой системы). Период окончательного удаления инфекционного агента может затягиваться и для некоторых инфекций (например, брюшного тифа) может исчисляться неделями.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
РЕЦИДИВ болезни (лат. recidivus возобновляющийся)—возобновление, возврат клинических проявлений болезни после их временного исчезновения.
Возникновение Р. всегда связано с неполным устранением причин болезни в процессе ее лечения, что при определенных неблагоприятных условиях приводит к повторному развитию патогенетических процессов, свойственных данной болезни (см.), и соответствующему возобновлению ее клин, проявлений.
Обозначение течения болезни как рецидивирующего обязательно предполагает наличие между периодами возврата болезни периодов ремиссии (см.), продолжительнось к-рых колеблется от нескольких дней (при инф. болезнях) до нескольких месяцев, а в нек-рых случаях (чаще при неинфекционных болезнях) — даже до нескольких лет. Длительность ремиссии и вероятность возникновения Р. во многом определяются степенью компенсации функциональной недостаточности различных систем, остающихся после неполного выздоровления (см.) или имевших генетическую обусловленность, а также влиянием окружающей среды. При неполном восстановлении деятельности различных систем организма возникновение Р. возможно в обычных условиях, однако в ряде случаев к Р. болезни могут привести лишь экстремальные условия.
Склонностью к Р. отличаются подагра, нек-рые формы артрита (см. Артриты), ревматизм (см.), язвенная болезнь (см.); принято говорить о рецидивирующем течении хрон. бронхита (см.), хрон. панкреатита (см.), о рекуррентных (возвратных) формах шизофрении (см.). Рецидивирующее течение характерно для ряда заболеваний системы крови, таких как острый лейкоз (см.), пернициозная анемия (см.) и др. Для нек-рых болезней возникновение рецидива настолько характерно, что оно отражено в их названии, напр, возвратный тиф (см.), рецидивирующий паралич (см.).
Клин, картина Р. болезни в сравнении с ее первичными проявлениями может значительно варьировать как по степени выраженности признаков, так и в качественном отношении. Напр., впервые возникший ревматизм может протекать в виде хореи, а последующие Р.— в виде полиартрита, ревмокардита и др. При тяжелых Р. симптомы осложнений, напр, сердечной недостаточности, могут доминировать, резко изменяя клин, картину основной патологии.
При нек-рых рецидивирующих инфекционных и неинфекционных болезнях течение и особенности Р. учитываются при установлении их диагноза и проведении дифференциальной диагностики (типичность симптомов при рецидивах малярии, подагры, сезонность рецидивов язвенной болезни двенадцатиперстной кишки и т. п.). В нек-рых случаях нечеткость, нетипичность или давность первичных проявлений болезни может привести к неправильной трактовке Р. как начала заболевания. Поэтому при болезнях, склонных к рецидивирующему течению, основой диагностики Р. всегда является тщательный сбор анамнеза (см.), иногда с критической переоценкой диагнозов ранее перенесенных заболеваний на основе ретроспективного анализа их симптомов и течения (см. Диагноз, Диагностика).
Лечение Р. болезни определяется характером основной патологии, наличием функциональных нарушений, приобретенных за все время течения болезни, а также осложнений (см.), сопровождающих данный рецидив. Ремиссия достигается тем легче, чем раньше начато лечение Р., поэтому в случаях болезни с рецидивирующим течением следует информировать больного о возможности возникновения Р. и необходимости своевременного обращения к врачу.
Профилактика Р. занимает важное место в системе вторичной профилактики болезней (см. Профилактика). Она начинается с полноценной терапии первой острой фазы болезни, что в одних случаях позволяет достигнуть полного выздоровления и предупредить переход патологического процесса (см.) в хрон. форму, а в других способствует максимальному сохранению или наиболее полной компенсации функций, нарушаемых болезнью, что уменьшает вероятность Р. Во многих случаях существенную роль в профилактике Р.
играют мероприятия по реабилитации больного после острой фазы болезни, проводимые с учетом формы и особенностей патологии, а также индивидуальных особенностей организма, образа жизни и привычек больного (см. Реабилитация). Большое значение имеют общеоздоровительные мероприятия, в том числе рациональное питание, физическая культура, правильное трудоустройство, устранение вредных привычек. При инфекционной и аллергической патологии профилактическими являются мероприятия, способствующие формированию иммунитета: закаливание, различные формы стимулирующей терапии (см.), в частности протеинотерапия (см.), в отдельных случаях — применение вакцин, гамма-глобулинов (см. Иммуноглобулины), назначение гипосенсибилизирующих средств и др.
При заболеваниях, склонных к рецидивированию в определенное время года, проводится сезонная профилактика Р. В СССР, напр., профилактика Р. ревматизма осуществляется весной и осенью (применение бициллина, противовоспалительных средств). Если сезонный характер носят Р. язвенной болезни, то за 2—3 недели до предполагаемого начала Р. больному рекомендуется более строгая, чем в период ремиссии, диета, прием щелочных минеральных вод, препаратов красавки, витаминных препаратов и т. д. Такие профилактические мероприятия предупреждают развитие Р. либо значительно уменьшают степень его клин, проявлений.
Возможность профилактики Р. и уменьшения степени их тяжести при своевременном лечении обусловливает необходимость диспансерного наблюдения за больными с рецидивирующими формами заболеваний (см. Диспансеризация).
Рецидив инфекционных болезней. При инфекционных болезнях (см.) возникновение Р. обусловлено сохранением возбудителя в организме больного после первичного заражения. Этим Р. отличается от реинфекции (см.) — повторения заболевания вследствие повторного заражения, что наблюдается гл. обр. при инф. болезнях, в исходе к-рых у человека не формируется стойкого иммунитета (см.). Различные индивидуальные нарушения иммунитета, врожденная или приобретенная иммунологическая недостаточность (см.), снижение резистентности организма (см.) могут стать причиной как реинфекции, так и перехода инф. заболеваний в хрон. форму или формирования инф. аллергии с развитием различных форм хрон. патологии, характеризующихся рецидивирующим течением. Комплексные клинико-иммунологические исследования клеточного и гуморального иммунитета у инф. больных показывают, что возможность развития Р. возрастает в тех случаях, когда в период основного заболевания наблюдаются низкие или отрицательные титры агглютининов, что связано с угнетением их образования. Это выдвигает необходимость применять такие методы лечения, к-рые активно влияли бы на иммуногенез. Однако имеются данные, свидетельствующие о том, что искусственное усиление антигенного раздражения, хотя и проявляется ростом титра агглютининов, не всегда предотвращает развитие рецидива. С другой стороны повышение фагоцитарной активности лейкоцитов при инф. болезнях имеет прогностически благоприятное значение. Определенную роль в возникновении Р. может играть реверсия L-форм возбудителя (см. L-формы бактерий) с восстановлением его вирулентности (брюшной тиф, рожа, менингококковая инфекция).
Развитию Р. способствуют поздняя госпитализация, неадекватное лечение, нарушение режима и диеты, сопутствующие заболевания, экзо- и эндогенные расстройства питания, гиповитаминозы, гельминтозы и другие факторы. В нек-рых случаях, напр, при тифо-паратифозных заболеваниях, число и частота Р. возрастают при применении антибиотиков. Причинами этого могут служить ранняя (необоснованная) отмена препарата, а также подавление антибиотиками иммунных реакций организма. При применении антибиотиков Р. возникают обычно в более поздние сроки.
Р. при инф. болезнях различают по кратности и срокам возникновения. Нек-рым инфекциям свойственно, в основном, однократное возникновение Р. (безжелтушные формы лептоспироза), другим — многократное (дизентерия, рожа, брюшной тиф). Ранние Р. характеризуются возобновлением симптомов заболевания через несколько дней после исчезновения основных проявлений болезни; поздние Р. (напр., при роже, бруцеллезе) могут наступить в весьма отдаленные сроки.
Рецидивирующее течение характерно для таких инф. болезней, как брюшной и возвратный (клещевой и вшивый) тифы, паратифы А и В, сальмонеллез, дизентерия, малярия, вирусный гепатит, бруцеллез и др.
Лечение больных с рецидивирующим течением инф. болезни должно заключаться в комплексном применении антибиотиков, вакцин и других стимуляторов иммуногенеза (см. Иммунотерапия, Инфекционные болезни). Кроме того, необходимо исключение провоцирующих факторов, а также назначение антигистаминных и неспецифических средств, повышающих сопротивляемость организма к возбудителю инфекции.
Рецидивом опухоли считают возобновление ее роста на месте или в области бывшего новообразования через какой-либо срок после радикального оперативного, лучевого или другого лечения, направленного на деструкцию опухоли, напр, электрокоагуляции (см. Диатермокоагуляция.), криодеструкции (см. Криохирургия). При нек-рых видах новообразований (лимфогранулематозе, хрон. лимфо- и миелолейкозе, хорионэпителиоме, семиноме и др.), когда возможна длительная ремиссия или излечение в результате консервативной терапии, возобновление заболевания трактуется как Р. Развитие метастазов (см. Метастазирование) через различные сроки после излечения первичной опухоли обозначается как прогрессирование заболевания. Метастаз отличается от Р. опухоли тем, что локализуется вне зоны операции в отдаленных лимф, узлах и паренхиматозных органах (печень, легкие, почки и др.) или проявляется в виде диссеминации опухоли.
Различают ранние Р., возникающие в течение первых месяцев, и поздние — через 2—3 года. Р. в более поздние сроки редки. Р. могут обусловить опухолевые клетки и их комплексы, располагающиеся за пределами удаленной части органа и полей облучения, микрометастазы в частично сохраненных регионарных лимф, узлах, диссеминация опухолевых клеток при мобилизации и повреждении опухоли во время операции, радиорезистентность отдельных клеток и их популяций при лучевой терапии, первичная множественность зачатков опухолей в одном органе. Возникновение истинного Р. невозможно отличить от роста микрометастазов (имплантационных в зоне операции, регионарных в лимф, узлах той же области), поэтому возобновление роста опухоли в зоне бывшей операции определяют как рецидив.
Р. опухоли могут быть одиночными и множественными, локализоваться непосредственно в рубце или в анастомозе, на месте бывшей опухоли или в зоне операционного поля, возникать неоднократно.
Частота и характер Р. опухолей (см.) зависят от гистол. формы новообразования, радикальности проведенного лечения, первичной локализации опухоли, ее стадии, характера роста, степени дифференцировки опухолевых клеток, состояния защитных сил организма больного.
После удаления доброкачественных опухолей Р. редки, их возникновение связано с нерадикальной операцией или мультицентричностью зачатков опухоли (полипоз слизистой оболочки желудка, толстой кишки). Однако частота Р. таких доброкачественных опухолей, как миксома, эмбриональные фиброма и липома, не отличается от частоты рецидивирования злокачественных опухолей.
Злокачественные опухоли отличаются особой частотой рецидивирования. Из новообразований кожи склонностью к Р. обладают базалио-мы и плоскоклеточный рак, а из опухолей мягких тканей часты Р. синовиальных фибросарком, рабдо- и лейомиосарком. Р. злокачественных опухолей костей (хондросаркомы, остеогенной саркомы) возникают при недостаточно радикальных операциях вследствие прорастания опухолей в мягкие ткани и распространения процесса по костномозговому каналу. Местные Р. рака молочной железы возникают в виде одиночного и множественных узлов в зоне бывшей операции. Р. опухолей жел.-киш. тракта, напр, рака желудка, встречаются чаще в тех случаях, когда резекция была произведена в зоне опухолевой ткани. При этом риск возникновения Р., по данным H. Н. Блохина (1981), возрастает в случае близости уровня (линии) резекции к опухоли до 1—3 см, а также при локализации опухоли в верхней трети желудка, при II — III стадии заболевания, бурном течении, эндофитной и смешанной форме ее роста. Если Р. рака толстой кишки редки и являются следствием нерадикально выполненной операции, то при раке прямой кишки они возникают в зоне рубцов и мягких тканей промежности, чаще после резекции, чем после экстирпации кишки. Р. рака легкого возникают при центральной его форме, чаще после лобэктомии, если уровень резекции проходит вблизи опухолевого узла. При Р. опухоль располагается в культе соответствующего бронха, врастая в его просвет или периброн-хиально. Последнее обычно является следствием прорастания опухоли из неполностью удаленных метастазов в лимф, узлах. Особенно часты Р. после лучевой терапии аденокарциномы и низкодифференцированного рака легкого.
На протяжении первых двух лет после лечения установить истинную причину прогрессирования опухолевого процесса (рецидив или метастаз) бывает сложно, особенно при опухолях шейки и тела матки. В этих случаях повторно возникшее новообразование, независимо от места появления, чаще расценивают как Р.
Лечение Р. злокачественных опухолей чаще консервативное с применением лучевой терапии (см.) и противоопухолевых лекарственных средств (см, Противоопухолевые средства), что дает в основном паллиативный эффект. Необходимость оперативного и комбинированного лечения Р. после предшествующей лучевой терапии возникает редко. Это бывает возможно в основном при опухолях кожи, мягких тканей, костей, желудка, толстой кишки, реже — других локализаций.
Профилактика Р. опухолей заключается как в ранней диагностике и своевременном оперативном лечении при местно ограниченной опухоли, так и в соблюдении принципов абластики (см. Опухоли): наиболее полном удалении опухоли на значительном расстоянии от ее границ в пределах здоровых тканей, регионарных лимф, узлов, тщательном промывании операционной раны с целью механического удаления опухолевых клеток для исключения их имплантации. При нек-рых опухолях (раке кожи, гортани, пищевода, прямой кишки, шейки матки и др.) предоперационная лучевая терапия позволяет уменьшить частоту Р., при других (рак яичников, молочной железы, саркомы мягких тканей) — частоту Р. может снизить послеоперационная терапия противоопухолевыми средствами.
Для своевременного выявления Р. опухолей и проведения рационального лечения имеет значение диспансеризация онкологических больных. Особенно велика ее роль в тех случаях, когда можно прогнозировать прогрессирование заболевания на протяжении первых двух-трех лет после радикального оперативного лечения и лучевой терапии.
Читайте также:

