Реферат на тему гнойная инфекция
Обновлено: 22.04.2024
Нагноение как процесс, при котором образуется гной, скапливающийся в мягких тканях, вторичное заболевание. Рассмотрение основных задач асептики в хирургическом стационаре. Знакомство с общими терапевтическими принципами местных и общих гнойных инфекций.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 25.03.2020 |
| Размер файла | 26,5 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Общие терапевтические принципы местных и общих гнойных инфекций
Введение
Ранение можно получить в любом возрасте. Рана может быть даже внутренней - после операции, к примеру. Все мы привыкли к тому, что раны сами затягиваются и вскоре проходят. Но что происходит, если процесс заживления не проходит. Нагноение - это процесс, при котором образуется гной, скапливающийся в мягких тканях. Чаще всего к этому приводят: открытая рана, загрязнение и инфекция. Проникновение различных инфекций через рану приводит к развитию рожистых воспалений, абсцессов, флегмон, лимфаденита, лимфангита, гнойного тромбофлебита, а порой и общей инфекции гнойного характера.
Нагноение является вторичным заболеванием. Первичное образование развивается как скопление сгустков крови в ложе раны. Воспаление в таком случае является естественным процессом, который через 5 дней должен пройти и приступить к заживлению. Бактерии в таком случае проникают пассивно и их деятельность является незначительной. Организм справляется с инфекцией, уничтожает ее, после чего рана заживает. Однако массивное попадание микроорганизмов переходит ко второй стадии - воспалению.
Гнойно-воспалительные заболевания и осложнения после операций занимают одно из основных мест среди хирургических болезней. Основной задачей асептики в хирургическом стационаре является недопущение попадания в рану микробных агентов. Все контактирующие с раной инструменты, ткани, материалы, руки хирурга должны быть стерильными. Основным методом профилактики попадания бактерий в рану воздушным и капельным путем является правильное устройство операционных и перевязочных, а также соблюдение медицинским персоналом правил поведения в них. О степени загрязненности воздуха в операционной и перевязочной судят по результатам систематически проводящихся бактериологических исследований. Перевязочный материал и белье используются только после соответствующей обработки их в автоклаве. Контроль за стерильностью перечисленных предметов осуществляется путем систематически проводящихся бактериологических исследований. Тщательное соблюдение правил асептики сводит до минимума количество гнойных осложнений при инвазивных вмешательствах. Но даже в таких условиях возможно возникновение хирургической гнойной инфекции, не говоря уже про общую. Именно поэтому следует знать и уметь отличать симптомы гнойной инфекции для дальнейшего лечения.
1.Разновидности гнойной инфекции
Гнойная инфекция - воспалительные заболевания различной локализации и характера, вызванные гноеродной микрофлорой.
Нарушение правил асептики и антисептики в хирургии как во время оперативного вмешательства, так и после него может привести к возникновению гнойной инфекции. Возникновению и прогрессированию воспаления также способствует снижение общей резистентности организма. Этиологическим фактором гнойной инфекции могут быть стафилококки, синегнойная палочка, стрептококки, кишечная палочка и некоторые другие, также вызывающие гнойное аэробное воспаление тканей. Острые гнойные заболевания подразделяются на несколько уровней:
· I уровень- поражение собственно кожи (рожа, кожная форма панариция)
· II уровень - поражение подкожно-жировой клетчатки (целлюлит, карбункул, мастит)
· III уровень - поражение поверхностной фасции различной этиологии (некротическое стрептококковое, неклостридиальное, гнилостное, клостридиальное)
· IV уровень - поражения мышц и глубоких фасций - фасции и миозит (полимиозит, неклостридиальный мионекроз).
В организм микробы могут проникать через поврежденную кожу и слизистые оболочки, а также по лимфатическим и кровеносным сосудам. Реакция организма на внедрение бактерий зависит от вида, вирулентности и массивности бактерий, а главным образом - от анатомо-физиологических особенностей очага, где развивается воспалительный процесс, и от состояния организма (возраста, питания, сопротивляемости, восприимчивости).
Общая гнойная инфекция может развиваться из любого существующего в организме гнойного очага, но в некоторых случаях обнаружить этот первичный очаг не удается (криптогенная общая инфекция). Различают два вида общей гнойной инфекции. Общую инфекцию, которая сопровождается появлением в разных участках тела больного переносных гнойников, называют пиемией; инфекцию же, вызывающую общее заражение организма без местных гнойников, - сепсисом. Возможно разделение общей гнойной инфекции на форму токсическую, которая характеризуется лишь явлениями отравления токсинами; бактерийную, при которой в крови находится огромное количество бактерий; эмболическую, при которой бактерии лишь переносятся кровью и образуют новые гнойники. Клинически различить указанные формы трудно, особенно ввиду того, что редко встречаются чистые формы.
Местная гнойная инфекция -- морфологический субстрат инфекционного осложнения раны, когда процесс локализуется в области раны. Различают первичную гнойную инфекцию, при которой гнойно- воспалительный процесс развивается почти параллельно с возникновением травматического отека раны (на 2--4-е сутки), и вторичную, когда этот процесс развивается позже, в период исчезновения травматического отека.
2.Общие и местные симптомы
Любое гнойное воспаление сопровождается появлением общих и местных симптомов инфекции. К местным симптомам относят следующие пять:
3. повышение температуры,
5. нарушение функции.
Местный жар связан с усилением катаболических реакций с высвобождением энергии. Определяют местное повышение температуры обычно тыльной стороной ладони, сравнивая полученные при этом ощущения с ощущениями при пальпации вне болезненного очага.
Припухлость тканей обусловлена изменением проницаемости стенки сосудов для плазмы и форменных элементов крови, а также повышенным гидростатическим давлением в капиллярах. Повышенная проницаемость сосудистой стенки касается в основном капилляров и мелких вен. Пропотевающая из сосудов жидкая часть плазмы вместе с мигрирующими лейкоцитами, а нередко и вышедшими путём диапедеза эритроцитами, образуют воспалительный экссудат. Экссудат -- жидкость, выделяющаяся в ткани или полости организма из мелких кровеносных сосудов при воспалении. Основную массу его составляют нейтрофильные лейкоциты. Обычно припухлость определяют визуально. В сомнительных случаях выполняют измерения (например, окружности конечности).
Наличие боли и болезненности при пальпации в зоне очага - характерный признак гнойных заболеваний. Следует помнить, что пальпацию нужно проводить достаточно осторожно, чтобы не вызывать у пациента негативных ощущений.
Нарушение функции связано как с развитием болевого синдрома, так и с отёком. В наибольшей степени оно выражено при локализации воспалительного процесса на конечности, особенно в области сустава.
Выявляются некоторые общие симптомы гнойной интоксикации. К ним относятся лихорадка, нередко принимающая гектический характер, те есть перепады температуры тела составляют 3-4° и происходят 2-3 раза в сутки, слабость, озноб, вялость, раздражительность, снижение работоспособности, сонливость, головная боль, отсутствие аппетита и некоторые другие. Воспалительный процесс, локализующийся в органах и полостях организма, недоступных непосредственному осмотру, заподозрить можно в случае наличия общих симптомов инфекционного заболевания. Резче выражены эти симптомы при распространении инфекции по лимфатическим и кровеносным сосудам (лимфангит, лимфаденит, тромбофлебит). Но в наибольшей степени общие болезненные признаки проявляются при дальнейшем распространении инфекции, т. е. при так называемом общем гнойном заражении, которое наступает после предварительных промежуточных этапов в развитии инфекции (лимфангит, тромбофлебит), но может возникнуть и без этих заболеваний, непосредственно за местным гнойным заболеванием или инфицированным ранением.
3.Симптомы наличия скопления гноя
Важный метод выявления зоны скопления гноя - симптом флюктуации. Для его определения с одной стороны зоны патологического процесса врач кладёт свою ладонь (при очагах малого размера - один или несколько пальцев), а с противоположной стороны другой ладонью (или 1-3 пальцами) выполняет толчкообразные движения. Если между ладонями врача в патологическом очаге есть жидкость (в данном случае гной), эти толчки будут передаваться с одной кисти на другую. Обычно положительный симптом флюктуации, свидетельствующий о скоплении в тканях гнойного экссудата, становится определяющим в постановке показаний к операции (вскрытие и дренирование гнойника). Сходное значение имеет и симптом размягчения (ощущение пустоты, провала при пальпации).
Среди специальных методов исследования на первом месте стоит УЗИ, которое с большой точностью позволяет определить скопление жидкости, размеры и расположение полости. В некоторых случаях диагностике помогает рентгеновское исследование. Существуют характерные рентгенологические признаки скопления гноя под диафрагмой, абсцесса лёгкого и т.д.
Диагностическая пункция производится при неясном диагнозе. Обычно тонкой иглой выполняют анестезию кожи, а затем толстой иглой (диаметром не менее 1,5 мм) выполняют пункцию, постоянно создавая разряжение в шприце. Появление в нем хотя бы минимального количества гноя свидетельствует о наличии его скопления в соответствующей зоне, гнойного расплавления тканей, что чаще всего требует хирургического лечения. При глубоких гнойных процессах высокоэффективна пункция под контролем УЗИ.
4.Местное лечение
К основным принципам местного лечения относятся:
· Вскрытие гнойного очага. Вскрытие гнойника обычно выполняют под общей анестезией. Разрез проводят на всю длину воспалительного инфильтрата. После вскрытия очага определяют наличие некротизированных тканей, затем их иссекают, определяют наличие гнойных затёков и дополнительно вскрывают, разделяют перемычки, определяют состояние соседних органов, ставших причиной или вовлечённых вторично в гнойный процесс. Осмотр гнойной полости не всегда возможен. В таких случаях обязательно выполняют обследование полости пальцем. Важный элемент интраоперационной санации - использование химических антисептиков (пероксид водорода, нитрофурал, хлоргексидин) для обильного промывания гнойной полости, образовавшейся при воспалении.
· Адекватное дренирование гнойника. Дренирование - лечебный метод, заключающийся в выведении наружу содержимого из ран, гнойников, содержимого полых органов, естественных или патологических полостей тела. Для него применяют все возможные способы, относимые к физической антисептике: пассивное дренирование (используют перчаточную резину, дренажные трубки и др.), активную аспирацию и проточное дренирование. Важно правильно выполнять разрезы при вскрытии гнойника. Определённые направление и глубина разреза способствуют тому, чтобы края раны зияли и гнойный экссудат свободно оттекал наружу.
· Местное антисептическое воздействие. Заключается в ежедневной обработке ран 3% раствором перекиси водорода, применении влажновысыхающих повязок с 2-3% раствором борной кислоты, водным раствором хлоргексидина, нитрофурала и др. Кроме того, необходимо использовать протеолитические ферменты, а также вспомогательные физиотерапевтические процедуры (УФО, УВЧ, электрофорез с антибиотиками и др.).
· Иммобилизация. На время острого периода течения гнойного процесса необходимо создать покой поражённому сегменту, особенно в случае локализации гнойного процесса на конечностях, в зоне суставов. Для иммобилизации обычно применяют гипсовые лонгеты.
5.Общее лечение
Общие методы лечения также делятся на несколько видов:
· Антибактериальная терапия. Ее проводят с учётом вида и чувствительности микрофлоры. Доза антибиотика должна превышать минимальную подавляющую концентрацию в крови. Их применение должно быть достаточно длительным, с учётом индивидуальной переносимости, как в начале, так и в процессе лечения. Антибактериальное лечение начинают немедленно, не дожидаясь ответа из лаборатории о качественном составе микрофлоры, и её чувствительности к антибиотикам. До получения результатов исследования назначают антибиотики с максимально широким спектром действия. После определения чувствительности может быть произведена смена антибиотика, на более эффективный. Антибактериальную терапию следует продолжать до стойкого клинико-лабораторного благополучия. Кроме антибиотиков применяют бактериофаги, антисептики. Лекарственные средства с антибиотиками помогают предотвратить распространение инфекции в кровь и большему нагноению раны, они ускоряют процесс регенерации кожи и способствую скорейшему заживлению. Существует поверхностная антибиотикотерапия (промывание ран), внутриполостная (введение в грудную, брюшную полости, полость сустава) и глубокая антибиотикотерапия (внутримышечное, внутривенное, внутриартериальное и эндолимфатическое введение), а также пероральный способ. Поверхностную и внутриполостную терапию относят к средствам местного лечения.
· Дезинтоксикационная терапия. Это комплекс методов, направленных на снижение интоксикации организма. Дезинтоксикационную терапию можно проводить различными способами, что зависит от характера и тяжести интоксикации. Наиболее простые способы - обильное питьё, инфузионная терапия (Переливание кристаллоидных кровезаменителей (физиологического раствора, 5% раствора глюкозы) вызывает эффект гемодилюции и также увеличивает диурез. Дополнительное использование кровезаменителей дезинтоксикационного действия, абсорбирующих на себе токсины и способствующих их выделению с мочой, существенно повышает эффективность метода), форсированный диурез (метод, в основе которого лежит ускоренное выведение токсинов из организма за счет увеличения объема образующейся мочи).
· Иммунокоррекция. Восстановление деятельности иммунной системы при помощи различных лечебных методов. Проводится при снижении уровня иммуноглобулинов, фагоцитарной активности клеток, дефиците субпопуляций лимфоцитов и замедлении их дифференцировки. В настоящее время наиболее широко используют низкоэнергетическое лазерное излучение, препараты вилочковой железы, интерфероны, интерлейкины и др.
· Симптоматическое лечение. Направлено на восстановление нарушенных функций органов и систем. Необходимым бывает применение жаропонижающих и противовоспалительных препаратов. При развитии недостаточности системы кровообращения применяют кардиотонические средства, диуретики. Важны контроль функций желудочно-кишечного тракта и обеспечение полноценного питания (энтерального и/или парентерального). Достаточно часто при инфекционных процессах развиваются нарушения свёртывающей системы крови, водно-электролитного баланса и т.д., в этом случае необходима их коррекция.
Заключение
В организм микробы могут проникать через поврежденную кожу и слизистые оболочки, а также по лимфатическим и кровеносным сосудам. Реакция организма на внедрение бактерий зависит главным образом от анатомо-физиологических особенностей очага, где развивается воспалительный процесс, и от состояния организма (возраста, питания, сопротивляемости, восприимчивости).
Местная реакция всегда проявляется изменениями всего организма. Реагируют большинство органов и систем организма как на инфекцию, так и на интоксикацию: капилляры, печень, почки, селезенка, центральная нервная система, легкие, сердечно-сосудистая система. Эта реакция проявляется воспалительным процессом и развитием барьеров, затрудняющих распространение инфекции: лейкоцитарным барьером, грануляционным валом, оболочкой при абсцессах, лимфатическими сосудами и узлами, находящимися на пути распространения инфекции из первичного очага. При всяком местном гнойном процессе наблюдаются явления общей реакции организма, нарушением водного, минерального, углеводного и белкового обменов веществ, гипохлоремией. В организме нарушаются окислительно-восстановительные процессы, увеличивается лейкоцитоз.
Общая реакция организма проявляется высокой температурой, ознобом, головными болями, учащением пульса, изменениями состава крови, токсинемией и бактериемией.
Список литературы
2.Инфекционные болезни и эпидемиология/учебник. - Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К. - 2-е изд., испр. и доп. - 2009.
Подобные документы
Классификация гнойных заболеваний кожи. Клинические и рентгенологические признаки газовой гангрены. Локализация гнойных процессов в коже и клетчатке. Виды, симптомы и лечение рожистого воспаления. Возбудители пиогенных инфекций, лечение и профилактика.
презентация [1,8 M], добавлен 28.04.2014
Происхождение и классификация ран. Причины развития гнойных ран и их осложнения, методы лечения гнойных ран. Наложение классических повязок, используя законы Десмургии. Динамика уровня показателей по заболеванию кожи подкожной клетчатки при гнойных ранах.
курсовая работа [505,9 K], добавлен 18.04.2019
Исследование причин возникновения инфекционных заболеваний. Пути передачи инфекций. Сравнительная характеристика воздушно-капельных инфекций. Профилактика острых респираторных вирусных инфекций в детских дошкольных учреждениях. Вакцинация дошкольников.
реферат [36,9 K], добавлен 24.02.2015
Хроническое воспалительное заболевание толстой кишки, проявляющееся геморрагическим гнойным воспалением с развитием местных и общих симптомов. Госпитализация в гастроэнтерологическое отделение. Лабораторные исследования. Иммунопатогенез. План лечения.
история болезни [30,0 K], добавлен 10.03.2009
Общая характеристика кишечных инфекций. Фекально-оральный механизм передачи. Интенсивность и главные особенности эпидемического процесса. Лабораторная диагностика кишечных инфекций. Показания к госпитализации. Профилактика острых кишечных инфекций.
презентация [1,2 M], добавлен 20.04.2015
Понятие и общая характеристика стафилококков. Основные клинические проявления стафилококковых инфекций. Описание антибактериальной терапии инфекций, вызванных резистентными стафилококками, рекомендации по диагностике и лечению инфекций данной группы.
контрольная работа [28,6 K], добавлен 15.10.2010
Воспаление десны, обусловленное неблагоприятным воздействием местных и общих факторов. Аномалии и деформации челюстей, дистрофия и скученность зубов, аномалии прикуса, аномалии развития мягких тканей полости рта. Хронический катаральный гингивит.
Раневая инфекция – это комплекс общих и местных патологических проявлений, возникающих при развитии инфекции в случайных или операционных ранах. Патология проявляется болью, ознобом, лихорадкой, увеличением регионарных лимфатических узлов и лейкоцитозом. Края раны отечные, гиперемированные. Наблюдается выделение серозного или гнойного отделяемого, в отдельных случаях образуются участки некроза. Диагноз выставляется на основании анамнеза, клинических признаков и результатов анализов. Лечение комплексное: вскрытие, перевязки, антибиотикотерапия.
МКБ-10

Общие сведения
Раневая инфекция – осложнение раневого процесса, обусловленное развитием патогенной микрофлоры в полости раны. Все раны, в том числе и операционные, как в гнойной хирургии, так и в травматологии считаются первично загрязненными, поскольку какое-то количество микробов попадает на раневую поверхность из воздуха даже при безукоризненном соблюдении правил асептики и антисептики. Случайные раны загрязнены сильнее, поэтому в таких случаях источником инфекции обычно является первичное микробное загрязнение. При операционных ранах на первый план выступает эндогенное (из внутренней среды организма) или внутригоспитальное (вторичное) инфицирование.

Причины
В большинстве случаев возбудителем инфекции в случайных ранах становится стафилококк. Редко в качестве основного возбудителя выступает протей, кишечная и синегнойная палочка. В 0,1% случаев встречается анаэробная инфекция. Через несколько дней пребывания в стационаре флора меняется, в ране начинают преобладать устойчивые к антибактериальной терапии грамотрицательные бактерии, которые обычно становятся причиной развития раневой инфекции при вторичном инфицировании как случайных, так и операционных ран.
Раневая инфекция развивается в случае, когда количество микробов в ране превышает некий критический уровень. При свежих травматических повреждениях у ранее здорового человека этот уровень составляет 100 тыс. микроорганизмов на 1 г ткани. При ухудшении общего состояния организма и определенных особенностях раны этот порог может существенно снижаться.
К числу местных факторов, повышающих вероятность развития раневой инфекции, относится присутствие в ране инородных тел, сгустков крови и некротических тканей. Также имеет значение плохая иммобилизация при транспортировке (становится причиной дополнительной травмы мягких тканей, вызывает ухудшение микроциркуляции, увеличение гематом и расширение зоны некроза), недостаточное кровоснабжение поврежденных тканей, большая глубина раны при малом диаметре раневого канала, наличие слепых карманов и боковых ходов.
Общее состояние организма может провоцировать развитие раневой инфекции при грубых расстройствах микроциркуляции (централизация кровообращения при травматическом шоке, гиповолемические расстройства), нарушениях иммунитета вследствие недостаточного питания, нервного истощения, химических и радиационных поражений, а также хронических соматических заболеваний. Особенно значимы в таких случаях злокачественные новообразования, лейкемия, уремия, цирроз, сахарный диабет и ожирение. Кроме того, снижение сопротивляемости инфекции наблюдается при проведении лучевой терапии и при приеме ряда лекарственных средств, в том числе – иммунодепрессантов, стероидов и больших доз антибиотиков.
Классификация
В зависимости от преобладания тех или иных клинических проявлений гнойные хирурги выделяют две общие формы раневой инфекции (сепсис без метастазов и сепсис с метастазами) и несколько местных. Общие формы протекают тяжелее местных, вероятность летального исхода при них повышается. Самой тяжелой формой раневой инфекции является сепсис с метастазами, который обычно развивается при резком снижении сопротивляемости организма и раневом истощении вследствие потери больших количеств белка.
К числу местных форм относятся:
- Инфекция раны. Является локализованным процессом, развивается в поврежденных тканях с пониженной сопротивляемостью. Зона инфицирования ограничена стенками раневого канала, между ней и нормальными живыми тканями есть четкая демаркационная линия.
- Околораневой абсцесс. Обычно соединен с раневым каналом, окружен соединительнотканной капсулой, отделяющей участок инфекции от здоровых тканей.
- Раневая флегмона. Возникает в случаях, когда инфекция выходит за пределы раны. Демаркационная линия исчезает, процесс захватывает прилежащие здоровые ткани и проявляет выраженную тенденцию к распространению.
- Гнойный затек. Развивается при недостаточном оттоке гноя вследствие неадекватного дренирования или зашивании раны наглухо без использования дренажа. В подобных случаях гной не может выйти наружу и начинает пассивно распространяться в ткани, образуя полости в межмышечных, межфасциальных и околокостных пространствах, а также в пространствах вокруг сосудов и нервов.
- Свищ. Образуется на поздних стадиях раневого процесса, в случаях, когда на поверхности рана закрывается грануляциями, а в глубине сохраняется очаг инфекции.
- Тромбофлебит. Развивается через 1-2 мес. после повреждения. Является опасным осложнением, обусловлен инфицированием тромба с последующим распространением инфекции по стенке вены.
- Лимфангит и лимфаденит. Возникают вследствие других раневых осложнений, исчезают после адекватной санации основного гнойного очага.
Симптомы раневой инфекции
Как правило, патология развивается спустя 3-7 дней с момента ранения. К числу общих признаков относится повышение температуры тела, учащение пульса, ознобы и признаки общей интоксикации (слабость, разбитость, головная боль, тошнота). В числе местных признаков – пять классических симптомов, которые были описаны еще во времена Древнего Рима врачом Аулусом Корнелиусом Сельсусом: боль (dolor), местное повышение температуры (calor), местное покраснение (rubor), отек, припухлость (tumor) и нарушение функции (functio laesa).
Характерной особенностью болей является их распирающий, пульсирующий характер. Края раны отечны, гиперемированы, в полости раны иногда имеются фибринозно-гнойные сгустки. Пальпация пораженной области болезненна. В остальном симптоматика может варьироваться в зависимости от формы раневой инфекции. При околораневом абсцессе отделяемое из раны нередко незначительное, наблюдается выраженная гиперемия краев раны, резкое напряжение тканей и увеличение окружности конечности. Образование абсцесса сопровождается снижением аппетита и гектической лихорадкой.
При раневых флегмонах выявляется существенное повышение местной температуры и резкое ухудшение состояния больного, однако рана выглядит относительно благополучно. Формирование гнойного затека также сопровождается значительным ухудшением состояния пациента при относительном благополучии в области раны. Температура повышается до 40 градусов и более, отмечаются ознобы, вялость, адинамия и снижение аппетита. Гнойное отделяемое отсутствует или незначительное, гной выделяется только при надавливании на окружающие ткани, иногда – удаленные от основного очага инфекции. При свищах общее состояние остается удовлетворительным или близким к удовлетворительному, на коже формируется свищевой ход, по которому оттекает гнойное отделяемое.
Осложнения
Осложнения обусловлены распространением инфекции. При гнойных тромбофлебитах общее состояние ухудшается, в зоне поражения определяются умеренные признаки воспаления, при расплавлении стенки вены возможно формирование флегмоны или абсцесса. Лимфангит и лимфаденит проявляются болезненностью, отечностью мягких тканей и гиперемией кожи в проекции лимфатических узлов и по ходу лимфатических сосудов. Отмечается ухудшение общего состояния, ознобы, гипертермия и повышенное потоотделение. При сепсисе состояние тяжелое, кожа бледная, наблюдается снижение АД, выраженная тахикардия, бессонница и нарастающая анемия.
Лечение раневой инфекции
Лечение заключается в широком вскрытии и дренировании гнойных очагов, а также промывании раны антисептиками. В последующем при перевязках используются сорбенты и протеолитические ферменты. В фазе регенерации основное внимание уделяется стимуляции иммунитета и защите нежных грануляций от случайного повреждения. В фазе эпителизации и рубцевания при больших, длительно незаживающих ранах выполняют кожную пластику.
Прогноз и профилактика
Прогноз определяется тяжестью патологии. При небольших ранах исход благоприятный, наблюдается полное заживление. При обширных глубоких ранах, развитии осложнений требуется длительное лечение, в ряде случаев возникает угроза для жизни. Профилактика раневой инфекции включает в себя раннее наложение асептической повязки и строгое соблюдение правил асептики и антисептики в ходе операций и перевязок. Необходима тщательная санация раневой полости с иссечением нежизнеспособных тканей, адекватным промыванием и дренированием. Пациентам назначают антибиотики, проводят борьбу с шоком, алиментарными нарушениями и белково-электролитными сдвигами.
Одонтогенная инфекция – это любой вторичный инфекционный процесс, источником которого служит воспаление околозубных тканей. Включает такие нозологии как одонтогенный периостит, остеомиелит, синусит, флегмоны головы и шеи, лимфаденит и др. Проявляется общей (интоксикация, лихорадка) и местной симптоматикой (боль, припухлость пораженной области, гнойные выделения, затруднение жевания и глотания). Патология диагностируется на основании стоматологического осмотра, рентгенологических данных, УЗИ, КТ, микробиологических посевов. Лечение – санация полости рта, антибиотикотерапия, дезинтоксикация, вскрытие и дренирование гнойных очагов.
МКБ-10
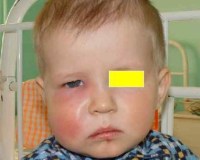


Общие сведения
Одонтогенные инфекции (ОИ) – это острые или хронические гнойно-воспалительные заболевания, причиной которых становятся патологические процессы в тканях зуба (периодонте). Из стоматогенного очага микроорганизмы могут распространяться не только на близлежащие структуры (надкостницу, челюстную кость, придаточные пазухи), но и на органы и ткани, удаленные от источника инфекции (шею, средостение, оболочки головного мозга). Частота острых одонтогенных процессов среди инфекционных поражений ЧЛО достигает 69,5%. Одонтогенные инфекции являются предметом изучения клинической стоматологии, ЧЛХ, отоларингологии.

Причины
Микробная флора, вызывающая одонтогенную инфекцию, чаще представлена кокками (β-гемолитическим стрептококком, пептострептококком, золотистым стафилококком, превотеллами, фузобактериями). Также из очагов инфекции могут высеваться бактероиды, актиномицеты, спирохеты, протей, клостридии, кандиды. Микробный пейзаж при одонтогенных инфекциях обычно носит смешанный характер.
Источниками ОИ выступают различные локальные патологические процессы в полости рта. Чаще всего ими становятся дефекты твердых зубных тканей и периодонта:
- глубокий кариес;
- абсцессы полости рта: пульпарный (гнойный пульпит), пародонтальный, периапикальный;
- хронический гангренозный пульпит;
- острый апикальный или хронический периодонтит;
- нагноившаяся киста зуба, одонтома;
- перикоронарит;
- альвеолит.
Иногда спровоцировать манифестацию одонтогенной инфекции могут стоматологические манипуляции: эндодонтическое лечение, травматичное удаление зуба, синус-лифтинг, дентальная имплантация. При неправильном проведении эти процедуры способствуют перфорации верхнечелюстной пазухи, попаданию в синусы инородных предметов (осколков зубов, пломбировочных материалов), образованию незаживающих ороантральных свищей, поддерживающих инфекционный процесс.
Факторы риска
Пусковыми факторами, приводящими к развитию одонтогенных патологических процессов, могут являться переохлаждение, переутомление, стрессы, кровопотеря, инсоляция. ОИ чаще развиваются у пациентов с отягощенным соматическим фоном. Наибольшее значение имеют следующие сопутствующие патологии:
- сахарный диабет;
- ХНЗЛ;
- инфекции (грипп, туберкулез, гепатит, ВИЧ);
- онкологические заболевания;
- химические зависимости (алкогольная, наркотическая, токсическая).

Патогенез
На развитие одонтогенной инфекции влияют вирулентность и количество микроорганизмов в первичном очаге, а также состояние макроорганизма. Распространение инфекционных патогенов из первичного стоматогенного очага в большинстве случаев происходит контактным путем. При определенных условиях (высокая степень патогенности, снижение местной и общей резистентности) возбудители проникают в лимфатическое и кровеносное русло, мигрируют по организму.
В области инфекционного очага в полости рта создаются условия для беспрепятственного размножения микроорганизмов (венозный застой, отек, ишемия тканей). Через верхушку корня зуба патогены могут выходить за пределы очага через межмышечное, поднадкостничное, клетчаточное пространство. Так возникают одонтогенные периоститы, оститы, гаймориты, остеомиелиты.
Кроме этого, микробные токсины вызывают усиление сосудистой проницаемости, что в условиях хорошей васкуляризации околочелюстных тканей облегчает проникновение бактериальных агентов в сосудистое русло. Таким путем формируются околочелюстные абсцессы и флегмоны. Оседание микроорганизмов в лимфатических узлах при нарушении барьерной функции последних сопровождается развитием регионарного лимфаденита.
Симптомы одонтогенной инфекции
Одонтогенный периостит
В зависимости от клинического течения периостит может быть острым (серозным, гнойным) либо хроническим (простым, гиперпластическим). В области пораженного зуба – вероятного источника инфекции – ощущается боль, иррадиирущая в ухо, висок. Нередко визуально заметна припухлость щеки, асимметрия лица за счет одностороннего отека мягких тканей. Затруднено открывание рта.
При одонтогенном периостите страдает общее самочувствие: беспокоит слабость, фебрильная температура, головная боль, нарушение сна и приема пищи. Регионарные лимфоузлы увеличены и болезненны.
Одонтогенный остеомиелит
Чаще диагностируется у мужчин в возрастной группе 20-40 лет, в 68% случаев поражает нижнюю челюсть. На фоне резко выраженного интоксикационного синдрома беспокоит интенсивная локальная боль в зубе или разлитая боль во всей челюсти, которая распространяется на соответствующую половину головы. Конфигурация лица изменена за счет припухлости на стороне воспаления.
Отмечаются трудности при открывании рта, боль при пережевывании и глотании пищи, нарушение речевой функции, парестезии верхней или нижней губы. Может ощущаться гнилостный запах изо рта. Температурная кривая при одонтогенном остеомиелите колеблется от 37,5 до 39-40°С.
Одонтогенный синусит
На долю одонтогенного гайморита приходится от 10 до 30% случаев всех инфекций верхнечелюстных пазух. Острый синусит манифестирует с головной боли, температурной реакции, ощущения давления в проекции соответствующей пазухи. Нарастает отечность полости носа, затрудняется дыхание, снижается обоняние. Через некоторое время из пазухи начинает отделяться слизисто-гнойный или гнойный секрет. Мягкие ткани подглазничной области и щеки выглядят припухшими.
Одонтогенные абсцессы и флегмоны
Около 57% гнойных инфекций мягких тканей головы и шеи имеют стоматогенную этиологию. Одонтогенные абсцессы обычно локализуются в подглазничной, щечной, подчелюстной, околоушной области. Сопровождаются появлением припухлости в области лица или шеи, гиперемией кожи над гнойником. При поверхностном абсцессе ощущается симптом флюктуации. Отмечается локальная боль и пульсация в проекции гнойника. Признаки интоксикации выражены умеренно.
По локализации выделяют одонтогенные флегмоны дна полости рта, подчелюстного, подподбородочного, окологлоточного пространства, области шеи. Возникает припухлость мягких тканей без четких границ с наличием плотного болезненного инфильтрата. Боль самопроизвольная, разлитая, присутствует постоянно. В зависимости от локализации флегмоны нарушается жевание, глотание, дыхание, речь. Характерно выраженное ухудшение общего самочувствия, фебрильная лихорадка, ознобы.
Одонтогенный лимфаденит
Обычно развивается в области подчелюстных или шейных лимфоузлов. Характеризуется их локальной припухлостью, болезненностью, плотной консистенцией. Возникает асимметрия лица. При абсцедировании лимфоузлов повышается температура тела, появляется озноб, недомогание. При пальпации гнойного очага ощущается флюктуация.
Осложнения
Одонтогенные инфекции могут становиться источником тяжелых септических заболеваний. При нагноении лимфоузлов развивается аденофлегмона, а при хронизации воспаления – подкожная одонтогенная гранулема. Инфекции верхней челюсти чреваты формированием флегмоны глазницы, которая может привести к панофтальмиту и слепоте. Инфекционные процессы в области нижней челюсти выступают причиной гнойного медиастинита.
Крайне опасными по своим последствиям являются одонтогенные внутричерепные осложнения: абсцесс мозга, менингит, тромбоз пещеристого синуса. Из кардиальных осложнений наиболее часто развивается бактериальный эндокардит. Любой очаг ОИ может послужить источником одонтогенного сепсиса.
Диагностика
Одонтогенные инфекции диагностируются на основании выявления их связи с заболеваниями зубов (запущенный кариес, пульпит, периодонтит) или стоматологическими манипуляциями/операциями. Пациенты нуждаются в консультации стоматолога-терапевта, стоматолога-хирурга, челюстно-лицевого хирурга, врача-отоларинголога. В зависимости от клинической картины одонтогенной инфекции выполняется:
- Стоматологический осмотр. В полости рта удается обнаружить первичный очаг, повлекший за собой прогрессирование гнойного воспаления. Это может быть сильно разрушенный зуб, воспаленная лунка, воспалительный инфильтрат с флюктуацией или без, свищ на десне с гнойным отделяемым и т.д. При этом пальпация и перкуссия области поражения болезненна, десна отечна, гиперемирована (иногда цианотична), зубы подвижны.
- Рентген. Для оценки местных изменений зубных и костных тканей выполняется ОПТГ, рентгенография челюсти, придаточных синусов, мягких тканей шейной области. При планировании оперативного вмешательства рентгеновская диагностика дополняется КТ и МРТ соответствующих областей.
- ЛОР-осмотр. Наряду с рентгеновской визуализацией выполняется эндоскопическое обследование: риноскопия, эндоскопия носа, синусоскопия. При необходимости прибегают к диагностической пункции верхнечелюстной пазухи.
- Сонография. При развитии гнойного лимфаденита, флегмон, медиастинита осуществляют УЗИ лимфоузлов, околоносовых пазух, мягких тканей, средостения. Для исключения поражения сердца выполняют ЭхоКГ.
- Лабораторные анализы. При любых одонтогенных инфекциях исследуется общий анализ крови, маркеры воспаления (прокальцитонин, СРБ, фибриноген и др.). Производится забор и бакпосев материала из инфекционного очага, посев крови на гемокультуру.
Дифференциальная диагностика
При подозрении на одонтогенное инфицирование мягких тканей необходимо исключить неодонтогенные патологические процессы: рожистое воспаление, фурункулы и карбункулы, сиаладенит, аденофлегмоны и лимфадениты иной этиологии. Остеомиелиты челюстей дифференцируют посттравматическими, гематогенными формами заболевания. Также исключают синуситы риногенного, травматического, аллергического генеза.

Лечение одонтогенных инфекций
Хирургическое лечение
Лечение любых форм ОИ необходимо начинать с устранения первичного патологического очага. При этом может выполняться лечение пульпита или периодонтита, удаление зуба или импланта, вскрытие абсцесса, резекция верхушки корня. В дальнейшем проводится активное лечение вторичной патологии. При необходимости осуществляется госпитализация пациента в отделение челюстно-лицевой хирургии.
Консервативная терапия
Параллельно с хирургическими мероприятиями назначают массивную антибиотикотерапию с учетом выделенной микрофлоры, по показаниям вводят антимикотические препараты. Не утратили своей актуальности при одонтогенных инфекциях сульфаниламиды, нитрофураны. Проводят дезинтоксикационную, десенсибилизирующую терапию, витаминотерапию. В рамках иммунокоррекции вводят нативную и гипериммунную плазму, гамма-глобулин, осуществляют аутогемотерапию.
Прогноз и профилактика
Своевременное комплексное лечение предопределяет благоприятный исход одонтогенной инфекции. Генерализация гнойно-воспалительного процесса чревата формированием тяжелейших по своим последствиям осложнений. Существенное влияние на прогноз оказывает противоинфекционная резистентность организма, общее состояние здоровья. Профилактика одонтогенных инфекций заключается в регулярном санировании полости рта, ликвидации очагов стоматогенной инфекции, выполнении стоматологических манипуляций в строгом соответствии с протоколом.
1. Одонтогенная инфекция: существующие проблемы/ Матчин А.А.// Оренбургский медицинский вестник. – 2015.
2. Одонтогенные инфекции головы и шеи/ М. Тримарки, А. Галли, П. Каппаре и др.// Journal of Osseointegration. - 2019;11(1).
3. Совершенствование диагностики тяжелых осложнений острой одонтогенной инфекции/ Харитонов Ю.М., Громов А.Л.// Актуальные проблемы медицины. – 2011.
4. Клинико-функциональная характеристика пациентов с острыми одонтогенными воспалительными заболеваниями/ Романенко И.С., Конев С.С., Гандылян К.С., Караков К.Г., Карпова Е.Н., Апагуни А.Э.// Современные проблемы науки и образования. – 2015. – №4.
Читайте также:

