Реферат на тему профилактика геморрагической лихорадки
Обновлено: 24.04.2024
Возбудители. Вирусы, вызывающие геморрагические лихорадки, принадлежат к 7 родам 5 вирусных семейств (см. Вирусные инфекции). По механизму передачи вируса геморрагические лихорадки разделяют на трансмиссивные клещевые— крымская геморрагическая лихорадка и омская геморрагическая лихорадка, Кьясанурская лесная болезнь, трансмиссивные комариные— желтая лихорадка, денге и чикунгунья, лихорадка долины Рифт.
Геморрагические лихорадки при которых вирус передается человеку от инфицированных грызунов, являющихся природным источником и резервуаром возбудителя, через мочу и, возможно, через экскременты, — аргентинская и боливийскаягеморрагические лихорадки, лихорадка Ласса и геморрагическая лихорадка с почечным синдромом.
Природные источники возбудителей лихорадок Марбург и Эболыи естественные механизмы заражения ими человека не изучены. В России регистрируются крымская и омская геморрагические лихорадки, и геморрагическая лихорадка с почечным синдромом.
Различные геморрагические лихорадки имеют общие черты в клинической картине (острое лихорадочное течение, геморрагические симптомы) и эпидемиологии (природная очаговость).
При постановке диагноза обычно принимают во внимание характерные для каждой из них симптомы (например, болевой синдром при лихорадке долины Рифт, язвенно-некротический фарингит и гастроинтестинальный синдром при лихорадке Ласса), а также обнаружение случаев заболеваний в известных очагах (географических районах) и характерную сезонность.
Принципы лабораторной диагностики при вирусных геморрагических лихорадках сходны: в первые дни болезни вирусы-возбудители (или их специфические антигены) обнаруживают в крови, в более поздних стадиях болезни и в периоде реконвалесценции диагностическим признаком служит выявление антител к вирусу-возбудителю.
Лечение направлено на борьбу с тромбогеморрагическим синдромом и интоксикацией. При некоторых геморрагических лихорадках (аргентинской, боливийской, Ласса) использовали сыворотку и плазму крови переболевших, виразол (рибавирин) и интерферон, однако оценка их терапевтического эффекта затруднена из-за малого числа наблюдений.
Ниже приводится краткое описание клинических проявлений и эпидемиологических особенностей геморрагических лихорадок.
Кьясанурская лесная болезнь.
Природные очаги выявлены на юге Индии в штате Карнатака. Заболевания в очагах появляются постоянно с декабря по май с максимумом в феврале — апреле, а отдельные случаи — и в межэпидемический период. Основной источник вируса — белки, крысы, дикобразы, обезьяны. Переносчики и резервуар вируса — иксодовые клещи Haemaphysalis spinigera, через укус которых инфицируется человек.
Инкубационный период — 3—8 дней.
Клиническая картина. Начало внезапное. Болезнь сопровождается лихорадкой продолжительностью до 2 недель, головными и сильными мышечными болями, иногда прострацией. В более тяжелых случаях развиваются желудочно-кишечные кровотечения, кровохарканье. Нередко после ремиссии (7—21 день) наступает вторая волна лихорадки с симптомами менингоэнцефалита (сильные головные боли, ригидность мышц затылка, головокружение, психические нарушения). Выздоровление длится до 4 нед. Прогноз при тяжелом течении неблагоприятный. Летальность достигает до 10%.
Для профилактики — принятие мер защиты от клещей.
Лихорадка долины Рифтболее 50 лет известна в Южной и Восточной Африке как болезнь крупного рогатого скота и овец. Периодически регистрируются эпизоотии, сопровождающиеся заболеваниями людей, иногда массовыми. В межэпизоотические периоды вирус сохраняется в отдельных энзоотических очагах. Переносчиками вируса являются комары рода Aedes и Eretmapodites, а в период эпизоотий — также Anopheles, Culex и Mansonia. Заболевания людей возникают в результате укусов инфицированных комаров, при тесном контакте с зараженными животными или их трупами.
Инкубационный период у людей — 3—7 дней. Заболевание начинается с резкого подъема температуры, недомогания, озноба, рвоты, диареи, появляются боли в мышцах и суставах, в животе и пояснице. Типичны сильные головные и глазничные боли, светобоязнь. В течение нескольких дней состояние нормализуется. Иногда после краткой ремиссии наступает вторая волна. У части больных развивается геморрагический синдром — пурпура, носовые и желудочно-кишечные кровотечения.
Прогноз — обычно благоприятный, летальность при некоторых эпидемических вспышках составляла до 3,3%. Прекращение циркуляции вируса достигается истреблением комаров. Подвергающихся особо высокому риску заражения (мясники, ветеринары) прививают инактивированной вакциной. В районах с высокой вероятностью возникновения эпизоотий вакцинируют скот.
Аргентинская геморрагическая лихорадка.Природный очаг расположен в центральной части Аргентины (провинции Буэнос-Айрес, Кордова и Санта-Фе), где ежегодно регистрируют до 3,5 тыс. случаев в основном в сельской местности среди лиц активного трудового возраста. Резервуаром и источником вируса Хунин — возбудителя болезни являются мышевидные грызуны Calomys laucha и Calomys musculinus, у которых развивается персистирующая инфекция, а вирус длительно и массивно выделяется с мочой. Человек заражается при вдыхании пыли или при употреблении продуктов, загрязненных грызунами.
Инкубационный период — 7—16 дней. Начало болезни постепенное. Появляются озноб, недомогание, головные и мышечные боли, боли в области реберно-позвоночных сочленений, в пояснице и нижних конечностях. Температура нарастает до 40°, появляются петехиальные высыпания на лице, шее, груди, в подмышечных впадинах. Характерно увеличение лимфатических узлов (подчелюстных и шейных, реже — подмышечных и паховых). Часто наблюдается отек лица, шеи, груди. Более тяжелые случаи сопровождаются кровотечениями из носа, десен, гематурией, кровавой рвотой, обезвоживанием организма, олигурией. При выздоровлении температура литически падает, увеличивается диурез; полное выздоровление наступает через 2 недели.
Прогноз благоприятный, но в отдельные годы летальность в очагах болезни поднималась до 10% и выше.
Эффективной мерой профилактики является уничтожение грызунов — резервуара вируса.
Боливийская геморрагическая лихорадка. Природный очаг расположен в северо-восточной части Боливии (провинции Манора и Итенес). В 1959—1962 гг. небольшие вспышки возникали в сельской местности в апреле — сентябре — в период полевых работ в основном среди взрослых мужчин. С 1962 г. заболевания регистрируются в феврале — сентябре преимущественно в городах и крупных поселках в разных возрастных группах. Резервуаром и источником вируса Мачупо — возбудителя болезни являются мышевидные грызуны Calomys callosas, которым свойственна персистирующая инфекция. Заражение человека происходит через пищу, воду, загрязненные мочой грызунов. Возможно также заражение при тесном контакте с больным в первые дни болезни, когда вирус выделяется из верхних дыхательных путей.
По клинической картине болезнь сходна с Аргентинской геморрагической лихорадкой, отличается от нее выраженным тремором языка и рук, а также увеличением и болезненностью подчелюстных и шейных лимфатических узлов. Частым следствием заболевания являются выпадение волос и деформация ногтей.
Прогноз благоприятный, но наблюдались вспышки, во время которых летальность достигала 5—30%. Эффективной профилактической мерой является истребление грызунов, обитающих в населенных пунктах.
Лихорадка Ласса.
Заболевания регистрируют в Западной Африке — Нигерии, Сьерра-Леоне и Либерии. Серологические исследования выявили очаги инфекции также в Сенегале, Гвинее, Мали, Кот-д'Ивуаре, Буркина Фасо, Гане, Заире, Центральноафриканской Республике. Возможен занос в другие страны. Резервуаром и источником вируса является крыса Mastomys natalensis, обитающая во многих африканских странах Южной Сахары. Вирус вызывает у крыс персистирующую инфекцию и выделяется с мочой, слюной, секретом слизистой оболочки носа. Попадание их в воздух, пищу и воду может привести к заражению человека. Вирус передается, также от человека к человеку через отделяемое носоглотки, мочу и кровь. Это обусловливает возникновение внутрибольничных вспышек, заболеваний медперсонала, а также вторичных случаев болезни в семьях.
Клиническая картина. Инкубационный период — 7—8, иногда до 20 дней. Лихорадка развивается постепенно, первые ее признаки — небольшие вечерние подъемы температуры, недомогание, головные и мышечные боли, конъюнктивит. Состояние постепенно ухудшается, подъемы температуры становятся выше (39—40°) и длительнее, развивается сонливость. Типичным является язвенный фарингит, с локализацией язвочек на дужках мягкого неба и миндалинах. Часто наблюдаются тошнота, боли в эпигастральной области, рвота и понос, приводящие к обезвоживанию. В среднетяжелых и тяжелых случаях появляется петехиальная сыпь на коже и слизистых оболочках и кровотечения различной локализации, а в тяжелых случаях — отеки лица и шеи, плевральный, перикардиальный и перитонеальный экссудаты. Выздоровление медленное, длительно сохраняется слабость, иногда отмечается понижение слуха и облысение.
Прогноз при тяжелом течении неблагоприятный, летальность достигает 43%. Для профилактики применяют меры, предохраняющие от контакта с грызунами и от загрязнения их мочой пищи и воды. В больницах используют средства индивидуальной защиты (маски, респираторы, защитные очки, перчатки), больных помещают в отдельные палаты или в кабинеты-изоляторы.
Лихорадка Марбург.
Клиническая картина. Инкубационный период — 3—9 дней. Начало острое, характерно внезапное наступление состояния прострации. Температура быстро поднимается до 39°, в течение 3—4 дней достигает 40°, удерживается до 7—8 дня и постепенно снижается. Часто после короткой ремиссии возникает вторая лихорадочная волна. Подъем температуры в начале заболевания сопровождается головной болью, конъюнктивитом, тошнотой, рвотой. В первые дни лихорадки часто появляется диарея, иногда кровь в испражнениях. На 4—5-й день болезни на туловище, ягодицах и внешней поверхности рук появляется мелкая папулезная темно-красная сыпь, которая превращается в макулопапулезную, а затем принимает сливной характер. Мягкое небо приобретает темно-красный цвет, на нем образуются везикулы, а в ряде случаев желтоватые язвочки. У половины больных к 5—7-му дню болезни развиваются кровотечения из носа, десен, желудочные и кишечные кровотечения, гематурия. У части больных возникают неврологические и психические нарушения. Продолжительность заболевания — до 2 нед., выздоровление затягивается до 3—4 нед. Прогноз сомнительный, летальность достигает в среднем 50%.
Выявленных больных быстро госпитализируют в изолированные палаты. Для перевозки больных используют транспортные изоляторы. В больницах применяют средства индивидуальной защиты персонала. Предупреждению завоза инфекции с обезьянами в другие страны способствуют рекомендации, разработанные Всемирной организацией здравоохранения.
Лихорадка Эболы.
Клиническая картина. Инкубационный период — 2—15 дней. Начало острое — быстрый подъем температуры до 38—39°, сильная головная боль, тошнота, у многих больных — боли в груди. Через 2—3 дня развивается диарея, стул часто с примесью крови. На 4—6-й день появляется мелкопапулезная сыпь, сначала на лице, затем на туловище. Внешний вид больных типичен — глубоко запавшие глаза, признаки обезвоживания, неподвижное лицо, заторможенность. В более тяжелых случаях развиваются геморрагии — кровь в испражнениях, кровавая рвота, кровотечения из носа, влагалища, кожные и субконъюктивальные кровоизлияния. У беременных заболевание часто осложняется абортом, у мужчин — орхитом. Выздоровление занимает несколько недель, внешние признаки болезни исчезают медленно.
Прогноз неблагоприятный, летальность госпитализированных больных до 90%. Меры предохранения от заражения те же, что при лихорадке Марбург.
Геморрагическая лихорадка с почечным синдромом- острая вирусная природно-очаговая болезнь, протекающая с интоксикацией, лихорадкой, своеобразным почечным синдромом, и геморрагическими проявлениями.
Этиология, патогенез. Возбудитель относится к группе аэробовирусов. В лихорадочном периоде болезни вирус содержится в крови, вызывая инфекционно-токсическое поражение нервной системы и тяжелый геморрагический капилляротоксикоз. Характерно поражение почек с развитием острой почечной недостаточности.
Диагностика основывается на характерной клинической симптоматике; специфические методы лабораторной диагностики не вошли еще в широкую практику.
Дифференцировать необходимо от лептоспироза, лихорадки Ку, псевдотуберкулеза.
Лечение. Этиотропной терапии нет. Рекомендуют постельный режим, молочно-растительную диету, витамины.
Рекомендуются промывание желудка 2% раствором гидрокарбоната натрия и сифонные клизмы. При сильной боли назначают пантопон. При нарастании почечной недостаточности больному необходимо проводить экстракорпоральный гемодиализ.
Прогноз благоприятный; иногда возникают тяжелые осложнения (разрыв почек, уремическая кома, менингоэнцефалит), которые угрожают жизни больного. Трудоспособность восстанавливается медленно, иногда через 2 мес.
Профилактика.Борьба с грызунами, защита от них продуктов. Больных изолируют. В помещении, где содержатся больные, проводится текущая и заключительная дезинфекция.
Список литературы
1.Дроздов Е.Г. и Соргиев В.П. Защита неэндемических территорий от тропических вирусных геморрагических лихорадок, М., 1984;
2.Руководство по зоонозам, под ред. В.И. Покровского, с. 47, Л.,1983;
3.Харитонова Н.Н. и Леонов Ю.А. Омская геморрагическая лихорадка, Новосибирск, 1978.
Геморрагические лихорадки – вирусные инфекции с природно-очаговым распространением, протекающие с геморрагическим и острым лихорадочным синдромом. Симптоматика геморрагических лихорадок включает выраженную интоксикацию, высокую температуру тела, геморрагическую сыпь, кровотечения различной локализации, полиорганные нарушения. Форма геморрагической лихорадки определяется с учетом клинико-эпидемиологических и лабораторных данных (ПЦР, ИФА, РИФ). При геморрагических лихорадках проводится дезинтоксикационная, противовирусная, гемостатическая терапия, введение специфических иммуноглобулинов, борьба с осложнениями.
Общие сведения
Геморрагические лихорадки – группа инфекционных заболеваний вирусной природы, вызывающих токсическое поражение сосудистых стенок, способствуя развитию геморрагического синдрома. Протекают на фоне общей интоксикации, провоцируют полиорганные патологии. Геморрагические лихорадки распространены в определенных регионах планеты, в ареалах обитания переносчиков заболевания. Вызывают геморрагические лихорадки вирусы следующих семейств: Togaviridae, Bunyaviridae, Arenaviridae и Filoviridae. Характерной особенностью, объединяющей эти вирусы, является сродство к клеткам эндотелия сосудов человека.
Резервуаром и источником этих вирусов является человек и животные (различные виды грызунов, обезьяны, белки, летучие мыши и др.), переносчиком – комары и клещи. Некоторые геморрагические лихорадки могут передаваться контактно-бытовым, пищевым, водным и другими путями. По способу заражения эти инфекции подразделяются на группы: клещевые инфекции (Омская, Крымская-Конго и лихорадка Кьясанурского леса), комариные (желтая, лихорадка денге, Чукунгунья, долины Рифт) и контагиозные (лихорадки Лаоса, Аргентинская, Боливийская, Эбола, Марбург и др.).
Восприимчивость к геморрагическим лихорадкам у человека довольно высока, заболевают преимущественно лица, чья профессиональная деятельность связана с дикой природой. Заболеваемость в городах чаще отмечается у граждан, не имеющих постоянного места жительства и сотрудников бытовых служб, контактирующих с грызунами.

Симптомы геморрагической лихорадки
Геморрагические лихорадки в большинстве случаев объединяет характерное течение с последовательной сменой периодов: инкубации (как правило, 1-3 недели), начальный (2-7 дней), разгара (1-2 недели) и реконвалесценции (несколько недель). Начальный период проявляется общеинтоксикационной симптоматикой, обычно весьма интенсивной. Лихорадка при тяжелом течении может достигать критических цифр, интоксикация – способствовать расстройству сознания, бреду, галлюцинациям.
Перед наступлением периода разгара нередко отмечается кратковременная нормализация температуры и улучшение общего состояния, после чего токсикоз нарастает, интенсивность общей клиники увеличивается, развиваются полиорганные патологии, нарушения гемодинамики. В период реконвалесценции происходит постепенный регресс клинических проявлений и восстановление функционального состояния органов и систем.
Геморрагический дальневосточный нефрозонефрит нередко называют геморрагической лихорадкой с почечным синдромом, поскольку для этого заболевания характерно преимущественное поражение сосудов почек. Инкубация геморрагического дальневосточного нефрозонефрита составляет 2 недели, но может сокращаться до 11 и удлиняться до 23 дней. Впервые дни заболевания возможны продромальные явления (слабость, недомогание). Затем развивается тяжелая интоксикация, температура тела поднимается до 39,5 и более градусов и сохраняется на протяжении 2-6 дней. Спустя 2-4 дня от начала лихорадки появляется геморрагическая симптоматика на фоне прогрессирующей интоксикации. Иногда могут отмечаться менингеальные симптомы (Кернига, Брудзинского, ригидность затылочных мышц). Ввиду токсического поражения головного мозга, сознание нередко спутано, появляются галлюцинации, бред.
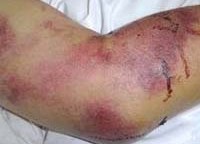
Крымская геморрагическая лихорадка характеризуется острым началом: отмечается рвота, боль в животе натощак, озноб. Температура тела резко повышается. Внешний вид больных характерный для геморрагических лихорадок: гиперемированное отечное лицо и инъецированные конъюнктивы, веки, склеры. Геморрагическая симптоматика выражена: петехиальные высыпания, кровоточивость десен, кровотечения из носа, примесь крови в кале и рвотных массах, маточные кровотечения у женщин. Селезенка чаще остается нормального размера, у некоторых больных может отмечаться ее увеличение. Тяжелое течение заболевания проявляется интенсивной болью в животе, частой рвотой, меленой. Пульс лабильный, артериальное давление снижено, сердечные тоны – глухие.
Омская геморрагическая лихорадка протекает более легко и доброкачественно, геморрагический синдром выражен слабее (хотя летальность имеет место и при этой инфекции). В первые дни лихорадка достигает 39 с небольшим градусов, в половине случаев лихорадочный период протекает волнообразно, с периодами повышения и нормализации температуры тела. Продолжительность лихорадки – 3-10 дней.
Геморрагическая лихорадка денге характеризуется инкубационным периодом от 5 до 15 дней, доброкачественным течением, симптоматикой общей интоксикации, усиливающейся к 3-4 дню и пятнисто-папулезной сыпью геморрагического происхождения, проходящей через 2-3 дня после появления (обычно возникает в разгар заболевания) и не оставляющей после себя пигментаций или шелушения. Температурная кривая может быть двухволновой: лихорадка прерывается 2-3-дневным периодом нормальной температуры, после чего возникает вторая волна. Такая форма характерна для европейцев, у жителей Юго-Восточной Азии лихорадка Денге развивается по геморрагическому варианту и имеет более тяжелое течение.
Геморрагические лихорадки могут способствовать развитию тяжелых, угрожающих жизни состояний: инфекционно-токсического шока, острой почечной недостаточности, комы.
Диагностика геморрагических лихорадок
Диагностику геморрагических лихорадок производят на основании клинической картины и данных эпидемиологического анамнеза, подтверждая предварительный диагноз лабораторно. Специфическая диагностика производится с помощью серологических исследования (РСК, РНИФ и др.), иммуноферментного анализа (ИФА), выявления вирусных антигенов (ПЦР), вирусологического метода.
Геморрагические лихорадки обычно характеризуются тромбоцитопенией в общем анализе крови, выявлением эритроцитов в моче и кале. При выраженной геморрагии появляются симптомы анемии. Положительный анализ кала на скрытую кровь говорит о кровотечении по ходу желудочно-кишечного тракта.
Лихорадка с почечным синдромом также проявляется при лабораторной диагностике в виде лейкопении, анэозинофилии, увеличением количества палочкоядерных нейтрофилов. Значительны патологические изменения в общем анализе мочи – удельный вес снижен, отмечается белок, (нередко повышение достигает 20-40%), цилиндры. В крови повышен остаточный азот. Крымская лихорадка отличается лимфоцитозом на фоне общего нормоцитоза, сдвигом лейкоформулы влево и нормальной СОЭ.
Лечение геморрагической лихорадки
Больные с любой геморрагической лихорадкой подлежат госпитализации. Прописан постельный режим, полужидкая калорийная легкоусвояемая диета, максимально насыщенная витаминами (в особенности С и В) – овощные отвары, фруктовые и ягодные соки, настой шиповника, морсы). Кроме того, назначают витаминотерапию: витамины С, Р. Ежедневно в течение четырех дней принимается викасол (витамин К).
Внутривенно капельно назначают раствор глюкозы, в период лихорадки могут производиться переливания крови небольшими порциями, а также введение препаратов железа, препаратов на основе водного экстракта из печени крупного рогатого скота. В комплексную терапию включают противогистаминные средства. Выписка из стационара производится после полного клинического выздоровления. По выписке больные некоторое время наблюдаются амбулаторно.
Прогноз и профилактика геморрагической лихорадки
Прогноз зависит от тяжести течения заболевания. Геморрагические лихорадки могут варьироваться по течению в весьма широких пределах, в некоторых случаях вызывая развитие терминальных состояний и заканчиваясь летально, однако в большинстве случаев при своевременной медицинской помощи прогноз благоприятен – инфекция заканчивается выздоровлением.
Профилактика геморрагических лихорадок в первую очередь подразумевает меры, направленные на уничтожение переносчиков инфекции и предупреждение укусов. В ареале распространения инфекции производят тщательную очистку мест, подготовленных под поселение, от кровососущих насекомых (комары, клещи), в эпидемически опасных регионах рекомендовано в лесных массивах носить плотную одежду, сапоги, перчатки, специальные противокомариные комбинезоны и маски, использовать репелленты. Для омской геморрагической лихорадки существует методика специфической профилактики, плановая вакцинация населения с помощью убитой вакцины вируса.
Геморрагическая лихорадка Марбург – острое инфекционное заболевание, вызываемое РНК-содержащим филовирусом (марбургским вирусом), протекающее с тяжелым капилляротоксикозом и высокой летальностью. Симптомы геморрагической лихорадки Марбург включают высокую лихорадку, выраженную интоксикацию, тяжелую диарею и рвоту, кожные геморрагии, внутренние кровотечения, поражение печени, сердца, почек, ЦНС. При диагностике учитываются эпидемиологические и клинические данные, результаты лабораторных (вирусологических, серологических, электронно-микроскопических) исследований. Больные с геморрагической лихорадкой Марбург подлежат госпитализации и изоляции; лечение, в основном, симптоматическое; иногда эффективны интерферонотерапия, введение плазмы реконвалесцентов.

Общие сведения

Причины
Возбудитель геморрагической лихорадки Марбург (Marburgvirus) относится к семейству филовирусов. Вирионы имеют спиралевидную, червеобразную или округлую форму; длину 665-1200 нм и диаметр 70-80 нм; содержат РНК и липопротеин. Устойчивость вируса во внешней среде средняя. По своей морфологии и свойствам марбургский вирус сходен с вирусами, вызывающими лихорадку Эбола, однако между ними имеются некоторые различия в антигенной структуре.
Источником европейской вспышки геморрагической лихорадки Марбург в 1967 г. послужили завезенные из Африки зеленые мартышки, большая часть которых погибла от неизвестного заболевания. Геморрагическая лихорадка тогда развилась у людей, контактировавших с приматами, а также у медицинского персонала, ухаживающего за больными. Всего из 25 заболевших геморрагической лихорадкой Марбург скончалось 7 человек. Позже аналогичные случаи заболевания регистрировались в природных местах обитаниях африканских зеленых мартышек, что дало основание рассматривать их как основной источник инфекции и резервуар марбургского вируса.
Инфицирование человека возможно контактным путем при соприкосновении с кровью и другими выделениями больного; воздушно-капельным путем при попадании вируса на слизистые ротовой полости и конъюнктиву; инъекционным путем при уколах. Известен случай заражения геморрагической лихорадкой Марбург половым путем. После перенесенной инфекции формируется длительный иммунитет; случаи повторного заболевания не известны. После проникновения и первичной репликации вируса в клетках моноцитарно-макрофагальной системы развивается массивная вирусемия, подавляющая иммунные реакции. Это приводит к генерализованным нарушениям микроциркуляции и развитию ДВС-синдрома, капилляротоксикоза и полиорганным поражениям. Очаги кровоизлияний и некрозов при геморрагической лихорадке Марбург образуются в миокарде, легких, печени, почках, надпочечниках, селезенке и других органах.
Симптомы лихорадки Марбург
От момента инфицирования до появления первых симптомов проходит от 2 дней до 3-х недель. Манифестация заболевания острая, без продромальных явлений. Характерными признаками геморрагической лихорадки Марбург служат длительная (в течение 2-х недель) и высокая лихорадка (до 39-40°С), ознобы, выраженная интоксикация, сопровождающаяся головной болью, разбитостью, миалгиями и артралгиями. С первых суток у больного обнаруживается энантема, конъюнктивит, эрозии на слизистой полости рта. На 3-4 сутки течение геморрагической лихорадки Марбург отягощается схваткообразными болями в животе, рвотой, водянистой диареей, в результате чего развивается быстрое обезвоживание организма.
На 5-6 день заболевания на туловище, верхних конечностей, шее и лице появляется макулопапулезная сыпь, нередко сопровождающаяся кожным зудом и шелушением кожи. В дальнейшем развивается геморрагический синдром: кровоизлияния в кожу и конъюнктиву; десневые, носовые, маточные, желудочно-кишечные кровотечения. К исходу первой недели у больных геморрагической лихорадкой Марбург определяются признаки гепатита, миокардита, поражения почек. Изменения со стороны ЦНС характеризуются адинамией, заторможенностью, судорогами, потерей сознания.
Максимальной выраженности признаки токсикоза, дегидратации, геморрагических проявлений и полиорганных нарушений достигают на второй недели заболевания. Гибель больных геморрагической лихорадкой Марбург может наступить от отека легких или мозга, гиповолемического шока, ДВС-синдрома, острой почечной недостаточности. У выживших пациентов период реконвалесценции имеет затяжной характер: долго сохраняется астенизация, головные и мышечные боли, периодические абдоминалгии; часто развивается алопеция. К числу осложнений и остаточных явлений геморрагической лихорадки Марбург относятся увеит, энцефалит, миелит, орхит, атрофия яичек, пневмония, психические и интеллектуальные нарушения.
Диагностика
Диагностика геморрагической лихорадки Марбург основывается на клинико-эпидемиологических и лабораторных данных. При сборе анамнеза выясняется факт пребывания пациента в природно-очаговой местности, контакт с переносчиками заболеваниями и больными людьми. Неспецифические изменения крови включают лейкопению, тромбоцитопению, повышение уровня печеночных ферментов. С целью подтверждения диагноза геморрагической лихорадки Марбург используются молекулярно-биологические и серологические (ОТ-ПЦР, РИФ, ИФА, РСК, РН), электронно-микроскопические исследования. Тестирование биоматериала проводится в специальных лабораториях с соблюдением требований максимальной безопасности.
Для оценки поражения внутренних органов выполняется ЭКГ, УЗИ почек и УЗИ печени, исследование коагулограммы, общего анализа мочи, КОС. В связи с развитием полиорганных нарушений больные нуждаются в консультации нефролога, невролога, гастроэнтеролога, кардиолога, гематолога, офтальмолога.
Дифференциальная диагностика проводится с другими геморрагическими лихорадками (желтой, геморрагической с почечным синдромом, крымской, омской, боливийской, аргентинской геморрагической, лихорадкой Ласа, лихорадкой Эбола и др.). Также исключается малярия, холера, шигеллез, брюшной и возвратный тиф, лептоспироз, гепатит, менингит и пр.
Лечение геморрагической лихорадки Марбург
Пациенты с подозрением на геморрагическую лихорадку Марбург должны быть немедленно госпитализированы в инфекционный стационар и изолированы в отдельные боксы. При организации ухода за пациентами предпринимаются меры повышенного санитарно-эпидемиологического контроля: усиливаются дезинфекционные мероприятия, защита медицинского персонала, организуется безопасное проведение лечебно-диагностических манипуляций и процедур.
Этиотропная терапия геморрагической лихорадки Марбург не разработана, поэтому основное внимание уделяется патогенетическим и симптоматическим мероприятиям. Проводится парентеральная дезинтоксикационная терапия и оральная регидратация, внутривенное введение тромбоцитной массы. Есть сведения об эффективности введения плазмы реконвалесцентов, проведения интерферонотерапии, плазмафереза. При развитии бактериальных осложнений назначается антибиотикотерапия.
Прогноз и профилактика
Заболевание имеет серьезный прогноз и представляет повышенную опасность в плане возникновения эпидемических вспышек. Смертность среди заболевших геморрагической лихорадкой Марбург составляет 25-70%. При выявлении случаев марбургской геморрагической лихорадки необходимо строгое соблюдение мер предосторожности, рекомендуемых при работе с особо опасными инфекциями. Транспортировка и лечение больных производится в специальных изоляторах. Уход за пациентами должен осуществлять специально подготовленный персонал, использующий индивидуальные средства защиты. Специфической профилактики геморрагической лихорадкой Марбург не разработано. Целесообразно организовывать эпидемический контроль за лицами, приезжающими из эндемичных регионов.
* Данная работа не является научным трудом, не является выпускной квалификационной работой и представляет собой результат обработки, структурирования и форматирования собранной информации, предназначенной для использования в качестве источника материала при самостоятельной подготовки учебных работ.
Таврический национальный университет
кафедра медицинской подготовки
1. Общая характеристика группы заболеваний 3
3. Первичная патология 3
4. Причины геморрагического синдрома, этиология 4
1. Общая характеристика группы заболеваний
Группа геморрагических лихорадок включает острые лихорадочные заболевания вирусной этиологии, в патогенезе и клинических проявлениях которых ведущую роль играет поражение сосудов, приводящее к развитию тромбогеморрагического синдрома.
Впервые в качестве самостоятельной нозологической формы геморрагическую лихорадку (геморрагический нефрозонефрит) описал в 1941 г. А. В. Чурилов (профессор кафедры инфекционных болезней Военно-медицинской академии). В последующие годы был описан целый ряд геморрагических лихорадок в различных странах мира. В группу геморрагических лихорадок были включены некоторые болезни, которые были описаны раньше (денге, желтая лихорадка).
2. Патогенез
Патогенез геморрагических состояний при геморрагических лихорадках. Тромбогеморрагический синдром (синдром М. С. Мачабели) является важным звеном патогенеза многих инфекционных болезней. Тромбогеморрагический синдром (ТГС) - это симптомокомплекс, обусловленный универсальным и неспецифическим свойством крови, лимфы, тканевой жидкости, клеточных и межклеточных структур обратимо и необратимо сгущаться вследствие активации их способности к коагуляции и в результате ретракции расслаиваться на компоненты различного агрегатного состояния [М. С. Мачабели, В. Г. Бочоришвили, 1989]. ТГС в своем развитии проходит 4 стадии.
Стадия гиперкоагуляции начинается в клетках тканей поврежденного органа, что приводит к высвобождению коагуляционно-активных веществ, реакция активации коагуляции распространяется на кровь. Эта стадия обычно кратковременная.
Стадия нарастающей коагулопатии потребления, непостоянной фибринолитической активности. Она характеризуется падением числа тромбоцитов и уровня фибриногена, а также расходом других плазменных факторов коагуляционнолитической системы организма. Это - стадия начинающегося и нарастающего ДВС (неполный синдром ДВС).
Стадия дефибриногенации и тотального, но не постоянного фибринолиза (дефибриногенационно-фибринолитическая). Синоним этой стадии - полный синдром ДВС.
Восстановительная стадия или стадия остаточных тромбозов и окклюзий. При благоприятном течении синдрома отмечается возвращение к физиологическим нормам всех факторов коагуляционнолитической системы организма.
По клиническим проявлениям различают различные формы ТГС (молниеносный, острый, хронический, латентный, геморрагический, гиперергический и др.). ТГС наблюдается при травмах, хирургических заболеваниях, в онкологии, при акушерской патологии, при сепсисе и многих инфекционных болезнях. В настоящей работе мы рассматриваем только особенности патогенеза геморрагического синдрома при геморрагических лихорадках.
3. Первичная патология
При геморрагических лихорадках первичная патология страдания развивается на клеточно-молекулярном уровне с обязательным вовлечением в инфекционный процесс эндотелиальных клеток кровеносной системы и стволовых полипотентных клеток костного мозга. Скорость развития процесса обусловлена агрессивностью патогена и его тропностью и к другим чувствительным клеткам, например, макрофагам-моноцитам, а также степенью зрелости иммунной системы пораженного конкретным возбудителем индивидуума. В итоге нормальный физиологический уровень функционирования эндотелия и кроветворных органов динамически меняется. В разгар инфекции происходит тотальное изменение анатомо-морфологической целостности и, соответственно, функций системы микроциркуляции крови. Оно сопровождается ухудшением трофики всех органов и тканей, развивается гипоксия и их функциональная недостаточность. Процесс сопровождается нарушением деятельности терморегулирующего и координирующего центров ЦНС, сердечно-сосудистой и выделительной систем, развивается легочная или иная органная патология и нередко больные погибают в коматозном состоянии. Угрожающая жизни объемная потеря крови редка, хотя повышенная кровоточивость, как признак изменения сосудистой проницаемости, выступает в качестве одного из ведущих симптомов геморрагических вирусных лихорадок.
4. Причины геморрагического синдрома, этиология
Среди причин геморрагического синдрома, развивающегося достаточно быстро и часто заканчивающегося смертью больных, известны вирусы пяти семейств: Arena-, Bunya-, Filo-, Flavi- и Togaviridae. Они включают вирусы Ласса, Хунин, Мачупо, Гуанарито, Сэбия (семейство аренавирусов) - возбудители, соответственно, лихорадок Ласса, Аргентинской, Боливийской, Венесуэльской и Бразильской; лихорадки долины рифт и Крым Конго (семейство буньявирусов); желтой лихорадки (семейство флавивирусов); лихорадок Марбург и Эбола (семейство филовирусов), лихорадки денге, къясанурской лесной болезни и геморрагической лихорадки с почечным синдромом (семейства тогавирусов). Возбудители клещевых риккетсиозов, эрлихиозов и группы сыпного тифа, напротив, причастны к геморрагическому синдрому с более медленным и большей частью доброкачественным течением. Следовательно, по привязанности к возбудителю инфекционной болезни геморрагический синдром полиэтиологичен.
Широкий спектр возбудителей, вызывающих единый по клинике комплекс симптомов, обусловлен однотипным механизмом его формирования. Из данных морфологического и иммуногистологического изучения вышеуказанных заболеваний известно, что основная патология развертывается в эндотелиальных клетках микроциркуляторной системы, клетках костного мозга и для некоторых инфекций (лихорадки Марбург, денге) в процесс вовлекаются мононуклеарные фагоциты, как циркулирующие в русле крови, так и тканевые. Это находит отражение в клеточном, белковом и пептидном (кинины, лейкотриены) составе крови и балансе ее биологически активных компонентов. Затрагивается деятельность систем комплемента, кининовой, коагуляции и антикоагуляции. Последние регулируют тонус сосудов, их проницаемость, секреторную деятельность эндотелия, реологические свойства крови и ответственны за субъективные ощущения боли, усталости и другую симптоматику болезней.
Несмотря на этиологическое разнообразие патогенов, ассоциируемых с развитием геморрагического синдрома, их объединяет идентичный или весьма близкий механизм доставки возбудителя к клеткам-мишеням на начальной стадии инфекционного процесса. Возбудители лихорадок, передающиеся с участием кровососущих переносчиков, контактно через расчесы кожи или аэрогенно через альвеолярно-капиллярные мембраны легких, по существу механически переносятся к чувствительным к патогену клеткам эндотелия и тканевым оседлым макрофагам в местах микротравм, вызванных колюще-сосущим аппаратом переносчиков или повреждением эпителия. Именно в этих точках или же в альвеолярно-капиллярных мембранах, на которых произошла задержка частиц инфекционного аэрозоля, формируется первичный локальный процесс. Защитная реакция у места входных ворот сопровождается и одновременной генерализацией инфекционного процесса вследствие диссеминации возбудителя с крово-лимфооттоком с дальнейшим последовательно нарастающим поражением клеток-мишеней в органах и тканях, удаленных от места входных ворот инфекции. При этом часть частичек возбудителя поглощается макрофагами и другими клетками крови, например, эритроцитами при риккетсиозах и бартонеллезах, но не инактивируется вследствие недостаточной концентрации цитокинов, таких как интерферон-гамма (ИНФ-g), фактора некроза опухоли-альфа (ФНО-a), других монокинов и отсутствия специфических нейтрализующих антител в плазме крови на момент заражения и в начальный период болезни.
Локальное повреждение физиологически высокоактивных, регулирующих гемостаз клеток в области входных ворот патогена и одновременная генерализация инфекции с трансмиссивным механизмом передачи предопределены особенностями кровососания клещей и комаров, переносчиков возбудителей большинства геморрагических лихорадок, и особенностями анатомического строения тканевых и альвеолярных капилляров. Синхронность формирования локального и генерализованного процессов объясняется тем, что кровососание у переносчиков длится долго и прерывисто, особенно у клещей (до нескольких суток). Периодический отсос крови сопровождается периодическим же вспрыскиванием в капилляр слюны, а в некоторых случаях и коксальной жидкости, содержащих патоген, антикоагулянты и ферменты кровососа.
Инфекционный процесс на уровне клетка-возбудитель начинается по обычной для внутриклеточных паразитов схеме: прикрепление к поверхностной мембране и ее разрыхление, проникновение в цитоплазму, размножение или гибель (в случае абортивной инфекции), выход в окружающее межклеточное пространство или русло крови, с инфицированием прилегающих и отдаленных интактных клеток. Последняя стадия взаимодействия клетка-патоген сопровождается либо разрушением и некролизом первой, либо усилением внутриклеточных физиологических процессов с повышенной продукцией цитокинов и других метаболитов их нормального функционирования.
Процесс преодоления клеточной стенки патогеном небезразличен для макроорганизма: липополисахариды мембраны расщепляются фосфолипазами переносчика и возбудителя. Как следствие, освобождается арахидоновая кислота - субстрат-предшественник биологически наиболее активных эйкозаноидов (простагландин Е2(ПГЕ2), тромбооксаны, фактор активации тромбоцитов (ФАТ), интерлейкин-I (ИЛ-I) и другие), ответственные в макроорганизме за тонус и проницаемость малых артериол и прекапилляров, хемотаксилс лейкоцитов, терморегуляцию, чувство боли и другие реакции организма, объединяемые общим названием "эндогенный токсикоз".
Репродукция возбудителя в эндотелиальных клетках по электронномикроскопическим наблюдениям сопровождается их набуханием и вакуолизацией, а затем и явной патологией - отслоением от базальной мембраны на участках капилляры-венулы или от нижележащих клеток в более крупных сосудах и появлением части клеток эндотелия в русле крови. На стыке капилляровенулы возникают анатомические дефекты с оголением части базальной мембраны. Слабость сосудистых стенок в этих локусах при прогрессирующем избытке ПГЕ2, ФАТ и других цитокинов обусловливает стойкое расширение просвета венул с увеличением их кровенаполнения; кровоток замедляется, формируются лейкоцитарно-тромбоцитарный стаз, гипотензия по периферическому типу, а затем отеки и геморрагии вследствие экссудации плазмы и миграции клеток крови в периваскулярное пространство из посткапиллярных венул. Первоначально процесс экссудации компенсируется, но нарастание инфекционного процесса в целом с расширением деструктивно-воспалительных изменений в сосудистой и макрофагальной системах преодолевает "порог" компенсаторных защитных реакций организма. Последний очевидно определяется особенностями конституционального иммунитета заболевшего, возрастной степенью зрелости его иммунной системы и вирулентностью патогена. Время преодоления порога компенсаторного ответа скорее всего определяется (совпадает?) с окончанием очередного цикла репродукции возбудителя, проявляется нарастанием структурно-функциональных клеточных изменений негативного характера и появлением возбудителя в крови и в экссудатах на поверхности слизистых оболочек и коже. В клетках возрастает количество пероксидов, а в плазме - эйкозаноидов. По мере диссеминации возбудителя выраженность локальных процессов и множественность заражения макроорганизма прогрессивно возрастают, сопровождаясь появлением и развитием у инфицированного неопределенных симптомов болезни, создающих общее ощущение дискомфорта. В этот начальный период болезни, помимо количественных изменений медиаторов и цитокинов, начинает проявляться дисбаланс в системе коагуляции-антикоагуляции крови, в состоянии больного наступает резкое ухудшение, что обычно ощущается им как начало болезни. С этого времени и в разгар болезни в тканях и крови больного происходят кардинальные изменения. Отток плазмы в межклеточные пространства декомпенсируется, периваскулярная лейкоцитарная инфильтрация, диапедез эритроцитов и сгущение крови возрастают, формируются симптомы "сладжа".
Повышенная агрегация тромбоцитов и миграция лейкоцитов-нейтрофилов в стенки сосудов и околососудистые щели активизируют фактор Хагемана (фактор XII), "пусковой" компонент каскада свертывания. На фоне тромбоцитопении и лейкопении развиваются симптомы гиперкоагуляции, свойственные I стадии ДВС-синдрома.
Читайте также:

