Реферат на тему туберкулез гортани
Обновлено: 17.04.2024
Туберкулез гортани — специфическое инфекционное заболевание гортани, возбудителями которого являются микобактерии туберкулеза. Как правило, туберкулез гортани имеет вторичный характер и развивается при проникновении инфекции в гортань восходящим, гематогенным или лимфогенным путем. Туберкулез гортани проявляется осиплостью голоса, болью и нарушением глотания, поперхиванием с попаданием жидкой пищи в трахею и бронхи, сухим мучительным кашлем, дыхательными нарушениями, возникающими в связи со стенозированием просвета гортани, образованием наружных свищей. Диагностируется туберкулез гортани по результатам лабораторных анализов, ларингоскопии, КТ гортани, рентгенографии легких, исследования голосовой функции. Лечение состоит в антибактериальной и противовоспалительной терапии, снятии болевого синдрома, повешении защитных сил организма, проведении хирургических вмешательств, направленных на ликвидацию туберкулезных очагов.
МКБ-10
A16.4 Туберкулез гортани, трахеи и бронхов без упоминания о бактериологическом или гистологическом подтверждении
Общие сведения
Наиболее часто туберкулез гортани является осложнением туберкулеза легочной локализации. Туберкулез гортани отмечается в 10% случаев начального туберкулеза легких, в 30% случаев длительного течения туберкулезного процесса и в 70% случаев аутопсии умерших от туберкулеза. У пациентов с активными и открытыми формами туберкулеза легких поражение гортани встречается чаще, чем у пациентов с продуктивными формами. В некоторых случаях признаки заболевания гортани являются первыми симптомами туберкулезного поражения. Обследование таких пациентов зачастую выявляет ранее нераспознанный первичный очаг в легких или активацию застарелого инактивного туберкулеза.
У женщин развитие туберкулеза гортани обычно наблюдается во время беременности или в послеродовом периоде. Мужчины заболевают туберкулезом гортани чаще, чем женщины. Самая высокая заболеваемость среди них отмечается в возрасте от 20 до 40 лет. Дети, особенно в возрасте до 10 лет, меньше всего подвержены заболеванию. Туберкулез гортани является предметом изучения как отоларингологии, так фтизиатрии и пульмонологии.

Причины
Возбудителем заболевания является туберкулезная палочка. Туберкулез гортани обычно развивается при проникновении в нее инфекции из других очагов при туберкулезе легких, генитальном туберкулезе, туберкулезе молочной железы, туберкулезе почек и пр. В большинстве клинических наблюдений туберкулез гортани обусловлен восходящим распространением возбудителя вместе с мокротой, выделяемой из легочного туберкулезного очага, и его внедрением в слизистую оболочку гортани. При этом туберкулез гортани зачастую сочетается с туберкулезом трахеи и бронхов.
При милиарных и закрытых формах легочного туберкулеза поражение гортани возникает обычно в следствие гематогенного распространения микобактерий. Такой туберкулез гортани характеризуется появлением воспалительных очагов, беспорядочно расположенных в различных областях слизистой. В других случаях туберкулез гортани может быть обусловлен лимфогенным распространением микобактерий из пораженных лимфоузлов корня легкого. При этом характерно одностороннее поражение гортани, гомолатеральное легочному туберкулезному очагу.
Факторами, благоприятствующими возникновению туберкулеза гортани, являются:
- воспалительные заболевания (ларингит, ларинготрахеит)
- курение
- злоупотребление алкоголем
- связанное с профессиональной деятельностью постоянное вдыхание загрязненного воздуха.
Симптомы туберкулеза гортани
Туберкулез гортани может иметь различные клинические проявления в зависимости от его клинико-патологической формы.
Инфильтративный туберкулез гортани
Хронический инфильтративный туберкулез гортани встречается наиболее часто. В начальной стадии для него типично бессимптомное течение с небольшим субфебрилитетом в вечернее время. Продолжающаяся диссеминация микобактерий туберкулеза из очага в легком постепенно приводит к значительным подъемам температуры тела, появлению ознобов, постоянного сухого кашля, болезненности и чувства инородного тела гортани, осиплости голоса. Со временем изменения голоса усиливаются и принимают постоянный характер. В целом клиническая картина сходна с обострением туберкулезного процесса в легких. Заподозрить туберкулез гортани позволяет появление нетипичных для легочного туберкулеза гортанных симптомов, которые постепенно становятся весьма выраженными.
Туберкулез гортани сопровождается прогрессированием осиплости вплоть до совершенной афонии, нарушением глотания и его болезненностью с иррадиацией боли в ухо. Нередко болезненно даже проглатывание слюны, в связи с чем пациенты перестают принимать пищу и быстро худеют. Расстройство запирательной функции гортани обуславливает попадание жидкой пищи в дыхательные пути с развитием аспирационной пневмонии. Инфильтративный туберкулез гортани вызывает прогрессирующее уменьшение ее просвета с клиникой хронического стеноза гортани, который при крайней степени выраженности приводит к возникновению острого стеноза гортани, нуждающегося в срочной трахеотомии.
Развиваясь дальше поражение захватывает весь хрящевой скелет гортани, приводит к гнойно-казеозному распаду окружающих тканей с образованием свищей. В этот период болевой синдром настолько выражен, что требует назначения опиатов. Одновременно происходит обострение туберкулезного процесса в легочной ткани. Распад туберкулезных очагов обуславливает кровохарканье, возникновение профузных аррозивных и легочных кровотечений.
Милиарный туберкулез гортани
Острый милиарный туберкулез гортани развивается при гематогенном механизме инфицирования. Для него типично быстрое прогрессирование всех симптомов с развитием афонии на 3-4 день с момента появления осиплости, выраженными нарушениями глотания, сопровождающимися резкой болезненностью, приступами чрезвычайно болезненного мучительного кашля, слюнотечением, парезом гортани и мягкого неба, нарастающей обструкцией и дыхательной недостаточностью.
Молниеносный туберкулез гортани
Сверхострый туберкулез гортани отличается необычайно быстрым развитием процесса и в течение нескольких недель заканчивается гибелью пациента. Характерно диффузное изъязвление слизистой гортани, образование абсцессов и флегмоны, быстрый распад пораженных туберкулезом тканей гортани, сопровождающийся выраженной интоксикацией, аррозивными кровотечениями.
Диагностика
Туберкулез гортани диагностируется отоларингологом на основании данных ларингоскопии и результатов лабораторных исследований. В обязательном порядке необходима консультация фтизиатра и проведение туберкулиновой пробы. Для выявления первичного туберкулезного очага пациент с подозрением на туберкулез гортани должен быть направлен на рентгенографию легких и осмотр пульмонолога.
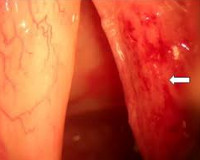
- Осмотр гортани. При туберкулезе гортани в зависимости от его формы ларингоскопия может выявлять диссеминированные воспалительные очаги; гранулематозные образования, содержащие типичные туберкулезные узелки; изъязвляющиеся гранулемы; диффузные язвы с сероватым налетом. Может наблюдаться специфический монохондрит голосовой связки, при котором она выглядит утолщенной с отечным свободным краем. В начальной стадии туберкулез гортани маскируется картиной обычного ларингита. Исследование пуговчатым зондом может обнаружить признаки деструкции хрящевого каркаса гортани.
- Лабораторная диагностика. При подозрении на туберкулез гортани направлена на выявление микобактерий туберкулеза путем проведения анализа мокроты на КУБ, ПЦР-исследования мокроты и ее бактериологического посева. Для исключения сифилитической природы поражения гортани выполняют RPR-тест. В сомнительных случаях показана эндоскопическая биопсия гортани с последующим гистологическим исследованием материала. Методы выбора - специфические тесты крови на туберкулез: T-SPOT и квантиферон-тест.
- Дополнительная инструментальная диагностика. Вспомогательным диагностическим методом при туберкулезе гортани является исследование голосовой функции: фонетография, определение максимальной фонации, электроглоттография. Стробоскопия выявляет нарушение подвижности голосовых связок, выраженность которой зависит от степени поражения перстне-черпаловидных суставов и мышц гортани. С целью оценки распространенности связанных с туберкулезом гортани деструктивных процессов проводят КТ и рентгенографию гортани, УЗИ тканей шеи.
Туберкулез гортани необходимо дифференцировать от поражений гортани при других заболеваниях (сифилис, СКВ, гранулематоз, дифтерия), доброкачественной опухоли гортани, склеромы и рака гортани.
Лечение туберкулеза гортани
Консервативная терапия
Туберкулез гортани подлежит общему и местному лечению. Общее лечение заключается в мероприятиях, направленных на борьбу с инфекцией, и хирургических вмешательствах с целью устранения первичного туберкулезного очага. Проводится массивная антибиотикотерапия с применением канамицина, стрептомицина, рифампицина, рифабутина, циклосерина; противовоспалительная терапия глюкокортикостероидами (метилпреднизолон, гидрокортизон, дексаметазон), иммуномодулирующее лечение, витаминотерапия. В комбинации с антибиотиками успешно применяются синтетические антибактериальные препараты (фтивазид, метазид, изониазид). В зависимости от характера кашля и мокроты назначают муколитики и стимуляторы моторики дыхательных путей. Местное лечение при туберкулезе гортани имеет симптоматический характер. Оно может включать ингаляционную терапию, применение обезболивающих аэрозолей.
Хирургическое лечение
Если туберкулез гортани сопровождается ее выраженным стенозом, производят трахеостомию. При выраженных деструктивных изменениях может потребоваться резекция гортани с последующим проведением реконструктивной операции для ее восстановления. При мучительном болевом синдроме, распространяющемся на ухо, показано пересечение верхнего гортанного нерва на стороне поражения. С целью удаления первичного очага инфекции при туберкулезе гортани возможно проведение кавернотомии или резекции легких (сегментэктомии, лобэктомии, билобэктомии).
Деструктивный туберкулезный процесс в легких и внутригрудных лимфатических узлах. Этиология и патогенез заболевания. Изучение форм туберкулеза дыхательных путей. Гиповентиляция отдельных участков легкого. Проведение дифференциальной диагностики.
| Рубрика | Медицина |
| Вид | доклад |
| Язык | русский |
| Дата добавления | 10.11.2013 |
| Размер файла | 22,3 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Санкт-Петербургский Государственный Медицинский Университет им. ак. И.П. Павлова
Туберкулез трахеи и бронхов
студентка 403 группы
Туберкулез трахеи и бронхов может возникать:
1. В результате осложнения деструктивных форм туберкулеза при интраканаликулярном распространении микобактерии с мокротой.
2. В результате осложнения недеструктивных форм туберкулеза за счет распространения воспалительной инфильтрации и вовлечения в процесс бронхов (контактный путь). Переход процесса на бронхи возможен при туберкулезе внутригрудных лимфатических узлов.
3. При лимфогематогенном распространении микобактерии у больных диссеминированным туберкулезом и отсеве их в слизистую бронха.
4. Редко туберкулез трахеи и бронхов может возникать как самостоятельное заболевание, обычно за счет реактивации туберкулезного процесса на месте перенесенного ранее туберкулеза бронхов. Активации процесса способствует курение, переохлаждение, бронхиты.
Наиболее частым механизмом распространения является контактный путь. В этом случае содержимое каверны или полости распада, отделяясь, проходят через дренирующие бронхи наверх, к более крупным бронхам, при этом происходят мелкие повреждения стенок бронхов казеозными массами и попадание МБТ в слизистую оболочку дыхательных путей.
В стенке бронха под эпителием формируются типичные туберкулезные бугорки, которые сливаются между собой. Возникает нерезко очерченный инфильтрат ограниченной протяженности с гиперемированной слизистой оболочкой. Возможно поражение всех слоев стенки бронха (трахеи), иногда с расплавлением хрящей. При казеозном некрозе и распаде инфильтрата на покрывающей его слизистой оболочке образуется язва, развивается язвенный туберкулез бронха. Иногда он сочетается с нодулобронхиальным свищом, возникшим в результате прорыва казеозных масс из пораженных внутригрудных лимфатических узлов в бронх (трахею). Проникновение инфицированных масс через свищ в бронх может быть причиной образования очагов бронхогенного обсеменения в легких.
Морфологически различают три формы туберкулеза дыхательных путей:
1. Инфильтративный туберкулез бронхов. Является самой часто встречающейся формой. Характеризуется наличием инфильтрата в стенке бронха, который может приводить к нарушению проходимости бронха. Бактериовыделение не выражено.
2. Язвенная форма. На фоне инфильтрата имеется язва с неровными подрытыми краями и белым налетом. Может осложняться кровохарканьем при кровотечении из сосудов дна язвы. Бактериовыделение наблюдается чаще.
3. Свищевая форма (бронхонодулярный свищ). Происходит расплавление лимфатических узлов, стенки бронхов казеозными массами и прорыве их в бронх. Характерно массивное бактериовыделение. Иногда при расплавлении лимфатических узлов через свищ дренируются кристаллы кальция. Крупные частицы кальция задерживаются в просвете бронхов и могут быть обнаружены при бронхоскопии. Под действием силы тяжести бронхиолиты могут попадать в нижележащие отделы бронхиального дерева, вызывая развитие ателектаза и в дальнейшем бронхогенного цирроза легкого.
Диагностика затруднена тем, что у 40-80% больных заболевание долгое время протекает бессимптомно. Наиболее характерные симптомы заболевания - приступообразный кашель, сопровождающийся выделением большого количества мокроты и не прекращающийся при приеме противокашлевых средств(длительность - более 21 дня), жжение и боли в области грудины, между лопатками, одышка. В ряде случаев возможно кровохарканье.
При аускультации легких выслушивается свистящий шум и писк на уровне и около грудины, шумное дыхание (при стенозе бронха).
При рентгенологическом исследовании туберкулез бронхов не выявляется, однако, существуют косвенные признаки туберкулеза бронхов на рентгенограмме. К ним относятся:
Гиповентиляция отдельных участков легкого вплоть до ателектаза.
Дисателектаз (эмфизема) в отдельных участках легкого. Объясняется вентильным механизмом: воздух попадает в дистальные отделы бронхиального дерева и не может выйти оттуда, что обусловливает появление эмфиземы.
Раздутая каверна. Газ входит в полость каверны, но полностью оттуда не выходит.
Наличие горизонтального уровня жидкости в полости.
Диагноз туберкулеза бронхов и трахеи устанавливают во время бронхоскопии, которую выполняют с помощью жесткого бронхоскопа или фибробронхоскопа под местным или общим обезболиванием. Туберкулез бронха (трахеи) при активном туберкулезе легких проявляется инфильтративными изменениями у 90%, язвенными -- у 10% больных. Инфильтраты, как правило, ограниченные. У большинства больных они бледно-розовые, довольно плоские, плотноватые (преобладание продуктивной реакции). При преимущественно экссудативной реакции инфильтраты более крупные, отечные, красные. Язвы чаще единичные, небольшие, иногда кратерообразные. В стенке бронхов (трахеи) могут быть выявлены отверстия лимфобронхиальных (лимфотрахеальных) свищей, через которые выделяются казеозные массы. С помощью бронхоскопии диагностируют посттуберкулезные изменения бронхов и трахеи: рубцевание, стенозирование.
Данные туберкулинодиагностики: гиперергическая реакция, нарастание чувствительности к туберкулину, вираж туберкулиновой пробы.
Также проводятся серологические реакции для определения титра противотуберкулезных антител в крови.
При изолированном процессе - режим III:
В течение 2 мес. интенсивной фазы химиотерапии используются изониазид, рифампицин, пиразинамид и этамбутол. Введение в режим химиотерапии 4-м препаратом этамбутола обусловлено высокой начальной устойчивостью микобактерий туберкулёза к стрептомицину. Интенсивная фаза химиотерапии продолжается 2 мес. (60 доз). Если получены сведения о наличии бактериовыделения. а данных лекарственной чувствительности возбудителя ещё нет, лечение продолжают даже если продолжительность интенсивной фазы превысит 2 мес. (60 доз).
При распространенном процессе или бактериовыделении - режим I:
Интенсивная фаза лечения предусматривает назначение в течение 2-3 мес(60 доз) четырёх препаратов из числа основных противотуберкулёзных средств (изониазид, рифампицин, пиразинамид, Этамбутол или стрептомицин).
При туберкулезе трахеи и бронхов часто используют противотуберкулезные препараты местно в виде ингаляций, заливки посредством гортанного шприца. Показаны ингаляции гидрокортизона для снятия воспалительных явлений, остаточных рубцовых изменений, уменьшения отека трахеи и бронхов.
В ряде случаев используют санационную бронхоскопию, при которой производят удаление бронхиолитов, казеозных масс, прижигание грануляций (лазером, трихлоруксусной кислотой), промывание бронхов противотуберкулезными препаратами.
Наиболее благоприятным исходом является инволюция туберкулеза бронха (завершается образованием фиброзной ткани -- от небольшого рубца до рубцового стеноза бронха).
Однако при лечении могут возникнуть следующие осложнения:
1. Ателектаз с исходом в бронхогенный цирроз легкого
5. При интраканаликулярном распространении - поражение верхних дыхательных путей.
Наиболее часто при этом поражается гортань. Характерные симптомы - першение, жжение, сухость, боль в горле, охриплость голоса вплоть до полной афонии. Различают дисфонию I, II и III степени, которым соответствует перемежающаяся, стойкая охриплость и афония.
В зависимости от выраженности болевого синдрома определяют дисфагию I степени (боль непостоянная -- при проглатывании пищи), II (боль постоянная, усиливающаяся при глотании, кашле, разговоре) и III (боль постоянная, мучительная, иррадиирущая в уши). Инфильтративный отек наружных и внутренних отделов гортани обусловливает затрудненное стенотическое дыхание. Для туберкулеза гортани не характерны кашель и кровохарканье. Диагноз ставят на основании данных ларингоскопии, при которой обнаруживают инфильтрат или язву гортани. Инфильтрат захватывает часть гортани, реже распространяется на весь орган. В острой экссудативной фазе воспаления он имеет ярко-красную окраску, в продуктивной -- бледную. Туберкулезные язвы могут быть поверхностными и глубокими и имеют неровные изъеденные края. Диагноз подтверждают результаты биопсии пораженной ткани и бактериологические исследования отделяемого.
При обнаружении у больных туберкулезом легких специфического поражения слизистых оболочек носа, глотки, гортани, трахеи и бронхов проводимую противотуберкулезную химиотерапию следует усилить. Продолжительность ее удлиняется в зависимости от формы, фазы и распространенности основного процесса. Используют комбинации различных противотуберкулезных средств (не менее 3--4) и патогенетические средства (глюкокортикостероиды и др.). Одно из противотуберкулезных средств необходимо вводить непосредственно в бронхи (трахею) шприцем или ингаляционно (при поражении верхних дыхательных путей рекомендуются сопловые или ультразвуковые ингаляторы). Для ингаляций используют 6% раствор изониазида, 1% раствор стрептомицина, 2% раствор солютизона и др. С целью усиления терапевтического эффекта ингаляции изониазида назначают через 1 ч после его перорального приема. За 1 ч до ингаляций противотуберкулезных средств можно проводить ингаляции глюкокортикостероидов (1 мл 2,5% суспензии гидрокортизона ацетата).
Туберкулез верхних дыхательных путей приходится дифференцировать с неспецифическими воспалительными процессами и злокачественными опухолями. Туберкулез чаще наблюдается у лиц молодого и среднего возраста с прогрессирующим туберкулезным поражением легких. При неясной этиологии заболевания определенное значение имеют туберкулиновые пробы: положительная и тем более гиперергическая реакция указывают на вероятность туберкулеза. Решающее значение в дифференциальной диагностике имеют бактериологическое и гистологическое исследования материала, полученного при эндоскопическом исследовании. При отсутствии МБТ обнаружение элементов неспецифического воспаления, опухоли или туберкулезной гранулемы верифицирует диагноз.
Дифференциальную диагностику туберкулеза носа, гортани, глотки проводят чаще с неспецифическими воспалительными процессами (ларингитом, фарингитом, ринитом), осложняющими туберкулез, и с опухолями. Кратковременные воспалительные процессы в верхних дыхательных путях и гортани характерны для болезней нетуберкулезной этиологии. В случаях затяжного течения процесса необходимо прибегать к бактериологическому исследованию и биопсии.
проведение профилактических и противоэпидемических мероприятий адекватных сложившейся крайне неблагополучной эпидемиологической ситуации по туберкулезу.
раннее выявление больных и выделение средств на лекарственное обеспечение. Это мероприятие сможет также уменьшить заболеваемость людей, вступающих в контакт в очагах с больными.
проведение обязательных предварительных и периодических осмотров при поступлении на работу в животноводческие хозяйства, неблагополучных по заболеванию туберкулезом крупного рогатого скота.
увеличение выделяемой изолированной жилой площади больным, страдающим активным туберкулезом и проживающим в многонаселенных квартирах и общежитиях.
своевременнее проведение (до 30 дней жизни) первичной вакцинации новорожденным детям.
Список используемой литературы
туберкулез заболевание внутригрудной
Подобные документы
Анатомия внутригрудных лимфатических узлов. Патогенез туберкулеза ВГЛУ. Его формы и клинические симптомы. Диагностические мероприятия при подозрении на болезнь. Особенности лечения опухолевидной формы туберкулеза ВГЛУ. Возможные исходы после него.
презентация [451,3 K], добавлен 26.11.2014
Результаты осмотра фтизиатра. Данные биохимического обследования, лечение туберкулеза внутригрудных лимфатических узлов с бронхолегочным поражением S1-S2 cлева, МБТ (-). Сопутствующий диагноз: анемия, дисметаболическая нефропатия, ночной энурез.
история болезни [30,8 K], добавлен 25.09.2010
Основные функции дыхательной системы человека. Органы дыхательных путей. Анатомия трахеи, бронхов, легких. Воспомогатели дыхательной системы. Бронхиальная астма, плеврит, пневмония, туберкулез, энфизема легких как основные заболевания органов дыхания.
презентация [745,9 K], добавлен 20.11.2016
Современная система диагностики заболевания. Туберкулез легких: краткое описание заболевания. Статистика смертности больных туберкулезом легких. Анализ статистики заболеваемости и смертности от туберкулеза.
курсовая работа [19,4 K], добавлен 15.01.2004
Статистика заболеваемости и смертности от туберкулеза. Клинические формы первичного туберкулеза у детей: диссеминированный, очаговый, кавернозный туберкулез легких. Туберкулез периферических лимфатических узлов. Профилактика и лечение заболевания у детей.
Поражение гортани — наиболее частое и тяжелое проявление туберкулеза в верхних дыхательных путях.
Первичный туберкулез гортани бывает настолько редко, что с ним практически считаться не приходится. Это, как правило, осложнение легочного процесса. Однако в отдельных случаях оно приобретает очень большое значение. Обусловленная туберкулезным поражением гортани дисфагия лишает больного возможности питаться и тем ухудшает его состояние. Нарушение голосовой функции резко отрицательно отражается на психике больного, а состояние психики, как хорошо известно, оказывает большое влияние на течение соматических заболеваний.
Туберкулез гортани осложняет туберкулез легких, по разным статистикам, в 8—30% случаев, обычно у людей в цветущем возрасте — от 20 до 40 лет. Мужчины болеют туберкулезом гортани чаще, чем женщины, что можно поставить в связь с работой в пыльной обстановке, с большой голосовой нагрузкой у мужчин, а также с курением и употреблением спиртных напитков.
Чаще всего заражение гортани происходит спутогенно, т. е. через мокроту. Мокрота, приставшая к стенкам гортани, приводит к мацерации слизистой оболочки. Нарушению целости последней способствует кашель. Не исключается также лимфогенный путь заражения гортани; гематогенный путь редок.
Патогенез и патоморфология
Различают следующие патоморфологические формы туберкулеза гортани:
Инфильтрат представляет собою скопление в субэпителиальной ткани туберкулезных бугорков, состоящих из эпителиоидных и лимфоидных гигантских клеток с круглоклеточной инфильтрацией и отеком вокруг. При выраженной резистентности организма вокруг бугорка разрастается соединительная ткань, которая, в отличие от того, что происходит в легком, не подвергается склерозированию, а имеет наклонность к дальнейшему развитию — возникает опухолевидное образование специфического характера. Процесс распространяется в подэпителиальной ткани диффузно, захватывая железы. Так бывает при хорошем иммуно-биологическом состоянии организма; клинически при этом отмечается доброкачественное течение болезни.
Если в результате продолжающегося действия туберкулезных бацилл и их токсинов реактивность организма понижается, местный процесс может прогрессировать, происходит гибель эпителия, образуются язвы. Одновременно с процессом дегенерации и разрушения эпителия в нем протекает и другой параллельный процесс — усиленный рост как по поверхности, так и в глубь грануляционной ткани, подготовка ее к рубцеванию. Таким образом, и эпителиальная ткань в борьбе с инфекцией играет активную, а иногда даже основную роль.
При продолжающемся неблагоприятном течении процесса после образования язв, особенно при присоединении вторичной инфекции, возникает перихондрит (хондро-перихондрит). Перихондрит может быть и специфическим, когда в надхрящнице обнаруживаются эпителиоидные бугорки и бациллы Коха.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Туберкулез бронхов – это специфическое воспалительное поражение бронхиальной стенки, вызванное M. tuberculosis и обычно осложняющее течение туберкулеза внутригрудных лимфатических узлов (ВГЛУ) и легких. Для туберкулеза бронхов типичен некупируемый приступообразный кашель с выделением скудной мокроты, боль в грудной клетке, одышка, кровохарканье. Диагноз выставляется с учетом данных рентгено-томографического исследования, бронхографии и бронхоскопии, анализа лабораторного материала на ВК, туберкулинодиагностики. Лечение туберкулеза бронхов осуществляется противотуберкулезными антибиотиками, которые могут вводиться системно и местно (ингаляционно, интратрахеобронхиально).
МКБ-10
A16.4 Туберкулез гортани, трахеи и бронхов без упоминания о бактериологическом или гистологическом подтверждении
Общие сведения
Туберкулез бронхов - клинико-морфологическая форма туберкулеза органов дыхания, ведущим признаком которой служит инфильтративное, язвенное или свищевое поражение стенок бронхов. Может возникать при первичном туберкулезном процессе или развиваться вторично, как осложнение активного туберкулеза легких и ВГЛУ. Часто сочетается с туберкулезом трахеи и гортани. Половые и возрастные различия в заболеваемости туберкулезом бронхов не выражены, однако известно, что у вакцинированных детей бронхи поражаются в 2,4 раза реже, чем у непривитых.
По статистике, чаще всего (в 13-20% случаев) трахеобронхиальным туберкулезом осложняется фиброзно-кавернозный туберкулез легких, несколько реже (в 9-12%) кавернозный и диссеминированный, еще реже (в 4%-12%) – инфильтративный и очаговый туберкулез. Все это диктует повышенную настороженность в отношении возможного развития туберкулеза бронхов у лиц с другими формами туберкулеза органов дыхания.

Причины
Как самостоятельная форма, туберкулез бронхов встречается редко. Чаще им осложняется течение деструктивных форм туберкулеза легких, туберкулезного бронхоаденита и первичного туберкулезного комплекса. Инфицирование бронхиального дерева микобактериями туберкулеза может происходить следующими путями:
- контактным - при прорастании грануляций из пораженных лимфоузлов в стенку бронха;
- бронхогенным - при выделении через бронхи инфицированной мокроты у больных с деструктивными формами туберкулеза;
- лимфогенным – при рассеивании микобактерий по перибронхиальным лимфатическим путям у больных с туберкулезом ВГЛУ;
- гематогенным - при распространении микобактерий по перибронхиальным кровеносным сосудам при внелегочном или милиарном туберкулезе.
Патогенез
При перфорации бронха казеозными массами на начальном этапе отмечается инфильтрация слизистой оболочки бронхов, на фоне которой образуются специфические эпителиоидные гранулемы. Перфорация может быть столь микроскопической, что даже не визуализируется при бронхоскопии. Тем не менее, вместе с казеозными частицами в просвет бронха может попадать значительное количество МВТ, приводя к аспирации инфицированного материала и развитию аспирационной казеозной пневмонии. Излечение происходит с образованием рубцовой ткани в месте перфорации, что приводит к деформации и стенозу трахеи и бронхов, развитию пневмосклероза и нарушениям легочной вентиляции.
В случае бронхогенного заражения в первую очередь в процесс вовлекается дренирующие каверну бронхи. При этом развивается гиперемия и отек слизистой стенки бронха, отек подслизистого слоя; нарушается функция мерцательного эпителия и бронхиальных желез, в результате чего в просвете бронхов накапливается большое количество слизистого секрета. Иногда на фоне инфильтрации бронхов образуются язвенные дефекты, которые заживают с образованием рубца. При туберкулезе бронхов могут поражаться сегментарно-субсегментарные ветвления или крупные бронхи (долевые, промежуточные, главные, область бифуркации).
Классификация
Во фтизиопульмонологии различают инфильтративную, язвенную и свищевую (фистулезную) патоморфологические формы туберкулеза бронхов.
- Инфильтративная форма. Поражение стенки бронха прослеживается на ограниченном протяжении; участок утолщения и гиперемии имеет округлую или удлиненную форму; в этом месте хрящевой рисунок бронха не дифференцируется, однако просвет бронха может не изменяться. Бацилловыделение, как правило, не наблюдается.
- Язвенная форма. Чаще поражаются устья сегментарных и долевых бронхов. При продуктивных воспалительных реакциях язвенные дефекты ограниченные, поверхностные, имеющие гладкое или покрытое грануляциями дно. Если воспалительная реакция имеет экссудативно-некротической характер, язвы глубокие, кровоточащие, с дном, покрытым грязно-серым налетом. Бактериовыделение отмечается чаще.
- Свищевая форма туберкулеза бронхов формируется при прорыве лимфоузла в стенку бронха. Лимфобронхиальный свищ имеет воронкообразную форму; при нажатии на него выделяются беловато-желтые казеозные массы. Через свищ из лимфатических узлов в бронхи могут проникать кристаллы кальция. Бронхолиты могут обтурировать мелкие бронхи, способствуя развитию ателектаза легких и в перспективе - бронхогенного цирроза легкого.
Симптомы туберкулеза бронхов
В подавляющем большинстве случаев (98%) туберкулез протекает хронически, подострое и острое течение наблюдается редко (2%). Клиническая картина туберкулеза бронхов определяется его формой, локализацией, наличием осложнений, поражения легочной ткани.
В своем классическом варианте трахеобронхиальный туберкулез протекает с упорным кашлем, который не купируется после приема противокашлевых препаратов. Кашель приступообразный, лающий, беспокоит больного днем и ночью, сопровождается отделением необильной вязкой мокроты слизистого характера, без запаха. При язвенной форме может отмечаться кровохарканье. В случае присоединения стеноза бронхов дыхание становится свистящим, развивается одышка. Другими характерными признаками туберкулеза бронхов служат боль и жжение, локализующиеся за грудиной, между лопатками.
Инфильтративная форма туберкулеза бронхов может протекать бессимптомно или со скудными клиническими признаками. Общеинфекционные симптомы, сопутствующие легочному туберкулезу (лихорадка, ночная потливость, потеря веса) при туберкулезе бронхов выражены умеренно или отсутствуют. Из осложнений трахеобронхиального туберкулеза чаще всего встречаются бронхопневмония, стенозы трахеи и бронхов, бронхоэктазы. При обтурации просвета бронха бронхолитом клиника может напоминать бронхит, инородное тело, опухоль бронха.
Диагностика
Больные с туберкулезом бронхов на момент постановки диагноза, как правило, уже состоят на учете у фтизиатра. Гораздо реже туберкулез бронхов выявляется при плановой флюорографии, у длительно лихорадящих лиц, пациентов с упорным кашлем и немотивированным кровохарканьем. Целенаправленное обследование осуществляется в условиях противотуберкулезного диспансера.
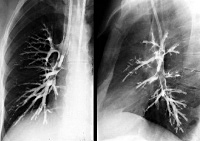
- Лучевые методы обследования. Рентгенография и КТ легких обнаруживает деструктивное поражение легких, деформацию бронхов, участки гиповентиляции и ателектаза. Вторичные изменения бронхов (стенозы, бронхоэктазы) выявляются в процессе бронхографии.
- Эндоскопия бронхов.Фибробронхоскопия позволяет установить локализацию и форму процесса: катаральный эндобронхит, инфильтративное, язвенное, рубцовое поражение слизистой, фистулу бронха. Однако даже отсутствие эндоскопических признаков специфического поражения не исключает диагноза туберкулеза бронхов. Подтвердить факт бактериовыделения позволяет исследование мокроты и лаважной жидкости на наличие МБТ.
- Специфические тесты. Результаты туберкулинодиагностики чаще всего характеризуются гиперергической реакцией, однако она чаще всего отражает активность процесса в легких. Используется ИФА-диагностика - определение в крови γ-интерферона (квантифероновый тест) или сенсибилизированных Т-лимфоцитов (T-SPOT.TB).
Дифференциальную диагностику туберкулеза бронхов проходят с неспецифическим бронхитом и трахеобронхитом, саркоидозом Бека, инородными телами бронхов, силикотуберкулезом, эндобронхиальной опухолью, сифилисом бронхов. Для верификации характера изменений бронхов производится бронхоскопия с биопсией и морфологическое исследование патологических участков.
Лечение туберкулеза бронхов
При туберкулезе бронхов, кроме системного приема химиопрепаратов, используется местная терапия: при локализованном процессе – эндобронхиальное введение химиопрепаратов, при распространенном поражении - аэрозольная терапия. Методы локального воздействия также могут включать санационные бронхоскопии с удалением казеозных масс и промыванием бронхов, диатермокоагуляцию или прижигание грануляций трихлоруксусной кислотой, лазеротерапию слизистой бронхов. При развитии рубцового бронхостеноза II и III степени ставится вопрос о хирургическом лечении: стентировании, пластике бронха или резекции легкого. В период реабилитации показаны санаторно-курортное и климатическое лечение.
Прогноз
Течение и исход зависят от формы туберкулеза легких и бронхов. Более чем в 80% случаев при правильном лечении отмечается клиническое излечение туберкулеза бронхов. Для предупреждения рецидивов в течение последующих 2-х лет весной и осенью проводится специфическая химиопрофилактика.
Читайте также:

