Реферат по педиатрии корь
Обновлено: 05.05.2024
Корь — антропонозная острая вирусная инфекционная болезнь с аспирационным механизмом передачи возбудителя, для которой характерна цикличность течения, лихорадка, интоксикация, катарально-респираторный синдром, наличие пятен Филатова–Коплика и пятнисто-пап
Корь — антропонозная острая вирусная инфекционная болезнь с аспирационным механизмом передачи возбудителя, для которой характерна цикличность течения, лихорадка, интоксикация, катарально-респираторный синдром, наличие пятен Филатова–Коплика и пятнисто-папулезная сыпь.
История и распространение. Корь известна с древних времен. В IX веке н. э. описана арабским врачом Разесом, который считал ее легкой формой натуральной оспы. Поэтому она получила название morbilli — малая болезнь, в отличие от morbus — оспа (большая болезнь). В XVII веке подробное описание клиники кори в Англии дал Сиденхем (T. Sydenham) и Мортон (Th. Morton) во Франции. Вирусную этиологию кори в 1911 г. доказали Андерсон (T. Anderson) и Голдбергер (J. Goldberger) путем заражения обезьян фильтратом крови и носоглоточной слизи больных людей, но культура возбудителя была выделена только в 1954 г. Эндерсом (J. Enders).
Корь в средние века и в начале XX века была одной из самых распространенных детских инфекционных болезней, которая характеризовалась тяжелым течением и летальностью среди детей до трех лет до 40%. При заносе кори на изолированные территории (Фарерские острова, Фиджи) переболевало до 80% населения. Снижение летальности было достигнуто благодаря разработке метода серопрофилактики в 1916–1921 гг. Николем (Ch. Nikolle), Консейлом (E. Conseil) и Дегквитцем (R. Dedkwitz). Широкое применение противокоревой вакцины привело к резкому снижению заболеваемости и даже ее ликвидации в ряде стран. Однако в последние годы наблюдаются случаи заболевания среди вакцинированных. По данным ВОЗ в мире регистрируется ежегодно до 30 млн случаев кори, из которых около 50 тыс. заканчиваются летально.
В России была разработана программа ликвидации кори к 2010 г. (Приказ № 270 Минздрава России от 19.08.2002).
Основными принципами ликвидации кори являются: достижение и поддержание высокого (95–98%) уровня охвата населения прививками живой коревой вакциной (ЖКВ); осуществление эффективного эпидемиологического надзора за корью, предусматривающего полное и активное выявление всех случаев кори и их лабораторное подтверждение, а также своевременное принятие управленческих решений и контроль их выполнения.
Этиология. Возбудитель кори относится к роду morbillivirus, семейства парамиксовирусов, имеет сферическую форму, диаметр 120–250 нм, одноцепочечную РНК. Вирион окружен двухслойной липопротеиновой оболочкой. Вирус имеет три основных антигена — гемагглютинин, протеин F и нуклеокапсидный белок, причем антитела к гемагглютинину и протеину F обладают цитотоксическим действием в отношении инфицированных вирусом клеток. Возбудитель кори является индуктором интерферона, антигенно однороден. Некоторые варианты вируса способны к длительной персистенции в организме человека. Вирус кори неустойчив во внешней среде и быстро погибает под воздействием солнечного света и УФ-облучения. При низких температурах может сохраняться в течение нескольких недель, при температуре более 60 °C погибает мгновенно. При комнатной температуре вирус сохраняется в течение 3–4 часов.
Патогенез. Возбудитель кори внедряется в организм через слизистые оболочки верхних дыхательных путей, проникает в регионарные лимфоузлы, где происходит его первичная репликация. Начиная с третьего дня инкубационного периода вирус циркулирует в крови и гематогенным путем диссеминирует в организме. При этом важную роль, как факт переноса, играют лейкоциты, в которых размножается вирус. Дальнейшая репродукция и накопление вируса происходит во всех органах ретикулоэндотелиальной системы, лимфатических узлах, миндалинах, лимфоидных элементах всего организма, миелоидной ткани костного мозга. При этом происходит пролиферация лимфоидных и ретикулярных элементов. В инкубационном периоде начинается стимуляция иммунной системы. Клетки, пораженные вирусом, атакуются специфическими антителами, лимфоцитами-киллерами и другими факторами инфекционного иммунитета и неспецифической защиты, в результате чего происходит их повреждение и лизис. Это приводит к ряду патогенетически важных этапов: развивается повторная интенсивная вирусемия, вирус фиксируется эпителиальными клетками, прежде всего верхних дыхательных путей, кожи, а также пищеварительного тракта. Попадая в ЦНС, вирус поражает нервные клетки. Поступающие в кровь обломки вирусных частиц и лизированных клеток сенсибилизируют организм, вызывая аллергические реакции, сопровождающиеся повреждением сосудов. Именно эти элементы патогенеза соответствуют по времени началу болезни и определяют симптоматику болезни. Важное звено патогенеза — развитие иммуносупрессии, которая наряду с повреждением эпителиального покрова способствует развитию бактериальных осложнений.
Массивная продукция интерферона, синтез антител, нарастание клеточных защитных реакций приводят уже к третьему дню периода высыпания к резкому уменьшению и прекращению вирусемии и элиминации вируса из организма. Но в ряде случаев вирус кори может длительно персистировать в организме и приводить к развитию медленной инфекции ЦНС (подострый склерозирующий панэнцефалит).
Клиника. Инкубационный период длится от 9 до 17 дней, а при профилактическом введении иммуноглобулина он может удлиняться до 28 дней. Для кори характерна цикличность в течение болезни. Различают три периода течения кори: катаральный, период высыпания и пигментации. Заболевание начинается остро с симптомов общей интоксикации (повышение температуры, головная боль, слабость, апатия, бессонница, снижение аппетита), одновременно появляются катаральные явления. Интоксикация выражена умеренно. Температура тела от субфебрильной до 38–39 °C, в конце катарального периода обычно снижается до нормы. Детей беспокоит кашель, першение в горле, светобоязнь, заложенность носа. Выделения из носа слизистого характера, умеренные. Дети раздражительны, капризны. Появляется охриплость голоса.
У многих больных наблюдается увеличение и чувствительность при пальпации шейных, затылочных, а иногда и других групп лимфоузлов, нередко увеличение размеров печени и селезенки.
При аускультации легких определяется жесткое дыхание, иногда могут выслушиваться сухие хрипы. Возможно снижение артериального давления, тахикардия или брадикардия, тоны сердца приглушены. При вовлечении в патологический процесс пищеварительной системы могут быть тошнота, рвота, жидкий стул без патологических примесей, обложенный язык, болезненность живота при пальпации. В анализе крови определяется лейкопения, лимфоцитоз, эозинопения. СОЭ нормальная или умеренно повышенная.
Особенность кори у взрослых. У взрослых и подростков корь характеризуется рядом особенностей: заболевание протекает тяжелее, более выражен синдром интоксикации (головная боль, нарушение сна, рвота), катаральный период более длительный, чем у детей, — 4–8 дней, пятна Филатова–Коплика–Бельского очень обильные, часто сохраняются в периоде высыпания, в то же время катаральные явления выражены слабо, сыпь обильная, более резко выражена полиаденопатия, чаще пальпируется селезенка, коревой энцефалит развивается у 2% больных (у детей в 5–10 раз реже), осложнения, вызванные бактериальной флорой, наблюдаются редко.
Митигированная корь
При введении во время инкубационного периода контактным лицам противокоревого иммуноглобулина с профилактической целью развивается митигированная корь, для которой характерен удлиненный до 21–28 дней инкубационный период, короткий катаральный период (1–2 дня) или его отсутствие, катаральные симптомы слабо выражены, пятна Филатова–Коплика–Бельского часто отсутствуют. Сыпь бледная, мелкая, необильная, часто ее нет на конечностях. Нехарактерна этапность появления сыпи. Период высыпания длится 1–2 дня. Пигментация после исчезновения сыпи выражена слабо и быстро исчезает.
Осложнения. У детей возможны осложнения, вызванные бактериальной флорой, — гнойные риниты, синуситы, отиты, бронхиты, пневмонии, особенно часто у детей раннего возраста. Эти осложнения в последние годы регистрируются реже. Могут быть случаи ларингита со стенозом гортани (коревой круп). Тяжелым осложнением является коревой энцефалит или менингоэнцефалит, который чаще выявляется в периоде угасания сыпи, но возможен в более ранние и поздние сроки — от 3 до 20 дней болезни. Начало острое, бурное. Повышается температура, появляются расстройства сознания, генерализованные судороги, больные нередко впадают в кому. Могут быть двигательные расстройства (парезы, параличи), часто пирамидные знаки. У некоторых больных наблюдается менингеальный синдром, в цереброспинальной жидкости отмечается невысокий лимфоцитарный или смешанный плеоцитоз, содержание белка повышено. Больные часто погибают в острый период болезни при явлениях отека мозга и нарушения функции дыхания. У выздоровевших выявляются часто тяжелые и стойкие поражения ЦНС (парезы, гиперкинезы, снижение интеллекта).
Диагностика. Диагноз кори устанавливают на основании клинико-эпидемиологических данных. Если в анамнезе больной раньше болел корью и есть вакцинация против нее, то это полностью исключает диагноз кори. Сведения о контакте с больным корью имеют относительное значение, т. к. случайные контакты часто не выявляются. Выявление у больного ларингита, ринита, конъюнктивита, нарастание этих симптомов в течение 2–3 дней, наличие энантемы позволяет врачу заподозрить корь. Большое диагностическое значение имеет появление пятен Филатова–Коплика–Бельского. В периоде высыпания диагноз основывается на выявлении катарального синдрома, предшествующего появлению сыпи, этапности появления сыпи, характерного вида элементов сыпи на фоне бледной кожи, динамики их превращения. Лабораторные методы (обнаружение гигантских клеток в носовом отделяемом, выделение культуры вируса, иммунофлюоресцентный метод обнаружения вирусного антигена, выявление антител методом реакции торможения гемагглютинации (РТГА), реакции связывания комплимента (РСК) или иммуноферментным анализом (ИФА)) на практике применяются редко. РНК вируса с первого дня болезни может быть обнаружена в крови и мазках из слизистой ротоглотки методом полимеразной цепной реакции (ПЦР).
Лечение. Больных госпитализируют по клиническим (тяжелое течение болезни, осложнения) и эпидемиологическим показаниям. Режим постельный на все время лихорадочного периода. Кровать пациента должна находиться головным концом к окну, чтобы свет не раздражал глаза, искусственное освещение должно быть приглушенным. В рацион больного необходимо включить морсы, фруктовые соки, минеральную воду. Пища должна быть полноценной, богатой витаминами, легко усваиваться. Следует исключить из рациона молочные продукты. Этиотропная терапия не разработана. В большинстве случаев лечение проводится дома и назначается симптоматическая и патогенетическая терапия. Из-за светобоязни помещение, в котором находится больной, должно быть затенено. Проводится обработка полости рта раствором нитрофурана, настоем ромашки. Витаминотерапия: ретинол (100 000 МЕ/мл) детям в возрасте 1–6 месяцев по 50 000 МЕ, 7–12 месяцев по 100 000 МЕ, старше одного года по 200 000 МЕ. Для смягчения мучительного кашля воздух помещения увлажняется с помощью влажных простыней и назначаются противокашлевые средства. Несколько раз в день глаза промывают теплой кипяченой водой. После удаления гноя и гнойных корок в глаза закапывают раствор ретинола в масле по 1–2 капли 3–4 раза в день. Сухие, потрескавшие губы смазывают борным вазелином или жиром. Нос прочищают ватными тампонами, смоченными теплым вазелиновым маслом, если образовались корки, рекомендуется закапывать в нос вазелиновое масло по 1–2 капли 3–4 раза в день. Жаропонижающие средства назначаются в возрастных дозах. В стационаре проводят дезинтоксикационную терапию. Имеются данные об эффективности препаратов интерферона (Лейкинферон). При развитии осложнений терапия проводится согласно принципам лечения данных заболеваний. При развитии пневмонии или среднего отита назначается антибактериальная терапия в соответствии с результатами посева мокроты на чувствительность к антибиотикам. При развитии энцефалита лечение направлено на поддержание жизненно важных функций и борьбу с отеком-набуханием головного мозга (ОНГМ). Ослабленным больным, детям до года по индивидуальным показаниям возможно превентивное назначение антибиотиков широкого спектра действия.
Дополнительные методы лечения. Физиотерапевтические методы лечения кори — массаж органов грудной клетки и дыхательная гимнастика (назначается и контролируется врачом лечебной физкультуры). При развитии крупа, ярко выраженных симптомах ларинготрахеита проводят ингаляции с щелочными растворами, бронхолитиками, муколитиками. При сухом кашле и сухих хрипах в легких показана микроволновая и ультравысокочастотная терапия на область грудной клетки.
Прогноз. При неосложненном течении заболевания прогноз благоприятный. Летальность в настоящее время при кори составляет около 1,5%, раньше летальность достигала 10%. Летальные случаи регистрируются в развивающихся странах и связаны в основном с развитием коревого энцефалита, при котором летальность составляет 20–30%.
Профилактика. Основным методом профилактики кори является вакцинопрофилактика, цель которой — создание невосприимчивости населения к этой инфекции. Прививки ЖКВ проводят в рамках национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям. Плановые прививки включают однократную вакцинация в возрасте 12 месяцев и ревакцинацию в 6 лет. Охват прививками детей декретированных возрастов должен составлять не менее 95%. Поствакцинальный противовирусный иммунитет формируется у 95–97%, срок его защитного действия составляет в среднем 14 лет.
Комплекс противоэпидемических и профилактических мероприятий включает выявление источников инфекции, определение границ эпидемических очагов, контактировавших с больным корью и не защищенных против кори среди них.
В период выполнения программы элиминации кори в России важное значение приобретает полное и активное выявление всех случаев кори, поэтому больных с экзантемными заболеваниями при малейшем подозрении на корь необходимо обследовать серологическими методами для верификации диагноза. О каждом случае заболевания корью, а также при подозрении на заболевание корью врач лечебно-профилактического учреждения или врач, занимающийся частной практикой, направляет в течение 12 часов экстренное извещение в территориальный отдел Роспотребнадзора по месту жительства больного.
Больного корью госпитализируют по клиническим и эпидемиологическим показаниям. Срок изоляции источника инфекции определяет длительность заразного периода — 5 дней с момента появления сыпи, а при наличии пневмонии он увеличивается до 10 дней.
Восприимчивыми к кори считают тех, кто не болел корью и не прививался против нее или привит однократно, а также лиц с неизвестным инфекционным и прививочным анамнезом или тех, у которых при серологическом обследовании не выявлены антитела к вирусу кори в защитных титрах (в РТГА — 1:5, в реакции торможения пассивной гемагглютинации (РТПГА) — 1:10 и выше).
В эпидемическом очаге кори осуществляют проветривание и влажную уборку.
Следует отметить, что достижение устойчивой стабилизации заболеваемости корью на спорадическом уровне возможно только за счет высокого охвата детского населения прививками против кори на каждом педиатрическом участке. Причем уровень охвата прививками не должен снижаться при регистрации на территории низких показателей заболеваемости или при полном отсутствии случаев кори. Необходимо иметь в виду, что уровень охвата прививками не менее 95% декретированных возрастов препятствует распространению возбудителя среди населения в случае его заноса из-за рубежа.
В рамках осуществления эпидемиологического надзора за корью в условиях низкой заболеваемости существенная роль отведена серологическому мониторингу, позволяющему своевременно определять группы и территории риска при выявлении увеличения числа серонегативных к вирусу кори лиц.
Реализация принципов эпидемиологического надзора за корью, включающего слежение за заболеваемостью, состоянием коллективного иммунитета, клиническим течением инфекции, циркуляцией генотипов возбудителя, оценку эффективности профилактических и противоэпидемических мероприятий, принятие оперативных решений и контроль являются основой для достижения целей национальной программы элиминации кори в Российской Федерации и сертификации территорий, свободных от этой инфекции.
Литература
Г. К. Аликеева, кандидат медицинских наук
Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН
А. В. Сундуков, доктор медицинских наук, профессор
Г. М. Кожевникова, доктор медицинских наук, профессор
Н. Х. Сафиуллина, кандидат медицинских наук
Е. В. Кухтевич, кандидат медицинских наук
Клиника. Лечение. Профилактика. Сестринский процесс при кори. Возможные проблемы пациента. Возможные проблемы родителей. Экспертная карта сестринского процесса при кори.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 26.08.2004 |
| Размер файла | 11,8 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
АРЗАМАССКОЕ МЕДИЦИНСКОЕ УЧИЛИЩЕ
Студентки гр. С-301
Ежова Ю., Дядина К., Миронова Н., Куренкова Ю., Рязанцева Л.
Проверила: Сигал Н.А..
1.4 Сестринский процесс при кори……………………………………8
Возбудителем кори является фильтрующий вирус, который крайне чувствителен к действию физических факторов внешней среды. Вне человеческого организма вирус быстро погибает. В связи с этим, кроме проветривания, никакие меры заключи-тельной дезинфекции не применяются.
Максимум заболеваний приходится на возраст от 1 года до 5 лет. Дети до 1 года и школьного возраста заболевают корью сравнительно реже.
Источником инфекции при кори является только больной че-ловек, который заразен с первого дня продромального периода и в течение 4 дней после появления сыпи. Заражение происходит воздушно-капельным путем. Через третье лицо корь, как правило, не передается. Иммунитет развивается в результате перенесенно-го заболевания и сохраняется на всю жизнь. Случаи повторного заболевания редки.
Клиника. Инкубационный период кори продолжается в большинстве случаев. 9--10 дней, иногда он может удлиняться до 17 дней (при сочетании с другими заболеваниями -- скарлати-ной, туберкулезным менингитом и др.). У детей, подвергшихся серопрофилактике, инкубационный период может удлиняться до 21 дня. Подобное удлинение может наблюдаться у детей, которые лечились переливанием крови или плазмы.
Продромальный период длится 3--4 дня, в это время отмеча-ется повышение температуры, нарушение общего состояния, по-явление катаров слизистых оболочек носа (ринит серозный, гной-ный), гортани (ларингит вплоть до ложного крупа), глаз (конъюнктивит, светобоязнь, иногда блефароспазм).
Характерен для кори симптом Вельского-Филатова--на слизистой оболочке щек против вторых нижних резцов появля-ются нежные мелкие белые пятнышки, окруженные красным ободком. Это самый ранний и бесспорный симптом, появляется он за 2--3 дня до появления сыпи и исчезает на 1--2-й день вы-сыпания. Второй важный симптом -- энантема -- красные пят-нышки на бледной слизистой оболочке мягкого и твердого неба.
Помимо этих симптомов, у детей раннего возраста отмечают-ся учащённый жидкий стул, нарушение сна, аппетита, раздражи-тельность, капризы. У детей старшего возраста в конце продро-мального периода появляются головная боль, разбитость, неред-ко рвота, носовые кровотечения, разлитые боли в животе.
Период высыпания начинается на 4--5-й день болезни с ново-го подъема температуры (до 39--40°С), усиления интоксикации и катаров слизистых оболочек. Сыпь имеет пятнисто-папулезный характер, распространяется сверху вниз, оставляет после себя пигментацию (держится 5--8 дней). В первый день сыпь покры-вает лицо, голову, шею, на второй день --туловище, на третий -- конечности. Кожа при этом влажная, потоотделение и секре-ция сальных желез усилены. Затем температура критически или критически падает, улучшается общее состояние, ослабевают катары.
Для легкой формы кори характерны укорочение продромаль-ного периода до 1--2 дней, отсутствие или малая выраженность интоксикации, катаров, субфебрильная температура. Симптома Вельского--Филатова может не быть; сыпь чаще бывает скудной, пигментация быстро исчезает. Течение гладкое, осложнения ред-ки, чаще встречается у детей 4--5 мес.
Тяжелая форма кори чаще наблюдается у детей старше 4-- 5 лет, сопровождается ярко выраженной общей интоксикацией, иногда энцефалитическим или менингоэнцефалитическим син-дромом, упорными носовыми кровотечениями.
Митигированная форма кори встречается у детей, своевремен-но получивших противокоревую прививку. Для нее характерно удлинение инкубационного периода (до 21 дня), отсутствие или укорочение (1--2 дня) продромального периода, нормальная или субфебрильная температура, слабая степень катаров слизистых оболочек, хорошее самочувствие, гладкое течение. Симптом Вельского--Филатова часто отсутствует, сыпь скудная, пигмен-тация держится от нескольких часов до 1--2 сут. Со стороны крови в конце инкубации наблюдается лейкоци-тоз, нейтрофилёз; и продромальном периоде и во время высыпа-ния -- лейкопения, лимфоцитов; СОЭ увеличена.
При кори наиболее частыми осложнениями являются ларингит, пневмония, стоматиты, ото-антриты, энцефалиты, кератиты, ретиниты. Частота этих осложнении в последние годы значительно снизилась, и они являются единственной причиной летально-сти при кори.
При типичных формах диагноз кори не представляет затруд-нений. В тех случаях, когда часть характерных симптомов отсут-ствует (легкая, митигированная форма), диагноз затруднен, и прежде всего проходится дифференцировать с краснухой.
В связи с широким применением антибиотиков нередко у де-тей наблюдается кореподобная медикаментозная токсико-аллергическая сыпь. Температура тела при этом нормальная, сыпь полиморфна, появляется сразу на всем теле, высыпание беспоря-дочное, лимфатические узлы могут быть увеличенными, катары слизистых оболочек слабо выражены. Явления быстро исчезают после отмены антибиотиков.
Лечение. Необходимо организовать правильный режим, куда входит: широкое пользование свежим воздухом (частое проветривание помещения), регулярные (в одни и те же часы) приемы пищи соответственно возрасту. Пища должна быть легко-усвояемой, обогащенной витаминами А, В1 С. Для детей первого года жизни -- грудное вскармливание, фруктовые и овощные соки.
В остром периоде корн необходим тщательный уход за глаза-ми и полостью рта.
В глаза следует закапывать по 1--2 капли стерильного рыбьего жира или вазелинового масла 2--4 раза в сутки; утром и вечером производить туалет глаз (промывание 2% раствором борной кислоты). Рекомендуется после каждого приема пищи полоскать рот или давать пить воду. Протирание рта и носа противопоказано. В нос лучше закапывать остуженное расти-тельное или вазелиновое масло, а при обильных выделениях -- 2% раствор эфедрина.
В течение всего заболевания необходимо давать витамины: витамин С в виде аскорбиновой кислоты по 0,1--0,2 г 2--3 раза в день; витамин B1 по 0,005 г 2 раза в день внутрь; витамин А по 1--2--3 капли в сутки.
Очень важен уход за кожей (гигиенические ванны, обтирания, умывания).
При мучительном кашле назначают кодеин (0,001г на год жизни на прием), при беспокойстве -- фенобарбитал (0,01 0,03 г на прием детям до 3 лет) или бромурал (0,05--0,1 г на прием). Отхаркивающие средства давать не рекомендуется. Де-тям моложе 2 лет, особенно при отягощенном анамнезе и наличии изменений в легких, показано раннее применение антибиотиков.
Лечение осложнений и сопутствующих заболеваний проводит-ся соответственно их характеру.
Профилактика. К общим мероприятиям относятся все противоэпидемические правила, способствующие локализации ин-фекции и преграждающие путь к ее распространению (экстрен-ное извещение, взаимная сигнализация, разобщение, оказание на дому лечебной помощи всем остро заболевшим, правильная ор-ганизация приема детей во все лечебно-профилактические учреж-дения и т. д.). К специальным мероприятиям относится серопро-филактика кори, которая осуществляется применением гамма-глобулина всем детям в возрасте от 3 мес до 4 лет, не болевшим корью и имевшим контакт с коревым больным в течение зарази-тельного периода. Прививки обязательны для больных детей и ре-конвалесцентов независимо от возраста. Гамма-глобулин в дозе 3 -- 6 мл вводится внутримышечно в боковую поверхность бедра или в задне-верхний квадрант ягодицы. Длительность действия препарата 3 -- 4 нед; противопоказаний для его введения не име-ется. При появлении заболевания корью через 3--4 нед неболев-шим детям дополнительно вводят 2 мл гамма-глобулина.
В настоящее время проводится активная иммунизация живой ослабленной коревой вакциной детей, достигших 10-месячного возраста и не болевших корью. Прививку проводят однократно путем подкожного введения в область плеча или под лопатку 0,5 мл вакцины, разведенной растворителем. У некоторых детей может быть вакцинальная реакция в виде повышения температу-ры тела, необильной кореподобной сыпи, катара носоглотки, конъюнктивита.
Дети, получившие профилактическую прививку против одной инфекции, в том числе и против кори, могут быть привиты против другого заболевания не ранее чем через 2 мес.
Дети старше 2 лет, не болевшие и не привитые ранее, бывшие в контакте с больным корью, подлежат в срочном порядке при-вивкам коревой вакциной при отсутствии противопоказаний.
После введения гамма-глобулина с лечебной пли профилакти-ческой целью введение коревой вакцины допускается не ранее чем через 6 нед. После введения живой коревой вакцины приме-нение гамма-глобулина допускается не ранее чем через 2 нед.
Сестринский процесс при кори.
Своевременно выявлять настоящие, потенциальные проблемы и нарушенные жизненно важные потребности пациента и членов его семьи.
Возможные проблемы пациента:
* нарушение питания из-за снижения аппетита;
* сухой, грубый, навязчивый кашель;
* снижение интереса, познавательной активности;
* дефицит жидкости в организме;
* снижение двигательной активности;
* нарушение физиологических отправлений (жидкий стул);
* беспокойство по поводу внешнего вида из-за одутловатости лица и появления экзантемы;
* дефицит общения со сверстниками;
* страх перед госпитализацией, манипуляциями и др.
Возможные проблемы родителей:
* страх за ребенка, неуверенность в исходе заболевания;
* дефицит знаний о заболевании и уходе;
* изменение стереотипа жизни семьи;
* психоэмоциональное напряжение в семье;
* неадекватная оценка состояния ребенка;
* угроза инфицирования членов семьи.
Информировать родителей и ребенка (если позволяет его возраст) о причине развития кори, клинических проявлениях, особенностях течения, принципах лечения, мерах профилактики, прогнозе.
Обеспечить изоляцию пациента на 5 дней с момента высыпания сыпи, а при присоединении осложнений срок изоляции удлинить до 10 дней. Организовать пациенту постельный режим в течение всего лихорадочного периода. Особое внимание необходимо уделить чистоте воздуха и постоянному проветриванию помещения. Следить за тем, чтобы ребенка не раздражал яркий свет, не попадали прямые солнечные лучи (в отношении к кори существуют вредные предрассудки среди населения - ребенка боятся умывать и купать, занавешивают окна темными или красными шторами, необходимо убедить родителей не делать этого).
Осуществлять мониторинг за жизненно важными функциями, особенно, при тяжелом течении кори (температурой, пульсом, ЧДД, состоянием кожи, слизистых, физиологическими отправлениями).
Научить родителей уходу за больным ребенком. Тяжелобольным и маленьким детям 2-4 раза в день необходимо проводить туалет полости рта, носа, глаз: очищать десны, губы и язык влажной салфеткой, смоченной кипяченой водой или стерильным физиологическим раствором, орошать полость рта настоями из трав; губы смазывать стерильным растительным маслом; носовые ходы прочищать ватными жгутиками, закапывать в лаза индифферентные капли; глаза промывать кипяченой водой, физиологическим раствором, закапывать в глаза 20% раствор натрия сульфацила и раствор витамина А для предохранения склер от высыхания. Старшие дети (если позволяет их состояние) должны сами чистить зубы и полоскать рот несколько раз в течение дня настоями из трав.
Обеспечить ребенка полноценным питанием в соответствии с его возрастными потребностями, за исключением периода интоксикации, когда аппетит резко нарушен и угнетена ферментативная функция пищеварительных желез. В этот период нужно уменьшить разовый объем пищи и увеличить число кормлений. Пища должна быть витаминизированной, полужидкой, термически, химически и механически щадящей (без грубых комочков, которые могут быть аспири-рованы во время кашля). Перед началом каждого кормления необходимо проводить санацию дыхательных путей (отсасывать слизь, закапывать физиологический раствор). Обеспечить адекватный питьевой режим за счет дополнительного введения жидкости (отвара шиповника, чая с лимоном, разбавленных некислых соков, морсов, дегазированной щелочной минеральной воды и пр.).
Объяснить необходимость психологической поддержки ребенка во время болезни членами семьи, обеспечить его досуг спокойными играми, прослушиванием музыки, чтением книг и пр.
Убедить родителей в периоде реконвалесценции продолжить динамическое наблюдение за ребенком врачом - педиатром в течение 1 месяца.
Экспертная карта сестринского процесса при кори.
Нарушенные потребности, настоящие и потенциальные проблемы ребенка и его родителей
Место кори в общей инфекционной заболеваемости населения. Развитие специфической аллергической перестройки организма после инфицирования вирусом кори. Патогенез заболевания, его клиническая картина. Развитие иммунитета после иммунизации живой вакциной.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 09.09.2016 |
| Размер файла | 21,0 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
- Введение
- 1. Этиология
- 2. Эпидемиология
- 3. Патогенез
- 4. Симптомы и течение
- 5. Осложнения
- 6. Лечение
- 7. Профилактика и мероприятия в очаге
- Список использованной литературы
Введение
Корь - острое, высококонтагиозное, антропонозное вирусное заболевание, распространяющееся воздушно-капельным путем и проявляющееся общей интоксикацией, характерной макуло-папулезной сыпью на коже, катаром верхних дыхательных путей и конъюнктив.
1. Этиология
Возбудитель кори (Polinosa morbillarum) относится к парамиксовирусам (семейство Paramyxoviridae, род Morbillivirus). В род коревых вирусов входят также вирус подострого склерозирующего панэнцефалита, вирус чумы собак и вирус чумы рогатого скота. Морфологически вирус кори сходен с другими парамиксовирусами, диаметр его вириона 120-250 нм. Оболочка содержит 3 слоя - белковую мембрану, липидный слой и наружные гликопротеидные выступы. Содержит РНК, обладает гемагглютинирующей и гемолизирующей активностью. Гемолизирует и агглютинирует эритроциты обезьян, но в отличие от других парамиксовирусов не агглютинирует эритроцитов кур, морских свинок, мышей. Патогенен для обезьян. Культивируется на клетках почек человека и обезьян. Получены аттенуированные штаммы вирусов кори, которые используются в качестве живой противокоревой вакцины. Вирус кори быстро инактивируется при нагревании, ультрафиолетовом облучении, под влиянием дезинфицирующих средств.
2. Эпидемиология
Источником инфекции является только больной человек, который выделяет вирус кори во внешнюю среду с последних 2 дней инкубационного периода до 4-го дня после высыпания. Передача инфекции происходит воздушно-капельным путем. Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. До введения в практику противокоревой вакцинации 95% детей переболевало корью в возрасте до 16 лет. После широкого применения противокоревых прививок заболеваемость корью значительно снизилась, однако заболеваемость корью сохранилась и в последние годы отмечается тенденция к росту. Для полной защиты от кори необходима иммунизация 94-97% детей до 15-месячного возраста. Это трудно осуществить даже в развитых странах. Наблюдаются вспышки кори и среди вакцинированных (67-70% всех вспышек). Большое число заболевших отмечается среди более старших возрастных групп (дети школьного возраста, подростки, военнослужащие, студенты и пр.). Это связано со значительным снижением иммунитета через 10-15 лет после иммунизации. Высока заболеваемость в странах Африки, корь здесь протекает особенно тяжело.
3. Патогенез
Воротами инфекции служит слизистая оболочка верхних дыхательных путей. Вирус размножается в эпителии респираторного тракта, а также в других эпителиальных клетках. При электронной микроскопии материала, взятого из пятен Филатова-Коплика и кожных высыпаний, обнаруживаются скопления вируса кори. С последних дней инкубации в течение 1-2 дней после появления сыпи вирус можно выделить из крови. Возбудитель гематогенно разносится по всему организму, фиксируется в органах ретикулоэндотелиальной системы, где размножается и накапливается. В конце инкубационного периода наблюдается вторая, более напряженная волна вирусемии. Возбудитель обладает выраженной эпителиотропностью и поражает кожные покровы, коньюктивы, слизистые оболочки респираторного тракта и ротовой полости (пятна Бельского - Филатова - Коплика). Вирус можно обнаружить также в слизистой оболочке трахеи, бронхов, иногда в моче. В отдельных случаях вирус может заноситься в головной мозг, обусловливая развитие специфического коревого энцефалита. В гиперплазированных лимфоидных тканях, в частности в лимфатических узлах, миндалинах, селезенке, вилочковой железе, можно обнаружить гигантские ретикулоэндотелиоциты (клетки Уортина-Финкельдея). Во многих лейкоцитах выявляются разрушенные хромосомы. Эпителий дыхательных путей может некротизироваться, что способствует наслоению вторичной бактериальной инфекции. С 3-го дня высыпания вирусемия резко снижается, а с 4-го дня вирус обычно не обнаруживается. С этого времени в крови начинают обнаруживаться вируснейтрализующие антитела.
При кори развивается специфическая аллергическая перестройка организма, сохраняющаяся длительное время. У привитых со временем резко снижаются титры антител к вирусу кори, тогда как аллергизация сохраняется длительно. Это обусловливает атипичное течение кори у привитых, заболевших спустя 5-7 лет после прививки. Имеются данные о связи вируса кори с так называемыми медленными инфекциями, протекающими с дегенеративными процессами в центральной нервной системе (хронические энцефалиты). В частности, у больных подострым склерозирующим панэнцефалитом находили высокие титры противокоревых антител. Однако в настоящее время из мозга умерших от подострого склерозирующего панэнцефалита выделено несколько штаммов вируса, которые по свойствам несколько отличались от вируса кори, а по антигенной структуре были ближе к вирусу чумы собак. Корь приводит к состоянию анергии, что проявляется в исчезновении аллергических реакций (на туберкулин, токсоплазмин и др.) у инфицированных лиц, а также в обострении хронических заболеваний (дизентерия, туберкулез и др.). Иммунодепрессия сохраняется несколько месяцев. Как установлено в странах Африки, в течение нескольких месяцев после вспышки кори заболеваемость и смертность среди детей, перенесших корь, в 10 раз больше по сравнению с детьми, которые не болели корью. С другой стороны, преморбидное состояние иммунной системы сказывается на клинической симптоматике и течении кори. Все более актуальной становится проблема кори у ВИЧ-инфицированных лиц.
Иммунитет после перенесенной естественной коревой инфекции стойкий. Повторные заболевания корью встречаются редко. Иммунитет после прививок более кратковременный (через 10 лет после прививки лишь у 36% вакцинированных сохраняются защитные титры антител).
4. Симптомы и течение
Коревая экзантема характеризуется этапностью высыпания: в 1-й день элементы сыпи появляются на лице, шее; на 2-й день - на туловище, руках и бедрах; на 3-й день сыпь захватывает голени и стопы, а на лице начинает бледнеть. Наиболее густо элементы сыпи расположены на лице, шее и верхней части туловища. Высыпания состоят из небольших папул (около 2 мм), окружены неправильной формы пятном, диаметр пятна, как правило, более 10 мм. Элементы сыпи склонны к слиянию, образуя сложные фигуры с фестончатыми краями. Однако даже при самой густой сыпи можно обнаружить участки совершенно нормальной кожи. В некоторых случаях на фоне коревой экзантемы можно заметить кровоизлияния (петехии). Через 3-4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна - пигментация, особенно выраженная и длительная при наличии геморрагических превращений сыпи. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение (на лице и туловище).
Характерен выраженный конъюнктивит, иногда с гнойным отделяемым, склеивающим ресницы по утрам. Периферические лимфатические узлы (заднешейные, затылочные, подмышечные) увеличены, иногда.чувствительны при пальпации. Над легкими выслушиваются рассеянные сухие хрипы, иногда среднепузырчатые влажные хрипы. В случае присоединения пневмонии появляется одышка, при перкуссии отмечаются отдельные участки укорочения перкуторного звука, выслушиваются звучные мелкопузырчатые влажные хрипы. У некоторых больных отмечаются боли в животе, жидкий стул. Появление диареи может быть обусловлено другими патогенными агентами (кампилобактер, лямблии, ротавирусы и др.), наслаивающимися на коревую инфекцию.
Митпигированная корь. У инфицированных лиц, которым во время инкубационного периода вводили профилактически иммуноглобулин или делали переливание крови и плазмы, корь протекает легко. Она отличается увеличенным инкубационным периодом (до 21 дня), обычно протекает при субфебрильной температуре, катаральные явления со стороны дыхательных путей выражены слабо, пятен Вольского-Филатова-Коплика нет, экзантема в виде единичных элементов без характерной для кори этапности. Осложнений не дает.
Реакция на прививку. При введении живой противокоревой вакцины у 25-50% привитых появляется разной выраженности реакция. В некоторых случаях она напоминает митигированную корь. Однако инкубационный период укорочен до 9-10 дней. Отмечается повышение температуры тела (иногда значительное), катар верхних дыхательных путей, скудная макулопапулезная сыпь. У отдельных детей могут быть судороги и рвота. Лица с вакцинальной реакцией для окружающих не опасны. У лиц с иммунодефицитом, обусловленным рядом болезней (лейкозы, лейкемия, онкологические больные), введение живой противокоревой вакцины может вызвать очень тяжелую реакцию. Прививка таких детей противопоказана.
Течение кори у лиц с нарушенной иммунной системой. У ВИЧ-инфицированных и онкологических больных корь протекает своеобразно. Чаще всего (у 80%) болезнь протекает крайне тяжело. Летальные исходы наблюдались у 70% заболевших корью онкологических больных и у 40% ВИЧ-инфицированных. Иммунизированные ранее (до заражения ВИЧ) погибали от кори реже. Несмотря на очень тяжелое течение, у 30% больных корью отсутствовала экзантема, а у 60% больных сыпь была атипичной. Часто развивались тяжелые осложнения (энцефалит, пневмонии и др.).
5. Осложнения
Поражение вирусом кори слизистой оболочки респираторного тракта может приводить к развитию бронхита, ложного крупа, бронхиолита, а также обусловить наиболее частое осложнение кори - пневмонию. По генезу она вирусно-бактериальная. Большую роль играет наслоившаяся вторичная бактериальная микрофлора. Но при некоторых формах пневмонии основную роль играет вирус. К таким осложнениям можно отнести интерстициальную гигантоклеточную пневмонию, которая чаще всего развивается у лиц с иммунодефицитами (у онкологических больных она выявляется у 50-60%, у ВИЧ-инфицированных - у 60-82%), протекает тяжело, сопровождается одышкой, в легких выявляются инфильтративные изменения, в мокроте можно обнаружить многоядерные гигантские клетки.
Конъюнктивит является обязательным проявлением кори, но у некоторых больных помимо конъюнктивы может поражаться и роговица. Кератоконъюнктивит является осложнением, которое иногда может привести к слепоте. К редким осложнениям относятся миокардит, гепатит, гломерулонефрит. При вторичной бактериальной пневмонии может развиться абсцесс легкого.
Тяжелым осложнением является поражение центральной нервной системы (энцефалит, менингоэнцефалит), который наблюдается у 1 на 1000 больных корью (у лиц с ослабленной иммунной системой энцефалит наблюдался в 20% случаев). Признаки энцефалита чаще появляются через неделю после появления экзантемы, хотя могут развиться и позднее (через 2-3 нед). Вновь повышается температура тела, появляются признаки общей интоксикации, сонливость, заторможенность, иногда потеря сознания, амимия, отсутствие брюшных рефлексов, нистагм, поражение лицевого нерва, параличи конечностей. Тяжелыми последствиями может закончиться коревое поражение зрительного и слухового нерва. При вовлечении в процесс спинного мозга могут быть тазовые расстройства.
6. Лечение
корь инфицирование иммунизация вакцина
Этиотропного лечения нет. Противокоревой иммуноглобулин обладает лишь профилактическим действием. При появлении клинической симптоматики он никакого эффекта не оказывает. Больных корью лечат дома. Госпитализации подлежат больные осложненной корью, а также по эпидемиологическим показаниям (из закрытых коллективов). Во время лихорадочного периода рекомендуется постельный режим. Койку ставят головным концом к окну, чтобы свет не попадал в глаза. Больному дают большое количество жидкости, фруктовых соков, витамины, при упорном сухом кашле - отхаркивающие средства. В глаза закапывают 20% раствор сульфацилнатрия 3-4 раза в день. При пневмонии, обусловленной наслоением вторичной бактериальной микрофлоры, назначают антибиотики - пенициллин со стрептомицином, при стафилококковых пневмониях - эритромицин, оксациллин, внутримышечно вводят противостафилококковый иммуноглобулин. Показана оксигено-терапия увлажненным кислородом через носовые катетеры по 30-45 мин 4-5 раз в сутки. При тяжелых формах болезни, а также при коревом крупе антибиотики комбинируют с кортикостероидными препаратами. При появлении признаков энцефалита больному назначают строгий постельный режим, внутривенное введение 40% раствора глюкозы и комплекс мероприятий, рекомендованных при церебральной гипертензии (см. Методы интенсивной терапии).
7. Профилактика и мероприятия в очаге
Корь можно предупредить пассивной иммунизацией (однократное введение иммуноглобулина в дозе 25 мл/кг впервые 5 дней после контакта с коревым больным). Пассивная иммунизация показана детям до 3 лет, беременным женщинам, больным туберкулезом и лицам с ослабленной иммунной системой. Дети старше 3 лет, не болевшие корью, не привитые ранее и не имеющие клинических противопоказаний, подлежат прививкам в срочном порядке противокоревой вакциной. Вакцина может обеспечить защитный эффект при использовании ее до контакта или в течение 2 сут после контакта с больным корью. Детей, контактировавших с больными корью, не допускают в детские учреждения в течение 17 дней с момента контакта, а получавших профилактически иммуноглобулин - 21 день. Первые 7 дней от начала контакта дети разобщению не подлежат.
Надежным методом предупреждения кори является иммунизация живой вакциной. Прививка обеспечивает защитный эффект в течение около 15 лет. Живую вакцину не назначают беременным женщинам, больным туберкулезом, лейкозом, лимфомой, а также ВИЧ-инфицированным. В ряде стран отработана и проверена схема иммунизации с введением двух доз вакцины. Первую вакцинацию проводят детям в возрасте около 1 года (при эпидемическом неблагополучии в возрасте 6-13 мес), вторую прививку делают детям в возрасте 15-18 мес. Хорошую эффективность прививок (для предупреждения эпидемических вспышек) можно достигнуть при иммунизации не менее 95%/
Список использованной литературы
1. Корь, Агафонов А.П. и др. 2005 г;
2. Детские инфекции. Как распознать и обезвредить: Юрий Константинов - Москва, Центрполиграф, 2013 г
Подобные документы
Корь - острое вирусное заболевание, его симптомы. Возбудитель кори, пути инфицирования. Патогенез заболевания, его клиническая картина. Инкубационный период, осложнения (пневмония, отит, круп, энцефалит). Иммунитет после перенесенного заболевания.
презентация [1,2 M], добавлен 19.05.2014
Корь как острое инфекционное заболевание, вызываемое вирусом кори, передающееся воздушно-капельным путем, его общая характеристика, этиология и патогенез. Клинические проявления и периоды развития кори, постановка диагноза, лечение и профилактика.
реферат [35,8 K], добавлен 10.04.2012
Морфология и антигенные свойства вируса кори, пути проникновения в организм человека. Клиническая картина, осложнения, лабораторная диагностика и лечение заболевания. Препараты, применяемые против кори. Мероприятия в отношении больных и контактных лиц.
контрольная работа [346,1 K], добавлен 24.12.2010
Корь - острое инфекционное заболевание, клинические проявления: пятнисто-папулезная сыпь, температура, кашель. Этиология, возбудитель, источник и путь передачи кори. Лечение, вакцинопрофилактика, исход заболевания, осложнения. Мероприятия в очаге кори.
презентация [735,2 K], добавлен 27.03.2019
Клиника. Лечение. Профилактика. Сестринский процесс при кори. Возможные проблемы пациента. Возможные проблемы родителей. Экспертная карта сестринского процесса при кори.
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
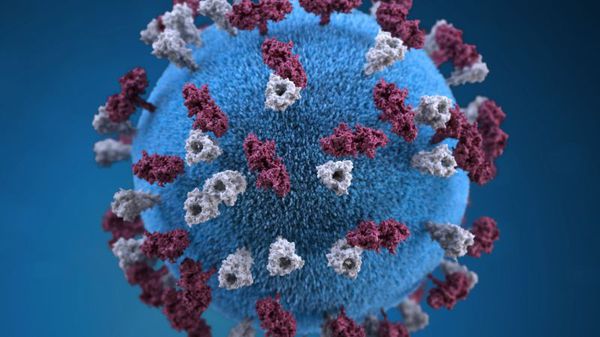
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кори
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
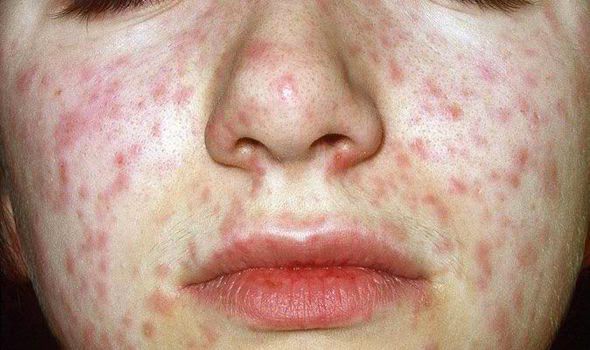
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
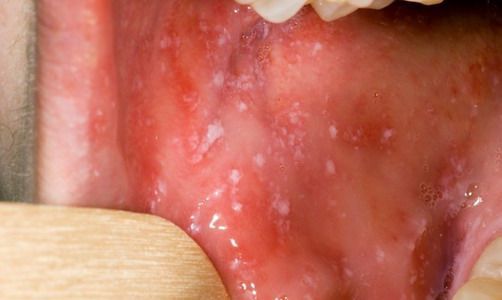
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]
Читайте также:

