Реферат по теме токсоплазмоз
Обновлено: 17.04.2024
Токсоплазмоз - зоонозная протозойная болезнь с фекально-оральным механизмом передачи возбудителя, характеризующееся преимущественно латентным или хроническим течением, поражением нервной системы, органов ретикулоэндотелиальной системы, мышц, миокарда и глаз, увеличением печени и селезенки, поражением скелетных мышц.
Содержание работы
Определение болезни
Этиология.
Эпидемиология.
Классификация.
Симптомы и течение.
Диагноз и дифференциальный диагноз.
Лечение
Профилактика
Список литературы
Файлы: 1 файл
токсоплазмоз.docx
Этиология.
Эпидемиология.
Классификация.
Симптомы и течение.
Диагноз и дифференциальный диагноз.
Лечение
Профилактика
Список литературы
1. Определение болезни
Токсоплазмоз - зоонозная протозойная болезнь с фекально-оральным механизмом передачи возбудителя, характеризующееся преимущественно латентным или хроническим течением, поражением нервной системы, органов ретикулоэндотелиальной системы, мышц, миокарда и глаз, увеличением печени и селезенки, поражением скелетных мышц.
Возбудитель - Toxoplasma gondii относится к простейшим. Это облигатный внутриклеточный паразит, морфологически напоминающий вытянутую дольку апельсина, длиной 4-7 мкм.
- Тип Protozoa
- Подтип Sporozoa (обычно образуют споры; реснички, жгутики или псевдоподии отсутствуют).
- Класс Telosporea (имеется фаза полового размножения).
- Подкласс Coccidea (трофозоиты располагаются внутриклеточно, имеют "верхушечный комплекс").
- Отряд Eucoccideia (жизненный цикл включает чередование бесполого - шизогония и полового размножения - спорогония).
- Подотряд Eimeriina (половая стадия в эпителии кишки у позвоночных животных; один хозяин или чередование двух хозяев; спорозоиты находятся в "споре").
- Вид Toxoplasma gondii.
- трофозоиты (эндозоиты);
- цисты;
- ооцисты.
- трофозоиты (тахизоиты);
- цисты (брадизоиты);
- ооцисты.
- Фекально-оральный:
- водный и пищевой путь — при недостаточной термической обработке, чаще при употреблении сырого мяса и фарша;
- контактно-бытовой путь — при несоблюдении санитарных норм в повседневной жизни, например, при общении с кошками.
- Вертикальный путь (от матери к плоду) — преимущественно при первичном заражении матери во время беременности, часто у ВИЧ-инфицированных в стадии СПИДа.
- Артифициальный путь — при пересадке органов, в которых расположены цисты, пациенту с плохим иммунитету.
- Аэрогенный путь — при попадании инфицированной ооцистами пыли в рот человека.
- Контактный путь — при повреждении целостности кожных покровов. Встречается крайне редко, в основном у работников лабораторий и скотобоен, отмечен лишь в некоторых источниках, явного практического значения не имеет.
- При инфицировании в первом триместре передача возбудителя плоду происходит лишь в 4 % случаев (к 13 неделе — в 6 %), но заканчивается, как правило, гибелью плода и выкидышем на ранних сроках. Если первичная инфекция у матери в первом триместре доказано, но выкидыш до 13 недели беременности не произошёл, то крайне высока вероятность, что внутриутробной передачи не было и ребёнок будет здоров.
- При инфицировании во втором триместре (особенно на 24-26 неделях) риск внутриутробной передачи резко возрастает и достигает 30-40 %, причём сопровождается развитием тяжёлых проявлений заболевания — одновременное увеличение селезёнки и печени, воспаление сосудистой оболочки и сетчатки глаза, поражения ЦНС в виде гидроцефалии, кальцификация, сыпь, миокардит, пневмония и другие.
- При заражении матери в третьем триместре передача инфекции ребёнку происходит с частотой до 90 %, однако проявления заболевания являются латентными или субклиническими и могут появиться спустя годы после рождения (отставание в развитии, нарушения зрения). [1][2][4][9]
- острым — до одного месяца;
- подострым - 1-3 месяц;
- хроническим — более трёх месяцев.
- Врождённый острый токсоплазмоз:
- манифестная форма (с указанием ведущих проявлений);
- субклиническая форма (с указанием способа верификации диагноза).
- Врождённый хронический токсоплазмоз:
- обострение / ремиссия;
- с резидуальными (остаточными) явлениями / без резидуальных явлений.
- Врождённый латентный токсоплазмоз.
- Приобретённый острый токсоплазмоз.
- Приобретённый хронический токсоплазмоз.
- лёгким;
- среднетяжёлым;
- тяжёлым (врождённая инфекция, токсоплазмоз при СПИДе).
- осложнённый токсоплазмоз;
- неосложнённый токсоплазмоз.
- B58.0 Токсоплазмозная окулопатия;
- B58.1 Токсоплазмозный гепатит (K77.0*);
- B58.2 Токсоплазмозный менингоэнцефалит (G05.2*);
- B58.3 Легочный токсоплазмоз (J17.3*);
- B58.8 Токсоплазмоз с поражением других органов;
- B58.9 Токсоплазмоз неуточнённый. [1][2][3]
- Клинический анализ крови: снижение уровня тромбоцитов, увеличение количества лимфоцитов и эозинофилов.
- Биохимический анализ крови: возможно повышение уровня трансаминаз и билирубина.
- Иммуноферментный анализ (ИФА):
- Выявление специфических антител класса M — острая инфекция или её реактивация. Имеет ряд недостатков — низкая специфичность, длительная циркуляция в организме, иногда до года после острого процесса. В сложных случаях уточнение следует производить при помощи метода "двойной сэндвич" или "иммунозахват" IgM ELISA.
- Выявление специфических антител класса G (клеток памяти) — носительство, инфицированность — появляются в среднем со второй недели заболевания и достигают пика на 1-2 месяце, сохраняются пожизненно, за исключением СПИД-ассоциированных заболеваний.
- Авидность IgG — уточнение давности заболевания. Недостатком является отсутствие стандартизации результатов, что зачастую приводит к различным ошибкам интерпретации. Наибольшее значение имеет высокая авидность, остальные результаты низкой и слабой авидности могут быть ошибочными и не должны трактоваться как недавно перенесённое заболевание при отсутствии других подтверждающих этот факт тестов.
- ПЦР-диагностика: выявление ДНК токсоплазмы в крови, других жидкостях и тканях человеческого организма. Особенно информативна в диагностике генерализованного, глазного и врождённого токсоплазмоза, в т. ч. в антенатальном периоде путём проведения амнио (не ранее 16 недель) и кордоцентеза (с 18 недели беременности).
- УЗИ-диагностика: внутриутробное выявление гидро- и микроцефалии, кальцификатов, гепатоспленомегалии и выраженной задержки развития. [1][2][4][5][6]
- туберкулёз — длительное постепенное начало, лёгкий субфебрилитет (до 38,0 °C), ночная потливость, нездоровый румянец на щеках, кашель, специфические изменения в лёгких, положительные пробы на туберкулёз, выявление бациллы Коха в мокроте;
- лимфопролиферативные заболевания (лимфома Ходжкина, неходжкинские лимфомы) — специфические изменения при биопсии поражённой ткани (лимфоузлов);
- ВИЧ-инфекция — наличие факта возможного заражения, увеличение всех групп лимфоузлов, положительная серология;
- саркоидоз — специфические изменения в лёгких, положительные результаты гистологического исследования. [1][2][5]
- беременные с доказанным первичным инфицированием (в ряде случаев при реактивации хронической инфекции);
- дети с врождённой формой токсоплазмоза (при наличии явных клинических и лабораторных проявлений заболевания, субклинических и инаппарантных формах) — сроки и объём терапии зависят от конкретных данных;
- иммунокомпрометированные люди, у которых токсоплазмоз (острый или в фазе реактивации хронического процесса) протекает с выраженными клинико-лабораторными проявлениями. Основное направление воздействия в этом случае должно быть на устранение причины иммунодефицита, повышение уровня СД4 клеток.
- при инфицировании в первом триместре, как правило, происходит выкидыш;
- в более поздние сроки последствия варьируются от тяжёлых до резидуальных форм.
- ограничение контакта с кошками;
- запрет на употребление сырого мяса, фарша и морепродуктов;
- тщательная промывка зелени, фруктов и овощей;
- мытьё рук перед едой;
- работа на приусадебном участке только в перчатках.
Существует в трех основных формах:
Трофозоиты имеют размеры 4-7 мкм в длину и 2-4 мкм в ширину, по форме напоминают полумесяц, хорошо окрашиваются по Романовскому. Они размножаются внутриклеточно во всех клетках млекопитающих за исключением безъядерных (эритроциты) и обнаруживаются в тканях в острой стадии инфекции. Скопление трофозоитов внутри одной клетки называют псевдоцистой. На трофозоиты активно воздействуют различные химиопрепараты (хлоридин, сульфаниламиды, макролиды и др.), они нестойки вне клетки и во внешней среде, быстро погибают при высушивании, прогревании, под влиянием дезинфицирующих средств.
Цисты формируются в организме хозяина, имеют собственную плотную оболочку. Размеры их до 100 мкм, внутри содержится 3000-5000 паразитов и более. Через плотную оболочку цист не проникают ни антитела, ни лекарственные препараты. Они очень устойчивы к различным воздействиям и в организме хозяина сохраняются десятки лет. Большая часть их локализуется в скелетных мышцах, миокарде, центральной нервной системе.
Ооцисты представляют собой образования овальной формы диаметром 10-12 мкм. Они формируются в слизистой оболочке тонкой кишки некоторых представителей семейства кошачьих и выделяются с испражнениями. Сроки появления ооцист в испражнениях кошки зависят от характера инфицирования и составляют от 3 до 24 дней. Экскреции продолжаются от 7 до 20 дней, за сутки с испражнениями может выделяться до 10 млн ооцист. Споруляция в выделенных фекалиях происходит через 2-3 дня (при температуре 24°С); она не реализуется при температуре ниже 4°С и выше 37°С. Ооцисты при благоприятных условиях сохраняются во внешней среде до 1 года и более. Именно они играют основную роль в передаче инфекции.
Токсоплазма – труднокультивируемый микроорганизм. Токсоплазмы быстро погибают при нагреве до 55ºС (5-10 минут), от воздействия 50% спирта. Ооцисты довольно устойчивы во внешней среде - до 6-8 месяцев в детских песочницах, почве.
Культивируются токсоплазмы путем заражения лабораторных животных (белые мыши, морские свинки, кролики, хомяки), в развивающихся куриных эмбрионах, а также в культуре тканей. Имеются различные штаммы токсоплазм, некоторые из них отличаются высокой вирулентностью (штамм RH) и быстро приводят к гибели лабораторных животных, другие - маловирулентные (авирулентные) обычно не вызывают заметных клинических проявлений болезни.
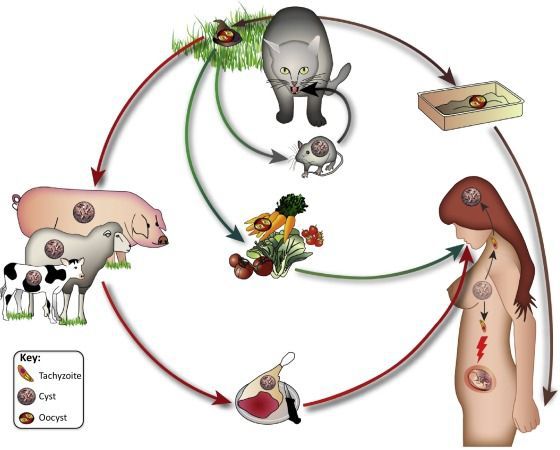
Жизненный цикл Toxoplasma gondii состоит из двух фаз. Половая часть жизненного цикла проходит только в особях некоторых видов семейства кошачьих (дикие и домашние кошки), которые становятся первичным хозяином паразитов. Бесполая часть жизненного цикла может проходить в любом теплокровном животном, например, в млекопитающих (и в кошках тоже) и в птицах.
В этих промежуточных хозяевах паразит вторгается в клетки, формируя так называемые межклеточные паразитофорные вакуоли, содержащие брадизоиты, медленно воспроизводящиеся формы паразита. Вакуоли формируют тканевые цисты, в основном, в мышцах и в мозге. Так как паразит находится внутри клеток, то иммунная система хозяина не может обнаружить эти цисты. Сопротивляемость к антибиотикам различна, но цисты очень трудно вывести из организма полностью. Внутри этих вакуолей T. gondii размножается последовательностью делений на две части до тех пор, пока инфицированная клетка в конце концов не лопается и тахизоиты не выходят наружу. Тахизоиты подвижны и бесполым способом размножаются, производя новых паразитов. В отличие от брадизоитов, свободные тахизоиты легко устраняются иммунной системой хозяина, но при этом могут заразить клетки и сформировать брадизоиты, тем самым поддерживая инфекцию.
Тканевые цисты проглатываются кошкой (например, когда она съедает заражённую мышь). Цисты выживают в желудке кошки, и паразиты заражают эпителиальные клетки тонкой кишки, где они приступают к половому размножению и формированию ооцист. Ооцисты выходят наружу с фекалиями. Животные (в том числе, люди) проглатывают ооцисты (например, поедая немытые овощи и т. д.) или тканевые цисты (в плохо приготовленном мясе) и заражаются. Паразиты внедряются в макрофаги в кишечном тракте и через кровь распространяются по телу.
Токсоплазмоз относится к зоонозам с природной очаговостью. Окончательным хозяином являются домашние кошки и некоторые дикие представители семейства кошачьих (рысь, пума, оцелот, бенгальский кот, ягуар и др.). Ооцисты, выделяющиеся с их испражнениями, могут приводить к инфицированию как человека, так и многих других животных (свыше 200 видов), которые служат промежуточными хозяевами. Заражение наступает лишь при употреблении в пищу сырого мяса (мясного фарша) этих животных. Контакт с промежуточными хозяевами (собаками, сельскохозяйственными животными) к инфицированию людей не приводит. Больной человек не выделяет возбудителя во внешнюю среду и никакой опасности для окружающих не представляет.
Инфицированность токсоплазмами широко распространена во всех странах. В странах СНГ инфицировано около 30% населения, а общее число инфицированных в мире составляет не менее 500 млн, что сопоставимо с общим числом лиц инфицированных вирусом гепатита В.
У человека возможны три пути передачи инфекции: пероральный (заглатывание ооцист или цист), трансплацентарный, а также возможно инфицирование при переливании крови и пересадке органов.
Пероральное инфицирование происходит при употреблении недостаточно термически обработанного мяса (мясного фарша), содержащего цисты. Баранина и свинина, также как и мясо других животных, часто содержат цисты токсоплазм (от 10 до 25%). Заражение может наступить и при проглатывании ооцист (контакт с загрязненными кошачьими испражнениями, землей, песком и др.). Около 1% домашних кошек с испражнениями выделяют ооцисты, однако - только на протяжении 2-3 недель за время жизни, так как после первичного инфицирования у животных развивается иммунитет, предохраняющий их от повторного заражения.
Трансплацентарное заражение плода может происходить при инфицировании матери во время беременности. При заражении матери в I триместре беременности врожденный токсоплазмоз наблюдается в 15-20% и протекает тяжело. При инфицировании в III триместре инфицированными оказываются 65% новорожденных, но у некоторых инфекция может протекать без выраженных клинических проявлений. Если женщина инфицирована до беременности (за 6 мес и более), внутриутробного поражения плода не наступает, а если заражение произошло незадолго до наступления беременности, риск инфицирования плода очень мал.
Инфицированность доноров токсоплазмами такая же, как клинически здоровых лиц, однако достоверных случаев передачи токсоплазмоза реципиентам не наблюдалось. Такая возможность становится реальной при переливании крови лицам с резко ослабленным иммунитетом (больные СПИДом, лейкемией и др.), а также при пересадке органов. В этих случаях доноры не должны быть инфицированными.
Кошки и другие дефинитивные хозяева заражаются возбудителями токсоплазмоза, поедая мышевидных грызунов, органы и ткани промежуточных хозяев, пораженных и содержащих эндозоиты и цисты (при хронической инвазии). В кишечнике кошки из мяса и других субпродуктов освобождаются вегетативные формы паразита - эндозоиты и цисты, а из последних еще и цистозоиты. Затем как эндозоиты, так и цистозоиты активно внедряются в эпителиальные клетки слизистой оболочки кишечника, где сначала размножаются путем шизогонии, образуя множество мерозоитов. В дальнейшем мерозоиты внедряются снова в эпителиальные клетки кишечника и размножаются половым путем (гаметогония), в результате чего формируются микро- и макрогаметы. Последние сливаются и в итоге полового размножения образуются ооцисты - зиготоцисты.
В процессе развития ооцист эпителиальные клетки разрушаются, и ооцисты попадают в просвет тонкой и подвздошной кишок, а затем с фекалиями выделяются во внешнюю среду.
Ооцисты во внешней среде спорулируются, и затем у них внутри формируются по 2 спороцисты, в каждой из которых образуются по 4 спорозоита (становятся инвазионными).
Промежуточные хозяева заражаются, заглатывая ооцисты вместе с кормом и водой. Далее в их органах и тканях происходит сложный биологический цикл развития спорозоитов путем эндогении (внутреннего почкования) с образованием вегетативных форм - эндозоитов, а также цист с цистозоитами. Если же дефинитивные хозяева, в частности кошки, заглатывают спорулированные ооцисты, то сначала в их тканях и органах развивается вегетативная форма паразита, а затем в эпителиальных клетках кишечника процесс завершается обычным путем (шизогония и гаметогония) с образованием ооцист (зиготоцист).
По механизмам инфицирования принято выделять врожденный и приобретенный токсоплазмоз. Наиболее приемлемой для практической медицины является классификация А.П.Казанцева (1985), в которой выделяются латентный (первичный и вторичный), первично- и вторично-хронический (клинически выраженный и стертый), а также острый токсоплазмоз. При всех хронических формах выделяют периоды обострения и ремиссии, а при всех вторичных фиксируют наличие или отсутствие резидуальных явлений ранее перенесенной манифестной формы заболевания. Использование классификаций, построенных по "органному" принципу не обосновано, так как при токсоплазмозе не бывает изолированных поражений одного органа, проявления заболевания всегда свидетельствуют о поражении многих органов и систем.
5. Симптомы и течение
Заболевание протекает остро и хронически. При остром течении инвазии у кошек отмечают расстройство пищеварительного канала, повышение температуры, наблюдаются истечения из носа и глаз. У больных самок могут быть аборты и рождаются уроды. Гибель животного наступает в течение 1-2 недель.
Хроническое течение токсоплазмоза кошек характеризуется теми же признаками, что и острое, однако они менее выражены.
У собак острое течение инвазии регистрируется в молодом возрасте. Больные животные быстро слабеют, часто ложатся, дыхание поверхностное, учащенное. Температура тела повышенная, из глаз и носовых отверстий появляются слизисто-гнойные истечения. Нарушается функция пищеварительного канала, т.е. отмечают поносы, запоры и нередко рвоту. Иногда на коже головы и лап возникают дерматиты и эк земы. Описаны случаи поражения нервной системы, проявляющиеся судорогами отдельных мышц, парезами и параличами.
Хроническое течение токсоплазмоза наблюдается у собак старших возрастов. При этом клинические признаки выражены слабо. У беременных сук возможны аборты, мертворождение или рождение нежизнеспособных щенков в результате внутриутробного заражения токсоплазмами.
У собак отмечают водянку грудной и брюшной полостей, воспаление почек, поджелудочной железы, слизистой оболочки кишечника и влагалища. В головном и спинном мозге, печени, селезенке и лимфатических узлах обнаруживают некротические очаги.
Течение у людей
Инкубационный период при внутрилабораторных заражениях высоковирулентными штаммами длится около 2 нед.
Первичное инфицирование T.gondii приводит в 95-99% случаев к выработке специфических антител и формированию нестерильного иммунитета без каких-либо клинических проявлений заболевания. Такое состояние называется первично-латентным токсоплазмозом и, как правило, выявляется лишь при серологическом обследовании.
В зависимости от выраженности снижения иммунитета возможно также развитие первично-хронического (1-5% инфицированных) или (при более значительных изменения в иммунной системе, до 0,01% инфицированных) острого токсоплазмоза.
Первично-латентный токсоплазмоз может трансформироваться в последние две клинические формы под влиянием факторов, способных вызвать иммуносупрессию (перенесенные грипп, ОРЗ, другие заболевания, длительное лечение цитостатиками, глюкокортикоидами, лучевая терапия, ВИЧ-инфекция, хронический психоэмоциональный стресс).

Токсоплазмоз и беременность - обзор литературных данных
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке "Файлы работы" в формате PDF
Toxoplasma gondii – возбудитель токсоплазмоза, состоящий из одной клетки и относящийся к типу Protozoa. Был открыт Николлем и Мансо, французскими учеными, в 1908 году у грызунов гонди, откуда и возникло видовое название паразита. Токсоплазма под световым микроскопом имеет форму арки (toxon по-гречески арка, plasma – форма). Это и определило родовое название возбудителя [5].
Распространенность
В 2017 г. было проведено ретроспективное исследование на базе ПМГМУ им. Сеченова, которое показало, что из 390 беременных женщин, пришедших на свой первый дородовой визит в государственные женские консультации Москвы, серопозитивность к T. gondii у них составляет 27,9%. Этот показатель невысок и соответствует низкому уровню распространенности (10-30%). Схожие показатели регистрируются в Северной Америке, Юго-Восточной Азии и Северной Европе.
Средняя степень распространенности (30-50%) встречается в странах Центральной и Южной Европы, а высокая – в странах Юной Америки и тропических странах Африки [7].
Клинические проявления
Токсоплазмоз по способу инфицирования может быть двух видов: приобретенным (острый и хронический) и врожденным.
Приобретенный токсоплазмоз остается бессимптомным. Но бывают случаи, когда инфекция проявляется в виде лихорадки, ангины, слабости. В редких случаях может быть наличие пятнисто-папулёзная сыпь и гепатоспленомегалия [3].
При врожденным токсоплазмозе в большинстве случаев происходит поражение глаз, а именно снижение остроты зрения, воспаление сетчатки и сосудистой оболочки глаза [6].
Исследователи пришли к выводу, что попадание Toxoplasma gondii в организм беременной женщины и переход данного паразита к плоду приводит к развитию токсоплазмоза у новорожденных или к прерыванию самой беременности. Подавляющие число случаев инфицирования беременных женщин протекает бессимптомно. Недавние исследования показали, что около 52% матерей, которые родили инфицированных детей, не имели каких-либо признаков заболевания в период беременности.
Более тяжелые клинические проявления токсоплазмоза у инфицированных детей прослеживаются при раннем инфицировании матерей. Диагноз конгенитального токсоплазмоза уже может быть установлен при первом УЗИ или при рождении зараженного ребенка [4].
При заболевании токсоплазмозом в I и II триместрах беременности риск самопроизвольного аборта и преждевременных родов достигает от 10 до 15%. Срок заражения беременной женщины влияет на риск врожденного токсоплазмоза и его тяжесть: чем раньше произошло инфицирование, тем меньше риск заболевания и тем больше выраженность проявлений.
При заражении токсоплазмами в первом триместре беременности риск врожденного токсоплазмоза составляет 10-25%, но при этом в 65% случаев тяжесть протекания заболевания высока, т.е. вероятность смерти плода и преждевременных родов велика. На данном этапе беременности могут быть такие симптомы инфекции, как задержка внутриутробного развития плода, микроцефалия, внутричерепные кальцификаты, гидроцефалия, хориоретинит, гепатоспленомегалия, желтуха и тромбоцитопения.
При инфицировании матери в III триместре риск врожденного токсоплазмоза составляет 75-90%, при этом у 90% новорожденных заболевание протекает бессимптомно. Однако, позже у новорожденного будет происходить задержка психического развития и эпилептические припадки [8].
Статистика показывает, что врожденный токсоплазмоз проявляется у 1-10 новорожденных детей из 10 000, при этом 3-10% из них имеют тяжелую врожденную патологию [4].
Лабораторная диагностика
Для подтверждения наличия токсоплазмоза у беременных женщин используют серологические тесты. Они могут выявить степень опасности для плода при инфицировании матери. Для серологической диагностики применяются тест-системы, выявляющие IgG, IgM, IgA и IgG – авидность.
Данное тестирование позволяет установить отсутствие инфицирования на ранних сроках беременности (при отрицательных результатах на IgG и IgM-антитела) или наличие инфекции задолго до беременности (при отрицательных результатах на IgM-антитела и положительных на IgG-антитела).
Также ультразвуковое обследовании плода может выявить изменение у плода, а именно: гидроцефалию, церебральный и печеночный кальцификат, спленомегалию и асцит. В данной ситуации происходит либо прерывание беременности, либо лечение плода внутриутробно с помощью спирамицина - макролидного антибиотика природного происхождения [4].
Методы лечения
Из-за того, что вероятность заражения токсоплазмозом в I триместре беременности невысока, но есть возможность тяжелого поражения плода, инфицированным женщинам показано прерывание беременности. В редких случаях для пролонгирования беременности на ранних сроках проводится терапия спирамицином.
Начиная со II триместра, при остром токсоплазмозе инфицированным женщинам назначается пираметамин в сочетании с сульфаниламидами и спирамицином. Терапия обычно проводится до конца беременности. В III триместре за 2 недели до родов необходимо перестать принимать сульфаниламиды для избежания конкурентозависимой гипербилирубинемии.
Если выявить токсоплазмоз на ранних сроках беременности и своевременно начать медикаментозное лечение, то риск развития врожденного токсоплазмоза, частота осложнений и неблагоприятных исходов беременности и родов снижается [8].
Профилактика
В результате многочисленных исследований принято считать, что беременные женщины для избежания инфекции должны соблюдать следующие правила:
1) При работе на огороде нужно надевать перчатки, чтобы земля не попала на кожу, т.к. на ней могут иметься микротрещинки, а в самой земле – токсоплазмы. Также следует тщательно мыть фрукты и овощи.
2) Разделывание сырого мяса необходимо проводить в перчатках. После этого нужно тщательно помыть руки. Помимо этого, мясо должно быть хорошо термически обработанным. От бифштексов с кровью во время беременности лучше отказаться.
3) Следует уменьшить контакт с представителями Кошачьих [9].
Список литературы
1. Саидов М.С., Саидова Б.М. Токсоплазмоз: роль в патологии беременности и плода. // ИПЦ ДГМА. Махачкала . 2011, c. 120
2. Robert-Gangneux F., Dande R.-M. Epidemiology of and diagnostic strategies for toxoplasmosis. Clin Microbiol Rev 2012; 25: p. 264-296
3. Хрянин А.А., Решетников О.В., Кувшинова И.Н. Токсоплазмоз: эпидемиология, диагностика и лечение // Антибиотика и химиотерапия. Махачкала. 2015, 60; c. 5-6, c. 16-21
4. Никитина Е.В., Гомон Е.С., Иванова М.А. Токсоплазмоз и беременность // Охрана мат дет. 2014; 2: c. 75-79
5. Акиншина Г.Т., Засухин Д.Н. Возбудитель токсоплазмоза // Проблема токсоплазмоза. 1980, с.5-23.
6. Андреев В.П. Токсоплазмоз: этиология, эпитдемиология, принципы диагностики и профилактики // Жур. ГрГМУ, №3, 2007, с. 112-116
7. Науменко Н.С., Белова А.В., Асцатурова О.Р., Никонов А.П. Распространённость токсоплазменной инфекции среди беременных женщин в г. Москве // Архив акушерства и гинекологии им. В.Ф. Снегирева. 2017, 4 (2), c. 103-104
8. Антошкина К.В. Токсоплазмоз и беременность // Электронный сборник научных трудов "Здоровье и образование в XXI Веке" №9, 2010г. (Т.12), c. 422-423
9. Бодня Е.И. Токсоплазмоз и беременность // Актуальная инфектология. 2014. №1 (2), с. 107-116.

Токсоплазмоз – протозойная инфекция, характеризующаяся поражением нервной, лимфоидной системы, печени, селезенки, скелетных мышц, миокарда, глаз.
Заболевание имеет достаточно широкую распространенность среди людей и животных.
В большинстве случаев наблюдается бессимптомное паразитоносительство или же заболевание протекает хронически без характерных симптомов.
По некоторым данным, среди населения встречается от 10 до 30% клинически здоровых носителей токсоплазм. В некоторых же случаях может наступить обострение хронического токсоплазмоза с воспалительными процессами и поражением нервной ткани, глаз, сердечной мышцы, сосудистой системы.
Опасно заражение токсоплазмозом женщин во время беременности. Из организма матери через плаценту токсоплазмы могут проникнуть в организм плода и вызвать его гибель. В других случаях могут рождаться мертвые или нежизнеспособные дети с различными уродствами. Иногда у детей наблюдается острый врожденный токсоплазмоз, характеризующийся высокой температурой, отеком, сыпью. Результатом врожденного токсоплазмоза может быть отставание в умственном развитии вплоть до идиотии.
I. Токсоплазма-возбудитель токсоплазмоза
Тип: Простейшие (Protozoa)
Класс: Споровики (Sporozoa)
Отряд: Кокцидий (Coccidia)
Представитель: Toxoplazma gondii
Токсоплазмы имеют сложный цикл развития, который происходит в организме окончательного и промежуточного хозяина.
По своей форме токсоплазмы напоминают дольку апельсина или полумесяц. Они изогнуты, один конец их заострен, другой более округлый, с размерами 4-7х2-5 мкм. В центре находится крупное рыхлое ядро.
На заостренном конце токсоплазмы при исследовании под электронным микроскопом обнаруживается коноид – образование, похожее на присоску. Коноид служит для фиксации паразита на поверхности клетки при проникновении в нее. Далее вращательным движением паразит внедряется в клетку хозяина. Для эндозоида характерно бесполое размножение путем деления. В результате многократных делений в цитоплазме клетки хозяина накапливается большое число токсоплазм, растягивающих наружную мембрану клетки. Формируется скопление токсоплазм под клеточной мембраной, называемое псевдоцистой. После разрушения пораженной клетки токсоплазмы внедряются в новую. При хроническом токсоплазмоме помимо псевдоцист формируются и настоящие цисты. Цисты в клетках хозяев могут сохранять жизнеспособность на протяжении нескольких лет.
Для поддержания вида токсоплазме необходимо осуществлять половое размножение. Оно происходит в организме окончательного хозяина – хищников семейства кошачьих. При этом в эпителии тонкой кишки из одних эндозоидов образуются макрогаметы, а из других – микрогаметы. После копуляции гамет возникает зигота, покрывающаяся плотной оболочкой. Такая форма называется ооцистой. Ооцисты выделяются во внешнюю среду с испражнениями кошки. Они очень стойки к неблагоприятным условиям и в почве могут сохраняться годами.
II. Пути заражения
Человек может заражаться токсоплазмозом от животных при снятии шкуры, разделке туши, алиментарным или воздушно-капельным путем.
Наиболее распространенный способ инфицирования – уход за больным животным и уборка его испражнений. Домашние животные способны переносить токсоплазмоз на шерсти. Заразиться токсоплазмозом так же можно при употреблении в пищу инфицированных продуктов, мяса. После попадания в кишечник цисты, происходит распространение паразита с током крови по всему организму.
Стоит отметить, что заразиться токсоплазмозом при контакте с человеком невозможно. Передача токсоплазмоза от человека к человеку осуществляется только трансплацентарно, при заражении плода от больной матери.
III.Профилактика токсоплазмоза
Для профилактики токсоплазмоза большое значение имеет оздоровление природных очагов, лечение домашних животных, ограничение контакта с кошками, соблюдение правил личной гигиены, термическая обработка пищевых продуктов, особенно мяса. Следует избегать загрязнения почвы испражнениями кошек в районе расположения детских игровых площадок, песочниц. Домашних кошек не рекомендуется кормить сырым мясом. Следует обследовать их на токсоплазмоз и, в случае обнаружения заболевания, лечить.
Для предупреждения врожденного токсоплазмоза необходимо всех беременных женщин, впервые обратившихся в женскую консультацию, обследовать с помощью внутрикожной пробы с токсоплазмином. Беременные с положительными иммунологическими реакциями, т.е. иммунные, в дальнейшем наблюдении и тем более в этиотропном лечении не нуждаются. Беременные с отрицательными иммунологическими реакциями (неиммунные) относятся к группе риска, так как могут заразиться токсоплазмозом в ходе настоящей беременности. Они подлежат повторному иммунологическому обследованию во втором и третьем триместрах беременности. Сохранение отрицательных иммунологических проб свидетельствует об отсутствии заражения.
Заключение
Токсоплазмоз – заболевание, вызываемое микроскопическим паразитом, называемым Toxoplasma gondii. Существует две группы риска по заражению токсоплазмозом: беременные женщины и лица с иммунодефицитами. По результатам статистического исследования (США), каждый год приблизительно 3000 детей рождаются инфицированными токсоплазмозом.
Токсоплазмоз является одним из самых распространенных паразитарных заболеваний у человека. В Южной Америке, в странах Африки болезнь поразила более 90 процентов жителей. В США и Западной Европе количество инфицированных варьируется в пределах от 25 до 50 процентов.
По статистике в России токсоплазмозом заражен каждый третий человек. Несмотря на тот факт, что болезнь поражает большое количество жителей, часто она никак не проявляет себя. Более того, многие люди даже не догадываются о том, что являются носителями токсоплазмоза: симптомы заболевания списываются на уже существующие болячки, и обращение к врачу происходит в редких случаях. При тяжелых формах инфекция поражает нервную систему, глаза, селезенку, мышцы сердца и даже печень.
Список источников информации:
Грачева, Л.И. Проблема токсоплазмоза / Л.И. Грачева // 1999
2. Биология: учебник в 2-х т. / под ред. В.Н. Ярыгин. – Москва: ГЭОТАР-Медиа, 2013.
3. Пехов А.П. Биология: медицинская биология, генетика и паразитология: учебник/ А.П. Пехов. – М.: ГЭОТАР-Медиа, 2010. – 656 с.

ТОКСОПЛАЗМОЗ. ПРИЧИНЫ, СИМПТОМЫ, ДИАГНОСТИКА И ЛЕЧЕНИЕ
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке "Файлы работы" в формате PDF
Введение. Токсоплазмоз – врожденное или приобретенное паразитарное заболевание с длительным, нередко хроническим течением, характеризующееся весьма частым поражением ЦНС, глаз, печени, селезенки и других органов и систем. Заболевание широко распространено как среди людей, так и среди теплокровных животных, включая птиц. На территории нашей страны, по неполным данным, инфицировано около 30% населения. Однако среди инфицированных манифестные формы болезни встречаются редко – не более 1% всего населения. Большинство случаев первичного поражения токсоплазмозом приходится на детский возраст.
Заболевание, вызываемое облигатным внутриклеточным паразитом Toxoplasma gondii, характеризующееся преимущественно латентным течением. При наличии иммунного дисбаланса (иммунодефицита) может протекать с поражениями ЦНС, органов ретикулоэндотелиальной системы, поперечно-полосатой мускулатуры различной степени выраженности, вплоть до летальных исходов.
Биология и жизненный цикл. Токсоплазма относится к классу споровиков (на переднем конце таких паразитов расположен комплекс, обеспечивающий их проникновение внутрь клеток хозяина).
Имеют очень сложный жизненный цикл, в нем выделяется половой и бесполый процессы (с формированием и слиянием половых клеток – гамет), в организме окончательного хозяина из семейства кошачьих (домашние и дикие кошачьи).
Токсоплазма существует в виде 3 форм: тахизоит – быстро размножающая внутриклеточная форма, брадизоит – медленно размножающаяся внутриклеточная форма и ооциста. В результате полового размножения формируется спора – ооциста. В ооцисте путем деления формируется несколько спорозоитов, служащих для заражения других хозяев.
Человек заражается 3 путями:
при попадании в организм ооцист, с пищей или водой;
трансплацентарно происходит заражение плода, если мать заражается токсоплазмозом во время беременности;
при употреблении недостаточно термически обработанного или сырого мяса животных или птиц, зараженных токсоплазмозом и содержащих брадизоиды.
Способы инфицирования токсоплазмой. Алиментарный путь. Заражение наступает при употреблении в пищу инфицированных продуктов животного происхождения (например, мясо, молоко, яйца), не прошедших должным образом термическую обработку. Согласно результатам проведенных исследований, особенно много токсоплазм может находиться в мясе свиньи и барана. Вертикальный путь. Данный путь передачи еще называют трансплацентарным, так как передача токсоплазм происходит через плаценту от матери к плоду. Трансплацентарный путь передачи токсоплазмоза является наиболее опасным, так как во время беременности внедрение инфекции может спровоцировать у будущего ребенка серьезные патологические изменения (например, умственная отсталость, эпилепсия, внутричерепное давление, слепота). Инфицирование ребенка на ранней стадии беременности (первый триместр) нередко приводит к гибели плода. Фекально-оральный путь. Результаты проведенных исследований доказали, что инфицированные токсоплазмами кошки за две недели способны выделять в окружающую среду порядка двух миллиардов ооцист, которые считаются заразными в течение двух лет. Передача токсоплазм осуществляется при заглатывании пыли вместе с паразитами в тех местах, где испражнялась инфицированная кошка (например, песочница, огород, сад). Также инфекцию можно занести через рот с помощью загрязненных рук после контакта с больной кошкой, на шерсти которой обычно сохраняются частички ее испражнений.
Симптомы. Различают врождённый и приобретённый токсоплазмоз.
Врожденный токсоплазмоз. Особую опасность представляет вероятность внутриутробного заражения плода. Токсоплазма способна проникать через плаценту и вызывать болезнь у еще не родившегося ребенка. Но это возможно только в том случае, когда мать заражается токсоплазмозом во время беременности. В случае если она заразилась еще до беременности, будущему ребенку ничего не угрожает.
При врожденном токсоплазмозе поражение органов очень значительно. Так, возможны врожденные уродства глазного яблока, вплоть до развития слепоты, недоразвитие головного и спинного мозга. Тяжесть поражения плода тесно связана со сроками беременности - чем моложе плод, тем тяжелее болезнь.
В результате врождённого токсоплазмоза плод либо погибает в результате возникновения уродств, несовместимых с жизнью, либо рождается с симптомами острого врождённого токсоплазмоза - интоксикацией, лихорадкой, желтушностью, поражениями печени, селезёнки, лимфатических узлов и центральной нервной системы (энцефаломиелит).
Но токсоплазмоз может поражать плод только один раз, все последующие беременности будут надежно защищены образовавшимися у матери антителами.
Приобретённый токсоплазмоз нередко протекает в латентной (скрытой) форме; острая форма может напоминать тиф или энцефалит, нередки поражения глаз. Длится острая стадия примерно 7 дней. Острый токсоплазмоз начинается с высокой температуры, головной боли, судорог, рвоты. Увеличивается печень и селезенка, могут присоединиться воспаление легких и параличи.
Наиболее частой является хроническая форма заболевания, с длительным повышением температуры до 37,2-37,8 градусов, головными болями, увеличением печени, селезёнки, лимфатических узлов; мышечными и суставными болями. Возможно и носительство инфекции.
Хроническая форма и носительство нередко переходят в острую форму на фоне стресса, беременности, снижения иммунитета различной природы. На выраженность проявлений токсоплазмоза существенно влияет общее состояние здоровья, иммунный статус. У лиц с иммунодефицитом (включая СПИД) заболевание протекает крайне тяжело, часто со смертельным исходом.
Диагностика. Дифференциальная диагностика. Токсоплазмоз следует дифференцировать с инфекционным мононуклеозом, доброкачественным лимфоретикулезом, туберкулезом, бруцеллезом, листериозом, микоплазмозом, хламидиозом, цитомегалией, герпесом и рядом других бактериальных, вирусных и паразитарных инфекций. Следует исключить онкологические и системные заболевания (например: лимфогранулематоз, ревматизм и т.д.).
Лабораторная диагностика. Для лабораторной диагностики токсоплазмоза чаще всего применяют серологические методы: реакцию связывания комплемента (РСК), реакцию непрямой иммунофлюоресценции (РНИФ), иммуноферментный анализ (ИФА). Диагноз подтверждается достоверно нарастающей динамикой показателей этих тестов, их высоким уровнем либо наличием антител класса IgM.
Формирование диагноза. При формировании развернутого диагноза токсоплазмоза следует указывать:
форму токсоплазмоза (приобретенный, врожденный);
характер течения процесса (острый, подострый, хронический, инаппарантный);
органную или системную патологию;
Лечение. Выбор тактики лечения зависит от формы и характера течения заболевания, выраженности клинической симптоматики, тяжести течения, наличия осложнений и преобладающих органно-системных поражений.
Абсолютными показаниями к назначению лечения являются острый и подострый токсоплазмоз. Лечение хронического токсоплазмоза проводится в зависимости от выраженности клинической симптоматики, характера преобладающих поражений. Требует лечения и инаппарантный токсоплазмоз, выявленный у беременных женщин.
Возможно применение комбинированных препаратов; Потесептила (триметоприм + сульфадимезин), Бисептола (триметоприм + сульфаметоксазол), которые назначаются по 1 таблетке 2 раза в день в течение 10 дней (цикл), в количестве 2–3 циклов (курс). При непереносимости указанных препаратов при пероральном приеме возможно назначение внутривенно или капельно Бисептола: по 10 мл в день, в течение 5 дней (курс). В перерывах между циклами (курсами) этиотропной терапии назначается фолиевая кислота, в среднем до 0,01 г в сутки.
В случае выявления иммунодефицитного состояния совместно с этиотропной терапией назначаются иммунотропные средства: Ликопид, Циклоферон, Витамедин-М, а также натуральные гормоны тимуса телят и их синтетические аналоги: Тактивин, Тимамин, Тимоген, Декарис.
В комплексной терапии используют и препараты системной энзимотерапии (СЭТ), в частности Вобэнзим и Флогэнзим. Для сохранения микробиоценоза кишечника рекомендовано назначение про- и пребиотиков.
Лечение и дальнейшее диспансерное наблюдение за больными должно проводиться у специалистов в зависимости от характера преобладающей патологии— врачей-инфекционистов, врачей-невропатологов, врачей-окулистов, акушеров-гинекологов и др. Госпитализация осуществляется в стационар соответствующего профиля (инфекционный, неврологический, офтальмологический, акушерско-гинекологический, детский и т.д.). Это обусловлено особенностями органной патологии, спецификой обследования и назначением дополнительных средств лечения.
Профилактика. Профилактика токсоплазмоза включает: употребление в пищу только хорошо термически обработанных мясных продуктов; исключение привычки дегустации сырого мясного фарша или сырого мяса; употребление в пищу чисто вымытых овощей, зелени и фруктов (с земли); тщательное мытье рук после обработки сырого мяса, сырых мясных продуктов, после работы в саду, огороде, у детей – после игры на детской площадке, особенно в песочнице; борьбу с беспризорными кошками; лечение больных токсоплазмозом домашних кошек, предупреждение заражения последних. Специфическая профилактика токсоплазмоза не разработана.
Заключение: На сегодняшний день это заболевание не достаточно изучено, и требует большого внимания. Практически в каждом доме имеются кошки и собаки, первые же в свою очередь являются абсолютным источником заражения.
Источники:
Засухин Д.Н, Калякин В.Е, Акиншина Г.Т. Современные представления о цикле развития токсоплазм. Паразитология , 1971, №4, 5, с. 302 - 309; в кн.: Токсоплазмоз животных под ред. И.Г. Галузо. Алма-Ата, 1965 – C. 25- 30
Андреева Е.A. Врожденный токсоплазмоз / Е.А. Андреева // Эпидемиология и инфекционные болезни. – 2006. – № 1. – С. 49-52.
А. П. Казанцев /. Токсоплазмоз – Ленинград: Медицина: Ленингр. отд-ние, 1985. – 168 с.
Агринский Н.И. и А.Ф. Кухто. Токсоплазмоз - В кн.: Малоизученные заразные болезни животных. (Под. ред. Ф. М. Орлова. М, 1959.
Что такое токсоплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, паразитолога со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
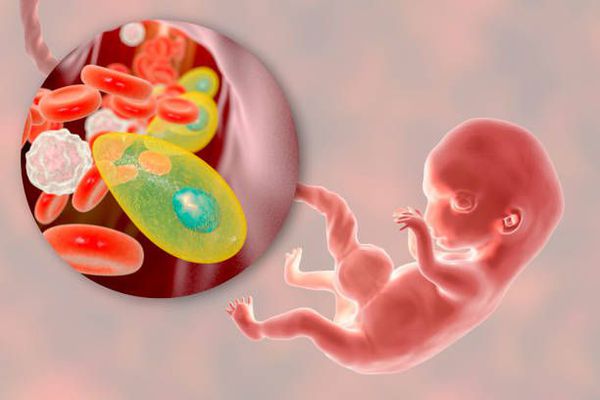
Токсоплазмоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое простейшими внутриклеточными паразитами — токсоплазмами, которые попадая в организм человека могут при условиях иммунодефицита поражать нервную ткань, среды глаза, сердечно-сосудистую и ретикулоэндотелиальную системы, вызывая поражение организма той или иной степени тяжести. Болезнь относится к группе TORCH-комплекса, т. е. вызывает врождённую патологию.
Этиология
Таксономия:
Вид — Toxoplasma gondii
Токсоплазмы обитают в мире в трёх формах:
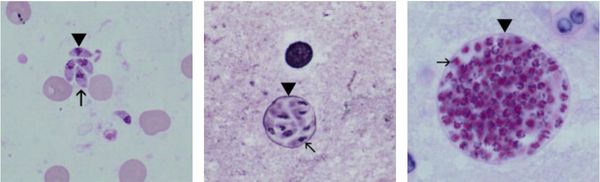
Трофозоиты достигают 4-7 мкм в длину и 2-4 мкм в ширину. Их тело по форме напоминает полумесяц с заострённым передним и закруглённым задним концами, состоит из пелликулы (покровной ткани) и различных органелл. Такие паразиты обитают во всех клетках млекопитающих кроме эритроцитов, размножаются путём деления. Могут создавать движение, активно проникая в клетки хозяина через клеточную мембрану или посредством фагоцитоза (захвата и переваривания клетки). Обнаруживаются в тканях в острой стадии инфекции. Их скопление внутри одной клетки называют псевдоцистой. Трофозоиты неустойчивы вне клетки и во внешней среде, быстро погибают при высушивании, прогревании и применении дезинфицирующих средств. Хорошо окрашиваются по Романовскому. Чувствительны к различным химиопрепаратам (сульфаниламидам, некоторым макролидам и другим).
Цисты размерами до 100 мкм отличаются плотной оболочкой, через которую не могут проникнуть антитела или лекарственные препараты. Внутри оболочки сосредоточено 3000-5000 паразитов, со временем они увеличиваются. Цисты формируются в организме хозяина (в основном в скелетных мышцах, миокарде и ЦНС) и живут там десятки лет. Чрезвычайно устойчивы к воздействиям внешних факторов. При адекватной иммунной системе могут пожизненно находиться в состоянии функционального покоя и не приносить никакого вреда организму человека.
Ооцисты играют основную роль в передаче инфекции. Они представляют собой овальные образования 10-12 мкм в диаметре. Их развитие и формирование длится 3-24 дня и проходит в слизистой оболочке тонкой кишки кошек. Затем в течение 7-20 дней паразиты выделяются с испражнениями, после этого срока новые фекалии кошки уже не заразны. За сутки с испражнениях животного выделяется до 10 миллионов ооцист. Спустя 2-3 дня при температуре 24 °C происходит споруляция ооцист — образование спор. При благоприятных условиях микроорганизмы сохраняются во внешней среде до года и дольше.
Существует множество штаммов токсоплазм, одни из которых отличаются высокой вирулентностью, а другие относительно маловирулентны. [1] [2] [7] [9]
Эпидемиология
Учитывая большое количество латентных форм, заболевание не поддаётся общему исчислению — им может быть заражено не менее 1,5 миллиардов человек. Только ежегодно регистрируется около 200 тысяч случаев внутриутробного инфицирования.
Распространение возбудителя повсеместное — токсоплазма обнаружена на всех материках. После заражения паразиты способны пожизненно сохранятся в организме большинства животных и птиц. Количество случаев приобретённого токсоплазмоза в разных странах колеблется: от 85 % во Франции и Мадагаскаре до 15 % в США и Англии.
От человека к человеку заболевание не предаётся (кроме случаев каннибализма). Нельзя заразиться посредством укуса насекомых и при половом контакте.
Инфицирование токсоплазмой вызывает устойчивый пожизненный иммунитет к повторному заражению, однако известны случаи рецидива первичной инфекции при заражении другим высоковирулентным штаммом (у беременных, заразившихся при употреблении сырого мяса с другого континента). [1] [3] [5] [8] [9]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы токсоплазмоза
Инкубационный период при манифестных формах (явных проявлениях болезни) длится от двух недель до двух месяцев.
Специфичных симптомов, характерных именно для токсоплазмоза, не существует.
В большинстве случаев приобретённого токсоплазмоза заболевание протекает бессимптомно или со стёртой клиникой, напоминающей нетяжёлое ОРЗ: кратковременная лихорадка, слабость, недомогание, повышение температуры до 38,0 °C, увеличение периферических лимфоузлов, небольшое увеличение печени и селезёнки.
Доказано, что токсоплазма может оказывать влияние на психику человека. Это выражается в учащении рискованных действий, снижении концентрации внимания, повышенной нервозности, у лиц с тяжёлым острым или длительным хроническим активным течением повышен риск развития шизофрении.
Иногда заболевание проявляется изолированной глазной формой — длительно текущие увеиты, иридоциклиты и хориоретиниты. Как правило, эти нарушения являются поздними проявлениями нераспознанного ранее врождённого процесса.
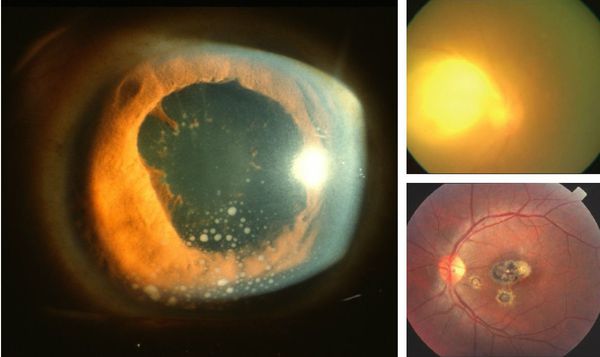
У людей с выраженным иммунодефицитом (ВИЧ, пересадка органов с последующей цитостатической терапией) возможно развитие генерализованного процесса с поражением нескольких органов (головного мозга, сердца, печени, почек, лёгких), нередко очень тяжёлого течения, проявляющегося в виде синдрома полиорганной недостаточности.
Токсоплазмоз у беременных может протекать в различных клинических вариантах и представляет опасность не столько для самой беременной (исключая тяжело протекающие патологии у беременных со СПИДом), сколько для плода.
При первичном заражении беременной токсоплазмозом имеет значение срок гестации:
Патогенез токсоплазмоза
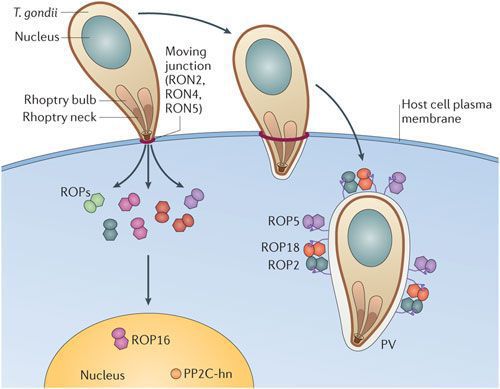
По мере развития и размножения токсоплазм поражённые клетки разрушаются, происходит заражение новых здоровых клеток, и при попадании возбудителя в кровоток паразиты разносятся по всему организму. Образуются некрозы с формированием фиброзной ткани и кальцификацией (отложение солей кальция в организме).
Под воздействием иммунитета безоболочечные трофозоиты превращаются в брадизоиты (оболочечные скопления токсоплазм), т.е. в тканевые цисты, которые сохраняются десятками лет в неактивном состоянии и при значительном снижении иммунитета способны к обратной трансформации с развитием обострения.
При первичной инфекции у беременных возбудитель проникает в ткани плода и вызывает воспалительный процесс, причём в разные периоды развития наблюдается различный характер воспаления: у эмбриона происходит лишь альтерация (дистрофия и некроз ткани без фиброза), в раннем фетальном периоде дополняется повышенным образованием соединительной ткани (фиброзом), а в позднем фетальном периоде присоединяется сосудистый компонент. Отсюда вытекают различные по характеру и тяжести поражения плода, которые зависят от сроков инфицирования матери. [1] [2]
Классификация и стадии развития токсоплазмоза
По течению процесса токсоплазмоз бывает:
По клиническим признакам выделяют пять форм заболевания:
По степени тяжести заболевание бывает:
По наличию осложнений выделяют:
В Международной классификации болезней 10 пересмотра выделены шесть типов заболевания:
Осложнения токсоплазмоза
При врождённой форме может возникнуть гидроцефалия, микроцефалия, задержка психомоторного развития и слепота. Эти осложнения сопровождаются увеличением или уменьшением размеров черепа, различными неврологическими расстройствами — косоглазием, судорогами, трудностью с сидением и держанием головы, рвотой и другими.
При глазной форме заболевания развивается слепота, снижение остроты зрения и воспалительные явления всех сред глаза. Причём возможно как рождение с грубыми дефектами зрения, так и появление воспалительных явлений и нарушения зрения спустя много лет после рождения.
Токсоплазмоз у иммунокомпрометированных людей осложняется шизофренией, токсоплазменный энцефалитом и полиорганной недостаточностью — тяжёлой патологией различных органов при выраженном иммунодефиците. При этом свойственна картина тяжёлого энцефалита. Прогноз, как правило, неблагоприятный. [1] [5] [8] [9]
Диагностика токсоплазмоза
Лабораторная диагностика:
Дифференциальная диагностика
Токсоплазмоз — это инфекция с необычайно разнообразными проявлениями, поэтому ввиду неспецифичности проявлений основное место в дифференциальной диагностике отводиться лабораторному обследованию, а именно специфическим серологическим тестам.
Необходимо исключить следующие заболевания:
-
(ВЭБ-инфекцию) — боли в горле, преимущественное увеличение затылочных и заднешейных лимфоузлов, характерные изменения гемограммы (появление большого количества атипичных мононуклеаров и отсутствие столь выраженных изменений при врождённом течении), положительные IgM и ПЦР крови; — лимфоцитарный характер гемограммы, частое поражение слюнных желёз, положительные IgM, ПЦР крови;
Лечение токсоплазмоза
Большинство случаев приобретённого токсоплазмоза протекают в лёгкой или бессимптомной форме, они не регистрируются и, по-видимому, не нуждаются в каком-либо лечении.
Необходимость проведения специфической этиотропной терапии возникает лишь у некоторых групп пациентов:
Проведение лечения может осуществляться как в стационаре, так и амбулаторно в зависимости от выраженности процесса, реакции пациента на вводимые препараты, необходимости тех или иных вариантов патогенетического и симптоматического обеспечения. [1] [4] [7]
Прогноз. Профилактика
При приобретённом токсоплазмозе у иммунокомпетентных лиц прогноз благоприятный, у иммунокомпрометированных лиц (СПИД) прогноз серьёзен, нередки летальные исходы.
При врождённом токсоплазмозе исход заболевания зависит от сроков инфицирования плода:
Основным методом профилактики приобретённого и врождённого токсоплазмоза является соблюдение санитарно-гигиенических правил, особенно беременными, не имеющими антител класса G к токсоплазмам:
Для беременных особенно важен скрининг антител к токсоплазме, позволяющий выявить активно протекающее заболевание или риск его возникновения, а также вовремя провести медикаментозную профилактику острого токсоплазмоза беременной и снизить риск врождённой инфекции на 60 %. При отсутствии антител класса G в первом триместре необходимо отслеживать антитела IgM и IgG не только в тертьем, но и во втором триместре беременности.
В очаге токсоплазмоза противоэпидемические мероприятия не проводятся, вакцина на разработана. [2] [3]
Читайте также:

