Рентген черепа при токсоплазмозе
Обновлено: 23.04.2024
Нейротоксоплазмоз, или церебральный токсоплазмоз – оппортунистическая инфекция, вызываемая паразитом Toxoplasma gondii, которая в основном поражает пациентов с ВИЧ/СПИД и которая является наиболее распространенной причиной абсцесса головного мозга у них [6]. Проявления врожденного церебрального токсоплазмоза, как разновидности врожденного токсоплазмоза в данной статье не рассматриваются.
Эпидемиология
Toxoplasma gondii распространена повсеместно, а антитела к этому микроорганизму выявляются в среднем у 30% людей (варьирует в различных популяциях от 6 до 90%) [5]. В большинстве случаев инфекция протекает бессимптомно, однако, у пациентов с иммунодефицитом (особенно с ВИЧ/СПИД) вызывает клинику. Церебральный токсоплазмоз выявляется у 10-34% пациентов с ВИЧ/СПИД при вскрытии [5]. Инфекция, вероятнее всего, возникает при падении числа CD4+ ниже 200 клеток/мл [3,6].
Клиника
Острый энцефалит у пациентов с иммунодефицитом - чрезвычайно редкое явление, и симптомы часто расплывчаты. Развитие новых неврологических симптомов у данной группы пациентов должны навести подозрения на церебральный токсоплазмоз.
Патология
Toxoplasma gondii – внутриклеточный паразит, инфицирующий птиц и млекопитающих. Его окончательными хозяевами являются кошки и другие представители кошачьих. Экскреция ооцитов с фекалиями и последующее их попадание в человеческий организм может привести к заражению человека, что в основном вызывает бессимптомную инфекцию. У пациентов с иммунодефицитом токсоплазмоз является наиболее частой причиной церебрального абсцесса.
Паренхиматозные токсоплазменные очаги имеют три четкие зоны:
- центральная аваскулярная зона коагуляционного некроза;
- промежуточная васкулярная зона с большим числом микроорганизмов;
- наружная зона с инкапсулированными формами: очаг поражения не имеет капсулы.
Диагностика
Токсоплазмоз обычно манифестирует в виде многоочагового поражения, с предрасположенностью в поражении базальных ядер, таламуса и границ серого и белого вещества [4].
Компьютерная томография
Обычно церебральный токсоплазмоз проявляется как множественные гиподенсные области, преобладающие в базальных ганглиях и кортикомедуллярном переходе, но могут встречаться и в задней черепной ямке. Их размер варьирует от 1 до 3 сантиметров, а также они могут быть ассоциированы с масс-эффектом.
Приобретенный токсоплазмоз на МРТ
а) Терминология:
• Оппортунистическая инфекция:
о Вызывается паразитом Toxoplasma gondii
о Наиболее частая оппортунистическая инфекция ЦНС у пациентов со СПИД
б) Визуализация приобретенного токсоплазмоза:
• КТ:
о Гиподенсные поражения с нечеткими контурами + отек
о Базальные ганглии, граница между корой и белым веществом, таламус, мозжечок
о Контрастирование ободкового, узлового характера, по типу мишени
• МРТ:
о Гипоинтенсивный на Т2-ВИ сигнал
о Постконтрастные Т1-ВИ: очень характерен симптом мишени
• ОФЭКТ с таллием-201 и ПЭТ с 18F-ФДГ: гипометаболизм в участках токсоплазмозного поражения
(а) Патологоанатомический макропрепарат, аксиальный срез через боковые желудочки: у пациента с ВИЧ/СПИД в правом чечевицеобразном ядре определяется токсоплазмозный абсцесс. Поражение характеризуется некрозом и плохим отграничением от окружающих структур.
(б) МРТ, постконтрастное Т1-ВИ, аксиальный срез: определяются множественные поражения с кольцевым характером контрастирования, расположенные в таламусах и левой затылочной доле ЕВ. Обратите внимание на крупное поражение классической мишеневидной структуры. Данные поражения на Т2-ВИ имели гипоинтенсивный сигнал. (а) МРТ, FLAIR, аксиальный срез: у пациента с ВИЧ в структуре базальных ганглиев слева определяется крупное гипоинтенсивное поражение с протяженным перифокальным отеком. Меньшее по размерам поражение визуализируется в левой затылочной области. Поражение в структуре базальных ганглиев слева на постконтрастных Т1-ВИ характеризовалось ободковым и мишеневидным характером контрастирования. Наиболее значимыми нозологическими формами в дифференциально-диагностическом ряду являются токсоплазмоз и лимфома.
(б) Перфузионная МРТ, карта CBV, аксиальный срез: наблюдается снижение rCBV. что указывает на инфекционное поражение (токсоплазмоз), а не на лимфому.
в) Дифференциальная диагностика:
• Лимфома:
о Одиночное объемное образование у пациента с ВИЧ/СПИД?
- Лимфома > токсоплазмоз
• Другие оппортунистические инфекции:
о Криптококкоз, ПМЛ (накопление контраста обычно не наблюдается)
г) Патология:
• 20-70% населения США серопозитивны по Т. gondii:
о Заболевание обычно обусловлено реактивацией латентной инфекции
д) Клиническая картина приобретенного токсоплазмоза:
• Лихорадка, недомогание, головная боль
е) Диагностическая памятка приобретенного токсоплазмоза:
• Множественные мишеневидные на постконтрастных Т1-ВИ, темные на Т2-ВИ поражения?:
о Предполагайте токсоплазмозный энцефалит (ТЭ)
• Участки поражений при токсоплазмозном энцефалите (ТЭ) обычно разрешаются в течение 2-4 недель
Диагностика TORCH-инфекции головного мозга по КТ, МРТ, УЗИ
а) Терминология:
1. Синонимы:
• TORCH(S), (S)TORCH, врожденные инфекции, внутриутробные инфекции
2. Определение:
• Врожденные инфекции, вызванные трансплацентарной передачей патогенов:
о Токсоплазмоз: Toxoplasma gondii
о Краснуха: вирус краснухи
о Цитомегаловирусная инфекция (ЦМВИ): наиболее распространенная TORCH-инфекция
о Герпес: вирус простого герпеса 2 (ВПГ-2)
о Прочее: вирус иммунодефицита человека (ВИЧ), лимфоцитарный хореоменингит (ЛХМ), сифилис
б) Визуализация:
1. Общие характеристики TORCH-инфекции головного мозга:
• Лучший диагностический критерий:
о Токсоплазмоз, ЦМВИ, ВИЧ и краснуха являются причиной кальцификации паренхимы (Са++)
о ЦМВИ является причиной возникновения перивентрикулярных кист, расщелин, шизэнцефали и дефектов миграции
о У новорожденных поражение мозговой ткани при ВПГ-инфекции имеет диффузный и мультифокальный характер, у взрослых поражаются лобная и височная доли
о Краснуха и ВПГ могут вызвать долевую деструкцию/энцефало-маляцию
о Сифилис вызывает базилярный менингит
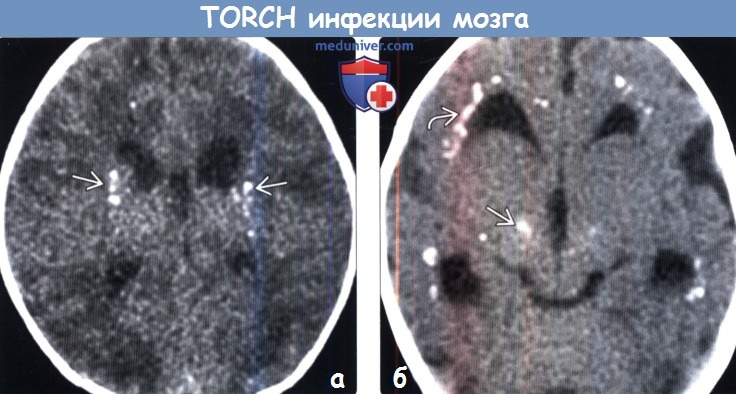
(а) Бесконтрастная КТ, аксиальный срез: у младенца с микроцефалией и вирусным лимфоцитарным хореоменингитом определяются рассеянные кальцификаты базальных ганглиев. Клинические и визуализационные признаки данного заболевания могут имитировать врожденную цитомегаловирусную инфекцию.
(б) Бесконтрастная КТ, аксиальный срез: у пациента с псевдо-TORCH инфекцией определяется перивентрикулярная кальцификация и отложение кальция в базальных ганглиях. Псевдо-TORCH состояния являются аутосомно-рецессивными нарушениями, проявляющихся минерализацией и прогрессирующей демиелинизацией.
2. КТ признаки TORCH-инфекции головного мозга:
• Бесконтрастная КТ:
о Цитомегаловирусная инфекция:
- 50% пациентов имеют паренхиматозные и/или перивентрикулярные Са++
- Очаговое понижение плотности белого вещества (БВ) ± кисты
- Миграционный дефекты, кортикальные расщелины, шизэнцефалия
- Расширение желудочков, потеря объема вещества головного мозга, гипоплазия мозжечка
о Токсоплазмоз:
- Паренхиматозные и перивентрикулярные кальцификаты обычно имеют менее распространенный и рассеянный характер, чем при ЦМВИ
о Вирус простого герпеса:
- Протяженные области пониженной плотности ± гиперденс-ные очаги кровоизлияний
о ВИЧ:
- Сочетание потери объема головного мозга, субкортикальных кальцификатов и кальцификатов в структуре базальных ганглиев
• КТ с контрастированием:
о Поражения с менингеальными воспалительными компонентами (сифилис, ВПГ) могут характеризоваться накоплением контраста
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Нейросонография для неонатального скрининга
о МРТ головного мозга для комплексной оценки аномалий
• Советы по протоколу исследования:
о Т2* GRE и/или бесконтрастная КТ для обнаружения перивентрикулярных Са++ или кровоизлияния
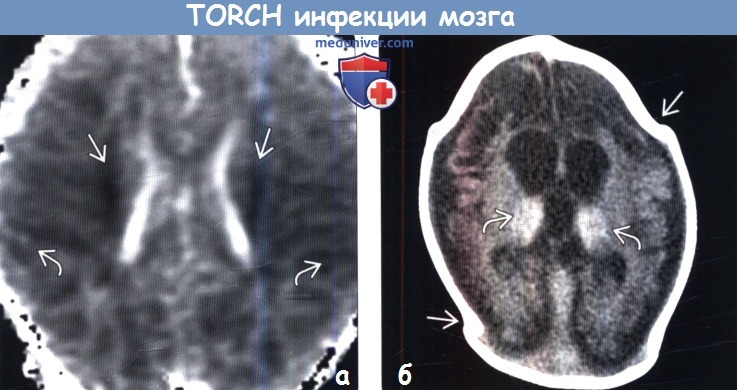
(а) Перивентрикулярные гиперэхогенные очаги соответствуют кальцификатам, выявляемым при бесконтрастной КТ у данного пациента с врожденной ЦМВИ. С помощью УЗИ также можно обнаружить кисты, расщелины и шизэнцефалию — признаки, связанные с врожденной ЦМВИ.
(б) МРТ, FLAIR, аксиальный срез: при врожденной ЦМВИ определяется перивентрикулярные герминолитиче-ские кисты и обширное повышение интенсивности белого вещества, вследствие глиоза. (а) MPT, Т2-ВИ, FSE, аксиальный срез: у ребенка с врожденной ЦМВИ определяется расширение сильвиевых цистерн, обусловленное перисильвиевой полимикрогирией. Сливные зоны повышения сигнала от перивентрикулярного белого вещества отражают глиоз и демиелинизацию.
(б) Бесконтрастная КТ, аксиальный срез: у пациента с токсоплазмозом определяются множественные рассеянные церебральные кальцификаты. Обратите внимание на расширение желудочков и потерю объема полушарий головного мозга. Инфекционное поражение вызвано простейшим Toxoplasma gondii.
в) Дифференциальная диагностика TORCH-инфекции головного мозга:
1. Туберозный склероз:
• Характерны субэпендимальные кальцификаты
• Периферические туберсы имитируют аномалии миграции
• Повреждения БВ могут имитировать глиоз при TORCH-инфекции
2. Врожденный лимфоцитарный хореоменингит:
• Вызывает некротизирующий эпендимит → обструкция водопровода; макроцефалия (в 43% случаев), микроцефалия (в 13% случаев)
• При бесконтрастной КТ может имитировать признаки ЦМВИ
3. Псевдо-TORCH синдромы:
• Синдромы Берейтсера-Реардона, Айкарди-Гутьерес (плеоцитоз в спинномозговой жидкости [СМЖ], ↑ α-интерферона в СМЖ):
о Прогрессирующая демиелинизация большого мозга и мозжечка
о Кальцификация базальных ганглиев, ± перивентрикулярные кальцификаты
г) Патология:
1. Общие характеристики TORCH-инфекции головного мозга:
• Этиология:
о Цитомегаловирус:
- Повсеместно распространенный ДНК вирус семейства Herpesviridae
- Наиболее частая причина внутриутробной инфекции
- У матери имеется первичное или повторное инфицирование во время беременности
о Герпетический энцефалит:
- ВПГ-2
- Активная генитальная инфекция, передающаяся во время родов; трансплацентарная передача встречается реже
о Краснуха:
- Семейство вирусов Togaviridae; очень редкая инфекция в США
- Высокий риск выкидыша и врожденных дефектов плода при заражении матери в первом триместре
о Токсоплазмоз:
- Кошки являются окончательными хозяевами для протозойных паразитов
- 50% случаев заражения инфекцией токсоплазмоза в США происходят при употреблении зараженного мяса
- Активная инфекция во время беременности → врожденная инфекция в 20-50% случаев
о ВИЧ:
- Передается через трансцервикальный путь
- 30% беременностей у ВИЧ(+) женщин приводит к передаче инфекции, если не были приняты превентивные меры
о Сифилис:
- Вызывается спирохетозной бактерией Treponema pallidum
2. Макроскопические и хирургические особенности:
• Микроцефалия, шизэнцефалия, полимикрогирия при ЦМВИ
• Воспаление/деструкция при токсоплазмозе, краснухе, ВПГ
3. Микроскопия:
• При токсоплазмозе возможно обнаружение инкапсулированных паразитов
• Ишемический некроз при краснухе
• Микроглиальные узелки и цитомегалия при ЦМВИ
(а) MPT, ИКД, аксиальный срез: у новорожденного с острой инфекцией, судорогами и герпетическим сепсисом (ВПГ 2 типа) определяется распространенное снижение диффузии (гипоинтен-сивный сигнал) в перивентрику-лярном и субкортикальном белом веществе, а также коре головного мозга.
(б) Бесконтрастная КТ, аксиальный срез: у младенца с врожденной краснухой и катарактой определяется атрофия полушарий головного мозга. Отмечается наложение костей черепа друг на друга, обусловленное потерей объема головного мозга. Обратите внимание на центральную кальцификацию базальных ганглиев.
д) Клиническая картина:
1. Проявления TORCH-инфекции головного мозга:
• Наиболее частые признаки/симптомы:
о ЦМВИ может проявляться при рождении (в 10% случаев) в виде микроцефалии, гепатоспленомегалии, петехиальной сыпи:
- В 55% случаев системных заболеваний имеет место повреждение центральной нервной системы (ЦНС)
о При рождении врожденный токсоплазмоз обычно имеет скрытый характер, проявляется в возрасте 2-3 месяцев:
- Лейкокория (хориоретинит)
о При заражении ребенка во время родов ВПГ-инфекция обычно проявляется на 3-15 день в виде судорог, вялости:
- При заражении ребенка внутриутробно (в 5% случаев) ВПГ обычно проявляется после рождения в виде гидроанэнцефалии и замедления роста
о ВИЧ обычно диагностируется на 6-12 месяцах жизни, когда проявляется задержка развития
о Краснуха проявляется в виде петехиальной сыпи, низкого веса при рождении и лейкокории (катаракты)
о Сифилис → задержка в развитии и повышенная возбудимость у новорожденных, боли в костях у младенцев
3. Течение и прогноз:
• Сроки инфекции во время беременности при токсоплазмозе, ЦМВИ коррелируют с тяжестью заболевания:
о Заражение на ранних сроках беременности характеризуется неблагоприятным прогнозом
• До 95% новорожденных с неврологическими симптомами ЦМВИ имеют большую тяжесть последствий со стороны неврологического развития
4. Лечение TORCH-инфекции головного мозга:
• Ганцикловир может быть полезен у ЦМВ-инфицированных младенцев
• При краснухе лечение отсутствует
• Антиретровирусная терапия во втором и третьем триместрах, а также во время родов может предотвратить передачу ВИЧ
• Пириметамин и сульфадиазин используются для неонатальнго лечения токсоплазмоза → более благоприятный исход по сравнению с нелечеными младенцами
• Лечение ацикловиром при ВПГ
• Лечение пенициллином при всех формах сифилиса
е) Диагностическая памятка:
1. Обратите внимание:
• Предполагайте TORCH-инфекции у новорожденных и младенцев с микроцефалией, аномалиями развития глаз и внутриутробной задержкой роста
2. Советы по интерпретации изображений:
• Следует предполагать врожденный ЦМВ-энцефалит при выявлении методами визуализации:
о Микроцефалии, полимикрогирии, перивентрикулярных кальцификатов и кист, кортикальных расщелин, поражения БВ и гипоплазии мозжечка
Центральный НИИ эпидемиологии Роспотребнадзора, Москва
ГКУЗ ИКБ №2, Москва
Локализация очагов при токсоплазмозе головного мозга у больных ВИЧ-инфекцией
Журнал: Терапевтический архив. 2014;86(11): 24‑28
Ермак Т.Н., Перегудова А.Б. Локализация очагов при токсоплазмозе головного мозга у больных ВИЧ-инфекцией. Терапевтический архив. 2014;86(11):24‑28.
Ermak TN, Peregudova AB. Location of foci in cerebral toxoplasmosis in HIV-infected patients. Terapevticheskii Arkhiv. 2014;86(11):24‑28. (In Russ.).
Центральный НИИ эпидемиологии Роспотребнадзора, Москва
Центральный НИИ эпидемиологии Роспотребнадзора, Москва
ГКУЗ ИКБ №2, Москва
Токсоплазмоз головного мозга (ТГМ; церебральный токсоплазмоз) - основная причина поражения центральной нервной системы (ЦНС) у больных инфекцией, вызванной вирусом иммунодефицита человека (ВИЧ). ТГМ отличается высоким уровнем летальных исходов, что обычно связано с трудностями клинической диагностики. В последние годы растет число поздно выявленных больных ВИЧ-инфекцией, которые, не зная о своем заражении ВИЧ, доживают до развития тяжелых вторичных/оппортунистических поражений. Такие больные попадают в различные стационары, где они могут находиться достаточно долго без адекватного лечения, и только после установления ВИЧ-статуса их переводят в специализированные отделения. Как правило, предположить то или иное вторичное заболевание, не зная особенностей его течения при ВИЧ-инфекции, бывает трудно. Это относится к большинству вторичных поражений, в частности, к ТГМ, который является основной причиной поражения ЦНС у больных на поздних стадиях ВИЧ-инфекции. В настоящее время достаточно четко установлены критерии лабораторного подтверждения этого диагноза у больных ВИЧ-инфекцией, которые включают обнаружение высоких титров IgG к Toxoplasma gondii в сыворотке крови, ДНК токсоплазмы в цереброспинальной жидкости (ЦСЖ). Большое значение для диагностики этого процесса имеет также обнаружение очагов поражения в ЦНС при проведении магнитно-резонансной томографии (МРТ).
Материалы и методы
Результаты и обсуждение
Клиницистам важно знать, что такой важный признак поражения ЦНС, как головная боль, имелся только у 55% больных, подъем температуры тела до высоких цифр (выше 38 °С) также регистрировали только 50% пациентов. У 93% больных отмечены низкие параметры иммунитета - число лимфоцитов CD4 у 66,2% менее 50 в 1 мкл, еще у 26,8% больных - от 50 до 200 в 1 мкл. В то же время у 14 (7%) больных число лимфоцитов CD4 превышало 200 в 1 мкл, а у 1 из них составило 720 в 1 мкл. Причина развития ТГМ у больного ВИЧ-инфекцией с нормальным количеством лимфоцитов CD4, возможно, связана с функциональной недостаточностью Т-лимфоцитов-хелперов. Известны случаи развития ТГМ и у лиц без ВИЧ-инфекции, с нормальными показателями иммунитета [3]. Следует отметить, что у 9,2% больных ТГМ протекал в виде генерализованного процесса, сочетаясь с поражением других органов (чаще сердца, печени, глаз, легких), а у 54% больных имелись и другие вторичные инфекции (ЦМВ-инфекция, кандидоз пищевода, пневмоцистная пневмония, туберкулез легких и генерализованный, бактериальная пневмония и пр.).
При проведении МРТ головного мозга у 113 (98,3%) больных при госпитализации выявлены патологические изменения. Чаще всего на томограммах выявляли полиморфные очаги повышенного МР-сигнала в режимах Т2-взвешанного и FLAR и пониженного в режиме Т1 с поражением преимущественно белого или на границе белого и серого вещества головного мозга. Вокруг очагов часто регистрировали образование перифокального отека. При использовании внутривенного контрастирования препаратами гадолиния эти очаги накапливали контрастное вещество по периферии по типу мишеней. Следует отметить, что формирование очагового поражения ЦНС является самым характерным признаком токсоплазмозного поражения, хотя у некоторых больных выявляют не очаговый, а диффузный энцефалит; считается, что у таких пациентов болезнь быстро прогрессирует до летального исхода [4]. Мы наблюдали диффузное поражение вещества головного мозга у 3 (2,7%) больных; действительно, один из них умер на ранних сроках госпитализации, но два других после успешного лечения выписаны. У 86 (76,1%) больных выявлены множественные очаги (3 и более) поражения.
Приводим клинический пример.
У 24 (21,2%) больных выявлены единичные (1-2) очаги повышенного сигнала (рис. 3). Рисунок 3. МРТ головного мозга больного ВИЧ-инфекцией и ТГМ. Очаг в левой височно-теменной области с выраженным перифокальным отеком и сдавлением левого желудочка.
У 2 (1,7%) пациентов на МРТ головного мозга при первом исследовании патологических изменений не выявлено. Впоследствии один из них умер, и ТГМ установлен при аутопсии, а у второго пациента при повторном исследовании на фоне этиотропного лечения обнаружены кисты в веществе головного мозга (выявлены специфические IgG в сыворотке крови и ЦМЖ, а также ДНК к токсоплазме в ЦМЖ).
Очаги поражения наиболее часто располагались в обоих полушариях - у 71,7% больных. Одностороннее поражение имелось у 28,3% больных. Контуры очагов были четкими (40,7%) или нечеткими (59,3%). Отек вокруг очагов наблюдался у 69% больных.
Наиболее часто очаги локализовались в лобных и теменных долях (70,8 и 61,1% соответственно). В таблице представлена локализация очагов на картине МРТ при госпитализации пациентов. У 44,2% больных кроме белого вещества были поражены и подкорковые ядра. Мозолистое тело страдало редко, очаги выявлены в нем лишь у 8 (7,1%) больных. Перивентрикулярно очаги располагались почти у ¼ больных.
Единичные очаги чаще располагались в лобных (у 6 больных), теменных (у 5), затылочных (у 6) долях и таламусе (у 5).
При попытке обнаружения связи между количеством очагов на МРТ и давностью процесса статистически значимой зависимости этих переменных друг от друга мы не получили.
При остром начале болезни очаги поражения располагались в одном из полушарий в 45% случаев, тогда как при постепенном начале - только в 24,7%. Таким образом, поражение обоих полушарий чаще наблюдалось при постепенном начале (75,3%), а при остром - в 55%. Кроме того, при остром начале болезни в 30% случаев определяли единичный очаг поражения, тогда как при постепенном начале единичные очаги встречались у 19% больных. Но эти различия также оказались статистически незначимыми.
Одинаково часто при остром и постепенном начале поражаются лобная, теменная, затылочная доли, мост, мозолистое тело и ножки мозга.
Несколько реже при остром начале болезни были поражены таламус (25 и 34,4%), височные доли (30 и 41,9%) и мозжечок (15 и 23,7%). При остром начале болезни значительно реже поражались ядра (30%) и перивентрикулярные зоны (10%) в отличие от таковых при постепенном начале - 47,3 и 28% соответственно. Однако отек вокруг очагов чаще имелся при остром начале заболевания (80%), чем при постепенном (66,7%). Это обусловило более тяжелое течение болезни и большую частоту летальных исходов - 47,7% при остром начале болезни в отличие от 30,1% при постепенном.
На фоне лечения (через 4-6 нед) МРТ головного мозга проведена 74 больным. У 64 (86,5%) больных наблюдали значительную положительную динамику: уменьшение количества и размеров очагов, зоны отека вокруг них, а у 29 больных очаги воспаления преобразовывались в кисты как благоприятный исход некротического энцефалита. Полное рассасывание очагов произошло только у 7% пациентов. У 4% больных улучшения при проведении контрольного исследования не выявлено. У 1 из них в течение 1-го месяца после выписки развился ранний рецидив, и пациент умер. У 2 других больных клинически отмечена положительная динамика в виде уменьшения неврологической симптоматики. У 2 пациентов на контрольной МРТ отмечена отрицательная динамика. Одному из них проведено нейрохирургическое вмешательство в связи с подозрением на опухоль мозга, и впоследствии пациент умер в отсутствие этиотропного лечения; второй пациент также умер, несмотря на лечение.
Картина МРТ у ряда больных, которые были обследованы еще через несколько месяцев после выписки, отражала глиозные и рубцово-атрофические изменения в веществе головного мозга, что свидетельствует о положительной динамике на фоне лечения.
Заключение
Читайте также:

