Репарация легочной ткани при туберкулезе
Обновлено: 19.04.2024
Хирургическое лечение туберкулеза. Показания к операции при туберкулезе
Туберкулез легких является общим инфекционным заболеванием и подробно описывается в специальном курсе. В этом разделе мы касаемся только одного, но весьма важного раздела фтизиатрии — хирургического лечения этого заболевания.
Лечение туберкулеза проводят комплексно. Основой его является химиотерапия туберкулостатическими препаратами на фоне общеукрепляющей терапии. Свежие формы туберкулеза легких относительно хорошо поддаются консервативному лечению. Полный клинический эффект удается получить у 75—80% больных. Значительно хуже результаты лечения фиброзно-кавернозного туберкулеза, при котором эффективность консервативных методой резко падает. У этой категории больных решающее значение часто приобретают хирургические вмешательства.
Успехи грудной хирургии, анестезиологии, реаниматологии и химиотерапии значительно расширили возможность применения и диапазон хирургических вмешательств при туберкулезе легких. Возросла эффективность операций, снизился операционный риск. Многочисленные oперативные вмешательства, применяемые при легочном туберкулезе, можно классифицировать следующим образом: 1) резекции легкого; 2) коллапсотерапевтические операции; а) торакопластика, б) экстра плевральный пневмолиз; 3) операции на каверне: а) дренирование каверны, б) кавернотомия; 4) удаление казеозных лимфатических узлов; 5) операции на бронхах: а) перевязка бронха, прошивание и рассечение бронха, б) резекция и пластика бронха.
Из перечисленных операции некоторые производятся часто (резекция легкого, торакопластика), другие — гораздо реже. Ряд операций, которые широко применялись при туберкулезе легких 10—20 лет назад, вышли из употребления и теперь имеют только историческое значение (пережигание и пересечение плевральных сращений у больных с искусственным пневмотораксом, перевязка легочных артерий и вен, операции на диафрагмальном нерве).
При всех хирургических вмешательствах по поводу туберкулеза легхих в дооперационном и послеоперационном периодах проводят комплексное лечение в виде гигиено-диетического режима и применения туберкулостатических препаратов. В случаях соответствующих показании применяют также стимулирующую, десенсибилизирующую и гормональную терапию. Если в предоперационном периоде диагностируют туберкулезное поражение бронхов, проводят эндобронхиальное лечение (лечебные бронхоскопии, интратрахеальные вливания лекарственных препаратов, ингаляции).
Резекция пораженных участков легкого является основной, наиболее распространенной операцией при туберкулезе легких. Показания к резекции бывают абсолютными и относительными. При абсолютных показаниях другие методы лечения туберкулеза легких представляются неэффективными и только резекция легкого позволяет рассчитывать на успех. При относительных показаниях возможно и консервативное лечение. В клинической практике наиболее часто приходится оперировать больных с туберкуломами легких, кавернозным и фиброзно-кавернозным туберкулезом.
Туберкулома — это, как правило, округлый, покрытый фиброзной капсулой фокус казеозного некроза диаметром не менее 1,5—2 см. Фиброзная капсула туберкуломы практически непроницаема для циркулирующих и крови туберкулостатичсских препаратов. В тубсркуломе среди казеозных масс могут быть остатки элементов легочной паренхимы, эластических волокон, стенок сосудов или бронхов. Иногда в туберкуломах наблюдаются известковые включения. У многих больных с туберкуломамн легких имеются различные признаки активности туберкулезного процесса и отмечается его прогрессировать. Более часто прогрессировать наблюдается в тех случаях, когда в туберкуломе имеется pacпад, а также при наличии в одной доле легкого нескольких туберкулом.
Операция по поводу туберкуломы показана во всех случаях, когда течение туберкулезного процесса осложняется периодическими обострениями, которые проявляются субфебрнльной температурой и симптомами интоксикации, при бацилловыделении, увеличении размеров туберкуломы или появлении в ней полости распада, множественных туберкуломах в одной доле легкого, туберкуломах диаметром более 2—3 см, специфическом поражении бронхов. Прямым показанием к операции является также трудность дифференциальной диагностики между туберкуломой и периферическим раком легкого. В некоторых случаях показанием к оперативному лечению может быть препятствие к работе по специальности (педагоги, врачи-педиатры, работники пищеблоков и др.).
Больным кавернозным туберкулезом резекция легкого показана, если консервативное лечение не приводит к ликвидации полости распада в легком, а также в случаях, когда имеется один или несколько следующих осложняющих факторов: бронхостеноз, сочетание каверны и туберкуломы, множественные каверны в одной доле, продолжающееся бацилловыделение.
При фиброзно-кавернозном туберкулезе в легочной ткани развиваются необратимые морфологические изменения. Излечение, как правило, может быть достигнуто только в результате хирургического вмешательства — резекции легкого, которая обеспечивает достаточно радикальное удаление необратимо измененных участков легочной ткани и бронхиального дерева. Резекция легкого абсолютно показана при поликавернозном поражении легкого или его доли, гигантских кавернах, ателектазах, фиброзно-склеротических изменениях, бронхоэктазах и бронхостенозе.
При решении вопроса о возможности резекции легкого по поводу туберкулеза важно оценить степень активности туберкулезного процесса (фазу), его распространенность, состояние бронхиального дерева, функциональные возможности аппарата внешнего дыхания, сердца, печени, почек. Степень активности туберкулезного процесса имеет решающее значение для определения целесообразного срока оперативного вмешательства. При операциях в фазе вспышки часто возникают обострения и рецидивы туберкулезного процесса в послеоперационном периоде, поэтому в процессе предоперационного лечения важно добиться максимальной стабилизации туберкулезного процесса.
Распространенность патологических изменений в легких и функциональные возможности аппарата внешнего дыхания имеют чрезвычайно большое значение при решении вопроса о возможности резекции и ее допустимом объеме. Резекцию легкого по поводу туберкулеза хорошо переносят дети и подростки, вполне удовлетворительно — взрослые и значительно хуже—люди пожилого возраста. Прн установлении противопоказаний к резекции возрастному фактору необходимо уделять должное внимание.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Цель исследования: оценить влияние полиморфизма rs6707530 гена FN1 и полиморфизма rs1150754 гена TNXB на динамику заживления деструкции легочной ткани у больных с впервые выявленным туберкулезом легких.
Материалы и методы. В исследование включено 82 пациента старше 18 лет с впервые выявленным туберкулезом легких в фазе распада. На 2, 4 и 6-м мес. исследования проводилась оценка рентгенологических данных. Пациенты были разделены на 2 группы в зависимости от эффективности интенсивной фазы химиотерапии.
Ключевые слова
Об авторах
Самсонов Кирилл Юрьевич, очный аспирант кафедры фтизиатрии, фтизиохирургии и инфекционных болезней
644099, Омская область, г. Омск, ул. Ленина, д. 12
Мордык Анна Владимировна, доктор медицинских наук, профессор, заведующая кафедрой фтизиатрии, фтизиохирургии и инфекционных болезней
644099, Омская область, г. Омск, ул. Ленина, д. 12
Ароян Анна Робертовна, заведующая отделением легочного туберкулеза № 1
644058, Омская область, г. Омск, ул. Целинная, д. 2
Тел.: 8 (3812) 42-22-15.
Батищева Татьяна Леонидовна, кандидат медицинских наук, заместитель главного врача по медицинской части
644058, Омская область, г. Омск, ул. Целинная, д. 2
Тел.: 8 (3812) 42-22-15.
Иванова Ольга Георгиевна, кандидат медицинских наук, доцент кафедры фтизиатрии, фтизиохирургии и инфекционных болезней
644099, Омская область, г. Омск, ул. Ленина, д. 12
Список литературы
1. Андрюков Б. Г., Сомова Л. М., Дробот Е. И., Матосова Е. В. Защитные стратегии нейтрофильных гранулоцитов от патогенных бактерий // Здоровье. Медицинская экология. Наука. – 2017. – № 1 (68). – С. 4-18.
2. Гурова Я. В., Мордык А. В., Гурова И. С. Молекулярно-генетические методы исследования у больных с разным течением туберкулеза // Туб. и болезни легких. – 2019. – Т. 97, № 6. – С. 52-53.
3. Короткина О. Л., Генералов И. И. Нейтрофильные внеклеточные ловушки: механизмы образования, функции // Иммунопатология, аллергология, инфектология. – 2012. – № 4. – С. 23-32.
4. Кофиади И. А., Ребриков Д. В. Методы детекции однонуклеотидных полиморфизмов: аллель-специфическая ПЦР и гибридизация с олигонуклеотидной пробой // Генетика. – 2006. – Т. 42, № 1. – С. 22-32.
5. Мордык А. В., Иванова О. Г., Нагибина Л. А., Ситникова С. В., Сагалбаева Г. Ж. Применение иммунорепаранта в комплексном лечении деструктивного инфильтративного туберкулеза // Туб. и болезни легких. ‒ 2015. – № 10. – С. 69-75.
6. Мордык А. В., Пузырева Л. В., Батищева Т. Л. Оценка факторов, влияющих на исход впервые выявленного инфильтративного туберкулеза легких // Терапевтический архив. – 2015. – Т 87, № 11. – С. 46-50.
7. Шейфер Ю. А. Способ прогнозирования закрытия полости распада у пациентов с деструктивными формами туберкулеза легких на фоне химиотерапии // Журнал Гродненского государственного медицинского университета. – 2016. – № 4 (56). – С. 100-105.
8. Ярмолинская М. И., Молотков А. С., Денисова В. М. Матриксные металлопротеиназы и ингибиторы: классификация, механизм действия // Журнал акушерства и женских болезней. – 2012. – № 61. – С. 113-125.
9. Andrade B. B. et al. Heme oxygenase-1 regulation of matrix metalloproteinase-1 expression underlies distinct disease profiles in tuberculosis // J. Immunology. – 2015. – Vol. 195, № 6. – P. 2763-2773. doi:10.4049/jimmunol.1500942.
10. Belton M. et al. Hypoxia and tissue destruction in pulmonary TB // Thorax. – 2016. – Vol. 71, № 12. – P. 1145-1153. doi:10.1136/thoraxjnl-2015-207402.
11. Brace P. T. et al. Mycobacterium tuberculosis subverts negative regulatory pathways in human macrophages to drive immunopathology // PLoS Pathogens. – 2017. – Vol. 13, № 6. ‒ Р. e1006367. doi:10.1371/journal.ppat.1006367.
12. Brilha S. et al. Early secretory antigenic target-6 drives matrix metalloproteinase-10 gene expression and secretion in tuberculosis // Am. J. Respir. Cell Molec. Biology. – 2017. – Vol. 56, № 2. – P. 223-232. doi:10.1165/rcmb.2016-0162OC.
13. Brinkmann V. et al. Automatic quantification of in vitro NET formation // Front. Immunol. – 2013. – Vol. 3. ‒ Р. 413. doi:10.3389/fimmu.2012.00413.
14. de Melo Mayla Gabryele Miranda et al. Imbalance of NET and alpha-1- antitrypsin in tuberculosis patients is related with hyper inflammation and severe lung tissue damage // Frontiers in Immunology. – 2019. – Vol. 9. 3147. doi:10.3389/fimmu.2018.03147.
15. Dorhoi A., Kaufmann S. H. Pathology and immune reactivity: understanding multidimensionality in pulmonary tuberculosis // Semin Immunopathol. ‒ 2016. ‒ Vol. 38, № 2. ‒ Р. 153-166. doi: 10.1007/s00281-015-0531-3.
17. Monin L., Khader S. A. Chemokines in tuberculosis: the good, the bad and the ugly // Seminars in Immunology. – 2014. – Vol. 26.6. – P. 552-558. doi:10.1016/j.smim.2014.09.004.
18. Moores R. C. et al. Epigenetic regulation of matrix metalloproteinase-1 and -3 expression in Mycobacterium tuberculosis infection // Frontiers in Immunology. – 2017. – Vol. 8. ‒ Р. 602. doi:10.3389/fimmu.2017.00602.
20. Ong C. W. M. et al. Neutrophil-derived MMP-8 drives AMPK-dependent matrix destruction in human pulmonary tuberculosis // PLoS Pathogens. – 2015. – Vol. 11, № 5. ‒ Р. e1004917. doi:10.1371/journal.ppat.1004917.
21. Ong C. W. M. et al. Tuberculosis, pulmonary cavitation, and matrix metalloproteinases // Am. J. Respir. Crit. Care Med. – 2014. – Vol. 190. – P. 9-18. doi:10.1164/rccm.201311-2106PP.
22. Оrto B. N., Stein R. T. Neutrophil extracellular traps in pulmonary diseases: too much of a good thing? // Frontiers in Immunology. – 2016. – Vol. 7. ‒ Р. 311. doi:10.3389/fimmu.2016.00311.
23. Shivani S. et al. Antimycobacterial drugs modulate immunopathogenic matrix metalloproteinases in a cellular model of pulmonary tuberculosis // Antimicrob. Agents Chemother. – 2014. – Vol. 58, № 8. – P. 4657-4665. doi:10.1128/AAC.02141-13.
25. Squeglia F. et al. Collagen degradation in tuberculosis pathogenesis: the biochemical consequences of hosting an undesired guest // Biochemical J. – 2019. – Vol. 475, № 19. – P. 3123-3140. doi: 10.1042/BCJ20180482.
Инфильтративный туберкулез легких – вторичная туберкулезная инфекция, характеризующаяся распространенным поражением легких с экссудативным типом воспалительной реакции и формированием очагов казеозного распада. В клинической картине преобладает интоксикационный синдром, гипертермия, продуктивный кашель, боли в боку, кровохарканье. В диагностике инфильтративного туберкулеза легких информативны данные физикального, рентгенологического, лабораторного обследования, результаты туберкулиновых проб. Лечение стационарное, с проведением специфической химиотерапии противотуберкулезными препаратами.
МКБ-10

Общие сведения
Инфильтративный туберкулез легких – клинико-морфологическая форма туберкулеза органов дыхания, протекающая с образованием экссудативно-пневмонических очагов в легких с казеозным распадом в центре. Среди всех форм туберкулеза легких инфильтративная форма встречается наиболее часто - в 60-70% случаев. В этой связи организованное выявление более ранних форм туберкулеза является приоритетной задачей пульмонологии и фтизиатрии. Инфильтративный туберкулез легких относится к числу социально-опасных заболеваний. Болеют в основном взрослые (чаще - лица молодого возраста), имеющие неблагоприятные бытовые условия и низкие гигиенические навыки, страдающие вредными привычками. В структуре смертности от туберкулезной инфекции инфильтративная форма занимает около 1%.
Причины
В основе возникновения инфильтративного туберкулеза легких лежит один из двух механизмов: эндогенная реактивация либо экзогенная суперинфекция. Реактивация характеризуется прогрессированием старых или свежих очагов туберкулеза, появлением вокруг них зоны инфильтрации и развитием экссудативной тканевой реакции. Экзогенная суперинфекция, как причина инфильтративного туберкулеза легких, связана с наличием участков гиперсенсибилизации в легких (т. е. зон, ранее контактировавших с туберкулезной инфекцией). При повторном массивном попадании микобактерий туберкулеза в этих очагах развивается гиперергическая реакция, сопровождающаяся инфильтративным воспалением. В обоих случаях обязательным условием заболеваемости выступает наличие специфического противотуберкулезного (вторичного) иммунитете на момент заражения.
Категорию повышенного риска по развитию инфильтративного туберкулеза легких составляют лица, перенесшие контакт с бацилловыделителем, нервно-психическую травму; страдающие алкоголизмом, никотиновой зависимостью, ВИЧ-инфекцией, наркоманией; ведущие асоциальный образ жизни; имеющие хронические заболевания (сахарный диабет, ХНЗЛ и др.) и профессиональные заболевания; подвергающиеся гиперинсоляции и т. д.
Первоначально в легочной ткани образуется инфильтрат диаметром около 3 см, границы которого имеют тенденцию к расширению вплоть до поражения нескольких сегментов или целой доли легкого. Инфильтрат представляет очаг полиморфной экссудации, состоящей из фибрина, мононуклеаров, макрофагов, полиморфноядерных лейкоцитов, альвеолярного эпителия. При слиянии и расширении инфильтратов возникает специфическая долевая пневмония или бронхопневмония.
Классификация
В современной фтизиатрии принято выделять пять клинико-рентгенологических вариантов инфильтративного туберкулеза легких:
- Облаковидный инфильтрат – рентгенологически определяется в виде слабоинтенсивной гомогенной тени, имеющей расплывчатые контуры. Имеет склонность к быстрому распаду и формированию свежих каверн.
- Круглый инфильтрат – на рентгенограммах имеет вид округлого гомогенного фокуса (иногда с участком распада в виде просветления) с четко очерченными границами; чаще локализуется в подключичной области.
- Дольковый (лобулярный) инфильтрат – при рентгеновском исследовании выявляется негомогенное затемнение неправильной формы, образованное слиянием нескольких очагов, часто с распадом в центре.
- Краевой инфильтрат (перисциссурит) – обширная облаковидная инфильтрация, снизу ограниченная междолевой бороздой. Имеет треугольную форму с углом, обращенным в сторону корня легкого, а основанием – кнаружи. Нередко возникает поражение междолевой плевры, иногда с развитием туберкулезного плеврита.
- Лобит – обширный инфильтрат в легком, занимающий целую долю. Рентгенологически характеризуется негомогенным фокусом с наличием в нем полостей распада.
По размеру различают малые (1-2 см), средние (2-4 см), крупные (4-6 см) и распространенные (более 6 см) инфильтраты. Отдельно выделяют казеозную пневмонию, характеризующуюся инфильтративной реакцией с преобладанием некротических процессов. Казеозно-пневмонические очаги поражают долю или все легкое. Казеозная пневмония чаще развивается на фоне сахарного диабета, беременности, легочных кровотечений, сопровождающихся аспирацией крови, обсемененной микобактериями.
Симптомы инфильтративного туберкулеза легких
Вариант клинического течения зависит от типа инфильтрата. Острое начало характерно для лобита, перисциссурита, некоторых случаев облаковидного инфильтрата. Бессимптомное и малосимптомное течение наблюдается при наличии круглого, лобулярного и облаковидного инфильтратов. В целом же острая манифестация отмечается 15-20% пациентов, постепенная - у 52-60%, бессимптомная – в 25% случаев.
Осложнения
В числе осложнений инфильтративного туберкулеза легких можно встретить казеозную пневмонию, ателектаз легкого, пневмоторакс, плеврит, легочное кровотечение, туберкулезный менингит, реактивный миокардит, сердечную недостаточность. Начало казеозной пневмонии всегда острое: лихорадка достигает 40-41°С, типичны перепады между дневной и вечерней температурой, резко выражена туберкулезная интоксикация. Больных беспокоит одышка, кашель с гнойной мокротой, боли в грудной клетке, прогрессирующее похудание.
Диагностика
Поскольку клинические признаки инфильтративного туберкулеза легких малоспецифичны или отсутствуют совсем, основное значение в диагностике имеют объективные, инструментальные и лабораторные данные. Аускультативная картина характеризуется наличием звучных хрипов; перкуссия обнаруживает притупление звука над областью инфильтрата. Особенно эти изменения выражены при лобите и наличии распада инфильтрата с формированием каверны. Воспалительные изменения крови (сдвиги в лейкоформуле, ускорение СОЭ) незначительны.
Туберкулиновая проба у больных чаще положительная. Рентгенография легких позволяет не только обнаружить инфильтративные изменения, но и оценить характер тени, проследить динамику лечения. Выявить МБТ можно как с помощью микроскопического исследования, так и методом бактериологического посева мокроты или смывных вод бронхов, полученных при проведении бронхоскопии. Подтвердить наличие тубинфекции в организме позволяют новые, высоко достоверные исследования крови: T-SPOT.TB и квантиферон-тест.

КТ органов грудной клетки. Инфильтрация верхней доли правого легкого у пациента с верифицированным туберкулезом
Дифференцировать инфильтративный туберкулез легких приходится с очаговым туберкулезом, ОРВИ, неспецифической пневмонией, раком легкого, актиномикозом, эхинококкозом и кистами легкого, лимфогранулематозом.
Лечение инфильтративного туберкулеза легких
Пациенты с инфильтративным туберкулезом легких немедленно госпитализируются в противотуберкулезное учреждение, где находятся под наблюдением фтизиатра. Больным назначается патогенетическая терапия специфическими химиопрепаратами (изониазид, пиразинамид, рифампицин, этамбутол). Лечение продолжается в течение нескольких месяцев; критерий прекращения терапии - полное рассасывание инфильтративных изменений по рентгенологическим данным; в дальнейшем в амбулаторных условиях проводятся противорецидивные курсы противотуберкулезной терапии.
Одновременно назначаются иммуномодуляторы, антиоксиданты, кортикостероиды. В условиях рационального лечения клиническая симптоматика исчезает в среднем через 3-4 недели; бактериовыделение прекращается в сроки от 1 до 4-х месяцев; уменьшение и рассасывание инфильтрации, закрытие полостей происходит к 3-4 месяцу. При инфильтративном туберкулезе легких в фазе распада может ставиться вопрос о хирургическом лечении – оперативной коллапсотерапии.
Прогноз
Вариантом прогноза инфильтративного туберкулеза может быть благоприятный исход - рассасывание инфильтрата с остаточными фиброзноочаговыми изменениями легких; реже – полное рассасывание инфильтративного очага. К неблагоприятным исходам причисляют формирование туберкуломы легкого, переход в казеозную пневмонию или фиброзно-кавернозный туберкулез, смерть от нарастающей туберкулезной интоксикации или других осложнений. В современных условиях, при проведении противотуберкулезной терапии, неблагополучные исходы встречаются редко.
Профилактика инфильтративного туберкулеза легких не отличается от мер предупреждения заболеваемости другими формами туберкулезной инфекции. Поскольку больные с инфильтративной формой являются бацилловыделителями, необходимо как можно более раннее их выявление, изоляция и лечение.
2. Клинические проявления и эффективность лечения инфильтративного туберкулеза легких: Автореферат диссертации/ Назарова Н.В. – 2005.
3. Диагностика и дифференциальная диагностика инфильтративного туберкулёза лёгких в условиях высокоспециализированных противотуберкулёзных учреждений: Диссертация/ Посаженникова С. Ю. – 2015.
4. Особенности клинических проявлений заболевания и эффективность лечения больных инфильтративным туберкулезом легких, вызванным лекарственно-устойчивыми микобактериями: Автореферат диссертации/ Барламов О.П. – 2007.
Туберкулез бронхов – это специфическое воспалительное поражение бронхиальной стенки, вызванное M. tuberculosis и обычно осложняющее течение туберкулеза внутригрудных лимфатических узлов (ВГЛУ) и легких. Для туберкулеза бронхов типичен некупируемый приступообразный кашель с выделением скудной мокроты, боль в грудной клетке, одышка, кровохарканье. Диагноз выставляется с учетом данных рентгено-томографического исследования, бронхографии и бронхоскопии, анализа лабораторного материала на ВК, туберкулинодиагностики. Лечение туберкулеза бронхов осуществляется противотуберкулезными антибиотиками, которые могут вводиться системно и местно (ингаляционно, интратрахеобронхиально).
МКБ-10
A16.4 Туберкулез гортани, трахеи и бронхов без упоминания о бактериологическом или гистологическом подтверждении
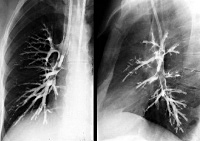
Общие сведения
Туберкулез бронхов - клинико-морфологическая форма туберкулеза органов дыхания, ведущим признаком которой служит инфильтративное, язвенное или свищевое поражение стенок бронхов. Может возникать при первичном туберкулезном процессе или развиваться вторично, как осложнение активного туберкулеза легких и ВГЛУ. Часто сочетается с туберкулезом трахеи и гортани. Половые и возрастные различия в заболеваемости туберкулезом бронхов не выражены, однако известно, что у вакцинированных детей бронхи поражаются в 2,4 раза реже, чем у непривитых.
По статистике, чаще всего (в 13-20% случаев) трахеобронхиальным туберкулезом осложняется фиброзно-кавернозный туберкулез легких, несколько реже (в 9-12%) кавернозный и диссеминированный, еще реже (в 4%-12%) – инфильтративный и очаговый туберкулез. Все это диктует повышенную настороженность в отношении возможного развития туберкулеза бронхов у лиц с другими формами туберкулеза органов дыхания.

Причины
Как самостоятельная форма, туберкулез бронхов встречается редко. Чаще им осложняется течение деструктивных форм туберкулеза легких, туберкулезного бронхоаденита и первичного туберкулезного комплекса. Инфицирование бронхиального дерева микобактериями туберкулеза может происходить следующими путями:
- контактным - при прорастании грануляций из пораженных лимфоузлов в стенку бронха;
- бронхогенным - при выделении через бронхи инфицированной мокроты у больных с деструктивными формами туберкулеза;
- лимфогенным – при рассеивании микобактерий по перибронхиальным лимфатическим путям у больных с туберкулезом ВГЛУ;
- гематогенным - при распространении микобактерий по перибронхиальным кровеносным сосудам при внелегочном или милиарном туберкулезе.
Патогенез
При перфорации бронха казеозными массами на начальном этапе отмечается инфильтрация слизистой оболочки бронхов, на фоне которой образуются специфические эпителиоидные гранулемы. Перфорация может быть столь микроскопической, что даже не визуализируется при бронхоскопии. Тем не менее, вместе с казеозными частицами в просвет бронха может попадать значительное количество МВТ, приводя к аспирации инфицированного материала и развитию аспирационной казеозной пневмонии. Излечение происходит с образованием рубцовой ткани в месте перфорации, что приводит к деформации и стенозу трахеи и бронхов, развитию пневмосклероза и нарушениям легочной вентиляции.
В случае бронхогенного заражения в первую очередь в процесс вовлекается дренирующие каверну бронхи. При этом развивается гиперемия и отек слизистой стенки бронха, отек подслизистого слоя; нарушается функция мерцательного эпителия и бронхиальных желез, в результате чего в просвете бронхов накапливается большое количество слизистого секрета. Иногда на фоне инфильтрации бронхов образуются язвенные дефекты, которые заживают с образованием рубца. При туберкулезе бронхов могут поражаться сегментарно-субсегментарные ветвления или крупные бронхи (долевые, промежуточные, главные, область бифуркации).
Классификация
Во фтизиопульмонологии различают инфильтративную, язвенную и свищевую (фистулезную) патоморфологические формы туберкулеза бронхов.
- Инфильтративная форма. Поражение стенки бронха прослеживается на ограниченном протяжении; участок утолщения и гиперемии имеет округлую или удлиненную форму; в этом месте хрящевой рисунок бронха не дифференцируется, однако просвет бронха может не изменяться. Бацилловыделение, как правило, не наблюдается.
- Язвенная форма. Чаще поражаются устья сегментарных и долевых бронхов. При продуктивных воспалительных реакциях язвенные дефекты ограниченные, поверхностные, имеющие гладкое или покрытое грануляциями дно. Если воспалительная реакция имеет экссудативно-некротической характер, язвы глубокие, кровоточащие, с дном, покрытым грязно-серым налетом. Бактериовыделение отмечается чаще.
- Свищевая форма туберкулеза бронхов формируется при прорыве лимфоузла в стенку бронха. Лимфобронхиальный свищ имеет воронкообразную форму; при нажатии на него выделяются беловато-желтые казеозные массы. Через свищ из лимфатических узлов в бронхи могут проникать кристаллы кальция. Бронхолиты могут обтурировать мелкие бронхи, способствуя развитию ателектаза легких и в перспективе - бронхогенного цирроза легкого.
Симптомы туберкулеза бронхов
В подавляющем большинстве случаев (98%) туберкулез протекает хронически, подострое и острое течение наблюдается редко (2%). Клиническая картина туберкулеза бронхов определяется его формой, локализацией, наличием осложнений, поражения легочной ткани.
В своем классическом варианте трахеобронхиальный туберкулез протекает с упорным кашлем, который не купируется после приема противокашлевых препаратов. Кашель приступообразный, лающий, беспокоит больного днем и ночью, сопровождается отделением необильной вязкой мокроты слизистого характера, без запаха. При язвенной форме может отмечаться кровохарканье. В случае присоединения стеноза бронхов дыхание становится свистящим, развивается одышка. Другими характерными признаками туберкулеза бронхов служат боль и жжение, локализующиеся за грудиной, между лопатками.
Инфильтративная форма туберкулеза бронхов может протекать бессимптомно или со скудными клиническими признаками. Общеинфекционные симптомы, сопутствующие легочному туберкулезу (лихорадка, ночная потливость, потеря веса) при туберкулезе бронхов выражены умеренно или отсутствуют. Из осложнений трахеобронхиального туберкулеза чаще всего встречаются бронхопневмония, стенозы трахеи и бронхов, бронхоэктазы. При обтурации просвета бронха бронхолитом клиника может напоминать бронхит, инородное тело, опухоль бронха.
Диагностика
Больные с туберкулезом бронхов на момент постановки диагноза, как правило, уже состоят на учете у фтизиатра. Гораздо реже туберкулез бронхов выявляется при плановой флюорографии, у длительно лихорадящих лиц, пациентов с упорным кашлем и немотивированным кровохарканьем. Целенаправленное обследование осуществляется в условиях противотуберкулезного диспансера.
- Лучевые методы обследования. Рентгенография и КТ легких обнаруживает деструктивное поражение легких, деформацию бронхов, участки гиповентиляции и ателектаза. Вторичные изменения бронхов (стенозы, бронхоэктазы) выявляются в процессе бронхографии.
- Эндоскопия бронхов.Фибробронхоскопия позволяет установить локализацию и форму процесса: катаральный эндобронхит, инфильтративное, язвенное, рубцовое поражение слизистой, фистулу бронха. Однако даже отсутствие эндоскопических признаков специфического поражения не исключает диагноза туберкулеза бронхов. Подтвердить факт бактериовыделения позволяет исследование мокроты и лаважной жидкости на наличие МБТ.
- Специфические тесты. Результаты туберкулинодиагностики чаще всего характеризуются гиперергической реакцией, однако она чаще всего отражает активность процесса в легких. Используется ИФА-диагностика - определение в крови γ-интерферона (квантифероновый тест) или сенсибилизированных Т-лимфоцитов (T-SPOT.TB).
Дифференциальную диагностику туберкулеза бронхов проходят с неспецифическим бронхитом и трахеобронхитом, саркоидозом Бека, инородными телами бронхов, силикотуберкулезом, эндобронхиальной опухолью, сифилисом бронхов. Для верификации характера изменений бронхов производится бронхоскопия с биопсией и морфологическое исследование патологических участков.
Лечение туберкулеза бронхов
При туберкулезе бронхов, кроме системного приема химиопрепаратов, используется местная терапия: при локализованном процессе – эндобронхиальное введение химиопрепаратов, при распространенном поражении - аэрозольная терапия. Методы локального воздействия также могут включать санационные бронхоскопии с удалением казеозных масс и промыванием бронхов, диатермокоагуляцию или прижигание грануляций трихлоруксусной кислотой, лазеротерапию слизистой бронхов. При развитии рубцового бронхостеноза II и III степени ставится вопрос о хирургическом лечении: стентировании, пластике бронха или резекции легкого. В период реабилитации показаны санаторно-курортное и климатическое лечение.
Прогноз
Течение и исход зависят от формы туберкулеза легких и бронхов. Более чем в 80% случаев при правильном лечении отмечается клиническое излечение туберкулеза бронхов. Для предупреждения рецидивов в течение последующих 2-х лет весной и осенью проводится специфическая химиопрофилактика.
Читайте также:

