Ревматический энцефалит у детей
Обновлено: 18.04.2024
Диагноз основывается на данных анамнеза (ангина, полиартрит, ревматический эндо- или миокардит, рецидивы заболевания, склонность к гиперергическим реакциям, субфебрильной температуре), изменении крови (лейкоцитоз, увеличенная СОЭ).
Ревматический энцефалит у детей развивается после периода недомогания, во время которого дети жалуются на головную боль, утомляемость, двоение в глазах или своеобразные зрительные ощущения (круги, зигзаги, нити, полосы перед глазами), головокружение; наблюдаются расстройство сознания, галлюцинации - слуховые, зрительные (перед глазами проходят какие-то тени, фигуры и др.), обонятельные, психосенсорные расстройства (предметы то приближаются, то удаляются, то увеличиваются, то уменьшаются, изменяется их форма, буквы наслаиваются одна на одну, строки делаются косыми и чтение затрудняется). Иногда появляются идеи преследования и отношения или ипохондрические реакции. Психические расстройства при ревматическом энцефалите следует отличать от шизофрении.
Малая хорея появляется при ревматизме у детей, чаще у девочек, в холодное время, после ангины или гриппа. Наблюдаются поражение сосудов мозга (фиброз и гиалиноз), повышение проницаемости сосудистых стенок, нарушение питания и некрозы мозговой ткани. Воспалительные и дегенеративные изменения преобладают в стриатуме (скорлупа, хвостатое тело) и люисовом теле, в области верхних ножек мозжечка. Дети становятся капризными, раздражительными, жалуются на головную боль, боли в ногах, иногда наблюдается бессонница. Появляются излишняя жестикуляция и гримасы, дети усиленно размахивают руками при ходьбе, делают причудливые движения пальцами. Речь становится толчкообразной. Хореатические движения бывают беспорядочными, возникают то в руке, то в ноге, то в лице, то в туловище. Подергивания усиливаются при волнении и исчезают во сне. Наблюдаются частое мигание, затруднение глотания, жевания, походки. Хореоатетозный гиперкинез сочетается с застыванием голени в положении разгибания (симптом Гордона). Температура субфебрильная. При малой хорее обычно бывает ревмокардит. В крови - лейкоцитоз и лимфоцитоз.

РЕВМАТИЧЕСКИЙ ЭНЦЕФАЛИТ: КЛИНИКА, ДИАГНОСТИКА, СОВРЕМЕННАЯ ФАРМАКОТЕРАПИЯ
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке "Файлы работы" в формате PDF
Актуальность: Ревматический энцефалит- инфекционно-аутоиммунное заболевание, при котором наряду с поражением суставов и сердца в процесс вовлекается ЦНС, а также мелкие церебральные артерии с развитием фиброза и гиалиноза. При ревматическом энцефалите имеется диффузное поражение коры большого мозга, подкорковых узлов, ствола и оболочек мозга.[1] В связи с чем, все выше сказанное говорит о недостаточности изучения, так как этиопатогенез, диагностика до конца неясны, о чем свидетельствует разный подход многих авторов к результатам полученной фармакотерапии – проблема остается открытой и требует серьезного дальнейшего изучения.
Цель: Проанализировать современные методы диагностики и лечения в клинике ревматического энцефалита.
Результаты: Начало заболевания острое и сопровождается повышением температуры до 38–39 °С, головной болью, головокружением, рвотой или тошнотой, менингеальными явлениями. Симптомы очаговые: корковые, капсулярные, стволовые, гипоталамические или стриарные. Наблюдаются гиперкинезы: хореиформные, хореоатетозные, миоклонические, тики, торсионный спазм. Часто появляются иллюзии, галлюцинации, страх, ослабление внимания, бредовые состояния, расстройства настроения со склонностью к депрессии, плаксивостью и эмоциональной неустойчивостью. Нередко возникают нарушения сна, иногда эпилептические припадки, пароксизмальные состояния, глазодвигательные расстройства, парез взора вверх и др. Выражены вегетативные нарушения: мраморность кожи, потливость, цианоз и похолодание конечностей, стойкий красный дермографизм, тахикардия, рвота, одышка. Нередко имеются оболочечные симптомы. В цереброспинальной жидкости повышено давление, имеется лимфоцитарный плеоцитоз.[2]
Ревматический энцефалит у детей развивается после периода недомогания, во время которого преобладают общемозговые симптомы и проявления гиперкинеза; наблюдаются расстройство сознания, галлюцинации – слуховые, зрительные (перед глазами проходят тени, фигуры и др.), обонятельные, психосенсорные расстройства (предметы то приближаются, то удаляются, то увеличиваются, то уменьшаются, изменяется их форма, буквы наслаиваются одна на другую, строки делаются косыми и чтение затрудняется).[1]
Наблюдаются поражение сосудов мозга (фиброз и гиалиноз), повышение проницаемости сосудистых стенок, нарушение питания и некрозы мозговой ткани. В 70% случаев заинтересована стриарная система. Дети становятся капризными, раздражительными, жалуются на головную боль, боли в ногах, иногда наблюдается бессонница. Появляются излишняя жестикуляция и гримасы, дети усиленно размахивают руками при ходьбе, делают причудливые движения пальцами. Речь становится толчкообразной. Хореатические движения бывают беспорядочными, возникают то в руке, то в ноге, то в голове, то в туловище. Подергивания усиливаются при волнении и исчезают во сне. Наблюдаются частое мигание, затруднение глотания, жевания, походки.Хореоатетотический гиперкинез сочетается с застыванием голени в положении разгибания (симптом Гордона).
В вопросах диагностики придают значение клиническим, биохимическим, иммуногенетическим показателям, состоянию микроциркуляторного русла и электрофизиологическим показателям.
Из иммунологических показателей для выявления активности ревматизма особую роль занимает дифениламиновая проба, уровень сиаловой кислоты и кадмиевая проба. В качестве тестов применяют различные титры антистрептогиалуронидазы (АСГ), антистрептолизина-0 (АСЛ-0), антистрептокиназы (АСК), которые в активной фазе ревматизма в 60-70% случаев бывают повышены.
Сопоставление клинических признаков с показателями микроциркуляции в бульбарной конъюнктиве являются новым, сугубо объективным и перспективным направлением в ранней диагностике заболевания. Изменение микрососудов бульбарной конъюнктивы характеризуется воспалительными и дистрофическими нарушениями.
В активной фазе болезни отмечается выраженная извитость венул и артериол, причем степень сужения просвета артериол зависит от активности процесса.
В неактивной фазе болезни обнаруживаются изменения преимущественно в венозной системе, которые характеризуются извитостью, замедлением кровотока, агрегацией эритроцитов.
Таким образом, изменение микроциркуляторного русла конъюнктивы глаза, выявленные почти у всех больных, являются наиболее информативным, чем лабораторные исследования и эти данные являются объективными показателями ранних проявлений ревматического процесса.
На ЭЭГ в большинстве случаев (76%) устанавливается изменение биоэлектрической активности головного мозга, изменение основного альфа-ритма (нерегулярен, деформирован, иногда отсутствовал бета-ритм).
Основным принципом лечения ревматического энцефалита должно быть сочетание охранительного режима на фоне медикаментозного лечения (противоревматических средств со средствами, успокаивающими нервную систему). Постельный режим является первым и обязательным условием терапевтических мероприятий.
При выраженных гиперкинезах показаны бром и люминал. Детям до 12 лет можно давать 0,05 г люминала на ночь и по 0,01—0,02 г 2 раза днем, старшим — по 0,1 г на ночь и по 0,05 г днем. При бурных гиперкинезах, которые мешают уснуть и приводят к истощению, очень хороший и быстрый эффект дает назначение аминазина по 0,01—0,025 г 1—2 раза в день. Длительно давать аминазин не рекомендуется ввиду возможных побочных действий. Применяется лечение гормональными препаратами (кортизон, преднизолон).
При комплексном лечении больных ревматизмом детей гормоны рекомендуется применять в следующих суточных дозах:
преднизолон по 10—20 мг (2—4 таблетки);
триамсинолон по 8—16 мг;
кортизон по 75—100 мг;
дексаметазон по 1,5—3,75 мг
в зависимости от возраста. Курс лечения 30—35 дней. После 5—6 дней приема суточную дозу постепенно уменьшают и к концу лечения доводят до U— 1 /s первоначальной.
При ревматических поражениях нервной системы лучший результат дает преднизолон. По О. Д. Соколовой-Пономаревой, для детей раннего возраста суточная доза преднизолона 1 мг, 4—7 лет—10—15 мг, 9—10 лет — 15—20 мг, 11—14 лет — 15—25 мг. Курс лечения в среднем 4—6 недель. Первоначальную дозу назначают в течение 5—10 дней, а затем снижают ее через день на полтаблетки. При лечении гормонами в связи с нарушением водно-солевого и белкового - обмена рекомендуется диета, богатая белками и солями калия. К продуктам, богатым калием.[4]
Широко применяют различные противоревматические препараты: салицилаты, пирамидон, бутадион, антипирин, аспирин и др. Трудно отдать предпочтение какому-либо из этих препаратов. Надо руководствоваться необходимостью применения достаточных доз и проведения полного курса с учетом индивидуальной переносимости.
Показано назначение антигистаминных препаратов — димедрола, супрастина, а также рутина, оказывающих десенсибилизирующее влияние и уменьшающих повышенную проницаемость сосудов. Аскорбиновую кислоту по 1 г в день (0,35 г 2—3 раза в день) следует принимать длительно. Питание должно быть разнообразным и богатым витаминами. Количество углеводов рекомендуется ограничивать.
Помимо комплексности и этапности лечения, большое значение имеет профилактика ревматизма, которая проводится ревматологическими кабинетами детских поликлиник. Необходима диспансеризация всех больных ревматизмом, в том числе детей, перенесших малую хорею. По данным Л. С. Гиттик, профилактическое лечение ревматизма (бициллин, аспирин и др.) сокращает частоту рецидивов хореи с 36,7 до 11,5% и уменьшает формирование порока сердца с 57,1 до 20%. [3]
Вывод: Таким образом, установлено, что прогноз для жизни при ревматическом энцефалите относительно благоприятный, летальность невелика, однако, с целью профилактики обострения и рецидивов со стороны нервной системы, необходимо своевременно проводить больному курсы лечения у ревматолога, ЛОР-врача, что может значительно повысить качество жизни у больного ребенка, уменьшив проявления психоорганического синдрома. Необходимо постоянное динамическое наблюдение у невролога.
Литература:
5) Лурия А.Р. Высшие корковые функции человека – М.:Аккадемический проект, 2000г. – 512с.
6) Голубев В.Л., Вейн А.М.: Неврологические синдромы: Руководство для врачей. – МИА, 2002г. – 831с.
7) Swedo S.E., Leonard L.H., Garvey M., at al. Paediatric Autoimmune Neuropsychiatrik Disorders Associated With Streptococcal Infections: Clinical Descriptions of the First 50 Cases// American Journal of Psychiatry. -1998. – V.155. – P. 264-271
Нейроревматизм — ревматический процесс в тканях центральной и периферической нервной системы. Проявляется симптоматикой энцефалита, менингита, миелита, арахноидита, радикулита, неврита. Ведущая клиническая форма — малая хорея. Нейроревматизм диагностируется неврологом и ревматологом с учётом данных лабораторных исследований, электроэнцефалографии, КТ/МРТ церебральных структур, исследования ликвора. Лечение включает терапию ревматизма, противоотёчные средства, психотропные, противоэпилептические, антигиперкинетические препараты.

Общие сведения

Причины нейроревматизма
Этиологическим фактором возникновения ревматизма выступает инфекционный процесс, обусловленный β-гемолитическим стрептококком (ангина, острый пиелонефрит, фарингит). В своей структуре возбудитель имеет антигены, сходные с отдельными элементами соединительной ткани организма человека. В отдельных случаях выработка антител к стрептококку сопровождается сбоем в работе иммунной системы, приводящим к продуцированию аутоантител к компонентам собственной соединительной ткани. Развивается аутоиммунное воспаление с вовлечением стенок сосудов, сердечных клапанов, внутрисуставных и околосуставных тканей, нервных структур.
Ревматизм возникает у 0,3-3% переболевших стрептококковой инфекцией. Предрасполагающими факторами выступают:
- Молодой возраст — пик заболеваемости приходится на период 7-15 лет.
- Дисфункция иммунной системы с наклонностью к аутоиммунным процессам.
- Отягощённая наследственность — наличие ревматизма у ближайших родственников
- Женский пол — женщины заболевают в 3 раза чаще мужчин.
Патогенез
Нейроревматизм с поражением периферической НС связан с продукцией антител к соединительнотканным элементам спинальных корешков и нервных стволов. Ревматическое поражение ЦНС обусловлено церебральным васкулитом, воспалительными изменениями мозговых тканей. Васкулит характеризуется утолщением сосудистых стенок, периваскулярным отёком, диапедезными кровоизлияниями, микротромбированием. Поражение сосудов приводит к затруднению венозного оттока, ишемии тканей мозга. Одновременно наблюдаются воспалительные изменения в мозговых оболочках (утолщение, повышенное кровенаполнение, геморрагии), подкорковых структурах (глиоз, дегенеративные процессы), мозговом веществе, диэнцефальной области. Особенности клинической картины зависят от преимущественного вовлечения того или иного отдела головного мозга. В подавляющем числе случаев нейроревматизм протекает с поражением подкорковых узлов (полосатого тела, хвостатого ядра), клинически проявляющемся симптомами малой хореи.
Классификация
Классифицирование ревматических поражений НС основано на их клиникоморфологических особенностях. Иногда наблюдаются комбинации различных вариантов нейроревматизма с преобладанием одного из компонентов. В соответствии с классификацией выделяют две формы заболевания – с поражением периферической и центральной нервной системы.
Нейроревматизм с поражением ЦНС:
- Энцефалит — диффузное мелкоочаговое воспаление церебральных тканей сочетается с участками размягчения. При преимущественной локализации процесса в полосатом теле развивается самая часто встречающаяся форма нейроревматизма — малая хорея. Преимущественное поражение диэнцефальной области обуславливает возникновение ревматического диэнцефалита.
- Менингит — ревматическое воспаление церебральных оболочек.
- Арахноидит — воспалительные изменения подпаутинной оболочки с образованием спаек, арахноидальных кист.
- Миелит — воспалительные процессы в веществе спинного мозга.
- Эпилептиформный синдром — развивающиеся на фоне ревматизма приступы эпилепсии.
Нейроревматизм с поражением периферической НС:
- Радикулит — аутоиммунное воспаление в области спинномозгового корешка. Может носить множественный характер.
- Неврит — воспаление ствола одного (мононеврит) или нескольких (полиневрит) периферических нервов.
Симптомы нейроревматизма
Клинические проявления полиморфны, зависят от формы патологии. Возникают преимущественно после перенесённой атаки ревматизма. При латентном течении ревматического процесса нейроревматизм может выступать дебютом заболевания.
Ревматический энцефалит манифестирует психоэмоциональными симптомами: раздражительностью, плаксивостью, обидчивостью. Из общемозговых проявлений на первый план выходит головная боль. Затем присоединяются гиперкинезы, которые могут носить характер тиков, хореи, миоклоний, торсионной дистонии. В классическом варианте заболевание характеризуется симптоматикой малой хореи: быстрым хореическим гиперкинезом в мышцах конечностей, мимической мускулатуре с мышечной дистонией, психическими нарушениями, вегетативными симптомами, дискоординацией. Диэнцефалит протекает с гипертермическим синдромом, полидипсией, артериальной гипертензией, гипергидрозом, расстройством ритма сон/бодрствование, нарушениями эмоциональной сферы (страхами, ипохондрией, истерией).
Ревматический менингит проявляется выраженной головной болью, повышенной восприимчивостью к внешним раздражителям, менингеальным синдромом. Арахноидит сопровождается нарушением оттока цереброспинальной жидкости, повышением интракраниального давления с распирающей головной болью, тошнотой, чувством давления на глазные яблоки, зрительными нарушениями, мозжечковой атаксией. Клиника миелита зависит от места поражения спинного мозга, включает центральные и периферические парезы, расстройства чувствительности, нарушения тазовых функций.
Эпилептиформный синдром отличается атипичностью эпилептических пароксизмов, преобладанием малых приступов (абсансов, акинетических пароксизмов). Характерны изменения психики (возбуждение, сумеречное состояние сознания, галлюцинаторный синдром), автоматизмы. В отличие от истинной эпилепсии некоторые пациенты способны чувствовать приближающийся приступ, что позволяет им избежать внезапных падений, травм. Эпилептические эпизоды редки, возникают раз в 2-3 месяца, учащение наблюдается на фоне ухудшения соматического состояния.
Нейроревматизм с поражением спинальных корешков манифестирует корешковым синдромом. Отмечаются боли в позвоночнике и по ходу корешка, выпадения чувствительности, слабость мышечных групп, иннервацию которых обеспечивает поражённый спинномозговой нерв. Вовлечение в ревматический процесс периферического нерва проявляется болью, парестезиями, онемением, мышечной слабостью и гипотонусом. Указанные симптомы локализуются в зоне иннервации поражённого ревматизмом нерва, при множественном характере процесса охватывают несколько областей.
Осложнения
В тяжёлых случаях нейроревматизм осложняется отёком головного мозга. Воспаление при энцефалите, менингоэнцефалите, энцефаломиелите сопровождается экссудативным процессом, приводящим к отёку и набуханию мозгового вещества. Ведущий симптом — прогрессирующее расстройство сознания, приводящее к коме. Без оказания срочной медицинской помощи происходит сдавление церебрального ствола с расположенными в нём витальными центрами, отвечающими за регуляцию дыхания и сердечно-сосудистой деятельности. Возникает парадоксальное дыхание, резкая гипотензия, нарушения сердечного ритма. Возможен летальный исход.
Диагностика
Полиморфизм симптоматики делает нейроревматизм сложным в диагностическом плане заболеванием. Постановка диагноза упрощается при указании в анамнезе на наличие у пациента ревматизма. Диагностические мероприятия включают:
- Осмотр невролога. В 90% случаев нейроревматизм сопровождается нарушениями произвольных движений, рефлекторной сферы, тонуса мышц. Могут отмечаться сенсорные расстройства, признаки вегетативной дисфункции, психические изменения. При невритах и радикулитах определяются болевые точки, зоны гипестезии.
- Люмбальную пункцию. У половины пациентов отмечается повышенное давление ликвора. Исследование цереброспинальной жидкости (ликвора) не обнаруживает явных отклонений, что позволяет исключить острую нейроинфекцию.
- Электроэнцефалографию. Выявляет диффузные изменения в виде дезорганизации ритма, понижения/повышения амплитуды альфа-ритма. Если нейроревматизм протекает с эпилептиформным синдромом, отмечается повышенная эпилептическая активность.
- МРТ/КТ головного мозга. Могут не выявлять патологических изменений, позволяют исключить объёмные образования (кисты, абсцессы, церебральные опухоли). Более информативна МРТ головного мозга с контрастированием, визуализирующая воспалительные очаги по накоплению контраста.
- Консультацию ревматолога. Необходима для диагностики ревматического процесса, его стадии, степени активности. Включает оценку состояния сердца.
- Лабораторную диагностику ревматизма. Проводится клинический анализ крови, определение в крови ревматоидного фактора, С-реактивного белка, АСЛ-О, антистрептокиназы, баночная проба.
В зависимости от клинической формы нейроревматизм приходится дифференцировать от бактериального менингита, клещевого энцефалита, инфекционного миелита, опухолевых процессов в ЦНС, хореи Гентингтона, идиопатической эпилепсии.
Лечение нейроревматизма
Терапия осуществляется преимущественно в стационаре. Пациенту показан постельный режим с большим количеством сна. Рекомендована богатая белками и витаминами пища с ограничением потребляемой жидкости, соли. Основу медикаментозного лечения составляет противоревматическая терапия, на фоне которой проводятся мероприятия по купированию возникшей неврологической симптоматики, психических нарушений. Фармакотерапия включает:
- Антиревматическое лечение: нестероидные противовоспалительные, глюкокортикостероиды, антибактериальные препараты (бициллин). Назначения зависят от активности и стадии ревматизма.
- Дегидратационная терапия. Проводится мочегонными (ацетазоламидом, фуросемидом). Направлена на снижение интракраниального давления, профилактику отёка мозга.
- Купирование гиперкинезов при малой хорее осуществляется хлорпромазином, при других гиперкинезах — бензодиазепинами, холинолитиками. Препарат и доза подбираются индивидуально.
- Витаминотерапию: витамины группы В, аскорбиновую кислоту, рутин.
- Психотропные препараты: нейролептики (галоперидол), транквилизаторы (диазепам), антидепрессанты (амитриптилин), седативные. Показаны при психических нарушениях.
- Антиконвульсанты: препараты вальпроевой кислоты, карбамазепин, фенобарбитал, клоназепам. Назначаются при эпилептиформном синдроме.
Прогноз и профилактика
Исход зависит от своевременности и успешности лечения основного заболевания — ревматизма. На фоне терапии продолжительность малой хореи обычно варьирует в пределах 1-3 мес. При ангине, ОРВИ, беременности возможны рецидивы. Отсутствие специфического лечения чревато усугублением поражений ЦНС, имеет неблагоприятный прогноз. К мерам, способным предупредить нейроревматизм, относятся ранее выявление и корректное лечение первичных форм ревматизма, проведение медикаментозной профилактики рецидивов. В целях вторичной профилактики пациент должен наблюдаться у ревматолога.
Энцефалит у детей — это воспаление ткани головного мозга, вызванное инфекционными, аутоиммунными или паранеопластическими факторами. Заболевание проявляется очаговыми нарушениями, судорожным синдромом, менингеальными знаками. Неспецифические симптомы включают лихорадку, недомогание, респираторные и диспепсические расстройства. Диагностика представлена современными методами нейровизуализации (МРТ, КТ), вирусологическим и серологическим исследованием спинномозговой жидкости (СМЖ), биопсией мозговой ткани. Этиотропное лечение ацикловиром назначается при герпетическом энцефалите, в остальных случаях применяют поддерживающую терапию.
МКБ-10
Общие сведения
Среди всех инфекционных болезней у детей нейроинфекции, которые обычно проявляются энцефалитом, составляют 3-5%. Заболевание возникает у пациентов любого возраста, в современной неонатологии нередки случаи внутриутробного церебрального воспаления. Половых различий среди заболевших нет. Ситуация осложняется тем, что типичные детские инфекции, такие как ветрянка и корь, при неблагоприятных условиях дают осложнения в виде энцефалита.

Причины
Основной этиологический фактор болезни — заражение детей нейротропными вирусами (арбовирусами, энтеровирусами, герпесвирусами). У школьников среди причин энцефалита повышается удельный вес экзантематозных инфекций (краснухи, кори, ветряной оспы), что обусловлено тесным взаимодействием в коллективе и высокой контагиозностью этих возбудителей. Симптомы энцефалита могут возникать под влиянием таких факторов, как:
- Бактериальная инфекция. Мозговые поражения встречаются при сифилисе (чаще врожденном), генерализованной стрептококковой или стафилококковой инфекции, что характернее для детей с отягощенной наследственностью или сниженным иммунитетом. Энцефалиты бывают при протозойных инфекциях: малярии, токсоплазмозе.
- Вакцинация. Существует риск воспаления нервной ткани после проведения АКДС, введения антирабической вакцины. Состояние типично для детей в возрасте 3-7 лет. Оно появляется спустя 1-2 недели после прививки. В 70% случаев наблюдаются легкие формы с быстрым самостоятельным восстановлением неврологических функций.
- Опухоли. Энцефалит иногда возникает при нарушениях работы иммунной системы и образовании аутоантител на фоне злокачественных новообразований. Состояние носит название паранеопластического процесса. Помимо повреждения мозга, у больных детей отмечаются полиорганные нарушения.
Патогенез
В пораженном отделе головного мозга у детей развивается острое или подострое воспаление, которое сопровождается отечностью тканей. Под токсическим влиянием продуктов распада вирусов и биологически активных веществ повышается проницаемость капилляров, в результате чего происходят петехиальные кровоизлияния. Такие патологические изменения вызывают общемозговые симптомы энцефалита.
Вирусы обладают прямым патогенным влиянием на нейроны, они провоцируют гибель клеток или появление в цитоплазме включений, которые нарушают образование нейромедиаторов и передачу импульсов. При этом определяются очаговые симптомы повреждения, которые зависят от локализации дефекта. В редких случаях болезнь заканчивается церебральным геморрагическим некрозом.
Классификация
С учетом распространенности поражения бывают полиоэнцефалиты (воспаление серого мозгового вещество), лейкоэнцефалиты (воспаление белого вещества) и панэнцефалиты (диффузный процесс). По локализации очага выделяют полушарные, стволовые, мозжечковые и другие виды. В клинической практике чаще всего используют классификацию по этиологическому фактору, согласно которой различают 2 формы:
- Первичный. Вызван попаданием в организм ребенка нейротропных вирусов, бактерий и простейших. В таком случае болезнь начинается с воспалительного процесса в головном или спинном мозге. Сюда относят клещевой энцефалит, японский комариный энцефалит, эпидемический летаргический энцефалит.
- Вторичный. Возникает как осложнение инфекций другой локализации либо развивается в асептических условиях под действием аутоиммунных процессов. Самые распространенные варианты: коревой, гриппозный, поствакцинальный.
Симптомы энцефалита у детей
Для энцефалита типична полиморфность клинических признаков, а его начальные этапы могут протекать в стертой форме, что затрудняет диагностику церебрального воспаления в практике современной педиатрии и детской неврологии. Патология в основном манифестирует общеинфекционными проявлениями: у детей повышается температура тела, беспокоят интенсивная головная боль, ломота в мышцах и суставах.
В зависимости от происхождения болезни, в продромальном периоде энцефалитов зачастую бывают симптомы со стороны желудочно-кишечного тракта, дыхательных органов. Возможна заложенность носа и слизистые выделения, гнусавость голоса, покашливание. Среди пищеварительных признаков выделяют рвоту и диарею, что более характерно для поражения энтеровирусами.
На вовлечение в процесс мозговой ткани указывает очаговая неврологическая симптоматика: расстройства чувствительности отдельных частей тела, парезы и параличи, нарушения зрения и обоняния. При тяжелом течении патологии у детей возможен судорожный синдром. Менингеальные знаки выражены незначительно, они присоединяются в случаях вовлечения в процесс мозговых оболочек с развитием менингоэнцефалита.
Осложнения
При обширных церебральных поражениях у ребенка есть риск возникновения эпилептического статуса, который сопровождается непрекращающимися судорожными припадками и потерей сознания. Тяжелые энцефалиты иногда вызывают угнетение сознания вплоть до глубокой комы. Среди отдаленных последствий заболевания называют стойкий неврологический дефицит (до 32% от всех случаев патологии), обусловленный необратимым повреждением участка нервной ткани.
Диагностика
При первичном обследовании детский невролог обращает внимание на общее состояние ребенка, наличие общемозговых и очаговых проявлений. При физикальном осмотре оценивают деятельность сердечно-сосудистой и дыхательной системы, проверяют рефлексы, мышечный тонус и когнитивные функций. Симптомы не позволяют поставить окончательный диагноз, поэтому проводятся инструментальные и лабораторные методики:
- МРТ головного мозга. Самый чувствительный метод для выявления воспаления на ранней стадии. О наличии патологии свидетельствует отечность отдельных областей мозговой коры, небольшие участки демиелинизации, изменения в зоне базальных ядер и таламуса.
- КТ головного мозга. Менее информативный способ нейровизуализации, который рекомендуется при отсутствии оборудования для МРТ. Компьютерную томографию полезно делать детям перед люмбальной пункцией, чтобы исключить противопоказания к ней (мозговой отек, гидроцефалию, опухоли).
- Биопсия головного мозга. Инвазивный метод диагностики применяется у детей в осложненных случаях, когда врачи не могут установить этиологию энцефалита либо при неэффективности стандартной интенсивной терапии. Биопсия производится целенаправленно после определения очага поражения на МРТ или КТ.
- Исследование СМЖ. Микроскопический, бактериологический и вирусологический анализы выполняются, чтобы найти причину развития энцефалита. Для точной диагностики герпесвирусов и энтеровирусов показано ПЦР-исследование ликвора. Серологические реакции СМЖ используются для оценки динамики болезни.
Лечение энцефалита у детей
Консервативная терапия
При любой форме энцефалита назначается патогенетическое лечение, которое направлено на стабилизацию витальных функций и активизацию собственных защитных сил организма ребенка. На первом месте стоит коррекция обезвоживания и электролитных нарушений, борьба с отеком мозга, десенсибилизирующая терапия. В случае высокой лихорадки используются антипиретики и физические методы охлаждения.
Важно место в лечении занимает устранение гипоксии, для чего ребенку проводят оксигенотерапию с повышенным содержанием кислорода в смеси, по показаниям выполняют интубацию и ИВЛ. Внутривенно вводят антиоксиданты, которые нейтрализуют свободные радикалы и продукты анаэробного распада молекул. В целях коррекции иммунитета рекомендованы рекомбинантные интерфероны, другие иммуностимуляторы.
Этиотропная терапия энцефалита возможна только при инфицировании герпесвирусами. Поскольку симптомы этого вида заболевания неспецифичны, введение препаратов группы ацикловира практикуют всем детям до установления этиологического фактора. Если подтверждено заражение вирусами герпеса лечение продолжают минимум 14 дней в возрастных дозировках.
Реабилитация
После ликвидации острых инфекционных проявлений ребенку необходимо длительное поддерживающее лечение, чтобы устранить остаточные симптомы. Из медикаментов назначают нейрометаболические препараты, миорелаксанты, лекарства на основе леводопы. Восстановить двигательную активность помогает лечебная физкультура, массаж, механотерапия. Для коррекции когнитивных нарушений требуется помощь логопеда, психолога.
Прогноз и профилактика
Восстановление после перенесенного энцефалита занимает длительное время, но при правильном подборе лечения и реабилитации у большинства детей симптомы полностью исчезают. Стойкие нарушения двигательной функции или органов чувств бывают после тяжелых форм заболевания. С целью профилактики энцефалитов необходимо своевременно выявлять и лечить детские инфекционные заболевания, проводить иммунизацию против клещевого энцефалита в эпидемически неблагоприятных регионах.
2. Клещевой энцефалит у детей: диагностика, лечение профилактика/ Н.В. Скрипченко// Инфекционные болезни. — 2010.
3. Вирусные энцефалиты у детей: прогнозирование исходов/ Н.В. Скрипченко, М.В. Савина, В.Н. Команцев, Г.П. Иванова // Детские инфекции. — 2009.
Энцефалит – группа заболеваний, характеризующихся воспалительным поражением вещества головного мозга в результате вирусной или бактериальной инфекции.
Что провоцирует / Причины Энцефалита у детей:

Различают 2 группы энцефалита, вызываемые разными возбудителями: первичные энцефалиты, обусловлены непосредственным воздействием вируса на клетки и их поражением, к ним относят клещевой и комариный энцефалит, а также энцефалит без очерченной сезонности (энгеровирусные, аденовирусные, герпетические, энцефалиты при бешенстве) и эпидемический энцефалит.
К группе вторичных энцефалитов относятся все инфекционно-аллергические энцефалиты (параинфекционные, поствакцинальные, прививочные и др.), ведущая роль и развитие которых принадлежит различным комплексам антиген-антитело или аутоантителам, формирующим аллергическую реакцию в ЦНС, а также ряд демиелинизирующих заболеваний нервной системы (энцефаломиелит острый рассеянный, болезнь Шильдера). Поствакцинальные энцефалиты развиваются после прохождения вакцинации, вызывают редкое поражение мозга аллергического характера.
Патогенез (что происходит?) во время Энцефалита у детей:
По течению энцефалит может быть острым, подострым и хроническим. Для острых энцефалитов характерно внезапное начало заболевания с высокой температурой тела, бредом, спутанностью сознания или его потерей, судорожным синдромом, менингеальными симптомами. Появляются признаки очагового поражения головного мозга – парез, паралич, гиперкинез, наблюдаются изменения состава спинномозговой жидкости, повышается ее давление.
Симптомы Энцефалита у детей:
Первичные энцефалиты
Эпидемический энцефалит. Дети в первые 10 лет жизни болеют редко, но заболевание у них (особенно в возрасте до 5 лет) протекает тяжело. Возбудитель эпидемического энцефалита не определен. Поражаются преимущественно структуры мозга, которые примыкают непосредственно к ликворным путям. В острой стадии эпидемического энцефалита часто отмечаются птоз, косоглазие, двоение в глазах, парез взора в сочетании с нарушением сна, чаще в виде резкой сонливости, спячки на фоне гриппоподобного заболевания. Для хронической стадии, которая может развиться через несколько месяцев и даже лет после острой, характерен синдром паркинсонизма. У детей повышается температура тела, появляются озноб, рвота, судороги, менингеальный синдром. У детей старшего возраста симптоматика развивается постепенно. Уже в острой стадии болезни, кроме глазодвигательных и вегетативных нарушений, наблюдаются симптомы поражения мозговой системы, главным образом в виде гиперкинеза (хореического, атетоидного, миоклонического). Иногда отмечаются нарушения пирамидной и мозжечковой систем, появляется психомоторное беспокойство, часто возникают вестибулярные нарушения. В хронической стадии у детей и подростков нередко отмечаются изменения психики, снижение интеллекта, изменение характера, патологические влечения (склонность к бродяжничеству, воровству, гиперсексуальность и др.).
Клещевой и комариный энцефалиты. Переносится данное заболевание кровососущими насекомыми от больных животных и птиц. Эта инфекция обусловлена сезонностью цыкла жизни насекомых, георасположенностью, природной очаговостью. Инкубационный период составляет 7-21 день. Выделяют следующие клинические формы клещевого энцефалита:
Полиомиелитическая и полиоэнцефаломиелитическая формы могут принимать хронически прогрессирующее течение. Заболевание начинается обычно остро: повышение температуры тела, головная боль, рвота, нарушение сознания. При полиоэнцефаломиелитической форме отмечаются нарушения фонации, глотания, часто отмечаются расстройства дыхания и кровообращения, спинальным порезом, параличем мышц шеи и верхних конечностей, может быть летальный исход.
Менингеальная форма является наиболее частой, сопровождается повышенным давлением. При этой форме обычно отмечается полное выздоровление.
Для церебральной формы с преимущественным поражением больших полушарий характерны различные расстройства сознания и эпилептические припадки.
Стертая форма протекает как острое лихорадочное заболевание, без четких неврологических симптомов.
Клинические симптомы развиваются быстро, с высоким подъемом температуры тела, выраженными общеинфекционными симптомами, имеет тяжело протекание, сопровождается бредом, галлюцинациями, психомоторным возбуждением, иногда коматозным состоянием. Могут быть эпилептические припадки. Значительно выражена гипертония мышц, иногда наблюдается децеребрационная ригидность. Вместе с тем у детей чаще, чем у взрослых, бывает менингеальная форма с благоприятным течением.
Энтеровирусные энцефалиты. Вызываются различным типом вирусов ECHO и Коксаки. Различают следующие формы энтеровирусных энцефалитов: стволовую, мозжечковую, полушарную.
При стволовой форме характерны общемозговые симптомы – головная боль, повышение температуры тела, рвота, нарушение сознания, возможно поражение лицевого нерва.
При мозжечковой форме в тяжелых случаях ребенок не может ходить, стоять, сидеть, нарушается речь.
При полушарной форме обычно отмечаются общемозговые симптомы, эпилептические припадки с последующим развитием пареза и паралича, могут отмечаться гиперкинезы (непроизвольные движения). У маленьких детей часто возникают эпилептические припадки, бессознательное состояние. Течение энтеровирусных энцефалитов обычно благоприятное, только в отдельных случаях (при поражении продолговатого мозга) может быть летальный исход.
Герпетические энцефалиты. 10% всех энцефалитов у детей вызываются вирусами герпеса, чаще всего 2 типа. У новорожденных может отмечаться герпетический сепсис с поражением печени, селезенки и мозга. Течение заболевания очень тяжелое. Наблюдаются выраженные общеинфекционные и общемозговые симптомы, эпилептические припадки, парез и параличи, менингеальные симптомы.
Полисезонные энцефалиты у детей встречаются в течение всего года. Уже на 2-3-й день появляются очаговые симптомы. У детей младшего возраста отмечается более тяжелое течение с частыми припадками, бессознательным состоянием, грубыми очаговыми симптомами, иногда летальным исходом. У детей старшего возраста летальный исход наблюдается редко, наступает полное выздоровление, но чаще остаются те или иные очаговые симптомы, нарушения психики, эпилептические припадки.
Вторичные энцефалиты
К вторичным энцефалитам относят энцефалиты при экзантемных инфекциях и поствакцинальные. Характерно отсроченное появление неврологических симптомов, отмечается диффузное поражение центральной нервной системы с преимущественным поражением белого вещества мозга. Воспалительные очаги располагаются главным образом вокруг вен среднего и малого калибра (перивенозный энцефалит).
Коревой энцефалит. Проявляется на 3-4-й день высыпания, поражая белое вещество полушарий. Симптоматика выражена расстройствами сознания различной степени – спутанность, оглушенность, глубокое бессознательное состояние, кома. Вторым по частоте симптом являются судороги, проявляются уже в первые дни болезни, переходят в паралич или парез соответствующих конечностей. Возможны психосенсорные нарушения, галлюцинации, развитие синдрома паркинсонизма, ожирение, слепота по типу ретробульбарного неврита с последующим восстановлением зрения. Наблюдается спинальный паралич или парез, нарушение функции тазовых органов, воспалительные изменения мозговых оболочек, возможен переход в менингоэнцефаломиелит.
Краснушный энцефалит. Неврологические расстройства возникают, как правило, на 3-4-й день высыпания либо с 1 по 15-й день заболевания, редко могут проявится за 1-12 дней до возникновения сыпи. Краснушный энцефалит может развиваться и без кожных высыпаний. Заболевание начинается в острой форме с появления высокой температуры тела, головной боли, рвоты, расстройства сознания, это связано с отека-набуханием мозга. После чего появляются двигательные нарушения в виде миоклонии, опистотонуса, хореоатетоза, центрального пареза, поражения черепных нервов, мозжечковые, нарушения, атаксия, гипертермия, центральные расстройства дыхания и сердечно-сосудистой деятельности. Часто дети подвергаются расстройствам сознания: легкая спутанность или глубокая кома.
Энцефалит при коклюшно-дифтерийно-столбнячной вакцинации. Энцефалиты, которые возникают после адсорбированной коклюшно-дифтерийно-столбнячной вакцины (АКДС), имеют широкую симптоматику: поражение черепных нервов, судороги, галлюцинации, параличи или парезы, гиперкинезы, атрофия зрительных нервов и др. Заболевание протекает в тяжелой форме с высокой вероятностью летальности, у больных детей наблюдается множество остаточных явлений, проявляющихся эпилептическими припадками и задержкой развития.
Для коревого поствакцинального энцефалита характерны симптомы в виде судорог, расстройств координации. Излечение проходит индивидуально в одних случаях имеется благоприятный результат, в других есть выраженные остаточные явления.
Энцефалит при антирабических прививках. У детей первых лет жизни нервная система поражается редко, в отличие от детей школьного возраста. Заболевание портекает в острой или подострой формах. В виде общего недомогания развиваются различные неврологические нарушения. Могут наблюдаться симптомы миелита, энцефаломиелита, менингоинцефаломиелита, энцефалополирадикулоневрита. Наиболее тяжелое течение наблюдается при восходящем параличе Ландри (начинаясь с поражения нижних конечностей и распространяясь вверх по спинному мозгу).
Диагностика Энцефалита у детей:
В диагностировании энцефалитов сначала проводиться анализ на основании симптоматики. Тщательное изучение клинической картины заболевания, даже при отсутствии лабораторного подтверждения, у большинства больных позволяет поставить правильный диагноз. Далее следует ряд анализов, по которым можно подтвердить диагноз:
Анализ ликвора – проводится забор спинномозговой жидкости, в которой при энцефалите обнаруживается повышенное количество лимфоцитов, белка, сахара иногда с примесью крови (ветряночный, краснушный энцефалит).
Серологический анализ – при энцефалите в крови есть антитела, которые помогают распознать вирус.
Компьютерная томография головного мозга и магнитно-резонансная томография головного мозга – позволяют увидеть воспаленные очаги или кровоизлияния в мозге.
Электроэнцефалограмма – фиксирует повышение или снижение электрической активности головного мозга.
Биопсия головного мозга – в случае неэффективности иных методов определения вируса делают забор образцов ткани мозга. Данная процедура проводится под контролем МРТ.
Вирусологический анализ носоглоточных смывов – определяет уровень специфических антител (ветряночный, краснушный энцефалит).
Основанием для постановки диагноза поствакцинальных диагнозов служат хронологические совпадения с вакцинацией и отрицательные результаты выделения возможных возбудителей энцефалита.
Лечение Энцефалита у детей:
Лечение первичных энцефалитов
В остром периоде необходима обязательная госпитализация. Терапия энцефалитов должна быть комплексная.
При клещевом энцефалите в первые три дня болезни вводят противоклещевой человеческий у-глобулин в дозе 1,5-3 мл 1-2 раза в сутки. Положительный эффект при первичном энцефалите оказывает введение рибонуклеазы из расчета 2,5-3 мг/кг н сутки в/м 4 раза в день в течение лихорадочного периода и еще 2 дней после снижения температуры. Возможно применение и дезорибоиуклеазы в дозе 0,5 мг/кг в сутки по той же схеме.
В лечении клещевого энцефалита используется антибактериальная терапия: бензилпенициллин (курс 15 дней), доксициклин (курс 10 дней), цефотаксим (клафоран) (курс 1 мес.), лендацин (цефтриаксон) (курс 14-28 дней) в возрастных дозах. Все препараты вводят внутривенно. При хроническом течении клещевого энцефалита проводят повторные курсы антибиотиков, преимущественно цефалоспоринов.
При смешанных инфекциях (вирусно-бактериальных) необходимо применение антибиотиков: левомицетина, цефотаксима (клафорана), цефтазидима (фортума), цефтриаксона (роцефи-ма), меропенема (меронема) и др.
В остром периоде заболевания показана дегидратационная терапия. Предпочтительна длительная внутривенная инфузия большого объема жидкости. Одновременно больному в мочевой пузырь помещают постоянный катетер. Затем в течение 2 ч проводят внутривенную водную нагрузку инфузионной смесью из синтетических низкомолекулярных кровезаменителей (гемодез, реополиглюкин) и глюкозосолевых растворов. При отсутствии признаков почечной недостаточности, с 3-го часа лечения переходят к следующему этапу форсированного диуреза. Назначают внутривенно калийсодержащие препараты. Также в курс лечения входят мочегонные средства. При отеке мозга положительный эффект оказывают и осмотические диуретики, которые вводят в виде раствора в дозе 0,5-1 г сухого вещества на 1 кг массы тела.
В первые 2 нед. болезни показано внутримышечное введение витаминов (Bt, В6, В12, С) и препаратов нейропротекторного действия (пирацетам, пантогам, инстенон) в возрастных дозах. Иногда назначают преднизолон из расчета 1-2 мг/кг вместе с препаратами калия. Симптоматическое лечение включает применение гипотензивных средств при гипертонии, для купирования судорожных приступов, нормализации сердечно-сосудистой деятельности. При гипертермии показан парацетамол, анальгин в возрастных дозах. При развитии судорог назначают седуксен, оксибутират натрия, а при сердечной недостаточности – строфантин, дигоксин или дофамин. В случае развития периферических параличей показаны прозерин и препараты кальция. При наличии гиперкинезов назначаются циклодол, паркопан в возрастных дозах. Для первичной терапии назначают мидантан по 1-2 таблетки 3 раза в день. С этой же целью используют юмекс (селегилин) по 1 таблетке 3 раза в день в течение 4-5 нед. При неэффективности названных препаратов назначают небольшие дозы леводопы (70-80 мг в сутки). Иногда добавляют холинолитики (акинетон, норакин) из расчета 2-5 мг/кг. При неэффективности консервативной терапии паркинсонического синдрома используют стереотаксические операции.
Для предупреждения остаточных явлений первичного энцефалита проводится восстановительная терапия: массаж, лечебная гимнастика, физиотерапия, хвойные и сероводородные ванны, занятия с психотерапевтом.
Вторичные энцефалиты
Основу лечения коревого энцефалита составляет гормональная терапия. Используются предмизолон или гидрокортизон парентерально в течение 2-4 нед. (вне зависимости от тяжести состояния) из расчета 2-3 мг/кг. Назначают также десенсибилизирующие препараты – димедрол, пипольфен, тавегил, супрастин в возрастных дозах внутрь 2-3 раза в день; проводится дегидратация. Для повышения устойчивости организма назначают большие дозы аскорбиновой кислоты – 900-1000 мг парентерально или внутрь. С целью нормализации обменных процессов в мозге применяется пантогама, пиридитола, пирацетама (нопропила), глутаминовой кислоты в возрастных дозах 2-З раза в день в течение месяца. В остальном осуществляется патогенепческая терапия.
Лечение краснушного энцефалита в целом такое же, как и у других экзантемных энцефалитах. Проводится кортикостероидная, противовоспалительная терапия; устраняется отек и набухание мозга дегидратацией, дезинтоксикацией. В остальном лечение проводится посиндромно.
В случае появления при АКДС-вакцинации любых симптомов, указывающих на вовлечение ЦНС, отменяются следующие вакцинации. При судорожных приступах проводится противосудорожная терапия. Если судороги повторяются, применяется активная комплексная терапия – противосудорожная, дегидратационная, десенсибилизирующая с обязательным включением кортикостероидных гормонов. Своевременность лечения обычно позволяют добиться успеха. При необходимости курсы лечения повторяют. Противосудорожная терапия продолжается длительно, не менее 3 лет после прекращения припадков. Ввиду возможности развития в дальнейшем эпилепсии данная группа детей находится под диспансерным наблюдением.
При коревом поствакцинальном энцефалите в случае возникновения судорог рекомендуется противосудорожная терапия препаратами в возрастных дозах, дегидратация, десенсибилизация. В остальных случаях проводится посиндромная терапия.
Энцефалит при антирабических прививках. Для данной формы заболевания наибольшее значение имеет десенсибилизирующая терапия. В остром периоде болезни назначаются антигистаминные препараты – димедрол, пипольфен, супрастин, диазолин, обычно под защитой антибиотиков применяют гормоны, чаще преднизолон 1-2 мг/кг, с одновременным назначением препаратов калия. В тяжелых случаях вводится внутривенно или внутримышечно гидрокортизон. Дегидратационная терапия включает лазикс, маннитол, гипотиазид, диакарб, сульфат магния, глицерин. Обязательно применяется витаминотерапия (комплекс витаминов В, аскорбиновая кислота). Для лечения и профилактики осложнений применяют антибиотики. Проводится симптоматическая терапия (противосудорожные средства) и восстановительное лечение.
Профилактика Энцефалита у детей:
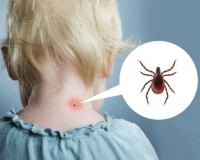
Специфической профилактической терапии по всем группам энцефалита не существует, только для отдельных видов. Так, профилактика эпидемического энцефалита основывается на изолировании больного и дезинфекции его жилья, одежды и личных вещей. Большое значение имеет профилактика таких энцефалитов, как клещевого, комариного. Кроме неспецифической профилактики (защита себя от укусов насекомых при помощи плотной одежды для похода в лесные массивы, использование защитных средств, высокая обувь) при клещевом энцефалите проводятся предохранительные прививки. Не стоит самостоятельно удалять клеща, необходимо обратиться за медицинской помощью.
К каким докторам следует обращаться если у Вас Энцефалит у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Энцефалита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

