Ревматоидный артрит и стрептококковый ревматизм
Обновлено: 25.04.2024
Любое состояние, относящееся к рубрике I00, в сочетании с другими или множественными формами состояний с вовлечением сердца. Острый ревматический панкардит.
Классификация
В настоящее время используется классификация Ассоциации ревматологов России, принятая в 2003 году.
| Клинические варианты | Клинические проявления | Исход | Стадия НК | ||
| основные | дополнительные | КСВ* | NYHA** | ||
| Острая ревматическая лихорадка | Кардит (вальвулит) | Лихорадка | Выздоровление | 0 | 0 |
| Артрит | Артралгии | Хроническая | I | I | |
| Повторная ревматическая лихорадка | Кольцевидная эритема | Абдоминальный синдром | ревматическая болезнь | IIА | II |
| Подкожные ревматические | Серозиты | сердца: | IIБ | III | |
| Узелки | - без порока сердца*** - порок сердца**** | III | IV | ||
** Функциональный класс по NYHA.
*** Наличие поствоспалительного краевого фиброза клапанных створок без регургитации, которое уточняется с помощью ЭхоКГ.
**** При наличии впервые выявленного порока сердца необходимо, по возможности, исключить другие причины его формирования (инфекционный эндокардит, первичный антифосфолипидный синдром, кальциноз клапанов дегенеративного генеза и др.).
Этиология и патогенез
Этиологический фактор - В-гемолитический стрептококк группы А. Заболевание развивается в связи с острой или хронической носоглоточной инфекцией. Особенное значение имеет М-протеин, входящий в состав клеточной стенки стрептококка. Известно более 80 разновидностей М-протеина, из них ревматогенными считают М-5, 6, 14, 18, 19, 24. Необходимым условием также является наследственная предрасположенность (DR21, DR4, антитела HLA; аллоантиген В-лимфоцитов D8/17).
Эпидемиология
Распространенность ревматической лихорадки среди детей в различных регионах мира составяет 0,3-18,6 на 1000 школьников (по данным ВОЗ - 1999). Основное количество больных ревматической болезнью сердца составляют пациенты с приобретенными ревматическими пороками сердца.
За последние 10 лет первичная инвалидность вследствие ревматической лихорадки составляет 0,5-0,9 на 10 тыс. населения (0,7 - в работоспособном возрасте). Данный показатель не имеет тенденции к снижению.
Факторы и группы риска
- возраст 7-20 лет;
- женский пол (женщины болеют в 2,6 раза чаще, чем мужчины);
- наследственность;
- недоношенность;
- врожденные аномалии соединительной ткани, несостоятельность коллагеновых волокон;
- перенесенная острая стрептококковая инфекция и частые носоглоточные инфекции;
- неблагоприятные условия труда или проживание в помещении с повышенной влажностью, низкой температурой воздуха.
Клиническая картина
Cимптомы, течение
Первичный эндомиокардит
Проявления: боли в области сердца, выраженная слабость, одышка при небольшой физической нагрузке, повышение температуры до фебрильных цифр.
При обследовании: выраженная интоксикация, бледность кожи, синие круги под глазами, незначительная адинамия и гипотония Гипотония - сниженный тонус мышцы или мышечного слоя стенки полого органа.
.
6. На фонокардиографии (ФКГ) шум вначале средней амплитуды, занимает всю или большую часть систолы, регистрируется на средних и высоких частотах, имеет лентовидную или стихающую форму.
7. На ЭКГ выявляют симптомы перегрузки левого предсердия.
8. При рентгенологическом исследовании типичны митральная конфигурация сердца, признаки переполнения левого предсердия.
У 5% обследованных больных выслушивается нежный мезодиастолический шум по левому краю грудины, у 2 % - протодиастолический, что указывает на поражение аортальных клапанов (четко отражается на ФКГ).
При вовлечении в процесс перикарда у больных наблюдается тяжелое или очень тяжелое состояние (особенно при экссудативном перикардите). Резко выражены признаки интоксикации (бледность кожи и пр.), значительно смещены границы сердца.
На фоне описанных ранее данных аускультации выслушивается шум трения перикарда, чаще по правому краю грудины и у основания сердца, реже - по левому краю грудины. Шум слабо скребущий (хруст снега), систоло-диастолический, однако точно не совпадает ни с систолой, ни с диастолой, выслушивается непродолжительно.
Диагностика
Инструментальные методы
2. Фонокардиография применяется с целью уточнения характера шума, выявленного при аускультации. При миокардите отмечается снижение амплитуды I тона, его деформация, патологический III и IV тоны, систолический шум, занимающий 1\2 систолы.
При наличии эндокардита регистрируется высокочастотный систолический шум, протодиастолический или пресистолический шум на верхушке при формировании митрального стеноза, протодиастолический шум на аорте при формировании недостаточности клапана аорты, ромбовидный систолический шум на аорте при формировании аортального стеноза.
3. Рентгенография органов грудной клетки дает возможность выявить наличие застойных явлений в малом круге кровообращения (признаки сердечной недостаточности) и кардиомегалию Кардиомегалия - значительное увеличение размеров сердца за счет его гипертрофии и дилатации
.
ЭхоКГ-признаки поражения митрального клапана:
- краевое утолщение, рыхлость, "лохматость" створок клапана;
- ограничение подвижности утолщенной задней створки;
- наличие митральной регургитации, степень которой зависит от тяжести поражения;
- небольшой концевой пролапс Пролапс - смещение вниз какого-либо органа или ткани от его нормального положения; причиной такого смещения обычно бывает ослабление окружающих и поддерживающих его тканей.
(2-4 мм) передней или задней створки.
Эхо-КГ признаки поражения аортального клапана:
- утолщение, рыхлость эхо-сигнала аортальных створок, что хорошо видно в диастоле из парастернальной позиции и в поперечном сечении;
- чаще выражено утолщение правой коронарной створки;
- аортальная регургитация (направление струи к передней митральной створке);
- высокочастотное трепетание (флатер) передней митральной створки вследствие аортальной регургитации.
Лабораторная диагностика
Специфических лабораторных тестов, подтверждающих наличие ревматизма, нет. Однако на основании лабораторных анализов можно оценить активность ревматического процесса.
Определение титра стрептококковых антител - одно из важных лабораторных исследований, позволяющее подтвердить наличие стрептококковой инфекции. Уже на ранних стадиях острого ревматизма уровни таких антител возрастают. Однако повышенный титр антител сам по себе не отражает активность ревматического процесса.
Наиболее широко используемый тест для определения стрептококковых антител - определение антистрептолизина О. При однократном исследовании повышенными считаются титры не менее 250 единиц Тодда у взрослых и 333 единицы у детей старше 5 лет.
Для диагностики также применяется выделение стрептококков группы А из носоглотки путем взятия посевов. По сравнению с определением уровня антител, данный метод является менее чувствительным.
Наиболее часто определяемые гематологические показатели острой фазы ревматизма - СОЭ и С-реактивный белок. У больных острой ревматической лихорадкой эти показатели всегда будут повышены, за исключением больных с хореей.
Следует иметь в виду, что все известные биохимические показатели активности ревматического процесса являются неспецифичными и непригодными для нозологической диагностики. Судить о степени активности болезни (но ни о ее наличии) при помощи комплекса этих показателей можно в том случае, когда диагноз ревматизма обоснован клинико-инструментальными данными.
Значимые для диагностики биохимические показатели:
- уровень фибриногена плазмы выше 4 г/л;
- альфа-глобулины - выше 10%;
- гамма-глобулины - выше 20%;
- гексозы - выше 1,25 гм;
- серомукоид - выше 0,16 гм;
- церулоплазмин - выше 9,25 гм;
- появление в крови С-реактивного белка.
Дифференциальный диагноз
Основные заболевания с которыми необходимо дифференцировать острую ревматическую лихорадку
1. Неревматический миокардит (бактериальный, вирусный).
Типичные признаки:
- наличие хронологической связи с острой носоглоточной (в основном вирусной) инфекцией;
- укорочение (менее 5-7 дней) или отсутствие латентного периода;
- в дебюте болезни проявляются симптомы астенизации , нарушения терморегуляции;
- постепенное развитие заболевания;
- артрит и выраженные артралгии отсутствуют;
- кардиальные жалобы имеют активный и эмоционально окрашенный характер;
- медленная динамика под влиянием противовоспалительной терапии.
2. Постстрептококковый артрит.
Может встречаться у лиц среднего возраста. Имеет относительно короткий латентный период (2-4 дня) от момента перенесенной БГСА-инфекции глотки (бета-гемолитический стрептококк группы А) и персистирует в течение более длительного времени (около 2 мес.). Заболевание не сопровождается кардитом, недостаточно оптимально реагирует на терапию противовоспалительными препаратами и полностью регрессирует без остаточных изменений.
3. Эндокардит при системной красной волчанке, ревматоидном артрите и некоторых других ревматических заболеваниях.
Данные заболевания отличаются характерными особенностями внесердечных проявлений. При системной красной волчанке выявляются специфичные иммунологические феномены - антитела к ДНК и другим ядерным субстанциям.
4. Идиопатический пролапс митрального клапана.
При данном заболевании большинство больных имеют астенический тип конституции и фенотипические признаки, указывающие на врожденную дисплазию соединительной ткани (воронкообразная деформация грудной клетки, сколиоз грудного отдела позвоночника, синдром гипермобильности суставов и др). Поставить правильный диагноз помогают тщательный анализ клинических особенностей внесердечных проявлений заболевания и данные допплерэхокардиографии. Для эндокардита характерна изменчивость аускультативной картины.
Осложнения
Лечение
Всем больным назначают постельный режим в течение острого периода заболевания, диету, богатую витаминами и белком, с ограничением поваренной соли и углеводов.
Медикаментозное лечение
Этиотропная терапия
Направлена на эрадикацию b-гемолитического стрептококка группы А.
Применяется бензилпенициллин в суточной дозе 1500000-4000000 ЕД у подростков и взрослых и 400000-600000 ЕД у детей в течение 10-14 дней с последующим переходом на применение дюрантной формы препарата (бензатин бензилпенициллин).
При непереносимости препаратов пенициллина применяют макролиды:
- азитромицин по схеме взрослым 0,5 г однократно в первые сутки, затем по 0,25 г один раз в день в течение четырех дней;
- или кларитромицин по 250 мг 2 р. в день 10 дней;
- или рокситромицин по 150 мг 2 р. в день 10 дней).
При непереносимотсти пенициллинов и макролидов используется антибиотикик из группы линкозамидов:
- линкомицин по 500 мг 3 р. в день 10 дней;
- или клиндамицин по 150 мг 4 р в день 10 дней.
Патогенетическое лечение ОРЛ заключается в применении глюкокортикоидов и нестероидных противовоспалительных препаратов (НПВП).
В детской кардиоревматологии в настоящее время используется преимущественно преднизолон (особенно при ярко и умеренно выраженном ревмокардите и полисерозитах). Суточная доза препарата составляет 20-30 мг до достижения терапевтического эффекта (как правило, в течение 2 нед.). Далее доза снижается (2,5 мг каждые 5-7 дней) вплоть до полной отмены.
При лечении ОРЛ у взрослых препаратами выбора считаются индометацин и диклофенак (150 мг в сутки в течение 2 мес.).
Показания для назначения НПВП:
- низкая степень активности;
- изолированный суставной синдром;
- затяжное, латентное течение.
Показания для назначения глюкокортикоидов:
- ярко и умеренно выраженный кардит;
- максимальная или умеренная степень активности;
- острое, реже - подострое и рецидивирующее течение;
- малая хорея;
- наличие вальвулита.
При наличии симптомов недостаточности кровообращения в план лечения включают сердечные гликозиды и диуретики. Схема их назначения аналогична таковой при лечении сердечной недостаточности другой этиологии.
Назначение сердечных гликозидов и диуретиков в сочетании с противовоспалительными средствами оправдано при активном течении ревматического процесса только на фоне неревматического порока сердца.
Применение кардиотонических препаратов нецелесообразно при развитии сердечной декомпенсации как следствия первичного ревмокардита (в основном встречается только в детском возрасте). В данных случаях явный терапевтический эффект может быть достигнут при использовании высоких доз преднизолона (40-60 мг в сутки).
Поскольку глюкокортикоиды оказывают специфическое воздействие на минеральный обмен, а также в связи с достаточно высоким уровенем дистрофических процессов в миокарде (особенно у больных с повторной ОРЛ на фоне порока сердца), следует применять в терапии препараты калия (панангин, аспаркам), анаболические гормоны, рибоксин и поливитамины.
В случаях тяжелого течения заболевания, когда развиваются признаки выраженной сердечной недостаточности на фоне вальвулита, может быть рекомендовано хирургическое лечение – вальвулопластика либо протезирование клапана.
Прогноз
Поражение клапанного аппарата приводит к развитию порока сердца у 20-25% больных, перенесших первичный ревмокардит. Повторные атаки повышают риск формирования порока сердца до 60-70%. Также такие больные входят в группу риска по развитию инфекционного эндокардита.
Госпитализация
Все больные с подозрением на острую ревматическую лихорадку должны быть госпитализированы для уточнения диагноза и лечения.
Профилактика
Первичная профилактика ОРЛ
В основе - своевременная диагностика и адекватная терапия активной А-стрептококковой инфекции верхних дыхательных путей (фарингит, тонзиллит).
Необходимое лечение в случае возникновения острого А-стрептококкового тонзиллофарингита у лиц молодого возраста, имеющих факторы риска развития ОРЛ (отягощенная наследственность, неблагоприятные социально-бытовые условия и др.): 5-дневное лечение бензилпенициллином в суточной дозе 1500000-4000000 ЕД у подростков и взрослых и 400000-600000 ЕД у детей в течение 10-14 дней с последующей однократной инъекцией бензатин бензилпенициллина.
В других ситуациях возможно применение оральных пенициллинов в течение 10 дней (амоксициллин). Рекомендуемая схема применения амоксициллина - 1-1,5 г (для взрослых и детей старше 12 лет) и 500-750 мг (для детей от 5 до 12 лет) в сутки.
Вторичная профилактика ОРЛ
Направлена на предотвращение рецидивов заболевания.
Применяют препараты пролонгированного действия: бициллин-1 (бензатинпенициллин, экстенциллин) и бициллин-5. Бициллин-1 менее аллергичен и дольше сохраняется в необходимой концентрации (21 день против 7-14 дней у бициллина-5).
Бициллин-1 вводят в/м:
- взрослым и подросткам - 2,4 млн ЕД;
- детям при массе тела менее 25 кг - 600 000 Ед;
- детям с массой тела более 25 кг -1,2 млн ЕД.
Бициллинопрофилактика начинается в стационаре сразу после окончания ежедневной антибактериальной терапии и проводится круглогодично. Ее длительность устанавливается индивидуально для каждого пациента. Для больных, перенесших ОРЛ без кардита (артрит, хорея) длительность - не менее 5 лет после атаки или до 18 лет ( по принципу "что дольше"). Для больных с излеченным кардитом без порока сердца длительность - не менее 10 лет или до 25-летнего возраста ( по принципу "что дольше").
Ревматизм – патология, возникающая после перенесенной стрептококковой инфекции. Она характеризуется воспалением соединительной ткани кровеносных сосудов, сердца и суставов. Нередко ревматизм начинается после ангины. Жертвами болезни становятся дети старше 3 лет и подростки с генетической предрасположенностью. Ревматизм способен атаковать нервную систему. В таком случае у пациента диагностируется хорея Если больной жалуется на боли в суставах, учащенное сердцебиение и одышку, возможно, что у него ревмокардит. Важно уметь отличать ревматизм от ревматоидного артрита. Для первого заболевания характерно поражение сердца, а для второго – костно-мышечной системы. При ревматоидном артрите пациента беспокоит утренняя скованность суставов, болевой синдром и распухшие кисти рук. Болезнь чаще всего у женщин, чем у мужчин. Это связано с особенностями гормональной системы. При отсутствии лечения артрит может привести к инвалидности.

Причины возникновения
На развитие ревматизма оказывают влияние следующие факторы:
- перенесенная стрептококковая инфекция;
- частые инфекционные заболевания носоглотки;
- наличие ревматизма или системные патологий соединительной ткани у родителей, братьев и сестер;
- наличие особого белка в организме – B-клеточного маркера D8/17.
Ревматоидный артрит возникает при частых простудных заболеваниях, хронических инфекционных патологиях, постоянных стрессах и травмах суставов. Также на его развитие влияет наследственная предрасположенность и переохлаждения.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Апреля 2022 года
Содержание статьи
О чем говорят артрит и ревматизм
Первые симптомы ревматизма обычно проявляются спустя 14-20 дней после ангины или фарингита. Пациент испытывает общее недомогание и боль в суставах, может резко повыситься температура тела.
Иногда ревматизм протекает скрытно: температура поднимается незначительно, сердце и суставы работают, как у здорового человека. Обычно больной начинает бить тревогу, когда появляются артриты. Ревматизм способен поражать средние и крупные суставы. Пациента беспокоят боли в локтях, запястьях, коленях и стопах. Болевой синдром может резко возникнуть и так же исчезнуть. Но при этом заболевание продолжает прогрессировать, и в дальнейшем симптомы будут более выраженными.
При ревматизме человек испытывает слабость, повышенное потоотделение и одышку. Такие симптомы характерны для ревмокардита – воспаления сердца. У 25% пациентов заболевание вызывает порок сердца.
Если ревматизм поражает нервную систему, то у больного начинают непроизвольно двигаться мышцы конечностей, лица, шеи и туловища. У него отмечается нарушение почерка, несвязная речь и гримасы.
Ревматоидный артрит сопровождается болями в суставах, чувством усталости и сильной слабостью, повышенной потливостью, мышечной болью и повышением температуры тела. С прогрессированием заболевания пациента начинают беспокоить постоянные ноющие суставные боли, кожа вокруг сустава краснеет, появляется отечность. При пальпации человек ощущает боль, образуются ревматоидные узелки и наблюдается утренняя скованность.
С чем можно перепутать артрит и ревматизм
Артрит нередко путают с ревматизмом. Однако ревматизм возникает при наличии инфекционного агента, поражающего сердца, и только в некоторых случаях приводящее к проблемам с суставами.
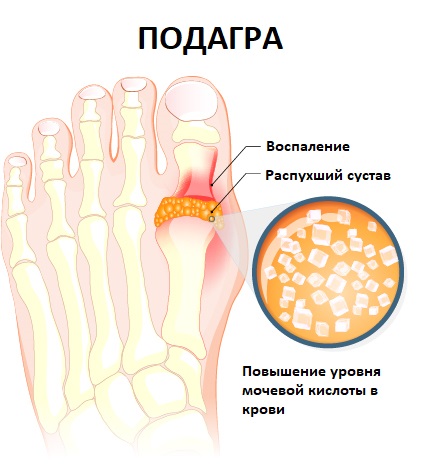
Симптомы артрита схожи с клиническими признаками подагры. При подагре повышается уровень мочевой кислоты в крови, что приводит к отложению солей мочевой кислоты в суставе. Для заболевания характерна острая боль в суставах утром или ночью, опухание сустава, покраснение кожи вокруг него, повышение артериального давления, изжога, тошнота и отсутствие аппетита. Лечить подагру следует нестероидными противовоспалительными препаратами, глюкокортикостероидами, средствами, снижающими выработку мочевой кислоты, и гормональными средствами
Что делать?
При появлении негативной симптоматики следует обратиться за помощью к врачу и не заниматься самолечением. Любые эксперименты в домашних условиях грозят опасными последствиями. При неправильном лечении ревматизм может привести к развитию стеноза клапанов, аритмии и сердечной недостаточности. Из-за формирования рубцов в сердце нарушается частота его сокращений, что провоцирует снижение кровотока.
Когда нужно обращаться к врачу? К какому врачу?
Обратиться к врачу необходимо при наличии таких признаков:
- боль в суставах и мышцах;
- утренняя скованность;
- повышение температуры тела;
- отек;
- покраснение кожи;
- наличие образований на коже;
- общая слабость.
Лечением ревматизма и ревматоидного артрита занимается врач-ревматолог. Для диагностики этих заболеваний он анализирует клиническую картину и жалобы пациента, затем направляет его на сдачу биохимического и общего анализа крови. Также могут потребоваться рентгенография суставов, ультразвуковая диагностика суставов и внутренних органов, магнитно-резонансная томография и исследование синовиальной жидкости. При подозрении на ревматизм в 99% случаев проводят электрокардиографию. Она помогает выявить заболевание сердечной мышцы.
Как лечить?
Улучшить состояние пациента можно только при непрерывном и комплексном лечении. Оно заключается в применении медикаментов, выполнении физиопроцедур, ношении бандажей и ортопедических стелек для уменьшения нагрузок на пораженные суставы.
Медикаментозное лечение
Для снятия болевого синдрома и воспаления при артрите и ревматизме врач назначает нестероидные противовоспалительные препараты. Их вводят внутримышечно или внутривенно. В некоторых случаях используют глюкокортикостероиды. Снять мышечный спазм можно с помощью миорелаксантов. Для уменьшения отечности эффективно применять специальные мази. Если артрит возник на фоне стрессов, то в курс лечения входят антидепрессанты.
При ревматизме также назначают антибиотики пенициллинового и цефалоспоринового ряда, гамма-глобулины. Сочетание медикаментов зависит от степени тяжести патологии и вовлечения в процесс других органов.
Если ревматизм протекает с осложнениями, то могут понадобиться другие лекарственные средства. При сердечной недостаточности необходимо принимать препараты, снижающие артериальное давление, мочегонные лекарства и гликозиды. При поражениях центральной нервной системы применяют ноотропы и успокоительные средства.
Хирургическое лечение
Если медикаментозное лечение не принесло желаемого результата, требуется оперативное вмешательство. При ревматоидном артрите хирург проводит протезирование коленных и тазобедренных суставов. При защемлении запястного нерва назначают операцию в области канала запястья. Для предотвращения эрозии сустава и околосуставных тканей необходима синовэктомия.
Хирургическое лечение при ревматизме необходимо при выявлении у больного порока сердечной мышцы. К современным методикам терапии клапанных пороков относятся протезирование клапана, вальвулопластика открытого типа и вальвулопластика баллонного типа.
Консервативная терапия
Во время лечения артрита или ревматизма следует придерживаться диетического питания. В рационе должны присутствовать продукты, содержащие витамины A, С, E и группы B, микроэлементы и аминокислоты.
Хорошо зарекомендовали себя в борьбе с симптомами артрита и ревматизма такие физиотерапевтические процедуры:
- ультравысокочастотная терапия;
- магнитотерапия;
- лазерная терапия;
- электроимпульсная терапия;
- парафиновые аппликации.
Они снимают острый болевой синдром, улучшают микроциркуляцию крови, восстанавливают функции суставов и уменьшают отек.
Для профилактики застойных явлений и восстановления полноценного функционирования суставов полезно посещать массажиста и выполнять упражнения лечебной физкультуры.
Для расслабления мышц, снятия припухлости, улучшения кровообращения и уменьшения боли при ревматизме и артрите назначают иглорефлексотерапию. Облегчить течение артрита, снять боль и повысить иммунитет можно с помощью фитотерапии.
Когда симптомы ревматизма поутихнут, пациенту рекомендуют санаторно-курортное лечение на срок до 2 месяцев. В санатории он продолжает прием противовоспалительных препаратов и соблюдает диету. Также ему назначают лечебную гимнастику для нормализации работы сердца и легких.
Источники
Ревматизм и ревматоидный артрит — два разных заболевания, которые часто путают между собой пациенты, при этом обе болезни могут сформироваться в организме одновременно. Ревматизм поражает суставы, сердце, сосуды и нервную систему, ревматоидный артрит — кости, хрящи, мышцы, сухожилия. Сходство патологий в том, что страдают соединительные ткани, возникает ограничение подвижности и общая слабость. Каждый недуг необходимо лечить по-разному. Если при ревматоидном артрите возникает ревматизм, следует обращаться к ревматологу, неврологу или ортопеду.

Причины
Ревматические болезни развиваются после инфекции (бактерии стрептококка), а ревматоидные чаще бывают вызваны вирусами. Болезни могут возникнуть одновременно в организме по таким причинам:
- перенесение тяжёлого инфекционного заболевания или его неоконченное лечение;
- нарушения работы иммунной системы организма;
- наличие системных патологий соединительных тканей;
- наследственная предрасположенность;
- повышенный уровень содержания В-клеточного белка;
- повторные травмы или операции;
- переохлаждение, пребывание на сквозняке или в сыром климате;
- длительное мышечное напряжение;
- частые болезни горла и органов дыхания;
- аллергические реакции на внешние раздражители;
- антисанитария;
- плохое питание.
Также в группе риска находятся женщины и подростки, профессиональные спортсмены и танцоры.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 23 Апреля 2022 года
Содержание статьи
О чём говорит ревматизм при ревматоидном артрите
Ревматоидные патологии говорят о том, что в организме происходит аутоиммунный сбой. Если возникает ревматизм, значит, иммунитет не способен сопротивляться размножению вредных бактерий и микроорганизмов. При артритах очаг заболевания обычно сосредоточен в синовиальной капсуле. Вирус распространяется по телу, вызывает формирование других раздражителей, что становится причиной ревматических нарушений. Симптомы болезней различаются:
- При ревматизме признаки ярко выражены, патология развивается стремительно, а также может затрагивать нервные окончания, что проявляется в психозах, смене настроения, стрессовых состояниях.
- При ревматоидном артрите симптомы возникают не сразу. При этом больной длительное время не догадывается о болезни, но потом заболевание проявляется в тяжёлой форме.
К общим симптомам относят боль в мышцах и суставах, лихорадку, высокую температуру тела, астению, иногда — кожные высыпания.
Разновидности ревматизма при ревматоидном артрите
В зависимости от локации поражения, выделяют несколько видов ревматических болезней:
- Полиартрит. Поражает суставы и суставные хрящи одновременно в нескольких местах. Выражается в резком повышении температуры тела, остром недомогании, отёках и воспалениях конечностей.
- Ревмокардит. Поражает сердечную мышцу, миокард и ближайшие к сердцу кровеносные сосуды. Развивается тахикардия, признаки отравления, колющие и режущие боли в груди в области сердца.
- Ревматическая хорея. Нарушается работа микрососудов головного мозга. Характерные симптомы — сбой координации движений, нарушения психики и глотательной функции.
- Ревматический плеврит. Зона поражения сосредоточена в области лёгких. Сопровождается одышкой, кашлем, нехваткой воздуха, недомоганием, сдавливающими болями в груди.
С какими болезнями можно перепутать ревматизм при ревматоидном артрите
- Болезни сердца. Общие признаки — колющая боль, изменения частоты сердечного ритма, тревожность, общая слабость.
- Болезни дыхания. Возникают затруднения глотания, одышка, учащённое сердцебиение, сдавливание в груди.
- Сосудистые заболевания. Расстройства нервной системы, панические атаки, повышенное потоотделение, нарушения координации движений.
Как снять симптомы ревматизма
Заболевание возможно предупредить, если правильно лечить такие болезни, как ангина, тонзиллит, фарингит и другие ЛОР-болезни, а также сократить количество соли в пище, закалять организм и своевременно обращаться к врачу. Чтобы снять или облегчить симптомы, следует выполнять такие действия:
- Делайте специальную гимнастику для тренировки костно-мышечного аппарата — упражнения назначает ревматолог или врач спортивной медицины.
- Примите обезболивающее, но предварительно согласуйте препарат с лечащим врачом.
- Расслабьтесь, выпейте тёплый чай, избегайте стрессов, нервного и физического перенапряжения.
Когда нужно обращаться к врачу? К какому врачу?
Полностью вылечить ревматоидный артрит невозможно, но ревматизм лечится при грамотно составленном курсе. Чтобы избавиться от недуга, следует посетить терапевта, который направит на диагностику и подберёт нужного специалиста. Другой вариант — сразу обратиться к ревматологу или неврологу. Помощь специалиста необходима сразу после обнаружения первых признаков или в случае недомогания.
Как лечить?
Успех лечения зависит от того, насколько рано пациент обращается в клинику. Чем раньше начинают лечить патологии, тем больше шансов у больного на выздоровление или ослабление симптомов. Для того, чтобы правильно составить лечебный курс, врачи назначают диагностические исследования:
- лабораторные анализы крови, мочи, синовиальной жидкости;
- биопсию суставов;
- электрокардиографию;
- артрографию;
- УЗИ или рентген;
- КТ и МРТ.
Медикаментозное лечение
При ревматических нарушениях используют такие препараты:
- нестероидные противовоспалительные;
- антибиотики;
- глюкокортикоидные;
- антидепрессанты;
- иммунодепрессанты.
Если суставы сильно воспалены, применяют инъекции внутрисуставным способом.
Консервативное лечение
Одна из самых эффективных методик — физиотерапия. Ослабить или полностью избавиться от заболевания помогают:
- лечебный массаж и гимнастика;
- электрофорез;
- лазеротерапия;
- УФ-облучение;
- иглоукалывание;
- кинезитерапия;
- озонотерапия;
- рефлексотерапия;
- парафинотерапия.
Хирургическое лечение
Хирургию обычно применяют для лечения ревматоидного артрита, так как консервативные методики и лекарства лучше справляются с ревматизмом.
Источники
Статью проверил

Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ревматизм: причины появления, симптомы, диагностика и способы лечения.
Определение
С точки зрения современной медицины ревматизм (ревматическая лихорадка) представляет собой системный воспалительный процесс инфекционно-аллергического характера, поражающий соединительную ткань организма. Сначала происходит воспаление, на которое организм отвечает иммунной реакцией, и далее начинается аутоиммунная атака на соединительную ткань собственного организма. Часто ревматизм связывают с болью в суставах и ревматическим артритом, но это только часть симптомов заболевания. Ревматическая лихорадка поражает ткани сердечной мышцы, кожу, сосуды, мозг и нервную систему. Значительно реже встречаются ревматические поражения органов дыхания, зрения, желудочно-кишечного тракта.
Интенсивность суставной боли так велика, что заглушает большинство симптомов, поэтому человек не сразу ощущает другие нарушения работы организма.
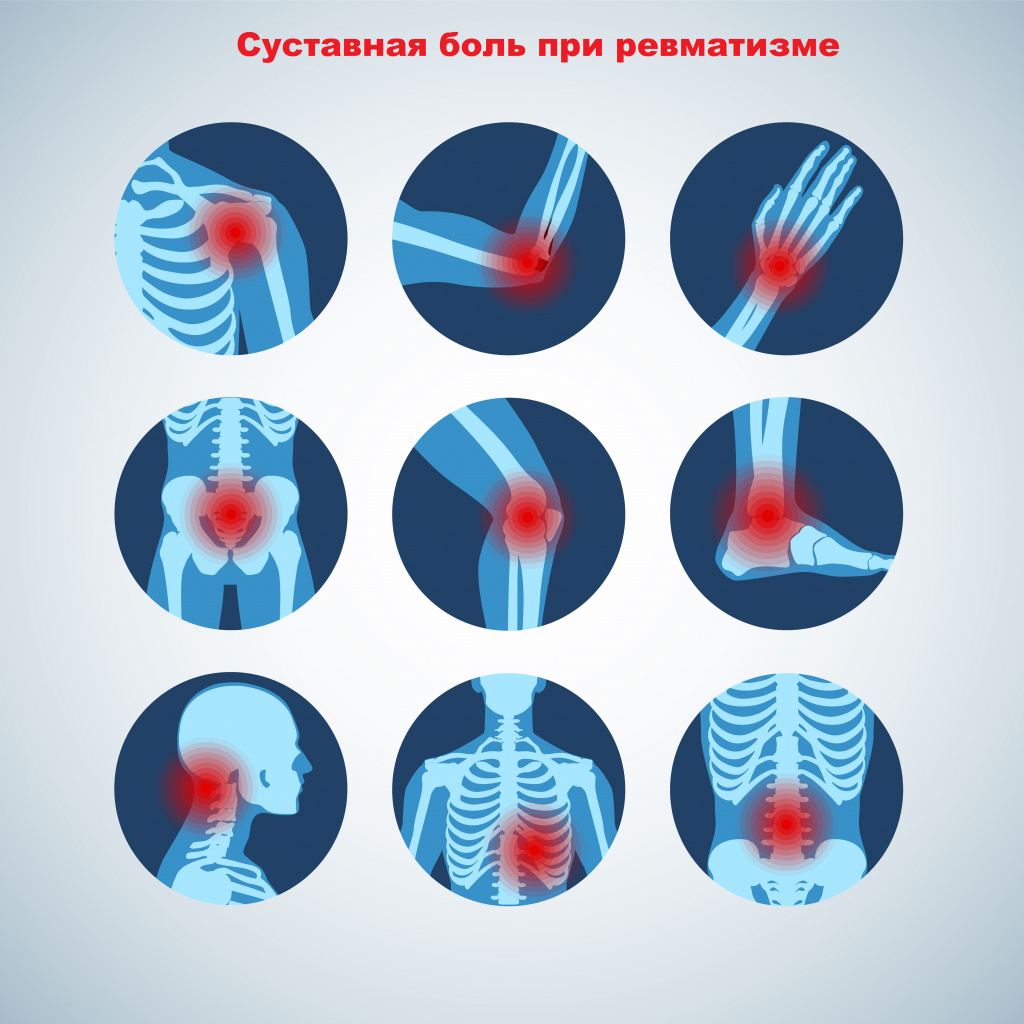
Именно ревматические заболевания вносят наибольший вклад в снижение работоспособности, ухудшение общего состояния здоровья пациента и увеличение количества обращений к врачам первичного звена. Ревматические заболевания встречаются у людей любого возраста. Первый эпизод острой ревматической лихорадки чаще всего развивается между 5 и 15 годами, у детей младше трех лет она практически не встречается. Болезнь поражает девочек в три раза чаще, чем мальчиков.
Причины появления ревматизма
Основной причиной ревматизма является респираторная стрептококковая инфекция группы А. Как правило, заболеванию предшествуют ангина, тонзиллит, фарингит, скарлатина и т. д., во время которых иммунная система активно продуцирует специфические антитела для борьбы со стрептококками. Антитела обнаруживают возбудителей инфекции по определенным белковым молекулам, но такие же белки у некоторых людей присутствуют в соединительной ткани сердца и сосудов. В результате противострептококковые антитела атакуют собственные ткани, вызывая в них воспалительный процесс.
В ряде случаев можно говорить о генетической предрасположенности, так как заболеваемость детей значительно выше в тех семьях, где у кого-то из родителей диагностирован ревматизм.
Патологический процесс носит аутоиммунный характер, поэтому заболевание протекает волнообразно, обостряясь под влиянием инфекции или неспецифических факторов (переохлаждения, физического напряжения, эмоционального стресса и пр.).
Развитию ревматической лихорадки способствуют такие факторы:
- некорректное лечение стрептококковой инфекции;
- генетическая предрасположенность;
- переохлаждение;
- дефицит витаминов и микроэлементов;
- наличие аутоиммунных заболеваний (системной красной волчанки, склеродермии и др.).
- острую форму (до 3 месяцев);
- подострую форму (3-6 месяцев);
- затяжную форму (более 6 месяцев);
- латентную (скрытую) форму ー протекает без характерных симптомов, без лабораторных изменений, выявляется уже после формирования пороков сердца;
- рецидивирующую форму ー имеет волнообразное течение с быстрым развитием недостаточности внутренних органов.
По клиническим проявлениям:
- ревмокардит ー воспаление тканей сердца;
- полиартрит ー множественное поражение суставов;
- кольцевидная эритема ー специфическая сыпь на коже;
- хорея ー выраженные неврологические симптомы (дрожание рук, слабость мышц, непроизвольные движения);
- подкожные узелки в области суставов.
На раннем этапе отмечается артралгия – быстро нарастающая боль в крупных суставах (коленных, локтевых, плечевых, голеностопных, лучезапястных) с ограничением их подвижности.
Ревмокардит у отдельных больных молодого возраста и детей может протекать тяжело - с самого начала болезни присутствует сильная одышка при нагрузке и в покое, постоянные боли в области сердца, учащенное сердцебиение. Могут появляться симптомы недостаточности кровообращения в большом круге в виде отеков и тяжести в области правого подреберья (за счет увеличения печени). Все эти симптомы указывают на диффузный миокардит тяжелого течения.
Нарушение координации, слабость в мышцах, неконтролируемые движения могут являться признаками ревматического поражения нервной системы. Болезнь может влиять на психику и работу речевого аппарата.
Кожные патологии при заболевании ревматизмом выражаются покраснением и раздражением в виде округлых пятен. На руках и ногах могут появляться подкожные узелки, которые не причиняют боли и могут исчезнуть без лечения.
Особенности ревматизма у детей:
У детей ревматическая лихорадка протекает тяжелее, чем у взрослых, чаще и быстрее формируются пороки сердца. Суставной синдром мало выражен, а другие внесердечные проявления (кольцевидная эритема, подкожные узелки, хорея) встречаются чаще с более яркими проявлениями.
Диагностика ревматизма
Ревматизм диагностируется на основе клинических и лабораторных показателей. Основные критерии: полиартрит, кардит, хорея, аннулярная сыпь, подкожные узелки.
Диагностические мероприятия включают:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Артрит: причины появления, симптомы, диагностика и способы лечения.
Определение
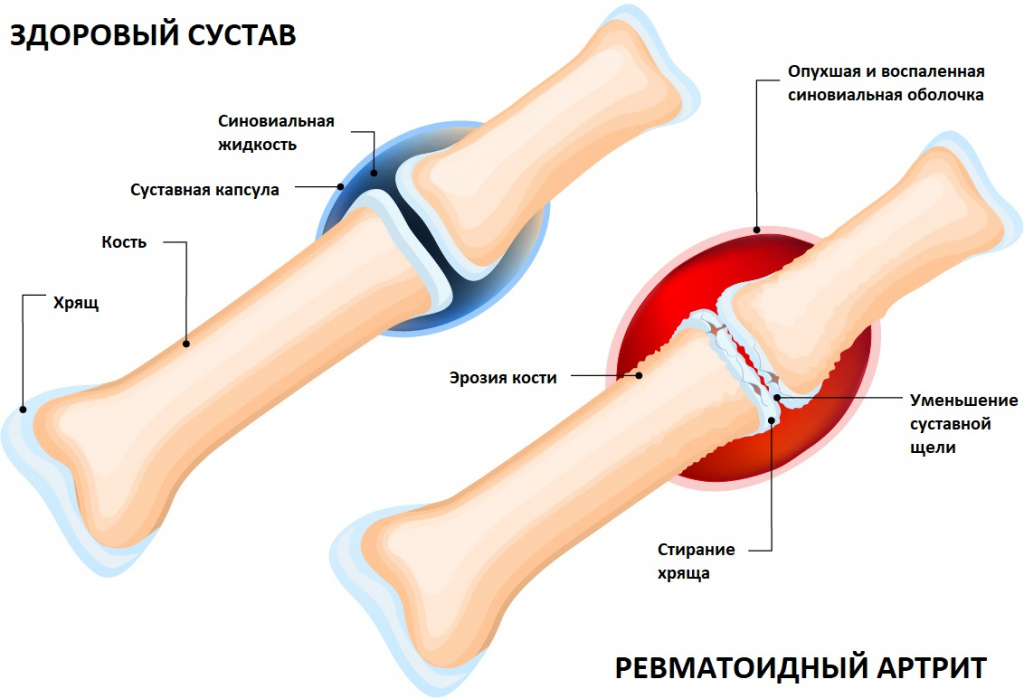
Артриты – это собирательный термин для обозначения группы различных воспалительных заболеваний суставов, поражающих их синовиальную оболочку, капсулу (суставную сумку) и суставной хрящ. Капсула окружает суставную полость и обеспечивает ее герметичность. Синовиальная оболочка представляет собой внутренний слой суставной капсулы и покрывает все внутрисуставные структуры, кроме суставных поверхностей костей (они покрыты хрящом). В синовиальной оболочке располагается большое количество нервных волокон и сосудов, которые отвечают за питание суставного хряща. Суставной хрящ обеспечивает скольжение суставных поверхностей при движении, ослабляет нагрузку при воздействии механических факторов (амортизирующая функция).
Заболеваемость артритом составляет 9,5 случаев на 1000 человек; распространенность высока среди лиц разного возраста, включая детей и подростков, но чаще артрит развивается у женщин после 40 лет.
Причины появления артрита
Описано более 100 различных форм заболеваний суставов или патологических процессов, при которых артрит является частым, а порой ведущим проявлением.
Причиной развития воспалительного процесса в суставе часто становится аутоиммунный процесс в организме, то есть нарушение функционирования иммунной системы, которая начинает воспринимать собственные ткани как чужеродные и повреждать их. Этиология некоторых тяжелых воспалительных суставных заболеваний (например, ревматоидного артрита, анкилозирующего спондилоартрита) до сих пор изучена недостаточно.
Среди факторов, способствующих развитию или обострению артрита, называют переохлаждение и физическую перегрузку сустава.
Другая нередкая причина заболевания - инфекция. Возможные возбудители – бактерии (гонококки, стафилококки, стрептококки, микобактерии туберкулеза, бледная трепонема), вирусы (вирус Эпштейна-Барра, аденовирусы, вирус краснухи, гепатита В и С) и грибы (аспергилла, кандида и др.). Они могут проникать в сустав напрямую (через рану, порез, прокол) или из удаленных очагов с током крови. Попав в сустав, возбудители начинают активно размножаться, выделяя токсичные продукты жизнедеятельности и провоцируя развитие воспаления.
Классификация заболевания
Нередко артрит и артроз становятся стадиями одного процесса: воспаление может приводить к повреждению хряща, а изнашивание хряща может вызывать воспаление.
В зависимости от причины заболевания различают: инфекционные и неинфекционные артриты. Как говорилось выше, причиной инфекционных артритов могут быть различные возбудители – бактерии, вирусы и грибы. Неинфекционные артриты развиваются на фоне аутоиммунных процессов (например, при ревматоидном артрите), метаболических нарушений (например, при подагре), возникают при заболеваниях крови, печени, кожи.
По характеру течения различают острый, подострый и хронический артриты.
По распространенности поражения различают:
- моноартрит (воспаление одного сустава);
- олигоартрит (воспаление 2-3 суставов);
- полиартрит (воспаление 4 и более суставов).
Олигоартрит встречается при ревматоидном артрите в дебюте заболевания, при серонегативных спондилоартритах, в частности болезни Бехтерева, при инфекционных заболеваниях – гонорее, бруцеллезе.
Полиартрит имеет вирусную природу, фиксируется при ревматоидном артрите и др.
Симптомы артрита
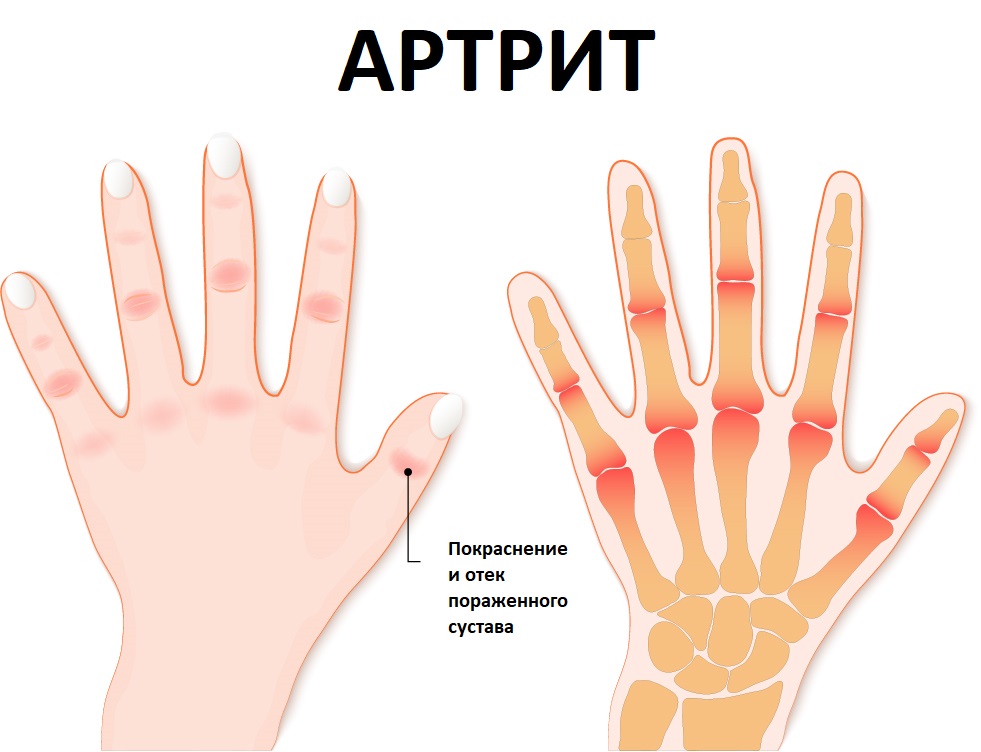
Для артрита характерны жалобы пациентов на боли в суставах, изменение их формы, нарушение функции, изменение температуры и окраски надсуставных кожных покровов.
Боль при артритах чаще беспокоит в покое, но может усиливаться или, наоборот, уменьшаться во время движения. Наиболее интенсивную боль пациенты отмечают во второй половине ночи и утром (так называемый воспалительный тип боли). Если она возникает при нагрузке на сустав и/или усиливается к вечеру, то, скорее всего, речь идет об артрозе сустава, а боль носит механический характер.
При остром артрите боль обычно очень сильная и постоянная, что значительное ограничивает функционирование сустава.
Изменение формы сустава расценивается как дефигурация и деформация. Дефигурация сустава – временное изменение формы сустава, связанное обычно с отечностью, припухлостью или атрофией мягких тканей.
Деформация – патологическое изменение формы сустава, обусловленное изменениями костных структур, стойкими контрактурами (невозможностью полного сгибания или разгибания сустава), вывихами.
Степень нарушения функции сустава может быть как легкой, не лишающей больных трудоспособности, так и полной, когда сустав теряет подвижность. При острых артритах ограничение подвижности обычно носит обратимый характер. Для хронических форм характерно прогрессирующее ограничение подвижности, вначале обусловленное болью, затем - развитием фиброзного процесса (разрастанием соединительной ткани).
Локальное повышение температуры кожных покровов — довольно частый симптом заболевания при острых, подострых артритах и обострении хронических. Возможна сопутствующая гиперемия (покраснение) и отек кожи.
Течение артритов отличается большой вариабельностью. Наблюдаются острые, непродолжительные и полностью обратимые формы (при вирусных инфекциях), а также длительные, прогрессирующие хронические артриты, исходом которых может быть костный или фиброзный анкилоз – полная неподвижность сустава (при ревматоидном, септическом артритах и др.). Хронические формы нередко приводят к инвалидизации больных.
Диагностика артрита
Предварительный диагноз устанавливается на основании жалоб и результатов осмотра пациента. Во время пальпации пациент может отмечать разлитую резкую болезненность, врач может заметить флюктуацию (колебание) вследствие наличия жидкости в суставной полости, отечность периартикулярных (околосуставных) тканей. Подвижность в суставе может быть ограничена.
При длительно существующем артрите обнаруживают более грубое изменение формы сустава, контрактуры, подвывихи, анкилозы. Пальпация показывает наличие плотной болезненной припухлости мягких тканей.
Для диагностики имеет значение локализация, количество, симметричность или асимметричность пораженных суставов, ритм болей, обстоятельства возникновения, длительность болей и факторы, усиливающие и ослабляющие боль.
Инструментальные методы обследования.
Основным методом считается рентгенография суставов в двух проекциях. Для уточнения диагноза может быть назначена пункция сустава с извлечением и анализом синовиальной жидкости. С целью осмотра сустава изнутри, выполнения биопсии синовиальной оболочки проводится артроскопия.
Лабораторная диагностика. Степень выраженности воспалительного процесса устанавливают с помощью клинического анализа крови и определения С-реактивного белка.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

