Резкая смена климата при вич
Обновлено: 24.04.2024
Репортаж
Как изменение климата влияет на людей, живущих с ВИЧ
20 сентября 2019 года.
20 сентябрь 2019 20 сентябрь 2019
В преддверии Саммита ООН по мерам в области изменения климата, который пройдет 23 сентября в Нью-Йорке (США), представляется очевидным, что изменение климата сегодня влияет на все страны на всех континентах. Это влияние зачастую заметнее всего в тех регионах, которые и без того испытывают проблемы, при этом уязвимые группы людей, включая ВИЧ-инфицированных, страдают сильнее остальных.
Когда 15 марта 2019 года циклон Идай обрушился на побережье Мозамбика неподалеку от города Бейра, проливной дождь и шквалистый ветер привели к внезапным наводнениям, сотням погибших и обширному ущербу для зданий и инфраструктуры. Согласно оценкам, по состоянию на 19 марта в спасении нуждались 100 тысяч человек. Связь в городе практически отсутствовала, а все 17 больниц и клиник понесли серьезный ущерб.
Это стало бы огромным ударом для любого региона, но еще более тяжелым бременем это оказалось для провинции Софала, в которой каждый шестой взрослый инфицирован ВИЧ. После того как паводковые воды отступили, многие жители обнаружили, что их запасы лекарств попросту смыло.
Не прошло и шести недель, как 25 апреля по северу Мозамбика ударил циклон Кеннет. Суммарно от катастрофических наводнений после двух ураганов пострадали 2,2 миллиона человек в Малави, Мозамбике и Зимбабве.
Повышение температуры морской поверхности и уровня моря провоцирует рост интенсивности и разрушительной мощи ураганов и тропических циклонов, таких как Идай и Кеннет, во многих странах, и без того часто страдающих от экстремальных погодных явлений.
После удара урагана Кеннет по Зимбабве исполнявшая обязанности странового координатора ЮНЭЙДС Мумтаз Миа заявила, что ее главным приоритетом будет обеспечение доступа к лечению ВИЧ для всех ВИЧ-инфицированных людей, в том числе для беременных женщин, включенных в программу профилактики передачи ВИЧ от матери ребенку.
После ослабления циклона г-жа Миа со своей командой встретилась с представителями правительства, гражданского общества, спонсорами и другими партнерами, чтобы обсудить проблему борьбы с ВИЧ. Они быстро согласовали включение потребностей людей, живущих с ВИЧ, в программу спасательных операций. Благодаря скоординированным действиям партнеров, в том числе коспонсоров ЮНЭЙДС, министерства здравоохранения и ухода за детьми и Национального совета по СПИДу, было обеспечено распространение антиретровирусной терапии и презервативов, продовольственной помощи для ВИЧ-инфицированных людей и безопасное родоразрешение для беременных женщин. Кроме того, партнеры разработали систему оценок для решения других проблем в области здравоохранения и ВИЧ, вызванных стихийным бедствием.
В Малави от циклона Идай пострадал почти 1 миллион человек, а более 100 тысяч были вынуждены покинуть свои дома. Многие люди, застигнутые стихийным бедствием в Мозамбике, пересекли границу в поисках еды и убежища.
Для людей, живущих с ВИЧ, беспокойство из-за состояния здоровья и доступа к медикаментам осложнило и без того тяжелую ситуацию. Многие из них прежде всего подумали о спасении своих лекарств.
Элизабет Кутенди рассказала, что ее лекарства остались целы только благодаря тому, что она хранила их на крыше своего дома.
Обе женщины нашли пристанище в Бангуле, селении на юге Малави, которое приютило тысячи вынужденных переселенцев из соседних деревень. В небольшой клинике Бангулы были проведены консультации и тестирование на ВИЧ, продолжено лечение и оказана психосоциальная поддержка.
В других регионах Африки главной проблемой для множества людей становится недостаток осадков, приводящий к сильным засухам и осложняющий доступ к жизненно важным услугам, включая медицинскую помощь. С 2012 года в Южной Африке было только два благоприятных сельскохозяйственных сезона. Ангола, Ботсвана, Лесото и Намибия объявили о катастрофической засухе.
Конкуренция за истощенные засухой ресурсы в регионе Африканского Рога привела к конфликту, затрудняющему доступ к группам людей, нуждающимся в экстренной помощи, в том числе медицинской. У многих нет иного выбора, как бежать в крупные города, увеличивая давление на местных поставщиков услуг. Ухудшение условий способно привести к крупномасштабной миграции.
1. Мой тест на ВИЧ положительный. Могло ли это быть ошибкой?
Хотя ложноположительный результат встречается нечасто, для проверки полученных результатов необходимо провести контрольный тест, то есть повторить анализ. Вероятность получения двух ложноположительных результатов теста крайне низка. Если первый тест проводился в домашних условиях, для выполнения повторного анализа обратитесь к врачу или в медицинскую лабораторию.
2. Если у моего партнера отрицательный результат теста на ВИЧ, то он не инфицирован?
3. Как я мог получить ВИЧ?
4. Это моя вина?
5. Но я думал, что активные партнеры не могут заразиться ВИЧ?
Действительно, вероятность инфицирования ВИЧ для активного партнера значительно ниже как при анальном, так и при вагинальном сексе. Согласно данным одного исследования, проведенного в 2012 году, для партнеров, занимающих активную позицию при анальном сексе, характерно снижение риска заражения на 86 процентов. Однако это не отменяет того факта, что активные партнеры могут инфицироваться и инфицируются ВИЧ при незащищенных половых контактах.
6. Правда ли, что у многих ВИЧ-положительных людей есть гепатит С?

7. Если я ВИЧ-положительный, значит у меня СПИД?
8. Я умру?
Да, но не завтра и не потому, что у вас ВИЧ. Дело в том, что при надлежащем лечении ВИЧ-положительные пациенты могут жить так же долго и полноценно, как и здоровые люди. Вы имеете гораздо больше шансов погибнуть в автомобильной катастрофе, чем умереть от ВИЧ. Конечно, как и при любом хроническом заболевании (например, сахарном диабете), у вас могут развиться определенные осложнения. Кроме того, вы можете быть подвержены различным заболеваниям, как и все люди. Существуют данные, что при длительном применении антиретровирусных препаратов, которые необходимо принимать ВИЧ-положительным, увеличивается риск раннего развития некоторых заболеваний, связанных с возрастом, таких как остеопороз. Однако не забывайте, что приверженность лечению позволит вам прожить долгую и активную жизнь, несмотря на ВИЧ.

9. Когда необходимо начать лечение?
Прямо сейчас. Лечение должно быть начато как можно скорее, лучше всего в день получения положительного результата анализа на ВИЧ. Раннее начало лечения ВИЧ-инфекции приводит к значимым долгосрочным преимуществам. Но даже при отсутствии симптомов инфекция ослабляет иммунную систему. По мнению ученых, откладывание начала антиретровирусной терапии приводит к увеличению объемов скрытых резервуаров ВИЧ-инфекции. Напротив, раннее начало лечения уменьшает вирусную нагрузку. Содержание вируса в крови может снизиться до уровня ниже определяемого, при котором вероятность передачи ВИЧ партнеру крайне мала. Так что немедленно получите рецепт и начните прием препаратов.
10. Я должен принимать антиретровирусные препараты каждый день?
Всю жизнь? И да, и нет. По данным исследования, проведенного в 2015 году, только при сочетании раннего начала лечения с регулярным приемом препаратов соотношение CD4 и CD8 клеток становится близким к норме. Чем ближе этот показатель к нормальному, тем больше клеток борются с ВИЧ и дают вам силы, здоровье и продолжительность жизни человека без ВИЧ-инфекции. Не стоит пренебрегать такой ощутимой пользой для здоровья. Однако и врачи, и фармацевтические компании понимают, что необходимость ежедневно принимать лекарства превращается в настоящее испытание, и поэтому разрабатывают новые возможности лечения. В этом году было проведено исследование, по результатам которого было выявлено, что инъекция препарата два раза в месяц так же эффективна, как и ежедневный прием таблеток (хотя может пройти один-два года, прежде чем такие препараты станут продаваться в аптеках). Да, пока вам придется придерживаться лечения с религиозным рвением (представьте, будто это поход в спортзал или ежедневный прием витаминов), однако это не означает, что вы обречены до конца жизни ежедневно принимать таблетки.

11. Если я ВИЧ-положителен, значит, мне нельзя заниматься сексом?
Нет, это не так. На самом деле большинство врачей поощряют продолжение полноценных сексуальных отношений. Оргазм сам по себе может быть чудесным лекарством: чувство сексуального удовлетворения помогает заснуть, стимулирует повышение уровня иммуноглобулинов (которые борются с инфекцией), уменьшает стресс, чувство одиночества и депрессию. Однако присутствие ВИЧ в организме подразумевает, что необходимо защищать себя и своих сексуальных партнеров.
12. Как я могу защитить моих сексуальных партнеров?
Есть разные способы защитить себя и своего партнера. Честно и подробно обсудите свой ВИЧ-статус и связанный с ним риск передачи инфекции. Всегда используйте презерватив и поддерживайте сексуальные отношения с партнером, применяющим доконтактную профилактику (PrEP). Следите за поддержанием вирусной нагрузки ниже определяемого уровня. Важен даже правильный выбор смазки для презерватива (избегайте двух составляющих: поликватерниума и поликватерниума-15, так как оба типа полимера увеличивают риск передачи ВИЧ).
14. Что такое ДКП (PrEP)? ДКП (PrEP)
15. Какой риск у людей, употребляющих неинъекционные наркотики и алкоголь?
Люди, употребляющие неинъекционные наркотики и алкоголь, более склонны к рискованному сексуальному поведению и незащищенным контактам. Многие люди, принимающие наркотики или алкоголь, прежде всего, выбирают сексуальных партнеров из своего круга общения. Сюда могут войти люди, которые употребляли наркотики внутривенно, занимались сексом за деньги или наркотики, стали жертвами травматической ситуации, или сидели в тюрьме. Во всех этих уязвимых группах риск передачи ВИЧ высокий.
Известен факт, что с возрастом ВИЧ-положительные люди чаще сталкиваются с раком, чем остальные. А возрастные болезни у них приходят раньше. С момента появления антиретровирусной терапии в середине 1990-х характерные для СПИДа виды раковых опухолей — саркома Капоши, неходжкинская лимфома и рак шейки матки — сейчас встречаются значительно реже. Но с увеличением продолжительности жизни люди успевают заболеть другими видами онкологии.
Маккене 56, диагноз ВИЧ ему был поставлен только в 1992 году, хотя сам он считает, что заразился десятью годами ранее.
по теме

Лечение
Своевременное появление эффективных препаратов позволило врачам найти комбинацию средств, помогающих держать болезнь под контролем. Но другие проблемы не заставили себя ждать. Двадцать лет назад, когда Маккена пытался совладать с ВИЧ, у него была обнаружена меланома. К счастью, ее вовремя удалили, и все обошлось без последствий.
Позже, в марте 2018 года, посмотрев по телевизору программу хирурга-дерматолога Сандры Ли Dr. Pimple Popper, он решил обратиться к специалисту по поводу кисты, которая беспокоила его уже некоторое время. Первичная биопсия показала, что опухоль была доброкачественной, но со временем она начала расти и в конечном счете ему диагностировали выбухающую дерматофибросаркому, редкий вид опухоли, развивающийся в глубоких слоях кожи.
Рак кожи, которым страдает Маккена, поддается лечению, но в остальном дела его идут не так хорошо. Уже не первый раз он сталкивается с дисплазией ануса — патологическими изменениями эпителия, вызванными ВПЧ, несмотря на то, что уже много лет вирусная нагрузка у него снижена до неопределяемого уровня, а число клеток CD4 в крови — больше 1000.
Виды рака, связанные с ВИЧ
Большинство видов онкологических заболеваний развиваются с течением времени в результате воздействия факторов окружающей среды, вызывающих рак, и накопления генетических мутаций.
ВИЧ-положительные люди, среди которых, как правило, в два раза больше курильщиков и которые имеют больше склонности к коинфекциям, находятся в группе повышенного риска.
Кроме того, благодаря эффективной антиретровирусной терапии все больше ВИЧ-положительных пациентов доживают до такого возраста, когда обычно и возникает рак. По данным Центра по контролю и профилактике заболеваний (CDC), менее половины людей с ВИЧ в США живут до 50 лет и дольше, а 16 % живут дольше 65. При этом около половины всех видов онкологии возникает у людей в возрасте 65 лет и старше.
До появления комбинированной терапии злокачественные образования, относящиеся к СПИДу, составляли 75 % от всех случаев раковых заболеваний среди людей с ВИЧ. Сегодня эти показатели ближе к 25 %. И тем не менее такие виды рака у ВИЧ-положительных людей развиваются с большей вероятностью, чем у других, в основном потому, что многие долгое время не знают о том, что инфицированы, и не получают никакого лечения.
В Сан-Франциско большую часть (38 %) причин смерти ВИЧ-положительных людей с 2014 по 2017 год составляли болезни, связанные с ВИЧ, включая характерные для СПИДа виды рака. Далее следовали виды рака, не связанные со СПИДом, — 15 %, а за ними сердечные заболевания — 11 %.
Виды онкологических заболеваний, не связанные со СПИДом, неравно распределены между ВИЧ-положительными и ВИЧ-отрицательными людьми, причиной их возникновения часто являются вирусы: ВПЧ, гепатиты B и С, вызывающие рак печени, вирус Эпштейна — Барр, который приводит к некоторым видам лимфом, раку горла и прочим злокачественным образованиям.
Ученые склонны классифицировать раковые заболевания как связанные и не связанные со СПИДом, хотя более целесообразно, возможно, было бы делить их на связанные и не связанные с ВИЧ. Ситуация с раком, который вызывает ВПЧ, наглядно демонстрирует то, что классификация может больше зависеть от политики, чем от науки. В конце 1980-х нашлись активисты, которые посчитали, что в определение СПИДа Центра по контролю и профилактике заболеваний необходимо включить какое-нибудь женское заболевание. В результате их усилий туда был внесен инвазивный рак шейки матки, но рак ануса — по сути, та же болезнь с той же причиной — включен не был, что до сих пор сказывается на процессах его выявления и лечения.

Инвазивный рак шейки матки, одна из ведущих причин смертности от рака в странах с низким уровнем дохода, в Соединенных Штатах встречается относительно редко благодаря регулярному скринингу, на котором можно отследить изменения в клетках, связанные с ВПЧ, на ранних стадиях, пока они не развились в рак. После внедрения мазка Папаниколау в 1950-х годах уровень заболеваемости раком шейки матки сократился до 75 %, что стало большим достижением в области здравоохранения.
Но с раком прямой кишки дело обстоит совершенно иначе. С приходом эпохи эффективных лекарств от ВИЧ заболеваемость анальной дисплазией и раком ануса выросла.
Как утверждает доктор Палефски, более половины ВИЧ-положительных мужчин, практикующих секс с мужчинами, страдают плоскоклеточными интраэпителиальными поражениями высокой степени (HSIL) и имеют в 80—100 раз больше шансов заболеть раком ануса по сравнению с остальными мужчинами. ВИЧ-положительные женщины здесь тоже подвержены большему риску. И, как выяснил Маккена, неопределяемый уровень вирусной нагрузки и восстановление числа клеток CD4 этот риск не отменяют.
Скрининговые обследования ануса не проводятся в плановом порядке и не включены в федеральные рекомендации по профилактике и лечению ВИЧ, но включены в государственные рекомендации Нью-Йорка, а также проводятся в некоторых медицинских центрах, куда обращается много гомосексуальных ВИЧ-инфицированных мужчин.
Чтобы получить необходимые доказательства, доктор Палефски проводит исследование ANCHOR (Anal Cancer HSIL Outcomes Research). В ходе исследования мужчинам и женщинам с плоскоклеточными интраэпителиальными поражениями высокой степени будет произвольно назначаться либо экстренное лечение, либо активное наблюдение. Сейчас для участия в нем привлекаются желающие из более чем десятка городов.
Более молодые люди могут сделать прививку от девяти типов ВПЧ. И хотя прививаться лучше до начала половой жизни, Центр по контролю и профилактике заболеваний рекомендует ВИЧ-положительным мужчинам и женщинам делать такую прививку до 26 лет, а Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) разрешает делать ее ВИЧ-инфицированным до 45 лет.
Рак печени, возникающий в результате злоупотребления алкоголем и ожирения печени, а также из-за хронических гепатитов В и С, входит в число тех немногих видов рака, показатели которых в США возрастают. По данным Центра по контролю и профилактике заболеваний, около четверти людей с ВИЧ также болеют и гепатитом С. Риск заболеть раком печени у ВИЧ-положительных людей в четыре раза выше, к тому же рак может развиваться у них на более ранних стадиях поражения печени. К счастью, от гепатита В существует вакцина, а гепатит С в большинстве случаев можно вылечить с помощью новых противовирусных препаратов.
ВИЧ – одна из смертельно опасных инфекций. Она передается половым, парентеральным и вертикальным путем.
Первые симптомы заболевания могут появиться через разные промежутки времени у разных больных. Начинается болезнь с острой фазы. Но у некоторых инфицированных она может протекать скрыто.

Самые первые признаки болезни появляются у 70% больных. У остальных 30% людей симптомы возникают лишь на стадии СПИДа.
Отзывы пациентов говорят о том, что многие узнают о своей болезни только через несколько лет после заражения. Часто это происходит случайно, во время обследования по поводу других патологий.
Когда проявляются первые признаки ВИЧ
Есть несколько стадий развития ВИЧ-инфекции. Разные стадии протекают по-разному. Одни сопровождаются симптомами, другие – нет. Сразу после заражения начинается инкубационный период. Таковым считается время, которое проходит с момента инфицирования до первых клинических проявлений. Он длится от 2 недель до 6 месяцев.
Далее начинается острая фаза. Именно в этот период в большинстве случаев появляются симптомы.
Через сколько дней после незащищенного полового акта это происходит, сказать однозначно нельзя.

Иногда времени проходит настолько много, что человек уже не может вспомнить, от какого партнера могло произойти заражение.
В острую фазу развивается множество симптомов. В основном они напоминают таковые при острых респираторных вирусных инфекциях. Поэтому определить по ним ВИЧ, и даже заподозрить его, в большинстве случаев нельзя. Острая фаза заболевания продолжается от нескольких суток до нескольких месяцев, но обычно не более 6 недель.
Её основные симптомы:
- повышение температуры тела;
- боль в горле;
- высыпания на теле;
- увеличение лимфоузлов;
- боль в мышцах;
- учащение стула;
- цефалгия;
- диспепсические расстройства;
- увеличение печени;
- похудение;
- неврологические симптомы.
Сыпь при ВИЧ характеризуется появлением красных пятен и папул на теле.
Основная локализация – это туловище и лицо.
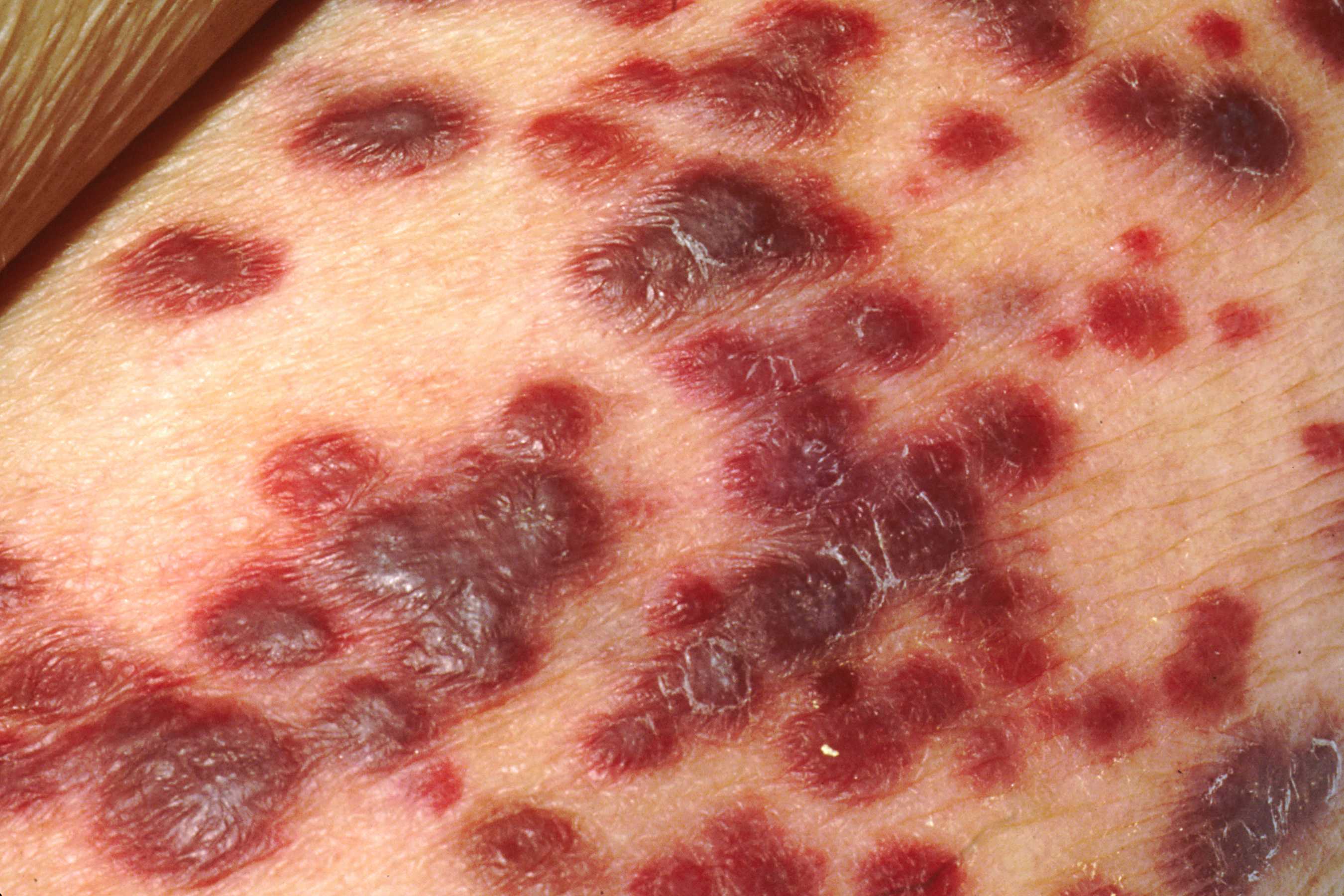
Реже высыпания появляются на руках и ногах. В основном в таких случаях поражаются ладони и подошвы.
Изредка наблюдаются изъязвления на коже и слизистых оболочках. В основном поражаются ротовая полость, пищевод, половые органы. В дальнейшем симптомы затухают, независимо от того, получал ли больной какое-либо лечение. Начинается бессимптомная фаза ВИЧ. Длится она достаточно долго. У большинства пациентов – от 1 до 10 лет. Такая продолжительность бессимптомной фазы характерна для пациентов при отсутствии антиретровирусной терапии.
Спустя 10 лет или меньше происходит значительное снижение клеточного иммунитета. В результате развиваются различные инфекции. Именно они становятся причиной большинства симптомов заболевания.
Инкубационный период ВИЧ
Любые инфекции имеют инкубационный период. ВИЧ – не исключение. Длительность промежутка времени до начала острой фазы у разных больных значительно варьирует. Она зависит от множества факторов.
Основные из них:
- способ заражения;
- стадия инфекции у партнера, который является источником инфекции;
- состояние иммунитета больного;
- прием препаратов на момент инфицирования;
- наличие сопутствующих ИППП и других инфекций;
- возраст человека.
Если заражение произошло при половом контакте, то симптомы могут появиться позже по сравнению с инфицированием парентеральным путем.
Терминальная стадия ВИЧ
В терминальной стадии инфекции симптомы связаны с ослабленным иммунитетом. Развиваются вторичные заболевания. Какими они будут, зависит от степени снижения иммунных реакций. Определение уровня СД4 лимфоцитов в крови дает возможность дать прогноз ожидаемым осложнениям ВИЧ.
Если уровень их выше 500 клеток в 1 мкл, может развиваться:
- мышечная слабость;
- признаки кандидоза;
- острый ретровирусный синдром (повышение температуры тела, фарингит и т.д.);
- поражение мозговых оболочек;
- увеличение лимфоузлов различных групп.
При снижении количества лимфоцитов СД4 ниже 500 в мкл возможно развитие:
- туберкулеза;
- опоясывающего герпеса;
- бактериальной пневмонии;
- инфекционной диареи;
- саркомы Капоши;
- лейкоплакии рта.
Повышается вероятность многих видов онкологических патологий. В первую очередь это лимфома Ходжкина, рак шейки матки и прямой кишки.
Если уровень СД4 лимфоцитов ниже 200 в мкл, повышается риск:
- пневмоцистной пневмонии;
- внелегочного туберкулеза;
- неходжкинских лимфом.
При снижении уровня СД4 лимфоцитов ниже 100 в мкл, следует ожидать:
- кандидозного эзофагита;
- токсоплазмоза;
- криптококкоза;
- генерализованной герпетической инфекции;
- микроспоридиоза.
Если же уровень клеток понижается до 50 в мкл и ниже, часто возникает диссеминированная цитомегаловирусная инфекция. Значительно увеличивается риск лимфомы центральной нервной системы.
Первичные проявления ВИЧ
ВИЧ имеет несколько периодов. Два из них проявляются симптомами. Это первичный (острый) период и стадия вторичных заболеваний.
В течение всего периода болезни человек остается заразным для окружающих. Даже в инкубационный период существует небольшой риск заражения. Самой опасной в этом плане считается острая фаза.
Вероятность передачи инфекции в это время максимальная. Чуть меньше она в стадию преСПИДа и СПИДа.
Наименьший риск заражения характерный для бессимптомного течения ВИЧ. Потому что в это время наблюдается самая меньшая вирусная нагрузка на организм. Но сказанное выше характерно для нелеченого заболевания. Если же больной ВИЧ получает антиретровирусную терапию, он почти не заразен.
Риск передачи инфекции крайне мал. В первичном периоде самый частый симптом – это повышение температуры тела.
Кроме того, у 70% пациентов наблюдаются:
- признаки фарингита;
- увеличение лимфатических узлов;
- высыпания на теле.
В связи с этим на начальном этапе ВИЧ пациентам обычно диагностируют ОРЗ, если они обращаются за медицинской помощью. Около половины больных предъявляют жалобы на мышечную слабость и ломоту в мышцах.
Треть пациентов жалуются на такие симптомы:
- диарея;
- боль в животе;
- тошнота;
- рвота.
Клинические признаки, которые встречаются с частотой от 10 до 15%:
- похудение (следствие интоксикационного синдрома и диспепсии);
- увеличение печени, которое определяется на УЗИ, может также увеличиваться селезенка;
- неврологические симптомы.
У 12% пациентов возникает кандидоз. Поражается в основном полость рта. Возможно появление белых выделений из половых органов. Иногда происходит первичное вирусное поражение нервной системы.
Возможные патологии, которые вызывает ВИЧ:
Проявляется невнимательностью, трудностью чтения и числовых операций, ухудшением памяти. Изредка проявляется психозами. Возможна апатия и резкое снижение мотивации. Как первый симптом ВИЧ, деменция наблюдается в 3,3% случаев.
Возникают двигательные нарушения в ногах, реже – руках. Это обусловлено поражением спинного мозга. Основные симптомы – это слабость мышц ног и изменение походки. Чувствительность конечностей обычно не страдает.
Развивается у новорожденных, которые родились от ВИЧ-инфицированных матерей. Проявляется повышением мышечного тонуса, задержкой развития.
Для ВИЧ характерно острое асептическое воспаление оболочек мозга.

Возникает при первичном иммунном ответе после инфицирования вирусом. В патологический процесс могут вовлекаться черепные нервы. Обычно симптомы менингита самостоятельно уходят через 2-3 недели.
В основном поражаются нижние конечности. Частота полиневропатии возрастает при ассоциации с вирусом герпеса. При тяжелой форме возможны параличи или нарушение чувствительности. Выделяют ВИЧ-ассоциированную полиневропатию с преобладанием двигательных или чувствительных нарушений. Чувствительность чаще всего страдает в области стоп.
Температура при первых признаках ВИЧ
В острый период ВИЧ почти у всех пациентов повышается температура тела. Она может быть субфебрильной, но чаще достигает высоких цифр.
Температура может подниматься до 39-40 градусов. При этом появляются симптомы, характерные также для респираторных вирусных инфекций. Больше всего по начальным проявлениям инфекция напоминает грипп. Диагностировать в это время ВИЧ очень трудно. На практике – почти невозможно. Потому что по общему анализу крови никаких выводов сделать нельзя.
В начальный период инфекции ещё нет выраженного снижения лейкоцитов. И даже анализ крови на антитела часто бывает отрицательным. Только ПЦР позволяет достоверно оценить, болен ли человек ВИЧ.
Но это исследование достаточно дорого стоит. Всем подряд его не назначают. Поэтому, если нет оснований полагать, что повышенная температура свидетельствует о ВИЧ-инфекции, человека не обследуют на неё. Соответственно, долгое время болезнь остается не диагностированной. Обнаруживают её уже после снижения иммунитета при развитии СПИД.
Или выявляют случайно, проводя исследования на ВИЧ-инфекцию. С профилактической целью обследуют всех пациентов, которые готовятся к хирургической операции, а также при заражении ЗППП в случае неустановленного источника инфицирования.
Провериться на ВИЧ можно в нашей клинике. Если вы ведете активную половую жизнь и часто меняете партнеров, то вы в группе риска. Лучше вовремя сдать анализ, чтобы в случае выявления патологии получить своевременную терапию.
Не стоит допускать развития вторичных инфекционных осложнений, потому что они тяжело поддаются лечению.
Говоря языком клинической психологии, депрессия — это синдром с набором эмоциональных, физических и поведенческих симптомов. Они характеризуются унынием, сниженной самооценкой, потерей способности испытывать удовольствие и трудностями с выполнением повседневных задач. Если эти симптомы наблюдаются на протяжении длительного времени, приносят страдания, влияют на профессиональную деятельность и на способность получать удовольствие от жизни, вероятно, речь идет о клинической депрессии.
Люди могут говорить, что они в депрессии, если чувствуют себя несчастными, поникшими, грустными, разочарованными или отчаявшимися. Почти каждый человек испытывал подобные эмоции, а если у него ВИЧ, то, скорее всего, он имеет достаточно оснований для периодической тревоги и депрессивного состояния.
Что же такое депрессия с точки зрения психиатрии?
по теме

Лечение
Депрессия увеличивает риск смерти от ВИЧ на 20%
В Соединенных Штатах существует классификатор психологических симптомов, известный как DSM-V. Одна из обширных его категорий — расстройства настроения. Здесь выделяют несколько подкатегорий. Наиболее часто встречающиеся — большое депрессивное расстройство и дистимия (хроническая, но менее интенсивная форма депрессии). А также биполярное расстройство, которому свойственны депрессивная и маниакальная фазы, смена настроений с эйфории, энергичного состояния, повышенной разговорчивости до депрессии. Биполярное расстройство может вызывать симптомы схожие с симптомами большого депрессивного расстройства.
Базовым критерием для постановки диагноза большого депрессивного расстройства является наличие как минимум одного симптома из колонки A и четырех из колонки B, проявляющихся на протяжении не менее двух недель.
Критерии большого депрессивного расстройства
A (должно включать хотя бы один симптом):
- Подавленное настроение (грусть, тоска, печаль, ощущение безнадежности) большую часть дня и почти каждый день. Может возникать постепенно на протяжении нескольких недель или внезапно после перенесенного стресса.
- Потеря интереса и удовольствия от вещей, которые ранее были интересны и радовали (частичная или полная). Некоторые люди при этом полностью теряют способность чувствовать себя лучше, другие же периодически отмечают улучшение настроения.

B (должно включать по крайней мере четыре симптома):
- Потеря аппетита и массы тела без видимых (диета или медикаментозное лечение) причин или же, наоборот, резкое его увеличение и резкий нежелательный набор массы тела.
- Бессонница (раннее пробуждение с невозможностью повторного засыпания, трудности с засыпанием вечером) или же чрезмерная сонливость.
- Физическая и психическая расторможенность. Окружающие (или вы сами) могут замечать, что привычные повседневные задачи начали отнимать значительно больше времени.
- Чрезмерная взволнованность (беспокойство, неспособность усидеть на месте, заламывание рук, потирание головы).
- Усталость, потеря энергии.
- Чрезмерное ощущение вины или бесполезности.
- Проблемы с концентрацией внимания, ощущение, что мышление замедлено. Возросшие проблемы с принятием решений.
- Навязчивые мысли о смерти/суициде.
Один из привычных симптомов депрессии — ощущение безнадежности. Если человек находится в серьезной депрессии, ему кажется, что никто не сможет помочь и уже никогда не станет лучше. Большое депрессивное расстройство может быть весьма опасным. В том числе это относится к людям, живущим с ВИЧ. Они могут пренебрегать приемом АРВТ, пропускать назначенный визит к врачу, прибегать к рискованному сексуальному поведению, которое было бы неприемлемо в обычном состоянии. И, что важнее всего, депрессия может довести до суицида.
Кроме перечисленных выше критериев при депрессии возможны следующие проблемы:
- чрезмерная критика, атаки и осуждение самого себя;
- прогулы на работе;
- сниженная способность к обучению и следованию серьезным интеллектуальным целям;
- сниженный интерес к сексуальной жизни;
- избегание друзей или прочей социальной активности, хобби, развлечений;
- неспособность наслаждаться событиями, которые обычно приносили удовольствие;
- пренебрежение личной гигиеной и своим физическим состоянием в целом;
- чрезмерная плаксивость и плаксивость без видимых на то причин;
- раздражительность и постоянное желание спорить;
- повышенное или чрезмерное употребление алкоголя или других рекреационных наркотиков.
Что такое дистимия?
Дистимическое расстройство — это термин, использующийся в психиатрии для описания продолжающейся депрессии, которая может протекать не в такой тяжелой форме, как большое депрессивное расстройство, однако являться хронической, часто длящейся годами, а у некоторых людей и вовсе так долго, сколько они себя помнят. Симптомы могут быть такими же, как и при большом депрессивном расстройстве, но в более мягкой форме. Их меньше, и они протекают в менее тяжелой форме. Обычно диагноз ставится, если симптомы наблюдаются на протяжении более двух лет.

Каковы критерии дистимии?
Чувство несчастья и упадок настроения большую часть времени, а также присутствие как минимум двух из следующих симптомов:
- сниженный аппетит или, наоборот, переедание;
- сложности с засыпанием или чрезмерная сонливость;
- упадок сил и постоянная усталость;
- низкая самооценка;
- ухудшение концентрации внимания и проблемы с принятием решений;
- ощущение безнадежности;
- чрезмерное употребление алкоголя или рекреационных наркотиков.
Люди с дистимией в целом способны работать и вести нормальную жизнь, но часто чувствуют себя раздражительными, хронически несчастны, не могут наслаждаться вещами и могут чувствовать, что жизнь не очень важна.
Когда следует обратиться за помощью?
по теме

Лечение
Галлюциногены лечат депрессию
Большое депрессивное расстройство может пройти само по себе, но это обычно занимает не менее шести месяцев или год, а некоторые симптомы могут сохраняться и значительно дольше. Адекватное лечение может значительно сократить этот период, вплоть до нескольких недель или даже меньше. Помощь со стороны может способствовать сохранению работы, отношений и даже жизни. Люди, имевшие хотя бы один эпизод большого депрессивного расстройства, более склонны к повторению этого состояния в будущем, если не прибегают к соответствующей терапии.
Дистимия же может продолжаться на протяжении всей жизни, множество людей, переживших эпизоды большого депрессивного расстройства, также страдают дистимией.
Если человек ощущает депрессивное состояние или же чувствует себя подавлено на протяжении долгого времени (нескольких месяцев), то необходимо обратиться за адекватной психологической помощью к профессионалу. И, само собой, точно следует обратиться к специалисту, если есть суицидальные мысли или пренебрежение к собственному здоровью.
Могут ли другие проблемы со здоровьем или прием медицинских препаратов вызвать симптомы депрессии?
Да. И это одна из основных причин, почему врач должен надлежащим образом составить историю заболевания. Например, ВИЧ-позитивные мужчины могут иметь пониженный уровень тестостерона в крови, что может вести к снижению энергичности, потере сексуального влечения и ощущению депрессии. Уровень тестостерона в крови можно определить путем простого теста крови. Кроме того, некоторые препараты АРВТ могут иметь среди побочных эффектов склонность к депрессивному состоянию.
Если у человека были эпизоды глубокой депрессии, то необходимо сообщить об этом лечащему врачу для более тщательного подбора схема терапии. При прогрессирующих симптомах ВИЧ некоторые оппортунистические заболевания (как и ВИЧ сам по себе) могут влиять на мозг, вызывая симптомы депрессии. Лечение антидепрессантами все еще может быть показано, но в первую очередь следует обнаружить и устранить первопричину, если это возможно.

Какие существуют методы лечения депрессии?
В лечении депрессии может помочь психотерапия. Несмотря на то, что друзья, близкие, семья могут оказать некоторую поддержку в данной ситуации, лучшим выходом является общение с более объективным, обученным специалистом по вопросам психического здоровья. Это общение необязательно должно продолжаться на протяжении долгого времени. Групповая терапия также доказала свою эффективность для некоторых людей.
Еще один способ (самый быстрый) — лечение антидепрессантами. Как правило, он показывается в тяжелых и затяжных случаях депрессии, сопровождаемых суицидальными мыслями и нарушением нормальной жизнедеятельности. Подходящие медикаменты могут облегчить симптомы депрессии и позволить вам наконец жить нормальной жизнью. В целом, две трети пациентов с большим депрессивным расстройством сообщают об улучшении состояния в период от двух недель до двух месяцев с начала приема препаратов. Подавляющее большинство остальных чувствуют себя лучше после смены типа антидепрессанта. Большое депрессивное расстройство — одно из самых легко поддающихся лечению состояний.
по теме

Профилактика
ВИЧ и старение
Медикаментозное лечение также работает в случае дистимии. Несмотря на то, что облегчение состояния может выглядеть менее кардинальным, чем в случае с большим депрессивным расстройством, оно может привести к значительным улучшениям в вашей жизни.
Лучшим лечением в обоих случая является комбинация медикаментозного и психотерапевтического лечения. Многочисленные исследования доказали эффективность комбинированного лечения депрессивных состояний. Последние исследования (а также огромный клинический опыт) говорят о том, что комбинация этих двух подходов, вероятно, — вообще лучшее, что можно предпринять для лечения депрессии.
Разве медицинские препараты — не только для людей с серьезными психическими отклонениями?

Медикаменты, используемые для лечения депрессии, скорее нормализуют настроение людей, нежели притупляют или размывают чувства или лишают эмоций и страсти. Лишь малое количество людей испытывают апатию или упрощение чувств от некоторых антидепрессантов. В этом случае подбирается другой антидепрессант, который не оказывает подобного эффекта.
Как и любые другие лекарства, психоактивные препараты имеют побочные эффекты. Многие из этих побочных эффектов заметны сразу после начала приема препаратов и ослабевают или пропадают через некоторое время, и лишь малая часть из них могут быть более продолжительными. Правильно назначенные препараты не притупляют вашего интеллекта или способности адекватно воспринимать реальность. Депрессия же наоборот подавляет способность ясно видеть окружающий мир и эффективно действовать. Уменьшая тревогу и депрессию, препараты помогают многим людям прояснить картину мира и стать более активными.
Какие препараты используются для лечения депрессии?
Для лечения депрессии используют несколько различных препаратов — антидепрессантов. Они делятся на разные категории по воздействию на функции определенных нейротрансмиттеров (химических связующих) в мозге. Наиболее широко используемые препараты для лечения депрессии и дистимии принадлежат к категории селективных ингибиторов обратного захвата серотонина (СИОЗС).
Какие наиболее частые побочные эффекты у антидепрессантов?
Практически все эти препараты обладают целым спектром возможных побочных эффектов:
сексуальные дисфункции (задержка наступления оргазма, снижение либидо, проблемы с эрекцией);
бессонница, чувство беспокойства, волнение, нервозность;
набор и/или потеря веса.

Как антидепрессанты взаимодействуют с препаратами для АРВТ и как они могут повлиять на иммунную систему?
В целом не существует противопоказаний к совместному приему одной из групп этих антидепрессантов с препаратами для АРВТ. Однако при приеме ингибиторов протеазы, таких как Norvir (ritonavir) или Kaletra (lopinavir + ritonavir), следует быть особенно осторожными. Ritonavir вызывает повышение концентрации определенных лекарств в различных частях организма. Он может ускорить развитие тревожности и ажитации как побочного эффекта от препарата Serzone. Также Ritonavir может вызывать аритмию, если его принимать вместе с Effexor.
Вообще лечащий психотерапевт должен знать обо всех принимаемых пациентом препаратах, но даже если он не является экспертом в теме ВИЧ, ему следует проконсультироваться с лечащим врачом пациента.
Читайте также: