Розовая водичка от лишая
Обновлено: 19.04.2024
Заболевания вульвы. Простой хронический лишай женских половых органов.
Диагностика и лечение заболеваний вульвы составляет значительную часть первичной медицинской помощи женщинам. Патология вульвы невоспалительного характера обнаруживается у женщин любого возраста, но ее значение особенно велико в перименопаузальном и постменопаузальном периодах женщины, поскольку в это время возрастает возможность возникновения неоплазий. Основными симптомами заболеваний наружных половых органов являются зуд, ние, неспецифическое раздражение и/или наличие опухоли.
Число методов диагностики невоспалительных заболеваний вульвы невелико и включает осмотр и биопсию в дополнение к тщательному изучению анамнеза. Ввиду того, что поражения вульвы часто трудны для диагностики, одним из главных условий является широкое использование биопсии.
В соответствующих разделах нашего сайта речь идет о разнообразных патологических изменениях вульвы, включая ненеопластические дерматозы, поражения слизистой белесоватого цвета (атрофии и гиперкератозы), доброкачественные опухолевидные поражения вульвы, интраэпителиальную неоплазию и рак наружных половых органов.
Простой хронический лишай женских половых органов
Механическое раздражение способствует эпидермальной гиперплазии, которая, в свою очередь, ведет к повышению чувствительности, вызывающей еще большее механическое раздражение.
В анамнезе таких пациенток всегда имеется прогрессирующий зуд и/или жжение вульвы, которые могут временно уменьшаться после трения мочалкой или чем-то подобным. Этиологические факторы начального возникновения зуда часто неизвестны, но могут включать такие источники раздражения кожи, как стиральные порошки, смягчители тканей, парфюмерные гигиенические средства и другие красящие или ароматические вещества. Необходимо устанавливать потенциальные источники раздражения. Для разрыва порочного круга, описанного выше, необходимо, наряду с лечением, устранить действие всех хозяйственных или гигиенических раздражителей.
При клиническом обследовании на коже больших и малых половых губ и промежности часто обнаруживаются диффузно покрасневшие участки с отдельными гиперпластическими и/или гиперпигментированными бляшками красного или красновато-коричневого цвета. При этом можно также обнаружить отдельные участки линейной гиперплазии, которые являются проявлениями выраженного гиперкератоза эпидермиса. В случаях таких характерных изменений выполнение биопсий обычно не требуется.
Эмпирическое лечение включает применение противозудных препаратов, таких как бенадрил (дифенгидрамина гидрохлорид) или атаракс (гидроксизина гидрохлорид), подавляющих непроизвольные расчесывания в ночное время, во время сна. Одновременно используются стероидные мази, наносимые на наружные половые органы, что обычно приносит облегчение. Могут быть использованы мази с гидрокортизоном (1 или 2%) или, при наличии значительных участков явного гиперкератоза, с триамцинолона ацетонидом (0.1%; кеналог) или бетаметазона валератом (0.1%; вализон). Если после 3 месяцев лечения не достигается значительного облегчения, необходимо выполнить диагностическую биопсию вульвы.
Хотя обычно плоский лишай является десквамативным поражением влагалища, иногда его очаги могут располагаться в области вульвы, на внутренних поверхностях малых половых губ и в зоне преддверия. У пациенток могут появиться участки белесоватых, напоминающих кружева, лент кератоза возле красноватых язвенных поражений, что характерно для данной болезни. В типичных случаях жалобы включают хроническое жжение и/или зуд вульвы и диспареунию введения, а также обильные выделения из влагалища. Возможно формирование бляшек и развитие атипичных гиперпластических изменений, поэтому для подтверждения диагноза у некоторых пациенток может понадобиться биопсия.
При плоском лишае биопсия демонстрирует отсутствие клеточной атипии в участках гиперплазии. При исследовании выделений из влагалища часто выявляется большое количество клеток острого воспаления (лейкоцитов) при отсутствии значительного количества бактерий. Наиболее часто диагноз ставится на основании типичных жалоб на жжение в области вульвы/влагалища и/или диспареунии введения, которые сочетаются с характерными данными осмотра и исследования свежих мазков, в которых обнаруживается большое количество лейкоцитов.
Лечение плоского лишая производится стероидными препаратами для местного применения, аналогичными описанным выше. У пациенток с выраженной степенью гиперкератоза может быть использован более сильный стероидный препарат, такой как флуоцинонид 0.05% (мазь лидекс) или триамцинолон ацетонид (0.5%; аристокорт). Длительность лечения часто меньше, чем при простом хроническом лишае, хотя плоский лишай может чаще рецидивировать.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Отрубевидный лишай (разноцветный лишай). Диагностика и лечение
а) Пример из истории болезни. Молодой темнокожий мужчина обратился к врачу по поводу белых пятен на туловище, наблюдающихся у нею в течение пяти лет. Несмотря на то, что другие симптомы отсутствуют, пациент обеспокоен тем, что может заразить свою девушку. Он сообщил, что пятна никогда не исчезают полностью, и их состояние ухудшается в летние месяцы. После осмотра был установлен диагноз отрубевидного лишая, и назначено соответствующее лечение. Пациент успокоился, узнав, что данное заболевание редко передается контактным путем.
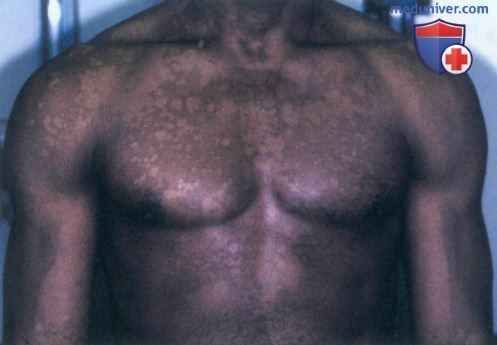
Отрубевидный лишай с участками гипопигментации
б) Распространенность (эпидемиология):
• Распространенная поверхностная кожная инфекция, которую вызывает диморфный липофильный дрожжеподобный организм Pityrosporum (Malassezia furfur).
• Как и другие дерматофитные инфекции, заболевание чаще наблюдается у мужчин.
• Наиболее часто возникает в летние месяцы.
в) Этиология (причины), патогенез (патология):
• Отрубевидный лишай вызывается организмом Pityrosporum (Malassezia furfur), который является липофильным дрожжевым грибом и может быть составной частью нормальной кожной флоры.
• Pityrosporum существует в двух формах: Pityrosporum ovale (овальной) и Pityrosporum orbiculare (округлой).
• Отрубевидный лишай развивается, если дрожжевой гриб, в норме колонизирующий кожу, меняет свою округлую форму на патологическую мицелиальную, внедряясь в роговой слой1.
• Pityrosporum также сопутствует себорее и Pityrosporum-фолликулиту.
• Белый и коричневый цвета пораженной кожи обусловлены повреждением меланоцитов микроорганизмом Pityrosporum, в то время как розовый цвет указывает на воспалительную реакцию организма.
• Pityrosporum предпочитает развиваться во влажной среде при наличии кожного сала, размножаясь на участках кожи, содержащих сальные фолликулы, выделяющие сальный секрет.
Пятна гипопигментации на спине у молодого латиноамериканца, вызванные отрубевидным лишаем Розовые шелушащиеся бляшки, вызванные отрубевидным лишаем. Хотя себорея может наблюдаться на этих участках кожи, наиболее сильно она выражена в парастернальной области Обширные розовые участки отрубевидного лишая на плече, по форме напоминающие пелерину
д) Типичная локализация на теле. Отрубевидный лишай локализуется на груди, животе, плечах и спине, в то время как себорейный дерматит наблюдается на волосистой части кожи головы, лице и передней слепке грудной клетки.
ж) Дифференциация разноцветного лишая:
• Очаги розового лишая имеют воротничок мелких чешуек по периферии и часто наблюдаются в сочетании с материнской бляшкой. Тест с КОН отрицательный.
• Очаги вторичного сифилиса обычно не шелушатся, а пятна наблюдаются на ладонях и подошвах. Тест с КОН отрицательный.
• При витилиго гипопигментация выражена в большей степени, и расположение очагов обычно иное - как правило, на кистях и лице.
• При белом лишае отмечаются слегка гипопигментированные участки с незначительным шелушением на лице и туловище, обычно у детей с атопией. Такие бляшки часто меньшего размера и более округлые, чем очаги отрубевидного лишая.
• Pityrosporum-фолликулит вызывается тем же микроорганизмом, но проявляется розовыми или коричневыми папулами на спине. Пациент жалуется на зуд и шершавость кожи, при этом тест с КОН положительный.
з) Лечение отрубевидного лишая (разноцветный лишай):
1. Местное лечение:
• Поскольку отрубевидный лишай протекает бессимптомно, лечение проводится, в основном, по косметическим соображениям.
• Основным методом лечения является местная терапия с использованием шампуня против перхоти, поскольку отрубевидный лишай вызывают микроорганизмы, являющиеся также причиной себореи и перхоти.
• Пациенты могут применять на пораженные участки лосьон или шампунь с 2% сульфида селена или шампунь с питирионом цинка ежедневно в течение 1-2 недель. Для достижения эффекта требуется раз личное время, однако исследования, позволяющие установить необходимое для действия препарата минимальное время, не проводились. Лосьон или шампунь обычно наносится на пораженные участки на 10 минут, затем препарат смывается под душем.
• В одном исследовании была подтверждена безопасность и высокая эффективность шампуня кетоконазола 2% (низорала) как метода лечения отрубевидного лишая при однократном или ежедневном применении в течение трех дней.
• При небольших участках поражения применяются местные противогрибковые препараты - кремы кетоконазола и клотримазола.
Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай)
2. Системное лечение отрубевидного лишая:
• Однократный пероральный прием 400 мг флюконазола давал наилучшие показатели клинического и микологического излечения с отсутствием рецидивов в течение 12 месяцев.
• Однократная доза флюконазола 300 мг в неделю в течение двух недель равна по эффективности однократному приему 400 мг кетоконазола в неделю в течение двух недель. Различий в эффективности, безопасности и переносимости лекарственного средства между этими двумя схемами лечения не обнаружено.
• Однократная доза 400 мг кетоконазола для лечения отрубевидного лишая безопасна и экономически эффективна по сравнению с приемом более дорогих противогрибковых препаратов нового поколения, таких как итраконазол'.
• Пероральный прием итраконазола в дозе 200 мг два раза в день в течение одного дня в месяц является эффективным и безопасным профилактическим лечением отрубевидного лишая.
• Данные о том, что для повышения эффективности лечения отрубевидного лишая после приема системных противогрибковых препаратов необходимо пропотеть, отсутствуют.
и) Консультирование врачом пациента. Пациентов следует предупредить о том, что измененный цвет кожи не восстановится сразу. Первым признаком успешного лечения является исчезновение шелушения. Дрожжевой микроорганизм в пятнах гипопигмеитации действует как солнцезащитный экран. Воздействие солнечного облучения ускорит нормализацию цвета кожи у пациентов с гипопигментацией.
к) Наблюдение пациента врачом. >Наблюдение после лечения не требуется за исключением торпидных и рецидивирующих случаев. При рецидивах проводится ежемесячная местная или системная терапия.

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
- Первичная консультация - 3500
- Повторная консультация - 2300
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.

Миф первый. Аденома предстательной железы - удел каждого второго мужчины старше 50-ти лет
На самом деле, статистика заболеваемости выглядит иначе. После 50 лет аденома предстательной железы встречается у 20-25% мужчин. Правда, с годами процент страдающих этим заболеванием увеличивается, к 60-тилетнему возрасту достигая 50%. Что вполне объяснимо: в стареющем организме возникает целая цепочка возрастных (в том числе и гормональных) изменений, в результате которых происходит увеличение предстательной железы.
Однако болезнью этот естественный, в общем-то, процесс считается лишь тогда, когда увеличившаяся в размерах железа, расположенная между мочевым пузырем и мочеиспускательным каналом, начинает нарушать его опорожнение, сдавливая его и без того узкое отверстие. При этом клинические проявления болезни (а она может развиваться годами и даже десятилетиями) зависят не только от размеров, но и от локализации опухоли, которая долгое время может никак себя не проявлять.
Миф второй. Аденома – следствие снижения половой активности.
Вопреки этому, довольно распространенному мнению, качество интимной жизни на заболеваемость аденомой предстательной железы сильно не влияет. Чего нельзя сказать о других, предрасполагающих к болезни факторах, таких, как застой крови в малом тазу (в немалой степени этому способствует ограничение двигательной активности), а также переохлаждение и алкоголь, которые провоцируют отек простаты.
Миф третий. Аденома – это предраковое состояние.
Ничего общего с раком аденома, которая является доброкачественной гиперплазией (опухолью) предстательной железы, не имеет. Это два различных заболевания. Другое дело, что их симптомы во многом схожи. В первую очередь – это нарушение мочеиспускания, которое выражается в частых позывах, с монотонным постоянством приключающихся в ночное время.
Конечный период заболевания печален: мочевой пузырь настолько перекрывается опухолью, что перестает опорожняться совсем. А посему, если вы чувствуете, что ваш мочевой пузырь опорожняется не полностью, если мочитесь с перерывами в несколько минут, если напор вашей струи слабый, двух мнений быть не может. Скорее к врачу! В противном случае, вы рискуете заработать осложнение, чреватое острой задержкой мочеиспускания и срочной установкой специальной цистостомической дренажной трубки, с которой придется ходить несколько недель, а то и месяцев, чтобы разгрузить мочевой пузырь и почки. Которые также страдают. Образование камей в мочевом пузыре, пиелонефрит, почечная недостаточность – частые спутники запущенных форм аденомы.
Еще страшнее пропустить рак предстательной железы – заболеваемость, которым в последнее время вышла на первое место среди онкологических заболеваний в мужской популяции. Чтобы грозный диагноз исключить, помимо УЗИ и пальцевого исследования предстательной железы, необходимо сдать анализ на уровень специфического простатического антигена (ПСА) в крови – главного маркера злокачественного заболевания простаты.
Миф четвертый. Аденома рассасывается.
- Стоимость: 125 000 - 165 000 руб.
- Продолжительность: 40 - 90 минут
- Госпитализация: 3-4 дня в стационаре
Увы. На сегодняшний день нет ни одного препарата, который бы полностью излечивал эту доброкачественную опухоль. Но есть лекарства (в том числе – растительного происхождения), которые снижают спазм и отек предстательной железы, а значит - и неприятные симптомы заболевания. Иногда – на довольно продолжительное время.
В некоторых случаях на помощь приходят и такие неоперационные методы лечения, как СВЧ-гипертермия, во время которой предстательная железа нагревается до 70 градусов, благодаря чему разросшиеся железистые клетки простаты уменьшаются. Но подобная процедура показана далеко не всем и эффективна лишь на начальных стадиях заболевания.
- Продолжительность: 30-60 минут
- Госпитализация: 2-3 дня в стационаре
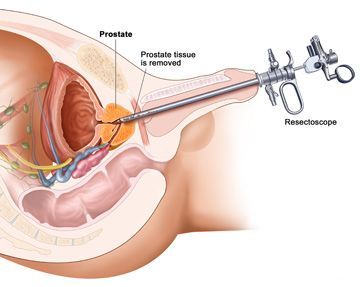
Так что как ни крути, а в конечном счете без операции не обойтись. Особенно, когда речь идет о ярко выраженной степени заболевания. Здесь уже не до раздумий – действовать надо! На сегодняшний день у нас в стране практикуются два способа хирургического лечения аденомы предстательной железы – аденомэктомия (чреспузырная, позадилонная) и трансуреатральная резекция простаты. Первая, выполненная через мочевой пузырь, открытая операция – более травматична и показана при запущенных формах заболевания. Вторая, эндоскопическая, которая заключается в удалении аденомы специальным инструментом через мочеиспускательный канал, имеет гораздо меньше побочных эффектов и гораздо легче переносится. При этом показания к данной операции, которая считается золотым стандартом хирургического лечения аденомы, постоянно расширяются. На третьи-четвертые сутки после нее пациент выписывается домой, после чего, в течение месяца ведет щадящий образ жизни – с ограничением половой, физической нагрузки, а также с соблюдением специальной диеты, исключающей острую, соленую, пряную пищу, алкоголь и сильногазированные напитки.
Миф пятый. После удаления аденомы предстательной железы можно забыть об интимной жизни.
И это не так. После операции (открытой и щадящей) у 90% пациентов половая функция восстанавливается в полном объеме. Проблемы могут возникнуть лишь с зачатием, поскольку у 30% перенесших операцию по удалению аденомы, развивается так называемая ретроградная эякуляция, когда семяизвержение происходит не наружу, а в мочевой пузырь. Но и эта беда поправима. Если мужчина мечтает о наследнике, на помощь приходит другое изобретение медицины – экстракорпоральное оплодотворение. Только в данном случае процессу искусственного зачатия предшествует довольно сложная процедура – специальное центрифугирование мочи, позволяющее отделить сперму. И уже затем ее водят женщине. Конечно, приятного в этом мало. Но мужчины не ропщут: жить с постоянной оглядкой на туалет или с трубкой в мочевом пузыре намного хуже.
Подготовила Татьяна ГУРЬЯНОВА
АиФ-Здоровье от 30. 07. 2009 г.
Читайте также:

