С чем дифференцировать вич инфекцию
Обновлено: 24.04.2024
Порядок оказания медицинской помощи взрослому населению при заболевании, вызываемом вирусом иммунодефицита человека (ВИЧ-инфекции) установлен Приказом Минздрава России от 08.11.2012 N 689н
1. Настоящий Порядок устанавливает правила оказания медицинской помощи взрослому населению при заболевании, вызываемом вирусом иммунодефицита человека (ВИЧ-инфекции) (далее соответственно - медицинская помощь, больные ВИЧ-инфекцией), в медицинских организациях.
3. Медицинские организации, оказывающие медицинскую помощь, осуществляют свою деятельность в со-ответствии с приложениями N 1 - 15 к настоящему Порядку.
5. Скорая, в том числе скорая специализированная, медицинская помощь больным ВИЧ-инфекцией оказывается в экстренной и неотложной формах вне медицинской организации, а также в амбулаторных и стационарных условиях.
6. При наличии медицинских показаний после устранения угрожающих жизни состояний больные ВИЧ-инфекцией переводятся в инфекционное отделение (койки) медицинской организации для оказания медицинской помощи.
7. При оказании скорой медицинской помощи больным ВИЧ-инфекцией в случае необходимости осуществляется их медицинская эвакуация, которая включает в себя санитарно-авиационную и санитарную эвакуацию.
8. Первичная медико-санитарная помощь больным ВИЧ-инфекцией предусматривает мероприятия по профилактике, диагностике и лечению ВИЧ-инфекции, формированию здорового образа жизни и санитарно-гигиеническому просвещению, направленному на изменение поведения больных ВИЧ-инфекцией, с целью обеспечения предотвращения дальнейшего распространения ВИЧ-инфекции.
- назначение обследования на ВИЧ-инфекцию с обязательным проведением до- и послетестового консультирования;
- направление больного с подозрением на ВИЧ-инфекцию к врачу-инфекционисту центра профилактики и борьбы со СПИД (далее - Центр СПИД).
11. При направлении больного к врачу-инфекционисту врач, направляющий пациента, представляет выписку из амбулаторной карты (истории болезни) с указанием диагноза, сопутствующих заболеваний и имеющихся данных лабораторных и функциональных исследований.
12. Первичная медико-санитарная помощь больным ВИЧ-инфекцией оказывается врачами-терапевтами, врачами-терапевтами участковыми и врачами общей практики (семейными врачами), врачами-инфекционистами, а также врачами-специалистами иных специальностей и медицинскими работниками со средним медицинским образованием в амбулаторных условиях и в условиях дневного стационара в медицинских организациях, осуще-ствляющих первичную медико-санитарную помощь.
13. Оказание больным ВИЧ-инфекцией медицинской помощи при заболеваниях, не связанных с ВИЧ-инфекцией, проводится соответствующими врачами-специалистами с учетом рекомендаций врачей-инфекционистов.
14. Специализированная, в том числе высокотехнологичная, медицинская помощь больным ВИЧ-инфекцией оказывается врачами-инфекционистами на основе установленных стандартов медицинской помощи в отделениях для лечения больных ВИЧ-инфекцией медицинских организаций, оказывающих медицинскую помощь по профилю "инфекционные заболевания".
При отсутствии в медицинской организации отделения для лечения больных ВИЧ-инфекцией оказание спе-циализированной медицинской помощи осуществляется в стационарных условиях на базе инфекционного отде-ления, имеющего в своем составе выделенные койки для лечения больных ВИЧ-инфекцией.
17. Специализированная помощь больным ВИЧ-инфекцией в медицинских организациях, оказывающих ме-дицинскую помощь по профилю "инфекционные заболевания", осуществляется после направления больного в соответствующую медицинскую организацию врачом-инфекционистом медицинской организации, оказывающей амбулаторную помощь, а также при самостоятельном обращении больного ВИЧ-инфекцией.
18. Специализированная помощь больным ВИЧ-инфекцией включает в себя профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских тех-нологий, а также медицинскую реабилитацию.
20. Оказание медицинской помощи в стационарных условиях больным ВИЧ-инфекцией осуществляется по медицинским показаниям (тяжелое и средне тяжелое течение ВИЧ-инфекции; необходимость дополнительных клинических, лабораторных и инструментальных исследований для проведения дифференциальной диагностики; отсутствие клинического эффекта от проводимой терапии в амбулаторных условиях и при наличии эпидемических показаний).
21. Лечение больных ВИЧ-инфекцией в стационарных условиях осуществляется по направлению участкового врача, врача общей практики (семейного врача), врача-инфекциониста, медицинских работников, выявивших заболевание, требующее оказания медицинской помощи в стационарных условиях.
22. В медицинской организации, в структуре которой организовано инфекционное отделение для оказания специализированной медицинской помощи больным ВИЧ-инфекцией, рекомендуется предусматривать отделение анестезиологии и реанимации или палату (блок) реанимации и интенсивной терапии, клинико-диагностическую, бактериологическую, вирусологическую, иммунологическую лаборатории и лабораторию молекулярно-генетической диагностики возбудителей инфекционных болезней.
23. В медицинской организации, оказывающей специализированную медицинскую помощь больным ВИЧ-инфекцией в стационарных условиях, должна быть предусмотрена возможность проведения в экстренном поряд-ке клинических анализов крови и мочи, биохимического анализа крови, газового состава крови, кислотно-щелочного соотношения, коагулограммы, электрокардиографии, рентгенографии, эзофагогастродуоденоскопии, искусственной вентиляции легких.
24. При выявлении у больного ВИЧ-инфекцией, находящегося на стационарном лечении, показаний к направлению в отделение для лечения больных ВИЧ-инфекцией, перевод осуществляется только после консультации врача-инфекциониста и при стабильном состоянии пациента.
25. При выявлении у больного ВИЧ-инфекцией заболеваний, не требующих лечения в отделении для лечения больных ВИЧ-инфекцией (в том числе гематологического, онкологического заболевания или туберкулеза), лечение и наблюдение больного ВИЧ-инфекцией осуществляется в профильных отделениях или стационарах, имеющих в своем составе выделенные койки для лечения больных ВИЧ-инфекцией, на основе взаимодействия врачей-специалистов с врачом-инфекционистом.
При отсутствии выделенных коек для лечения больных ВИЧ-инфекцией наблюдение и лечение соответст-вующей патологии осуществляется в профильных медицинских организациях на общих основаниях.
26. При выявлении у больного ВИЧ-инфекцией медицинских показаний к высокотехнологичным методам лечения медицинская помощь оказывается ему в соответствии с установленным порядком оказания высокотех-нологичной медицинской помощи на общих основаниях.
27. Медицинская помощь больным ВИЧ-инфекцией с жизнеугрожающими острыми состояниями осуществляется (вне зависимости от стадии ВИЧ-инфекции) в отделениях реанимации и интенсивной терапии медицинских организаций на основе утвержденных стандартов медицинской помощи и на основе взаимодействия врача-реаниматолога и врача-инфекциониста.
28. Паллиативная помощь больным ВИЧ-инфекцией осуществляется в отделениях и палатах паллиативной помощи больным ВИЧ-инфекцией на основе установленных стандартов медицинской помощи в медицинских организациях, оказывающих медицинскую помощь по соответствующему профилю.
При отсутствии отделений и палат паллиативной помощи для лечения больных ВИЧ-инфекцией они могут быть направлены в хоспис, больницу сестринского ухода и в медицинские организации, обеспечивающие паллиативную помощь больным с наличием морфологически подтвержденного диагноза распространенной формы злокачественного образования, тяжелых необратимых неврологических нарушений и тяжелого хронического болевого синдрома.
19513 04 Сентября
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
ВИЧ: причины появления, симптомы, диагностика и способы лечения.
Определение
ВИЧ (вирус иммунодефицита человека) – инфекционное хроническое заболевание, передающееся контактным путем, медленно прогрессирующее и характеризующееся поражением иммунной системы с развитием синдрома приобретенного иммунодефицита (СПИДа). СПИД – это финальная стадия ВИЧ-инфекции, когда из-за ослабленной иммунной системы человек становится беззащитным перед любыми инфекциями и некоторыми видами рака. Опасность представляют так называемые оппортунистические инфекции – заболевания, вызываемые условно-патогенной или непатогенной флорой: вирусами, бактериями, грибами, которые у здоровых людей не приводят к серьезным последствиям или протекают легко и излечиваются самостоятельно. При СПИДе они наслаиваются друг на друга, имеют затяжное течение, плохо поддаются терапии и могут стать причиной летального исхода.
Причины появления ВИЧ
Источником инфекции является человек, инфицированный ВИЧ, на любых стадиях заболевания. Вирус передается через кровь, сперму, секрет влагалища, грудное молоко.
Половой путь (незащищенный секс с инфицированным партнером) – доминирующий фактор распространения ВИЧ-инфекции.
Передача ВИЧ от матери ребенку может произойти на любом сроке беременности (через плаценту), во время родов (при прохождении через родовые пути) и грудного вскармливания (при наличии язвочек, трещин на сосках матери и во рту ребенка).
Высокий риск инфицирования существует при внутривенном введении наркотических веществ нестерильными шприцами, при переливании ВИЧ-инфицированной крови и ее препаратов, использовании медицинского и немедицинского инструментария, загрязненного биологическими жидкостями человека, инфицированного ВИЧ. Кроме того, опасность могут представлять органы и ткани доноров, используемые для трансплантации.

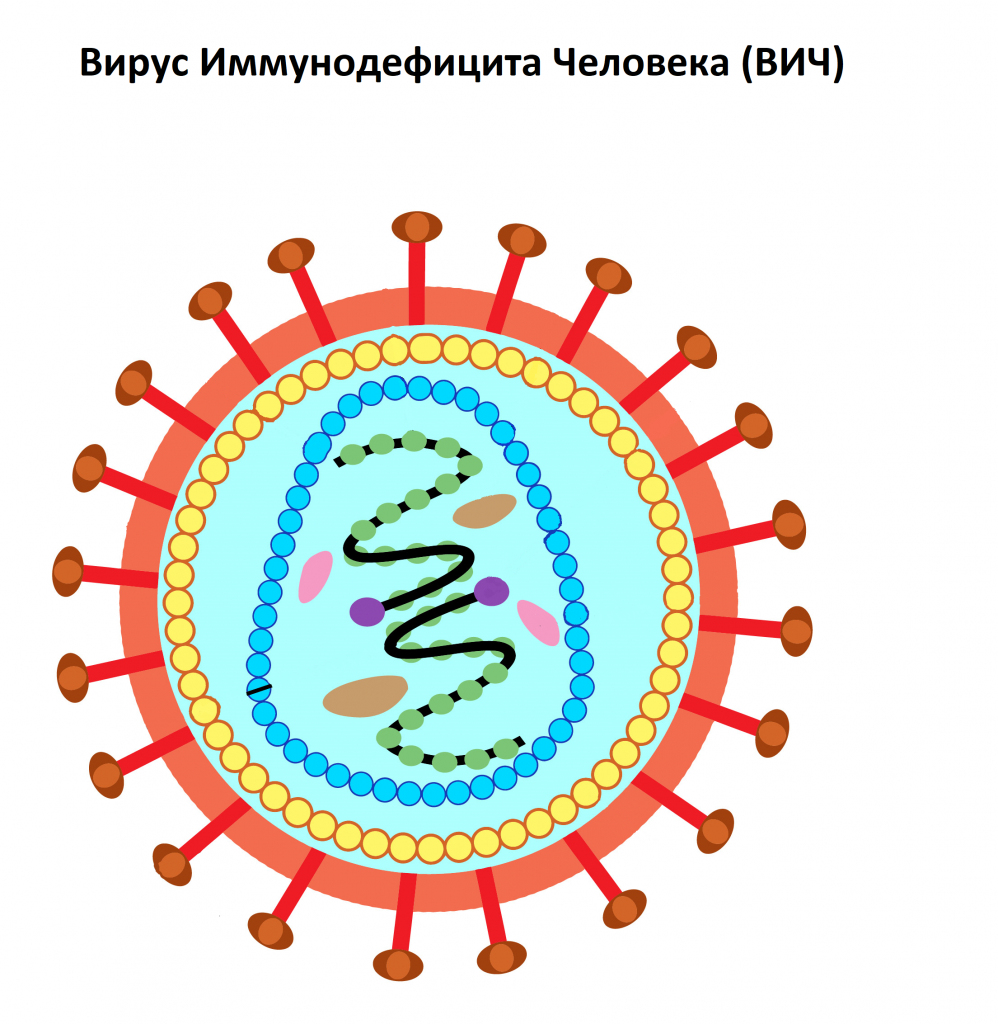
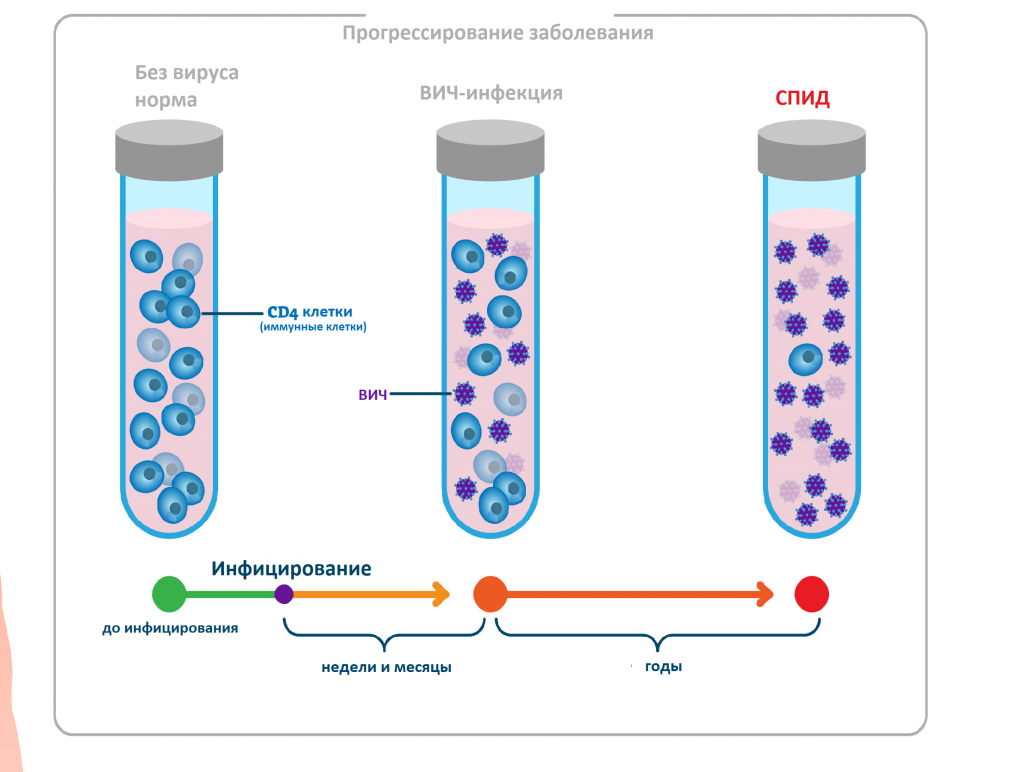
Попадая в кровоток, вирус проникает в Т-лимфоциты хелперы, или CD-4 клетки (рановидность лейкоцитов), которые помогают организму бороться с инфекциями. Т-хелперы имеют на поверхности так называемые CD4-рецепторы. ВИЧ связывается с этими рецепторами, проникает в клетку, размножается в ней и в конечном счете уничтожает ее. Со временем вирусная нагрузка увеличивается, а количество Т-хелперов снижается.
При отсутствии лечения через несколько лет из-за значительного снижения числа Т-хелперов появляются связанные со СПИДом состояния и симптомы.
Классификация заболевания
- Стадия инкубации - от момента заражения до появления реакции организма в виде клинических проявлений острой инфекции и/или выработки антител (специфических белков, продуцируемых в ответ на проникновение антигена, в данном случае – вируса).
- Стадия первичных проявлений клинических симптомов:
В дальнейшем продолжается активное размножение вируса и разрушение Т-лимфоцитов, развивается стадия вторичных изменений, для которой характерно прогрессирующее снижение веса, общая слабость, стойкое повышение температуры, озноб, выраженная потливость. Клинические проявления оппортунистических заболеваний обусловливают клиническую картину этой стадии: пациентов беспокоят кашель и одышка, тошнота, рвота, боли в животе, тяжелая диарея, кожные высыпания, сильные головные боли, снижение памяти и внимания и др.
Диагностика ВИЧ
Лабораторные методы исследования:
Скрининг (обследование здоровых людей) на ВИЧ должен быть проведен любому человеку, который считает, что может быть заражен, а также перед любой госпитализацией и операцией, всем беременным женщинам и их половым партнерам.
Обследование целесообразно проходить людям с высоким риском заражения ВИЧ, например, при наличии заболеваний, имеющих одинаковый с ВИЧ-инфекцией механизм передачи (вирусные гепатиты В и С, заболевания, передающиеся половым путем), лицам, имеющим регулярные незащищенные половые контакты, инъекционным наркоманам, детям, рожденным от матерей с ВИЧ-инфекцией, медицинским работникам, напрямую контактирующим с кровью на работе и др.
Существуют экспресс-тесты для скрининга ВИЧ, которые можно делать в домашних условиях. Для определения специфических антител/антигенов к ВИЧ (ВИЧ-1, 2, антиген p24) используют кровь, слюну или мочу. Точность любого экспресс-теста ниже, чем теста, проводимого в лаборатории.
Для стандартного скринингового обследования определяют антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo) в крови с помощью иммуноферментного анализа (ИФА).
Внимание. При положительных и сомнительных реакциях, срок выдачи результата может быть увеличен до 10 рабочих дней. Синонимы: Анализ крови на антитела к ВИЧ1 и 2 и антиген ВИЧ1 и 2; ВИЧ-1 p24; ВИЧ-1-антиген, p24-антиген; ВИЧ 1 и 2 антитела и антиген p24/25, ВИЧ тест-системы 4-г.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Антитела к ВИЧ-1/2 и антиген ВИЧ-1/2 (HIV Ag/Ab Combo): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
ВИЧ-инфекция - инфекционная болезнь, развивающаяся в результате многолетнего персистирования (постоянного пребывания) в лимфоцитах, макрофагах и клетках нервной ткани вируса иммунодефицита человека (далее - ВИЧ), характеризующаяся медленно прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретенного иммунодефицита (далее - СПИД).
ВИЧ (Вирус Иммунодефицита Человека) – вирус, относящийся к семейству ретровирусов (семейство РНК-содержащих вирусов, заражающих преимущественно позвоночных), который поражает клетки иммунной системы человека. Через несколько недель с момента заражения начинают вырабатываться антитела к ВИЧ.
Показания на проведение исследования
Показаниями для назначения анализа является подготовка к госпитализации и плановому оперативному вмешательству. В профилактических целях следует провести исследование при подозрении на заражение при половом контакте. В первую очередь это касается лиц групп риска: употребляющих наркотики, вводимые внутривенно, часто меняющих половых партнеров и не использующих средств защиты.
Вирус иммунодефицита человека размножается в организме человека достаточно медленно, и количественный результат в отношении антигенов и антител к вирусу можно получить, как правило, не ранее чем через 3-6 недель после инфицирования. При этом клинические симптомы заболевания еще отсутствуют.
Через три месяца антигены ВИЧ и антитела к вирусу определяются практически у всех заболевших. Благодаря появлению новых комбинированных тест-систем четвертого поколения получение точного результата качественного анализа на ВИЧ-инфекцию возможно уже через две недели с момента попадания вируса в организм. При этом исследовании выявляют антиген р24 ВИЧ – белок вирусного капсида (внешней оболочки вируса).
Анализ на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2 назначают на этапе планирования и при ведении беременности, когда возможна передача вируса плоду. Анализ проводят и после родов, поскольку ребенок ВИЧ-положительной матери может быть инфицирован во время прохождения через родовые пути и при кормлении грудью.

Лихорадка, потеря веса без объективных причин, повышенная утомляемость, увеличение регионарных лимфатических узлов, потливость, особенно в ночное время, длительный кашель, диарея – эти устойчивые клинические симптомы неясного происхождения, отмечаемые в течение 2-3 недель, также служат показанием к проведению исследования на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2.
Кожные проявления также могут быть симптомом ВИЧ-инфекции, поскольку развиваются на фоне ослабления иммунитета. К их числу относится рецидивирующая герпетическая сыпь, поражающая обширные участки кожи, полость рта, половые органы. Герпес поражает и глубокие слои кожи с развитием язвенно-некротической формы. Образуются язвы и эрозии с последующим образованием рубцов, которых не бывает при обычном герпесе.
Еще один характерный симптом ВИЧ-инфекции – волосатая лейкоплакия, которая связана с активацией латентной инфекции, вызванной вирусом Эпштейна-Барр (что свидетельствует об иммуносупрессии). Заболевание проявляется нитевидными образованиями белого цвета с дальнейшим ороговением пораженных участков языка и слизистой оболочки рта.
Обширные грибковые поражения (в первую очередь дрожжевыми грибками рода Candida) также служат типичным признаком, сопровождающим ВИЧ-инфекцию. Сначала кандидоз поражает слизистую оболочку рта и пищевода, затем распространяется на слизистые желудочно-кишечного и мочеполового тракта. При этом формируются обширные очаги, характеризующиеся болезненностью и склонностью к изъязвлению.
ВИЧ-инфекция может сопровождаться развитием обширного папилломатоза. У ВИЧ-инфицированных женщин папилломы цервикального канала склонны быстро вызывать рак шейки матки.
СПИД-индикаторным заболеванием служит саркома Капоши – многоочаговая сосудистая опухоль, которая поражает кожные покровы и слизистые оболочки. Ее очаги в виде красноватых или буроватых узелков и бляшек сливаются, быстро распространяясь по всему телу. Со временем они образуют опухолевые поля, которые изъязвляются и нагнаиваются.
К числу патологических состояний, которые почти у всех пациентов сопровождают ВИЧ-инфекцию, относят полиаденопатию (увеличение лимфатических узлов). Как правило, в первую очередь увеличиваются под- и надключичные, подбородочные, околоушные и шейные лимфоузлы. В дальнейшем к ним может присоединяться увеличение паховых и бедренных лимфатических узлов. Они могут быть мягкими или плотными на ощупь, безболезненными и подвижными. Иногда несколько лимфоузлов сливаются, образуя своеобразный конгломерат. Воспаление двух и более групп лимфоузлов считают признаком генерализованной лимфаденопатии. Поражение лимфатических узлов может наблюдаться в течение нескольких лет, при этом периоды обострения сменяются ремиссией.
К легочным заболеваниям, сопровождающим ВИЧ-инфекцию, относят туберкулез и пневмонию.
Анализ на антигены и антитела к ВИЧ рекомендуют сделать, если у пациента выявлены заболевания, передаваемые половым путем (сифилис, хламидиоз, гонорея, генитальный герпес, бактериальный вагиноз).

Когда надо говорить правду?
Во всех медицинских учреждениях, куда бы ни пришёл ВИЧ-носитель, ему необходимо заявить о своём статусе, потому что в Уголовном Кодексе есть статья, предусматривающая наказание за сокрытие информации в случае заражения третьего лица. Лечение зубов, обследование с внедрением внутрь органов – любая инвазивная манипуляция может привести к контакту с кровью и инфицированию медицинского работника. В амбулаторной карте врач пометит статус, внесёт его в электронную историю болезни, чтобы все были предупреждены о соблюдении определённых мер, предотвращающих распространение вируса иммунодефицита дальше.
Не понимают граждане, что ничего постыдного в ВИЧ-статусе нет, любой может нечаянно получить вирус даже при абсолютно праведной жизни, как 5 лет назад заразились три женщины, лечившиеся от бесплодия. По инновационной методике в частной клинике им ввели лимфоциты медсестры, не подозревавшей о носительстве ВИЧ. Это было преступной халатностью, но именно такие небрежения и приводят к человеческим трагедиям.
Что ищут в крови?
В анализе крови ищут не сам вирус, вирус – невидимка, ищут выработанные организмом человека антитела к вирусу. Порядок проведения анализа определён приказом Министерства здравоохранения, он неизменен: от простого скринингового – поискового анализа следуют к более сложному исследованию крови, неоднократно проверяя правильность результата.
Обычно антитела к вирусу начинают вырабатываться со второй недели после заражения, к концу месяца уровень их значительно повышается и уже не падает, если не лечиться. У девяти из десяти инфицированных титр – количество антител повышается в течение первых 3 месяцев после внедрения ВИЧ, только одному человеку для начала продукции антител потребуется 3–6 месяцев. И только у одного из двух сотен антитела появляются много позже.
Какие делают анализы на ВИЧ?
Стандартное исследование крови - иммуноферментный анализ (ИФА) не 100% специфичен, но если он выявляет антитела к ВИЧ, то следом проводятся два аналогичных теста реактивами других производителей. Анализ делается с той же сывороткой, получаемой при центрифугировании крови пациента. Всё это выполняется в обычной лаборатории, не специализирующейся на инфекционных заболеваниях. Если хотя бы один тест ИФА выявляет антитела к ВИЧ, то сыворотка направляется в лабораторию СПИД центра для второго этапа анализов – иммуноблотинг.
ИФА чувствительный тест, иначе его не использовали бы в скрининге – поиске вируса при массовых обследованиях. Но кровь человека весьма нежная субстанция, в плазме могут плавать элементы, которые способны дать ошибочный положительный результат и в отсутствии вируса. Все вопросы должен снять следующий этап исследований, если иммуноблот отрицательный – можно выдохнуть и жить дальше, радуясь себе и жизни.
Куда идти, если обнаружен ВИЧ?
При обнаружении ВИЧ-инфекции необходимо встать на учёт в специализированном учреждении – Центре по профилактике и лечению СПИД. При постановке на учёт анонимность исключена, предоставляется весь пакет документов. Первичное обследование обширно и серьёзно, ищутся возможные сопутствующие инфекции и просто скрытые хронические заболевания, делаются всевозможные анализы крови, мочи и кала, проводятся консультации специалистов, УЗИ брюшной полости и рентгенография лёгких. Всё обследование - в рамках программы государственных гарантий, бесплатно, но очень долго и некомфортно.
Диспансерное наблюдение призвано контролировать процесс течения инфекционного процесса – регулярное обследование и обеспечивать бесплатное лечение при необходимости. Всё исключительно на добровольных началах, только при согласии пациента, письменно им выраженном. Начало лечения определяется вирусной нагрузкой, которую определяют по количеству специальных клеток крови - CD4-лимфоцитов, в которых живёт и размножается вирус. Чем меньше численность CD4-лимфоцитов, тем больше вируса в организме человека.
Есть проблемы?
Когда надо сдавать анализ на ВИЧ-инфекцию?
Обычно антитела к вирусу начинают вырабатываться через неделю после заражения, через месяц уровень их повышается и без лечения не снижается. Поэтому ИФА делают через две недели после контакта с больным ВИЧ. У девяти из десяти инфицированных уровень антител повышается в первые 3 месяца после проникновения вируса. При чётком подозрении на инфицирование и отсутствии антител в первом ИФА, необходимо повторить через 3 и 6 недель. Только одному человеку для начала продукции антител потребуется 3–6 месяцев. И только у одного из двухсот заразившихся антитела появляются по прошествии полугода. Высокопрофессиональные врачи-инфекционисты и современное диагностическое оборудование международной клиники Медика24 позволяют выявить все предрасполагающие факторы для развития заболевания и составить индивидуальную поведенческую программу при наличии инфицированного родственника.
Лечение ВИЧ современными методами
Читайте также:

