С чем следует дифференцировать инфекционный эпидидимит и орхит
Обновлено: 25.04.2024
Эпидидимит – воспаление придатка яичка, развивается чаще всего вследствие проникновения инфекции в придаток гематогенным путем как осложнение инфекционных заболеваний (грипп, ангина, пневмония и др.).
Орхит – воспаление яичка, обычно возникает как осложнение инфекционных заболеваний, в первую очередь таких, как грипп, эпидидимический паротит, бруцеллез, ревматический полиартрит, тиф, пневмония и т. д.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 |
| N45 Орхит и эпидидимит N 45.0 Орхит, эпидидимит и эпидидимо - орхит с абсцессом. N 45.9 Орхит, эпидидимит и эпидидимо - орхит без упоминания об абсцессе. N49 Воспалительные болезни мужских половых органов, не классифицированные в других рубриках N 49.0 Воспалительные болезни семенного пузырька N 49.1 Воспалительные болезни семенного канатика, влагалищной оболочки и семявыносящего протока N 49.2 Воспалительные болезни мошонки N 49.8 Воспалительные болезни других уточненных мужских половых органов N 49.9 Воспалительные болезни неуточненного мужского полового органа | 63.4 Эпидидимэктомия 62.9 Другие операции на яичках 62.3 Односторонняя орхиэктомия 62.4 Двусторонняя орхиэктомия 62.2 Иссечение или деструкция пораженного участка яичка 61.3 Иссечение или деструкция пораженного участка или ткани мошонки |
Дата пересмотра протокола: 2016 год.
Пользователи протокола: врачи скорой неотложной медицинской помощи, врачи общей практики, урологи, андрологи, хирурги, травматологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Клиническая классификация [2]
1. Специфические инфекционные:
· гонорейные;
· трихомонадные;
· туберкулезные;
2. Неспецифические инфекционные:
· бактериальные;
· вирусные;
· микоплазменные;
· хламедийные;
3. Некротически-инфекционные:
· перекрут некротизирование привесков;
· неполный перекрут яичка;
4. Гранулематозные: вызванные семенной гранулемой;
7. По течению заболевания:
· острые (серозные и гнойные);
· хронические;
· рецидивирующие.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ [1 - 6]
Диагностические критерии:
Жалобы и анамнез:
· боли в области придатка яичка и в самом яичке;
· общая слабость;
· субфебрильная температура;
· лихорадка.
Физикальное обследование: пальпаторно болезненный и увеличенный в размерах придаток яичка и само яичко.
Лабораторные исследования: в ОАМ отмечается увеличение СОЭ, возможен лейкоцитоз, терминальная лейкоцитурия.
Инструментальные исследования:
· УЗИ органов мошонки – уплотненный и увеличенный придаток яичка и само яичко с неоднородной эхоструктурой, возможно наличие жидкости или гноя в оболочках яичка;
· Диафаноскопия – наличие жидкости или мутного содержимого в оболочках яичка.
Диагностический алгоритм [2]:

Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии: см.амбулаторный уровень
Диагностический алгоритм: см. амбулаторный уровень
Перечень основных диагностических мероприятий:
· Общий анализ крови;
· Общий анализ мочи;
· Коагулограмма крови;
· Определение мочевины и остаточного азота;
· УЗИ мочевыделительной системы;
Перечень дополнительных диагностических мероприятий:
· Определение глюкозы;
· Определение билирубина;
· Тимоловая проба;
· Определение группы крови и резус фактора;
· Гистологические исследования ткани;
· ЭКГ;
· Спермограмма (старше 18 лет).
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Неспецифический эпидидимит | Увеличенный болезненный придаток яичка, яичко | УЗИ: неоднородность эхоструктуры придатка яичка, наличие свободной жидкости в оболочках яичка Биопсия: неспецифическое воспаление. | Бурное начало заболевания, в анамнезе перенесенные неспецифические воспалительные заболевания. |
| Туберкулез придатка яичка, яичка | Уплотнение бугристость органа гнойные свищи, четкообразный семявыводящий проток, умеренная болезненность. | УЗИ: наличие кальцификации, участков туберкулезной деструкции. Биопсия: микобактерии туберкулеза, признаки специфического воспаления. | Длительный анамнез заболевания, наличие другого туберкулезного очага в организме. |
| Опухоль яичка | Увеличенное безболезненное яичко | УЗИ: тканное образование в области яичка. Биопсия: опухолевые клетки. | Длительный анамнез заболевания, отсутствие четкой симптоматики. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Дротаверин (Drotaverinum) |
| Кетопрофен (Ketoprofen) |
| Прокаин (Procaine) |
| Флуконазол (Fluconazole) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ [1 - 6]
Тактика лечения: устранение воспалительного процесса придатка и яичка.
Немедикаментозное лечение:
· ношение суспензория;
· режим полупостельный;
· стол №15.
Медикаментозное лечение:
1. Новокаиновые блокады по Лорин – Эпштейну;
2. Антибиотики цефалоспоринового ряда – Цефтриаксон 1 г * 2 р/д, в/м 7–10 дней (рекомендуется антибиотикопрофилактика на амбулаторном уровне:
Цефтриаксон 1 г * 2 р/д, в/м 7–10 дней или Ципрофлоксацин 500 мг 2 р/д, per os 7–10 дней);
3. Анальгезирующие препараты (Кетопрофен 2,0 в/м при болях, Дротаверин 2,0 в/м);
4. Противогрибковые: Флуконазол 150 мг 1 раз per os.
Перечень основных лекарственных средств
| Препараты | Разовая доза | Кратность введения | УД |
| Ципрофлоксацин | 500 мг | 2 р/д per os 7–10 дней | А [1,2,3,17,18,20,25,28,30,31] |
| Флуконазол | 150 мг | 1 раз per os | А [1,2,3,16,21,22,32] |
Перечень дополнительных лекарственных средств
| Препараты | Разовая доза | Кратность введения | УД |
| Цефтриаксон | 1 г | 2 р/д, в/м 7–10 дней | А [17,18,20,27,30,31] |
| Анальгезирующие препараты 7: | |||
| Кетопрофен | 2,0 мл | в/м при болях | А [1,2,3,8, 33] |
| Дротаверин | 2,0 мл | в/м при болях | А [1,2,3,8] |
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация фтизиатра – при подозрении на туберкулез;
· консультация онколога – при подозрении на новообразование яичка.
Профилактические мероприятия:
· избегать переохлаждений;
· при необходимости проведение противовоспалительной терапии, с целью санации хронических очагов инфекции мочевой системы [12].
Мониторинг состояния пациента
| ФИО | Дата визита | УЗИ | ОАК | Физикальное обследование |
Индикаторы эффективности лечения [13,14]:
· устранение воспалительного процесса;
· нормализация температуры;
· отсутствие болевого синдрома;
· улучшение общего самочувствия больного;
· нормализация клинико - лабораторных показателей.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ [18]
Диагностические мероприятия: см.амбулаторный уровень
Медикаментозное лечение:
· Антибиотики цефалоспоринового ряда – Цефтриаксон 1 г * 2 раза в день, внутримышечно, 7–10 дней;
· Анальгезирующие и спазмолитические препараты – Кетопрофен 2,0 внутримышечно при болях, Дротаверин 2,0 внутримышечно.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения: устранение воспалительного процесса придатка и яичка.
Немедикаментозное лечение:
· ношение суспензория;
· режим полупостельный;
· стол №15.
Медикаментозное лечение:
1.Новокаиновые блокады по Лорин – Эпштейну;
2. Антибиотики цефалоспоринового ряда – Цефтриаксон 1 г * 2 р/д, в/м 7–10 дней;
3. Уросептики фторхинолонового ряда – Ципрофлоксацин 500 мг 2 р/д, per os 7–10 дней;
4. Анальгезирующие препараты (Кетопрофен 2,0 в/м при болях, Дротаверин 2,0 в/м);
5.Противогрибковые: Флуконазол 150 мг 1 раз per os.
Перечень основных лекарственных средств
| Препараты | Разовая доза | Кратность введения | УД |
| Ципрофлоксацин | 500 мг | 2 р/д per os 7–10 дней | А [1,2,3,17,18,20,25,28,30,31] |
| Флуконазол | 150 мг | 1 раз per os | А [1,2,3,16,21,22,32] |
Перечень дополнительных лекарственных средств
| Препараты | Разовая доза | Кратность введения | УД |
| Цефтриаксон | 1 г | 2 р/д, в/м 7–10 дней | А [17,18,20,27,30,31] |
| Анальгезирующие препараты 10: | |||
| Кетопрофен | 2,0 мл | в/м при болях | А [1,2,3,8, 33] |
| Дротаверин | 2,0 мл | в/м при болях | А [1,2,3,8] |
Хирургическое вмешательство:
· Операция Бергмана или Винкельмана.
· Эпидимэктомия.
· Орхоэпидидимоэктомия.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация онколога – при подозрении на злокачественное образование;
· консультация фтизиатра – для исключения туберкулезного процесса.
Показания для перевода в отделение интенсивной терапии и реанимации:
· септическое состояние;
· нестабильная гемодинамика.
Индикаторы эффективности лечения:
· устранение воспалительного процесса;
· нормализация температуры;
· отсутствие болевого синдрома;
· нормализация клинико - лабораторных показателей.
Дальнейшее ведение:
· наблюдение у уролога, андролога;
· ограничение физической нагрузки в течении 2-х месяцев;
· контроль спермограммы, ОАК, ОАМ, УЗИ органов мошонки через 1 месяц.
Госпитализация
Показания для экстренной госпитализации [16]:
· выраженный болевой синдром в области яичка и придатка;
· гипертермическая реакция;
· пальпируемый болезненный и увеличенный в размерах придаток яичка и само яичко;
· при безуспешности консервативной терапии и наличии гнойных очагов деструкции.
Информация
Источники и литература
Информация
СОКРАЩЕНИЯ, ИСПОЛЬЗУЕМЫЕ В ПРОТОКОЛЕ
| УЗИ | – | ультразвуковое исследование |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| СОЭ | – | скорость оседания эритроцитов |
| ЭКГ | – | электрокардиография |
| УД | – | уровень доказательности |
Список разработчиков протокола с указанием квалификационных данных
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
УЗИ при эпидидимите и орхите
а) Терминология:
• Воспаление придатков яичка и/или яичка
б) Визуализация:
• Метод выбора: цветовая допплерография с использованием высокочастотного датчика (9-1 5 МГц)
• Диффузная или очаговая гиперемия в теле и хвосте придатка яичка с усилением васкуляризации яичка или без него (следует сравнить с контрлатеральным яичком, если васкуляризация слабовыраженная)
• Начинается в хвосте придатка яичка → тело придатка яичка — яичко
• Орхит обычно является вторичным, в 20-40% случаев происходит при эпидидимите в результате распространения инфекции контактным путем:
о Может вызывать: повреждение сосудистой системы — ишемию - инфаркт яичка — сонографические признаки неотличимы от перекручивания яичка
о Инверсия артериального потока в яичке в диастолическую фазу является угрожающим признаком и может быть связана с инфарктом яичка
(Слева) На рисунке показан увеличенный и воспаленный придаток яичка, огибающий яичко сзади. Обратите внимание, что яички имеют нормальный размер и конфигурацию.
(Справа) На рисунке показан неравномерно увеличенный придаток яичка с очагом кистозных структур, что свидетельствует о раннем расплавлении и некрозе. (Слева) УЗИ правой половины мошонки в сагиттальной проекции, В-режим: визуализируется утолщенная гетерогенная мошонка и гипоэхопенный придаток яичка.
(Справа) Цветовая допплерография придатка яичка: у этого же пациента обнаружена выраженная гиперемия придатка яичка, что указывает на острый эпидидимит.
в) Дифференциальная диагностика:
• Перекрут яичка
• Лимфома яичка
• Травма яичка
г) Клинические особенности:
• Наиболее частая причина острой боли в мошонке у взрослых и подростков (15-35 лет)
• Мужчины в возрасте от 14 до 35 лет: наиболее часто заболевание вызвано Neisseria gonorrhoeae и Chlamydia trachomatis
• Набухание, покраснение мошонки; лихорадка; расстройство мочеиспускания:
о Боль в мошонке вследствие эпидидимита обычно облегчается после поднятия яичек (мошонки) выше лобкового симфиза (симптом Прена)
о Ассоциированная инфекция нижних мочевыводящих путей и ее симптомы, выделения из мочеиспускательного канала
• Очень хороший прогноз при раннем начале антибактериальной терапии; в случае если улучшения не происходит, необходимо дополнительное обследование для исключения формирования абсцесса
Лучевая диагностика эпидидимита
а) Терминология:
1. Синонимы:
• Острая мошонка, орхит, эпидидимо-орхит
2. Определение:
• Воспаление придатка и/или яичка
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о На цветовой допплерографии определяется увеличенный гиперемированный придаток
• Локализация:
о Эпидидимит на ранних стадиях зачастую поражает хвост придатка
о Орхит обычно вторичен, возникает в 20—30% случаев эпидидимита, вследствие контактного распространения инфекции:
- Первичный орхит вызван эпидемическим паротитом и обычно является двусторонним
• Размер:
о Придаток обычно в 2-3 раза больше нормы
• Морфология:
о Очаговое увеличение хвоста или диффузное увеличение всего придатка
2. УЗИ при эпидидимите:
• В-режим:
о Эпидидимит: первично поражается при эпидидимо-орхите:
- Острый: увеличенный придаток, ↓ эхогенности, грубая эхогенная эхоструктура, вследствие отека и кровоизлияния
- Хронический эпидидимит: увеличенный гиперэхогенный придаток
о Орхит: возникает в 20-40% случаев эпидидимита, вследствие контагиозного распространения инфекции:
- Очаговый или диффузный:
Очаговый: гипоэхогенная область по соседству с увеличенной частью придатка
о Диффузный: яичко диффузно увеличено с гетерогенной эхоструктурой, утолщение белочной оболочки (при тяжелой инфекции):
- Отечное, застойное яичко, содержащее ригидную белочную оболочку → ↑ интратестикулярногодавления:
Гетерогенная эхогенность паренхимы (преимущественно гиперэхогенная в начале, далее становится гипоэхогенной) и выделение перегородки, которое выглядит как гипоэхогенные ленты
Может привести к венозной окклюзии
Может привести к сосудистой недостаточности → ишемия → инфаркт яичка → признаки на УЗИ невозможно отличить от перекрута яичка
о Семенной канатик может быть воспаленным и гипоэхогенным с ассоциированным гиперэхогенным жиром внутри
о Реактивное гидроцеле, содержащее низкоуровневые внутренние эхо-сигналы, перегородку, утолщение слоев оболочки ± отек кожи; все признаки представляют изменения при периорхите
• Цветовая допплерография:
о Диффузная или очаговая гиперемия тела или хвоста придатка ± повышение кровотока в яичке → очень чувствительный и специфичный признак эпидидимо-орхита
о Воспаление придатка и яичка ассоциировано со ↓ сосудистого сопротивления по сравнению со здоровыми индивидами:
- Индекс резистентности (ИР) 0,5)
о Признаки инфаркта при тяжелом эпидидимо-орхите:
- Относительно аваскулярные области в гиперемированном яичке или придатке соответствуют очаговому инфаркту
- Изменение направления артериального диастолического потока яичка служит важным признаком, ассоциированным с инфарктом яичка
3. Радионуклидная диагностика:
• Тс-99m: точность дифференциального диагноза перекрута и эпидидимита составляет 90%:
о Увеличение потока в сосудах яичка и семявыносящем протоке на допплерографии
о Заметное увеличение перфузии через сосуды семенного канатика (артерии яичка+семявыносящего протока)
о Нелинейное увеличение активности сбоку от половины мошонки на статичных изображениях (также в центре, если поражено яичко)
4. Рекомендации по визуализации:
• Лучший метод диагностики:
о Цветовая допплерография; высокочастотные датчики (> 10 мГц)
• Советы по протоколу исследования:
о В случае слабовыраженных изменений картину визуализации следует сравнить с контрлатеральным яичком
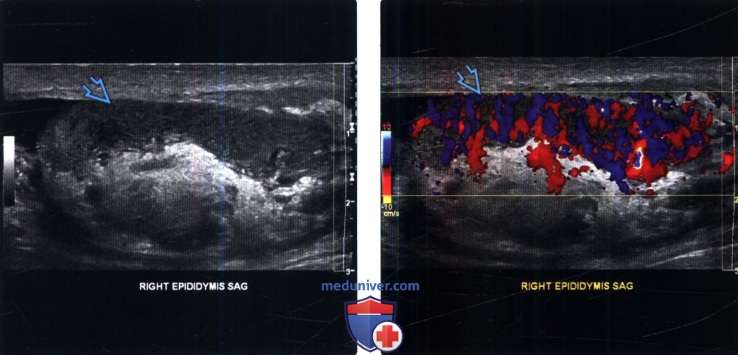
(Слева) УЗИ правой мошонки в сагиттальной плоскости, В-режим: утолщенный гетерогенный и гипоэхогенный придаток.
(Справа) Цветовая допплерография придатка: у этого же пациента выявлена заметная гиперемия придатка, что характерно для острого эпидидимита. В сомнительных случаях целесообразно сравнивать данные допплерографии и В-режима.
в) Дифференциальная диагностика эпидидимита:
2. Лимфома яичка:
• Зачастую имеет большой размер на момент постановки диагноза, обычно возникает в ассоциации с диссеминированной болезнью
• Гетерогенный эхорисунок; зачастую двусторонняя; обычно поражается придаток и семенной канатик; в редких случаях кровоизлияние и некроз
3. Травма яичка:
• Травма в анамнезе; острая боль
• Очаговая гипоэхогенная аваскулярная область на цветовой допплерографии; разрыв белочной оболочки в ассоциации с гематоцеле
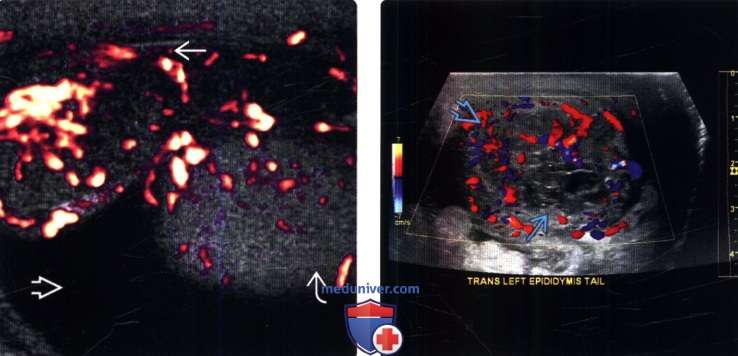
(Слева) Энергетическая допплерография в косой плоскости: заметно увеличенный гипоэхогенный придаток с увеличенным кровотоком. Такие признаки характерны для острого эпидидимита. Обратите внимание на нормальное яичко и гидроцеле.
(Справа) На цветовой допплерографии левого придатка определяется заметно гиперемированный хвост с центрально расположенным гетерогенным гипоэхогенным образованием. Такие признаки характерны для эпидидимита, осложненного абсцессом придатка.
г) Патология:
1. Общая характеристика:
• Этиология:
о Восходящая инфекция мочеполового тракта:
- У мужчин 14-35 летнего возраста, наиболее частые возбудители Neisseria gonorrhoeae и Chlamydia trachomatis
- У мальчиков перед пубертатным периодом, мужчин старше 35 лет и мужчин, практикующих анальный секс, болезнь наиболее часто вызывается Escherichia coli
- Другие возбудители: Pseudomonas, Klebsiella, Proteus mirabi-lis, Staphylococcus aureus, Mycobacterium tuberculosis, вирус эпидемического паротита
о Прямая бактериальная диссеминация осуществляется при аномалиях мочеполовой системы, а гематогенная - в случае отсутствия явной аномалии
о Первичный орхит возникает редко и вызван эпидемическим паротитом (обычно двусторонний)
о Травматический эпидидимит: схожие с инфекционным эпиди-димитом признаки:
- Тем не менее у пациента будет предшествующая травма мошонки в анамнезе ± дополнительные признаки травмы такие как гематоцеле и/или травма яичка
- Консервативное лечение: антибиотики не требуются
- Травма не должна быть перепутана с инфекционным эпи-дидимитом
о Лекарственные вещества, такие как гидрохлорид амиодарона, могут вызвать химический эпидидимит
2. Стадирование, степени и классификация эпидидимита:
• Эпидидимит: изолированный эпидидимит, очаговый или диффузный:
о Острый/хронический эпидидимит
• Орхит или комбинация эпидидимита и орхита:
о Первичный: изолированный орхит (наблюдается у мальчиков с эпидемическим паротитом)
о Вторичный: распространение инфекции из соседнего придатка о Острый/хронический орхит или эпидидимо-орхит
3. Макроскопические и хирургические признаки:
• Лечится хирургически только в случае формирования абсцесса, несмотря на антибиотикотерапию
4. Микроскопия:
• Воспалительный инфильтрат яичка и придатка
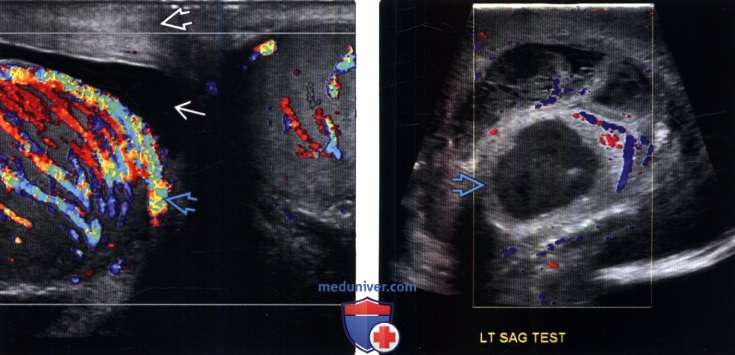
(Слева) На цветовой допплерографии яичек в поперечной плоскости определяется заметно гиперваскулярное правое яичко по сравнению с левым. Данные признаки характерны для правостороннего орхита. В дополнение, отмечаются ассоциированные признаки утолщения стенки мошонки и небольшое гидроцеле.
(Справа) Цветовая допплерография левого яичка у пациента, поступившего с острым эпидидимо-орхитом: гипоэхогенное образование яичка с утолщенными стенками Эти признаки характерны для абсцесса яичка.
д) Клинические особенности:
1. Клиническая картина эпидидимита:
• Наиболее частые признаки/симптомы:
о Наиболее частая причина острой мошоночной боли у подростков и взрослых
о Отек мошонки, эритема, лихорадка, дизурия:
- Симптом Прена: мошоночная боль, вследствие эпидидимита обычно уменьшается после поднятия мошонки над уровнем лобкового симфиза — клинический признак дифференциации от перекрута
о Ассоциированная инфекция нижних мочевыводящих путей и ее симптомы, отделяемое из уретры
• Другие признаки/симптомы:
о Пиурия (в 95% случаев), болезненность предстательной железы (не часто)
о ↑ С-реактивного белка (СРВ) позволяет отличить эпидидимо-орхит от перекрута яичка (чувствительность составляет 96%, специфичность 94%)
о Положительный анализ мочи на лейкоциты и бактериурию; может отмечаться лейкоцитурия
2. Демография:
• Возраст:
о Наиболее часто в 1 5-35 лет
• Эпидемиология:
о Наиболее часто заболевают сексуально активные молодые мужчины; также заболевают младенцы и мальчики
3. Течение и прогноз:
• Прогноз благоприятный в случае раннего лечения антибиотиками
• Осложнения:
о Формирование абсцесса (абсцесс придатка: в 6% случаев, абсцесс яичка: в 6% случаев), микроабсцессы обычно наблюдаются при инфекциях с низкой степенью активности, таких как туберкулез и у пациентов с иммуносупрессией
о Инфаркт яичка:
- Венозный инфаркт: вследствие обструкции венозного оттока
- Тромбоз главной артерии яичка и ее ветвей, вследствие хронического воспаления
- В редких случаях возможно развитие гангрены
о Тромбоз гонадной вены
о Пиоцеле
о Поздняя атрофия яичка (в 21 % случаев)
о Рецидивирующая инфекция может привести к бесплодию
4. Лечение эпидидимита:
• Антибиотикотерапия; при отсутствии улучшений рекомендуется контрольное исследование для исключения абсцесса
• Обследование детей младшей возрастной группы на предмет аномалий мочеполовой системы в случае рецидива
• Постельный режим, поднятие мошонки, анальгетики
е) Диагностическая памятка:
1. Следует учесть:
• При отсутствии потока в яичке следует заподозрить перекрут
2. Советы по интерпретации изображений:
• Гиперемированный и увеличенный придаток и/или яичко
Методы обследования эпидидимита и орхита
а) Терминология:
1. Синонимы:
• Синдром острой мошонки, орхит, эпидидимоорхит
2. Определение:
• Инфекционное воспаление придатка яичка и/или яичка
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Увеличенный, гиперемированный придаток яичка и/или само яичко по данным цветовой допплерографии
• Локализация:
о Ранний эпидидимит часто вовлекает хвост придатка яичка
о Орхит обычно является вторичным, в 20-40% случаев происходит при эпидидимите в результате распространения инфекции контактным путем:
- Первичное развитие орхита происходит при паротитной инфекции, и обычно это двусторонний процесс
• Размеры:
о Размер придатка яичка обычно в 2-3 раза превышает норму
• Морфология:
о Очаговое увеличение хвоста придатка яичка или диффузное увеличение всего придатка яичка
2. УЗИ при эпидидимите и орхите:
• В-режим УЗИ:
о Эпидидимит: первичен по отношению к эпидидимоорхиту:
- Острый: увеличение придатка яичка, понижение эхогенности, грубая гетерогенная эхоструктура из-за отека и кровоизлияний
- Хронический эпидидимит: увеличенный гиперэхогенный придаток яичка
о Орхит: в 20-40% случаев происходит вслед за эпидидимитом в результате распространения инфекции контактным путем:
- Очаговый или диффузный:
Очаговый: гипоэхогенный очаг, прилегающий к увеличенной части придатка яичка
Диффузный: яичко диффузно увеличено, имеет гетерогенную эхоструктуру, белочная оболочка утолщена (при тяжелой инфекции)
- Отечное, застойное яичко в ригидной белочной оболочке — повышение интратестикулярного давления:
Гетерогенная эхогенность паренхимы (вначале преимущественно гиперэхогенная, позже - гипоэхогенная) с акцентом на септах, которые визуализируются в виде гипоэхогенных полос
Может приводить к венозной окклюзии
Может вызывать: повреждение сосудистой системы - ишемию — инфаркт яичка — сонографические признаки неотличимы от перекручивания яичка (при эпидидимите кровоток сохранен, в отличие от перекручивания яичка, при котором кровоток отсутствует в обоих яичках и в придатках яичек)
о Семенной канатик может быть воспален и может визуализироваться как гипоэхогенная структура с гиперэхогенными включениями жира
о Реактивное гидроцеле со слабым внутренним эхосигналом, септами, утолщением оболочек, с отеком кожи или без него; все изменения, соответствующие периорхиту
• Цветовая допплерография:
о Диффузная или очаговая гиперемия в теле и хвосте придатка яичка с усилением васкуляризации яичка или без него → высокочувствительные и специфичные признаки эпидидимоорхита
о Воспаление придатка яичка и самого яичка связано со снижением сосудистого сопротивления по сравнению со здоровым яичком
- Индекс резистентности (ИР) 0,5)
о Признаки инфаркта в случае тяжелого эпидидимоорхита:
- Относительно бессосудистая зона внутри гиперемированного яичка или придатка яичка свидетельствует об очаговом инфаркте, который может иметь округлую или клиновидную форму
- Инверсия артериального кровотока яичка в диастолическую фазу (наблюдается вместе с обструкцией венозного оттока/венозным инфарктом) является угрожающим признаком, ассоциированным с инфарктом яичка
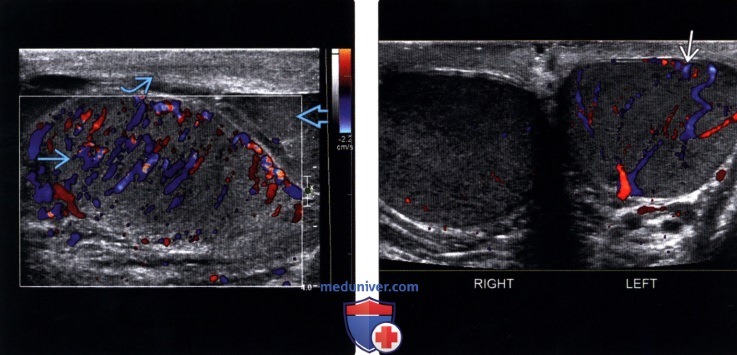
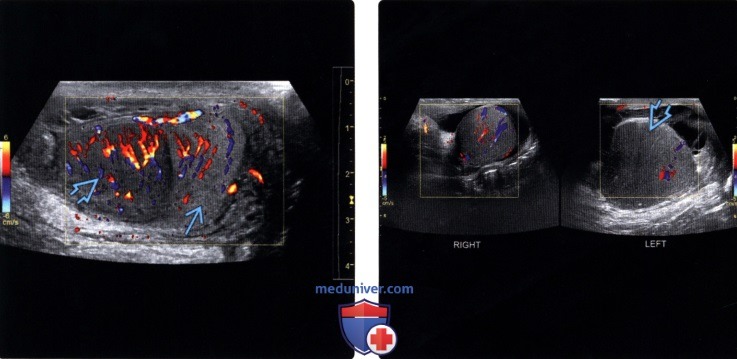
(Слева) Цветовая допплерография правого яичка в сагиттальной проекции: у молодого мужчины с острой болью в мошонке определяются увеличение и диффузная гиперемия яичка, что является типичным признаком острого орхита. Кроме того, у данного пациента имеется сочетание гидроцеле с утолщением подлежащей кожи мошонки.
(Справа) Сравнительная цветовая допплерография яичек: определяется выраженная гиперемия левого яичка по сравнению с правым, что указывает на левосторонний орхит.
3. Радионуклидная диагностика:
• Тс-99m: точность 90% при дифференцировании перекручивания яичка и эпидидимита:
о При исследовании потоков определяется усиление потока в сосудах яичка и в семявыносящем протоке
о Выраженное усиление перфузии сквозь сосуды семенного канатика (яичковые артерии и артерии семявыносящего протока)
о Криволинейный очаг повышенной радиоактивности по периферии мошонки с одной из ее сторон (а также в центре мошонки, если вовлечено яичко) на статическом изображении
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о Цветовая допплерография с использованием высокочастотного датчика (9-15 МГц)
• Советы по протоколу исследования:
о Если усиление васкуляризации слабовыраженное, то применяется сравнение с контрлатеральным яичком
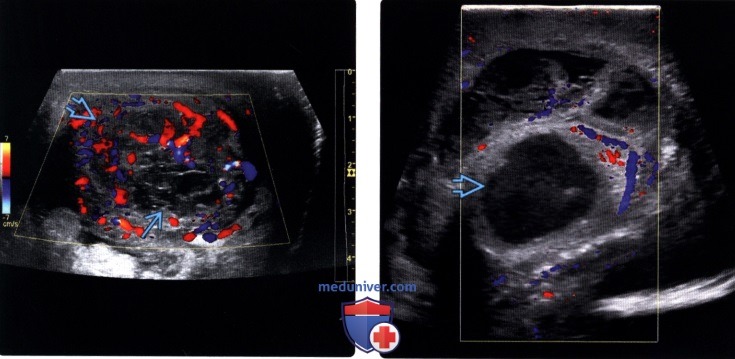
(Слева) Цветовая допплерография: внутри правого яичка визуализируется округлый гипоэхогенный очаг с усиленной васкуляризацией. Рядом видна неизмененная паренхима яичка. В представленном случае имеется очаговый орхит.
(Справа) Цветовая допплерография обоих яичек: гетерогенная эхогенность и снижение васкуляризации в левом яичке, что указывает на инфаркт яичка. Он явился осложнением венозного тромбоза, вторично возникшего вследствие орхита.
в) Дифференциальная диагностика эпидидимита и орхита:
2. Лимфома яичка:
• На момент постановки диагноза часто наблюдается увеличение размера яичка, обычно возникает в связи с распространением заболевания
• Гетерогенная эхоструктура; часто процесс двусторонний; придаток яичка и семенной канатик в процесс вовлекаются часто; кровоизлияния и некроз происходят редко
3. Травма яичка:
• Наличие повреждения в анамнезе; острая боль
• Бессосудистый гипоэхогенный очаг по данным цветовой допплерографии; гематоцеле, связанное с надрывом белочной оболочки
(Слева) Цветовая допплерография левого придатка яичка: определяется выраженная гиперемия хвоста придатка с гетерогенным гипоэхогенным очагом в центре. Признаки указывают на эпидидимит, осложненный абсцессом придатка.
(Справа) Цветовая допплерография левого яичка: у пациента, поступившего с острым эпидидимоорхитом, внутри яичка обнаружен гипоэхо генный толстостенный очаг, что указывает на абсцесс яичка.
г) Патология:
1. Общая характеристика:
• Этиология:
о Восходящая инфекция мочеполовых путей:
- У мужчин в возрасте от 14 до 35 лет заболевание наиболее часто вызвано Neisseria gonorrhoeae и Chlamydia trachomatis
- У мальчиков в препубертатном периоде, у мужчин старше 35 лет и мужчин, которые практикуют анальное совокупление, заболевание чаще всего вызывает Escherichia coli
- Другие причины: Pseudomonas, Klebsiella, Proteus mirabilis, Staphylococcus aureus, Mycobacterium tuberculosis, Mumps virus
о Прямое микробное обсеменение происходит при наличии аномалий мочеполовой системы (МПС), и предположительно гематогенное распространение происходит в случае отсутствия очевидных аномалий
о Первичный орхит встречается редко и развивается вследствие инфекционного паротита (процесс обычно двусторонний)
о Травматический эпидидимит: такие же проявления, как и в случае инфекционного эпидидимита:
- Однако в анамнезе у пациента будет предшествующее повреждение мошонки с дополнительными признаками травмы, такими как гематоцеле и/или повреждение яичка, либо без них
- Консервативное лечение: антибактериальная терапия не требуется
- Не следует путать с инфекционным эпидидимитом
о Лекарственные препараты, такие как амиодарона гидрохлорид, могут вызывать химический эпидидимит
о Чрезмерная физическая активность
о Хирургическое вмешательство в области малого таза/паховой области
2. Стадирование, степени дифференцировки и классификация эпидидимита и орхита:
• Эпидидимит: изолированный эпидидимит, очаговый или диффузный:
о Острый/хронический эпидидимит
• Орхит или сочетание эпидидимита и орхита:
о Первичный: изолированный орхит (может наблюдаться у мальчиков с инфекционным паротитом)
о Вторичный: инфекция распространяется от прилегающего придатка яичка
о Острый/хронический орхит или эпидидимоорхит
3. Макроскопические и хирургические особенности:
• Хирургическое лечение только в случае наличия абсцесса, сформировавшегося несмотря на проводимую антибактериальную терапию
4. Микроскопия:
• Воспалительный инфильтрат яичка и его придатка
д) Клинические особенности:
1. Проявления эпидидимита и орхита:
• Наиболее частые признаки/симптомы:
о Является наиболее частой причиной острой боли в мошонке у подростков и взрослых
о Набухание, покраснение мошонки; лихорадка; расстройство мочеиспускания:
- Симптом Прена: боль в мошонке вследствие эпидидимита обычно облегчается после поднятия яичек (мошонки) выше лобкового симфиза — может помочь клинически дифференцировать от перекручивания яичка
о Ассоциированная инфекция нижних мочевыводящих путей и ее симптомы, выделения из мочеиспускательного канала
• Другие признаки/симптомы:
о Пиурия (95%), болезненная чувствительность предстательной железы (нечастая)
о Повышение уровня СРВ может помочь отличить эпидидимоорхит от перекручивания яичка (чувствительность 96%, специфичность 94%)
о Положительные результаты анализа мочи на наличие лейкоцитов и бактериурию; в крови возможен лейкоцитоз
2. Демография:
• Возраст:
о Наиболее часто встречается в возрасте 15-35 лет
• Эпидемиология:
о Чаще всего встречается у сексуально активных молодых мужчин; также наблюдается у мальчиков младенческого и детского возраста
3. Течение и прогноз:
• Очень хороший прогноз при раннем начале антибактериальной терапии
• Осложнения:
о Формирование абсцесса (абсцесс придатка яичка: 6%, абсцесс яичка: 6%), микроабсцессы обычно формируются при наличии вялотекущей инфекции, такой как туберкулез, а также в случае иммунной недостаточности организма
о Инфаркт яичка:
- Венозный инфаркт: по причине обструкции венозного опока
- Тромбоз основного ствола яичковой артерии или ее ветвей, вторично возникший вследствие хронического воспаления
- Гангрена происходит редко, но такие случаи известны
о Тромбоз яичковой вены
о Пиоцеле
о Поздняя стадия атрофии яичка (21%)
о Рецидивирующая инфекция может привести к бесплодию
4. Лечение эпидидимита и орхита:
• Антибактериальная терапия; в случае если улучшения не происходит, необходимо дополнительное обследование для исключения формирования абсцесса
• Клиническое обследование для выявления аномалий МПС у детей младшего возраста и в случаях рецидива заболевания
• Постельный режим, подъем мошонки, обезболивание
е) Диагностическая памятка:
1. Следует учесть:
• Перекрут яичка в случае замедления или отсутствия кровотока в яичке
2. Совет по интерпретации изображений:
• Гиперемия и увеличение придатка яичка и/или яичка
Что такое эпидидимит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рахимова А. И., уролога со стажем в 6 лет.
Над статьей доктора Рахимова А. И. работали литературный редактор Юлия Липовская , научный редактор Александр Комаров и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эпидидимит (epididymitis) — это воспаление придатка яичка, которое сопровождается болью, припухлостью и покраснением мошонки. Различают острую и хроническую формы, которые отличаются скоростью протекания и факторами возникновения. Эпидидимитом болеют мужчины всех возрастов.
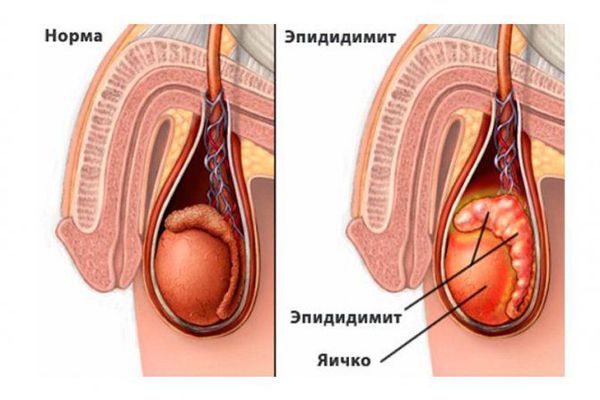
Придаток яичка (эпидидимис) представляет собой парный орган мужской половой системы, находящийся в мошонке. Его основная функция — накапливать сперматозоиды. В придатке сперматозоиды дозревают, приобретают способность двигаться и оплодотворять яйцеклетку.
Распространённость
В возрасте от 18 до 39 лет примерно 10 мужчин из 1000 страдают от заболеваний органов репродукции (мошонки, простаты, уретры) [1] . Из-за близкого расположения придатка и яичка эти органы часто поражаются вместе — развивается орхоэпидидимит.
Как правило, у острого эпидидимита и орхоэпидидимита общая статистика. Среди острых урологических болезней доля этих патологий колеблется от 4,6 до 10,2 % [2] . Как показывает практика, от 20 до 35 % всех обращений в приёмный покой урологического стационара приходится на эпидидимит и орхоэпидидимит.
Причины эпидидимита
Причиной заболевания является попадание или разрастание патологической флоры (бактериальной, грибковой, вирусной).
Предрасполагающие факторы:
- Бактериальный фактор — попадание воспалительного агента непосредственно в придаток.
- Инфекции, передающиеся половым путём (ИППП): гонорея, хламидиоз и др.
- Осложнённые формы простатита, уретрита, острого цистита и других воспалительных болезней органов малого таза и мошонки.
- Затруднение мочеиспускания, обусловленное механическими причинами: аденомой простаты, сужением или закупоркой мочевых путей ниже мочевого пузыря.
- Системные заболевания: сосудистые, неврологические, эндокринологические (сахарный диабет, болезнь Альцгеймера, различные виды параличей и парезов) [2][3] . , сыпной тиф, эпидемический паротит (острое инфекционное негнойное поражение железистых органов: слюнных желёз, поджелудочной железы, яичек) [4] .
- Травматический фактор: сдавленность органов мошонки неудобной одеждой, работа в горячем цехе, постоянное сидячее положение у водителей, удары в пах.
- Абактериальные факторы, которые нарушают кровообращение в органах мошонки: половые излишества, мастурбация, геморрой и др. [9]
- Ослабленный иммунитет из-за хронических заболеваний или постоянного стресса. .
- Альтернативные виды секса, особенно незащищённый анальный секс.
- Туберкулёзная инфекция.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эпидидимита
Сначала пациент всегда сталкивается с острым или подострым эпидидимитом. Если процесс острый, то симптомы классические и яркие. Если эпидидимит начался с подострой фазы, то клиника может быть размытой, вплоть до того, что воспаление можно определить только лабораторно и инструментально.
Симптомы острого эпидидимита
- Резкая боль при пальпации поражённой мошонки.
- Покраснение и отёчность мошонки или её воспалённой половины.
- Повышение температуры тела, вплоть да 40 °C .
- Болезненное мочеиспускание [6] .
Сначала возникает один или два симптома, но с усилением процесса воспаления присоединяются и другие.
Симптомы хронического эпидидимита
- Ощущения "тяжести" в мошонке.
- Возможно увеличение и/или уплотнение придатков яичек, что можно обнаружить при самообследовании.
- Проблемы в интимной сфере: эректильная дисфункция, преждевременное семяизвержение, снижение либидо, импотенция неясного генеза [5][9] .
- Болезненное семяизвержение, примесь крови и гноя в сперме.
- Редкая острая или затяжная ноющая боль в мошонке.
- Повышение температуры тела до 37,1–38,0 °C.
Патогенез эпидидимита
Придаток яичка представляет собой длинный витиеватый проток, который охватывает яичко сверху и сзади своеобразным обручем. Он продолжает яичко и переходит в семявыносящие протоки. С яичками придаток сообщается канальцами, по которым сперматозоиды продвигаются дальше [5] .
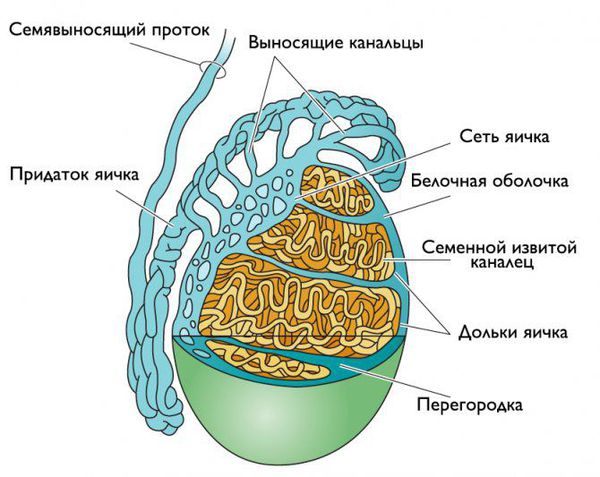
Инфекция может проникнуть в придаток яичка разными путями:
- Каналикулярный путь — из уретры по семявыносящему протоку. Встречается чаще всего.
- Гематогенный путь — через кровь на фоне сепсиса.
- Лимфогенный путь — по лимфатическим протокам.
- Секреторный путь — из яичка при вирусном паротите.
После проникновения патогенные микроорганизмы прикрепляются к слизистым оболочкам придатка, размножаются и повреждают клетки. На ранних стадиях эпидидимит представляет собой клеточное воспаление, которое начинается в семявыносящем протоке и спускается к нижнему полюсу придатка яичка [8] .
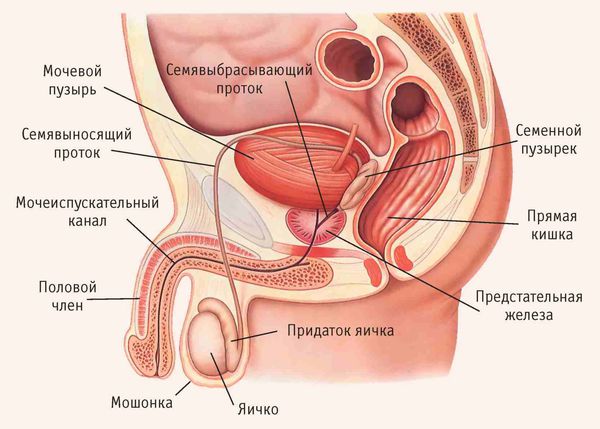
Ткани придатка и яичка отличаются высокой чувствительностью. Поэтому при инфицировании в них них образуются рубцы и микроабсцессы, что может привести к бесплодию.
Острое воспаление органов мошонки, особенно в молодом возрасте — одна из основных причин секреторного бесплодия. Яички перестают вырабатывать нужное количество сперматозоидов, способных оплодотворить яйцеклетку. Такая форма бесплодия развивается у 70–85 % мужчин после перенесённого эпидидимита [6] [9] .
Классификация и стадии развития эпидидимита
По характеру протекания выделяют:
- Острый эпидидимит — длится 1 – 4 недели.
- Хронический — более четырёх недель.
Острый эпидидимит бывает двух видов:
- Серозный — характеризуется выделением светлой, мутноватой воспалительной жидкости, в которой мало клеток. При благоприятном исходе жидкость рассасывается, при неблагоприятном — процесс затягивается и переходит в гнойный.
- Гнойный — протекает с выделением мутной, зелёной, жёлтой или белой воспалительной жидкости (гноя), который расплавляет ткани. Гной состоит из нейтрофилов, элементов погибшей ткани, микробов и гнойных телец (погибших лейкоцитов). Точно определить вид острого эпидидимита можно только при операции.
По локализации поражения:
- Односторонний: право- или левосторонний.
- Двусторонний [7] .
В Международной классификации болезней 10-го пересмотра (МКБ-10) эпидидимит кодируется как N45 Орхит и эпидидимит. Чтобы обозначить инфекцию, которая вызвала воспаление, используют дополнительный код (B95-B98) . В зависимости от наличия абсцесса выделяют:
- N45.0 Орхит, эпидидимит и эпидидимо-орхит с абсцессом, абсцесс придатка яичка или яичка.
- N45.9 Орхит, эпидидимит и эпидидимо-орхит без упоминания об абсцессе.
Степени тяжести острого эпидидимита:
- Лёгкая — продолжается до трёх суток.
- Средняя — длится до шести дней и имеет выраженные симптомы, среди которых повышение температуры тела до 39 °C и боль.
- Тяжёлая — продолжается более семи дней и сопровождается тяжёлыми симптомами. В анализе крови повышено количество лейкоцитов, что свидетельствует о сильном воспалительном процессе.
Осложнения эпидидимита
Осложнения чаще всего развиваются из-за несвоевременного лечения. Нельзя сказать точно, через какое время после появления первых симптомов они возникнут. Всё зависит от реактивности процесса, состояния организма и его иммунного статуса.
Например, при туберкулёзе иммунитет человека ослаблен. В этом случае эпидидимит сам будет осложнением основного заболевания. Без лечения он быстро приведёт к развитию других осложнений: абсцессу, свищу мошонки, инфаркту яичка, бесплодию, орхиту.
Абсцесс — появление в придатке гнойного очага. Без лечения абсцесс может перейти в свищ мошонки (патологический ход), через который будет вытекать гной. Если гной не выходит через свищ, есть риск инфаркта яичка — кислородного голодания органа.
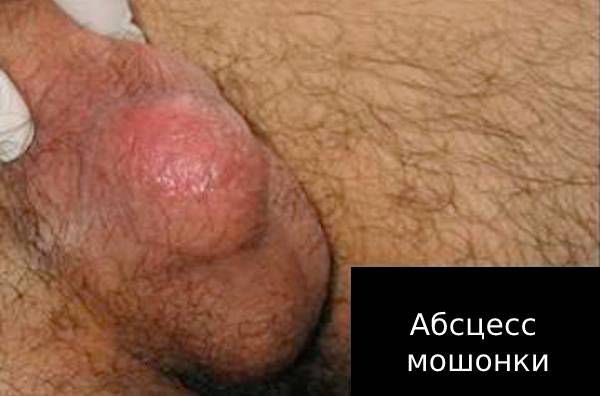
При любой стадии воспаления и при всех осложнениях сохраняется риск наступления бесплодия: из-за рубцевания ухудшается качество спермы, а в некоторых случаях нарушается продвижение спермы (обтурационное бесплодие) [8] [9] .
Диагностика эпидидимита
Сбор анамнеза
Любая диагностика начинается со сбора анамнеза, в ходе которого врач беседует с пациентом и задаёт ему вопросы:
- что беспокоит;
- когда появились симптомы;
- есть ли острые боли или повышенная температура;
- болел ли пациент инфекционными заболеваниями незадолго до появления симптомов;
- в каких условиях проживает пациент;
- есть ли семья;
- имеются ли отягощающие факторы: курение, алкоголизм, хронические заболевания, лекарственная непереносимость;
- ведёт ли пациент половую жизнь, бывают ли незащищённые половые контакты и как часто.
При сборе анамнеза врач будет задавать вопросы на деликатные темы. Они могут смутить пациента, но нужно понимать, что врач готов к любой информации, для него это обычная процедура. На вопросы нужно ответить честно и подробно, это поможет быстро и точно поставить диагноз и назначить правильное лечение. Чем раньше начнётся терапия, тем меньше риск осложнений и удаления органа.
Урологический осмотр
Врач попросит пациента лечь на кушетку, чтобы осмотреть и пальпировать (прощупать) живот. Сначала доктор выполняет стандартную поверхностную пальпацию. Если в исследуемых органах нет воспаления, то пациент почувствует небольшой дискомфорт, боли не возникнет.
После этого врач осматривает половые органы, пальпирует мошонку и определяет, есть ли признаки воспаления, насколько процесс запущен и требует ли каких-то экстренных мер.
Следующий этап — пальцевое ректальное исследование. Оно позволяет определить, воспалена ли простата, так как предстательная железа может быть источников воспаления.
Лабораторная диагностика
- Общий анализ мочи.
- Б актериологический посев средней порции мочи, чтобы выявить возбудителя инфекции.
- Анализ первой порции мочи на ИППП методом ПЦР.
- При подозрении на гонорею — мазок из уретры с окраской по Граму.
- При подозрении на туберкулёзный эпидидимит — посев трёх последовательных утренних порций мочи на кислотоустойчивые бациллы и анализ ПЦР на микобактерии туберкулёза (Mycobacterium tuberculosis).
При необходимости оперативного лечения:
- Общий и биохимический анализы крови.
- Анализ на свёртываемость (коагулограмма).
- Анализ на сифилис, гепатит Б и C, ВИЧ.
- Определение группы крови и резус-фактора.
Инструментальная диагностика
- Ультразвуковое исследование (УЗИ) органов мошонки — может показать воспаление яичка и придатка, наличие гнойных очагов, реактивного гидроцеле, а также поможет исключить перекрута яичка.
Дифференциальная диагностика
Острый эпидидимит нужно отличать от травмы мошонки, перекрута яичка, острого орхита, инфицированного гидроцеле и гидатиды Морганьи (рудиментарных образований яичка и его придатка). Некоторые патологии могут симулировать острые заболевания органов мошонки: острый простатит, почечная колика, ущемлённая паховая грыжа [9] . Дифференциальная диагностика при хронической эпидидимите: хронический простатит, хронический орхит, гидроцеле.
Для дифференциальной диагностики могут применяться следующие методы обследования:
- Микроскопическое исследование осадка секрета простаты [7] . Помогает определить, является ли простата источником инфекции.
- Внутривенная урография — рентгенологическое изучение строения и функций мочевыделительной системы. Проводится для дифференциальной диагностики с мочекаменной болезнью, в особенности с камнями нижней трети мочеточника, которые могут давать аналогичную симптоматику.
- Трансректальное ультразвуковое исследование (ТрУЗИ) простаты с определением остаточной мочи.
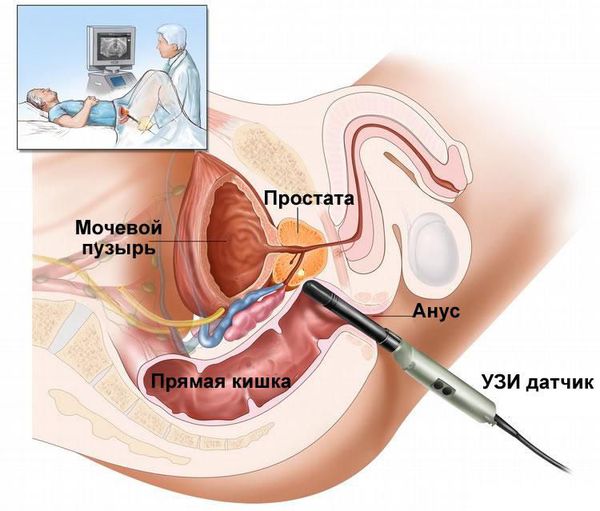
Лечение эпидидимита
Большинство пациентов с острым эпидидимитом можно лечить в амбулаторных условиях. Пациента госпитализируют, если у него сильная боль или лихорадка, которые могут указывать на другие диагнозы (например, абсцесс, перекрут или инфаркт яичка).
Чаще всего пациент попадает в стационар с острым процессом, и дежурный врач-уролог должен решить, как лечить пациента: консервативными или хирургическими методами. В первые часы обычно проводится консервативная терапия под наблюдением медсестры или врача.
Консервативное лечение
Группы препаратов, применяемых при эпидидимите: антибиотики (цефалоспорины, фторхинолоны, производные имидазола), альфа-адреноблокаторы, нестероидные противовоспалительные препараты (НПВП).
При остром процессе терапию начинают до выявления возбудителя, т. е. до того, как будут готовы результаты лабораторной диагностики. Такая тактика помогает снизить риск осложнений и предотвратить передачу инфекции другим людям.
Антибактериальную терапию выбирают с учётом наиболее вероятных возбудителей. Также учитывается, может ли препарат накапливаться в придатке яичка в достаточной концентрации.
Обычно сначала пациенту назначают антибиотики, активные против хламидий и энтеробактерий. Когда получают результаты посева с указанием точного возбудителя и активных против него антибиотиков, терапию корректируют по необходимости:
- При подозрении на хламидии и м икоплазму гениталиум , как правило, назначают Доксициклин и препараты фторхинолонового ряда.
- Фторхинолоны эффективны для лечения энтеробактерий .
- При гонорее однократно вводят высокую дозу цефалоспорина третьего поколения. Выбор препарата зависит от того, насколько микроорганизмы устойчивы к антибиотикам.
У мужчин с тяжёлым эпидидимитом эффективность лечения нужно оценивать через три дня, у пациентов с возможными или подтверждёнными ИППП — через 14 дней. Кроме того, необходимо пролечить полового партнёра пациента.
При подозрении на вирусную этиологию назначаются противовирусные средства, препараты группы интерферонов и иммуностимуляторы.
НПВП используются, чтобы уменьшить боль и снизить температуру, если она поднялась выше 38,5 °C .
Когда нет должного эффекта от терапии и есть противопоказания к операции, в качестве симптоматического лечения иногда назначают блокаду семенного канатика по Лорин-Эпштейну. Процедура подразумевает введение анестетика (Лидокаина) в семенной канатик, чаще совместно с антибиотиком [8] . Однако этот метод применяется редко, так как нет доказательств его преимущества перед стандартными протоколами лечения, а отмечается только симптоматический эффект.
В зависимости от тяжести процесса и состояния организма могут использоваться и другие лекарственные препараты из разных групп.
Хирургическое лечение
Показания к операции:
- Отсутствие эффекта от терапии.
- Развитие осложнений (например, абсцесса).
- Риск развития орхита.
- Риск сепсиса.
Противопоказанием к хирургическому лечению может быть сахарный диабет в стадии декомпенсации, хронические заболевания сердца и нарушения свёртываемости крови.
Есть несколько видов операций, которые можно провести при эпидидимите: вскрытие и дренирование гнойных очагов, удаление придатка яичка (э пидидимэктомия ) и удаление придатка с яичком (о рхоэпидидимэктомия ) [7] . Объём оперативного вмешательства, как правило, определяется во время операции.
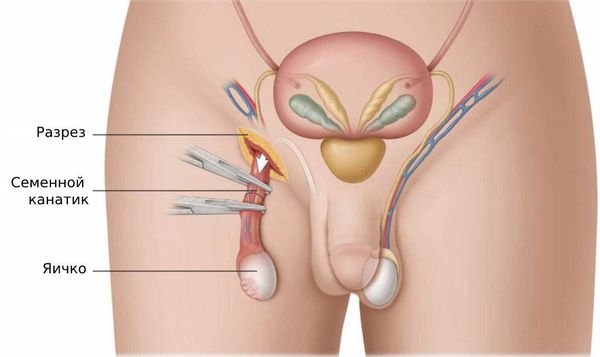
После операции несколько дней необходимо принимать обезболивающие и антибактериальные препараты. Выписывают пациента через 7 – 10 дней, швы снимают на 10 – 14 день. В дальнейшем пациент наблюдается амбулаторно и по показаниям сдаёт анализы и проводит ультразвуковую диагностику.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. При осложнённом эпидидимите может потребоваться удаление яичка и придатка, однако прогноз касательно здоровья и качества жизни остаётся также благоприятным. Прогноз репродуктивной функции неоднозначный и зависит от своевременных лечебных мер.
Без лечения придаток и яичко теряют свои функции, также состояние грозит удалением органа. Как и при других инфекционных процессах, при эпидидимите может развиться сепсис. В этом случае прогноз становится неблагоприятным: в 50 % случаев возможен летальный исход [10] .
Читайте также:

