Сальмонеллез и острый аппендицит
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сальмонеллез: причины появления, симптомы, диагностика и способы лечения.
Определение
Сальмонеллез – инфекционное заболевание, вызываемое бактериями рода Salmonella. Чаще всего протекает с поражением органов желудочно-кишечного тракта, но описаны и случаи развития тяжелого системного процесса (с поражением других органов и систем), и бактерионосительства без клинических проявлений.
Заболевание распространено повсеместно, заразиться может человек любого возраста.
В последние годы наблюдается подъем заболеваемости во всем мире, при этом сальмонеллы становятся все менее чувствительными к антибактериальным препаратам.
Тяжелее всего сальмонеллез протекает у детей младшего возраста и характеризуется высоким риском летальности.
Причины появления сальмонеллеза
Причиной возникновения заболевания являются бактерии сальмонеллы. Они хорошо сохраняются и долго живут в окружающей среде. Им не страшен холод, поэтому заморозка продуктов не предотвращает заражение. Зато при кипячении эти бактерии погибают мгновенно.
На белье Salmonella может сохраняться до 3 месяцев, в фекалиях – до месяца, в засушенных фекалиях – годами. В водопроводной воде сальмонеллы способны жить 4–5 месяцев, в пыли – до полугода. На поверхности яйца – до 24 дней. В продуктах, даже замороженных, копченых или засоленных, сальмонеллы комфортно проживают и активно размножаются: это касается мяса крупного рогатого скота и домашней птицы, рыбы горячего копчения, колбасы, сосисок, сливочного масла, сыров, кондитерских кремов, яиц, яичного порошка и других продуктов.

Сальмонеллы проникают в желудочно-кишечный тракт с пищей, водой или через загрязненные руки, беспрепятственно проходят кислотный барьер желудка и заселяются в тонком кишечнике (реже – в толстом отделе кишечника), где и происходит дальнейшее развитие заболевания. В борьбе с клетками иммунной системы сальмонеллы разрушаются, высвобождая опасный токсин. В некоторых случаях бактерии могут с током крови и по лимфатическим путям попасть в другие органы - в печень, селезенку, легкие, кости.
Классификация заболевания
Сальмонеллез протекает в локализованной (гастроинтестинальной) или генерализованной (распространенной по всему организму) форме.
При локализованной форме сальмонеллы не выходят за пределы просвета кишечника (а если и выходят, то сразу гибнут). В зависимости от места протекания воспаления и симптоматики выделяют следующие типы сальмонеллеза:
- с преимущественным поражением желудка (гастритический);
- с преимущественным поражением желудка и тонкого кишечника (гастроэнтеритический);
- с преимущественным поражением тонкого кишечника (энтеритический);
- с преимущественным поражением тонкого и толстого кишечника (гастроэнтероколитический);
- с преимущественным поражением толстого кишечника (колитический);
- с преимущественным поражением толстого кишечника с появлением крови в кале (гемоколит).
Локализованные формы развиваются в большинстве случаев у практически здоровых взрослых и детей старше трех лет.
При генерализованной форме сальмонеллеза может наблюдаться тифоподобное (острейшее) течение с вовлечением в процесс нервной системы, септицемическое течение (с проникновением бактерий в кровь), семптикопиемическое течение (с развитием гнойных очагов поражения в органах, куда с током крови попала сальмонелла).
Генерализованные формы могут развиваться у пожилых, ослабленных людей с серьезными хроническими заболеваниями, детей раннего возраста, лиц с врожденным или приобретенным иммунодефицитом.
Возможно бессимптомное выделение сальмонелл с фекалиями – бактерионосительство. В течение трех месяцев после перенесенного заболевания носительство считается острым, более трех месяцев – хроническим, однократное выделение сальмонелл у здорового человека считается транзиторным и может наблюдаться в очаге заболевания.
Симптомы сальмонеллеза
Инкубационный период (время от вторжения сальмонелл в организм до первых клинических проявлений) составляет один-два дня, но может увеличиться до восьми дней. Это зависит от состояния организма и количества сальмонелл, попавших в желудочно-кишечный тракт.
Заболевание всегда начинается остро - с подъема температуры тела до 38–39оС и выше, интоксикации (слабости, разбитости, ломоты в мышцах и суставах). Сразу или на следующий день присоединяются симптомы поражения желудочно-кишечного тракта.
При поражении ЖКТ наблюдаются тошнота, многократная рвота, которая приносит облегчение, боли в области желудка (эпигастрия).
При поражении тонкого кишечника появляется жидкий, обильный, зловонный, зеленый, пенистый и частый стул, в котором возможна примесь слизи и прожилок крови, а также непереваренные остатки пищи. Живот болезненный в правой подвздошной области, около пупка. Усилена перистальтика (живот урчит).
При поражении толстого кишечника боли чаще разлитые и в правой, и в левой подвздошной области, в нижней части живота. Стул с примесью слизи, крови, гноя, редко бывают болезненные позывы к дефекации. Выражено вздутие живота.
Эти симптомы наблюдаются изолированно или в комбинации. Во время ультразвукового обследования может фиксироваться увеличение печени и селезенки. Риск обезвоживания возрастает при поражении желудка и тонкого кишечника. При оценке тяжести состояния обращают внимание на длительность и кратность рвоты и диареи.
Легким течением считается наличие жидкого стула в течение одного-трех дней по два-пять раз в день и рвота один-два раза в день (при этом общее состояние сильно не меняется).
Длительность заболевания более 9 дней с диареей больше 15 раз в сутки, многократной рвотой и симптомами интоксикации говорят о тяжелом течении болезни.

Диагностика сальмонеллеза
Диагностика сальмонеллеза включает осмотр и выявление жалоб больного, определение пути заражения (выявление контакта с больным инфекционной диареей или употребления воды или продуктов питания, опасных в отношении сальмонеллеза).
Наилучшим из существующих тестов для подтверждения сальмонеллеза является выявление сальмонелл в кале, рвотных массах, промывных водах желудка бактериологическим методом. Если сальмонеллы не обнаруживаются, применяют серологическое исследование крови на наличие антител к антигенам сальмонелл.
Определение этиологии ОКИЗ (острого кишечного инфекционного заболевания) и выбор рациональной антибиотикотерапии. Рациональная терапия дизентерии основана на идентификации её возбудителя - бактерий рода Shigella. Шигеллы (по имени японского учёного К. Шиги) грамотрицательные неподвижные .
Изучены клинические симптомы и показатели лейкограммы у 96 больных сальмонеллезом, 41 больного дизентерией и 36 больных острым аппендицитом. Информативным для ранней диагностики сальмонеллеза оказалось выявление клинико-лабораторной триады: гиперрегенерат
Clinical symptoms and leukocyte indices were studied in 96 patients with salmonellosis, 41 patients with disenteria and 41 patients with acute appendicitis. The clinical and laboratory triad included hyperregenerate neutrophil reaction without leukocytosis, fever higher than 38 °C and diarrhea. It was registered only in salmonellosis patients and may be considered as an important criterion for early diagnosis of salmonellosis.
В современный период в России сохраняется высокий уровень заболеваемости острыми кишечными инфекциями (ОКИ), который превышает 500 случаев на 100 тыс. населения. Среди ОКИ уточненной этиологии значительное место занимает сальмонеллез, характеризующийся выраженным синдромом интоксикации, поражением желудочно-кишечного тракта и обезвоживанием, возможным развитием тяжелой формы заболевания и в ряде случаев — генерализацией инфекции [1]. В последнее десятилетие в России наблюдается увеличение заболеваемости сальмонеллезом, особенно в крупных городах. В 2015 г. показатель по стране составил 25,39 на 100 тыс. населения [1, 2]. Отмечены случаи инфицирования штаммами сальмонелл, резистентными к основным антибиотикам [3–5]. В большинстве стационаров РФ диагностика сальмонеллеза основана на верификации возбудителя бактериологическим методом, который выполняется в течение 4–5 дней, и выявлении антител в реакции пассивной гемагглютинации (РПГА) на 7-й и 14-й дни заболевания. Поздняя верификация возбудителя с применением данных методов затрудняет выбор адекватной терапии больного при поступлении в стационар. Это определяет необходимость использования доступных для широкой клинической практики методов ранней диагностики сальмонеллеза, его дифференцировки от других острых кишечных инфекций и острой хирургической патологии.
При острых бактериальных инфекциях одним из известных лабораторных показателей считается гиперрегенераторная реакция нейтрофилов (ГРН). Нейтрофилы являются важными участниками раннего неспецифического иммунного ответа организма, выполняя функции фагоцитоза и продукции цитокинов, в частности ФНО-α, ИЛ-12 и 8 [6]. ГРН характеризуется значительным увеличением содержания палочкоядерных нейтрофилов в сочетании с лейкоцитозом до 20–25 × 10 9 /л, реже — с нормальным или даже сниженным содержанием лейкоцитов. Из числа острых кишечных инфекций, ГРН в сочетании с лейкоцитозом наиболее часто встречается при сальмонеллезе, особенно вызванном S. enteritidis [7, 8]. Однако известно, что ГРН также сопровождает такие заболевания, как пневмония, гнойные абсцессы различных локализаций, некоторые формы туберкулеза, острой хирургической патологии (аппендицит, холецистит) [9]. Для оценки возможности использования ГРН для ранней диагностики сальмонеллеза необходимо исследовать ее в сочетании с другими лабораторными и клиническими показателями.
Целью настоящего исследования было изучить значение оценки гиперрегенераторной реакции нейтрофилов для ранней диагностики сальмонеллеза.
Материалы и методы исследования
У всех больных при поступлении в стационар оценивались клинические симптомы, в частности, лихорадка, рвота, диарея, боли в животе. Термометрия проводилась на момент поступления и через 3 часа, фиксировался максимальный результат. Также оценивалась гемограмма. Забор крови проводился венозным доступом. Исследовалась выраженность лейкоцитоза и палочкоядерного сдвига. Лейкоцитоз фиксировался при содержании лейкоцитов более 9 × 10 9 /л, ГРН — при показателе палочкоядерных нейтрофилов более 15%. У больных ОКИ оценивалась копрограмма в день поступления.
Статистический анализ данных проводили с помощью программы Statistica 10. Различия частотных характеристик качественных переменных оценивали с помощью критериев χ 2 Пирсона и точного критерия Фишера. Различия средних значений количественных показателей оценивали с помощью одновыборочного t-критерия Стьюдента и критерия Манна–Уитни. Значимыми считали различия при р < 0,05.
Результаты исследования и обсуждение
У больных сальмонеллезом в этиологической структуре значительно преобладали S. enteritidis (84,5% случаев), S. typhimurium выявлены у 11,4% больных, доля других видов сальмонелл (S. virchow, S. kingston) составила 4,1%. В группе больных дизентерией доминировали Shigella flexneri (77,4% случаев). Shigella sonnei были представлены в 17,1% случаев, Shigella boydii — в 5,6%.
Среди больных сальмонеллезом женщины составили 54,1%, среди больных дизентерией преобладали мужчины (60,2%), при остром аппендиците доля мужчин составила 50,2%. Возраст больных сальмонеллезом варьировал от 15 до 62 лет, дизентерией от 17 до 60 лет, острым аппендицитом — от 16 до 59 лет. Группы больных были сопоставимы по возрасту: средний возраст больных сальмонеллезом составил 30,5 ± 2,8 года, больных дизентерией 31,3 ± 3,1 года, аппендицитом 29,6 ± 2,6 года (р < 0,05).
Клиническиe формы болезни при сальмонеллезе в половине случаев были представлены гастроэнтеритом (52,5%), на долю гастроэнтероколита пришлось 31,1%, энтероколита — 16,4%. При дизентерии ведущей клинической формой был энтероколит — у 68,4% больных, гастроэнтероколит наблюдался в 21,1% случаев, гастроэнтерит — в 10,5%.
У больных сальмонеллезом и дизентерией ведущими клиническими синдромами были диарейный и лихорадочный. У больных острым аппендицитом ведущим синдромом был болевой. Так, диарея наблюдалась у всех больных сальмонеллезом и дизентерией и лишь у трети больных острым аппендицитом (31,4%). Средняя продолжительность диареи при сальмонеллезе составила 3,3 ± 0,2 дня, при дизентерии — 4,1 ± 0,2 дня, частота стула варьировала от 3 до 17 раз в сутки, тогда как у больных острым аппендицитом жидкий стул наблюдался менее суток, у большей части больных (89,2%) был однократным. Рвота наблюдалась у 83,5% больных сальмонеллезом и 31,6% больных дизентерией, при остром аппендиците она отмечалась лишь у 17,1% больных. Лихорадка регистрировалась при сальмонеллезе у 98,7% больных, при дизентерии — у 90,2%, достоверно чаще, чем при остром аппендиците — у 83,1% больных (р < 0,05). Средний показатель температуры тела при поступлении был выше у больных 1-й группы — 38,4 ± 0,24 °С, по сравнению со 2-й группой — 37,4 ± 0,27 °С (р = 0,003) и 3-й группой — 37,3 ± 0,17 °С (р = 0,006).
Лейкоцитоз достоверно чаще регистрировался при остром аппендиците, чем при сальмонеллезе и дизентерии (табл. 1). Однако средний показатель содержания лейкоцитов у больных сальмонеллезом (12,6 ± 0,63 × 10 9 /л) достоверно не отличался от такового у больных 2-й и 3-й групп (10,3 ± 0,45 × 10 9 /л и 14,8 ± 0,48 × 10 9 /л соответственно), p > 0,05.
Анализ показателей лейкограммы показал, что палочкоядерный сдвиг выше нормы (более 5%) регистрировался у большинства больных сальмонеллезом — 87,6%, достоверно чаще, чем у больных 2-й и 3-й групп (табл. 1). ГРН у больных сальмонеллезом встречалась в 44,8% случаев, достоверно чаще, чем при остром аппендиците (табл. 1). При дизентерии, в отличие от сальмонеллеза и острого аппендицита, не выявлялась ГРН (р = 0,004).
Далее были исследованы совокупные характеристики лейкограммы — лейкоцитоз и ГРН, при сальмонеллезе и остром аппендиците (табл. 2). Установлено, что при сальмонеллезе в 39,6% случаев встречалась ГРН без лейкоцитоза, достоверно чаще, чем при остром аппендиците. Тогда как при остром аппендиците достоверно чаще по сравнению с 1-й группой встречается лейкоцитоз без ГРН (табл. 2).
Так как средний показатель температуры тела был достоверно выше у больных сальмонеллезом, для более точной диагностики заболевания был исследован дополнительный клинический критерий — лихорадка более 38 °C. Установлено, что она регистрировалась достоверно чаще (p = 0,0001) при сальмонеллезе по сравнению с дизентерией и острым аппендицитом (табл. 3).
Далее была проведена оценка встречаемости клинико-лабораторной триады, составленной из признаков, достоверно чаще выявленных при сальмонеллезе: 1) ГРН без лейкоцитоза, 2) лихорадка более 38 °C и 3) диарея. Данная триада встречалась при сальмонеллезе в 38,5% случаев, тогда как при бактериальной дизентерии и остром аппендиците она не выявлялась (табл. 3).
Демонстрацией возможности использования клинико-лабораторной триады в ранней диагностике сальмонеллеза является следующий клинический пример.
Больному была начата терапия: регидратационная инфузионная терапия раствором Трисоль в объеме 2000 мл, антибактериальная терапия ципрофлоксацином 500 мг × 2 раза в сутки, энтеросорбенты, гастропротекторы. Регресс интоксикационного и болевого синдрома произошел на вторые сутки терапии, нормализация стула — на третьи сутки. Этиология заболевания была окончательно верифицирована на четвертые сутки госпитализации: при бактериологическом исследовании кала выделена S. enteritidis.
Выводы
В ходе исследования диагностического значения гиперрегенератоной реакции нейтрофилов установлено, что ГРН достоверно чаще встречалась при сальмонеллезе по сравнению с острым аппендицитом, что может быть обусловлено особенностями воздействия эндотоксина сальмонелл на костный мозг. При дизентерии ГРН не регистрировалась. Однако для дифференциальной диагностики сальмонеллеза и острого аппендицита выявление ГРН оказалось недостаточным. Показана большая информативность для ранней диагностики сальмонеллеза выявления клинико-лабораторной триады: 1) ГРН без лейкоцитоза, 2) лихорадка более 38 °C и 3) диарея. Использование данной триады в сочетании с эпидемиологическими и другими клиническими симптомами может значительно улучшить дифференциальную диагностику сальмонеллеза и выбор адекватной терапии.
Литература
Н. И. Хохлова* , 1 , кандидат медицинских наук
Е. И. Краснова*, доктор медицинских наук, профессор
Д. В. Капустин*
О. Б. Шеронова**
А. Н. Евстропов*, доктор медицинских наук, профессор
* ГБОУ ВПО НГМУ МЗ РФ, Новосибирск
** ГБУЗ НСО ГИКБ № 1, Новосибирск
Применяя комплексные, рутинные методы обследования и используя полученные результаты, у каждого третьего пациента, поступившего с подозрением на острую диарейную инфекцию, можно существенно повысить эффективность диагностики острого аппендицита в первые с
Effectiveness of acute appendicitis diagnostic in the first day of disease for each third patients with supposed acute diarrheal infection may be significantly increased by complex routine methods of examination.
В настоящее время кишечные инфекции продолжают занимать ведущие позиции среди острых бактериальных заболеваний человека. В то же время большое количество различных заболеваний протекает под маской острых диарейных инфекций (ОДИ). Перед врачами инфекционистами, работающими в отделениях пищевых токсикоинфекций (ПТИ), стоит непростая задача дифференциальной диагностики ОДИ и острой хирургической патологии. Так, по данным Л. Е. Бродова (2001 г.), в течение 5 лет среди лиц, направленных на госпитализацию в ИКБ № 2 г. Москвы с диагнозом острой диарейной инфекции, в 1902 случаях диагностирован острый аппендицит (ОА) [1].
ОА остается самой частой причиной оперативных вмешательств на органах брюшной полости. В течение жизни около 7–12% населения высокоразвитых стран заболевает ОА, при этом 75% составляют лица моложе 33 лет [2].
В г. Москве в течение последних 20 лет (с 1991 по 2010 г.) удельный вес неотложной хирургической помощи по поводу ОА остается на высоком уровне и составляет 49,1% [3]. ОА является наиболее распространенным заболеванием среди пациентов с острой хирургической патологией органов брюшной полости.
Клиника ОА хорошо изучена, в то же время в 10–20% случаев клиническая картина ОА нетипична и примерно в половине случаев острый аппендицит сопровождается диарейным синдромом [4, 5]. Показано, что диарейный синдром при ОА может быть связан с ферментопатией, нетипичным расположением червеобразного отростка, его размерами, наличием хронических заболеваний ЖКТ, синдромом раздраженной кишки и другими причинами. Также нельзя забывать, что ОА может быть осложнением острых диарейных инфекций (по данным Л. Е. Бродова, 2001, ОА развился у 2,7% больных ПТИ и сальмонеллезом [1], что еще более усложняет дифференциальный диагноз). Поэтому врач-инфекционист особенно акцентирован на то, чтобы не пропустить острую хирургическую патологию, которой чаще всего, как отмечено выше, является ОА у больных с подозрением на ОДИ.
В связи с вышесказанным, целью данной работы является выявление признаков острого аппендицита у больных, поступивших в инфекционный стационар с диагнозом острой диарейной инфекции в первые 24 часа от начала болезни.
Материалы и методы исследования
Исследованы данные 460 пациентов, поступивших в 2011–2013 гг. в отделение пищевой токсикоинфекции ИКБ № 2 г. Москвы с направительным диагнозом ОДИ в первые 24 часа от начала заболевания.
Критериями исключения явились: 1 — наличие значимой сопутствующей хронической патологии (соматических и хронических инфекционных заболеваний); 2 — постоянный прием химических и растительных препаратов.
В дальнейшем был проведен статистический анализ двух исследуемых групп. Изучали данные анамнеза болезни, клинические, лабораторные, инструментальные данные. Оценивали 74 признака: 24 клинических и 50 лабораторных (данные общего и биохимического анализа крови, анализа мочи, анализа кислотно-основного состояния, бактериологического анализа кала на сальмонеллы). При сравнении клинических и лабораторных показателей учитывали данные, полученные при поступлении в стационар (в первые сутки госпитализации).
Для определения различий между группами использовали статистическую программу SPSS 17.0.
Результаты и обсуждение
В группе сравнения на догоспитальном этапе (СМП) ОА был заподозрен у 38 из 144 больных (26%); в приемном отделении ИКБ № 2 диагноз ОА был поставлен 19 из 144 больных (13%), и эти больные были переведены в хирургическое отделение, где диагноз ОА не подтвердился.
При первичном осмотре в отделении пищевой токсикоинфекции в основной группе диагноз ОА был заподозрен у 41 из 94 больных (44%), эти больные переведены в хирургическое отделение в течение первых суток пребывания в стационаре. 53 из 94 (56%) больных в первые сутки пребывания в отделении (до 48 часов от начала болезни) диагноз ОА установлен не был. Таким образом, в течение 48 часов от начала болезни диагноз ОА не был установлен 53 из 116 (46%) больных.
Симптомы раздражения брюшины у больных основной группы, поступивших в отделение пищевой токсикоинфекции, расценивались как сомнительные у 14 из 94 больных (15%), положительные — у 16 (17%) и у 64 (68%) не были выявлены. У 22 пациентов, которые поступили в хирургическое отделение, минуя отделение пищевой токсикоинфекции, симптомы расценивались как сомнительные у 4 больных (18%), положительные — у 9 (41%), у 9 (41%) не были выявлены.
В группе сравнения симптомы раздражения брюшины расценивались как сомнительные у 12 больных из 144 (8%), положительные — у 10 (7%) и у 122 (85%) были отрицательные.
Далее представлены некоторые результаты статистического анализа клинических и лабораторных данных больных исследуемых групп.
В табл. 1 представлены клинические данные больных основной группы и группы сравнения.
Стоит отметить, что в первые 48 часов болезни у больного, поступившего с подозрением на ОДИ, при отсутствии четких аппендикулярных симптомов и симптомов раздражения брюшины заподозрить ОА по клиническим данным довольно затруднительно. Вялая перистальтика, отсутствие обезвоживания, а также, в меньшей степени, отсутствие жидкого стула в первый день болезни являются клиническими признаками, позволяющими заподозрить острый аппендицит у пациентов, поступивших с подозрением на ОДИ. Из всех перечисленных клинических симптомов наибольшее значение имеет вялая перистальтика, тем более что при классических острых диарейных инфекциях перистальтика, как правило, активирована.
В табл. 2 представлены лабораторные показатели, по которым выявлены достоверные различия между группами.
При сравнении данных лабораторных исследований больных выявлены некоторые отличия. Более высокий лейкоцитоз и увеличение количества сегментоядерных нейтрофилов чаще регистрируются у больных с острым аппендицитом. Вероятнее всего это характеризует более выраженную общую и местную воспалительную реакцию у пациентов данной группы. Особенно интересным оказалось повышение уровня глюкозы крови у больных ОА, что можно связать со снижением концентрации инсулина и активацией глюконеогенеза у больных с острой хирургической патологией [4, 6]. Умеренное относительное повышение рН крови у больных с острым аппендицитом можно объяснить более частым поверхностным дыханием у этих пациентов, достоверным этот признак оказался при сравнении основной группы с больными пищевой токсикоинфекцией (буферные основания между группами не отличались).
Каждый из выявленных клинических и лабораторных показателей имеет свою диагностическую ценность, но в отдельности эти показатели не позволяют с высокой степенью вероятности проводить дифференциальный диагноз между ОА и ОДИ, хоть каждый из признаков обладает высокой чувствительностью, специфичностью и диагностической точностью.
Для повышения эффективности индивидуального анализа были оценены возможные комбинации 3 признаков в исследуемых группах:
- количество лейкоцитов крови ≥ 14 × 10 9 /л);
- уровень глюкозы крови ≥ 6 ммоль/л;
- ослабление перистальтики.
Комбинация всех трех признаков была выявлена в основной группе у 34 из 116 (29%) больных. В группе сравнения эта комбинация не была выявлена ни в одном случае (р = 0,000). Также высоко значимой оказалась комбинация высокого количества лейкоцитов и уровня глюкозы крови (58/116, 50% в основной группе, 2/144, 1,4% в группе сравнения, р = 0,001), которая в 50% случаев позволяла заподозрить острый аппендицит в первые сутки госпитализации. Среди больных основной группы, у которых при поступлении в отделение не были выявлены симптомы раздражения брюшины (73 человека), комбинация всех трех признаков выявлена в 24 случаях (33%), а сочетание количества лейкоцитов крови ≥ 14 × 10 9 /л и уровня глюкозы крови ≥ 6 ммоль/л — в 30 случаях из 73 (41%).
Заключение
Выводы
- Значимыми дополнительными диагностическими признаками для проведения дифференциального диагноза между острым аппендицитом и острой диарейной инфекцией является комбинация признаков: количество лейкоцитов ≥ 14 × 10 9 /л и уровень глюкозы крови ≥ 6 ммоль/л, а также ослабление перистальтики.
- Примерно у каждого третьего пациента комбинация признаков количество лейкоцитов ≥ 14 × 10 9 /л и уровень глюкозы крови ≥ 6 ммоль/л выявлена в отсутствие аппендикулярных симптомов.
Литература
- Ющук Н. Д., Бродов Л. Е. Острые кишечные инфекции: диагностика и лечение. М.: Медицина, 2001. 304 с.
- Кузин М. И. Хирургические болезни. М.: Медицина, 2006. 778 с.
- Ермолов А. С. Неотложная и специализированная хирургическая помощь // Хирург. 2012. № 4. С. 6–8.
- Стоногин С. В., Дворовенко Е. В., Чаплин В. А. Острый аппендицит при инфекционных заболеваниях // Актуал. вопр. клинич. ж.-д. медицины. 2000. Т. 5. С. 348–354.
- Ющук Н. Д., Луцевич О. Э., Бродов Л. Е. Дифференциальная диагностика острых хирургических заболеваний органов брюшной полости и острых кишечных инфекций. // Медицинская газета. 2000. № 98. С. 8–9.
- Акжигитов Г., Белов И. Острый аппендицит // Медицинская газета. 17 сентября 2004 г. № 73.
Т. С. Леванчук 1
П. Г. Филиппов, доктор медицинских наук, профессор
О. Л. Огиенко, кандидат медицинских наук
ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
Что такое сальмонеллез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Сальмонеллёз — это острое инфекционное заболевание желудочно-кишечного тракта с возможностью дальнейшей генерализации процесса (распространением заболевания по всему организму). Причина развития сальмонеллёза — различные серотипы бактерий рода Salmonella. К клиническим характеристикам сальмонеллёза относят синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (гастрит, энтерит), синдром обезвоживания, гепатолиенальный синдром (увелечение печени и/или селезёнки) и иногда синдром экзантемы (высыпания).
Возбудитель
семейство — кишечные бактерии (Enterobacteriaceae)
род — Сальмонелла (Salmonella)
Существует 7 подвидов (более 2500 сероваров). Наиболее актуальные серовары: typhimurium, enteritidis, panama, london.
Представлены следующей антигенной структурой:
- О-антиген (соматический, термостабильный);
- H-антиген (жгутиковый, термолабильный);
- К-антиген (поверхностный, капсульный);
- Vi-антиген (антиген вирулентности — степень способности штамма вызвать заболевание; является компонентом О антигена);
- М-антиген (слизистый).
К факторам патогенности (механизмам приспособления бактерий) относятся:
- холероподобный энтротоксин — интенсивная секреция жидкости в просвет кишки;
- эндотоксин (липополисахарид) — общее проявление интоксикации;
- инвазия — заражение.
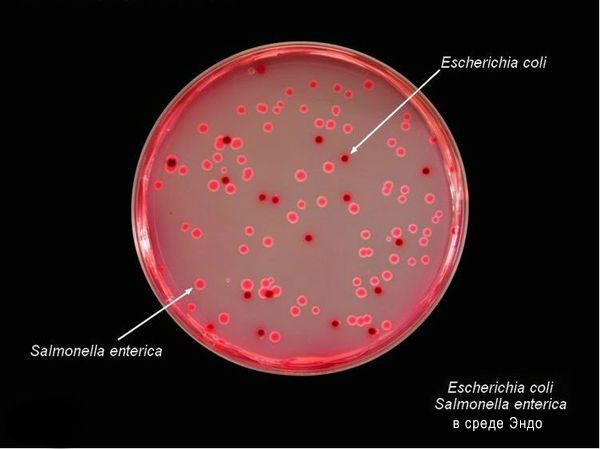
Тинкториальные свойства: разлагают глюкозу и маннит, образовывая кислоту и газ, продуцируют сероводород. Грамм-отрицательные палочки подвижны, спор и капсул не образуют. Растут на обычных питательных средах, образуя прозрачные колонии, на мясо-пептонном агаре с образованием колоний голубоватого цвета, на среде Эндо образуют прозрачные розовые колонии, на среде Плоскирева — бесцветные мутные, на висмут-сульфитном агаре — чёрные с металлическим блеском.
Высокоустойчивы во внешней среде (без агрессивных воздействий), активно размножаются в мясе и молоке (до 20 суток), в воде сохраняют жизнесособность до 5 мес., в почве — до 9 мес., в комнатной пыли — до 6 мес., в колбасе — до 1 мес., в яйцах — до 3 мес., в фекалиях сохраняются до 4 лет. При 56 °C погибают через 3 минуты, при кипячении мгновенно. Сальмонеллы, которые находятся в куске мяса массой 400 гр и толщиной до 9 см, погибают при его варке за 3,5 часа. Соление и копчение оставляет сальмонелл в живых. Воздействие кислот и хлорсодержащих дезинфицирующих средств вызывает их гибель. В последнее десятилетие появились штаммы сальмонелл, устойчивые ко многим антимикробным препаратам. [2] [5]
Эпидемиология
Зооантропоноз, распространённый повсеместно.
Источники инфекции: домашние животные (сами не болеют), птицы, человек (больной и носитель).
Резервуары инфекции и причина эпидемических вспышек сальмонеллеза: грызуны, дикие птицы, тараканы, улитки, лягушки, змеи.
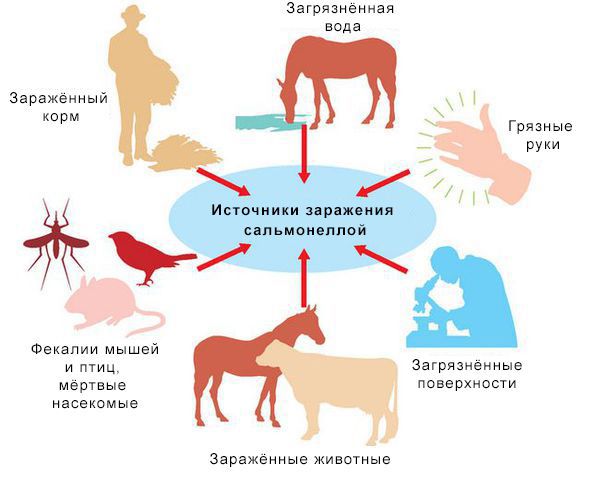
Механизм передачи: фекально-оральный (пути — алиментарный, т. е. через органы ЖКТ, водный, контактно-бытовой). В основном источниками заражения являются птицы, яйца и молочные продукты. Инфицирующая доза 10*5-10*8 микробных тел.
Факторы риска
- детский возраст до 5 лет;
- возраст до 12 месяцев, особенно высока вероятность заболеть без грудного вскармливания;
- иммунодефицит (в основном у младенцев и лиц старше 65 лет, а так же у пациентов с ВИЧ в стадии СПИДа, принимающих иммунодепрессивные препараты);
- регулярный приём препаратов, снижающих кислотность желудка;
- употребление сырого и недостаточно термически обработанного мяса, молочных продуктов и яиц;
- частый контакт с животными с несоблюдением правил гигиены;
- посещение стран с низким уровнем жизни.
В России в 2016 г. заболеваемость была – 26 на 100 тыс. населения, у детей в до 14 лет – 71 на 100 тыс. Для сравнения в США среднегодовая заболеваемость — 15 на 100 тыс. (1,35 миллиона заболеваний, 26 500 госпитализаций и 420 смертей ежегодно). Иммунитет строго типоспецифичен (возможно многократное инфицирование различными штаммами) и непродолжителен [2] [6] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сальмонеллеза
Инкубационный период — от 6 часов (при алиментарном заражении) до 3 суток. При внутрибрюшном заражении (искусственно) — до 8 дней.
Начало заболевания острое (т. е. развитие основных синдромов происходит в первые сутки заболевания).
Инкубационный период при сальмонеллезе в среднем составляет 12-24 часа. Иногда он укорачивается до 6 часов или удлиняется до 2 дней.
Классификация
Этиология и патогенез
Возбудители сальмонеллеза относятся к роду Salmonella, семейству кишечных бактерий Enterobacteriaceae.
При попадании в желудочно-кишечный тракт сальмонеллы преодолевают эпителиальный барьер тонкого отдела кишечника и проникают в толщу тканей, где захватываются макрофагами. Внутри макрофагов бактерии не только размножаются, но и частично погибают, освобождая при этом эндотоксин, который поражает нервно-сосудистый аппарат кишечника и повышает проницаемость клеточных мембран. В результате сальмонеллы распространяются по лимфатическим путям и проникают в мезентериальные лимфатические узлы.
Помимо местного действия, эндотоксин оказывает влияние на развитие симптомов общей интоксикации организма. В этой стадии инфекционный процесс приобретает локализованную (гастроинтестинальную) форму и может завершиться. Возбудитель может поступать в кровь даже при локализованных формах инфекции, однако бактериемия Бактериемия - наличие бактерий в циркулирующей крови; часто возникает при инфекционных болезнях в результате проникновения возбудителей в кровь через естественные барьеры макроорганизма
при этом бывает кратковременной.
Повышение секреции жидкости в кишечнике возникает вследствие того, что сальмонеллезный энтеротоксин активирует аденилциклазу и гуанилциклазу энтероцитов с последующим нарастанием внутриклеточной концентрации биологически активных веществ (цАМФ, цГМФ и др.). Это влечет за собой поступление в просвет кишечника большого количества жидкости, калия, натрия и хлоридов.
У больных появляются рвота и понос, развиваются симптомы дегидратации и деминерализации организма, в сыворотке крови снижается уровень натрия, хлоридов и калия. В результате дегидратации возникает гипоксия тканей с нарушением клеточного метаболизма. В сочетании с электролитными изменениями это способствует развитию ацидоза Ацидоз - форма нарушения кислотно-щелочного равновесия в организме, характеризующаяся сдвигом соотношения между анионами кислот и катионами оснований в сторону увеличения анионов
.
В тяжелых случаях наблюдаются олигурия Олигурия - выделение очень малого по сравнению с нормой количества мочи.
и азотемия Азотемия - избыточное содержание в крови азотсодержащих продуктов белкового обмена
. Данные патологические явления наиболее выражены при развитии дегидратационного (чаще), инфекционно-токсического и смешанного шоков.
Эпидемиология
Источником инфекции могут являться животные и люди, при этом роль животных в эпидемиологии является основной.
У животных сальмонеллез встречается в форме клинически выраженного заболевания и бактериовыделительства. Эпидемиологическую опасность представляет инфицирование крупного рогатого скота, свиней, овец, лошадей, собак, кошек, домовых грызунов. Значительное место в эпидемиологии сальмонеллеза занимают птицы. Сальмонеллы обнаруживают в яйцах, мясе и внутренних органах птиц.
Механизм передачи возбудителей – фекально-оральный. Основной путь передачи инфекции – пищевой.
Сальмонеллез встречается в течение всего года, но чаще - в летние месяцы, что можно объяснить ухудшением условий хранения пищевых продуктов. Наблюдается как спорадическая, так и групповая заболеваемость этой инфекцией.
Факторы и группы риска
Клиническая картина
Cимптомы, течение
Сальмонеллезный гастрит - встречается редко. Клинические проявления:
- умеренные явления интоксикации;
- боли в эпигастральной области;
- тошнота;
- повторная рвота;
- поноса при этом варианте течения болезни не бывает.
Гастроэнтеритический вариант является наиболее частым клиническим вариантом сальмонеллезной инфекции. Характеризуется острым началом с появлением симптомов интоксикации и признаков поражения желудочно-кишечного тракта. Проявления достигают максимального развития в течение нескольких часов.
Во многих случаях отмечаются тошнота и рвота - чаще повторная, а не однократная, обильная, иногда неукротимая.
Стул жидкий, обильный, в основном сохраняет каловый характер, зловонный, пенистый, коричневого, темно-зеленого или желтого цвета. В некоторых случаях испражнения теряют каловый характер и могут напоминать рисовый отвар.
Живот, как правило, умеренно вздут. При пальпации отмечается болезненность в эпигастрии Эпигастрий - область живота, ограниченная сверху диафрагмой, снизу горизонтальной плоскостью, проходящей через прямую, соединяющую наиболее низкие точки десятых ребер.
, вокруг пупка, в илеоцекальной области; могут выявляться урчание, "переливание" в области петель тонкой кишки.
Гастроэнтероколитический вариант может иметь сходное с гастроэнтеритом начало, но далее в клинической картине все более отчетливо наблюдается симптомокомплекс колита Колит - воспаление слизистой оболочки толстой кишки
. В данном случае сальмонеллез по своему течению напоминает острую дизентерию.
Лихорадка при гастроинтестинальной форме сальмонеллеза может быть постоянной, реже - ремиттирующей или интермиттирующей. В некоторых случаях заболевание протекает при нормальной или субнормальной температуре.
В патологический процесс часто вовлекается поджелудочная железа. Повышается активность амилазы в крови и моче. Иногда появляются клинические симптомы панкреатита Панкреатит - воспаление поджелудочной железы
.
Диагностика
При гастроинтестинальной форме сальмонеллеза картина периферической крови различна:
- при большой потере жидкости развивается сгущение крови, возможен эритроцитоз;
- иногда развивается симптоматическая тромбоцитопения;
- количество лейкоцитов может быть различным – нормальным, сниженным, но чаще повышенным, особенно при тяжелом течении сальмонеллеза; обычно наблюдается умеренный лейкоцитоз, редко превышающий 20*10 9 /л;
- выявляется сдвиг лейкоцитарной формулы влево;
- СОЭ в пределах нормы или несколько увеличена.
В разгар болезни возможны нарушения водно-солевого обмена, приводящие к дегидратации и деминерализации организма. В самых тяжелых случаях наблюдаются сдвиги в кислотно-основном балансе.
Лабораторная диагностика
Ввиду полиморфизма клинических проявлений сальмонеллеза, лабораторное обследование больных является важным моментом в диагностике заболевания.
Бактериологические методы применяются для исследования рвотных масс промывных вод желудка, испражнений, дуоденального содержимого.
Дифференциальный диагноз
Наиболее часто гастроинтестинальную форму приходится дифференцировать от других острых кишечных инфекций - дизентерии, пищевых токсикоинфекций, эшерихиозов , холеры.
Нередко возникает необходимость дифференцировать эту форму от острых хирургических заболеваний – острого аппендицита, панкреатита, холецистита, тромбоза мезентериальных сосудов и острой гинекологической патологии – внематочной беременности и аднексита .
Также проводится дифференциация с терапевтическими патологиями - инфарктом, обострениями хронического гастрита, энтероколита, язвенной болезни.
Встречаются затруднения также при дифференциальной диагностике гастроинтестинальной формы сальмонеллеза и отравлений неорганическими ядами, ядохимикатами, грибами, некоторыми растениями.
Осложнения
Возможные осложнения при гастроинтестинальной форме сальмонеллеза:
- развитие сосудистого коллапса;
- гиповолемический шок;
- острая сердечная и почечная недостаточность.
Помимо этого, могут возникнуть пневмонии, восходящая инфекция мочевыводящих путей (циститы, пиелиты), токсико-инфекционный шок ("Сальмонеллезная септицемия" - A02.1, "Локализованная сальмонеллезная инфекция" - A02.2+).
Лечение
В настоящее время отсутствуют достаточно эффективные химиотерапевтические препараты (в том числе, антибиотики) для лечения гастроинтестинальной формы сальмонеллезной инфекции.
Главные направления патогенетической терапии при сальмонеллезе:
- дезинтоксикация;
- нормализация водно-электролитного обмена;
- борьба с гипоксемией , гипоксией, метаболическим ацидозом;
Прогноз
При гастроинтестинальной форме сальмонеллеза прогноз благоприятный, особенно в случаях ранней диагностики и правильного лечения.
Госпитализация
Переболевших выписывают после клинического выздоровления и отрицательных контрольных бактериологических исследований испражнений.
Профилактика
Ветеринарно-санитарные мероприятия:
- предупреждение распространения сальмонеллеза среди домашних млекопитающих и птиц;
- организация санитарного режима на мясокомбинатах и молочных предприятиях.
Цель санитарно-гигиенических мероприятий – предупреждение обсеменения сальмонеллами пищевых продуктов при их обработке, транспортировке и продаже.
В профилактике сальмонеллеза большое значение имеет правильная кулинарная и оптимальная термическая обработка пищевых продуктов.
Противоэпидемические мероприятия направлены на предупреждение распространения заболевания в коллективе. При возникновении спорадических заболеваний и эпидемических вспышек необходимо выявление путей передачи инфекции.
Читайте также:

