Сан правило по трихинеллезу
Обновлено: 25.04.2024
Управление Роспотребнадзора по Владимирской области информирует, что на территории Российской Федерации продолжается регистрация трихинеллёза.
Заболеваемость трихинеллезом в 2016г. регистрировалась в Алтайском, Забайкальском, Красноярском, Приморском, Хабаровском краях, Ханты-Мансийском автономном округе, Астраханской, Владимирской, Иркутской, Калининградской, Курской, Липецкой, Новосибирской, Пензенской, Самарской, Тамбовской, Тульской, Оренбургской, Томской областях, Республиках Алтай, Тыва, городе Санкт-Петербурге.
Фактором, способствовавшим заражению людей трихинеллёзом, явилось мясо домашних (48%) и диких (42%) животных, не прошедшее ветеринарно-санитарную экспертизу, а также мясо бродячих собак (10%). При этом удельный вес свинины в структуре факторов передачи инвазии составил 42%, мяса собак-12%, медвежатины-29%, мяса барсуков-5%, мяса кобанов-12%.
Трихинеллёз – опасное заболевание человека, вызываемое мелкими круглыми червями (гельминтами) – трихинеллами, размером 1,5-2,2 мм.
Эти паразитические черви поражают многие виды домашних и диких животных: свиней, собак, кошек, медведей, кабанов, лисиц, грызунов и других плотоядных млекопитающих (до 70 видов). Заражение свиней может происходить при поедании пораженных трихинеллами трупов крыс, мышей и других животных, а также инвазированных (зараженных) личинками трихинелл отходов животного происхождения с убойных пунктов, боен.
Заражение человека трихинеллёзом происходит при употреблении в пищу свинины, пораженной личинками трихинелл (окорок, сало с прослойками мяса, шашлыки, ветчина, сырой фарш).
В последнее время значение свинины, как главного фактора передачи трихинеллёза ослабевает, что связано с индустриализацией свиноводства, ужесточением санитарного контроля за содержанием свиней. На первое место выходит заражение при употреблении мяса диких животных, таких как кабаны, медведи, барсуки и др.
Такие методы приготовления мяса как жарение над костром, над углями, копчение и соление не обезвреживают его.
Продуктом опасным в отношении трихинеллёза является сало, особенно с прожилками мяса.
Проявление трихинеллёза у человека разнообразно, от легких случаев до крайне тяжелых, иногда смертельных.
С момента заражения до начала заболевания в среднем проходит 10-20 дней.
Обычно заболевание начинается с постепенного повышения температуры, разбитости, слабости, головных болей. Могут быть желудочно-кишечные расстройства (понос, тошнота, рвота). Наиболее постоянными, характерными признаками трихинеллёза являются отеки лица, преимущественно век, повышение температуры тела до 39-40оС, боли в мышцах, особенно икроножных, кожные высыпания.
Болезнь может проявляться в легкой, средней и тяжелой форме. В легких случаях длительность заболевания составляет всего 2-5 дней, при заболеваниях средней тяжести продолжительность клинических проявлений- 2-3 недели и в тяжелых случаях длительность заболевания составляет 1,5-2 и более месяцев.
– Все мясо животных, выращенных на фермах, частных хозяйствах, добытое на охоте (кабаны, медведи, барсуки и др.) перед поступлением на мясоперерабатывающие предприятия, общепит, торговую сеть или для личного пользования должно проходить санитарно-ветеринарную экспертизу.
– При обнаружении хотя бы одной личинки трихинелл вся туша животного и субпродукты, имеющие мышечную ткань, подлежат уничтожению, не допускается даже промышленная переработка, так как трихинеллы устойчивы к термической обработке.
– Не допускается скармливание домашним животным (свиньям, собакам, кошкам) термически не обработанных мясных отходов, отходов охотничьего промысла.
–Проведение регулярной дератизации на свинофермах, в местах убоя животных.
3.2. ЭПИДЕМИОЛОГИЯ. ПРОФИЛАКТИКА ПАРАЗИТАРНЫХ БОЛЕЗНЕЙ
Эпидемиологический надзор за трихинеллёзом
Дата введения: с момента утверждения
1. Разработаны: ФБУН "Ростовский НИИ микробиологии и паразитологии" Роспотребнадзора (Т.И.Твердохлебова, Ю.И.Васерин, С.А.Нагорный, Е.П.Хроменкова. О.С.Думбадзе, Л.Л.Димидова, Л.А.Ермакова, Л.В.Шишканова, Э.А.Яговкин, A.В.Упырев, Е.Ю.Криворотова); ГБОУ ВПО Первым МГМУ им.И.М.Сеченова ИМЛиТМ им.Е.И.Марциновского Минздрава России (В.П.Сергиев, М.Н.Лебедева, B.Д.Завойкин, О.П.Зеля, Е.А.Черникова); Первым МГМУ им.И.М.Сеченова (Н.В.Чебышев, Н.М.Молоджанова); Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека (Т.М.Гузеева); ФБУЗ "Федеральный центр гигиены и эпидемиологии" Роспотребнадзора (А.И.Верещагин. Т.Г.Сыскова, М.М.Асланова): ФБУН "МНИИЭМ им.Г.Н.Габричевского" Роспотребнадзора (Г.Ф.Лазикова): Всероссийским НИИ гельминтологии им.К.И.Скрябина (А.В.Успенский, В.В.Горохов); Московским государственным университетом пищевых производств (Н.Е.Косменков); ФГБВОУ ВПО ВМА им.С.М.Кирова Минобороны России (С.С.Козлов); ГБОУ ДПО РМАПО Минздрава России (К.Д.Имамкулиев, Т.И.Авдюхина, Т.Н.Константинова, А.Е.Беляев, А.С.Довгалев); ФБУН "Тюменский НИИ краевой инфекционной патологии" Роспотребнадзора (Т.Ф.Степанова, К.Б.Степанова); ФБУН "Хабаровский НИИ эпидемиологии и микробиологии" Роспотребнадзора (О.Е.Троценко); ФБУЗ (Центр гигиены и эпидемиологии в г.Москве" (Н.И.Тимошенко, М.В.Гузеева); Управлением Роспотребнадзора по Ростовской области (М.Ю.Соловьев, Е.В.Ковалев, С.А.Ненадская, Г.В.Портнова); ФБУЗ "Центр гигиены и эпидемиологии в Ростовской области" (Г.Т.Айдинов, Г.В.Стрельникова, А.В.Гончаров); Управлением Роспотребнадзора по Краснодарскому краю (В.П.Клиндухов, Т.В.Шевырева); ФБУЗ "Центр гигиены и эпидемиологии в Краснодарском крае" (В.В.Пархоменко), Управлением Роспотребнадзора по Республике Северная Осетия - Алания (Т.М.Бутаев, Г.К.Гадзиева); ФБУЗ "Центр гигиены и эпидемиологии в Республике Северная Осетия - Алания" (А.Г.Тибилов, Е.Б.Тотрова, Л.М.Каравай); Управлением Роспотребнадзора по Республике Адыгея (А.X.Агиров, Л.А.Долева, Н.З.Шовгенова); ФБУЗ "Центр гигиены и эпидемиологии в Республике Адыгея" (С.А.Завгородний, Н.Д.Труфанов); Управлением Роспотребнадзора по Карачаево-Черкесской Республике (С.В.Бескакотов, К.X.Болатчиев); ФБУЗ "Центр гигиены и эпидемиологии в Карачаево-Черкесской Республике" (X.X.Батчаев, С.К.Цекапибзева); Управлением Роспотребнадзора по ХМАО - Югра (М.Г.Соловьева, Н.А.Остапенко); ФБУЗ "Центр гигиены и эпидемиологии в ХМАО - Югра (И.И.Козлова, О.В.Моськина); ГБОУ ВПО РостГМУ Минздрава России (Ю.М.Амбалов, Н.Ю.Пшеничная, В.В.Карташев, Т.А.Кондратенко, Л.Ф.Черниговец); ФГБОУ ВПО "Курский государственный университет" (Н.С.Малышева, Н.А.Вагин).
2. Утверждены врио руководителя Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главного государственного санитарного врача Российской Федерации А.Ю.Поповой 17 марта 2014 г.
3. Введены впервые.
1. Область применения
1.1. Настоящие методические указания предназначены для специалистов федерального органа исполнительной власти, осуществляющего федеральный государственный санитарно-эпидемиологический надзор; уполномоченного федерального органа исполнительной власти, осуществляющего федеральный государственный санитарно-эпидемиологический надзор в организациях отдельных отраслей промышленности с особо опасными условиями труда и на отдельных территориях Российской Федерации; территориальных органов указанных федеральных органов исполнительной власти, созданных в установленном законодательством Российской Федерации порядке для осуществления федерального государственного санитарно-эпидемиологического надзора в субъектах Российской Федерации, муниципальных образованиях, на транспорте, а также в организациях отдельных отраслей промышленности с особо опасными условиями труда и на отдельных территориях Российской Федерации; структурных подразделений федеральных органов исполнительной власти по вопросам обороны, внутренних дел, безопасности, юстиции, контроля за оборотом наркотических средств и психотропных веществ, осуществляющих федеральный государственный санитарно-эпидемиологический надзор соответственно в Вооруженных Силах Российской Федерации, других войсках, воинских формированиях, на объектах обороны и оборонного производства, безопасности и иного специального назначения; федеральных государственных учреждений и федеральных государственных унитарных предприятий, подведомственных федеральным органам исполнительной власти, осуществляющим федеральный государственный санитарно-эпидемиологический надзор, и осуществляющих свою деятельность в целях обеспечения указанного надзора.
1.2. В методических указаниях изложены основные принципы и порядок проведения эпидемиологического надзора за трихинеллёзом, направленные на предупреждение возникновения и распространения заболеваний трихинеллёзом среди населения Российской Федерации.
2. Общие сведения
Трихинеллёз относится к числу наиболее опасных паразитарных заболеваний и характеризуется длительным течением, нередким развитием осложнений, приводящих к инвалидности, а иногда и к летальному исходу. Патогенез трихинеллёзной инвазии характеризуется сложными взаимоотношениями паразита и хозяина, включая развитие различных иммунопатологических реакций. Клиническая картина трихинеллёза отличается значительным разнообразием и отсутствием патогномоничных симптомов, что создает серьезные трудности в своевременной постановке диагноза. Проблему лекарственной терапии этой инвазии также нельзя считать окончательно решенной.
3. Таксономия возбудителя
3.1. Трихинеллы относятся к классу круглых червей Nematoda, подотряду Trichocephalata, семейству Trichinellidae, Ward, 1907, роду Trichinella Railliet, 1895.
3.2. В настоящее время признано существование двух валидных видов: Т. spiralis и Т. pseudospiralis, которые относятся к двум подродам - Trichinella (капсулообразующие) и Bessonoviella (бескапсульные).
3.3. Внутри вида Т. spiralis выделяют 3 вариетета:
I. Т. s. spiralis распространена повсеместно, паразитирует у домашних свиней, синантропных и диких млекопитающих, высокопатогенна для человека.
II. Т. s. nativa распространена в Северном полушарии, паразитирует у диких млекопитающих, высокоустойчива к низким температурам, малопатогенна для человека.
III. Т. s. nelsoni распространена в Экваториальной Африке, паразитирует у диких млекопитающих, малопатогенна для человека.
3.4. Т. pseudospiralis распространена повсеместно, паразитирует преимущественно у птиц и диких млекопитающих, возможно заражение домашних свиней и человека. Личинки трихинелл данного вида не образуют в мышцах капсул. Вопрос патогенности Т. pseudospiralis для человека остается спорным.
4. Биология возбудителя
4.1. Трихинеллы - мелкие нематоды (длина самцов составляет 1,4-2,0 мм, самок - 3-4 мм), относятся к биогельминтам. Окончательным (дефинитивным) и промежуточным хозяевами выступает один и тот же организм. Заражение происходит личиночными формами трихинелл при поедании инвазированного мяса и мясосодержащих продуктов. В этот период размер личинки не превышает 1 мм. В тонком отделе кишечника личинки трихинелл внедряются в слизистую оболочку, где после нескольких линек достигают половой зрелости. Через 3 дня после заражения основная масса самок оплодотворяется, а на 4-7 сутки после заражения они начинают воспроизводить живых сформированных личинок (в отличие от других кишечных нематод самки трихинелл живородящи). Данный период соответствует кишечной фазе инвазии. Продолжительность жизни самки зависит от вида животного и составляет от 2 недель у псовых до 4-5 недель у грызунов и человека. За этот период жизни гельминт воспроизводит от 200 до 2000 личинок, размер которых составляет около 0,1 мм в длину и 0,05 мм в толщину. Личинки трихинелл проникают в лимфатические сосуды кишечных ворсинок и вместе с лимфой через перитонеальные лимфатические узлы, грудной проток, полую вену попадают в большой круг кровообращения и далее разносятся по всему организму (фаза миграции). В процессе миграции личинки претерпевают несколько линек. Мигрирующие личинки активно проникают из капилляров кровеносного русла в мышечные волокна поперечно-полосатой скелетной мускулатуры, а попавшие в другие органы и ткани погибают. Оказавшись внутри мышечного волокна, личинка раздвигает миофибриллы и выделяет фермент гиалуронидазу, приводящий к их расплавлению, в результате чего данное мышечное волокно теряет поперечную исчерченность (мышечная фаза). Внутри мышечного волокна личинка скручивается и принимает спиралевидную форму. В ответ на повреждение и под действием веществ, которые выделяет личинка, в мышечном волокне запускаются механизмы регенерации, в результате чего синтез белка ускоряется в 2-3 раза. Это способствует более быстрому росту личинок. Через 17-20 дней после заражения личинки становятся инвазионными, и в мышцах вокруг них начинает формироваться соединительнотканная фиброзная капсула, которая становится хорошо заметной при микроскопии к началу второго месяца инвазии. Спустя 6 месяцев после заражения в капсулах начинается процесс обызвествления, сопровождающийся гибелью личинок. Жизнеспособность большинства инкапсулированных личинок сохраняется в течение 0,5-2 лет, после чего они погибают и петрифицируются. Однако некоторые личинки могут сохранять жизнеспособность до 20 и более лет.
4.2. Биологический цикл возбудителя трихинеллёза одинаков у человека и животных-трихинеллоносителей.
5. Эпидемиология и эпизоотология трихинеллёза
5.1. Трихинеллёз распространен в природе во всем мире среди хищных и всеядных млекопитающих, в том числе грызунов. Трихинеллы паразитируют у свиней, других всеядных, плотоядных, насекомоядных, грызунов, птиц и человека. Известно более 100 видов млекопитающих, являющихся трихинеллоносителями. В качестве хозяев выступают не только хищники и всеядные, но и отдельные виды травоядных животных, например, лошади, которые могут поедать грызунов.
5.2. Различают 3 вида очаговости трихинеллёза: природную, синантропную и смешанную (природно-синантропную).
5.4. Синантропные очаги могут формироваться при несоблюдении правил содержания домашних животных (прежде всего свиней) и высокой численности синантропных грызунов. В таких очагах циркуляция возбудителя чаще всего наблюдается между свиньями (редко в этом могут участвовать лошади и другие животные), а также собаками, кошками и синантропными грызунами. Передача инвазии происходит при поедании инвазированных животных или их трупов. Источником инвазии для человека в синантропном очаге, как правило, являются свиньи, в некоторых случаях - собаки. Описаны случаи заражения человека при употреблении в пищу конины и мяса нутрий. Свободный доступ свиней и грызунов к скотомогильникам и к помещениям, где производится забой скота, или скармливание свиньям и собакам необезвреженных отходов убоя существенно увеличивают частоту инвазированности животных трихинеллами.
5.5. В природно-синантропном очаге циркуляция возбудителя происходит между домашними и дикими животными. Наиболее часто они формируются в поселениях с развитым охотничьим промыслом, где отходы добытых животных и птиц скармливают свиньям и другим домашним животным или они становятся доступны грызунам. При свободном выгуле свиньи могут поедать диких грызунов и их трупы. Постоянство подобных связей служит основой формирования смешанных, синантропно-природных очагов.
5.6. Личинки трихинелл, находящиеся в мышцах животных, устойчивы к действию неблагоприятных факторов среды. В крупных кусках мяса они сохраняют жизнеспособность и инвазионность при температуре минус 15-17°С в течение 30 дней, а при температуре минус 10-14°С - до двух месяцев. Личинки трихинелл в мясе арктических видов животных (Т. nativa) более устойчивы к замораживанию и сохраняют инвазионные свойства в течение 40 дней при температуре минус 20-35°С.
5.7. Высокие температуры действуют на личинок трихинелл губительно. При плюс 70°С они погибают, но следует учитывать, что при варке и прожаривании мяса в глубине больших кусков температура поднимается недостаточно высоко и личинки могут остаться живыми. При варке куска мяса толщиной 8 см и более все личинки трихинелл погибают лишь через 2-2,5 часа. При солении и копчении мяса личинки гибнут только в поверхностных слоях. При вакуумной сушке (плюс 55-58°С) личинки погибают в течение 4 часов. В свином сале могут содержаться прожилки мышечных волокон, в которых находятся живые личинки трихинелл.
5.8. Для трихинеллёза характерны групповые заболевания и вспышки, которые зависят от количества съеденного инвазированного мяса, типа блюда (шашлык, колбасное изделие, котлета), места, откуда взята порция (край, глубина куска).
5.9. В синантропных очагах случаи заболевания чаще регистрируются в осенне-зимний период, когда происходит массовый забой свиней и заготовка мясных продуктов. В домашних условиях свинину могут хранить длительно при температурах, которые позволяют трихинеллам выжить, поэтому заражение может происходить и в другое время года.
5.10. Вспышки, обусловленные употреблением инвазированного мяса диких животных, как правило, приурочены к сезону охоты. Однако трихинеллёз может регистрироваться в любое время года в форме групповых заражений туристов, а также заражение через импортированное мясо и в связи с браконьерством.
5.11. Распространению трихинеллёза и росту заболеваемости могут способствовать особенности быта и хозяйственной деятельности человека при несоблюдении санитарно-ветеринарных требований по содержанию, уходу, убою свиней и утилизации трупов животных (свободный выпас свиней на лесных пастбищах и на территориях поселков, доступ в свинарники кошек и собак, увеличение численности грызунов). Формирование новых очагов инвазии может происходить при освоении территорий, являющихся природными очагами трихинеллёза.
6. Федеральный государственный санитарно-эпидемиологический надзор за трихинеллёзом
6.1. При осуществлении федерального государственного санитарно-эпидемиологического надзора (далее - эпидемиологический надзор) за трихинеллёзом проводится непрерывное наблюдение за эпидемическим процессом, целью которого является оценка ситуации и разработка адекватных санитарно-противоэпидемических (профилактических) мероприятий, направленных на предупреждение возникновения, распространения трихинеллёза среди населения и формирования эпидемических очагов с групповой заболеваемостью.
6.2. Задачами эпидемиологического надзора за трихинеллёзом являются:
постоянная и объективная оценка масштабов, характера распространенности и социально-экономической значимости трихинеллёза;
выявление тенденций эпидемического процесса;
выявление регионов, областей, населенных пунктов с высоким уровнем заболеваемости и риском заражения;
выявление причин и условий, определяющих уровень и структуру заболеваемости трихинеллёзом на территории, контроль и обоснованная оценка масштабов их распространенности;
оценка качества и эффективности осуществляемых профилактических и противоэпидемических мероприятий для их оптимальной корректировки;
планирование последовательности и сроков их реализации;
разработка прогнозов эпидемиологической ситуации.
6.3. Основным инструментом эпидемиологического надзора за трихинеллёзом является эпидемиологическая диагностика, которая осуществляется с помощью ретроспективного и оперативного эпидемиологического анализа заболеваемости.
6.4. Многолетний ретроспективный эпидемиологический анализ проводится не менее чем за последние 5 лет и предусматривает:
- анализ многолетней динамики заболеваемости;
- анализ заболеваемости по территориям;
- анализ заболеваемости по возрастным группам, полу, контингентам населения;
- анализ эпидемических очагов трихинеллёза;
- анализ по факторам риска с учетом источников и факторов передачи трихинеллёза;
Трихинеллы в мясе весьма устойчивы к внешним воздействиям. При температуре выше +50 0 С личинки выживают в течение нескольких минут, но нужно помнить, что при приготовлении многих мясных блюд (шашлык, котлеты, стейк с кровью и т.д.) такая температура в глубине куска достигается далеко не всегда. При посоле личинки могут сохраняться в глубине куска до 1 года, в гниющем мясе живут до 9 месяцев. При глубокой заморозке -35 0 С трихинеллы постепенно отмирают, но в условиях хранения в бытовом холодильнике мясо прежде сделается несъедобным, чем погибнут личинки.
В современных условиях человек заражается, в основном, при употреблении мяса кабана, медведя, собак, свиньи, барсука, моржа в различных видах: вареное и жареное мясо, шашлык, окорок, сало с прослойками мяса, колбаса (сырокопчёная), сырой фарш, пельмени, беляши. Вероятность и тяжесть заболевания зависит от числа поступивших в организм паразитов, что, в свою очередь, зависит от количества съеденного мяса, его обсемененности и жизнеспособности личинок.
Диагностика проводится на основании клинических признаков, эпидемиологического анамнеза (указание на употребление в пищу свинины, мяса кабана, медведя и др. диких животных) и серологического исследовании крови больного для определения специфических антител к трихинеллам. Важным диагностическим доказательством является обнаружение трихинелл в сохранившемся мясе. Лечение больных - комплексное, проводится в условиях стационара, наблюдение за переболевшими устанавливает врач-инфекционист по месту жительства в течение 6 месяцев после выписки из стационара с обязательным исследованием крови.
За последние 5 лет в Российской Федерации роль свинины, не прошедшей ветеринарно-санитарную экспертизу, как фактора передачи инвазии, снижается. Одновременно увеличивается доля употребления инвазированного мяса собак (11%) и диких животных (медвежатины – 40%, мяса барсуков - 10%, кабана - 8 %, моржей – 4%).
Наиболее опасно употреблять мясо животных, добытых на охоте, мясо от бродячих собак, мясо, приобретённое в местах несанкционированной продажи, в том числе на объектах общественного питания, из личного подворья. Опасность мясопродуктов домашнего приготовления обычно выше, чем продуктов индустриальной выработки, так как на производстве смешивается мясо из многих источников и при попадании зараженной туши среди многих концентрация личинок в конечном продукте становится очень низкой.
Из способов кулинарной обработки мясных блюд наиболее часто способствуют заражению трихинеллёзом следующие: шашлык, мясо копченое, строганина, мясо вяленое, жареное, соленое, котлеты, сырой фарш.
Для профилактики трихинеллёза следует:
- Исключить из пищи сырое, недоваренное или непрожареное мясо.
- Исключить дегустацию сырого мясного фарша.
- Приобретать мясо и мясные изделия в санкционированных торговых точках при наличии документов, удостоверяющих проведение ветеринарно-санитарной экспертизы, сертификатов пищевого сырья и пищевых продуктов.
- Перед употреблением мяса, добытого на охоте и при забое скота на личном подворье, обязательно обратиться в лаборатории для проведения исследования сырья на обнаружение личинок трихинелл.
Перечень показаний к серологическому обследованию на трихинеллёз.
Выявление больных и паразитоносителей проводят медицинские работники всех организаций здравоохранения, независимо от организационно-правовых форм и форм собственности, а также лица, занимающиеся частной медицинской деятельностью, при всех видах оказания медицинской помощи (при медицинских осмотрах, обследованиях доноров).
Трихинеллез - это острое инвазионное заболевание, вызываемое паразитированием в организме гельминта трихинеллы, характеризующееся органными поражениями аллергического характера.
Источником заражения человека трихинеллезом является мясо домашних и диких животных или мясные продукты с живыми (инвазионными) личинками трихинелл.
Существуют синантропные очаги трихинеллеза, в которых источником заражения человека является мясо инвазированных трихинеллезом свиней. Круговорот инвазии в этих очагах совершается между свиньями, кошками, собаками и домовыми грызунами.
Свиньи и другие домашние животные заражаются трихинеллезом при скармливании им боенских отходов, тушек диких зверей, отстрелянных на охоте или приобретенных на зверофермах, а также при поедании тушек павших домашних животных, синантропных грызунов и диких животных.
Заражение человека может происходить и в дикой природе от наземных и морских млекопитающих (дикие кабаны, бурые и белые медведи, барсуки, волки, лисицы, песцы, тюлени, моржи, киты и др.). Передача трихинелл в природных условиях происходит при проглатывании как плотоядными животными, так и человеком мяса, содержащего капсулы с личинками трихинелл. Передача трихинелл в природных условиях происходит посредством хищничества и поедании трупов павших животных.
Человек, больной трихинеллезом, не представляет опасности для окружающих, так как возбудитель заболевания не выделяется из его организма во внешнюю среду.
Человек заражается при употреблении в пищу недостаточно термически обработанного мяса и мясных изделий, зараженных личинками трихинелл. Заболевание может быть вызвано поеданием даже небольшого куска мяса (15-20 г.), пораженного трихинеллами. Трихинеллы в мясе весьма устойчивы к внешним воздействиям. При температуре выше +50°С личинки выживают в течение нескольких минут, но нужно помнить, что при приготовлении мясных блюд (шашлык, котлеты, стейк с кровью и т.д.) такая температура в глубине куска достигается далеко не всегда. Гибель трихинелл наступает при варке кусков мяса толщиной не более 8 см в течение не менее 2,5 часов. Соление убивает трихинелл только в поверхностных слоях мяса, в глубине они сохраняют жизнеспособность боле года. Копчения недостаточно для полного их уничтожения.
Попадая в организм человека, трихинеллы выходят из капсул, мигрируют по организму, проходя все стадии развития. Их миграция заканчивается в различных тканях организма хозяина, главным образом в поперечно-полосатой мускулатуре.
В зависимости от тяжести клинических проявлений различают 5 форм течения болезни: стертую, легкую, средней тяжести, тяжелую и очень тяжелую. Тяжесть заболевания зависит от количества съеденного инвазированного мяса, степени его пораженности личинками и их жизнеспособности, исходного состояния здоровья у заразившегося.
При тяжелом трихинеллезе развиваются осложнения со стороны органов пищеварения, сердечно-сосудистой и дыхательной систем, центральной нервной системы, приводящие к инвалидизации и/или смерти. При злокачественном молниеносном течении трихинеллеза (массивная инвазия) уже в первые дни заболевания развиваются системные сосудистые поражения внутренних органов с тромбозами, некрозами тканей и полостными кровотечениями с развитием летального исхода. При неосложненном трихинеллезе прогноз вполне благоприятный.
Что такое тениоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, паразитолога со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Тениоз (Taeniosis) — паразитарное заболевание человека, вызываемое половозрелой стадией ленточного гельминта (свиного цепня), который проникает в организм человека при употреблении плохо приготовленного мяса, паразитирует в тонком кишечнике и вызывает расстройства пищеварения. В некоторых случаях может осложняться цистицеркозом — паразитированием в тканях организма личинок свиного цепня, что приводит к серьёзным последствиям и даже смерти.
Возбудитель
- домен — эукариоты;
- царство — животные;
- тип — плоские черви;
- класс — ленточные черви;
- отряд — циклофиллиды;
- семейство — тенииды;
- род — Taenia;
- вид — свиной цепень (Taenia solium).
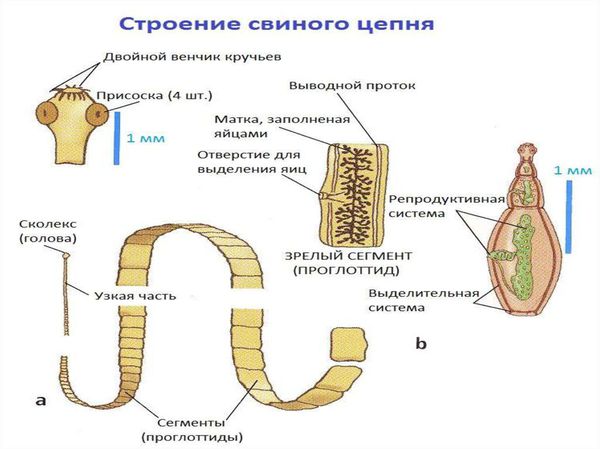
Свиной цепень (устаревшее название "cолитёр") — это плоский (ленточный) паразитический червь, длина которого в кишечнике человека достигает 3 метров, а по данным Ц ентра по контролю и профилактике заболеваний США (CDC) его длина может достигать 7 метров. Как правило, паразитирует только 1 червь. Паразит имеет головку, шейку и тело. Тело червя (стробила) состоит из члеников (п роглоттидов), их число может достигать 1000 . Головка (сколекс) размерами до 2 мм в диаметре имеет хоботок и 4 мышечные присоски (органы прикрепления), расположенные крестообразно. На хоботке есть крючья в количестве от 22 до 32, из-за этого есть второе название паразита — вооружённый цепень.
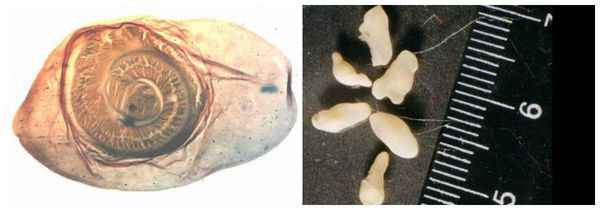
Яйца паразита попадают с калом человека в окружающую среду. Животные (свиньи, собаки, кошки и даже человек при несоблюдении гигиены) поедают яйца, зародыши проходят через кишечную стенку и разносятся кровью по всему организму, после чего оседают в тканях (в основном в соединительной ткани между мышцами). Через пару месяцев яйца превращаются в финны (цистицерки), которые живут до 5 лет, после чего они погибают и обызвествляются (накапливают минеральные вещества, соли кальция). Цистицерки имеют вид полупрозрачных беловатых пузырьков диаметром до 1,5 см, внутри видна мелкая сформированная головка.
Для полноценного развития свиного цепня необходима смена хозяев за его жизнь. Человек является окончательным хозяином. В его кишечнике паразитирует взрослый гельминт, который развивается за 2 месяца из финны (личинки червя в тканях), съеденной с мясом. Паразит прикрепляется к стенке тонкого кишечника и растёт, поглощая пищу и постепенно наращивая членики (от шейки), которые по мере созревания отрываются и выходят в окружающую среду при дефекации. Паразит может жить в кишечнике десятки лет.
Человек может стать и промежуточным хозяином (при поедании яиц). В этом случае для паразита наступит "экологический тупик" — он не сможет развиться до половозрелой стадии и продолжить свой род, потому что мясо человека с финнами никто не ест.
Яйца выживают в окружающей среде в течение нескольких месяцев в зависимости от условий. Высыхание могут выдерживать в течение 10 месяцев, способны зимовать под снегом, в воде живут до 4 месяцев. При кипячении погибают практически мгновенно, при 65 °С сохраняют жизнеспособность в течение 3 минут, при 20-25 °С под воздействием прямых солнечных лучей сохраняются до 2 дней, если они закрыты травой — до полутора месяцев. Раствор хлорной извести 10-20 % убивает яйца за 5-6 часов. Цистицерки в мясе погибают при его замораживании при температуре -12 °С и поддержании в толще мяса температуры не ниже -10 °С в течение 10 дней [1] [2] [9] [10] .
Эпидемиология
Тениоз является одним из древнейших известных заболеваний. Первые упоминания встречаются ещё в 16 веке до нашей эры (Древний Египет), имеются записи Аристотеля и Гиппократа (финноз свиней). В настоящее время ВОЗ относит тениоз и цистицеркоз к группе забытых ("пренебрегаемых") болезней, т. е. тех, о которых мало говорят и обращают внимание развитые страны.
Распространение повсеместное, но наиболее поражены отдельные регионы: Индия, Африка, Южная Америка, Азия, Северный Китай, Восточная Европа, Белоруссия, Украина. Это регионы, где уровень дохода низкий или ниже среднего, где люди едят много плохо приготовленной свинины и недостаточно соблюдается гигиена. Здесь цистицеркоз является причиной эпилепсии в 30 % случаев, а в некоторых областях, где свиньи и люди живут вместе — до 70 %, по данным ВОЗ [3] . В РФ в среднем выявляется до 500 случаев в год [11] . Есть тенденция к повышенной заболеваемости сельских жителей и работников свиноводческих хозяйств.
Механизм передачи фекально-оральный, путь заражения пищевой. Источник инфекции и окончательный хозяин — заражённый человек, выделяющий с фекалиями яйца гельминта. Промежуточные хозяева — иногда человек, но чаще животные, которые поедают корм, загрязнённый фекалиями человека: свиньи (отсюда происходит название вида), кабаны, обезьяны, собаки, кошки.
Факторы передачи:
- При тениозе — недостаточно термически обработанное мясо свиней или диких кабанов. Наиболее опасно мясо, не прошедшее ветеринарный контроль. В этом случае человек заражается, поедая финны, т. е. зародыши червя, с инфицированным мясом.

- При цистицеркозе — загрязнённые яйцами пища и объекты внешней среды при несоблюдении людьми правил гигиены. Фактором передачи также может быть аутоинвазия, когда у человека с паразитом в кишечнике из-за нарушения перистальтики ЖКТ яйца из кишечника попадают в желудок. Т. е. яйца свиного цепня заразны и опасны для человека сразу, как только покидают организм с каловыми массами. Поэтому риск заражения цистицеркозом есть для любого человека, особенно если пренебрегать правилами гигиены и правилами обработки пищевых продуктов (тщательное мытьё) [1][3][5][7][11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы тениоза
Множество случаев заражения и болезни проходит бессимптомно или малосимптомно. Жалобы таких больных обычно незначительны и связаны в основном с расстройствами пищеварения. Примерно через 1-1,5 месяца от момента заражения (а может и раньше) может наблюдаться лёгкое недомогание, головокружение, слабость, нарушения сна, умеренные головные боли, раздражительность, сниженный или повышенный аппетит, тошнота, дискомфорт и несильные боли в разных отделах живота. Развиваются запоры, чередующиеся с диареей, возможен анальный зуд, больной может умеренно худеть.
Характерной особенностью является периодическое (раз в несколько месяцев) выделение с калом оторвавшихся члеников паразита начиная с 2-3 месяцев паразитирования и так десятки лет. Их хорошо видно невооружённым глазом. Могут быть симптомы гипохромной анемии (недостатка железа): бледность кожи и слизистых, быстрая утомляемость при физической нагрузке, шум в ушах, обмороки, чувство мурашек по коже. Развивается гиповитаминоз В1 (тёмно-красный сухой язык со сглаженными сосочками). В результате отравления организма продуктами жизнедеятельности паразита, а также из-за расстройства пищеварения повышается склонность к необъяснимым высыпаниям токсико-аллергического характера на коже.
Тениоз у беременных
У беременных заболевание может протекать более тяжело, что обусловлено характерными физиологическими процессами в организме женщины этого периода. Наиболее часто наблюдаются расстройства пищеварения (запоры, диарея), тошнота, рвота, снижение гемоглобина, зуд кожи, перианальный зуд. Может быть плохой набор веса у плода. Вследствие более частого нарушения желудочно-кишечной перистальтики (моторики) повышается риск заброса яиц паразита в желудок и развития цистицеркоза [1] [4] [6] [10] .
Патогенез тениоза
Во время паразитирования свиной цепень повреждает слизистую при помощи крючьев и присосок, что вызывает расстройство пищеварения и нарушает моторику кишечника. Кроме того, гельминт потребляет много важных для человека питательных веществ, микроэлементов и отравляет организм продуктами своей жизнедеятельности, что приводит к токсико-аллергическому отравлению.
При заглатывании яиц паразита извне или при рефлюксной болезни, когда нарушается моторика кишечника и яйца из кишки попадают в желудок, развивается цистицеркоз. В различных органах и тканях развиваются соединительнотканные капсулы, содержащие зародыш — цистицерк. Вокруг наблюдаются воспалительные изменения в виде аллергической реакции и дистрофически-атрофические изменения из-за механического давления на окружающую ткань.
При локализации в головном мозге вокруг капсулы наблюдается воспаление мелких сосудов и инфильтрация окружающей ткани плазматическими клетками, что вызывает расстройство движения спинномозговой жидкости (ликвора), отёк мозговой ткани, развитие менингита и энцефалита. При паразитировании в оболочках мозга у его основания возможно развитие рацемозной (ветвистой) формы цистицеркоза до 25 см в длину.
С течением времени (до 5 лет) цистицерк претерпевает дегенеративные изменения — происходит его набухание и разложение (расплавление), что сопровождается усилением токсического и местного воспалительного воздействия. Исходом гибели личиночной формы паразита является кальцификация и местное рубцевание. Специфичных симптомов при этом процессе нет, после полной гибели цистицерков болезнь заканчивается, если, они не находятся в жизненно важных органах [1] [5] [6] [9] .
Классификация и стадии развития тениоза
По Международной классификации болезней 10-го пересмотра (МКБ 10):
- Тениоз:
- B68.0 Инвазия, вызванная Taenia solium.
- B68.9 Тениоз неуточнённый (при подозрении на болезнь, но отсутствии лабораторного подтверждения).
- Цистицеркоз:
- B69.0 Цистицеркоз центральной нервной системы (судороги, эпилепсия, необъяснимая рвота).
- B69.1 Цистицеркоз глаза (нарушения зрения, слепота).
- B69.8 Цистицеркоз других локализаций.
- B69.9 Цистицеркоз неуточнённый [1][2] .
Осложнения тениоза
Острый аппендицит. В правой половине живота снизу постепенно нарастают боли, появляется тошнота, характерен субфебрилитет (температура тела от 37,1 до 38,0 °С). В анализе крови наблюдается нейтрофильный лейкоцитоз со сдвигом влево — повышенный уровень нейтрофилов с преобладанием незрелых форм, которые не могут в полной мере осуществлять защитную функцию.
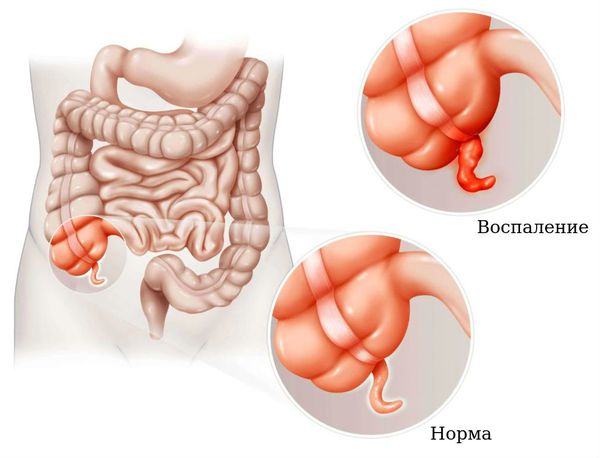
Панкреатит ( воспаление поджелудочной железы) . Характеризуется тошнотой, рвотой, опоясывающими болями в животе.
Кишечная непроходимость. Симптомы — с хваткообразные боли в животе без связи с приёмом пищи, запоры, метеоризм, вздутый живот, учащение пульса, рвота, бледность кожи.
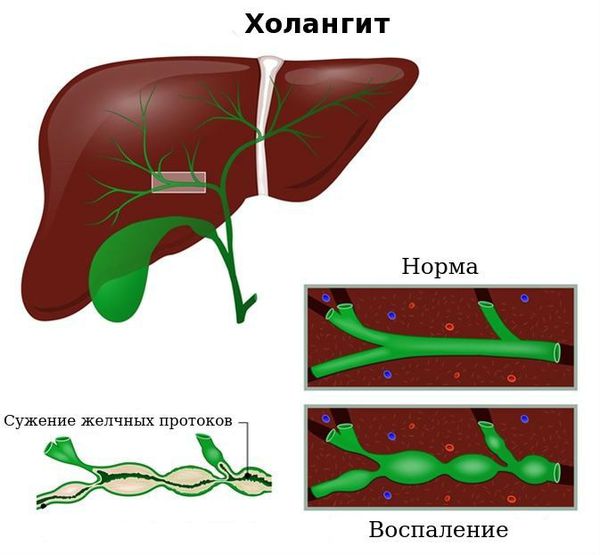
Холангит ( воспаление жёлчных протоков) . Субфебрильная или фебрильная лихорадка, выраженные боли в правом подреберье, озноб, повышенная потливость, тошнота и рвота, желтуха и кожный зуд.
Гипохромная анемия. Бледность кожи и слизистых оболочек, повышенная утомляемость, чувство мурашек и покалывания, головокружения, шум в ушах, обмороки.
Цистицеркоз. Может быть осложнением тениоза, а может быть отдельным заболеванием. В основном симптоматика проявляется при поражении центральной нервной системы (ЦНС) — головного и спинного мозга и глаз. В зависимости от локализации возникают головные боли различной интенсивности, рвота, эпилептические припадки, нарушения речи, расстройства личности, бред и галлюцинации, деменция. При поражении глаз могут наблюдаться воспалительно-дистрофические процессы в различных отделах глаз — рецидивирующие конъюнктивиты, увеиты, отслоение сетчатки, атрофия глазного яблока, что может привести к слепоте. При поражении сердца могут возникать нарушения ритма. При поражении мышц и подкожной клетчатки иногда может наблюдаться некоторая болезненность при ощупывании и приподнятость этого участка в виде подкожного плотного опухолевидного бугорка [1] [5] [5] [8] .
Диагностика тениоза
Тениоз или цистицеркоз может быть заподозрен на основании следующих признаков:
- эпиданамнез — проживание на территории развитого свиноводства, употребление плохо приготовленной свинины, низкий социально-экономический уровень страны или региона;
- расстройства пищеварения;
- астено-невротические проявления — слабость, повышенная утомляемость, эмоциональная нестабильность, раздражительность, повышенная потливость;
- выход с калом неподвижных члеников паразита;
- развитие неврологической симптоматики (эпилепсия), патологии органов зрения.
Дифференциальная диагностика
Основывается на данных анамнеза, типичном виде члеников паразита и их микроскопическом исследовании.
Лабораторная диагностика
Клинический анализ крови — изменений может не быть, иногда наблюдаются гипохромная анемия, умеренное повышение эозинофилов, повышение скорости оседания эритроцитов (СОЭ), редко выявляется небольшое повышение лейкоцитов за счёт сегментоядерных клеток (наиболее большой группы иммунных клеток).
Общий анализ мочи — как правило, без отклонений.
Биохимический анализ крови — возможны отклонения при развитии осложнений:
- При холангитах — повышение маркеров нарушения выработки или оттока желчи: АСТ, ГГТ, ЩФ, общего билирубина.
- При панкреатитах — повышение амилазы.
- При поражении сердца — повышение ЛГД и КФК-МВ.
Серологические специфические исследования:
- Иммуноферментный анализ (ИФА) антител IgG — в основном применяются с целью диагностики внекишечного поражения — цистицеркоза, результаты могут быть ложноположительными;
- Иммунный блоттинг — более точный метод лабораторного исследования сыворотки крови на присутствие антител , который применяют для подтверждения результатов ИФА. Этот метод позволяет снизить число ложных результатов, но в РФ он недоступен.
ПЦР кала — выявление антигенов свиного цепня. Это достаточно чувствительный метод, однако может дать ложноотрицательный результат ввиду ограниченного количества материала в кале.
Копроовоскопия — микроскопическое изучение кала с целью обнаружения яиц и зрелых члеников паразита. По яйцам невозможно установить точный диагноз, т. к. они очень похожи на яйца других представителей этого рода, проводится не менее трёх раз в разные дни. Для определения вида паразита необходимо исследование члеников.
Инструментальная диагностика
Компьютерная (КТ) и магнитно-резонансная томография (МРТ), ультразвуковое исследование (УЗИ), прямая офтальмоскопия — применяются для выявления цистицеркоза. КТ лучше выявляет кальцификаты цистицерков (особенно небольшие). МРТ больше подходит для обнаружения цистицерков в некоторых трудновизуализируемых местах мозга, также МРТ указывает на местные окружающие изменения (отёк) и возможную гибель паразита.
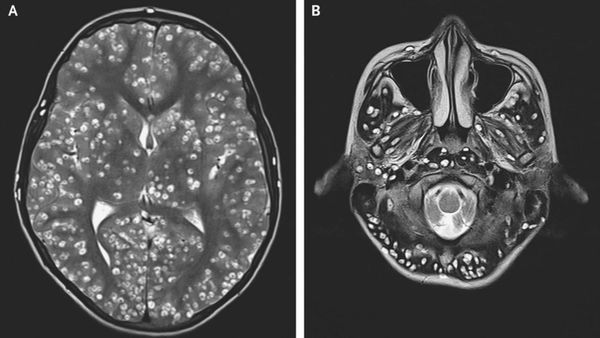
Исследования спинномозговой жидкости при поражении цистицерками ЦНС (лимфоцитарный плеоцитоз, увеличение уровня эозинофилов, белка).
Биопсия — морфологическое исследование биоптатов при оперативном вмешательстве [1] [3] [6] [10] .
Лечение тениоза
Госпитализации подлежат больные с тяжёлыми сопутствующими заболеваниями, а также больные с цистицеркозом ЦНС и глаз. Остальные больные могут лечиться амбулаторно.
В качестве этиотропной терапии (направленной на уничтожение возбудителя) применяется Празиквантел и Никлозамид. Есть данные об эффективности Альбеназола, но они ограничены. Продолжительность лечения — 3 дня.
При лечении цистицеркоза выбор способа уничтожения паразита зависит от его локализации и количества. При локализации под кожей и в тканях (кроме ЦНС и глаз) лечение, как правило, не проводят, так как риск последствий от приёма препарата выше пользы от лечения. Однако, если наличие паразита ведёт к каким-то физическим и эстетическим недостаткам, лечение назначается.
При локализации цистицерков в ЦНС и глазах лечение проводят только в условиях неврологического стационара, применяются Празиквантел и Альбендазол в сочетании с глюкокортикостероидами (т. к. есть риск местного воспаления и повреждения нервной системы и глаз).
В качестве мер патогенетической и симптоматической терапии при тениозе могут назначаться средства нормализации моторики кишечника (прокинетики) и микрофлоры кишечника (пре- и пробиотики).
При цистицеркозе головного мозга применяют противосудорожные препараты.
Возможно хирургическое лечение (удаление цистицерков при поражении головного и спинного мозга).
Контроль излеченности тениоза:
- визуальный — осмотры кала (о выздоровлении говорит отсутствие периодического отделения члеников червя);
- 4 отрицательных анализа кала на яйца гельминтов с интервалом в 1 месяц [2][4][5][8] .
Прогноз. Профилактика
При изолированном тениозе прогноз благоприятный. При развитии осложнений, особенно цистицеркозе ЦНС и глаз, прогноз серьёзный: возможно развитие тяжёлых стойких поражений (эпилепсия, слепота) и летальный исход.
Читайте также:

