Сепсис пальца на руке
Обновлено: 25.04.2024
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Сепсис – это тяжелое инфекционное заболевание, при котором болезнетворные бактерии, их токсины и воспалительные вещества, вырабатывающиеся в организме, преодолевают иммунную защиту и распространяются по всему телу.
- В США ежегодно регистрируется около 500 000 случаев сепсиса.
- Сепсис характеризуется высокой летальностью. В Соединенных Штатах Америки каждый год около 100 000 пациентов погибают от этого заболевания.
- Каждый час в США сепсис уносит жизни 25 человек.
- Две трети пациентов изначально обращаются к врачам по поводу других заболеваний, и лишь впоследствии у них возникает сепсис.
- Здравоохранение развитых стран тратит большие средства на лечение сепсиса. Например, в США – 17 миллиардов долларов в год.
- Распространенность сепсиса растет в большинстве развитых стран. Это связано с тем, что увеличивается доля пожилого населения, повышается продолжительность жизни у людей с хроническими заболеваниями, ВИЧ-инфекцией. Эти люди относятся к категории повышенного риска.
Причины сепсиса
Микроорганизмы, являющиеся возбудителями сепсиса
Сепсис – это инфекция. Для ее развития необходимо, чтобы в организм человека попали возбудители.
- Бактерии: стрептококки, стафилококки, протей, синегнойная палочка, ацинетобактер, кишечная палочка, энтеробактер, цитробактер, клебсиелла, энтерококк, фузобактерии, пептококки, бактероиды.
- Грибки. В основном – дрожжеподобные грибы рода Кандида.
- Вирусы. Сепсис развивается в том случае, когда тяжелая вирусная инфекция осложняется бактериальной. При многих вирусных инфекциях наблюдается общая интоксикация, возбудитель разносится с кровью по всему организму, но признаки таких заболеваний отличаются от сепсиса.
Защитные реакции организма
Для возникновения сепсиса необходимо проникновение в организм человека болезнетворных микроорганизмов. Но по большей части не они вызывают тяжелые нарушения, которыми сопровождается заболевание. Начинают работать защитные механизмы, которые в данной ситуации оказываются избыточными, чрезмерными, приводят к поражению собственных тканей.
Всякая инфекция сопровождается воспалительным процессом. Особые клетки выделяют биологически активные вещества, которые вызывают нарушение кровотока, повреждение сосудов, нарушение работы внутренних органов.
Эти биологически активные вещества называют медиаторами воспаления.
Таким образом, под сепсисом правильнее всего понимать патологическую воспалительную реакцию самого организма, которая развивается в ответ на внедрение инфекционных агентов. У разных людей она выражена в разной степени, в зависимости от индивидуальных особенностей защитных реакций.
Часто причиной развития сепсиса становятся условно-патогенные бактерии, - те, которые не способны причинять вреда в норме, но при определенных условиях могут становиться возбудителями инфекций.
Какие заболевания чаще всего осложняются сепсисом?
- Раны и гнойные процессы в коже.
- Остеомиелит – гнойный процесс в костях и красном костном мозге.
- Тяжелая ангина.
- Гнойный отит (воспаление уха).
- Инфицирование во время родов, абортов.
- Онкологические заболевания, особенно на поздних стадиях, рак крови.
- ВИЧ-инфекция на стадии СПИД.
- Обширные травмы, ожоги.
- Различные инфекции.
- Инфекционно-воспалительные заболевания органов мочевыделительной системы.
- Инфекционно-воспалительные заболевания живота, перитонит (воспаление брюшины – тонкой пленки, которая выстилает изнутри брюшную полость).
- Врожденные нарушения работы иммунной системы.
- Инфекционно-воспалительные осложнения после операции.
- Пневмония, гнойные процессы в легких.
- Внутрибольничная инфекция. Часто в стационарах циркулируют особые микроорганизмы, которые стали в ходе эволюции более устойчивыми к антибиотикам, различным негативным воздействиям.
Иногда первоначальное заболевание, повлекшее за собой сепсис, выявить не удается. Во время лабораторных исследований в организме больного не обнаруживают никаких возбудителей. Такой сепсис называется криптогенным.
Также сепсис может быть не связан с инфекцией – в этом случае он возникает в результате проникновения бактерий из кишечника (которые в норме в нем обитают) в кровь.
Виды сепсиса
- Молниеносный (острейший). Все симптомы возникают и нарастают очень быстро. Сильно нарушается работа внутренних органов. Состояние пациента быстро ухудшается. Уже через 1-2 дня может наступить смерть.
- Острый. Симптомы нарастают медленнее заболевание продолжается до 6 недель.
- Подострый. Протекает, как правило, от 6 недель 3-4 месяцев.
- Рецидивирующий. Продолжается до полугода и дольше. На смену улучшению состояния пациента приходят новые обострения – болезнь протекает волнообразно.
- Хрониосепсис (хронический сепсис). Продолжается длительно, в течение нескольких лет. Имеется очаг воспаления, который длительное время никак не заживает. Снижаются защитные силы организма.
- Септицемия – состояние, при котором нарушается общее состояние организма, в нем возникает системная воспалительная реакция, но нет очагов гнойного воспаления во внутренних органах. Эта форма чаще всего протекает остро или молниеносно.
- Септикопиемия – форма сепсиса, при которой в разных органах образуются гнойники.
- Септический эндокардит – разновидность септицемии, при которой очаг воспаления находится на поверхности клапанов сердца.
- Внебольничный – заражение произошло вне стен больницы.
- Внутрибольничный – заражение произошло в больнице после перенесенной операции, инъекции, родов, аборта, различных врачебных манипуляций.
Подпишитесь на Здоровьесберегающий видеоканал


Что является сепсисом, и что им не является?
- Бактериемия – в крови находятся бактерии и их токсины, но не возникает сильная системная воспалительная реакция.
- Синдром системной воспалительной реакции – более общее понятие. Обозначает реакцию организма в виде системного воспалительного процесса на любое повреждающее воздействие. Сепсис является одной из разновидностей этого состояния, когда в роли фактора, оказывающего повреждающее воздействие, выступает инфекция.
- Наличие очага, источника инфекции, в организме. Именно из него бактерии и их токсины попадают в кровь.
- Распространение возбудителей с кровью. Они разносятся по всему организму.
- Ответ защитной системы. Развивается генерализованное (во всем организме) воспаление.
Симптомы сепсиса
Симптомы септицемии
- Обычно имеет молниеносное или острое течение. Как правило, продолжается несколько дней.
- Протекает в тяжелой форме, сопровождается значительным ухудшением состояния.
- Наиболее распространена среди детей, особенно до 3 лет.
- Самые распространенные возбудители – бактерии стрептококки и стафилококки.
- Часто заболевание начинается как респираторная инфекция, симптомы могут нарастать буквально на глазах. Иногда от того, насколько быстро начато лечение, зависит жизнь больного.
- Очаг, из которого распространяется инфекция, чаще всего небольшой, едва заметный. Иногда его вообще не удается выявить.
- сильный озноб;
- проливной пот;
- частый пульс.
- сначала кровоизлияния выглядят как сыпь на коже, состоящая из мелких точек;
- затем точки сливаются, образуются большие пурпурные пятна;
- затем могут появиться пузыри и изъязвления.
- головные боли;
- снижение аппетита;
- раздражительность либо апатия.
- поверхностное учащенное дыхание;
- учащенный пульс;
- снижение артериального давления.
- тошнота;
- рвота;
- диарея.
Симптомы септикопиемии
При септикопиемии прогноз для пациента более благоприятен, чем при септицемии. Тем не менее, эта разновидность сепсиса также представляет опасность для жизни и требует немедленного серьезного лечения.
Симптомы септического эндокардита
Симптомы хрониосепсиса
- длительное течение, обычно в течение нескольких лет;
- снижение защитных сил организма;
- нарушение общего самочувствия, истощение;
- слабость;
- нарушение функции печени, сердца, селезенки, других органов;
- в организме есть большой гнойный очаг, который не заживает в течение длительного времени (это может быть кариозный зуб, воспаленная миндалина, нагноение на месте раны и др.).
Осложнения сепсиса
- повышение температуры тела более 39°C;
- либо снижение температуры тела менее 36°C;
- учащение пульса более 90 ударов в минуту;
- частое дыхание, одышка;
- тошнота, рвота, понос;
- уменьшение количества мочи;
- значительное ухудшение состояния больного;
- нарушение сознания: сначала больной становится возбужденным, утверждает, что с ним всё в порядке, а затем возникает вялость, заторможенность;
- жажда;
- падение артериального давления;
- сухость и бледность кожи;
- затем возникает холодный липкий пот;
- кровоизлияния на коже;
- синюшность кончиков пальцев, носа, губ, мочек ушей.
- боли в области пораженных вен;
- покраснение кожи, болезненные уплотнения;
- отек пораженной конечности.
- одышка;
- кожа становится бледной, приобретает пепельно-серый оттенок;
- синюшность кончиков пальцев, носа, губ, мочек ушей;
- затруднение дыхания, слышны свистящие хрипы;
- кашель, во время которого с мокротой может отходить кровь;
- боль в половине грудной клетки;
- падение артериального давления;
- повышение частоты пульса до 100 ударов в минуту;
- сильные боли за грудиной;
- нарушение сердечного ритма;
- головокружение, шум в ушах;
- потеря сознания, обмороки;
- кома;
- боль под правым ребром;
- отрыжка, тошнота, рвота.
- нарушение сознания, состояние оглушенности;
- повышенная сонливость;
- нарушение ориентации во времени и пространстве;
- головные боли, симптомы, напоминающие менингит;
- нарушения движений и чувствительности, рефлексов, в зависимости от того, в каком сосуде застрял тромб, и какая часть мозга вследствие этого была лишена поступления кислорода.
Обследование при сепсисе
- повышение количества белых кровяных телец (лейкоцитов), отвечающих за защитные реакции;
- уменьшение количества кровяных пластинок (тромбоцитов), участвующих в процессе свертывания крови;
- анемия – снижение количества эритроцитов и гемоглобина.
- рентгенография;
- ультразвуковое исследование;
- компьютерная томография;
- магнитно-резонансная томография;
- ангиография (рентгенография сосудов, в которые введен рентгенконтрастный раствор);
- сцинтиграфия.
Лечение сепсиса
Нужна ли госпитализация при сепсисе?
Сепсис – тяжелое заболевание, которое сопровождается нарушением работы всех органов, представляет угрозу для жизни больного. Поэтому госпитализация проводится в обязательном порядке. Чаще всего лечение осуществляется в хирургическом отделении или палате интенсивной терапии.
Нередко пациента кладут в больницу с другим заболеванием, а в последующем в качестве осложнения у него развивается сепсис.
Комплексное лечение сепсиса
- антибиотикотерапию – применение антибактериальных препаратов, которые уничтожают возбудителя;
- иммунотерапию – применение препаратов, которые повышают защитные силы организма;
- применение лекарственных средств, которые устраняют симптомы сепсиса, нарушения в организме, восстанавливают работу внутренних органов;
- хирургическое лечение – устранение гнойных очагов в организме.
Лечение антибиотиками
- лечение должно начинаться немедленно, как можно раньше;
- врач выбирает препараты в зависимости от чувствительности возбудителя к тем или иным видам антибиотиков, которая устанавливается во время посева крови;
- обычно назначают 2-3 разных препарата в максимально возможных высоких дозах;
- в среднем антибиотикотерапия может продолжаться от 6 до 10 недель.
- пенициллины;
- цефалоспорины;
- аминогликозиды;
- карбапенемы;
- линкозамиды;
- антибиотики из группы левомицетина и пр.
Лечение иммуностимуляторами

У больного с сепсисом снижен иммунитет. Организм не в состоянии адекватно сопротивляться инфекции. Для коррекции этого состояния используются специальные лекарственные препараты – иммуностимуляторы.
- тималин;
- тактивин;
- тимоптин;
- тимактид;
- вилозен;
- миелопид;
- тимоген;
- иммунофан;
- нуклеинат натрия;
- рибомунил;
- бронхо-мунал;
- биостим;
- левамизол и др.
Внутривенные вливания различных растворов при сепсисе (инфузионная терапия)
- Увеличение объема крови в организме, благодаря чему восстанавливается нормальное кровообращение.
- Восстановление нормального распределения жидкости в организме.
- Восстановление нормальных физико-химических свойств плазмы (жидкой части крови).
- Улучшение кровотока в мелких сосудах: органы начинают получать с кровью больше кислорода и питательных веществ.
- Выведение из организма токсинов бактерий, воспалительных веществ.
Питание больных
Многие больные с сепсисом находятся в тяжелом состоянии и не могут принимать пищу самостоятельно. При этом их организм должен ежедневно получать 1,5-2 г белка на каждый килограмм массы тела и 40-50 ккал на каждый килограмм массы тела.
- Через желудочный зонд, который представляет собой трубку, обычно введенную через нос.
- Внутривенно, при помощи специальных растворов.
Другие лекарственные средства, применяемые при сепсисе
- препараты, восстанавливающие функции внутренних органов: сердца, печени, почек и пр.;
- витамины и антиоксиданты;
- обезболивающие препараты;
- препараты для повышения артериального давления;
- препараты, улучшающие кровообращение в мелких сосудах и пр.
Хирургическое лечение
Пока в организме больного сохраняется очаг инфекции, лечение антибиотиками и другими препаратами не принесет нужного эффекта. Поэтому хирургическое лечение должно быть проведено как можно раньше.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сепсис: причины появления, симптомы, диагностика и способы лечения.
Определение
Сепсис – это патологический процесс, в основе которого лежит реакция организма в виде генерализованного воспаления на инфекцию различной природы. При сепсисе бактерии преодолевают иммунную защиту человека и распространяются из очага воспаления по всему организму. Местное воспаление, сепсис, тяжелый сепсис и септический шок – это различные формы выраженности воспалительной реакции организма на инфекционный процесс.
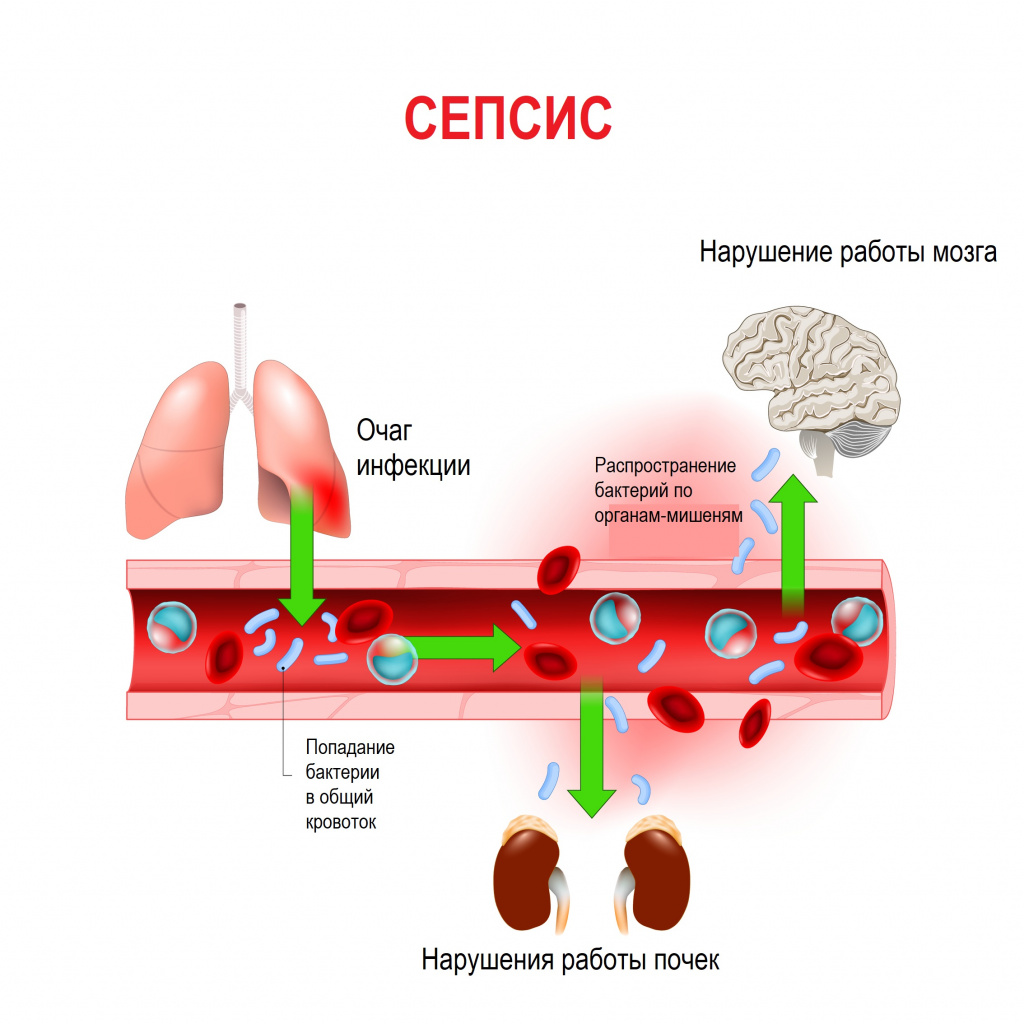
Истинная частота возникновения случаев сепсиса остается неизвестной, однако по оценкам исследователей, во всем мире сепсис является лидирующей причиной летальности у пациентов в критическом состоянии. Согласно результатам большого европейского исследования SOAP, включившего 3147 пациентов из 198 европейских медицинских центров, сепсис развился в 37,4% случаев, а госпитальная летальность от него колебалась от 14% случаев в Швейцарии до 41% в Португалии, в среднем составив 24,1%. Данные другого крупного исследования PROGRES (12 881 больной тяжелым сепсисом в 37 странах) показали, что госпитальная летальность в среднем составила 49,6%.
Причины возникновения сепсиса
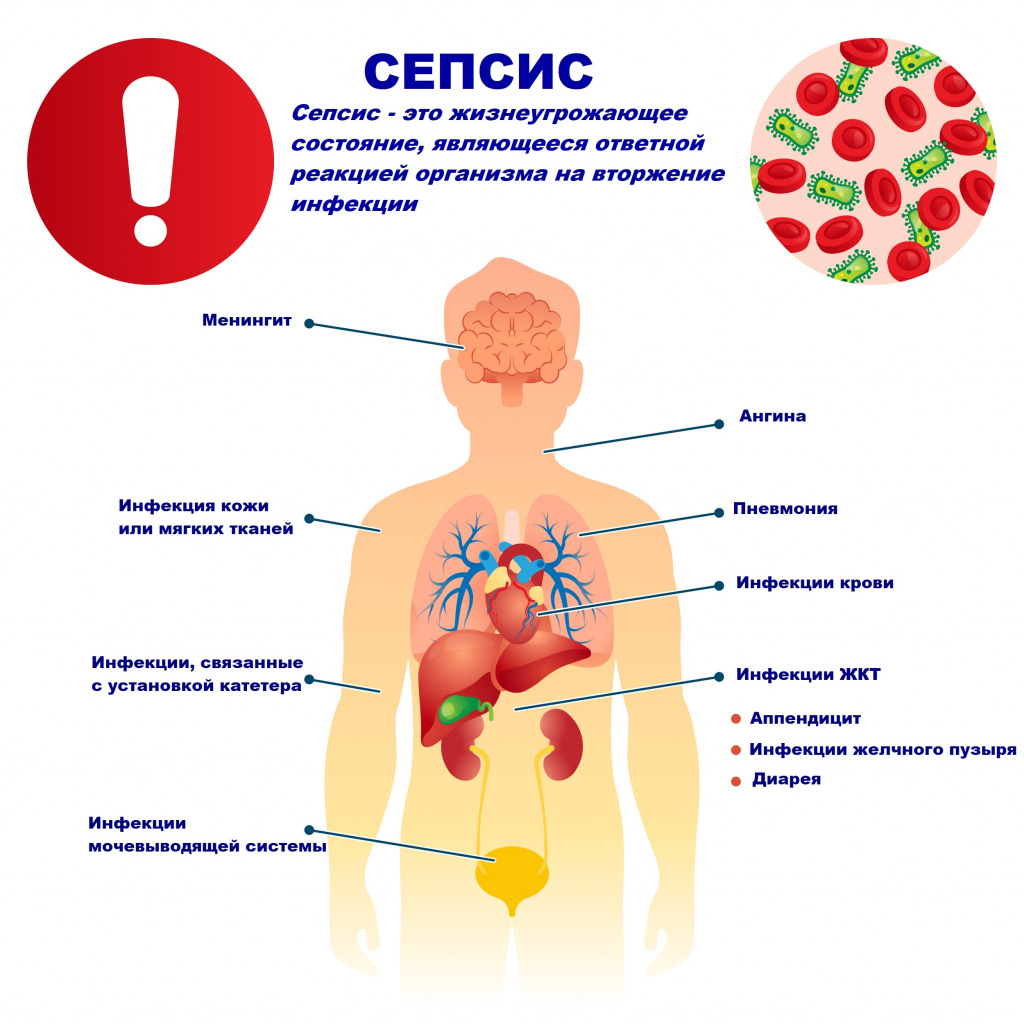
Возбудителями сепсиса могут быть бактерии, вирусы или грибы. Но чаще сепсис имеет бактериальную природу - его причиной становятся стафилококки, стрептококки, пневмококки, менингококки, сальмонеллы, синегнойная палочка и др.
В большинстве случаев патологический процесс вызывают условно-патогенные микроорганизмы, которые присутствуют на коже, слизистых оболочках дыхательного и пищеварительного трактов, мочевыводящих путей и половых органов. Иногда при сепсисе выделяют сразу 2-3 микроорганизма.
Причиной сепсиса могут стать гнойно-воспалительные заболевания кожи (абсцессы, фурункулы, флегмоны), обширные травмы, ожоги, инфекционно-воспалительные заболевания мочевыводящей системы (пиелонефрит), живота (например, гнойно-некротический деструктивный панкреатит), тяжелая ангина, гнойный отит, пневмония, инфицирование во время родов или абортов и др.
Возможность возникновения сепсиса зависит не только от свойств возбудителя, но и от состояния иммунной системы человека - нарушения в ее работе предрасполагают к распространению инфекции. Причинами таких нарушений могут быть врожденные дефекты иммунитета, хронические инфекционные болезни (ВИЧ, гнойные процессы), эндокринные заболевания (сахарный диабет), онкологические болезни, хронические интоксикации (алкоголизм, наркомания), проникающая радиация, прием иммуносупрессоров (кортикостероидов, цитостатиков) и др.
В ответ на внедрение возбудителя вырабатываются цитокины – особые белковые молекулы, которые выполняют защитные функции сначала на местном уровне, а затем, попадая в системный кровоток, продолжают работать уже на уровне всего организма. Цитокины бывают провоспалительными и противовоспалительными. В самом начале инфекционного процесса их количество находится в равновесии. Если регулирующие системы организма не способны поддерживать это равновесие, то цитокины накапливаются в кровотоке в сверхвысоких объемах, начинают доминировать их деструктивные, разрушающие эффекты, в результате повреждается сосудистая стенка, запускается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) и полиорганная дисфункция. Вследствие полиорганной дисфункции печени, почек, кишечника появляются новые повреждающие факторы (лактат, мочевина, билирубин и др.), которые усиливают деструктивные процессы. При ДВС-синдроме в сосудах микроциркуляторного русла образуются множественные тромбы в сочетании с несвёртываемостью крови, приводящей к множественным кровоизлияниям.
Классификация заболевания
В зависимости от локализации входных ворот и первичного очага сепсис подразделяют на:
- перкутанный (чрескожный) – развивается при попадании возбудителя в организм через поврежденный кожный покров (ранки, царапины, фурункулы и др.);
- акушерско-гинекологический – развивается после родов и абортов;
- оральный (одонтогенный и тонзиллогенный) – развивается в результате первичной инфекции в полости рта;
- оториногенный – развивается в результате распространения инфекции из полости уха и/или носа;
- пневмогенный – при наличии инфекционного очага в нижних дыхательных путях;
- хирургический;
- урологический;
- пупочный – развивается у новорожденных вследствие проникновения инфекционных агентов в кровь через пупочную ранку;
- криптогенный (идиопатический, эссенциальный, генуинный) – сепсис неизвестного происхождения: первичный очаг гнойного воспаления неизвестен.
- молниеносный сепсис,
- острый сепсис,
- подострый сепсис,
- хронический сепсис (хрониосепсис).
По клиническим признакам:
1. Синдром системного воспалительного ответа (ССВО) – системная реакция организма на воздействие различных сильных раздражителей (инфекции, травмы, операции и др.) характеризуется двумя или более признаками:
- температура тела ≥ 38°С или ≤ 36°С;
- частота сердечных сокращений (ЧСС) ≥ 90 ударов в минуту;
- частота дыхания (ЧД) > 20 в минуту или гипервентиляция (РаСО2 ≤ 32 мм рт. ст.);
- лейкоциты крови > 12х109 /л или < 4х109 /л, или незрелых форм >10%.
По виду и характеру возбудителя:
- аэробный сепсис,
- анаэробный сепсис,
- смешанный сепсис,
- грибковый сепсис,
- вирусный сепсис.
Клинические проявления сепсиса могут варьировать от незначительных до критических. При молниеносном течении патологическое состояние развивается бурно - за несколько часов или суток. При остром сепсисе симптомы развиваются за несколько дней. Для хрониосепсиса характерно вялое течение и наличие малозаметных изменений, формирующихся месяцами. Рецидивирующий сепсис протекает с эпизодами обострений и затуханий.
Инкубационный период после выявления ворот инфекции или первичного очага составляет от 1 до 3-5 суток. Начало сепсиса, как правило, острое, хотя иногда может быть подострым или постепенным. Интоксикация проявляется резкой слабостью, адинамией, анорексией, нарушением сна, головной болью, расстройством сознания, менингеальным синдромом (поражением оболочек головного и спинного мозга), тахикардией, артериальной гипотензией. Температура тела держится высокой, со скачками утром и вечером. Признаки интоксикации особенно выражены на высоте лихорадки. На коже у трети больных появляется геморрагическая сыпь.
Со стороны дыхательной системы наблюдаются одышка и хрипы в легких. При нарушении функции почек снижается количество выделяемой мочи (олигурия) вплоть до полного прекращения мочеиспускания (анурия), в моче появляются следы крови, гноя. Наблюдается ухудшение функции печени с развитием желтухи и явлениями гепатита, увеличивается селезенка. Повреждение органов ЖКТ проявляется нарушением пищеварения, отсутствием аппетита, язык сухой, обложенный, нередко наблюдаются упорные септические поносы, тошнота и рвота. Метастазирование возбудителя из первичного очага с образованием вторичных очагов инфекции может приводить к инфаркту легкого, гангрене легкого, гнойному плевриту, эндокардиту (поражению внутренней оболочки сердца), воспалению сердечной мышцы (миокардиту), воспалению околосердечной сумки (перикардиту), гнойному циститу, абсцессам мозга и воспалению оболочек мозга (гнойному менингиту), гнойным артритам, флегмонам и абсцессам в мышцах.
Недостаточность функции одного органа длительностью более суток сопровождается летальностью до 35%, при недостаточности двух органов – 55%, при недостаточности функции трех и более органов летальность к четвертому дню возрастает до 85%.
Производят посевы крови, мочи, ликвора, мокроты, гнойного экссудата из элементов сыпи, абсцессов, пунктатов плевры, суставов и других септических очагов. Посевы делают многократно, чтобы определить чувствительность к максимальному количеству антибиотиков. Используется также обнаружение антигенов в крови методом ИФА и определение генома возбудителя методом ПЦР.
Одним из наиболее специфичных и чувствительных маркеров бактериальной инфекции служит прокальцитониновый тест. Прокальцитонин – один из основных маркёров системного воспаления, вызванного бактериями.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
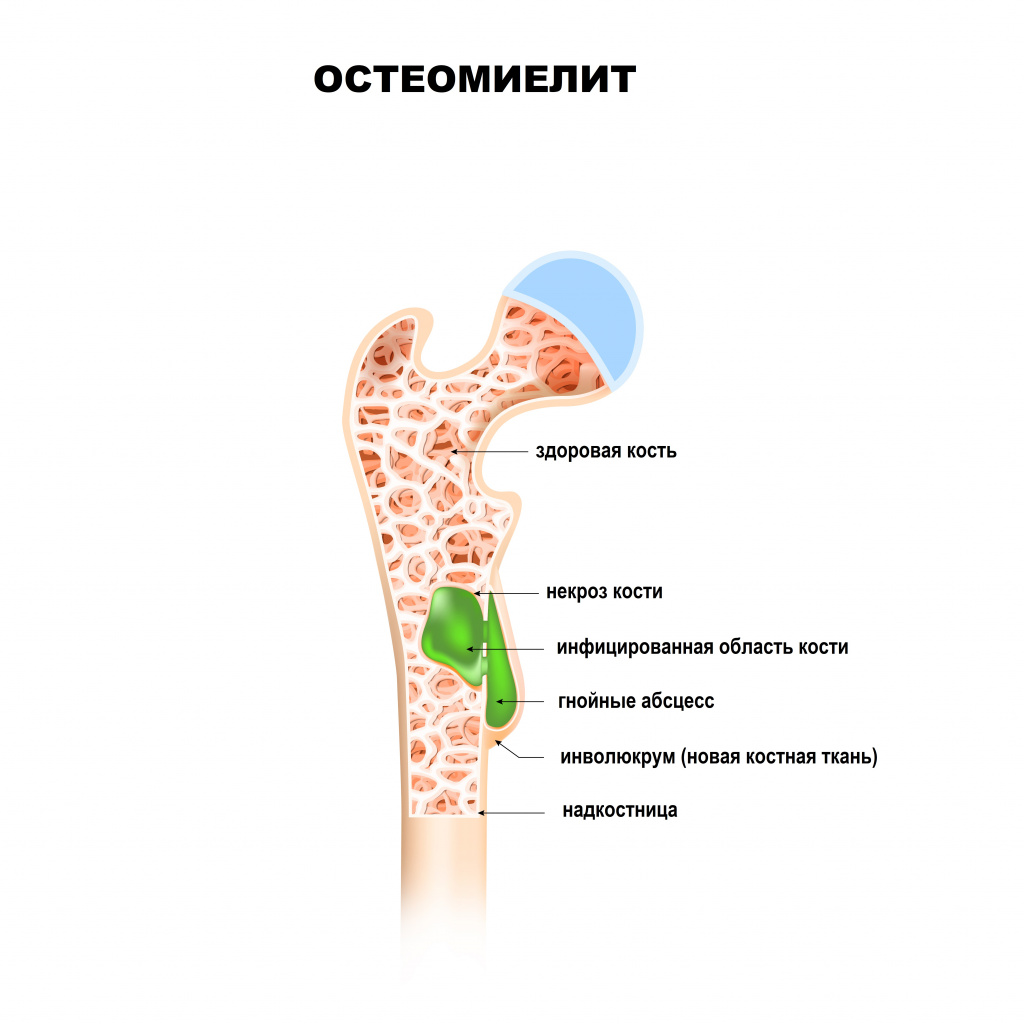
Остеомиелит: причины появления, симптомы, диагностика и способы лечения.
Определение
Причины появления остеомиелита
Ведущая роль в развитии заболевания принадлежит патогенным стафилококкам (золотистый стафилококк обнаруживается почти у 90% больных остеомиелитом), гемолитическим стрептококкам, грамотрицательной кишечной и анаэробной микрофлоре, грибковым инфекциям.
Специалисты считают, что в развитии остеомиелита имеют значение снижение реактивности организма больного (в результате травмы, переохлаждения, сенсибилизации) и нарушение кровоснабжения поражаемого отдела кости.
Основными путями проникновения инфекции в костную ткань являются:
- Гематогенный – патогенные микроорганизмы из какого-либо источника инфекции (например, фурункулов, кариозных зубов, воспалительных очагов в деснах, миндалинах или придаточных пазухах, легких, мочеполового тракта и др.) с током крови проникают в костную ткань, приводя к развитию остеомиелита. Воспалительный процесс начинается с внутренних слоев кости – в первую очередь поражается костный мозг, губчатое вещество кости. В последующем процесс переходит на компактное вещество (наружный плотный слой кости) и надкостницу. Данный вид остеомиелита часто встречается в детском возрасте. Особенностью костной ткани у детей является ее обильное кровоснабжение. В большинстве случаев остеомиелит развивается в зонах роста костей (метафизах). При этом чаще поражаются длинные (большеберцовая, бедренная или плечевая) кости конечностей ребенка. У взрослых гематогенный остеомиелит, как правило, поражает тело позвонков.
- Прямое инфицирование костной ткани может наблюдаться при открытых переломах, обширных, глубоких ранах. Посттравматический остеомиелит развивается вторично после открытых переломов. Особую группу составляет остеомиелитическое повреждение костей после ДТП, спортивных травм, огнестрельных и минно-взрывных ранений, поскольку в характере перелома играет роль обширное поражение окружающих тканей. При этом возникает не только дефицит костной, но и мягких тканей с образованием больших дефектов. В некоторых случаях данным путем может происходить проникновение патогенных бактерий при различных хирургических ортопедических вмешательствах.
- Инфицирование из близлежащих гнойных очагов (контактный путь) – патогенные бактерии проникают в костную ткань из длительно существующих гнойно-воспалительных очагов в окружающих мягких тканях. Данная форма в основном встречается у взрослых. В процесс обычно вовлечена одна кость, но иногда наблюдается поражение нескольких участков. Экзогенное распространение инфекции от сопредельных зараженных тканей или открытых ран вызывает около 80% случаев остеомиелита и часто имеет полимикробный характер. Факторами риска у взрослых являются мужской пол, пожилой возраст, истощение, ослабленный иммунитет, длительный прием глюкокортикоидов, гемодиализ, серповидноклеточная анемия (наследственное заболевание, которое характеризуется образованием патологического белка гемоглобина в эритроцитах) и употребление инъекционных наркотиков. Травмы, ишемия, инородные тела, пролежни, повреждение тканей лучевой терапией также предрасполагают к остеомиелиту.
Остеомиелит, обусловленный инфицированием окружающих тканей, часто локализуется в области стоп (у больных с сахарным диабетом или заболеваниями периферических сосудов).
Любой остеомиелит может перейти в хроническую форму, имея, в конечном счете, общую патофизиологию с нарушением целостности оболочки мягких тканей, наличием окружающей омертвевшей, инфицированной и реактивной новой костной ткани.
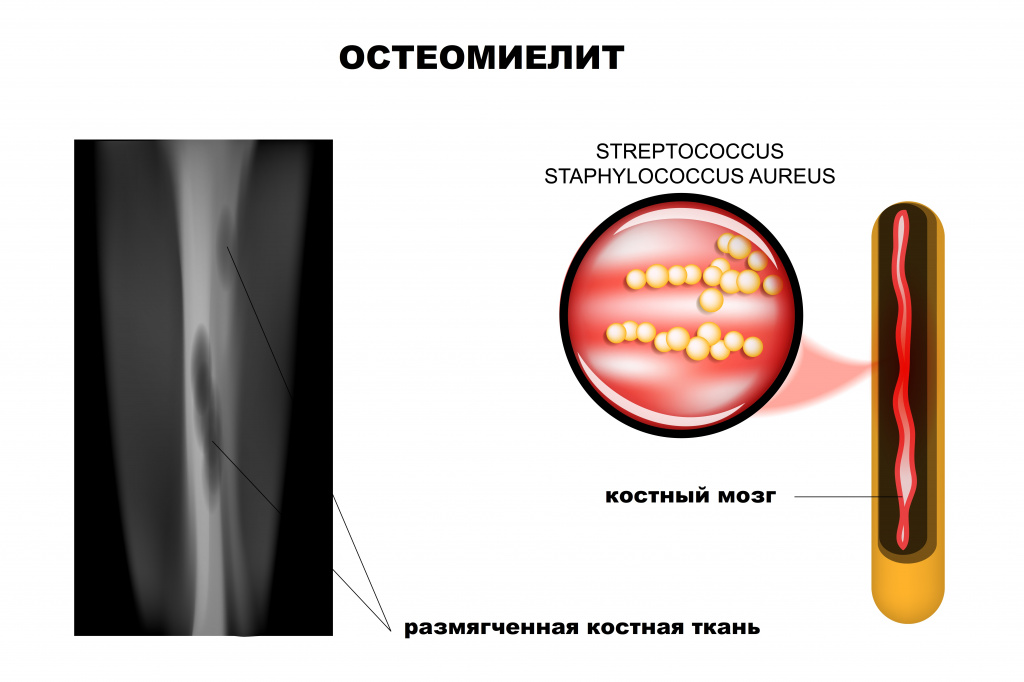
Классификация заболевания
Остеомиелит различают:
- по пути инфицирования: экзогенный и эндогенный;
- по этиологии:
- острый гематогенный остеомиелит, вызванный золотистым стафилококком, стрептококками, коагулаза-отрицательными стафилококками, Haemophilus influenzae, грамотрицательными микроорганизмами;
- остеомиелит позвоночника, вызванный золотистым стафилококком, грамотрицательными кишечными палочками, микобактериями туберкулеза, грибами;
- остеомиелит при наличии местного очага или сосудистой недостаточности, вызванный комбинацией аэробных и анаэробных микроорганизмов;
- остеомиелит, развившийся на фоне инфекции протезных аппаратов, вызванной коагулаза-отрицательными стафилококками, золотистым стафилококком, коринеформными бактериями, грамотрицательными микроорганизмами.
- острый гематогенный остеомиелит:
- генерализованный (септикотоксемия, септикопиемия),
- очаговая форма;
- после перелома,
- огнестрельный,
- послеоперационный;
- абсцесс Броди,
- альбуминозный (Оллье),
- склерозирующий (Гарре).
- острая (2-4 недели);
- подострая (от 2 недель и более):
- выздоровление,
- продолжение процесса;
- обострение,
- ремиссия,
- выздоровление.
- остеомиелит трубчатых костей (эпифизарный, метафизарный, диафизарный, тотальный);
- остеомиелит плоских костей.
К симптомам заболевания относят боль в области пораженной кости, сопровождающуюся общей реакцией организма (при остром остеомиелите) или без нее (при хроническом остеомиелите).
Первые признаки остеомиелита в острой форме:
- сильная распирающая боль в пораженной кости;
- выраженный локальный отек, который приводит к натяжению кожного покрова;
- температура тела поднимается до 38оС;
- при постукивании можно определить очаг воспаления – в этом месте пациент чувствует наибольшую болезненность.
![Кость.jpg]()
Признаки остеомиелита кости часто дополняются симптомами общей интоксикации, если инфекция распространяется на соседние ткани или проникает в кровь. У пациента в таком случае наблюдаются:
- высокая температура (около 39оС);
- сильная головная боль;
- лихорадка, озноб;
- бледные кожные покровы;
- учащенное сердцебиение;
- тошнота и рвота.
Если у пациента наблюдается хронический остеомиелит, симптомы кардинально меняются. Клиническая картина становится стертой. Основные признаки остеомиелита хронической формы:
- боль уменьшается, приобретает ноющий характер;
- появляются свищи (каналы, соединяющие гнойный очаг с внешней средой) с гнойным отделяемым, которые часто имеют выход далеко от локализации воспаления.
Развитие остеомиелита у детей сопровождается теми же симптомами что и у взрослых, хотя патология чаще протекает в легкой форме без общей интоксикации и осложнений.
Остеомиелит позвоночника обычно вызывает локальную боль в спине с паравертебральным (по сторонам позвоночного столба) мышечным спазмом, которые не поддаются консервативному лечению. На поздних стадиях заболевание может привести к компрессии спинного мозга или нервных корешков с радикулопатией и слабостью или онемением конечностей. Повышения температуры тела, как правило, не наблюдается.
Диагностика остеомиелита
При подозрении на остеомиелит необходимо выполнить следующие лабораторные исследования:
-
общий анализ крови и определение скорости оседания эритроцитов;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Рентгенологическое исследование считается одним из наиболее эффективных методов диагностики остеомиелита. Признаки патологии у детей видны на снимке уже на 5-й день, а у взрослых — только через 2 недели от начала воспалительного процесса.
Самым точным и эффективным видом диагностики является радионуклидная сцинтиграфия костей. С помощью специальных препаратов, накапливающихся в зоне очага болезни, можно точно выявить начало поражения кости. Однако этот метод не позволяет провести дифференциальную диагностику между инфекцией, переломами и опухолями.
Скопление гноя в мягких тканях выявляют с помощью ультразвукового исследования.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Для лечения большое значение имеет биопсия очага воспаления костной ткани (аспирационная или открытая) и посев гнойного отделяемого на флору с определением чувствительности к антибиотикам и бактериофагам.
К каким врачам обращаться
Лечение остеомиелита
Консервативные методы лечения в большинстве случаев стандартизированы и включают антибиотикотерапию с определением микробного возбудителя и чувствительности микроорганизмов к антибактериальным препаратам, противовоспалительную терапию. Большое значение имеет проведение иммуномодулирующей терапии, в том числе с использованием методов квантовой гемотерапии (реинфузия обработанной ауто- и донорской крови и др.), а в отдельных случаях гормонотерапии.
В большинстве случаев хирургическое лечение остеомиелита направлено, прежде всего, на ликвидацию очага гнойно-некротического поражения, замещение остаточных полостей или образовавшихся дефектов.
При остром гематогенном остеомиелите начальная антибиотикотерапия должна включать полусинтетические пенициллины или ванкомицин и цефалоспорины 3-го или 4-го поколения. При хроническом остеомиелите, возникающем в результате распространения инфекции с окружающих мягких тканей, особенно у больных диабетом, лечение проводят с использованием препаратов, эффективных как против грамположительных и грамотрицательных аэробов, так и против анаэробной флоры.
Осложняет лечение хронической формы заболевания нарушение кровоснабжения кости, которое затрудняет проникновение антибактериальных препаратов, снижает эффективность местного иммунного ответа в костной ткани.
Некоторые симптомы остеомиелита свидетельствуют о том, что болезнь перешла в крайне тяжелую форму. Нередко единственным выходом в этой ситуации становится хирургическое вмешательство. Главная его цель — удаление гнойного очага воспаления. Это в разы ускоряет процесс выздоровления и улучшает общее самочувствие больного.
Показания к операции:
- гнойная форма заболевания;
- флегмона надкостницы;
- наличие свищей и секвестров;
- обширное гнойное течение заболевания.
В последние годы широко разрабатываются методы закрытия костной полости, такие как мышечная или кожно-мышечная пластика.
Существуют современные методы, которые позволяют сохранить имплантаты при остеосинтезе (хирургической репозиции костных отломков при помощи различных фиксирующих металлических конструкций) в случае ранних нагноений. Это вакуумная терапия, применение гидрохирургической системы, ультразвуковой кавитации и других методов обработки ран, которые дают возможность предотвратить развитие так называемой бактериальной биопленки на поверхности имплантата, что, в свою очередь, позволяет сохранить имплантат и конечность.
Остеомиелит – тяжелое заболевание, поэтому даже при своевременном и компетентном лечении есть риск возникновения нежелательных последствий. Остеомиелит кости может вызвать как самостоятельные осложнения, так и такие, которые возникают как следствие хирургического вмешательства. Некоторые из них требуют отельного лечения. Прогрессирование гнойно-воспалительного процесса приводит к разрушению костной ткани, нарушается ее кровоснабжение, что еще больше усиливает некротические процессы в кости. Заболевание может вызвать такие нарушения:
- развитие абсцессов и свищей, нарывов в мягких тканях и на коже;
- возникновение флегмоны — пропитывания мышечных волокон гноем;
- развитие артрита с образованием гнойных масс в полостях;
- самопроизвольные переломы;
- анкилозные сращивания суставных частей;
- контрактурная неподвижность мышечных соединений.
Гнойно-воспалительные поражения костей приводят к инвалидизации около 55% пациентов. Остеомиелит может закончиться потерей конечности, если речь идет о поражении руки или ноги.
В связи с особенностью локализации остеомиелитического процесса у детей в последующем может наблюдаться замедление развития костей за счет повреждения воспалительным процессом зон роста.
Разрушение позвонков, сдавливание спинного мозга может приводить к двигательным и чувствительным нарушениям.
Профилактика остеомиелита
Для снижения риска развития остеомиелита рекомендуется:
- своевременно реагировать на возникновение инфекционных процессов в организме;
- проводить лечение гайморита, кариеса, воспаления носоглотки и верхних дыхательных путей;
- осуществлять тщательную обработку ран, обморожений и ожогов, чтобы исключить возможность их инфицирования;
- вести здоровый образ жизни, избегать чрезмерных физических нагрузок, недоедания, следить за сбалансированностью питания;
- не допускать переохлаждения организма.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
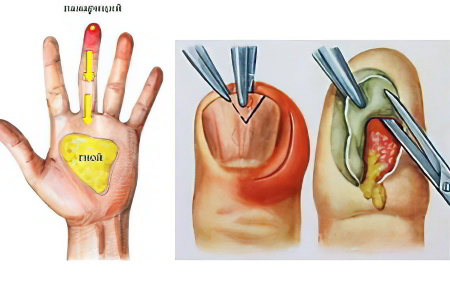
![Панариций]()
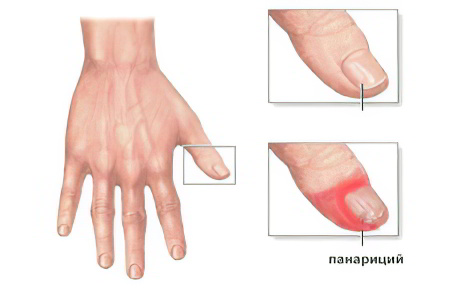
По статистике, панариций является причиной обращения к доктору 20-30% пациентов (от общей массы больных). Это заболевание сопровождается острым воспалением пальцев на руках или ногах, со стороны ладоней или со стороны подошвы. Также в патологический процесс вовлекаются околоногтевые пространства.
Панариций часто приводит к развитию гнойного процесса. Если вовремя не начать лечение, может развиться флегмона. Хотя чаще всего диагностируется поверхностная форма болезни.
Что такое панариций?
Панариций – это гнойное воспаление пальцев рук или ног. Спровоцировать его развитие способны разнообразные травмы, даже незначительное повреждение кожи. Через повреждения внутрь проникает инфекция и вызывает острое воспаление.
Отличительной характеристикой панариция является то, что развивается он быстро. Патологический процесс распространяется не только на мягкие ткани, но и на костные структуры. Это опасно для здоровья костной системы в целом.
Причины появления панариция
![Причины появления панариция]()
К нагноению приводит микробная флора, а именно:
Иногда наблюдается смешанная инфекция. Кроме того, нельзя исключать герпетическую и грибковую природу панариция.
Панариций – это заразное заболевание. Риск инфицирования возрастает, если у больного прорывает гнойник. В таком случае категорически запрещено пользоваться одними и теми же маникюрными принадлежностями, полотенцами и предметами быта.
Факторы риска по развитию панариция:
Некачественная обработка полученных ран.
Использование маникюрных принадлежностей, которые не прошли стерилизацию.
Неправильное обрезание ногтевых пластин.
Ношение обуви, которая не подходит по размеру и плохо вентилируется.
Нарушения микроциркуляции крови в пальцах рук или ног. Причиной могут стать постоянные вибрации, переохлаждение конечностей, влияние на организм токсических веществ, например, негашеной извести, минеральных масел или металлов.
Некоторые хронические заболевания: аллергический дерматит, псориаз, красная системная волчанка и другие патологии кожи.
Классификация
![Классификация]()
Панариций может быть гнойным или серозным. В зависимости от того, какие ткани были вовлечены в патологический процесс и где именно сосредоточено воспаление, различают следующие формы болезни:
Кожная форма. По сравнению с другими разновидностями болезни, она отличается самым легким течением. Гнойный процесс сосредоточен в эпидермисе.
Паронихия или околоногтевой панариций. Воспаление сосредоточено рядом с ногтевым валиком. Основной причиной воспаления является маникюр, который проводили с нарушением техники.
Оставлять без лечения глубокий панариций нельзя. Если вовремя не предпринять меры, то воспаление распространится на пальцы, кисть и предплечье. У больного разовьется пандактилит. Запущенная форма болезни может стать причиной ампутации конечности.
Подкожный панариций. Гной скапливается в подкожной клетчатке с ладонной стороны пальцев рук.
Костный панариций. В патологический процесс вовлекаются костные структуры.
Подногтевой панариций. Гной будет скапливаться под ногтем.
Суставной панариций. Воспаление распространяется на суставы пальцев рук.
Сухожильный панариций. Поражены сухожилия конечностей.
Пандактилит. Развивается заболевание при распространении гнойного процесса на все ткани конечности. Это самая тяжелая форма болезни, которая может стать причиной потери пальцев или даже руки.
Стадии поражения
Существуют 3 стадии развития болезни:
Первая стадия. Инфекция проникает в мягкие ткани пальца. В этот период симптомы заболевания могут отсутствовать.
Вторая стадия – инфильтрация. У человека нарастает отек, появляются боли, кожа в области поражения краснеет, становится горячей на ощупь.
Третья стадия – абсцесс. Гной расплавляет ткани инфильтрата, приводя к формированию специфической полости – абсцесса.
Симптомы панариция
![Симптомы панариция]()
Симптомы панариция делятся на общие и местные. Их интенсивность зависит от глубины поражения тканей, от типа возбудителя и от состояния иммунной системы человека.
Общие симптомы панариция:
Интоксикация организма: головная боль, учащенное сердцебиение, слабость, снижение работоспособности.
Местные симптомы панариция:
Отек в области поражения.
Местное повышение температуры.
Гной может просвечивать сквозь натянутую кожу. При прорыве дермы он выходит наружу.
Не всегда панариций проявляется незначительным повышением температуры тела. Иногда она сразу достигает отметки в 40 °C. Медлить с обращением к специалисту нельзя. Панариций только на первый взгляд кажется несерьезным заболеванием. На самом деле воспаление грозит тяжелыми последствиями для здоровья.
Симптомы панариция могут отличаться в зависимости от разновидности болезни:
Кожный панариций приводит к формированию гнойного пузыря на пальце. Кожа краснеет, ощущается пульсация.
Околоногтевой панариций сопровождается отечностью тканей. Они становятся горячими на ощупь. По мере прогрессирования воспаления, околоногтевого валика формируется гнойный очаг. Человека начинают беспокоить сильные боли.
Подкожная форма болезни встречается чаще остальных. Кожа в области поражения краснеет, становится горячей на ощупь. Боль пульсирующая, усиливается при прикосновении.
Подногтевой панариций сопровождается скоплением гноя под ногтем. Его можно рассмотреть сквозь пластину. Палец отекает, им трудно двигать. Возможно значительное ухудшение общего самочувствия, повышение температуры тела до высоких отметок.
Костный панариций. У больного повышается температура тела, появляются сильные боли. Присутствуют все симптомы интоксикации организма.
Суставной панариций. Патология сопровождается симптомами, характерными для костной формы болезни, но дополняется трудностями в сгибании суставов.
Сухожильный панариций. Человек жалуется на острые боли. Они усиливаются при попытке пошевелить пальцами. Рука отекает, симптомы интоксикации организма выражены ярко.
Пандактилит. У больного наблюдается тяжелейшая интоксикация, развивается гнойный подмышечный лимфаденит. Такое состояние опасно развитием сепсиса.
Диагностика
Трудностей с постановкой диагноза врачи не испытывают. Для того чтобы определить панариций, достаточно внешнего осмотра пациента. Для определения инфекционной флоры, которая спровоцировала воспаление, осуществляют забор жидкости из пустулы.
Для лечения панариция пациенту потребуется обратиться и к терапевту, и к хирургу. Врач общей практики осматривает больного, выставляет диагноз и дает направление к узкому специалисту. Он, в свою очередь, оценивает глубину поражения тканей. В зависимости от этого, пациенту может быть назначено консервативное лечение, либо операция.
Если врач не может визуализировать пустулы с гноем, то он использует пуговчатый зонд. С его помощью определяется место максимальной болезненности и глубина воспаления.
Если есть подозрение, что у пациента развивается панариций суставов или сухожилий, то его направляют на рентген. Для уточнения степени тяжести болезни может потребоваться общий анализ крови с определением лейкоцитарной формулы и СОЭ.
Лечение панариция
Консервативное лечение
На ранних стадиях врач вам выпишет ряд лекарств, снимающие воспаление и нагноение. Дома допустимо делать лечебные ванночки. В них разводят перманганат калия, солевой раствор. Можно воспользоваться травяными отварами.
Категорически запрещено самостоятельно вскрывать нарыв. Это может привести к попаданию гноя в клетчатку, из-за чего разовьется флегмона. Повышается риск возникновения сепсиса.
Иногда даже глубокий панариций можно вылечить с помощью консервативных методов. Для этого нужно вовремя обращаться к доктору.
Хирургическое лечение
![таблетки]()
Оперативное вмешательство – это наиболее действенный метод лечения панариция. Для проведения процедуры чаще всего обходятся местной анестезией. Если воспаление распространилось на суставы или кости, то требуется общий наркоз.
Дальнейшие этапы лечения:
Врач выполняет разрез и удаляет гной, вместе с отмершими тканями.
Пораженную полость санируют с применением антисептиков.
В рану вставляют дренаж для оттока гноя.
Поверх раны накладывают повязку.
Если возникает необходимость, врач может ампутировать фалангу или весь палец.
После операции пациенту назначают обезболивающие препараты, антибиотики. Рану регулярно перевязывают и обрабатывают Фурацилином или Бетадином. Для скорейшего восстановления тканей показано физиотерапевтическое лечение.
Осложнения
![Осложнения]()
К осложнениям панариция относятся:
Заражение крови. При этом формируются гнойные очаги в других внутренних органах, развивается ДВС-синдром. Сепсис часто заканчивается гибелью больного.
Гнойный тендовагинит с поражением синовиальных сумок кистей и предплечья. К этому осложнению чаще всего приводит панариций, сосредоточенный на I или V пальце руки.
Остеомиелит пястных и запястных костей.
Тромбоз сосудов с некрозом тканей, перифлебит и тромбофлебит конечностей.
Гнойный лимфаденит. Иногда именно лимфаденит и общая интоксикация организма становятся первыми симптомами панариция.
Контрактуры пальцев. Это осложнение развивается на фоне суставной или сухожильной формы болезни.
Профилактика панариция
![Профилактика]()
Чтобы не допустить развития панариция, нужно соблюдать следующие профилактические мероприятия:
Следить за чистотой рук. Однако слишком часто мыть из не стоит так как пересушенная кожа легко травмируется, на ней появляются микротрещины. Они могут стать входными воротами для инфекции.
Использовать перчатки во время работы с землей, во время уборки. Если их нет, то руки нужно обработать защитным кремом. После завершения трудовой деятельности, их моют и смазывают жирным кремом.
Соблюдать правила безопасности во время работы с режущими инструментами. Особенно когда высок риск проникновения инфекции в рану, например, во время чистки картошки, либо при разделке рыбы.
Использование собственных маникюрных принадлежностей. Во время обработки ногтей нужно стараться не травмировать кожу и мягкие ткани. Кутикулу не следует обрезать, ее достаточно отодвинуть.
![Мочалов Павел Александрович]()
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Наши авторыЧитайте также: