Сепсис после внутримышечной инъекции
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Абсцесс: причины появления, симптомы, диагностика и способы лечения.
Определение
Абсцесс - это ограниченное скопление гноя, окруженное оболочкой (пиогенной капсулой).
Причины появления абсцессов
Абсцессы могут быть асептическими и септическими. Асептические абсцессы развиваются после подкожного введения некоторых раздражающих химических веществ (скипидара, керосина, хлоралгидрата, хлористого кальция), которые вызывают некроз тканей. При этом некротизированные ткани растворяются лейкоцитами с образованием гноя, не содержащего микробов. Септические абсцессы чаще всего формируются в результате внедрения в ткани микроорганизмов (стафилококков, стрептококков, кишечной палочки, синегнойной палочки и т.д.), вызывающих гнойное воспаление.
Инфекционные агенты (бактерии, грибы) могут проникать в организм экзогенно через поврежденный эпителий кожи или слизистые оболочки (входные ворота) или эндогенно (из очага инфекции в самом организме).
Открытые повреждения кожи, инородные тела, медицинские манипуляции (инъекции, блокады, пункции), гематомы, серомы, а также гнойно-воспалительные процессы в организме (сепсис, гнойный лимфаденит, гнойный лимфангит, гнойный тромбофлебит, фурункул, карбункул и др.) могут приводить к развитию абсцесса.
На месте внедрения инфекции и воспаления ткани отмирают, и формируется гнойная полость, вокруг которой на границе со здоровой тканью начинает образовываться пиогенная капсула. Эта капсула служит своеобразным биологическим барьером, препятствующим распространению инфекции по организму. Чем дольше существует абсцесс, тем толще становится пиогенная капсула.
По распространенности самым частым считается абсцесс кожи, подкожной жировой клетчатки и мышечной ткани, хотя возникнуть он может в любом органе и ткани.
При прогрессировании гнойного процесса повышается риск разрыва пиогенной капсулы, в результате чего инфекционный процесс распространяется за ее пределы.
Классификация абсцессов
По причине возникновения:
а) стафилококковые;
б) стрептококковые;
в) пневмококковые;
г) колибациллярные;
д) гонококковые;
е) анаэробные неспорообразующие;
ж) клостридиальные анаэробные;
з) смешанные;
и) грибковые и др.
По происхождению и путям проникновения инфекции:
- метастатические (гематогенные) абсцессы, возникающие из отдаленных гнойных очагов;
- контактные абсцессы, происходящие из близлежащих очагов воспаления;
- травматические абсцессы, являющиеся следствием открытых и проникающих повреждений;
- криптогенные абсцессы, происхождение которых и пути проникновения инфекции установить не представляется возможным.
- поверхностные (поражение кожи и подкожной клетчатки);
- глубокие (в органах и тканях):
- острые абсцессы;
- хронические абсцессы.
Симптомы абсцессов
В начальной стадии формирования поверхностного абсцесса определяется отграниченная болезненная припухлость, горячая на ощупь. Через 3-4 дня в центре появляется размягчение, кожа в центре инфильтрата становится более тонкой и темной, а границы абсцесса - более четкими. На 4-7 сутки абсцесс вскрывается и из него выходит гнойное содержимое. При этом болезненность воспаленного участка уменьшается.
Абсцесс печени чаще всего возникает в результате распространения инфекции по сосудистому руслу из воспалительных очагов других органов или тканей брюшной полости (аппендицит, холангит, язвенный колит). Абсцессы могут быть одиночными или множественными. Для заболевания характерна высокая температура, озноб, боль и тяжесть в области печени, увеличение ее размеров.
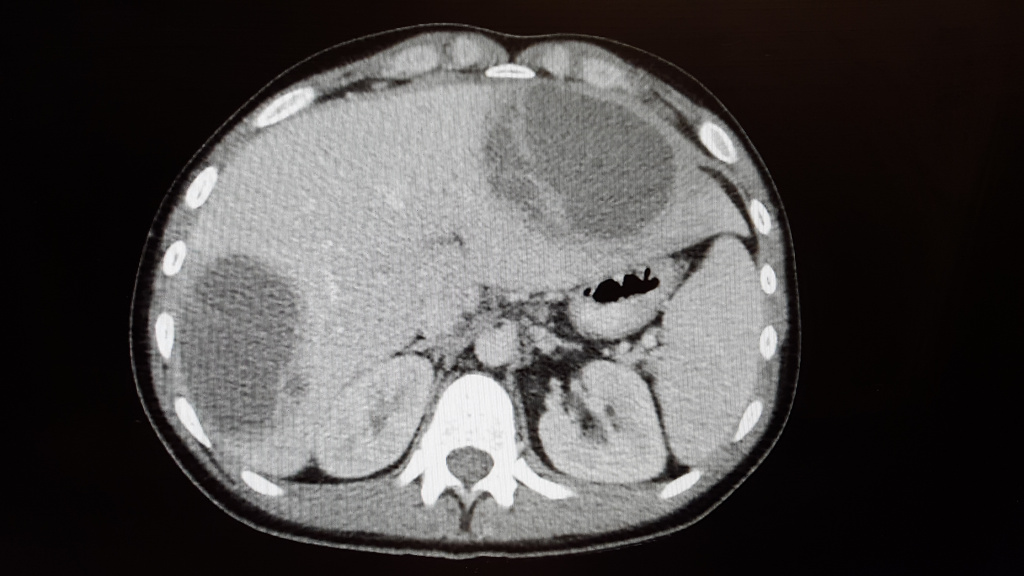
Абсцесс в печени
Абсцесс головного мозга может сформироваться в результате проникновения инфекции из среднего или внутреннего уха, придаточных пазух носа, из гнойных очагов мягких тканей головы. Абсцессы могут быть одиночными или множественными. Заболевание начинается с интоксикации, симптомов повышения внутричерепного давления (головной боли, тошноты и рвоты, сонливости, недомогания, нарушения памяти, расстройства внимания, нарушения зрения). Затем присоединяются общемозговые (головокружение, психомоторное возбуждение, галлюцинации) и очаговые симптомы (неврологические симптомы, свойственные местному поражению определенных структур центральной или периферической нервной системы).
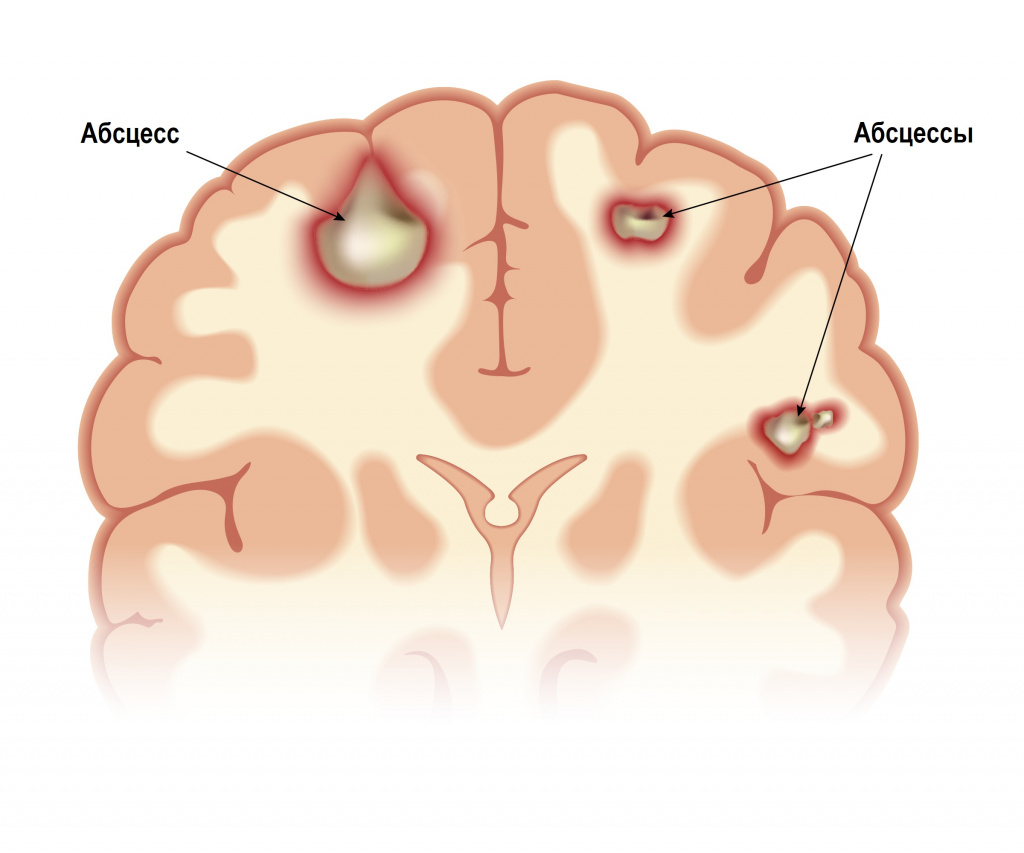
Внутримозговой абсцесс
Абсцессы брюшной полости встречаются в 30-35% у больных гнойным перитонитом. Обычно они располагаются в отлогих областях живота: подпеченочном, поддиафрагмальном пространстве, в подвздошных ямках и т.п. Клинике формирования абсцесса соответствует ухудшение состояния после небольшого светлого промежутка на фоне воспалительного заболевания брюшной полости (аппендицита, холецистита), наблюдается усиление интоксикации и боль в животе.
Внутрикостный абсцесс Броди – это отграниченный некроз губчатого вещества кости с преследующим расплавлением и образованием полости. Локализуется обычно в проксимальном отделе большеберцовой кости. Заболевание начинается с чувствительности к надавливанию. Нередко очаги ничем не проявляются, и боль носит эпизодический характер. Повышение температуры, озноб и другие симптомы интоксикации, как правило, отсутствуют, процесс может длиться годами.
Диагностика абсцессов
Диагностика поверхностного абсцесса не представляет трудностей. Диагноз устанавливается по совокупности жалоб и осмотра. Диагностика глубоких абсцессов может быть основана на результатах дополнительных лабораторных и инструментальных методов исследования.
-
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов) покажет присутствие в организме воспалительного процесса.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Осложнения, возникающие при неправильном выполнении инъекций, их профилактика

Показания, противопоказания для внутривенного струйного введения лекарственных средств.
1) заболевания, при которых необходимо обеспечить быстрый терапевтический эффект;
2) введение лекарственных веществ, которые при подкожных, внутримышечных введениях вызывают раздражение или омертвение тканей.
Осложнения, возникающие при внутривенном струйном введении лекарственных средств и меры по их профилактике.
1) образование гематомы (кровоизлияние под кожу) при неумелой пункции вены;
2) тромбофлебит, флебит (воспаление вены с образованием тромба или без него) при нарушении правил асептики;
3) сепсис (общее инфекционное заболевание) при грубейших нарушениях правил асептики;
4) воздушная эмболия при нарушении техники введения лекарственного вещества;
5) анафилактический шок при аллергической реакции на данное лекарственное вещество.
6) заражение вирусным гепатитом, ВИЧ-инфекцией, вследствие несоблюдения правил асептики и антисептики.
Гематома (кровоизлияние под кожу) также может возникнуть во время неудачно проведенной венепункции. Под кожей при этом появляется багровое пятно, так как игла проколола обе стенки вены. Следует прекратить инъекцию и прижать место пункции на несколько минут ватой, смоченной спиртом. Назначенную больному внутривенную инъекцию в этом случае делают в другую вену, а на область гематомы следует сразу положить холод, на вторые сутки — местный согревающий (полуспиртовой) компресс.
Тромбофлебит— воспаление вены с образованием в ней тромба — наблюдается при частых венепункциях одной и той же вены или при использовании недостаточно острых игл. Признаками тромбофлебита являются боль, гиперемия кожи и образование инфильтрата по ходу вены. Температура тела может быть субфебрильной.
Лечение этого осложнения производится только по назначению врача.
Профилактика заключается в чередовании различных вен для инъекций и применении достаточно острых игл.

Сепсис(общее инфекционное заболевание) может возникнуть при грубейших нарушениях правил асептики во время инъекций или вливаний, а также при использовании нестерильных растворов.
Воздушная эмболияпри внутривенных инъекциях и вливаниях является таким же тяжелым осложнением, как масляная. Признаки воздушной эмболии те же, что и масляной, но появляются они очень быстро (в течение минуты), так как локтевая вена крупная и анатомически расположена близко от легочных сосудов.
Профилактика воздушной эмболии также проста: перед внутривенной инъекцией следует полностью вытеснить воздух из шприца или системы для капельного вливания. При заполнении системы для капельного вливания необходимо внимательно осмотреть прозрачные трубки системы одноразового использования и проследить за током жидкости через контрольное стекло многоразовой системы. Следует убедиться, что воздуха в системе нет, и только тогда начинать вливание. Иглу для инъекции подсоединяют к системе только при открытом зажиме.
Аллергические реакциина введение того или иного лекарственного препарата путем инъекции могут протекать в виде крапивницы, острого насморка, острого конъюнктивита, отека Квинке, анафилактического шока.
При крапивнице быстро появляются на коже эритематозные высыпания, варьирующие по форме, величине, расположению. Часто они сопровождаются зудом, могут сохраняться от нескольких часов до суток, а затем исчезают, не оставляя никаких следов.
При отеке Квинке образуется различных размеров бледный плотный инфильтрат, при надавливании на который не остается ямки. Возникает в местах расположения рыхлой соединительной ткани, богатой тучными клетками: веках, губах, слизистой рта, языка, гортани, мошонке и др. Зуда чаще нет, но отмечается ощущение напряжения и увеличения размеров пораженных органов. Особенно опасен отек гортани, так как может вызвать асфиксию и смерть от удушья. Его развитие характеризуется нарастанием осиплости голоса, кашлем, затрудненным дыханием, цианозом кожи лица.
Самая грозная форма аллергической реакции — анафилактический шок. Это острая генерализованная немедленная аллергическая реакция, в результате которой выделяются медиаторы, вызывающие угрожающие для жизни нарушения деятельности жизненно важных органов и систем. Симптомы шока многообразны: внезапная слабость, падение артериального давления, ярко выраженный кожный зуд, чувство жара во всем теле, одышка, сухой кашель, чувство сдавления грудной клетки, ринорея, головокружение, снижение зрения, потеря слуха, озноб, боль в сердце, боль в животе, тошнота, рвота, позывы к мочеиспусканию и дефекации, потеря сознания. Симптомы могут появляться в различных сочетаниях. Чем быстрее развивается шок, тем хуже прогноз для пострадавшего.
О развитии у больного аллергической реакции на введение лекарственного средства следует немедленно сообщить врачу и приступить к оказанию экстренной помощи. Чтобы не терять время на поиски нужных для оказания неотложной помощи лекарственных средств в процедурном кабинете, а также у участковой медицинской сестры, выполняющей инъекции на дому, всегда должен быть в наличии противошоковый набор.
К отдаленным осложнениям, которые возникают через 2— 4 месяца после инъекции при несоблюдении правил асептики, можно отнести вирусный гепатит В (сывороточный гепатит) — инфекционное заболевание, инкубационный период которого длится 2—6 месяцев, а также ВИЧ-инфекцию, при которой инкубационный период очень длительный.
Профилактика осложнений:
С целью предупреждения гнойных осложнений необходимо исполнять инъекции стерильными шприцами и иглами, использовать антисептические и дезинфицирующие средства для обработки рук, мест предполагаемой инъекции, ампул (флаконов) лекарственных инъекционных форм, соблюдать правила асептики при разведении препарата, заборе его из ампулы (флакона) и введении в назначенную область, применять стерильные растворы для разведения препаратов, выдерживать сроки реализации растворов и режим их хранения после разведения.
Тщательная подготовка мест инъекции снижает вероятность инфицирования.
Использование стерильной фиксирующей повязки после выполнения внутривенной инъекции предотвращает попадание микроорганизмов под кожу.
Предупредить повреждение сосудов, плечевого седалищного нерва и надкостницы помогает знание их расположения в месте инъекции, соизмерение длины инъекционной иглы с толщиной подкожно-жирового слоя.
Избежать возникновения гематомы можно, если после введения иглы произвести контроль ее положения (при выполнении подкожных и внутримышечных инъекций убедиться в отсутствии крови в шприце; при выполнении внутривенной инъекции пунктируются только хорошо прощупываемые вены, что позволяет избежать прокола задней стенки сосуда).
Для предупреждения возникновения инфильтратов необходимо изучить инструкцию по применению препарата (подкожное применение препарата, предназначенного для внутримышечного введения, может привести к развитию инфильтрата; причиной инфильтратов также могут быть частые инъекции в одно и то же место.)
Во избежание поломки иглы при введении в ткань следует оставлять снаружи не менее 1/3 ее длины, обеспечить фиксацию иглы и места инъекции.
Воздушная эмболия предупреждается отсутствием воздуха в шприце или системе в процессе выполнения инъекции.
а) поверхностные вены локтевого сгиба,
б) поверхностные вены предплечья,
в) поверхностные вены кисти,
г) поверхностные вены области голеностопного сустава.
Наиболее часто для венепункции используют поверхностные вены верхних конечностей, особенно вены передней локтевой области, так как они многочисленны, легкодоступны и их пункция вызывает минимальный дискомфорт для пациента. К ним относятся: промежуточная вена локтя; латеральная подкожная вена руки (головная вена); медиальная подкожная вена руки. Чаще других используется промежуточная вена локтя, так как она, располагается близко к поверхности кожи и легко пальпируется. Пястные вены в большинстве случаев хорошо визуализируются и легко пальпируются, однако их пункция противопоказана при сниженном тургоре кожи и истощенной подкожной клетчатке. Чаще всего используют вены локтевой ямки, поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей. Теоретически, внутривенная инъекция может быть произведена в любую из вен человеческого организма.
В зависимости от того, насколько чётко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен:
– Хорошо контурированная вена. Вена хорошо просматривается, чётко выступает над кожей, объёмна. Хорошо видны боковые и передняя стенки. При пальпации прощупывается почти вся окружность вены, за исключением внутренней стенки.
– Слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей.
– Не контурированная вена. Вена не просматривается, и очень плохо пальпируется, или вена вообще не просматривается и не пальпируется.
По степени фиксации вены в подкожной клетчатке выделяют следующие варианты:
– Фиксированная вена — вена смещается по плоскости незначительно, переместить её на расстояние ширины сосуда практически невозможно.
– Скользящая вена — вена легко смещается в подкожной клетчатке по плоскости, её можно сместить на расстояние больше её диаметра. При этом нижняя стенка такой вены, как правило, не фиксируется.
По выраженности стенки можно выделить следующие типы:
– Толстостенная вена — вена толстая, плотная.
– Тонкостенная вена — вена с тонкой, легко ранимой стенкой.
Следует избегать венепункции при наличии: признаков фиброза вен; гематомы/отека; местного очага инфекции/воспаления.
Не пунктируют вену в месте сосудистого доступа; месте шунта или сосудистого трансплантата.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сепсис: причины появления, симптомы, диагностика и способы лечения.
Определение
Сепсис – это патологический процесс, в основе которого лежит реакция организма в виде генерализованного воспаления на инфекцию различной природы. При сепсисе бактерии преодолевают иммунную защиту человека и распространяются из очага воспаления по всему организму. Местное воспаление, сепсис, тяжелый сепсис и септический шок – это различные формы выраженности воспалительной реакции организма на инфекционный процесс.
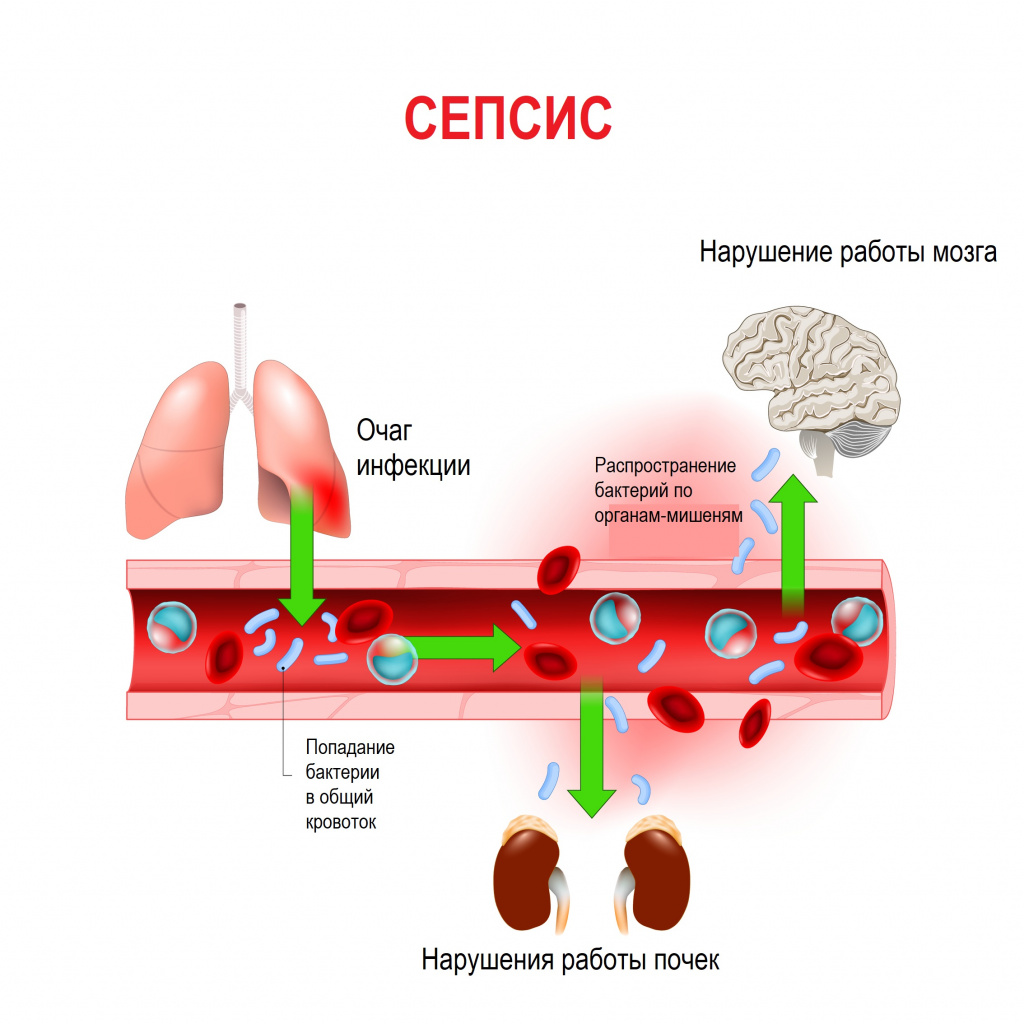
Истинная частота возникновения случаев сепсиса остается неизвестной, однако по оценкам исследователей, во всем мире сепсис является лидирующей причиной летальности у пациентов в критическом состоянии. Согласно результатам большого европейского исследования SOAP, включившего 3147 пациентов из 198 европейских медицинских центров, сепсис развился в 37,4% случаев, а госпитальная летальность от него колебалась от 14% случаев в Швейцарии до 41% в Португалии, в среднем составив 24,1%. Данные другого крупного исследования PROGRES (12 881 больной тяжелым сепсисом в 37 странах) показали, что госпитальная летальность в среднем составила 49,6%.
Причины возникновения сепсиса
Возбудителями сепсиса могут быть бактерии, вирусы или грибы. Но чаще сепсис имеет бактериальную природу - его причиной становятся стафилококки, стрептококки, пневмококки, менингококки, сальмонеллы, синегнойная палочка и др.
В большинстве случаев патологический процесс вызывают условно-патогенные микроорганизмы, которые присутствуют на коже, слизистых оболочках дыхательного и пищеварительного трактов, мочевыводящих путей и половых органов. Иногда при сепсисе выделяют сразу 2-3 микроорганизма.
Причиной сепсиса могут стать гнойно-воспалительные заболевания кожи (абсцессы, фурункулы, флегмоны), обширные травмы, ожоги, инфекционно-воспалительные заболевания мочевыводящей системы (пиелонефрит), живота (например, гнойно-некротический деструктивный панкреатит), тяжелая ангина, гнойный отит, пневмония, инфицирование во время родов или абортов и др.
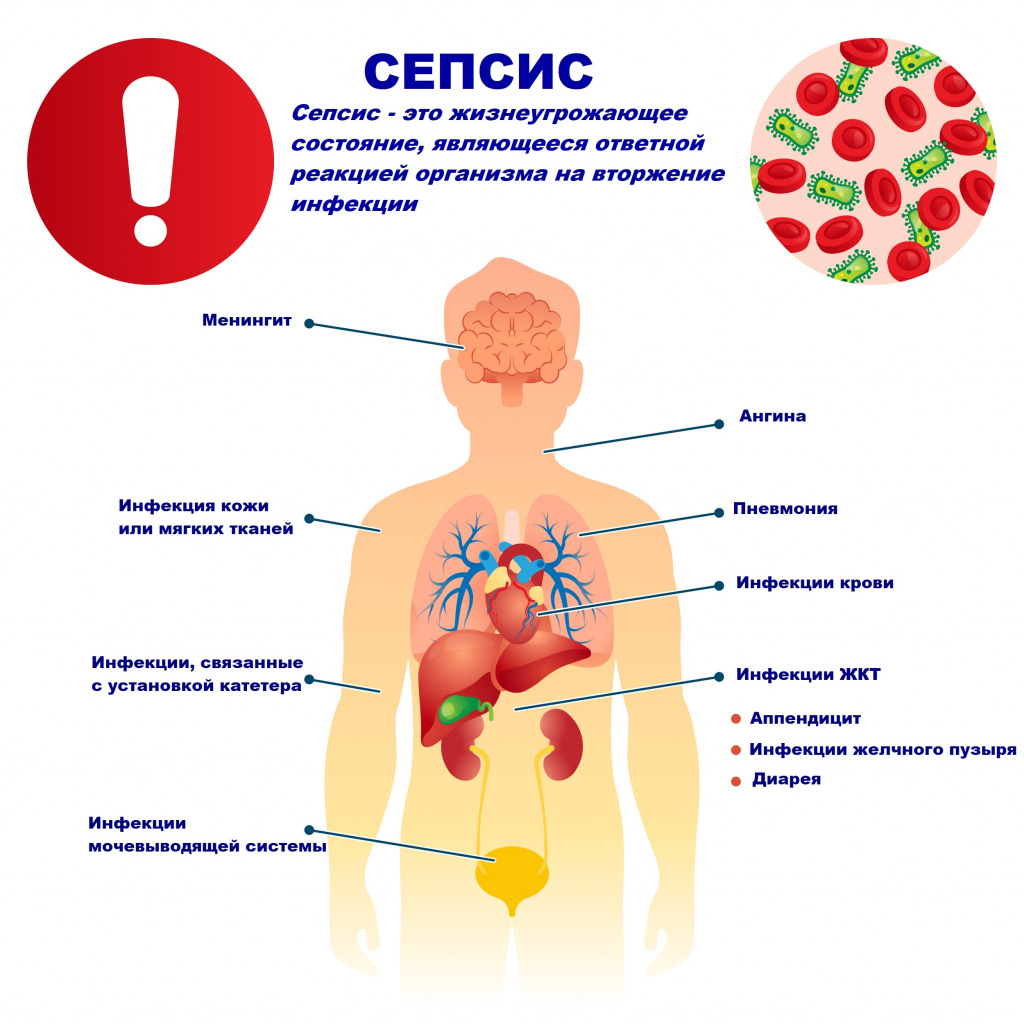
Возможность возникновения сепсиса зависит не только от свойств возбудителя, но и от состояния иммунной системы человека - нарушения в ее работе предрасполагают к распространению инфекции. Причинами таких нарушений могут быть врожденные дефекты иммунитета, хронические инфекционные болезни (ВИЧ, гнойные процессы), эндокринные заболевания (сахарный диабет), онкологические болезни, хронические интоксикации (алкоголизм, наркомания), проникающая радиация, прием иммуносупрессоров (кортикостероидов, цитостатиков) и др.
В ответ на внедрение возбудителя вырабатываются цитокины – особые белковые молекулы, которые выполняют защитные функции сначала на местном уровне, а затем, попадая в системный кровоток, продолжают работать уже на уровне всего организма. Цитокины бывают провоспалительными и противовоспалительными. В самом начале инфекционного процесса их количество находится в равновесии. Если регулирующие системы организма не способны поддерживать это равновесие, то цитокины накапливаются в кровотоке в сверхвысоких объемах, начинают доминировать их деструктивные, разрушающие эффекты, в результате повреждается сосудистая стенка, запускается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) и полиорганная дисфункция. Вследствие полиорганной дисфункции печени, почек, кишечника появляются новые повреждающие факторы (лактат, мочевина, билирубин и др.), которые усиливают деструктивные процессы. При ДВС-синдроме в сосудах микроциркуляторного русла образуются множественные тромбы в сочетании с несвёртываемостью крови, приводящей к множественным кровоизлияниям.
Классификация заболевания
В зависимости от локализации входных ворот и первичного очага сепсис подразделяют на:
- перкутанный (чрескожный) – развивается при попадании возбудителя в организм через поврежденный кожный покров (ранки, царапины, фурункулы и др.);
- акушерско-гинекологический – развивается после родов и абортов;
- оральный (одонтогенный и тонзиллогенный) – развивается в результате первичной инфекции в полости рта;
- оториногенный – развивается в результате распространения инфекции из полости уха и/или носа;
- пневмогенный – при наличии инфекционного очага в нижних дыхательных путях;
- хирургический;
- урологический;
- пупочный – развивается у новорожденных вследствие проникновения инфекционных агентов в кровь через пупочную ранку;
- криптогенный (идиопатический, эссенциальный, генуинный) – сепсис неизвестного происхождения: первичный очаг гнойного воспаления неизвестен.
- молниеносный сепсис,
- острый сепсис,
- подострый сепсис,
- хронический сепсис (хрониосепсис).
По клиническим признакам:
1. Синдром системного воспалительного ответа (ССВО) – системная реакция организма на воздействие различных сильных раздражителей (инфекции, травмы, операции и др.) характеризуется двумя или более признаками:
- температура тела ≥ 38°С или ≤ 36°С;
- частота сердечных сокращений (ЧСС) ≥ 90 ударов в минуту;
- частота дыхания (ЧД) > 20 в минуту или гипервентиляция (РаСО2 ≤ 32 мм рт. ст.);
- лейкоциты крови > 12х109 /л или < 4х109 /л, или незрелых форм >10%.
По виду и характеру возбудителя:
- аэробный сепсис,
- анаэробный сепсис,
- смешанный сепсис,
- грибковый сепсис,
- вирусный сепсис.
Клинические проявления сепсиса могут варьировать от незначительных до критических. При молниеносном течении патологическое состояние развивается бурно - за несколько часов или суток. При остром сепсисе симптомы развиваются за несколько дней. Для хрониосепсиса характерно вялое течение и наличие малозаметных изменений, формирующихся месяцами. Рецидивирующий сепсис протекает с эпизодами обострений и затуханий.
Инкубационный период после выявления ворот инфекции или первичного очага составляет от 1 до 3-5 суток. Начало сепсиса, как правило, острое, хотя иногда может быть подострым или постепенным. Интоксикация проявляется резкой слабостью, адинамией, анорексией, нарушением сна, головной болью, расстройством сознания, менингеальным синдромом (поражением оболочек головного и спинного мозга), тахикардией, артериальной гипотензией. Температура тела держится высокой, со скачками утром и вечером. Признаки интоксикации особенно выражены на высоте лихорадки. На коже у трети больных появляется геморрагическая сыпь.
Со стороны дыхательной системы наблюдаются одышка и хрипы в легких. При нарушении функции почек снижается количество выделяемой мочи (олигурия) вплоть до полного прекращения мочеиспускания (анурия), в моче появляются следы крови, гноя. Наблюдается ухудшение функции печени с развитием желтухи и явлениями гепатита, увеличивается селезенка. Повреждение органов ЖКТ проявляется нарушением пищеварения, отсутствием аппетита, язык сухой, обложенный, нередко наблюдаются упорные септические поносы, тошнота и рвота. Метастазирование возбудителя из первичного очага с образованием вторичных очагов инфекции может приводить к инфаркту легкого, гангрене легкого, гнойному плевриту, эндокардиту (поражению внутренней оболочки сердца), воспалению сердечной мышцы (миокардиту), воспалению околосердечной сумки (перикардиту), гнойному циститу, абсцессам мозга и воспалению оболочек мозга (гнойному менингиту), гнойным артритам, флегмонам и абсцессам в мышцах.
Недостаточность функции одного органа длительностью более суток сопровождается летальностью до 35%, при недостаточности двух органов – 55%, при недостаточности функции трех и более органов летальность к четвертому дню возрастает до 85%.
Производят посевы крови, мочи, ликвора, мокроты, гнойного экссудата из элементов сыпи, абсцессов, пунктатов плевры, суставов и других септических очагов. Посевы делают многократно, чтобы определить чувствительность к максимальному количеству антибиотиков. Используется также обнаружение антигенов в крови методом ИФА и определение генома возбудителя методом ПЦР.
Одним из наиболее специфичных и чувствительных маркеров бактериальной инфекции служит прокальцитониновый тест. Прокальцитонин – один из основных маркёров системного воспаления, вызванного бактериями.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение водного обмена: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Больше всего воды содержится в организме младенцев – до 86%. Затем ее уровень постепенно начинает снижаться, достигая минимума у людей пожилого возраста.
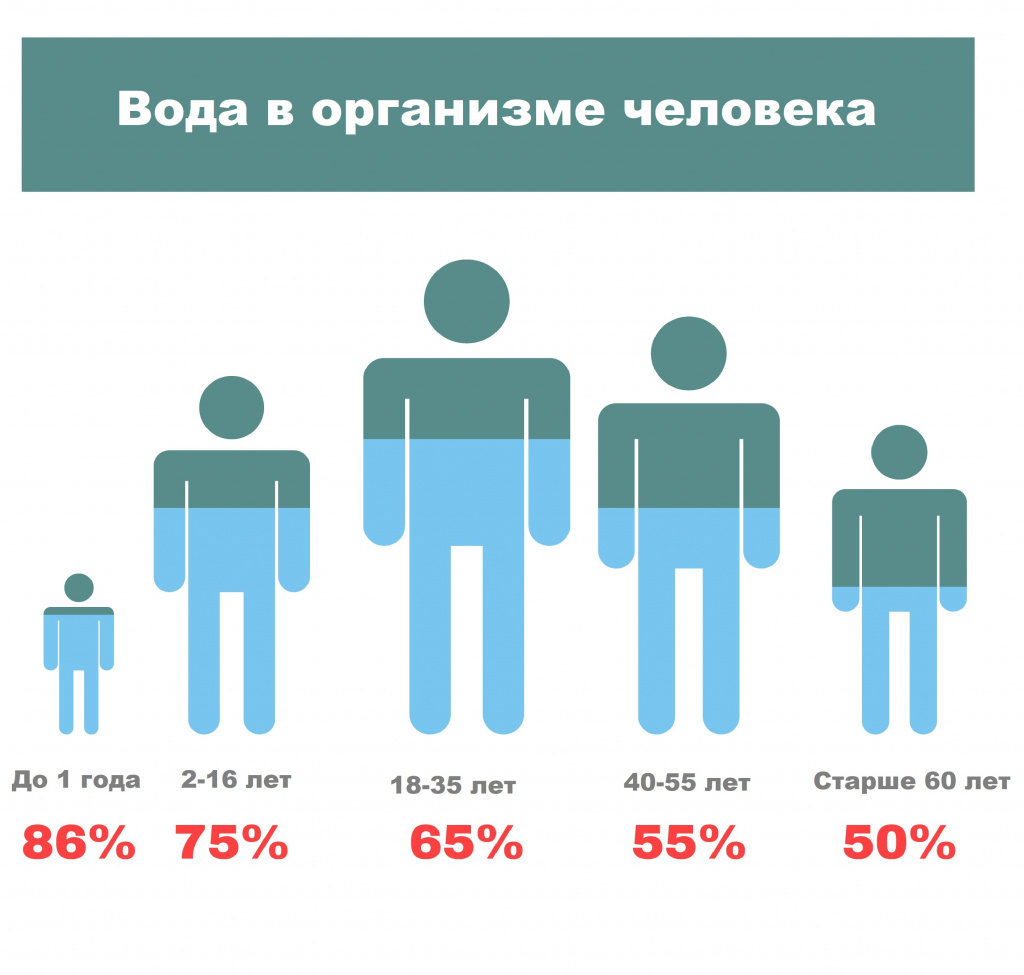
Вода работает как растворитель, составляет основу биологических сред, является участником различных биохимических реакций, терморегуляции и выполняет множество других функций.
Каждую секунду наш организм теряет определенное количество воды с дыханием в виде паров. Другими путями элиминации жидкости из организма являются потоотделение, выработка ферментов в желудочно-кишечном тракте.
В процессе прохождения крови через почки в мочу поступает вода, минеральные и органические вещества, которые не требуются организму по причине своей вредности или избыточности.
Для компенсации потерь жидкости организму требуется ее поступление извне. Естественное восполнение воды происходит за счет питья и еды. Внутривенное введение используют при тяжелом обезвоживании для быстрого восполнения потерь жидкости или невозможности употребления воды и пищи через рот.
Жидкость в нашем организме условно подразделяется на внутриклеточную и внеклеточную. Внутриклеточная жидкость, как следует из названия, присутствует внутри клетки и отграничена полупроницаемой мембраной от окружающего клетку пространства. Вне клетки жидкость находится в межклеточном пространстве и внутри кровеносных и лимфатических сосудов.
Под водным балансом в организме следует понимать не просто общее количество воды, но и ее распределение между перечисленными структурами, что напрямую влияет на жизнедеятельность органов и тканей человека.
Разновидности нарушения водного обмена
В зависимости от общего содержания воды в организме человека нарушения водного обмена можно разделить на дегидратацию (уменьшение общего количества воды) и гипергидратацию (избыток воды).
Дегидратация проявляется уменьшением количества отделяемой мочи, сухостью слизистых оболочек, часто сопровождается выраженным чувством жажды, снижением эластичности кожи, в более тяжелых случаях развивается клиническая картина поражения тех или иных органов, в первую очередь – нервной системы в виде общей слабости, сонливости, нарушения или потери сознания.
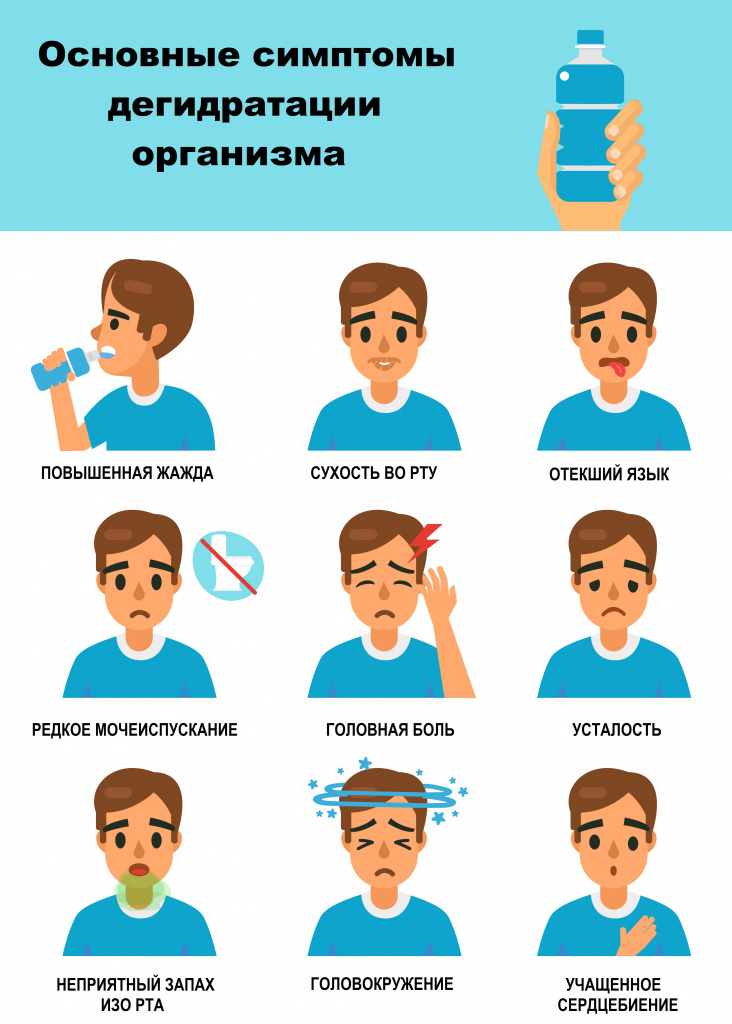
Избыток воды в организме, напротив, проявляется образованием периферических отеков, в первую очередь – отека подкожно-жировой клетчатки, а также накоплением жидкости в клетках, межклеточном пространстве и различных полостях организма: в плевральной полости, брюшной и т.д.
Отдельно выделяют изменение количества воды в сосудистом русле: состояния гиповолемии (недостаточного объема крови) и гиперволемии (избыточного объема крови).
Возможные причины нарушения водного обмена
Выше были рассмотрены основные пути поступления и выведения жидкости из организма. Исходя из этого, становится понятно, что заболевания почек, сопровождающиеся повышенным мочеотделением, приводят к дегидратации, а поражения почек с невозможностью выполнения ими функции фильтрации – к гипергидратации.
Поражения желудочно-кишечного тракта, которые протекают с выраженной многократной рвотой и диареей, могут стать причиной нарушения водного баланса из-за избыточной потери жидкости.
В регуляции водного обмена важную роль играет эндокринная система. Так, повышение концентрации антидиуретического гормона приводит к задержке жидкости в организме, а увеличение выработки предсердного натрийуретического гормона – к ее усиленному выведению. Помимо этого, опосредованно через изменение концентрации солей в организме на водный баланс влияют и другие гормоны, например альдостерон.
Важно помнить, что глюкоза является осмотически активным веществом, способным притягивать воду. В случае избыточного количества глюкозы в крови, например при сахарном диабете, она начинает выделяться с мочой и увлекает за собой воду, что также приводит к развитию выраженного обезвоживания.
При каких заболеваниях развиваются нарушения водного обмена
Нарушения водного обмена могут возникать при различных заболеваниях почек и, как правило, являются признаками почечной недостаточности. При остро развившемся нарушении функции почек, например, при шоке, отравлении химическими веществами, некоторых воспалительных заболеваниях происходит, как правило, задержка воды в организме (гипергидратация). В то время как хронически развивающиеся болезни почек могут сопровождаться как гипергидратацией, так и гипогидратацией (в зависимости от стадии процесса).
Одной из частых причин хронической болезни почек является артериальная гипертензия и сахарный диабет.
К другим эндокринным заболеваниям, приводящим к выраженной дегидратации, относится несахарный диабет – группа заболеваний, в основе которых лежит нарушение работы в системе антидиуретического гормона. Врожденная дисфункция коры надпочечников, или адреногенитальный синдром может сопровождаться выраженными нарушениями баланса солей в организме и нарушением обмена жидкостей.
Острые кишечные инфекции, хронические расстройства питания, сопровождающиеся диареей и рвотой, некоторые врожденные заболевания желудочно-кишечного тракта у детей, такие как пилоростеноз, часто приводят к обезвоживанию и нарушению водно-солевого баланса организма.
К каким врачам обращаться при появлении симптомов нарушения водного обмена
Среди заболеваний, приводящих к нарушению жидкостного обмена, присутствуют расстройства самых различных органов и систем, требующие конкретных видов обследования и лечения. Поэтому в случае появления симптомов нарушения водного обмена следует вначале обратиться к специалисту широкого профиля, такому как терапевт или педиатр. По мере проведения клинического и лабораторно-инструментального обследования определяется система органов, причастная к развитию водных нарушений, поэтому может потребоваться консультация эндокринолога, нефролога, гастроэнтеролога, инфекциониста и т.д.
Диагностика и обследования при нарушениях водного обмена
В основе первичной диагностики заболеваний, вызывающих нарушения водного обмена, лежит тщательно собранная история развития патологического состояния. Врач проводит опрос пациента, в ходе которого уточняет возможные причины, сроки, течение заболевания, проводившееся лечение и т.д.
После клинического обследования различных органов и систем, как правило, требуется лабораторно-инструментальное подтверждение диагноза. Пациенту назначают исследование концентрации глюкозы в крови с целью исключения сахарного диабета.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Читайте также:

