Сепсис при менингите у взрослых
Обновлено: 25.04.2024
К частым возбудителям серозного менингита относятся энтеровирус, вирус эпидемического паротита, вирус лимфоцитарного хориоменингита, вирус простого герпеса 2-го типа, вирус Эпштейна-Барр, вирус клещевого энцефалита. Для серозного менингита характерны лимфоцитарный плеоцитоз, умеренное увеличение белка и нормальное содержание глюкозы в ликворе, отрицательный результат бактериологического исследования, доброкачественное течение со спонтанным выздоровлением.
Клинически серозный менингит проявляется лихорадкой, головной болью, болью при движении глазных яблок, менингеальными симптомами (чаще – ригидностью шейных мышц, реже – симптомами Кернига и Брудзинского), светобоязнью, анорексией, тошнотой и рвотой, миалгиями, иногда – болями в животе и диареей. Для острого неосложненного вирусного менингита обычно нехарактерны глубокое угнетение сознания, стойкая, сохраняющаяся более 10 дней симптоматика, эпилептические припадки, поражения черепных нервов и другие очаговые неврологические симптомы, т. е. признаки повреждения ткани мозга.
При диагностике вирусных менингитов прежде всего следует исключить такие патологии, как гнойный менингит (особенно недолеченный), туберкулезную, грибковую, микоплазменную, паразитарную и параменингеальную инфекции, нейросифилис, лептоспироз, карциноматоз оболочек мозга, менингит при неинфекционных болезнях (саркоидоз, системная красная волчанка), лекарственный менингит. Этому часто помогает исследование ликвора. Например, низкое содержание глюкозы более свойственно туберкулезу, грибковому и листериозному менингиту, нейросаркоидозу или карциноматозу оболочек мозга и лишь изредка встречается при менингите, вызванном вирусом эпидемического паротита, лимфоцитарного хореоменингита. Всем пациентам необходимо проводить многоплановое исследование крови (подсчет тромбоцитов, печеночные пробы, уровень мочевины, липазы, амилазы и т. д.), бактериологические анализы крови, ликвора, мочи, кала, смывов с носоглотки, серологические тесты на сифилис и ВИЧ-инфекцию, R-графию грудной клетки. Для достоверной диагностики проводят вирусологические и серологические исследования, в особенности полимеразную цепную реакцию. Ретроспективно вирус можно определить по повышению титра специфических антител в сыворотке и ликворе.
Лечение вирусных менингитов симптоматическое: постельный режим, анальгетики, противорвотные средства (например, мотилиум), детоксикация, иногда транквилизаторы (седуксен). Кортикостероиды не показаны. Необходим контроль над содержанием натрия в крови – в связи с угрозой нарушения выделения антидиуретического гормона при гипонатриемии. Повторная поясничная пункция показана, если лихорадка, менингеальные симптомы и головные боли не уменьшаются в течение нескольких дней. Если не исключен бактериальный менингит, назначается эмпирическая антибактериальная терапия. При тяжелом менингите, вызванном вирусами простого и опоясывающего герпеса, а также вирусом Эпштейна-Барр, возможно применение ацикловира.
Прогноз. У взрослых чаще наступает полное выздоровление. У части детей раннего возраста возможны нарушения психического развития, тугоухость и другие нарушения. Припадков обычно не возникает. Далее кратко представим сведения о разных вирусных менингитах.
1) Менингиты, вызванные вирусами Коксаки и ЕСНО (аббревиатура ЕСНО означает: вирус-сирота, поражающий клетки тонкого кишечника человека). Болеют преимущественно дети (до 15 лет), чаще в летне-осенний период. Способ заражения – фекально-оральный. Инкубационный период – от 2 до 7 дней. Безусловно патогенными является более 40 штаммов. Они могут вызывать ряд болезней, включая миалгии, поражения спинного мозга (сходные по клиническим проявлениям с полиомиелитом), энцефалит и некоторые аутоиммунные осложнения. Энтеровирусные заболевания часто возникают в виде эпидемических вспышек.
Серозный менингит начинается остро, с резкого подъема температуры, головной боли, многократной рвоты. Температура держится около недели. Типичен внешний вид пациентов: лицо гиперемировано, бледный носогубный треугольник. Часто бывают конъюнктивит, инъекция сосудов склер, нередко – фарингит, герпетические высыпания на губах и в области носа, герпетическая ангина, макулопапулярная, везикулезная или петехиальная сыпь, плевродиния, миоперикардит. В крови многих пациентов отмечают сдвиг лейкоцитарной формулы влево, повышение СОЭ до 25–40 мм/ч.
Менингеальные симптомы появляются на 2–3-й день болезни. В ликворе находят лимфоцитарный плеоцитоз (в первые часы он может быть нейтрофильным), увеличение уровня белка, нормальное содержание глюкозы. Вирус может быть выделен из кала, реже – из ликвора, носоглотки. Увеличивается титр противовирусных антител в сыворотке, крови при исследовании парных проб.
Течение энтеровирусных менингитов благоприятное, заканчивается выздоровлением. В течение 2 недель – 1 месяца могут быть, однако, рецидивы (10–40% случаев): ухудшение общего состояния, подъем температуры, усиление головной боли, иногда – появление рвоты. Вновь обнаруживаются воспалительные изменения в ликворе.
2) Менингит, вызываемый вирусом эпидемического паротита. Болеют в основном дети дошкольного и школьного возраста, мальчики в 3 раза чаще девочек. Заражение, гипотетически, происходит воздушно-капельным путем. Чаще болеют поздней осенью или ранней весной. Инкубационный период длится около 3 недель. В течение 10 дней после появления симптомов паротита пациент является источником инфекции.
К воспалению и припухлости слюнных желез чаще всего на 3–5-й день присоединяются менингеальные симптомы (это может быть и через месяц, и ранее – до припухания желез). Паротитный менингит иногда развивается без клинических проявлений паротита. Предполагают, что ранние формы паротитного менингита возникают в период внедрения вируса из крови в ЦНС, в основе поздних форм лежит нейроаллергический процесс. Из крови вирус может попасть в другие органы, вызывая, например, панкреатит или орхит.
Паротитный менингит развивается остро с подъема температуры тела до 39–40°C, резкой головной боли, многократной рвоты. Менингеальные симптомы выражены умеренно. Могут быть менингизм без менингита, бессимптомный менингит. У детей младшего возраста развиваются общая слабость, сонливость, адинамия, реже – возбуждение, бред, галлюцинации, редко – спутанность и угнетение сознания, генерализованные эпилептические припадки.
В диагностике болезни видное место принадлежит исследованию ликвора. В ликворе выявляется плеоцитоз (сотни, иногда тысячи клеток), в первые дни болезни преобладают лимфоциты, могут быть и нейтрофилы, в последующем – исключительно лимфоциты. Количество белка слегка повышено, бывает нормальным, глюкозы – не изменено, у 10% больных – умеренно снижено. В ходе выздоровления ликвор санируется в течение 2 недель, реже – в более длительные сроки. Клинические симптомы исчезают на 7–10-й день. В 1–5% случаев обнаруживаются признаки поражения ткани мозга. Среди осложнений актуальны панкреатит (15%) и особенно орхит (у мальчиков старше 10 лет). Панкреатит характеризуют боли чаще в верхнем левом квадранте живота, отдающие в спину, многократная рвота; орхит – болезненность и припухание одного из яичек, гиперемия и отечность мошонки, повышение температуры тела. К 10–12-му дню эти симптомы исчезают, но в части случаев орхит приводит к бесплодию.
Быстрее всего природа менингита может быть установлена методом флюоресцирующих антител, больше времени требуется для реакции торможения гемагглютинации. Лечение симптоматическое, при орхите назначают местное лечение, при панкреатите используют традиционные схемы терапии.
3) Острый лимфоцитарный хориоменингит. Редкая нейроинфекция, резервуаром ее являются серые домашние мыши. Заражение происходит оральным путем. Болеют в основном лица в возрасте 20–35 лет. Течение болезни доброкачественное. Этиологию менингита устанавливают посредством выделения вируса из крови и ликвора, реакции нейтрализации и связывания комплемента, в срочных случаях – методом флюоресцирующих антител.
4) Менингит при герпетической инфекции. Возбудитель – вирус простого герпеса 2-го типа (ВПГ-2), а также вирус ветряной оспы и опоясывающего герпеса. ВПГ-2 – возбудитель генитального герпеса. Асептический менингит возникает в 16% случаев на фоне везикулезных высыпаний в области половых органов, а также жалоб на затрудненное и болезненное мочеиспускание, корешковые боли в пояснице, парестезии и анестезию в аногенитальной зоне. В ликворе выявляется лимфоцитарный плеоцитоз.
Менингит, вызванный вирусом опоясывающего лишая, проявляется температурой тела до 38–39°C, сравнительно легкими менингеальными симптомами. Спутанность, угнетение сознания и ликворный синдром возникают крайне редко, менингит нередко протекает асимптомно. Показано лечение ацикловиром (5 мг/кг в/в капельно 3 раза в день в течение 5 дней).
Среди осложнений опоясывающего герпеса встречаются поражения глазных яблок, постгерпетическая невралгия, параличи черепных нервов, миелит, менингоэнцефалит, а также контралатеральный гемипарез, связанный с офтальмическим герпесом. Гемипарез возникает в связи с поражением сосудов (гранулематозный ангиит менингеальных и мозговых артерий, чаще средней мозговой артерии и ее ветвей) и инфарктом мозга. Описаны инфаркт мозжечка и затылочной доли при офтальмическом герпесе и инфаркт мозгового ствола при шейной локализации герпеса. Гемипарез возникает в сроки от 1 недели до 6 месяцев после начала болезни. У половины таких больных наблюдаются угнетение и спутанность сознания. Редко гемипарез дополняется гемианестезией, гемианопсией, мозжечковыми симптомами. Диагноз инфаркта мозга верифицируют с помощью КТ или МРТ.
5) Менингит при инфекционном мононуклеозе. Вызывается вирусом Эпштейна-Барр, встречается преимущественно у детей, лиц молодого возраста и проявляется поражением лимфатических узлов, печени, селезенки и кожи. Вовлечение ЦНС с симптомами менингита и энцефалита отмечают в 1–5% случаев. Решающее значение в диагностике имеет выявление в крови лейкоцитоза с увеличением числа лимфоцитов и появлением аномальных мононуклеарных клеток (атипичных лимфоцитов). Лечение симптоматическое.
6) Менингит при болезни кошачьей царапины. Возбудитель – Bartonella henselae. В 60% случаев болеют лица в возрасте 5–21 года. Спустя 3–10 дней после нанесения царапины появляются общеинфекционные симптомы, через 2 недели присоединяется регионарная лимфоаденопатия. Поражение нервной системы выявляется через 1–6 недель после появления аденопатии и протекает в форме серозного менингита, энцефалита, радикулопатии, миелопатии, нейроретинита. В ликворе выявляются умеренный лимфоцитарный плеоцитоз, повышение содержания белка. В тяжелых случаях заболевания наблюдаются спутанность и угнетение сознания, припадки, реже встречаются поражения черепных нервов, афазия, гемипарез, атаксия. Острый период длится 1–2 недели, в течение 1–6 месяцев происходит постепенное восстановление нарушенных функций, в 90% оно бывает полным. Долго сохраняются когнитивные нарушения и припадки. При лечении используют эритромицин или доксициклин, иногда в сочетании с рифампицином, эффективность антибактериальной терапии считается недоказанной.
7) Доброкачественный рецидивирующий серозный менингит Молларе. Этиология – гипотетически, простой герпес 2-го типа, эпидермоидные кисты, гистоплазмоз. Болезнь возникает в любом возрасте, проявляясь спонтанными и короткими (1–3 дня) приступами нервных и психических расстройств в течение 2–5 лет. Во время приступа выявляются ригидность мышц шеи, симптомы Кернига и Брудзинского. Могут быть преходящие неврологические симптомы (припадки, диплопия, дизартрия, анизокория, патологические стопные знаки и др.), спутанность и угнетение сознания. Лихорадка умеренная, но иногда достигает 40°С. В ликворе обнаруживается лимфоцитарный плеоцитоз (на ранних стадиях болезни он бывает нейтрофильным), небольшое повышение белка, нормальное содержание глюкозы. Менингит Молларе дифференцируют от рецидивирующего бактериального, вирусного и грибкового менингитов и саркоидоза, эхинококковой (гидатидной) кисты, внутричерепных опухолей, синдромов Бехчета и Фогта-Коянаги-Харады (в последних двух случаях наблюдаются выраженные поражения кожи и глаз). Рецидивы менингита Молларе купируются назначением колхицина, глюкокортикоидов или нестероидных противовоспалительных средств. Прогноз благоприятный.
Il progetto Icon che vede l’incontro tra Disaronno e la hogan outlet grande moda italiana arriva al suo quarto anno e lo fa outlet hogan online con una nuova limited edition esclusiva. Dopo aver hogan outlet vestito la sua iconica bottiglia con creazioni hogan outletfirmate da Moschino, Versace e Cavalli, il liquore italiano hogan outlet “Il Paisley, emblema dell’Albero della Vita e shogan outletinuosa palmetta del disegno cachemire da cui fiorisce la tradizionehogan outlet Etro, non rappresenta soltanto la Palma da dattero sac longchamp pas cher che forniva cibo e riparo, ma anche un collegamento sac longchamp pas cher iconografico tra Oriente ed Occidente attraverso golden goose outlet saldi le sue migrazioni culturali, dalle stampe indianegolden goose outlet saldi ai ricami celtici.” ha detto Veronica Etro. “La nuovapjs pas cher bottiglia Disaronno Limited Edition si veste e sinike tn pas cher colora di paisley, esplorando i valori tradizionali legati all’arte del disegno realizzato a mano, come un tradizione e contemporaneamente della sperimentazione, per pjs pas cher ricercare soluzioni nuove ed originali”.La sac goyard pas cher limited edition Disaronno Wears Etro, acquistabile a partire da ottobre, sostiene la charity Fashion 4 Development, patrocinata dalle Nazioni Unite e piumini moncler outlet a cui anche quest’anno ILLVA Saronno devolverà barbour paris pas cher parte del ricavato delle vendite, offrendo un barbour paris pas cher contributo tangibile allo sviluppo di numerosi interventi umanitari in Africa. L’evento di presentazione della nuova edizione limitata si è tenuto ieri sera agolden goose outlet saldi Milano presso la boutique Etro in Via Monte golden goose outlet saldi Napoleone, dove Veronica Etro e Augusto golden goose outlet saldi Cara Delevingne has succeeded where many have failed in making the transition from full-time supermodel to professional actress, and now a documentary entitled The Cara Project, will explore just how she has done it. The program, which has been acquired by golden goose outlet saldi Revolver Entertainment, will be released piumini moncler outlet on DVD in the coming months, reports Variety, as well as being offered for sale to broadcasters at Mipcom and AFM next month. Details of the contents are scarce, piumini moncler outlet Delevingne’s meteoric rise to fame saw her become piumini moncler outlet the most sought-after catwalk and campaign modelsac longchamp pas cher of her generation, walking for every major sac longchamp pas cher fashion house and amassing over 36 million sac longchamp pas cher Instagram followers in the process. Her hogan outlet filmography – given that her first film of note hogan outlet came out in 2015 – is no less impressive. Shehogan outlet has Paper Towns, Pan, Kids In Love and Suicide Squad already under her belt, and has London Fields, Tulip Feverand
Менингококковая инфекция – инфекционная болезнь, совмещающая целую группу заболеваний, которые имеют разнообразные клинические проявления: от назофарингита до менингококкового сепсиса и менингита. Объединяет их то, что все они вызываются менингококками, которые переносятся воздушно-капельным путем. Менингококковая инфекция представляет опасность, так как широко распространена, скоротечна, может вызывать тяжелые осложнения и привести к летальному исходу.
МКБ-10
Общие сведения
Менингококковая инфекция – инфекционное заболевание, имеющее типичные клинические проявления в виде поражения слизистой оболочки носоглотки. Для этой болезни характерно распространение процесса, что приводит к специфической септицемии и гнойному лептоменингиту. Менингококковая инфекция распространилась по всем странам мира, в которых наблюдаются как спорадические случаи, так и эпидемические вспышки, бывают и эпидемии. Самое большое распространение менингококковая инфекция получила в странах Центральной Африки, Южной Америки, в Китае. Вспышки этого заболевания часто возникают там, где большая скученность населения сочетается с антисанитарными условиями обитания.
В нашей стране заболеваемость менингококковой инфекцией стабилизировалась и в среднем держится на уровне 5 на 100 тысяч населения. Как показывает географический анализ, есть несколько неблагополучных зон, где показатель заболеваемости более высок. Это, в первую очередь, дальневосточные области, расположенные рядом с границей Китая и Монголии. Другой регион, который дает стабильно высокий уровень заболеваемости – Мурманская и Архангельская области.

Этиология и патогенез
Возбудителем менингококковой инфекции является менингококк Neisseria meningitidis. Это грамотрицательный диплококк, не имеющий жгутиков и капсул и не образующий спор. Менингококки хорошо видны на окрашенных анилиновыми красками препаратах из чистой культуры. Они располагаются парно, как два боба, обращенных друг к другу вогнутой поверхностью. Оптимальная температура для роста менингококков – 37 °С. Во внешней среде они малоустойчивы, быстро погибают при воздействии солнечных лучей, дезинфицирующих средств, при высыхании и понижении температуры до 22 °С. Различают несколько серологических типов менингококков, основными из которых считаются четыре: А, B, C, D.
В результате воздушно-капельного механизма распространения инфекции менингококки проникают в носоглотку, полость рта, верхние дыхательные пути здоровых людей, затем гематогенным путем начинают распространяться в организме. В патогенезе менингококковой инфекции решающую роль играет комбинация процессов токсического и септического характера с присоединившимися аллергическими реакциями.
Заражение менингококковой инфекцией
Единственный источник возбудителя менингококковой инфекции - человек с клинически выраженными признаками болезни, а также носитель менингококков. Путь передачи менингококков - аспирационный. Распространение инфекции происходит при разговоре, чиханье, кашле, когда с капельками слизи возбудители попадают в окружающее больного воздушное пространство. Способствует заражению тесный контакт между людьми, особенно в закрытом помещении.
Менингококковая инфекция характеризуется некоторой сезонностью. Число заболевших в сырое и холодное время года увеличивается, достигая пика в марте-мае. Для менингококковой инфекции типичны периодические подъемы заболеваемости, имеющие интервалы в 10-15 лет. Болезнь может поражать людей практически любого возраста, но преимущественно болеют дети. Они составляют почти 70% от общего количество всех больных. Большое значение в развитии менингококковой инфекции имеет ослабленная иммунная система человека.
Классификация
Соответственно клинической классификации менингококковую инфекцию делят на локализованную и генерализованную. К локализованным формам относят менингококконосительство, острый назофарингит и изолированную менингококковую пневмонию. Генерализованные формы: острая и хроническая менингококкемия, менингококковый менингоэнцефалит, менингококковый менингит. Существуют редкие формы: менингококковый артрит или полиартрит, менингококковый эндокардит и иридоциклит. Частое распространение получили смешанные формы менингококковой инфекции.
Симптомы менингококковой инфекции
Инкубационный период при менингококковой инфекции длится от 1 до 10 дней, в среднем 2-3 дня. При менингококконосительстве чаще всего состояние здоровья не нарушается. Обычно болезнь начинается остро, однако у некоторых больных бывает продромальный период: слабость и потливость, головная боль и небольшое повышение температуры.
При менингококковом менингите может наступить расстройство сознания и психические нарушения. Возможны бред, возбуждение, галлюцинации или адинамия, заторможенность, сопор, даже кома. У детей часто возникают судороги, иногда гиперкинезы. У большинства больных отмечается угнетение или усиление периостальных и сухожильных рефлексов, а также их неравномерность, происходит поражение черепных нервов. Может развиться гнойный лабиринтит, который приводит к полной потере слуха. Реже бывает неврит зрительного нерва.
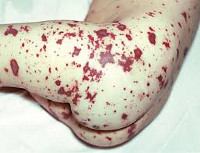
Менингококкемия представляет острый менингококковый сепсис, для которого типично острое начало, высокая лихорадка, ряд септических явлений, в том числе значительные изменения в деятельности сердечно-сосудистой системы, раннее появлением сыпи и тяжелое течение. Сыпь появляется чаще на туловище и нижних конечностях в виде розеолезных и папулезных элементов интенсивно-розового или слегка синюшного оттенка. Кроме того, на коже бывают разной величины геморрагические элементы и звездчатые красные пятна, переходящие в некроз.
При менингококкемии отмечаются кровоизлияния в конъюнктивы, склеры и слизистые оболочки носоглотки. У больных могут наблюдаться носовые, маточные, желудочные кровотечения, субарахноидальные кровоизлияния, микро- и макрогематурия. В отдельных случаях возникают артриты и полиартриты. Тяжелая менингококкемия у взрослых часто сочетается с менингитом.
Менингококковый менингоэнцефалит характеризуется судорогами и нарушением сознания уже с первых дней болезни, нередко появляются зрительные или слуховые галлюцинации. Для него типичны ранние параличи и парезы.
Осложнения
Возможны специфические осложнения в раннем и позднем течении болезни. К ним относятся:
- токсико-инфекционный шок;
- острая почечная недостаточность;
- желудочно-кишечное и маточное кровотечение;
- паренхиматозно-субарахноидальное кровоизлияние;
- острое набухание и отек головного мозга;
- церебральная гипотензия;
- отек легких;
- параличи и парезы;
- гормональная дисфункция;
- эпилепсия;
- гидроцефалия.
К неспецифическим осложнениям относят такие, как герпес, отит, пневмония, пиелонефрит и другие.
Диагноз менингококковой инфекции
Чтобы поставить правильный диагноз, необходимо изучить клиническую картину заболевания. Принимают во внимание также эпидемиологические данные, анамнез, результаты лабораторных исследований крови и цереброспинальной жидкости, взятой путем люмбальной пункции. При подозрении на менингококконосительство или менингококковый назофарингит проводят бактериологическое исследование слизи, которую собирают с задней стенки глотки. Используют также иммунологические методы.
Дифференциальный диагноз следует проводить с другими заболеваниями. Назофарингит дифференцируют с острыми вирусными инфекциями, ангиной, фарингитом. Смешанную форму менингококковой инфекции и менингококкемию сравнивают с другими инфекционными болезнями. Менингококковый менингит дифференцируют с гнойными менингитами другой этиологии.
Лечение менингококковой инфекции
При менингококковой инфекции необходима ранняя госпитализация в специализированные отделения инфекционной больницы. При развитии осложнений больных определяют в отделение реанимации. В случаях выраженной интоксикации, лихорадки назначают антибиотики. В тяжелых случаях проводят противошоковые мероприятия, дегидратационную и дезинтоксикационную, противосудорожную терапию. Назначают анальгетики, применяют кортикостероиды, оксигенотерапию, искусственную вентиляцию легких и другие средства. По показаниям используют витамины, ноотропные препараты и сердечные гликозиды. Выписка из стационара может быть произведена после исчезновения клинических симптомов, при наступлении выздоровления и отсутствии в бактериологических исследованиях слизи из зева и носа менингококков.
В большинстве случаев при своевременном лечении менингококковой инфекции прогноз благоприятен. По статистике летальные исходы возможны при таких осложнениях, как отек и набухание головного мозга, инфекционно-токсический шок. Остаточные явления встречаются у пациентов, лечение которых было начато только в поздние сроки заболевания. Могут быть функциональные нарушения нервно-психической деятельности. Пациентам, перенесшим менингококковую инфекцию показано амбулаторное наблюдение и долечивание у невролога.
Профилактика менингококковой инфекции
Важно вовремя поставить диагноз больным с разными видами менингококковой инфекции и госпитализировать их. Противоэпидемическими мерами является выявление носителей инфекции и проведение им санации носоглотки. Большое значение для профилактики имеет повышение иммунитета людей. За теми, кто был в контакте с больным, устанавливается медицинское наблюдение и проводится бактериологическое обследование. По показаниям осуществляется вакцинация комплексной полисахаридной вакциной против менингококков серологических групп А и С, иммунитет от которой сохраняется в течение 3-5 лет. Повторную иммунизацию при угрозе эпидемии можно проводить через три года.
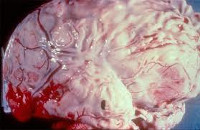
Гнойный менингит — воспалительный процесс, возникающий в мягкой оболочке головного мозга при проникновении в нее гноеродных микроорганизмов (пневмококков, менингококков, стрептококков и пр.). Гнойный менингит характеризуется высокой температурой тела, интенсивной головной болью, тошнотой, рвотой, нарушениями со стороны черепно-мозговых нервов, ранним появлением менингеальных симптомов, гиперестезией, расстройством сознания, психомоторным возбуждением. Диагностировать гнойный менингит можно на основании типичной клинической картины и данных анализа цереброспинальной жидкости. Гнойный менингит является показанием к обязательному проведению антибиотикотерапии. Применяются противоотечные препараты, глюкокортикостероиды, транквилизаторы, противосудорожные средства и пр. симптоматическая терапия.
МКБ-10
Общие сведения
Гнойный менингит — это воспаление мозговых оболочек (менингит), имеющее бактериальную этиологию. Гнойный менингит встречается с частотой 3,3 случаев на 100 тыс. населения. Заболеванию подвержены все возрастные категории, но наиболее часто гнойный менингит развивается у детей до 5 лет. Отмечено, что гнойный менингит часто возникает на фоне ослабленного состояния иммунной системы. Повышение заболеваемости наблюдается в зимне-весенний период. С начала 90-х годов прошлого века произошло существенное снижение заболеваемости гнойным менингитом, уменьшение числа летальных исходов и случаев развития тяжелых осложнений.

Причины возникновения гнойного менингита
К развитию гнойного менингита может приводить не только менингококковая инфекция, но также пневмококки, гемофильная палочка и другие бактерии. Почти половина случаев гнойного менингита приходится на долю гемофильной палочки. В 20% причиной гнойного менингита является менингококк, в 13% случаев — пневмококк. У новорожденных гнойный менингит зачастую возникает в результате стрептококковой инфекции, сальмонеллеза или инфицирования кишечной палочкой.
В зависимости от механизма проникновения возбудителя в оболочки головного мозга в неврологии выделяют первичный и вторичный гнойный менингит. Первичный гнойный менингит развивается при гематогенном распространении возбудителя из полости носа или глотки, куда он попадает из внешней среды. Заражение происходит от больных лиц и носителей воздушно-капельным и контактным путем. Прямое инфицирование мозговых оболочек возможно при переломе черепа и открытой черепно-мозговой травме, открытых повреждениях сосцевидного отростка и придаточных пазух носа, недостаточно тщательном соблюдении правил асептики в ходе нейрохирургических вмешательств.
Вторичный гнойный менингит возникает на фоне имеющегося в организме первичного септического очага, инфекция из которого проникает в оболочки головного мозга. Контактное распространение гноеродных микроорганизмов может наблюдаться при абсцессе головного мозга, остеомиелите костей черепа, септическом синустромбозе. Гематогенное и лимфогенное распространение возбудителя возможно из инфекционного очага любой локализации, но наиболее часто происходит при длительно протекающих инфекциях лор-органов (остром среднем отите, хроническом гнойном среднем отите, синуситах).
Проникновению возбудителей гнойного менингита через гематоэнцефалический барьер способствует ослабленное состояние иммунной системы организма, которое может быть вызвано частыми ОРВИ, гиповитаминозом, перенесенным стрессом, физическими перегрузками, резкой сменой климата.
Классификация гнойного менингита
В зависимости от тяжести клинических проявлений гнойный менингит классифицируется на легкую, среднетяжелую и тяжелую формы. Тяжелые формы заболевания наблюдаются в основном на фоне резкого снижения иммунитета и у пациентов с удаленной селезенкой.
По особенностям течения выделяют молниеносный, абортивный, острый и рецидивирующий гнойный менингит. Наиболее часто встречается острый гнойный менингит с типичными общемозговыми и оболочечными симптомами. Молниеносное течение гнойного менингита с первых часов заболевания характеризуется быстрым нарастанием отека головного мозга, приводящего к нарушению сознания и витальных функций. Абортивный вариант отличается стертой клинической картиной, в которой на первый план выходят симптомы интоксикации. Рецидивирующий гнойный менингит может наблюдаться при недостаточном или запоздалом лечении острой формы заболевания, а также при наличии в организме хронического очага гнойной инфекции.
Симптомы гнойного менингита
Инкубационный период первичного гнойного менингита в среднем длится от 2 до 5 суток. Типично острое начало с резкого повышения температуры тела до 39-40°С, сильного озноба, интенсивной и нарастающей головной боли, тошноты и многократной рвоты. Могут наблюдаться психомоторное возбуждение, бред, нарушения сознания. В 40% случаев гнойный менингит протекает с судорожным синдромом. Специфичные для менингита оболочечные симптомы (симптом Кернига, Брудзинского, Гийена, ригидность затылочных мышц) выражены с первых часов заболевания и усиливаются на 2-3-й день. Типичны выраженная гиперестезия и снижение брюшных рефлексов на фоне общего повышения глубоких рефлексов. Возможно появление диффузной сыпи геморрагического характера.
Очаговая симптоматика, сопровождающая гнойный менингит, чаще всего заключается в нарушении функций различных черепно-мозговых нервов. Наиболее часто наблюдается поражение глазодвигательных нервов, приводящее к двоению, развитию косоглазия, опущению верхнего века и появлению разницы в размере зрачков (анизокории). Реже отмечается неврит лицевого нерва, поражение тройничного нерва, расстройство функции зрительного нерва (выпадение полей зрения, снижение остроты зрения) и преддверно-улиткового нерва (прогрессирующая тугоухость). Более тяжелая очаговая симптоматика свидетельствует о распространении воспалительных изменений на вещество головного мозга или о развитии сосудистых нарушений по типу ишемического инсульта, обусловленных васкулитом, рефлекторным спазмом или тромбозом сосудов головного мозга.
При переходе воспалительного процесса на вещество мозга говорят о развитии менингоэнцефалита. При этом гнойный менингит протекает с присоединением характерной для энцефалита очаговой симптоматики в виде парезов и параличей, нарушений речи, изменений чувствительности, появления патологических рефлексов, повышения мышечного тонуса. Возможны гиперкинезы, галлюцинаторный синдром, нарушения сна, вестибулярная атаксия, расстройства поведенческих реакций и памяти. Распространение гнойного процесса на желудочки мозга с развитием вентрикулита проявляется спастическими приступами по типу горметонии, сгибательными контрактурами рук и разгибательными ног.
Осложнения гнойного менингита
Ранним и грозным осложнением, которым может сопровождаться гнойный менингит, является отек головного мозга, приводящий к сдавлению мозгового ствола с расположенными в нем жизненно важными центрами. Острый отек головного мозга, как правило, возникает на 2-3-й день заболевания, при молниеносной форме — в первые часы. Клинически он проявляется двигательным беспокойством, нарушением сознания, расстройством дыхания и нарушениями со стороны сердечно-сосудистой системы (тахикардия и артериальная гипертензия, в терминальной стадии сменяющиеся брадикардией и артериальной гипотонией).
Среди прочих осложнений гнойного менингита могут наблюдаться: септический шок, надпочечниковая недостаточность, субдуральная эмпиема, пневмония, инфекционный эндокардит, пиелонефрит, цистит, септический панофтальмит и др.
Диагностика гнойного менингита
Типичные клинические признаки, наличие менингеальных симптомов и очаговой неврологической симптоматики в виде поражения черепно-мозговых нервов, как правило, позволяют неврологу предположить у пациента гнойный менингит. Более затруднительна диагностика в случаях, когда гнойный менингит имеет абортивное течение или возникает вторично на фоне симптомов существующего септического очага другой локализации. Чтобы подтвердить гнойный менингит необходимо произвести люмбальную пункцию, в ходе которой выявляется повышенное давление ликвора, его помутнение или опалесцирующая окраска. Последующее исследование цереброспинальной жидкости определяет увеличенное содержание белка и клеточных элементов (в основном за счет нейтрофилов). Выявление возбудителя производится в ходе микроскопии мазков цереброспинальной жидкости и при ее посеве на питательные среды.
С диагностической целью производят также анализ крови и отделяемого элементов кожной сыпи. При предположении о вторичном характере гнойного менингита проводятся дополнительные обследования, направленные на поиск первичного инфекционного очага: консультация отоларинголога, пульмонолога, терапевта; рентгенография околоносовых пазух, отоскопия, рентгенография легких.
Дифференцировать гнойный менингит необходимо от вирусного менингита, субарахноидального кровоизлияния, явлений менингизма при других инфекционных заболеваниях (сыпном тифе, лептоспирозе, тяжелых формах гриппа и др.).
Лечение гнойного менингита
Все имеющие гнойный менингит пациенты подлежат лечению в условиях стационара. Таким больным должна быть неотложно проведена люмбальная пункция и бактериоскопическое исследование ликвора. Сразу же после установления этиологии менингита пациенту назначается антибиотикотерапия. В большинстве случаев она представляет собой сочетание ампициллина с препаратами цефалоспоринового ряда (цефтриаксоном, цефотаксимом, цефтазидимом). При гнойном менингите неустановленной этиологии стартовая терапия заключается во внутримышечном введении аминогликозидов (канамицина, гентамицина) или их комбинации с ампициллином. Тяжело протекающий гнойный менингит может потребовать внутривенного или интратекального введения антибиотиков.
С целью уменьшения гидроцефалии и отека мозга при гнойном менингите назначают дегидратационную терапию (фуросемид, маннитол). Патогенетическое лечение гнойного менингита также включает применение глюкокортикостероидных препаратов (дексаметазона, преднизолона), дозы которых зависят от тяжести заболевания. Наряду с этим производится необходимая симптоматическая терапия. При нарушениях сна назначаются транквилизаторы; для купирования психомоторного возбуждения и судорог — литические смеси (хлорпромазин, дифенгидрамин, тримеперидина), диазепам, вальпроевая кислота; при гиповолемии и развитии инфекционно-токсического шока проводится инфузионная терапия.
В восстановительном периоде после перенесенной острой фазы гнойного менингита рекомендован прием ноотропных и нейропротекторных препаратов, витаминотерапия и общеукрепляющее лечение. Лечение пациентов, имеющих вторичный гнойный менингит, должно включать ликвидацию первичного септического очага, в том числе и путем хирургического вмешательства (санирующая операция при среднем отите, фронтотомия, этмоидотомия, сфенотомия, удаление внутримозгового абсцесса и т. п.).
Прогноз гнойного менингита
По некоторым данным в 14% случаев гнойный менингит приводит к летальному исходу. Однако при своевременно начатом и корректно проведенном лечении гнойный менингит имеет в основном благоприятный прогноз. После перенесенного менингита может наблюдаться астения, ликворно-динамические нарушения, нейросенсорная тугоухость, отдельные слабо выраженные очаговые симптомы. Тяжелые последствия гнойного менингита (гидроцефалия, амавроз, глухота, деменция, эпилепсия) в наше время являются редкостью.
Профилактика гнойного менингита
На сегодняшний день наиболее эффективным способом, позволяющим предупредить гнойный менингит, является вакцинация. Прививки проводится против основных возбудителей гнойного менингита: гемофильной палочки, менинго- и пневмококков. В России эти вакцины не считаются обязательными и вводятся по показаниям или по желанию пациентов.
Вакцинация против гемофильной инфекции проводится в основном детям в возрасте от 3 месяцев до 5 лет и людям, страдающим иммунодефицитными состояниями в результате ВИЧ-инфекции, проведения иммуносупрессивной терапии онкозаболеваний, удаления тимуса или селезенки и т. п. Вакцинация против менингококковой инфекции рекомендована детям после 18 месяцев и взрослым. Детям до 18 месяцев вакцинация проводится по эпидемическим показаниям (например, если менингококковый гнойный менингит диагностирован у одного из членов семьи). В регионах, опасных по менингококковому гнойному менингиту, вакцинация должна проводиться пациентам с иммунодефицитом и людям, имеющим анатомические дефекты черепа. Вакцинация против пневмококковой инфекции показана часто болеющим детям, пациентам с частыми пневмониями и отитами, в случаях пониженного иммунитета.
Могут быть вызваны инфекционными агентами (бактериальными, грибковыми, паразитарными, вирусными), а также неинфекционными заболеваниями (злокачественными опухолями мозговых оболочек), воспалительными процессами (саркоидозом, ангиитом и др.), лекарственными средствами. Диагностируются, если симптоматика и изменения в ликворе сохраняются более 4 недель.
Различают два варианта хронического менингита: 1) прогрессирующий и 2) рецидивирующий.
В первом случае отмечают нарастающие психические расстройства, упорную головную боль, общее недомогание, стойкие менингеальные симптомы, эпилептические припадки, нередко – лихорадку, анорексию. Выявляются признаки гидроцефалии, вызванной нарушением циркуляции или всасывания ликвора. Характерно, что страдают преимущественно базальные структуры: наблюдаются множественные поражения черепных нервов (зрительных, глазодвигательных, тройничных, преддверно-улитковых, бульбарных). Развивается также менингорадикулит (корешковые боли, нарушение чувствительности, вялые парезы, тазовые расстройства), а при сдавлении спинного мозга – миелопатия со спастическими парезами и тазовыми нарушениями. В большинстве случаев в ликворе обнаруживается лимфоцитарный плеоцитоз.
Установление этиологии менингита требует комплексного обследования разными специалистами и лабораторными методами исследования, важную роль играет при этом исследование ликвора. Если причину развития менингита установить не удается, в качестве оптимальной рекомендуют эмпирическую терапию (в первую очередь противотуберкулезную, а если туберкулез исключен – противогрибковую, в последнем случае назначается амфотерицин, иногда в сочетании с фторцитозином, или кортикостероиды).
Представим краткое описание основных форм подострых и хронических менингитов.
1) Туберкулезный менингит. Наиболее опасен и чаще всего является следствием гематогенно-диссеминированного туберкулеза. Первичный очаг обычно обнаруживается в легких, бронхиальных лимфатических узлах, иногда в других органах. Часто очаг инфекции не выявляется. Инфекция проникает в оболочки мозга с кровью, вызывая воспаление мягких мозговых оболочек. Большое значение в развитии воспаления придается аллергическим факторам. Заболевание одинаково часто встречается как у детей, так и у взрослых, особенно у пожилых людей, а также страдающих иммунодефицитом (СПИД, алкоголизм, наркомания, нарушения питания и др.).
Наиболее характерные морфологические признаки туберкулезного менингита – высыпания милиарных бугорков в мягких мозговых оболочках и появление в субарахноидальном пространстве серозно-фибринозного экссудата, что происходит в основном на основании мозга. В ходе лечения они могут исчезать, но при неэффективной терапии болезнь принимает хроническое течение.
Продромальный период длится до 2 месяцев. Наблюдаются общие неспецифические расстройства: недомогание, утомляемость, снижение аппетита и похудение, нарушения сна, субфебрилитет и т. п. Могут возникать кошмары, когнитивный дефицит, другие психические расстройства и даже нарушения сознания, иногда их появление предшествует симптомам собственно менингита.
На поздних этапах течения болезни развивается очаговая неврологическая симптоматика: асимметрия глубоких рефлексов, патологические знаки, моно- и гемипарезы (часто они следствие инфарктов мозга из-за васкулита или сдавления сосудов), угнетение сознания, судороги, опистотонус. Возможно присоединение гипоталамической дисфункции. Без лечения спустя 4–8 недель большинство пациентов погибает. Встречается и медленное развитие болезни с постепенно нарастающей деменцией преимущественно лобного типа с апатией, тазовыми нарушениями и гидроцефалией. Рецидивы туберкулезного менингита обычно возникают на фоне обострения основного туберкулезного процесса, недостаточно леченного или резистентного к терапии.
У детей с милиарным или диссеминированным туберкулезом иногда развивается энцефалопатия без менингита, проявляющаяся припадками, спутанностью и угнетением сознания, параличами и экстрапирамидными нарушениями. Ее развитие связывают с диффузным отеком белого вещества, геморрагической лейкоэнцефалопатией или постинфекционной демилиенизацией.
Диагноз. Среди детей указания на перенесенный туберкулез выявляются в 50%, у взрослых – в 10% случаев. В ликворе обнаруживается умеренный плеоцитоз (до 500 в 1 мкл), вначале нейтрофильный, спустя неделю – лимфоцитарный; увеличенное содержание белка (до 5–10 г/л). Характерно снижение содержания в ликворе глюкозы. Диагноз подтверждается выявлением в мазках, мокроте, моче, ликворе или желудочном соке микобактерий туберкулеза. На КТ и МРТ обнаруживаются гидроцефалия (50–80%), инфаркты мозга (30%) или объемные процессы (туберкулемы, реже – туберкулезные абсцессы), утолщение базальных оболочек. R-графия грудной клетки и туберкулиновая проба далеко не всегда бывают информативными.
Лечение. Практикуется тройная терапия: изониазид (5–15 мг/кг у детей), рифампицин (детям 10 мг/кг) и пиразинамид (детям 30 мг/кг) один раз в день внутрь. Обязательно назначают витамин В6 (30–60 мг/сут) для предупреждения изониазидовой полиневропатии. Основной побочный эффект всех туберкулостатических препаратов – гепатотоксичность, поэтому необходим постоянный контроль за печеночными ферментами. Важный критерий эффективности терапии – нормализация содержания глюкозы в ликворе.
При хорошем эффекте пиразинамид через 2–3 месяца отменяют, прием изониазида и рифампицина продолжают до 10 месяцев. При неполном эффекте (устойчивые штаммы микобактерий) добавляют этамбутол (в течение месяца, при этом возможно поражение зрительных нервов) или стрептомицин (не более 3 месяцев из-за его ототоксичности). Кортикостероиды (преднизолон, дексаметазон) назначают в тяжелых случаях (угнетение или спутанность сознания, очаговая симптоматика, застойные диски зрительных нервов, резкое увеличение ВЧД и гидроцефалии, спинальный субарахноидальный блок).
Длительность терапии – до года и более. Через 2–18 месяцев после начала лечения возможны рост туберкулем в головном мозге, ухудшение состояния. Продолжение противотуберкулезной терапии и кортикостероидов позволяет избежать хирургического вмешательства.
Прогноз. Смертность остается высокой – в среднем до 10%, особенно у детей первого года жизни и лиц пожилого возраста.
Неблагоприятные прогностические признаки: а) кома на момент начала терапии; б) наличие гидроцефалии и инсульта; в) резкое снижение уровня глюкозы и повышение содержание белка в ликворе; г) наличие милиарного туберкулеза и сопутствующих заболеваний. У 20–30% и более выживших пациентов остается выраженный в разной степени резидуальный дефект: задержка психического и/или психомоторного развития, психические расстройства, припадки, гемипарез, атаксия, глазодвигательные расстройства и глухота.
2) Нейробруцеллез. Зоонозная инфекция (источник – козы, овцы и др.); инфекция (бруцелла) передается алиментарным путем (употребление сырого молока и молочных продуктов). Возбудитель из ЖКТ проникает в лимфатические узлы, откуда распространяется по всему организму. Существенное значение в патогенезе болезни придают аутоиммунным реакциям.
Инкубационный период – 1–3 недели, иногда – несколько месяцев. Различают субклинические, острые, подострые и ремиттирующие формы болезни. Поражения нервной системы исключительно полиморфны: менингит, менингоэнцефалит с поражением различных нервных структур головного мозга, миелит, полирадикулит, полиневропатия. Отмечаются, кроме того, припухание и болезненность крупных суставов, гепатоспленомегалия, лимфоаденопатия, волнообразная лихорадка. В крови обнаруживаются гипохромная анемия, лейкопения, лимфоцитоз, в ликворе – лимфоцитарный плеоцитоз, нередко высокое содержание белка, возможны также уменьшение содержания глюкозы, ксантохромия. Лечение: комбинация тетрациклина и стрептомицина либо сочетание доксициклина и рифампицина. Возможны резидуальные симптомы.
3) Криптококковый менингит. Возбудитель заболевания – грибок Cryptococcus neoformans. Заболевание возникает у лиц с ослабленной иммунной системой. Патоморфология и клиническая картина во многом сходны с туберкулезным менингитом. Поражения нервной системы чаще всего протекают с картиной менингита и менингоэнцефалита. Для идентификации возбудителя используют окрашивание мазка тушью, латекс-агглютинацию (последняя выявляет криптококковый антиген в сыворотке или ликворе), полимеразную цепную реакцию. Прибегают также к посеву ликвора, крови, мочи на специальные среды. При лечении используют амфотерицин B или комбинацию амфотерицина и фторцитозина. Лучший индикатор эффективности терапии – клиническое состояние пациента.
4) Сифилитический менингит и менингоэнцефалит. Заболеваемость сифилисом в настоящее время продолжает увеличиваться, ее пик приходится на возраст 14–18 лет. Растет частота случаев сифилиса, вызванного лекарственно-устойчивыми формами (цистами и L-формами). Патоморфоз болезни относится и к сифилитическим поражениям ЦНС. Сифилис у детей может быть врожденным, передающимся плацентарным путем от больной матери плоду, начиная с 20-й недели беременности. Чаще менингит возникает во вторичной стадии сифилиса.
Сифилитический менингит может развиваться как в начальных, так и в поздних стадиях сифилиса. При постепенном начале в течение первого года болезни отмечаются жалобы на умеренную головную боль, головокружение, раздражительность, общую слабость, расстройства сна, тошноту, рвоту. Могут возникать разнообразные психические расстройства. Менингеальных симптомов при этом может не быть, но в ликворе определяются небольшой лимфоцитарный плеоцитоз (до 40 клеток в 1 мкл), повышение уровня белка (до 0,7 г/л) и положительная реакция Вассермана.
При остром начале возникает картина вторичного серозного менингита. Температура тела – до 38°C, наблюдаются выраженные менингеальные симптомы, психические расстройства, нарушения сознания. В ликворе, вытекающем при поясничном проколе под высоким давлением, обнаруживается преимущественно лимфоцитарный плеоцитоз (до 300 клеток в 1 мкл), уровень белка – 1–2 г/л. Указанные нарушения у детей старшего возраста наступают спустя примерно год после заражения.
Поздние сифилитические менингиты (на протяжении 3–6 лет после инфицирования) развиваются при нормальной температуре тела или субфебрилитете. Наблюдаются интенсивные головные боли, усиливающиеся в ночное время, глазодвигательные нарушения, психомоторное возбуждение, кортикальные эпилептические припадки и указанные выше изменения в ликворе, при этом менингеальных симптомов может не быть. Характерным для нейролюэса является симптом Аргайля Робертсона: отсутствие реакции зрачков на свет при сохранении реакции зрачков на конвергенцию и аккомодацию. Нередки, кроме того, рефлекторная неподвижность зрачков, анизокория, птоз, косоглазие, поражение зрительных нервов, джексоновская эпилепсия (с двигательными или чувствительными пароксизмами), нарастающие изменения личности и прогрессирующее мнестико-интеллектуальное снижение.
До 30% случаев – это асимптомные формы нейросифилиса, при которых изменения регистрируются в основном в сыворотке крови и ликворе.
Признаки врожденного сифилиса – умственная отсталость и триада Гетчинсона: глухота, деформация зубов и интерстициальный кератит.
Диагноз подтверждается положительными нетрепонемными и трепонемными серологическими реакциями в крови и ликворе.
Нетрепонемные реакции: Вассермана, Хинтона, Колмера, Закса-Витебского, реагиновый экспресс-тест (выявляет антитела к липидному антигену трепонем). При позднем нейросифилисе упомянутые реакции положительны только в трети случаев. Кроме того, они могут быть положительными при многих других заболеваниях (туберкулез, рассеянный склероз, малярия, опухоли и др.).
Трепонемные реакции: РИФ (реакция иммунофлюоресценции) и РИБТ (реакция иммобилизации бледных трепонем Нельсона-Мейера) высокоспецифичны, т. к. выявляют специфические антитела к трепонеме. РИФ остается таковой и после окончания болезни, поэтому ее не используют для оценки эффективности терапии и реинфекции.
Терапия. Основным остается в/в или в/м введение бензилпенициллина в высоких дозах. При аллергии на пенициллины используют хлорамфеникол, цефтриксон, эритромицин или тетрациклины. Через 2 часа после первого введения антибиотика возможна реакция Яриша-Герксгеймера (лихорадка, миалгия, тахикардия, тахипноэ, снижение АД), длится она до 24 ч. Симптоматическое лечение включает назначение анальгетиков, седатиков, дегидратирующих, рассасывающих, противосудорожных и иных средств.
Показания к повторному лечению: повышение уровня белка в ликворе через 6 месяцев после проведенной ранее терапии, клеточный состав ликвора и клинические проявления болезни.
5) Амебный менингит и менингоэнцефалит. Возбудитель – амеба Naegleria fowleri. Заболевание возникает у детей и молодых людей, которые купаются в пресных водоемах летом и осенью. Заражение происходит фекально-оральным путем при проглатывании цист. Через слизистую оболочку носа и решетчатую кость инфекция проникает в полость черепа (характерно поражение при этом обонятельных нервов) или с кровью из пищеварительного тракта.
Заболевание начинается остро с подъема температуры тела до 39°C, головной боли, аносмии, менингеальных симптомов. Появление очаговой неврологической симптоматики и психических расстройств указывает на вовлечение в воспалительный процесс ткани головного мозга. Картина ликвора: нейтрофильный плеоцитоз (до 10 000 клеток в 1 мкл), повышение содержания белка (до 1 г/л), снижение уровня глюкозы, может быть много эритроцитов; иногда в свежем ликворе выявляются подвижные трофозоиты. Болезнь быстро прогрессирует, при отсутствии адекватной терапии приводит к смерти через 2–3 недели. При подостром и хроническом течении в ликворе обнаруживают мононуклеарный плеоцитоз, увеличение концентрации белка, нормальное содержание глюкозы.
Диагностика. Помимо клинического обследования и изучения картины ликвора могут быть использованы методы серологической диагностики, результаты посева ликвора на обедненном агаре по методу Пейджа.
Терапия. Используется в/в капельное введение амфотерицина B или метронидазола. Препаратами выбора могут быть доксициклин, рифампицин. Длительность лечения – до 10 дней. Кроме того, назначаются дегидратация, вазоактивные препараты, ноотропы, метаболические средства. При тяжелой клинической картине показаны кортикостероиды.
Прогноз: при своевременной и адекватной терапии относительно благоприятный – выздоровление с резидуальной симптоматикой, выраженной в разной степени. Основные проявления резидуальной энцефалопатии: нарушения психического развития, аносмия, возможны припадки, центральные парезы и параличи.
Инкубационный период длится 2–30, чаще – 7–14 дней. Болезнь начинается с подъема температуры тела до 40°C, длящейся до 2 недель. Отмечаются головная боль, инъекция сосудов склер, общая слабость, боль в спине, икроножных мышцах, могут быть желтуха, полиморфные кожные высыпания. К концу первой недели появляются менингеальные симптомы. Обычны светобоязнь, боли в глазных яблоках, слабость конвергенции глаз, вялость зрачковых реакций, анизокория, головокружение. Наблюдаются, кроме того, заторможенность, амнестический синдром, спутанность сознания (чаще делирий), эпилептические припадки, очаговые мозговые симптомы (гемипарез, атаксия, гиперкинезы, признаки поражения черепных нервов, чаще лицевого, слухового, языкоглоточного). Для окружающих пациенты неопасны, карантин не устанавливается.
Терапия. Признается целесообразным антибактериальное лечение, начатое в первые 5 дней болезни. Назначается бензилпенициллин (в/в или в/м в течение 5–10 дней болезни). Альтернативными препаратами являются тетрациклины (например, доксициклин) или эритромицин. После начала терапии может возникать реакция Яриша-Герксгеймера, вызванная поступлением в кровоток большого количества продуктов распада спирохет (озноб, нарастание головной боли, лейкоцитоза, тахикардия, снижение АД). При рецидивах болезни назначают цефалоспорины. С появлением признаков энцефалита применяют кортикостероиды, дегидратацию, ноотропы, по показаниям – антиконвульсанты. В тяжелых случаях показаны противолептоспирозный гамма-глобулин, плазмаферез или гемосорбция.
Прогноз. В большинстве случаев благоприятный, бывают случаи спонтанного выздоровления. В резидуальном периоде наблюдаются астения, депрессия, задержка психического развития, деменция, симптомы гипоталамической дисфункции.
При поясничном проколе ликвор вытекает под высоким давлением, выявляются ксантохромия, преимущественно лимфоцитарный плеоцитоз (до 4000 клеток в 1 мкл), увеличение содержания белка (до 0,9 г/л); содержание глюкозы и хлоридов нормальное. В крови лейкопения или умеренный лейкоцитоз со сдвигом влево, СОЭ повышена в 20–60% случаев. Длительность заболевания – до 6 недель. В период ранней реконвалесценции могут быть рецидивы болезни, иногда с проявлениями арахноидита, невритов.
7) Нейролейкоз. Возникает у 2–4% пациентов с лейкозом (обычно это острый и хронический лимфобластный лейкоз, миелобластный лейкоз). Поражение ЦНС связывают с инфильтрацией ее ткани лейкозными клетками, кровоизлияниями, инфекцией, лекарственной и лучевой терапией, электролитными расстройствами, нарушениями мозгового кровообращения, вызванными повышением вязкости крови. Чаще всего развивается менингит с присущей ему симптоматикой, в тяжелых случаях – с комой. Вследствие инфильтрации желудочковой системы возникают гидроцефалия, застойные диски зрительных нервов, нарушения черепных нервов (они сдавливаются лейкозными инфильтратами).
Диагноз устанавливают путем выявления лейкозных клеток в ликворе. В 90% случаев в ликворе отмечаются нейтрофильный плеоцитоз, иногда – повышение содержания белка и снижение концентрации глюкозы. Ликворное давление и ВЧД обычно повышены. Нередко развивается синдром повышенной вязкости крови с головной болью, сонливостью, заторможенностью, нарушениями слуха, преходящими нарушениями мозгового кровообращения.
Помимо менингита могут быть очаговые повреждения мозга, проявляющиеся разнообразной неврологической симптоматикой: гемиплегией, афазией, гемианопсией, корковой слепотой, эпилептическими припадками и др. В тяжелых случаях, обычно на фоне ДВС-синдрома (внутрисосудистого тромбообразования), развиваются внутричерепные кровоизлияния. Нередко встречаются психические расстройства (аффективные расстройства, психотические состояния, угнетение и/или спутанность сознания), гипоталамическая симптоматика (ожирение, нарушение пищевого поведения, сонливость, несахарный диабет), реже – поражения спинного мозга вплоть до развития синдрома Броун-Секара (полного поперечного поражения спинного мозга, чаще на грудном уровне, с выпадением нижележащих спинальных функций). При лечении используют эндолюмбальное введение метотрексата в сочетании с цитарабином, симптоматическую терапию.
8) Химический менингит. Может возникать при эндолюмбальном введении различных веществ, попадании в подпаутинное пространство содержимого эпидермальных кист, краниофарингиомы, холестеатомы. По клиническим проявлениям напоминает бактериальный менингит и характеризуется нейтрофильным плеоцитозом, снижением содержания в ликворе глюкозы. Описан серозный менингит при лечении ибупрофеном, сулиндаком, толметином, котримоксазолом, изониазидом, азатиоприном, напроксеном, ципрофлоксацином
Читайте также:

