Септический шок как осложнение криминального аборта
Обновлено: 25.04.2024
Другие виды аборта (Криминальный аборт), аборт неуточненный – это аборт, проведенный вне специализированного медицинского учреждения и лицом, без соответствующего на то образования. Если аборт проведен в стационаре ЛПУ гинекологом, но с нарушениями, то он так же признается законодательством как криминальный аборт [4].
Код протокола:
Код (ы) МКБ-10:
O05 Другие виды аборта
О06 Аборт неуточненный
Дата разработки протокола: 2015 год.
Категория пациентов: пациенты с криминальным вмешательством с целью прерывания беременности.
Пользователи протокола: врачи общей практики, терапевты, акушеры-гинекологи, хирурги, урологи, анестезиологи-реаниматологи, врачи скорой помощи, фельдшеры.
Таблица – 1. Критерии, разработанные Канадской Целевой группой Профилактического Здравоохранения (Canadian Task Forceon Preventive Health Care) для оценки доказательности рекомендаций*
Классификация
Клиническая классификация [4]:
Производится по характеру осложнений:
Для криминального аборта используют механические, химические, медикаментозные средства и др. Аборт нередко производят в антисанитарных условиях, в связи, с чем часто возникают тяжелейшие септические осложнения, инфекционно-токсический шок, ДВС-синдром, почечная недостаточность, печеночная недостаточность, симптомы отравления, связанные с введением внутрь или парентерально различных препаратов. Также частыми осложнениями являются массивные кровотечения при повреждениях матки или смежных органов.
В зависимости от причины кровотечения различают:
· вследствие задержки частей плаценты или плодного яйца;
· вследствие травмы (разрыв шейки матки, перфорация матки, повреждение смежных органов);
· вследствие коагулопатии (ДВС синдром).
В зависимости от степени распространения инфекции различают:
· неосложненный лихорадочный выкидыш (инфекция локализована в матке);
· осложненный лихорадочный выкидыш (инфекция распространилась за пределы матки, но ограничивается областью малого таза);
· септический выкидыш.
Прочие осложнения: эмболия, передозировка (отравления) препаратами.
Клиническая картина
Cимптомы, течение
Диагностические критерии [1,2,4,11,12] (УД - A).
Жалобы и анамнез:
· боли внизу живота (инфекционные осложнения, травма матки и смежных органов);
· кровотечение из влагалища (остатки плодного яйца, травма матки и смежных органов);
· слизисто-гнойные выделения из половых органов (инфекционные осложнения);
· слабость, головокружение (инфекционные осложнения, травма матки, смежных органов);
· повышение температуры тела (инфекционные осложнения);
· одышка, сердцебиение, слабость, боли в грудной клетке (эмболия легочных артерий).
Анамнез:
· задержка менструации;
· наличие криминального вмешательства с целью прерывания беременности;
· продолжительность всех характерных симптомов в течение от 1 суток до 5 недель после аборта.
Физикальное обследование:
· бледность кожных покровов (анемия), цианоз (эмболия);
· повышение температуры тела (эндометрит, сальпингит, эндометрит);
· снижение АД (кровотечение, септический шок);
· тахикардия (кровотечение, эндометрит, сальпингит, септический шок);
· учащение дыхания (эмболия);
· снижение диуреза (сепсис, септический шок);
· вагинальное исследование (матка при бимануальном исследовании мягковатой консистенции, увеличена, болезненная при пальпации-эндометрит, наличие образований в области придатков матки - гематома при перфорации матки, пиоовар, пиосальпинкс, гидросальпинкс, внематочная беременность; инфильтрации в области сводов - параметрит; размеры матки больше, чем срок беременности;
· кровяные выделения из половых путей различной интенсивности и длительности;
· гнойное отделяемое из половых путей (эндометрит, сальпингооофорит).
Диагностика
Перечень основных и дополнительных диагностических мероприятий при госпитализации в стационар:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне (только при амбулаторном обращение пациента в стабильном состоянии):
· сбор соматического и гинекологического анамнеза;
· физикальное обследование;
· осмотр на зеркалах,
· бимануальное исследование.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне (проводится только при стабильном состоянии пациентки):
· ОАК;
· ОАМ;
· УЗИ (подозрение на инфекционно-септические осложнения, повреждение матки, смежных органов)
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации:
· сбор соматического и гинекологического анамнеза;
· физикальное обследование;
· осмотр на зеркалах,
· бимануальное исследование.
· общий анализ крови;
· общий анализ мочи;
· коагулограмма (ПВ, фибриноген, АЧТВ, МНО);
· биохимический анализ крови (мочевина, креатинин, общий белок, АлАТ, АсАТ, глюкоза, общий билирубин);
· определение группы крови по системе ABO цоликлонами;
· определение резус-фактора крови;
· реакции Вассермана в сыворотке крови;
· определение антигена p24 ВИЧ в сыворотке крови ИФА-методом;
· определение HbeAg вируса гепатита В в сыворотке крови ИФА-методом;
· определение суммарных антител к вирусу гепатита C в сыворотке крови ИФА-методом;
· определение степени чистоты гинекологического мазка;
· бактериологическое исследование отделяемого из цервикального канала на анализаторе (выделение чистой культуры)
· УЗИ органов малого таза;
· ЭКГ.
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации:
· коагулограмма (Д-димеры, РФМК, антитромбин III)
· биохимический анализ крови (лактат, СРБ количественно, прокальцитонин, калий, натрий, кальций, сывороточное железо, фракции билирубина)
· КОС крови
· бактериологическое исследование крови на гемокультуру на анализаторе (выделение чистой культуры)
· УЗИ органов брюшной полости, (наличие повреждения органов брюшной полости, степень выраженности септического процесса);
· рентгенография легких (при подозрении на эмболию, распространение инфекционного процесса на легкие);
· КТ органов грудной клетки (подозрение на эмболию легочных артерий);
· УЗИ плевральных полостей, (степень выраженности септического процесса).
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· сбор жалоб и анамнеза;
· физикальное обследование.
Инструментальные исследования.
- УЗИ органов малого таза: ультразвуковые признаки остатков плодного яйца в полости матки, гематометры, воспалительного процесса в органах малого таза, наличие свободной жидкости в малом тазу, гематомы, нарушение целостности стенок полости матки.
- УЗИ органов брюшной полости: наличие свободной жидкости в брюшной полости, диффузные изменения печени, поджелудочной железы, селезёнки, гепатоспленомегалия.
- УЗИ плевральных полостей: гидроторакс (при сепсисе).
- Рентгенография легких: диффузные изменения ткани легких, признаки эмболии ветвей легочной артерии.
- КТ органов грудной клетки: признаки ателектаза, эмболии ветвей легочной артерии.
Показания для консультации специалистов:
· консультация уролога, хирурга – при наличии повреждения смежных органов;
· консультация гематолога – при выраженной коагулопатии;
· консультация нефролога – при нарушении функции почек;
· консультация ангиохирурга/врача интервенциониста – при эмболии легочной артерии.
Лабораторная диагностика
Лабораторные исследования [3,4,5,11,12] (УД - IA):
· лейкоцитоз свыше 13,0х10 9 /л (эндометрит, сальпингооофорит, сепсис), или ниже 3,0х10 9 /л (сепсис, септический шок);
· ускорение скорости оседания эритроцитов (более 20мм/час);
· бактериологическое исследование отделяемого из цервикального канала - наличие болезнетворных бактерий и воспалительного процесса (эндометрит, сальпингит);
· снижение гемоглобина (кровотечение, септический шок);
· нарушение в показателях гемостаза (септический шок, сепсис, эмболии);
· снижение общего белка, повышение биллирубина, повышение АлАТ, повышение АсАТ, повышение креатинина, повышение остаточного азота, повышение мочевины в крови при сепсисе, септическом шоке;
· изменение удельного веса мочи, осадка мочи при сепсисе, септическом шоке
Дифференциальный диагноз
Таблица – 2. Дифференциальная диагностика проводится в зависимости развившегося осложнения
Лечение
Цели лечения:
Устранение осложнений, вызванных абортом:
· остановка кровотечения;
· лечение воспалительных процессов малого таза;
· лечение сепсиса и септического шока.
Тактика лечения:
Лечение зависит от развившегося осложнения.
Немедикаментозное лечение:
Режим – I, II, III;
Диета – стол № 0,1,5,15.
Медикаментозное лечение [5,7,8,10,11,12] (УД – IA):
проводится соответственно протоколам лечения развившихся осложнений:
· воспалительные заболевания женских половых органов;
· тромбоэмболические осложнения;
· сепсис;
· внутрибрюшное кровотечение (травмы органов брюшной полости).
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
· раствор натрия хлорида 0,9% 400 мл и других кристаллоидов (при транспортировке пациента).
Другие виды лечения:
1) Экстракорпоральные методы детоксикации:
Показания: токсико-септическое состояние пациента.
2) Гемодиализ:
Показания: при нарушении выделительной функции почек.
3) Диагностическая лапароскопия
Показания: для диагностики повреждения органов брюшной полости, наличия инфекционного очага.
Хирургическое вмешательство:
хирургическое вмешательство, оказываемое в амбулаторных условиях: нет
хирургическое вмешательство, оказываемое в стационарных условиях:
· эвакуация содержимого полости матки (кюретаж, вакуум аспирация) – удаление некротизированных остатков плодного яйца или эндометрия;
· тубэктомия, тубоварэктомия – при тубоовариальных образованиях, пиосальпинксе;
· лапароскопия, лапаротомия, ушивание перфорационного отверстия – при перфорации матки;
· лапароскопия, лапаротомия, гистерэктомия – при перфорации матки;
· лапароскопия, лапаротомия, санация и дренирование брюшной полости - при пельвиоперитоните;
· лапаротомия, ревизия органов брюшной полости, с возможной резекцией кишечника, сальника, выведением кишечной стомы, цистостомы – при повреждении кишечника или мочевого пузыря.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· клиническое выздоровление – улучшение общего состояния;
· остановка кровотечения;
· купирование симптомов воспаления;
· исчезновение болевого синдрома, анатомических изменений в придатках матки;
· неосложненное течение послеоперационного периода.
Госпитализация
Показания для госпитализации:
Показаниями для экстренной госпитализации:
· кровотечение вследствие травм шейки матки, перфорации матки, повреждение смежных органов (кишечник, мочевой пузырь, сальник), коагулопатические кровотечения;
· инфекционно-септические осложнения (гнойные тубоовариальные образования, пиовар, пиосальпинкс, пельвиоперитонит, перитонит, различные типы эмболий).
Показания для плановой госпитализации: нет.
Профилактика
Профилактические мероприятия:
· пропаганда контрацепции, осложнений от криминальных вмешательств.
Дальнейшее ведение:
Реабилитация и ведение на последующем амбулаторном этапе, согласно протоколам реабилитации развившихся осложнений.
Информация
Источники и литература
Информация
Указание на отсутствие конфликта интересов: отсутствуют.
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Акушерский сепсис – это системное осложнение инфекций женской мочеполовой системы и молочной железы, развившееся во время беременности, изгнания плода и в послеродовом (послеабортном) периоде. Проявляется тяжёлым общим состоянием, нарастающей слабостью, лихорадкой, сердцебиением, одышкой, снижением артериального давления. По мере прогрессирования присоединяются помутнение сознания, выраженное затруднение дыхания, резкое уменьшение объёма отделяемой мочи. Диагноз устанавливается на основании данных физикального осмотра, УЗИ, лабораторных исследований крови. Лечение комплексное: хирургическая санация гнойников, антибиотикотерапия, интенсивная терапия.
МКБ-10
Общие сведения

Причины
Акушерский сепсис всегда вторичен, его источником является локальная инфекция. Основные возбудители гнойно-воспалительных заболеваний – представители оппортунистической флоры (пиогенный стрептококк, стрептококк группы B, золотистый стафилококк, кишечная палочка, клебсиелла, протей, пептококк, пептострептококк, бактероид, грибок кандида), чаще всего населяют нижние отделы мочеполовой сферы и кишечника и приводят к патологии только под воздействием определённых факторов. К основным причинам и источникам инфицирования относятся:
- Хирургические операции и травмы тканей. Раневая поверхность служит воротами инфекции и способствует значительному снижению местного иммунитета. Гнойный процесс может стать исходом кесарева сечения, раннего отхождения околоплодных вод (при неправильном положении плода, многоплодии), полученных в родах разрывов и оперативных вмешательств на промежности.
- Лечебно-диагностические манипуляции. Возбудитель передаётся при контакте с обсеменённым инструментом, кроме того, микротравмы, полученные при исследовании, создают благоприятные условия для лимфо- и гематогенного заражения. В группе факторов риска - цервикальный серкляж, амниоцентез, кордоцентез, уретральная катетеризация, экстракорпоральное оплодотворение, многократные влагалищные исследования в ходе родов.
- Физиологические изменения, вызванные беременностью. Растущая матка сдавливает и смещает окружающие анатомические структуры, а прогестерон снижает тонус гладкой мускулатуры. Эти факторы приводят к нарушению уродинамики и создают предпосылки для развития гестационного пиелонефрита и уросепсиса.
- Застой грудного молока. В результате лактостаза происходит активный рост стафилококков, вызывающих мастит. Нарушение оттока молока – основная причина послеродовых абсцессов и флегмон.
С другой стороны, гнойные процессы могут осложниться сепсисом лишь при условии гипо- или гиперреактивности иммунного ответа. Функциональные расстройства иммунной системы приводят к усилению активности оппортунистических микроорганизмов и формированию патологической реакции на гнойное воспаление. К факторам риска относятся ожирение, сахарный диабет, анемия, острые и хронические воспаления (генитальные и экстрагенитальные), недостаток питания, возраст старше 35 лет.
Патогенез
Массивное поражение ткани инфекцией сопровождается перманентным или периодическим выбросом в кровоток медиаторов воспалительного ответа, что истощает регуляторную функцию иммунной системы и запускает ряд неконтролируемых реакций в дистантных органах и тканях. В результате повреждается эндотелий, ухудшается микроциркуляция (перфузия), снижается транспорт кислорода. Эти изменения приводят к нарушениям гомеостатической регуляции, развитию синдрома острой полиорганной недостаточности (СПОН) и ДВС-синдрома.
Желудочки сердца расширяются, происходит снижение сердечного выброса, нарушается сосудистый тонус. В лёгких образуются ателектазы, развивается респираторный дистресс-синдром. В результате снижения объёма циркулирующей крови (ОЦК) и гемостатических нарушений ухудшается микроциркуляция почечной ткани и кровоснабжение коркового слоя с последующей острой функциональной недостаточностью. В печени нарушаются обменные процессы, а недостаток кровоснабжения влечёт формирование некротических участков. Гипоперфузия приводит к патологической проницаемости слизистой оболочки кишечника с выбросом токсинов и микроорганизмов в лимфатическую систему, в результате ишемии на стенках органов ЖКТ образуются стрессовые язвы. Нарушение обменных процессов и микроциркуляции головного мозга обусловливает неврологические расстройства.
Классификация
Акушерский сепсис классифицируют по разным критериям: по возбудителю, по метастатическому распространению (септицемия, характеризующаяся наличием лишь первичного очага, и септикопиемия – наличие гнойных отсевов в других тканях и органах) или по клиническому течению. В современном акушерстве принята классификация, отражающая последовательные этапы формирования системной воспалительной реакции:
- Синдром системного воспалительного ответа (ССВО). Предвестник септического состояния – системная реакция на воспалительный процесс любой этиологии. Устанавливается при наличии воспалительного заболевания и на основании не менее двух клинических проявлений ССВО: тахикардии, тахипноэ или гипервентиляции, гипо- или гипертермии, лейкоцитоза (лейкопении) или повышения доли незрелых нейтрофилов. У 12% больных сепсисом признаки ССВО отсутствуют.
- Сепсис. Патологический системный ответ на первичную или присоединившуюся инфекцию. Диагноз выставляется при наличии инфекционного очага или на основании верифицированной бактериемии и остро развившихся признаков функциональной недостаточности двух и более органов (СПОН).
- Септический шок. Крайняя форма патологической реакции. Сопровождается выраженными, стойкими, плохо поддающимися медикаментозной коррекции гипотензией и нарушением перфузии.
Симптомы акушерского сепсиса
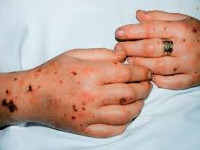
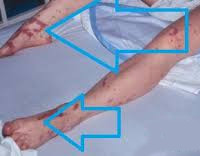
Послеродовый сепсис манифестирует на второй-третий день после изгнания плода сукровично-гнойными выделениями, явлениями общей интоксикации (тахикардией, одышкой, слабостью, потерей аппетита, иногда рвотой и диареей) и повышением температуры до 39-40°C с ознобами. Гипертермия обычно устойчивая, однако могут наблюдаться формы с постепенным повышением или большим разбросом суточной температуры и редкими приступами ознобов. Отмечаются боли в животе или молочных железах, могут регистрироваться генерализованные высыпания. Выраженность симптомов и длительность заболевания различны в зависимости от формы клинического течения.
Для молниеносного акушерского сепсиса нарастание симптоматики характерно в течение суток, при острой форме клиническая картина разворачивается в течение нескольких дней. При подострой форме признаки выражены менее ярко, процесс развивается неделями. Хрониосепсис характеризуется слабо выраженными изменениями (субфебрилитетом, повышенным потоотделением, головной болью и головокружениями, сонливостью, диареей) и вялым течением в течение многих месяцев. Рецидивирующая форма представляет череду затуханий (периодов ремиссии без заметных проявлений) и обострений (периодов с яркой симптоматикой) и характерна для септикопиемии, когда ухудшение состояния обусловлено повторными эпизодами образования вторичных гнойников.
Особенно тяжёлым течением и рядом специфических признаков отличается анаэробный сепсис, ассоциированный с гангреной матки. Заболевание протекает молниеносно или остро, сопровождается интенсивной некупируемой болью внизу живота, крепитацией и усилением боли при пальпации матки, выделением из влагалища газа и зловонной жидкости с пузырьками воздуха, бронзовой окраской кожи, бурым цветом мочи. Явления септического шока проявляются уже в самом начале болезни.
Осложнения
У больных, переживших острый период, может развиться тяжёлое, нередко летальное осложнение – суперинфекция. Значительное ухудшение качества жизни или гибель пациентки часто влекут другие последствия сепсиса: сопряжённые с ишемией или гнойным метастазированием необратимые органные изменения почек, печени, лёгких, сердца, головного мозга, прободение и кровотечения из гастроэнтеральных стресс-язв, артериальная тромбоэмболия и флеботромбоз. Сепсис у беременных может вызвать преждевременные роды, гибель плода, энцефалопатию и ДЦП рожденного ребенка.
Диагностика
В диагностике акушерского сепсиса участвуют акушер-гинеколог, терапевт, реаниматолог, микробиолог, осложнённые формы требуют привлечения нефролога, кардиолога, невролога, гепатолога. В ходе гинекологического исследования и общего осмотра по наличию очага гнойного воспаления в органах малого таза или молочной железе, а также признакам ССВО можно заподозрить септическое состояние. Проводятся следующие исследования:
- Определение возбудителя. Культуральный анализ крови и влагалищного мазка позволяют выявить инфекционный агент и подобрать эффективный препарат для лечения инфекции. Бактериемия подтверждает наличие септического процесса. При отсутствии бактериемии для дифференцирования локальной и генерализованной инфекции проводится тест на прокальцитонин.
- Инструментальные исследования. УЗИ малого таза и почек подтверждает (выявляет) наличие первичного гнойного очага в мочеполовых органах. УЗИ органов брюшной полости, рентгенография органов грудной клетки, ЭхоКГ позволяют обнаружить вторичные абсцессы в печени, лёгких, сердце.
- Клинико-биохимические анализы крови. Общий анализ крови обнаруживает лейкоцитоз, лейкопению, сдвиг лейкоцитарной формулы влево – значения, косвенно подтверждающие септическое состояние. Данные биохимического исследования говорят о нарушениях водно-электролитного баланса и функций почек, печени. Анализ газов крови выявляет нарушения КЩС и дыхательную недостаточность. По результатам коагулограммы определяются нарушения свёртывания крови. Тестирование уровня лактата в плазме позволяет обнаружить тканевую гипоперфузию и оценить тяжесть шока. Иммунограмма свидетельствует о расстройствах иммунной активности.
Акушерский сепсис следует дифференцировать с гестозами, амниотической эмболией и тромбоэмболией лёгочной артерии, острыми инфекциями (тяжёлым гриппом, бруцеллёзом, тифом, малярией, милиарным туберкулёзом), острым панкреатитом, лейкозами, лимфогранулематозом. Для дифференциальной диагностики может потребоваться консультация кардиохирурга, инфекциониста, фтизиатра, онкогематолога.
Лечение акушерского сепсиса
Лечебные мероприятия проводятся в условиях гинекологического или обсервационного акушерского отделения, больные с тяжёлыми формами сепсиса переводятся в отделение реанимации и интенсивной терапии. Лечение комплексное, включает хирургические и консервативные методы и направлено на борьбу с инфекцией и коррекцию витальных функций:
- Инфузионная терапия. Лечение предусматривает коррекцию гомеостатических расстройств (гипотонии, коагулопатии, нарушений кислотно-щелочного и водно-солевого и обмена, дефицита ОЦК), восстановление тканевой перфузии, дезинтоксикацию. С этими целями вводятся солевые и коллоидные растворы, альбумин, криоплазма, инотропы и вазопрессоры.
- Антибактериальная терапия. Направлена на уничтожение инфекционного агента с целью блокировки воспалительного каскада. Стартовое лечение включает внутривенное введение комбинации препаратов широкого спектра. После выделения возбудителя приступают к этиотропной антибиотикотерапии.
- Хирургическое лечение. Ликвидация гнойных очагов повышает эффективность интенсивной терапии и улучшает прогноз. Лечение предполагает санацию первичного и вторичных очагов – вскрытие и опорожнение абсцессов, кюретаж, вакуум-аспирацию или удаление матки (гистерэктомию).
В случае необходимости проводится искусственная вентиляция лёгких, энтеральное питание пациентки. Дополнительные методы интенсивной терапии включают применение кортикостероидов, выполнение хирургической детоксикации (плазмаферез, гемосорбция, гемофильтрация) после оперативного лечения нагноений, иммунотерапию.
Прогноз и профилактика
На ранних стадиях, когда не развились выраженные признаки СПОН, устойчивая гипотензия и ДВС-синдром, прогноз благоприятный. При развитии септического шока смертность может достигать 65% (в среднем – 45%). Профилактические мероприятия состоят в своевременном лечении воспалительных заболеваний (как на этапе планирования, так и в течение беременности), борьбе с внебольничными вмешательствами (внутриматочными и вагинальными манипуляциями, криминальными абортами, домашними родами), рациональной превентивной антибиотикотерапии при оперативных вмешательствах, полноценном питании, стабилизации уровня глюкозы в крови при сахарном диабете.
3. Клинические рекомендации по диагностике и лечению тяжелого сепсиса и септического шока в лечебно-профилактических организациях Санкт-Петербурга. – 2016.
4. Гнойно-воспалительные заболевания и сепсис в акушерстве. Клинические рекомендации (протокол лечения)/ Коллектив авторов. – 2015.
Септический шок – это тяжелое патологическое состояние, возникающее при массивном поступлении в кровь бактериальных эндотоксинов. Сопровождается тканевой гипоперфузией, критическим снижением артериального давления и симптомами полиорганной недостаточности. Диагноз ставится на основании общей клинической картины, сочетающей в себе признаки поражения легких, сердечно-сосудистой системы (ССС), печени и почек, централизации кровообращения. Лечение: массивная антибиотикотерапия, инфузия коллоидных и кристаллоидных растворов, поддержание деятельности ССС за счёт введения вазопрессоров, коррекция респираторных нарушений путем ИВЛ.
МКБ-10
Общие сведения
Септический шок (СШ) также называют инфекционно-токсическим (ИТШ). Как самостоятельная нозологическая единица патология впервые была описана в XIX веке, однако полноценное изучение с разработкой специфических противошоковых мер началось не более 25 лет назад. Может возникать при любом инфекционном процессе. Наиболее часто встречается у пациентов хирургических отделений, при менингококковой септицемии, брюшном тифе, сальмонеллезе и чуме. Распространен в странах, где диагностируется наибольшее количество бактериальных и паразитарных заболеваний (Африка, Афганистан, Индонезия). Ежегодно от ИТШ погибает более 500 тысяч человек по всему миру.

Причины
В абсолютном большинстве случаев патология развивается на фоне ослабления иммунных реакций. Это происходит у пациентов, страдающих хроническими тяжелыми заболеваниями, а также у людей пожилого возраста. В силу физиологических особенностей сепсис чаще диагностируется у мужчин. Список самых распространенных заболеваний, при которых могут возникать явления ИТШ, включает в себя:
- Очаги гнойной инфекции. Признаки системной воспалительной реакции и связанных с ней нарушений в работе внутренних органов отмечаются при наличии объемных абсцессов или флегмоны мягких тканей. Риск генерализованного токсического ответа повышается при длительном течении болезни, отсутствии адекватной антибактериальной терапии и возрасте пациента старше 60 лет.
- Длительное пребывание в ОРИТ. Госпитализация в отделение реанимации и интенсивной терапии всегда сопряжена с риском возникновения сепсиса и инфекционного шока. Это обусловлено постоянным контактом с резистентной к антибактериальным препаратам микрофлорой, ослаблением защитных сил организма в результате тяжёлой болезни, наличием множественных ворот инфекции: катетеров, желудочных зондов, дренажных трубок.
- Раны. Нарушения целостности кожных покровов, в том числе возникшие во время операции, существенно повышают риски инфицирования высококонтагиозной флорой. ИТШ начинается у больных с загрязненными ранами, не получивших своевременной помощи. Травматизация тканей в ходе оперативного вмешательства становится причиной генерализованной инфекции только при несоблюдении правил асептики и антисептики. В большинстве случаев септический шок возникает у пациентов, перенесших манипуляции на желудке и поджелудочной железе. Еще одна распространенная причина – разлитой перитонит.
- Приём иммунодепрессантов. Лекарственные средства, угнетающие иммунитет (меркаптопурин, кризанол), используются для подавления реакции отторжения после трансплантации органов. В меньшей степени уровень собственной защиты снижается при употреблении химиотерапевтических средств – цитостатиков, предназначенных для лечения онкологических заболеваний (доксорубицина, фторурацила).
- СПИД.ВИЧ-инфекция в стадии СПИДа приводит к развитию нетипичного сепсиса, спровоцированного не бактериальный культурой, а грибком рода Candida. Клинические проявления болезни характеризуется малой степенью выраженности. Отсутствие адекватного иммунного ответа позволяет патогенной флоре свободно размножаться.
Возбудитель сепсиса – грамположительные (стрептококки, стафилококки, энтерококки) и грамотрицательные (Enterobacter cloacae, Clostridium pneumoniae) бактерии. Во многих случаях культуры нечувствительны к антибиотикам, что затрудняет лечение пациентов. Септический шок вирусного происхождения в настоящее время вызывает споры специалистов. Одни представители научного мира утверждают, что вирусы неспособны стать причиной патологии, другие – что внеклеточная форма жизни может спровоцировать системную воспалительную реакцию, являющуюся патогенетической основой ИТШ.
Патогенез
В основе симптомов лежит неконтролируемое распространение медиаторов воспаления из патологического очага. При этом происходит активация макрофагов, лимфоцитов и нейтрофилов. Возникает синдром системного воспалительного ответа. На фоне этого снижается периферический сосудистый тонус, объем циркулирующей крови падает за счет повышения проницаемости сосудов и застоя жидкости в микроциркуляторном русле. Дальнейшие изменения обусловлены резким уменьшением перфузии. Недостаточное кровоснабжение становится причиной гипоксии, ишемии внутренних органов и нарушения их функции. Наиболее чувствителен головной мозг. Кроме того, ухудшается функциональная активность легких, почек и печени.
Помимо СВР в формировании септического шока важную роль играет эндогенная интоксикация. В связи со снижением работоспособности экскреторных систем в крови накапливаются продукты нормального обмена веществ: креатинин, мочевина, лактат, гуанин и пируват. Во внутренних средах повышается концентрация промежуточных результатов окисления липидов (скатол, альдегиды, кетоны) и бактериальных эндотоксинов. Всё это вызывает тяжелые изменения гомеостаза, расстройства кислотно-щелочного баланса, нарушения в работе рецепторных систем.
Классификация
Симптомы септического шока
90% случаев СШ сопровождается дыхательной недостаточностью различной степени тяжести. Пациенты с декомпенсированным и терминальным течением болезни нуждаются в аппаратной респираторной поддержке. Печень и селезенка увеличены, уплотнены, их функция нарушена. Может отмечаться атония кишечника, метеоризм, стул с примесью слизи, крови и гноя. На поздних стадиях возникают симптомы диссеминированного внутрисосудистого свертывания: петехиальная сыпь, внутреннее и наружное кровотечения.
Осложнения
Септический шок приводит к ряду тяжелых осложнений. Наиболее распространённым из них считается полиорганная недостаточность, при которой нарушается функция двух и более систем. В первую очередь страдает ЦНС, легкие, почки и сердце. Несколько реже встречается поражение печени, кишечника и селезенки. Летальность среди пациентов с ПОН достигает 60%. Часть из них погибает на 3-5 сутки после выведения из критического состояния. Это обусловлено органическими изменениями во внутренних структурах.
Еще одним распространенным последствием ИТШ являются кровотечения. При формировании внутримозговых гематом у пациента развивается клиника острого геморрагического инсульта. Скопление экстравазата в других органах может приводить к их сдавлению. Уменьшение объема крови в сосудистом русле потенцирует более значимое снижение артериального давления. ДВС на фоне инфекционно-токсического шока становится причиной гибели пациента в 40-45% случаев. Вторичное поражение органов, спровоцированное микротромбозами, возникающими на начальном этапе формирования коагулопатии, отмечается практически у 100% больных.
Диагностика
- Осмотр и физикальное исследование. Реализуется непосредственно лечащим врачом. Специалист обнаруживает характерные клинические признаки шокового состояния. Для этого проводится тонометрия, визуальная оценка цвета кожных покровов, особенностей дыхательных движений, подсчет пульса и ЧДД, аускультация сердца и легких. При подозрении на наличие осложнений необходима оценка неврологического статуса на предмет симптоматики кровоизлияния в мозг.
- Аппаратное исследование. Имеет вспомогательное значение. Пациенту показан контроль состояния с использованием анестезиологического монитора. На экран устройства выводится информация о величине артериального давления, частоте сердечных сокращений, степени насыщения крови кислородом (при легочной недостаточности SpO2<90%) и коронарном ритме. На фоне нарушений дыхания и токсического поражения миокарда может отмечаться тахикардия, аритмия и блокады внутрисердечной проводимости.
- Лабораторное исследование. Позволяет выявить имеющиеся нарушения гомеостаза, сбои в работе внутренних органов. У пациентов с шоком септического происхождения обнаруживается повышенный уровень креатинина (> 0,177 ммоль/л), билирубина (>34,2 мкмоль/л), лактата (>2 ммоль/л). О нарушении коагуляции свидетельствует тромбоцитопения (
Лечение септического шока
Пациентам показана интенсивная терапия. Лечение проводят в отделениях ОРИТ с использованием методов аппаратной и медикаментозной поддержки. Лечащий врач – реаниматолог. Может потребоваться консультация инфекциониста, кардиолога, гастроэнтеролога и других специалистов. Требуется перевод больного на искусственную вентиляцию лёгких, круглосуточное наблюдение среднего медицинского персонала, парентеральное кормление. Смеси и продукты, предназначенные для введения в желудок, не используются. Все методы воздействия условно делятся на патогенетические и симптоматические:
- Патогенетическое лечение. При подозрении на наличие сепсиса больному назначают антибиотики. Схема должна включать в себя 2-3 препарата различных групп, обладающих широким спектром действия. Подбор медикамента на начальном этапе проводят эмпирическим путем, в соответствии с предполагаемой чувствительностью возбудителя. Одновременно с этим производят забор крови на стерильность и восприимчивость к антибиотикам. Результат анализа готовится в течение 10 дней. Если к этому времени подобрать эффективную лекарственную схему не удалось, следует использовать данные исследования.
- Симптоматическое лечение. Подбирается с учетом имеющейся клинической картины. Обычно больные получают массивную инфузионную терапию, глюкокортикостероиды, инотропные средства, антиагреганты или гемостатики (в зависимости от состояния свертывающей системы крови). При тяжелом течении болезни используют препараты крови: свежезамороженную плазму, альбумин, иммуноглобулины. Если пациент находится в сознании, показано введение анальгетических и седативных лекарств.
Прогноз и профилактика
Септический шок имеет неблагоприятный прогноз для жизни. При субкомпенсированном течении погибает около 40% больных. Декомпенсированная и терминальная разновидности оканчиваются гибелью 60% пациентов. При отсутствии своевременной медицинской помощи смертность достигает 95-100%. Часть больных умирает через несколько дней после устранения патологического состояния. Профилактика ИТШ заключается в своевременном купировании очагов инфекции, грамотном подборе антибиотикотерапии у хирургических больных, соблюдении антисептических требований в отделениях, занимающихся инвазивным манипуляциями, поддержке адекватного иммунного статуса у представителей ВИЧ-инфицированной прослойки населения.
2. Тактика ведения пациентов с сепсисом и септическим шоком в многопрофильном стационаре/ Сапичева Ю.Ю., Лихванцев В.В. – 2015.
Криминальный аборт — это искусственное прерывание беременности с согласия женщины, выполненное способом и в сроки, за которые предусмотрена уголовная ответственность. Осложнения нелегального абортирования могут проявляться слабостью, головокружением, нарушениями сознания, слизисто-гнойными и кровянистыми влагалищными выделениями, болью внизу живота, гипертермией, нарастающей интоксикацией и полиорганной недостаточностью. Криминальный аборт диагностируется при помощи влагалищного осмотра в зеркалах, бимануальной пальпации, УЗИ органов малого таза. Для лечения осложнений используют антибиотики, гемостатики, инфузионную терапию, широкий спектр оперативных методов.
МКБ-10

Общие сведения
О криминальном (нелегальном, незаконном, уголовном) аборте речь идет в тех случаях, когда гестация прерывается женщиной самостоятельно или по ее согласию человеком без соответствующего медицинского образования. Как правило, такое вмешательство выполняется вне лечебных учреждений. Аборт считается криминальным также при его проведении акушером-гинекологом за пределами специализированного заведения или без медицинских либо социальных показаний после 12 недели гестационного срока.
По информации экспертов Института Гуттмахера (США), изучающих проблемы абортов в мире, ежегодно нелегально прерывается до 20 миллионов беременностей, в результате осложнений гибнет почти 70 тысяч женщин. Самые высокие показатели зафиксированы в развивающихся странах. В России криминальные аборты составляют 3% от всех случаев абортирования, более половины из них представлены прерыванием подростковой беременности.

Причины
Использование женщинами нелегальных способов прерывания гестации обусловлено социальными факторами: образовательным и культурным уровнем, принадлежностью к определенной социальной группе, отношением общества к нежелательным беременностям, особенностями правового регулирования. Наиболее распространенными причинами незаконных абортов являются:
Патогенез
Механизм абортирования зависит от способа выполнения криминального аборта. Прием различных медикаментов (стероидных антипрогестагенных средств, синтетических аналогов женских половых гормонов, утеротонических препаратов) предполагает гибель зародыша, нарушение процессов имплантации, усиленное сокращение маточной мускулатуры с изгнанием плода. Введение в цервикальный канал и полость матки химических веществ, различных предметов направлено на стимуляцию выкидыша за счет повреждения плодного яйца. Криминальное прерывание гестации, при котором используют специальные медицинские инструменты, предусматривает отделение плода с его оболочками от маточной стенки.
При внебольничном введении во влагалище и матку химических реагентов, частей растений, различных предметов и даже специальных инструментов обычно не соблюдаются требования асептики и антисептики. В результате существенно возрастает риск микробного обсеменения слизистых. Ситуация усугубляется при травмировании стенки органа, скоплении в маточной полости сгустков крови и разрушенных остатков плодного яйца, являющихся хорошей питательной средой для развития патогенных микроорганизмов. В инфекционно-воспалительный процесс сначала вовлекается эндометрий, а затем другие оболочки матки, придатки, тазовая брюшина. При отсутствии адекватной медицинской помощи возможна генерализация инфекции с развитием перитонита и сепсиса.
Классификация
При систематизации форм криминального прерывания наступившей беременности учитывают множество факторов, от сроков проведения аборта до используемых методов и средств. Такой подход позволяет максимально учесть возможные медицинские риски и разработать оптимальную схему оказания помощи пациентке. Специалисты в сфере практической гинекологии различают следующие варианты криминальных абортов:
Симптомы криминального аборта
Клинические проявления патологического состояния зависят от выбранного способа незаконного вмешательства. При приеме гормональных средств и препаратов, стимулирующих сокращение миометрия, возможно отравление с тошнотой, рвотой, головокружением, головной болью. В тяжелых случаях передозировки токсичных веществ (хинина, спорыньи) повышается или резко падает давление, учащается сердцебиение, женщина ощущает перебои в работе сердца, отмечается оглушенность, спутанность или потеря сознания. У некоторых пациенток на фоне медикаментозного аборта развивается обильное непрекращающееся маточное кровотечение.
При механических способах криминального прерывания гестации чаще всего наблюдаются массивные маточные кровотечения с быстрым ухудшением общего самочувствия и показателей гемодинамики, выявляемые у 25-40% женщин, которые перенесли нелегальный аборт. О присоединении инфекции свидетельствует нарастающая гипертермия, усиливающиеся боли в надлобковой области, слизисто-гнойные влагалищные выделения. Обычно заметно нарушается состояние пациентки: появляется слабость, быстрая утомляемость, бледность, потливость, головокружение. При эмболии легочной артерии возникает резкая боль в грудной клетке, одышка, сердцебиение, страх смерти.
Осложнения
Всемирной Организацией Здравоохранения аборты, особенно криминальные, признаны наиболее серьезной проблемой охраны женского репродуктивного здоровья во многих государствах. От 13 до 60% материнской летальности в разных странах вызвано осложнениями после незаконного прерывания гестации. В 80% случаев причиной гибели пациентки после криминального аборта является сепсис, в 14% — кровотечение, в 6% — перитонит. При механических и химических вмешательствах возможны разрывы влагалища и шейки матки, прободение маточной стенки, уретры, мочевого пузыря, прямой кишки, петель толстого и тонкого кишечника, химические ожоги слизистых оболочек, ДВС-синдром. На фоне кровотечения и воспалительных процессов (острого эндометрита, сальпингита, аднексита) может развиться инфекционно-токсический шок, почечная печеночная недостаточность.
Поскольку гестация не всегда успешно прерывается криминальным способом, у плода, подвергшегося токсическим воздействиям, могут возникнуть пороки развития. Отдаленными последствиями осложненных нелегальных абортов являются хронические эндометриты, аднекситы, эндоцервициты, кольпиты, эрозия шейки, нарушения менструального цикла. Часто страдает репродуктивная функция – значительно возрастает риск привычного невынашивания беременности, внематочной гестации, преждевременных родов, фетоплацентарной недостаточности, аномалий родовой деятельности, приращения плаценты и других акушерских осложнений. До 40-80% женщин, перенесших уголовный аборт, остаются бесплодными. У некоторых больных развивается стрессовый послеабортный синдром с депрессией, суицидальными мыслями, чувством вины, сексуальными расстройствами, употреблением психоактивных веществ.
Диагностика
Задачами диагностического поиска при криминальных абортах являются установление факта прерывания беременности, объективная оценка состояния репродуктивных органов и завершенности изгнания плода, выявление возможных повреждений. Даже если пациентка не сообщает о незаконном аборте, тщательное обследование позволяет выявить его признаки. Обследование обычно включает такие методы, как:
- Осмотр на кресле. При гинекологическом исследовании отмечается увеличение матки, имеющей мягковатую консистенцию. Во влагалище могут присутствовать сгустки крови. Часто обнаруживаются выделения из шейки. При бимануальной пальпации определяется болезненность в нижней части живота. Гематома после перфорации представлена объемным образованием в области придатков, инфильтрация влагалищных сводов характерна для параметрита.
- УЗИ тазовых органов. В ходе ультразвукового обследования в матке может быть выявлено плодное яйцо или его части. Возможно расширение маточной полости за счет скопления крови. Для более точной визуализации трансабдоминальное УЗИ рекомендуется дополнить трансвагинальным исследованием. Метод также позволяет оценить толщину и состояние маточной стенки, распространение воспалительного процесса на другие органы.
Женщинам с вероятным криминальным прерыванием гестации назначают общий анализ крови, в котором зачастую определяется снижение количества эритроцитов, лейкоцитоз, повышение СОЭ, а также общий анализ мочи. Специалисты оценивают характеристики гемостаза (фибриноген, протромбин, АЧТВ), исследуют биохимические показатели крови (уровни АлТ, АсТ, общего белка, глюкозы, общего билирубина, мочевины, креатинина), выполняют ЭКГ. При обоснованном подозрении на экстрагенитальные осложнения проводят УЗИ органов брюшной полости, рентгенографию легких, КТ органов грудной клетки. Нелегальный аборт дифференцируют с угрозой прерывания гестации, эктопической беременностью, острым аппендицитом, пузырным заносом, плацентарным полипом. По показаниям назначают консультации инфекциониста, уролога, хирурга, нефролога, гематолога, ангиохирурга.
Лечение криминального аборта
При незаконном прерывании беременности пациентка подлежит экстренной госпитализации. Целью действий врача является устранение возникших осложнений, терапевтические мероприятия осуществляются с учетом протоколов лечения маточных и внутрибрюшных кровотечений, воспалительных заболеваний репродуктивных органов, септических состояний, перитонита, эмболии. Консервативная терапия осложнений криминального абортирования предполагает назначение следующих групп медикаментов:
- Антибиотики. Антибактериальная терапия направлена на борьбу с возбудителями инфекционно-воспалительных процессов. Подбор препаратов по возможности выполняется с учетом чувствительности микроорганизмов. Предпочтительны парентеральные способы введения лекарственных средств в сочетании с профилактикой дисбактериоза.
- Гемостатики. Кровоостанавливающие препараты показаны при продолжающихся геморрагиях, связанных с нарушением свертывающей системы крови. Применяются как местно, так и системно. Коагулянты, воздействующие на разные звенья системы гемостаза, повышают свертываемость крови и позволяют прекратить кровотечение.
- Инфузионные растворы. Использование коллоидных и кристаллоидных составов обеспечивает восстановление объема циркулирующей крови и ее реологических характеристик, питание и быструю детоксикацию организма, что особенно важно при медикаментозных отравлениях. В особо тяжелых последствиях аборта выполняют гемосорбцию, гемодиализ.
Интенсивная симптоматическая терапия с назначением кардиотонических препаратов, гепатопротекторов, диуретиков, антиоксидантов, антиагрегантов и других лекарственных средств направлена на коррекцию полиорганных нарушений, характерных для криминального прерывания беременности. При неэффективности консервативного лечения больной рекомендовано проведение операции.
Объем хирургических вмешательств определяется выявленной патологией. Некротизированные остатки эндометрия, плода и его оболочек эвакуируются из маточной полости при помощи кюретажа или вакуум-аспирации, обеспечивается качественная ревизия матки. При наличии тубоовариальных воспалительных образований выполняется тубэктомия, тубоварэктомия. В зависимости от степени повреждения органа и наличия инфекционных осложнений пациенткам с перфорацией маточной стенки рекомендовано ушивание перфорационного отверстия или гистерэктомия. Выявление признаков пельвиоперитонита и разлитого перитонита является основанием для лапароскопического или лапаротомического вмешательства с санацией, ревизией, дренированием брюшной полости, а зачастую и удалением матки с придатками. В сложных случаях проводится резекция сальника, кишечника, выводится кишечная стома, цистостома .
Прогноз и профилактика
Чем позже женщина с осложнениями, вызванными криминальным абортом, обращается за медицинской помощью, тем хуже прогноз. Возникновение тяжелых расстройств и гибель пациентки наиболее вероятны при механических вариантах прерывания гестации с проникновением в полость матки. Профилактические мероприятия предполагают активную пропаганду контрацепции со школьной скамьи, информирование женщин из групп риска об опасности криминальных вмешательств, законодательное регулирование вопросов деторождения с учетом интересов женщины, обеспечение доступной акушерско-гинекологической помощи пациенткам с нежелательной беременностью.
1. Криминальный аборт: медицинская и правовая категория/ Акопян М.С.// Международный студенческий научный вестник. – 2017.
2. Незаконное производство аборта: уголовно-правовой и криминологический аспекты: Автореферат диссертации/ Лозанович Л.А. – 2004.
3. Медико-социальные факторы искусственного прерывания беременности: Автореферат диссертации/ Гряниченко Н.А. – 2006.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Одним из самых тяжелых осложнений гнойно-септических процессов любой локализации является септический (или бактериально-токсический) шок. Септический шок представляет собой особую реакцию организма, выражающуюся в развитии тяжелых системных расстройств, связанных с нарушением адекватной перфузии тканей, наступающей в ответ на внедрение микроорганизмов или их токсинов.
Впервые этот патологический процесс описай в 1956 г. Studdiford и Douglas. По частоте возникновения бактериально-токсический шок стоит на третьем месте после геморрагического и кардиального, а по летальности - на первом. При септическом шоке погибают от 20 до 80 % больных.
Септический (бактериальный, эндотоксический, инфекционно-токсический) шок может развиться на любом этапе гнойного заболевания, но чаще он развивается при очередном обострении гнойного процесса или в момент хирургического вмешательства, а также в любое время у больных с сепсисом.
Частота развития шока у больных сепсисом составляет 19%.
Следует отметить, что у гинекологических больных с гнойными заболеваниями органов малого таза септический шок в настоящее время возникает значительно реже (менее 1 %, тогда как в 80-е годы данное осложнение наблюдалось у 6,7% больных).
Шок резко утяжеляет течение заболевания, при этом он часто является непосредственной причиной смерти больных. Летальность больных с септическим шоком достигает 62,1%.
В гинекологической практике септический шок осложняет инфицированные внебольничные аборты, ограниченный и разлитой перитонит, раневую инфекцию. Как известно, в последние десятилетия частота гнойно-септических заболеваний беременных и гинекологических больных постоянно возрастает. Эту тенденцию можно объяснить многими причинными факторами:
- изменением характера микрофлоры, появлением аитибиотикоустойчивых и даже антибиотикозависимых форм микроорганизмов;
- изменением клеточного и гуморального иммунитета многих женщин вследствие широкого применения антибиотиков, кортикостероидов и цитостатиков;
- возросшей аллергизацией больных;
- широким внедрением в гинекологическую практику методов диагностики и терапии, связанных с вхождением в полость матки.
С увеличением роста гнойно-септических заболеваний практическому врачу все чаще приходится сталкиваться с септическим шоком, этой грозной патологией, представляющей смертельную угрозу жизни больной.
Септический шок в акушерстве в настоящее время встречают значительно реже. Однако он по-прежнему занимает одно из ведущих мест в структуре материнской смертности в развивающихся странах, что связано с различными причинами, в первую очередь с частотой септических абортов и послеродового эндометрита Материнская смертность от осложненного аборта в Африке составляет 110 на 100 тыс живорождённых. В развитых странах частота септических осложнений значительно меньше и по отдельным нозологиям может отличаться в сотни раз. Например, в США материнская смертность от осложнённого аборта равна 0,6 на 100 тыс живорожденных. Частота эндометрита после самопроизвольных родов в среднем составляет 2-5%, после кесарева сечения - 10-30%. Течение сепсиса и септического шока в акушерстве сопровождает меньшая летальность, чем у других категорий пациентов (в акушерстве - 0-28%, небеременные - 20-50%). Это связано с тем, что при акушерском шоке пациентки, как правило, более молоды, чем при других видах шока. Они имеют менее отягощенный преморбидный фон, первичный очаг инфекции расположен в полости таза - зоне, доступной для диагностических и хирургических вмешательств, микрофлора чувствительна к антибактериальным препаратам широкого спектра действия.
В последние годы отечественными и зарубежными исследователями достаточно четко сформулированы основные принципы диагностики и интенсивной терапии сепсиса и септического шока.
Читайте также:

