Сестринский процесс при дифтерии реферат
Обновлено: 19.04.2024
Статистические данные Роспотребнадзора по РФ о заболеваемости дифтерией. Теоретические основы лечебно-диагностического процесса и профилактики дифтерии. Клинические проявления и осложнения. Принципы лечения и ухода при дифтерии. Методы обследования.
| Рубрика | Медицина |
| Вид | курсовая работа |
| Язык | русский |
| Дата добавления | 07.04.2018 |
| Размер файла | 37,5 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
-- выполнение назначений врача и помощь при интубации (трахеостомии).
-- прогрессирующее развитие дыхательной и сердечно-сосудистой недостаточности.
-- похолодание рук и ног.
Клинический осмотр. Состояние агонирующее. Адинамия, акроцианоз с переходом в тотальный, похолодание конечностей, глухость сердечных тонов, брадикардия, нитевидный пульс, ослабленное дыхание. Остановка дыхания и сердца.
-- строгое выполнение назначений врача-реаниматолога.
Заболевание дифтерией представляет серьезную эпидемиологическую опасность для окружающих. Поэтому обязательна срочная госпитализация в боксированное отделение инфекционной больницы. Приблизительный срок изоляции больных детей 30 дней.
У пациента появляются и усугубляются проблемы:
-- сердцебиение (приступы сердцебиения);
-- уменьшается диурез (количество выделяемой мочи);
Цели медсестры: уменьшить (устранить) проблемы.
-- разрешение психологических проблем с пациентом и его родственниками;
-- оказание физической помощи при кормлении, переодевании, смене белья и так далее, создание возвышенного положения в постели;
-- обеспечение оптимального температурного режима в помещении (палате, боксе), проветривание;
-- измерение t тела, артериального давления, пульса, числа дыханий;
-- контроль за работой младшего медперсонала;
-- предупреждение нарушения постельного режима.
При появлении у пациента гнусавости, вытекания жидкой пищи и питья через нос, нарушения глотания во время еды, двоения в глазах, косоглазия, опущения века можно говорить о парезах и параличах мышц вследствие развития полиневритов черепных нервов.
Цель медсестры: уменьшить дискомфорт и снять остроту проблем.
-- оказание помощи при кормлении;
-- физическая помощь (приподнять, повернуть пациента, создать удобное положение в постели);
-- предупреждение нарушения строгого постельного режима;
-- разрешение психологических проблем;
-- осуществление зондового кормления по назначению врача.
При развитии парезов и параличей дыхательной мускулатуры возникают проблемы с дыханием, связанные с уменьшением подвижности грудной клетки, скоплением слизи в дыхательных путях и невозможностью откашлять мокроту.
Цель медсестры: уменьшить остроту проблем и риск возникновения пневмонии.
Ведущим в плане сестринских действий будет:
-- отсасывание слизи из носоротоглотки;
-- создание дренажного положения.
Возможно также развитие периферических парезов и параличей нижних и верхних конечностей, что приводит к ограничению движений, неподвижности, невозможности самообслуживания.
-- облегчить состояние пациента;
-- восстановить функции пораженных конечностей (улучшить).
Действия медсестры будут заключаться в оказании физической помощи, выполнении врачебных назначений. [15]
В 2014 году прошел 10-летний интервал с момента последней массовой иммунизации взрослого населения против дифтерии, в соответствии с Национальным календарем профилактических прививок, таким образом, возможны вновь вспышки дифтерии. Чтобы это не происходило, необходимо:
- усилить профилактические мероприятия, обучить медицинский персонал по вопросам профилактики дифтерии;
- проводить беседы с населением о важной роли профилактических прививок;
- проводить обучение граждан по вопросам профилактики дифтерии;
- при любых подозрениях на дифтерию сразу проводить противоэпидемические мероприятия;
- выявлять бактерионосителей и госпитализировать в стационар для санации.
Изучив литературу и проанализировав статистические данные, были составлены рекомендации для медицинской сестры по профилактике дифтерии и по уходу за пациентами:
1. Медицинская сестра должна знать что, в комплексе противоэпидемических мероприятий против дифтерии используются два основных способа, предупреждающих вирусные заболевания: специфическая профилактика (вакцинопрофилактика), и неспецифическая защита.
2. Медицинская сестра должна активно участвовать в неспецифической профилактике воздушно - капельных инфекциях.
3. Медицинская сестра должна знать симптомы этих форм заболевания, чтобы вовремя вызвать врача, чтобы оказать помощь пациенту и оградить других от очага инфекции, а так же проводить профилактику в периоды эпидемии.
4. Медицинская сестра должна обучить пациента и его родственников противоэпидемическим мероприятиям при дифтерии.
5. Медицинская сестра должна обучать родственников и самого больного уходу и правилам санитарной безопасности для того, что бы предупредить осложнения и не допустить, прогрессирования течения болезни.
6. Медицинская сестра должна проводить санпросвет работу с населением о здоровом образе жизни (закаливание, физическая нагрузка).
7. Палаты, в которых находятся больные с дифтерией, необходимо часто и хорошо проветривать, кроме того, нужно своевременно проводить текущую и заключительную дезинфекцию.
8. Особого внимания и ухода требуют больные с тяжелыми (токсическими) формами дифтерии, которые находятся на постельном режиме.
9. Несколько раз в день больной с помощью медицинской сестры должен проводить туалет полости рта (либо самостоятельно).
10. Кожные покровы следует ежедневно обтирать теплой водой.
11. При выполнении медицинских процедур медицинская сестра должна очень осторожно менять положение больного в постели.
12. Медицинской сестре необходимо вести тщательное наблюдение за больным и при выявлении малейших признаков дифтерийного крупа (дифтерии гортани) оповещать о них дежурного или лечащего врача.
13. При наличии у больных парезов и параличей (мягкого неба, конечностей и т.д.) помощь медицинской сестры больному особенно необходима.
Список литературы
1. Бережнова И.А. Инфекционные болезни: учебное пособие М.: РИОР, 2011г.
4. Павлова Н. В. Инфекционные заболевания. Шпаргалки М.: Эксмо 2011г.
6. Шувалова Е.П. Инфекционные болезни М.: Медицина 2010г.
Приложение
Правила забора материала из зева и носа для бактериологического исследования
Взятие мазка из носа и зева на наличие возбудителя дифтерии
Показания. Обследование здоровых и больных детей.
Примечание. Существует три метода обследования:
I метод. Обследование здоровых детей:
-- оформление детей в детские учреждения;
-- контактных детей по дифтерии.
II метод. Обследование детей с разными формами ангин.
III метод (экспресс-метод). Обследование детей, болеющих дифтерией.
- чашка Петри со средой Клауберга,
- две стерильные пробирки со стерильными стержнями,
- стерильные резиновые перчатки,
-- Обследование проводится утром, натощак (не есть и не пить), или через 2 часа после приема пищи.
-- Среда имеет красный цвет. Хранить среду в холодильнике в течение 2 суток.
1. Объясните пациенту цель и ход выполнения манипуляции.
2. Подготовьте необходимое оснащение.
4. Поставить чашку со средой в термостат на 20 мин. Подогреть до 37oC.
5. Разделить стеклографом чашку со средой на обратной стороне на 2 части. Подписать стеклографом №1 -- нос, №2 -- зев.
6. Одеть стерильные резиновые перчатки.
7. Взять мазок со слизистых оболочек обоих носовых ходов. Нанести на чашку сначала густые штрихи, а потом -- редкие параллельные штрихи.
Примечание. Наносить штрихи параллельно линии раздела среды, аккуратно, не повреждая среду.
8. Открыть ребенку рот. Левой рукой придерживать язык шпателем. Другим стержнем взять мазок с миндалин. Сделать посев на чашку так же, как посев из носа.
Направление в баклабораторию:
Бактериологическое исследование на наличие возбудителя дифтерии (бацилла Лефлера -- BL)
Дата и время обследования_________________________
- две стерильные пробирки с транспортной средой и стерильными стержнями (стерильные стержни находятся над средой),
- стерильные резиновые перчатки,
Примечание. Транспортная среда имеет светло-желтый цвет. Хранится в холодильнике в течение 7 суток.
1. Объясните пациенту цель и ход выполнения манипуляции.
2. Подготовьте необходимое оснащение.
4. Поставить две пробирки с транспортной средой в термостат на 20 мин. Подогреть до 37oC.
5. Одеть стерильные резиновые перчатки. Осторожно вытянуть стержень из пробирки. Взять мазок со слизистых оболочек обоих носовых ходов. Опустить стержень в среду.
6. Открыть ребенку рот. Придержать язык шпателем. Осторожно вытянуть стержень из другой пробирки. Взять мазок на границе здоровой и измененной слизистой оболочки миндалин. Опустить стержень в пробирку со средой.
7. Пронумеровать пробирки №1 -- зев, №2 -- нос.
8. Выписать направление.
- стерильная пробирка со стерильным стержнем,
- стерильные резиновые перчатки,
1. Объясните пациенту цель и ход выполнения манипуляции.
2. Подготовьте необходимое оснащение.
3. Вымыть руки, надеть стерильные резиновые перчатки.
4. Осторожно вытянуть стержень из пробирки. Взять мазок на границе здоровой и измененной тканей. Осторожно опустить стержень в пробирку.
Направление в баклабораторию:
Посев на возбудителя дифтерии
Дата и время обследования_________________________
В том случае, если в лабораторию поступил тампон с клиническим материалом в транспортной среде, после проведения посева, остатки транспортной среды, в которой находился тампон, следует отобрать в количестве 1 мл с помощью одноразовой пластиковой стерильной пипетки (на 1 мл) в пробирку объемом 1,5-2 мл (типа Эппердорф или аналогичную), добавить тампон, которым проводили посев, соблюдая условия стерильности отрезать длинную его часть (используя отдельные для каждого образца автоклавированные ножницы), герметично закрыть пробирку и заморозить (от минус 20°С до минус 70°С).
При выделении культуры коринебактерий с помощью бактериологического исследования, необходимо предоставить описание культуры номер культуры, вид коринебактерий, наличие токсина, результаты тестов по определению биохимических свойств) и указать методы, использованные с целью определения вида и токсигенности.
К образцам клинического материала необходимо приложить сопроводительную информацию о пациентах (возраст, пол, диагноз при направлении, регистрационный номер образца, номер соответствующей культуры, если культуры выделены из одного очага инфекции, то указать эту информацию в примечании).
По состоянию на 01.01.2015 охват прививками составил:
Самая низкая защищенность от дифтерии среди детей 3-4 лет выявлена в 17 субъектах Российской Федерации:
В разрезе возрастных групп взрослых защищенность и напряженность противодифтерийного иммунитета составили:
Таким образом, характер течения эпидемического процесса дифтерии в стране не претерпел изменений благодаря сохраняющейся высокой степени фактической защищенности населения всех возрастных групп.
Дифтерия — острое инфекционное заболевание, вызываемое Coreynebacterium diphteriae, характеризующееся образованием дифтерийных налетов на коже и слизистых.
Этиология
Возбудитель — дифтерийная палочка или бактерия Леффлера, продуцирующая экзотоксин. Источники инфекции — больной дифтерией человек, реконвалесценты и здоровые носители дифтерийных бактерий. Путь передачи инфекции — воздушно-капельный. Инкубационный период — 2–10 дней.
Клинические проявления
Выделяют следующие формы заболевания: дифтерия носа, зева, гортани, трахеи, бронхов, наружных половых органов и кожи.
Чаще встречается дифтерия зева. В первые сутки заболевания отмечаются повышенная температура тела, недомогание, боль в горле, гиперемия и отечность слизистой оболочки миндалин, появление белесоватого налета на них (фибринозной пленки). На вторые сутки налет приобретает характерный вид: гладкую поверхность, четко очерченные края, возвышается над слизистой оболочкой миндалины, имеет серовато-белый цвет, плотно спаян с подлежащей тканью. Одновременно увеличиваются и становятся резко болезненными подчелюстные лимфатические узлы. Возможно появление отека подкожной клетчатки шеи, груди (в тяжелых случаях).
При дифтерии гортани наблюдается развитие синдрома крупа: лающий кашель, изменение голоса, одышка, цианоз. При отсутствии своевременной помощи может наступить смерть.
После перенесенного заболевания формируется стойкий иммунитет.
Осложнения
Инфекционно-токсический шок, токсический нефроз, миокардит, полиневрит, парезы и параличи дыхательной мускулатуры, периферические параличи верхних и нижних конечностей.
Диагностика
1. Учет эпидемиологической ситуации.
2. Бактериологическое исследование материала, полученного с фибринозной пленки.
3. Серологическое исследование.
Лечение
1. Лечебный режим.
2. Введение антитоксической противодифтерийной сыворотки.
3. Медикаментозная терапия: дезинтоксикация, глюкокортикостероиды, антигистаминные, седативные препараты, ингибиторы протеаз, альбумин, антибиотики.
4. При нарастании симптомов дифтерийного крупа и отсутствии эффекта от медикаментозной терапии проводится трахеотомия.
Профилактика
1. Активная иммунизация ослабленным дифтерийным токсином (анатоксином), который входит в состав вакцины АКДС. Вакцинацию начинают в возрасте 3 месяцев. Первичная вакцинация состоит из 3 инъекций с промежутком в 45 дней. Первая ревакцинация поводится через 1,5–2 года.
2. Госпитализация всех больных дифтерией. Выписка пациента из стационара производится при наличии двух отрицательных посевов слизи из зева, проведенных с 2-дневным промежутком.
3. После госпитализации больного проводится заключительная дезинфекция очага.
4. Проводится бактериологическое обследование на дифтерию всех больных ангиной.
5. При подозрении на дифтерию обязательна госпитализация в стационар.
Сестринский уход
1. Необходимо лечение пациента в инфекционном стационаре. Палата должна быть изолированой. Нужно регулярно проветривать помещение (не менее 2 раза в день).
2. Больному надо обеспечить общий уход: гигиену тела, ротовой полости.
3. Питание должно быть протертым, полужидким, теплым, так как необходимо механическое, химическое и термическое щажение ротоглотки. Пища должна быть витаминизированной, рекомендуется включать в рацион продукты с повышенным содержанием калия. Для предотвращения дополнительного раздражения ротоглотки нужно немного ограничить количество поваренной соли. Ограничение жидкости нужно при выраженной отечности тканей в зеве. Этих правил надо придерживатся до 3 недель от начала заболевания.
4. В течение 3 недель следует контролировать количество выделенной мочи, так как возможно токсическое поражение почек.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Дифтерия
Дифтерия Дифтерия — сильнейшая бактериальная инфекция, основные клинические проявления которой обусловлены дифтерийным токсином. Дифтерия поражает нос, горло и иногда кожу, но в более серьезных случаях может распространяться также на сердце, почки и нервную систему.
Дифтерия
Дифтерия Дифтерия – это острое инфекционное заболевание, которое характеризуется специфическим воспалением кожи, слизистых оболочек зева, гортани, глаз, а также сопутствующим токсическим поражением различных органов. Среди заболевших дифтерией преобладают дети в
Дифтерия
Дифтерия Общие сведенияДифтерия (от греч. – кожица, пленка) – острое инфекционное заболевание с воздушно-капельным механизмом передачи. Чаще всего наблюдается у детей, но может развиться и у взрослых. У части больных может переходить в хроническую форму
Дифтерия
Дифтерия Дифтерия (от греч. — кожица, пленка) — острое инфекционное заболевание с воздушно-капельным механизмом передачи. Чаще всего наблюдается у детей, но может развиться и у взрослых. Возбудитель — дифтерийная палочка вида Corynobacterium diphtheriae. Она продуцирует очень
Дифтерия
Дифтерия Дифтерия (от греч. – кожица, пленка) – острое инфекционное заболевание с воздушно-капельным механизмом передачи. Чаще всего наблюдается у детей, но может развиться и у взрослых. У части больных может переходить в хроническую форму
Дифтерия
Дифтерия Эпидемиология. Возбудитель – бацилла (палочка) Леффлера (BL). Патогенные свойства BL связаны, главным образом, с выделением экзотоксина. Возбудитель обладает значительной устойчивостью во внешней среде и незначительной летучестью. Быстро гибнет при кипячении и
Дифтерия
Дифтерия Дифтерия – острое инфекционное заболевание, вызываемое Coreynebacterium diphteriae, характеризующееся образованием дифтерийных налетов на коже и слизистых.ЭтиологияВозбудитель – дифтерийная палочка или бактерия Леффлера, продуцирующая экзотоксин. Источники инфекции –
Дифтерия
Дифтерия Дифтерия — острое инфекционное заболевание, вызываемое Coreynebacterium diphteriae, характеризующееся образованием дифтерийных налетов на коже и слизистых.ЭтиологияВозбудитель — дифтерийная палочка или бактерия Леффлера, продуцирующая экзотоксин. Источники инфекции —
ДИФТЕРИЯ
ДИФТЕРИЯ Дифтерия — острое инфекционное заболевание, основным симптомом которого является серовато-белый налет в виде пленок на слизистых оболочках горла и гортани. Наиболее распространенными проявлениями этой болезни являются дифтерические ангины. См. также статьи
Дифтерия
Дифтерия Опасное заразное заболевание, передающееся воздушно-капельным путем, а также через предметы, которыми пользовался больной.Бывает несколько видов дифтерии с различными признаками.Дифтерия зева часто начинается с повышения температуры и незначительной боли
Акдс (коклюш, дифтерия, столбняк)
Акдс (коклюш, дифтерия, столбняк) Дифтерия – детская болезнь, образующая плёнки в горле (истинный круп), которые перекрывают доступ к кислороду, но это ещё фигня по сравнению с поражением сердца токсином, которое вряд ли потом вообще получится запустить.Болезнь стала
Что такое ангина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
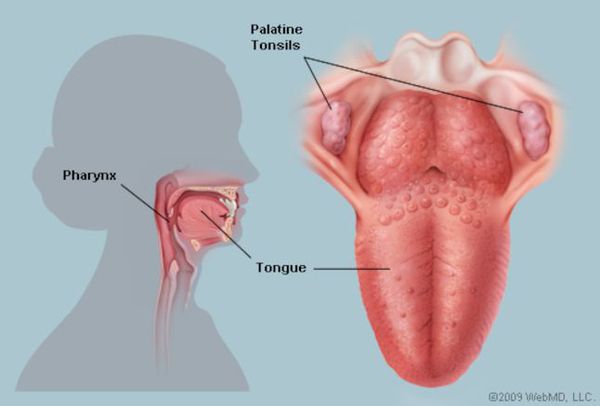
Этиология (причина ангины)
Впервые стрептококк был обнаружен т. Бильротом в 1874 году.
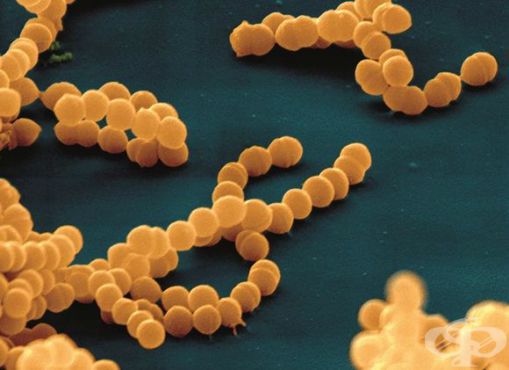
Стрептококки являются неподвижными грамположительными бактериями. Они располагаются парами, цепочками. Их таксономическое деление основано на различиях строения А-липополисахарида (обеспечивает сродство к соединительной ткани).
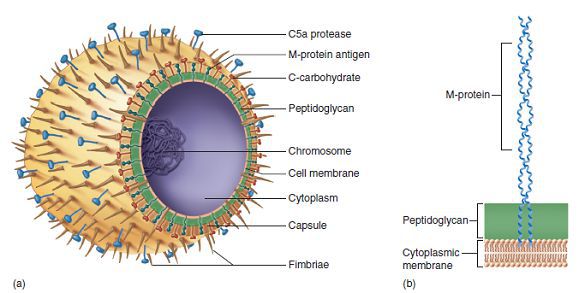
Строение стрептококка:
- Протеины клеточной стенки:
- М — подавляет фагоцитоз, имеет сродство к соединительной ткани сердца;
- Т — фактор типоспецифичности;
- R — нуклеопротеид;
- Протеиназа — вызывает набухание соединительной ткани сердца;
- Стрептокиназа — участвует в переводе плазмина в плазминоген, т. е. вызывает фибринолиз
- Липотейхоевая кислота — обладает сродством к эпителию лимфоидного аппарата глотки, обеспечивает фиксацию стрептококка, т. е. является рецептором;
- Гиалуроновая кислота — входит в состав капсулы, препятствует фагоцитозу возбудителя и расщепляет гликозаминогликаны;
- Стрептолизины:
- S (гемолиз эритроцитов, иммуносупрессия);
- О (кардиотоксичен — воздействует на митохондрии, блокирует тканевое дыхание в сердечной мышце и нарушает проведение сердечных импульсов);
- Эритрогенный экзотоксин — т. н. токсин Дика, вызывающий типичные проявления скарлатины, а в совокупности с другими факторами патогенности поражает капилляры, вызывая точечную сыпь. Первичная инфекция, как правило, протекает по типу скарлатины, а все повторные заражения — по типу ангины, так как к токсину Дика вырабатывается иммунитет. Однако следует помнить, что проявления жизни на Земле весьма обширны и многообразны, и не всегда подчиняются правилам — иногда скарлатина не проявляется, например, при субклинической форме, когда первичное заболевание протекает скрыто, а иммунитет к токсину формируется, или конкретный штамм стрептококка является нетоксигенным, т. е. не вырабатывает токсин, и первая встреча с возбудителем будет типичной ангиной. Также возможна повторная скарлатина, вызванная различными антигенными вариантами стрептококка).
При реакции организма на разные типы стрептококков выделяют однородный иммунитет (стойкий полииммунитет), который защищает от заражения, а также моноиммунитет (обусловленный бактериальными типоспецифичными М-антигенами), который не предохраняет от заболевания другими типами.
Возбудитель чувствителен к высыханию, погибает при нагревании до 60°C за 30 минут, высокочувствителен к антибиотикам пенициллинового и цефалоспоринового рядов. Стрептококки размножаются на кровяном агаре (вызывают гемолиз эритроцитов), могут расти в молочных продуктах, мясном фарше и салатах. [2] [3] [4]
Эпидемиология
Антропоноз. Источник инфекции — больные ангиной, скарлатиной и другими формами стрептококковой инфекции (бета-гемолитический стрептококк группы А) и носители стрептококка.
Механизм передачи: аэрозольный (путь передачи воздушно-капельный), возможен алиментарный (связанный с неполноценным питанием) и контактный пути передачи, особенно у детей раннего возраста.
Восприимчивость к инфекции высокая, сезонность осенне-зимняя. Значительную роль в распространении заболевания имеет повышенная скученность населения. [1] [3] [5]
Факторы риска
Чаще всего ангиной заболевают:
- дети от 5 до 15 лет;
- родители ребёнка школьного возраста;
- взрослые, часто контактирующие с детьми.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ангины
Инкубационный период — до 2-х суток. Начало острое.
- общей инфекционной интоксикации;
- тонзиллита (острый, гнойный);
- углочелюстного лимфаденита.
Повышение температуры, озноб и общая утомляемость
Головные боли и ломота в мышцах
При ангине появляется головная боль (тупая, без чёткой локализации) и выраженная ломота в мышцах и суставах.
Боли в горле
В первые сутки заболевания боли в горле проявляются при глотании, затем переходят в постоянное проявление и могут отдавать в ухо.
Увеличение и болезненность лимфатических узлов
Увеличиваются углочелюстные лимфоузлы, становятся очень болезненными, плотноэластической консистенции, не спаяны между собой и окружающими тканями.
Очень характерными являются данные, получаемые при фарингоскопии:
- открывание рта свободное;
- нёбные дужки, язычок, миндалины и мягкое нёбо в первые дни ярко гиперемированы.
Основные проявления тонзиллитов
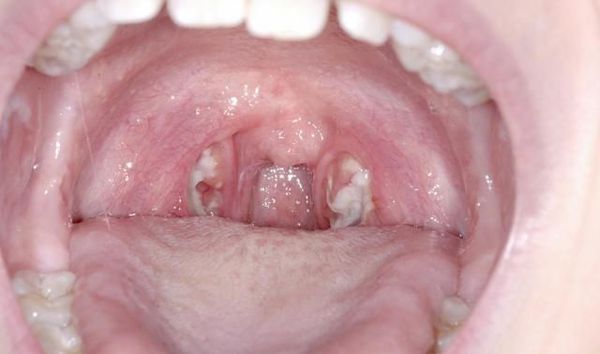
С третьего дня в лакунах появляется отделяемое жёлто-белого цвета (гной) — фолликулярно-лакунарный тонзиллит.
Как выглядит горло при ангине:
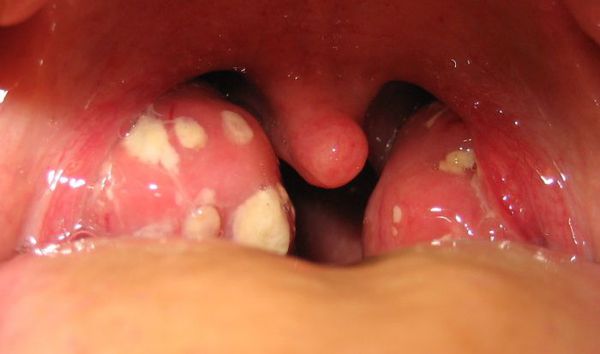
Далее при тяжёлых формах возникает некротический тонзиллит: тёмно-серый цвет миндалин, после отторжения гнойно-некротических масс остаются дефекты ткани.
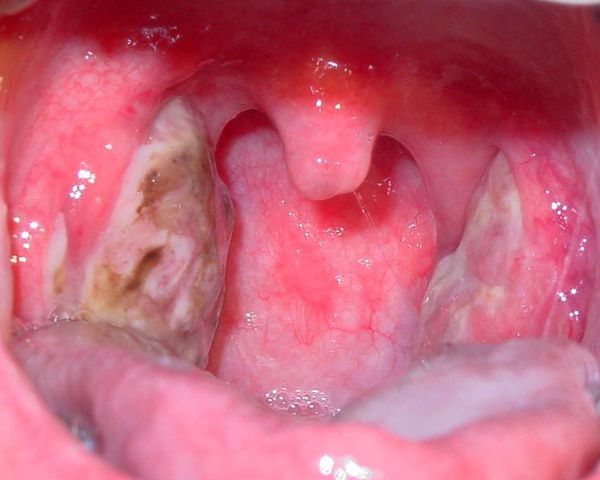
Необходимо помнить, что гнойный налёт при ангине не распространяется за пределы миндалин, легко снимается, не тонет в воде — появление каких-либо других вариантов течения является поводом для сомнения в диагнозе. [2] [3] [5] [6]
Флегмонозный тонзиллит
Флегмонозный тонзиллит — наиболее тяжёлая форма ангины. Характеризуется развитием в ткани миндалин чаще одностороннего гнойного очага без чётких границ. Резко усиливается интоксикация, возникает выраженная болезненность на стороне поражения и отёк, становится сложно открыть рот. Заболевание требует срочного хирургического лечения.
Язвенно-плёнчатая форма тонзиллита
При язвенно-плёнчатой форме ангины возникают изъязвления на поверхности ткани миндалин, сильная болезненность и налёт, который легко снимается шпателем.
Как протекает вирусная и герпесная ангина
"Вирусные ангины" не имеют ничего общего с классической стрептококковой ангиной. Они являются лишь отдельными синдромами при вирусных заболеваниях: аденовирусной, цитомегаловирусной и энтеровирусной (герпангина) инфекции и множестве других. Термин "ангина" применим только к заболеваниям, вызванным бета-гемолитическим стрептококком группы А. Все остальные воспаления ткани миндалины следует называть острым или хроническим тонзиллитом.
По этой причине выделять герпетическую ангину, ангину при дифтерии, гриппе, скарлатине и инфекционном мононуклеозе некорректно.
Как протекает ангина у детей
У детей симптомы ангины более выражены, чем у взрослых. Сильнее интоксикация, ребёнок вялый, отказывается от еды, возможны боли в животе, сильные головные боли, тошнота и рвота.
При каких симптомах ангины стоит бить тревогу
Когда обратиться к врачу:
- при подъёме температуры свыше 37,5 °C;
- сильной и мучительной боли в горле;
- выраженной интоксикации;
- болезненности углочелюстных лимфатических узлов.
Патогенез ангины
Ворота инфекции — лимфоидные образования кольца Пирогова — Лангханса. Происходит проникновение в них стрептококков, воспалительная реакция и дальнейшее распространение возбудителя, его токсинов и продуктов распада бактерий и клеток организма по лимфатическим путям в углочелюстные лимфоузлы (углочелюстной лимфаденит).
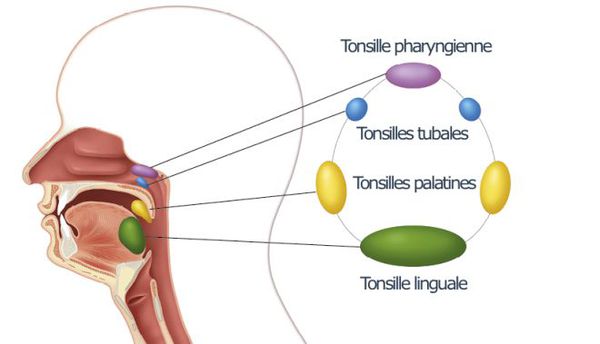
При благоприятном течении этим процесс ограничивается. При барьерной недостаточности стрептококки проникают в околоминдаликовую клетчатку (паратонзиллит, паратонзиллярный абсцесс), вызывают токсическое поражение всего организма. При проходе через слуховую трубу в среднее ухо возбудитель способен вызвать развитие отита и синусита. Достаточно редко при выраженном иммунодефиците развивается сепсис.
В ответ на проникновение бактериальных антигенов в организме больного образуются антитела, которые при взаимодействии с антигенами образуют циркулирующие иммунные комплексы антиген-антитело (АГ-АТ). В норме они разрушаются путём фагоцитоза, комплементом и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизмы элиминации не срабатывают.
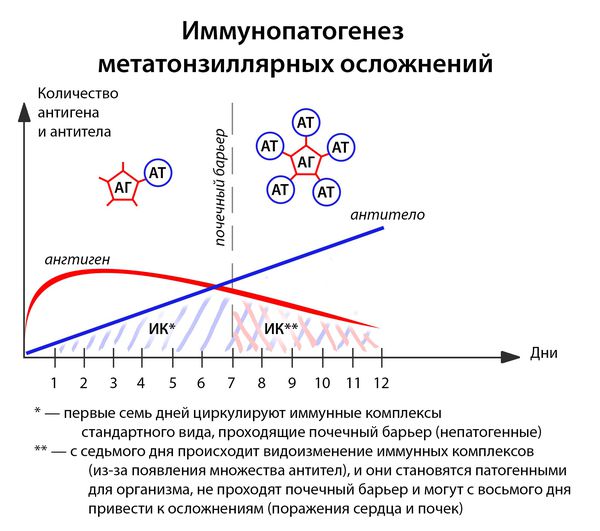
Иммунные комплексы оседают на базальной мембране сосудов (почек) и разрушают её. Далее происходит разрушение подлежащей соединительной ткани. Условиями для этого являются:
- большое количество образующихся иммунных комплексов (при сильном иммунитете, например, у подростков до 17 лет);
- массивная антигенемия (при несвоевременном лечении, высокой вирулентности возбудителя);
- частые повторные заболевания (2 года после перенесенной ангины — это период повышенного риска).
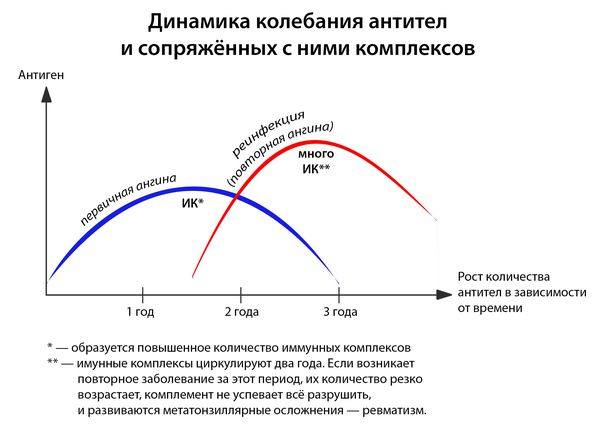
Иммунитет развивается с третьего дня: макрофаги подготавливают антигены, образуется суперантиген, и лишь затем передают его Т- и В-лимфоцитам, вырабатывающим специфические антитела. [1] [3] [4]
Классификация и стадии развития ангины
По степени тяжести ангина бывает:
- лёгкой;
- среднетяжёлой;
- тяжёлой.
По клинической форме:
- первичная — возникшая впервые или не раньше двух лет после ангины, перенесённой ранее);
- повторная — результат реинфицирования людей с повышенной восприимчивостью в течении двух лет от первичной ангины.
По характеру воспаления миндалин:
- катаральная ангина — покраснение и отёк миндалин;
- фолликулярная ангина — фолликулы белого цвета в ткани миндалин;
- лакунарная ангина — гнойное отделяемое из лакун миндалин;
- некротическая ангина — некроз ткани миндалин;
- гнойно-некротическая ангина — некроз и гнойное расплавление ткани миндалин.
- ангина язычной миндалины;
- ангина гортанных валиков;
- ангина нёбных миндалин;
- комбинированная ангина. [3][4]
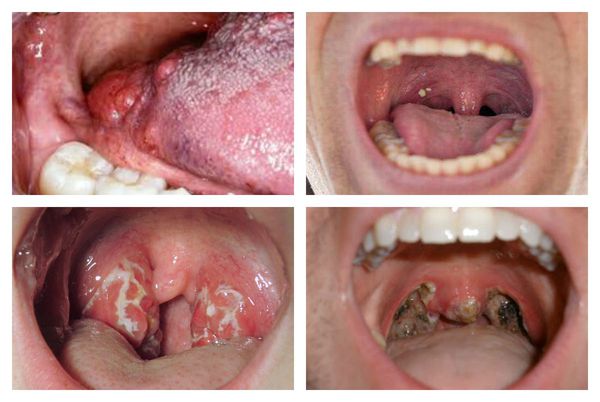
Осложнения ангины
Осложнения ангины включают пара и метатонзиллярные процессы.
В острый период могут возникнуть:
- паратонзиллит, паратонзиллярный абсцесс (усиление лихорадки, односторонний характер болей, гиперсаливация, болезненность при открывании рта, асимметрия язычка, односторонний отёк, выраженная гиперемия мягкого нёба);
- инфекционно-токсический миокардит (боли в сердце, перебои в его работе, изменение размеров сердца, появление шумов, одышка, повышение ЛДГ на 1-2 нормы); (воспаление придаточных пазух носа);
- медиастенит (воспаление органов средостения — появление боли за грудиной, одышка);
- заглоточный абсцесс (нагноение лимфатических узлов и клетчатки заглоточного пространства — затруднение глотания, одышка, усиление инотоксикации);
- сепсис (полиорганное заражение, циркуляция возбудителя в крови).
В период выздоровления:
Диагностика ангины
Подготовка к посещению врача
При повышении температуры свыше 37,5 °С, сильной и мучительной боли в горле, болезненности углочелюстных лимфатических узлов и выраженной интоксикации нужно как можно скорее посетить терапевта. Специальная подготовка для этого не требуется.
Лабораторная диагностика
К методам лабораторной диагностики относятся:
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ);
- общий анализ мочи (мочевой синдром при осложнениях);
- ЭКГ (выполняется в день поступления и при выписке, могут быть признаки гипоксии, нарушения проводимости);
- бактериальный посев с миндалин (мазок) на бета-гемолитический стрептококк (и дифтерию);
- биохимия крови (АСЛО, РФ, СРБ). [3][4]
Дифференциальная диагностика
Боли в горле и повышение температуры тела являются достаточно частыми симптомами множества заболеваний, поэтому вопросы отличия ангины от других патологий являются основополагающими в практике любого врача:
Как отличить ангину от ОРЗ или фарингита
При остром респираторном заболевании поражается не паренхима миндалин, а в основном слизистая оболочка ротоглотки и других отделов респираторного тракта, отсутствует углочелюстной лимфаденит. При фарингите затрагиваются поверхностные слои гортани (слизистая оболочка).
Лечение ангины
Как долго лечится ангина
Режим и диета. Рекомендации и противопоказания для заболевших
Лечение осуществляется в домашних условиях, тяжёлые и осложнённые формы ангины лечатся в стационаре.
Режим палатный, диета — общий стол, при выраженном болевом синдроме показана механически и химически щадящая пища, обильное питьё.
Народные методы терапии. Лечение ангины народными способами и средствами недоказательной медицины недопустимо — это опасно для жизни и здоровья.
Антибиотики — лекарства для лечения ангины
Несмотря на длительное и широкое применение антибактериальных препаратов первого поколения бета-гемолитический стрептококк остаётся высокочувствителен к пенициллиновой и аминопенициллиновой группе антибиотиков, которые и являются препаратами первого выбора терапии — к концу вторых суток применения антибиотиков возбудитель уже погибает. При невозможности использования препаратов данных групп возможна замена на цефалоспориновый или макролидный ряд антибиотиков.
Уход на дому
При лечении ангины на дому первые три дня показано активное ежедневное наблюдение врача в целях своевременного выявления развития осложнений и исключения дифтерии зева.
В качестве патогенетической и симптоматической терапии широко используется:
- антисептические растворы — орошение ротоглотки и миндалин;
- полоскания горла;
- антигистаминные препараты;
- общеукрепляющие средства для повышения иммунитета;
- дезинтоксикационная парентеральная инфузионная терапия — при выраженном синдроме общей инфекционной интоксикации.
Основа лечения ангины — это высокоэффективная антибактериальная терапия. Поэтому применение трав, снимающих боль в горле, и ингаляций при болезни являются лишь вспомогательными. Противогрибковые препараты и компрессы при патологии не используются.
Выписка больных
Выписка пациентов осуществляется не ранее семи дней нормализации температуры тела при условии нормальных анализов крови, мочи и ЭКГ. [2] [3] [6]
Лечение гнойной ангины
В большинстве случаев ангина — это гнойно-воспалительное заболевание, которое требует скорейшего применения антибиотиков и при необходимости нестероидных противовоспалительных и противоаллергических средств.
Лечение простой и хронической ангины
Ангина — это острое заболевание без хронических форм. Однако есть термин "стрептококковое носительство" — отсутствие болезни как таковой, чаще на фоне хронической ЛОР-патологии. В этом случае проводят санирование очага, применяют антибиотики с учётом чувствительности к ним и аппаратно промывают миндалины.
Стоит ли удалять гланды
При ангине не удаляют миндалины. Хирургическое лечение возможно лишь при флегмонозной форме ангины и при редких случаях тяжёлого течения заболевания. При развитии осложнений, например, паратонзиллярного абсцесса производится вскрытие гнойника под местной анестезией и его санация.
Прогноз. Профилактика
Прогноз обычно благоприятный. У людей с тяжёлым иммунодефицитом повышенный риск развития осложнений в острый период болезни.
Поможет ли профилактика
Методы профилактики ангины не разработаны. Основное значение при возникновении очага заболевания имеют:
- изоляция больного и его лечение;
- обследование и санация контактных лиц (бактерионосителей);
- при частых повторных заболеваниях — бициллинопрофилактика, по показаниям — удаление миндалин (решение принимает ЛОР-врач);
- здоровый образ жизни, закаливание, приём витаминов.[reference:] [4]
Кормление грудью при болезни
Грудное вскармливание при ангине можно продолжить. Однако необходимо соблюдать меры профилактики заражения ребёнка:
- не дышать и не кашлять на него;
- чаще мыть руки;
- пользоваться защитной маской, не забывать постоянно менять её;
- регулярно проветривать помещение.
Также следует принимать индивидуально подобранный антибиотик, разрешённый при грудном вскармливании.
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки). Передается дифтерия воздушно-капельным и воздушно-пылевым путем. Инфекция может поражать ротоглотку, гортань, трахею и бронхи, глаза, нос, кожу и половые органы. Диагностика дифтерии основывается на результатах бактериологического исследования мазка с пораженной слизистой или кожи, данных осмотра и ларингоскопии. При возникновении миокардита и неврологических осложнений требуется консультация кардиолога и невролога.
МКБ-10
Общие сведения
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки).
Причины дифтерии
Дифтерию вызывает Corynebacterium diphtheriae - грамположительная неподвижная бактерия, имеющая вид палочки, на концах которой располагаются зерна волютина, придающие ей вид булавы. Дифтерийная палочка представлена двумя основными биоварами и несколькими промежуточными вариантами. Патогенность микроорганизма заключается в выделении сильнодействующего экзотоксина, по токсичности уступающего только столбнячному и ботулиническому. Не продуцирующие дифтерийный токсин штаммы бактерии не вызывают заболевания.
Возбудитель устойчив к воздействию внешней среды, способен сохраняться на предметах, в пыли до двух месяцев. Хорошо переносит пониженную температуру, погибает при нагревании до 60 °С спустя 10 минут. Ультрафиолетовое облучение и химические дезинфицирующие средства (лизол, хлорсодержащие средства и др.) действуют на дифтерийную палочку губительно.
Резервуаром и источником дифтерии является больной человек или носитель, выделяющий патогенные штаммы дифтерийной палочки. В подавляющем большинстве случаев заражение происходит от больных людей, наибольшее эпидемиологическое значение имеют стертые и атипичные клинические формы заболевания. Выделение возбудителя в период реконвалесценции может продолжаться 15-20 дней, иногда удлиняясь до трех месяцев.
Дифтерия передается по аэрозольному механизму преимущественно воздушно-капельным или воздушно-пылевым путем. В некоторых случаях возможна реализация контактно-бытового пути заражения (при пользовании загрязненными предметами быта, посудой, передаче через грязные руки). Возбудитель способен размножаться в пищевых продуктах (молоке, кондитерских изделиях), способствуя передаче инфекции алиментарным путем.
Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения заболевания формируется антитоксический иммунитет, не препятствующий носительству возбудителя и не защищающий от повторной инфекции, но способствует более легкому течению и отсутствию осложнений в случае ее возникновения. Детей первого года жизни защищают антитела к дифтерийному токсину, переданные от матери трансплацентарно.
Классификация
Дифтерия различается в зависимости от локализации поражения и клинического течения на следующие формы:
- дифтерия ротоглотки (локализованная, распространенная, субтоксическая, токсическая и гипертоксическая);
- дифтерийный круп (локализованный круп гортани, распространенный круп при поражении гортани и трахеи и нисходящий круп при распространении на бронхи);
- дифтерия носа, половых органов, глаз, кожи;
- комбинированное поражение различных органов.
Локализованная дифтерия ротоглотки может протекать по катаральному, островчатому и пленчатому варианту. Токсическая дифтерия подразделяется на первую, вторую и третью степени тяжести.
Симптомы дифтерии
Дифтерия ротоглотки развивается в подавляющем большинстве случаев заражения дифтерийной палочкой. 70-75% случаев представлены локализованной формой. Начало заболевания – острое, поднимается температура тела до фебрильных цифр (реже сохраняется субфебрилитет), появляются симптомы умеренной интоксикации (головная боль, общая слабость, потеря аппетита, побледнение кожных покровов, повышение частоты пульса), боль в горле. Лихорадка длится 2-3 дня, ко второму дню налет на миндалинах, прежде фибринозный, становится более плотным, гладким, приобретает перламутровый блеск. Налеты снимаются тяжело, оставляя после снятия участки кровоточащей слизистой, а на следующие сутки очищенное место вновь покрывается пленкой фибрина.
Локализованная дифтерия ротоглотки проявляется в виде характерных фибринозных налетов у трети взрослых, в остальных случаях налеты рыхлые и легко снимающиеся, не оставляющие после себя кровоточивости. Такими становятся и типичные дифтерийные налеты спустя 5-7 дней с начала заболевания. Воспаление ротоглотки обычно сопровождается умеренным увеличением и чувствительностью к пальпации регионарных лимфатических узлов. Воспаление миндалин и регионарный лимфаденит могут быть как односторонними, так и двусторонними. Лимфоузлы поражаются несимметрично.
Локализованная дифтерия довольно редко протекает в катаральном варианте. В таком случае отмечается субфебрилитет, или температура остается в пределах нормы, интоксикация мало выражена, при осмотре ротоглотки заметна гиперемия слизистой и некоторая отечность миндалин. Боль при глотании умеренная. Это наиболее легкая форма дифтерии. Локализованная дифтерия обычно заканчивается выздоровлением, но в некоторых случаях (без должного лечения) может прогрессировать в более распространенные формы и способствовать развитию осложнений. Обычно же лихорадка проходит на 2-3 день, налеты на миндалинах – на 6-8 сутки.
Распространенная дифтерия ротоглотки отмечается довольно редко, не более чем в 3-11% случаев. При такой форме налеты выявляются не только на миндалинах, но и распространяются на окружающую слизистую ротоглотки. При этом общеинтоксикационный синдром, лимфоаденопатия и лихорадка более интенсивны, чем при локализованной дифтерии. Субтоксическая форма дифтерии ротоглотки характеризуется интенсивными болями при глотании в горле и области шеи. При осмотре миндалин, они имеют выраженный багровый цвет с цианотичным оттенком, покрыты налетами, которые также отмечаются на язычке и небных дужках. Для данной формы характерна отечность подкожной клетчатки над уплотненными болезненными регионарными лимфоузлами. Лимфаденит зачастую односторонний.
В настоящее время довольно распространена токсическая форма дифтерии ротоглотки, нередко (в 20% случаев) развивающаяся у взрослых. Начало обычно бурное, быстро происходит повышение температуры тела до высоких значений, нарастание интенсивного токсикоза, отмечается цианоз губ, тахикардия, артериальная гипотензия. Имеет место сильная боль в горле и шее, иногда – в животе. Интоксикация способствует нарушению центральной нервной деятельности, возможно возникновение тошноты и рвоты, расстройства настроения (эйфория, возбуждение), сознания, восприятия (галлюцинации, бред).
Токсическая дифтерия II и III степени может способствовать интенсивному отеку ротоглотки, препятствующему дыханию. Налеты появляются достаточно быстро, распространяются по стенкам ротоглотки. Пленки утолщаются и грубеют, налеты сохраняются на две и более недели. Отмечается ранний лимфаденит, узлы болезненные, плотные. Обычно процесс захватывает одну сторону. Токсическая дифтерия отличается имеющимся безболезненным отеком шеи. Первая степень характеризуется отеком, ограничивающимся серединой шеи, при второй степени он доходит до ключиц и при третьей - распространяется далее на грудь, на лицо, заднюю поверхность шеи и спину. Больные отмечают неприятный гнилостный запах изо рта, изменение тембра голоса (ринофония).
Гипертоксическая форма протекает наиболее тяжело, развивается обычно у лиц, страдающих тяжелыми хроническими заболеваниями (алкоголизм, СПИД, сахарный диабет, цирроз и др.). Лихорадка с потрясающим ознобом достигает критических цифр, тахикардия, пульс малого наполнения, падение артериального давления, выраженная бледность в сочетании с акроцианозом. При такой форме дифтерии может развиваться геморрагический синдром, прогрессировать инфекционно-токсический шок с надпочечниковой недостаточностью. Без должной медицинской помощи смерть может наступить уже в первые-вторые сутки заболевания.
Дифтерийный круп
При локализованном дифтерийном крупе процесс ограничен слизистой оболочкой гортани, при распространенной форме – задействована трахея, а при нисходящем крупе – бронхи. Нередко круп сопровождает дифтерию ротоглотки. Все чаще в последнее время такая форма инфекции отмечается у взрослых. Заболевание обычно не сопровождается значительной общеинфекционной симптоматикой. Различают три последовательных стадии крупа: дисфоническую, стенотическую и стадию асфиксии.
Стенотическая стадия переходит в асфиксическую – затруднение дыхания прогрессирует, становится частым, аритмичным вплоть до полной остановки в результате непроходимости дыхательных путей. Продолжительная гипоксия нарушает работу мозга и ведет к смерти от удушья.
Дифтерия носа
Проявляется в виде затруднения дыхания через нос. При катаральном варианте течения – отделяемое из носа серозно-гнойного (иногда – геморрагического) характера. Температура тела, как правило, в норме (иногда субфебрилитет), интоксикация не выражена. Слизистая носа при осмотре изъязвлена, отмечают фибринозные налеты, при пленчатом варианте снимающиеся наподобие клочьев. Кожа вокруг ноздрей раздражена, могут отмечаться мацерации, корочки. Чаще всего дифтерия носа сопровождает дифтерию ротоглотки.
Дифтерия глаз
Катаральный вариант проявляется в виде конъюнктивита (преимущественно одностороннего) с умеренным серозным отделяемым. Общее состояния обычно удовлетворительное, лихорадка отсутствует. Пленчатый вариант отличается формированием фибринозного налета на воспаленной конъюнктиве, отечностью век и отделяемым серозно-гнойного характера. Местные проявления сопровождаются субфебрилитетом и слабовыраженной интоксикацией. Инфекция может распространяться на второй глаз.
Токсическая форма характеризуется острым началом, бурным развитием общеинтоксикационной симптоматики и лихорадки, сопровождающейся выраженным отеком век, гнойно-геморрагическими выделениями из глаза, мацерацией и раздражением окружающей кожи. Воспаление распространяется на второй глаз и окружающие ткани.
Дифтерия уха, половых органов (анально-генитальная), кожи
Эти формы инфекции довольно редки и, как правило, связаны с особенностями способа заражения. Чаще всего сочетаются с дифтерией ротоглотки или носа. Характеризуются отеком и гиперемированностью пораженных тканей, регионарным лимфаденитом и фибринозными дифтерийными налетами. У мужчин дифтерия половых органов обычно развивается на крайней плоти и вокруг головки, у женщин – во влагалище, но может легко распространяться и поражать малые и большие половые губы, промежность и область заднего прохода. Дифтерия женских половых органов сопровождается выделениями геморрагического характера. При распространении воспаления на область уретры – мочеиспускание вызывает боль.
Дифтерия кожи развивается в местах повреждения целостности кожных покровов (раны, ссадины, изъязвления, бактериальные и грибковые поражения) в случае попадания на них возбудителя. Проявляется в виде серого налета на участке гиперемированной отечной кожи. Общее состояния обычно удовлетворительно, но местные проявления могут существовать долго и медленно регрессировать. В некоторых случаях регистрируется бессимптомное носительство дифтерийной палочки, чаще свойственное лицам с хроническими воспалениями полости носа и глотки.
Осложнения
Наиболее часто и опасно дифтерия осложняется инфекционно-токсическим шоком, токсическим нефрозом, недостаточностью надпочечников. Возможны поражения со стороны нервной (полирадикулоневропатии, невриты) сердечно-сосудистой (миокардит) систем. Максимально опасна с точки зрения риска развития летальных осложнений токсическая и гипертоксическая дифтерия.
Диагностика
В анализе крови картина бактериального поражения, интенсивность которого зависит от формы дифтерии. Специфическая диагностика производится на основании бактериологического исследования мазка со слизистых оболочек носа и ротоглотки, глаз, гениталий, кожи и др. Бакпосев на питательные среды необходимо осуществить не позднее 2-4 часов после забора материала.
Определение нарастания титра антитоксических антител имеет вспомогательное значение, производится с помощью РНГА. Дифтерийный токсин выявляют с помощью ПЦР. Диагностика дифтерийного крупа производится при осмотре гортани с помощью ларингоскопа (отмечается отек, гиперемия и фибринозные пленки в гортани, в области голосовой щели, трахее). При развитии неврологических осложнений больному дифтерией необходима консультация невролога. При появлении признаков дифтерийного миокардита назначают консультацию кардиолога, ЭКГ, УЗИ сердца.
Лечение дифтерии
Больные дифтерией госпитализируются в инфекционные отделения, этиологическое лечение заключается в ведении противодифтерийной антитоксической сыворотки по модифицированному методу Безредки. При тяжелом течении возможно внутривенное введение сыворотки.
Комплекс терапевтических мер дополняют препаратами по показаниям, при токсических формах назначают дезинтоксикационную терапию с применением глюкозы, кокарбоксилазы, введением витамина С, при необходимости - преднизолона, в некоторых случаях – плазмаферез. При угрозе асфиксии производят интубацию, в случаях непроходимости верхних дыхательных путей – трахеостомию. При угрозе развития вторичной инфекции назначается антибиотикотерапия.
Прогноз и профилактика
Прогноз локализованных форм дифтерии легкого и среднетяжелого течения, а также при своевременном введении антитоксической сыворотки - благоприятен. Усугублять прогноз может тяжелое течение токсической формы, развитие осложнений, позднее начало лечебных мероприятий. В настоящее время ввиду развития средств помощи больным и массовой иммунизации населения смертность от дифтерии - не более 5%.
Специфическая профилактика осуществляется планово всему населению. Вакцинация детей начинается с трехмесячного возраста, ревакцинация осуществляется в 9-12 месяцев, 6-7, 11-12 и 16-17 лет. Прививки осуществляются комплексной вакциной против дифтерии и столбняка или против коклюша, дифтерии и столбняка. При необходимости производят вакцинацию взрослых. Выписка больных производится после выздоровления и двукратного отрицательного бактериологического исследования.
Читайте также:

