Шишки на голове при вич
Обновлено: 18.04.2024
ВИЧ-инфекция — один из факторов, который во много раз повышает вероятность развития рака. Выяснили, какие именно онкозаболевания чаще всего могут возникать при положительном ВИЧ-статусе, как их вовремя обнаружить, и на какие факторы риска еще нужно обратить внимание людям, живущим с ВИЧ.
Мишень вируса
Главная мишень вируса — CD4-Т-лимфоциты. Они передают сигнал другим клеткам, которые защищают организм от рака. В результате вмешательства вируса количество CD4-T-лимфоцитов постепенно уменьшается. Критически низкий уровень этих клеток - одна из причин отсутствия согласованной работы между звеньями иммунитета и главный механизм, приводящий к развитию СПИДа.
СПИД-индикаторные опухоли
Иммунитет человека с ВИЧ-инфекцией перестает контролировать процессы избыточного клеточного деления и злокачественной трансформации клеток. Вместе с уменьшением количества CD4-T-лимфоцитов происходит накопление раковых клеток. В результате у человека развиваются несколько видов опухолей, которые называют СПИД-индикаторными: появление такого вида рака с очень большой вероятностью означает наличие у человека СПИДа.
Однако повышается риск появления не только СПИД-индикаторных опухолей, но и тех видов рака, которые развиваются из-за потери иммунного контроля над несколькими онкогенными инфекциями: вирусом герпеса человека 8 типа (ВГЧ-8), вирусом папилломы человека (ВПЧ), вирусами гепатита В и С (ВГВ, ВГС), вирусом Эпштейна-Барр (ВЭБ) и другими.
Все эти состояния развиваются у людей с ВИЧ-инфекцией преимущественно на фоне снижения количества CD4-T-лимфоцитов до уровня менее 200 клеток/мкл (при разбросе в норме от 500 до 1100 клеток), но также могут возникать при нормальном или близком к нормальному уровню CD4-T-лимфоцитов.
Саркома Капоши
Саркома Капоши (СК) — СПИД-индикаторная опухоль, при которой происходит злокачественная трансформация клеток лимфатических и кровеносных сосудов. Риск развития СК у пациентов с ВИЧ-инфекцией увеличивается в несколько сотен раз. Различные белки ВИЧ-1 способны усиливать воспаление и нарушать регуляцию в эндотелиальных клетках. Это приводит к тому, что саркома Капоши может развиться до того, как уровень CD4-T-лимфоцитов упадет ниже 200 клеток/мкл. Еще одно обязательное условие для возникновения СК — наличие в организме вируса герпеса человека 8 типа.
Саркома Капоши развивается в виде папулы, пятна, узелка, бляшки коричневого, розового, красного или темно-красного цвета от нескольких миллиметров до нескольких сантиметров в диаметре. Обычно высыпания концентрируются на ногах, голове, шее, на слизистой оболочке — в области неба, десен, конъюнктивы.
До эры внедрения лекарств от ВИЧ — антиретровирусной терапии (АРТ) 5-летняя выживаемость (с момента диагностики опухоли) пациентов с саркомой Капоши составляла менее 10%. Применение АРТ значительно улучшило ситуацию — сейчас речь идет о 74%, — а также позволило снизить риск развития СК.
Более половины случаев СК (56%) диагностируются сейчас в локальной форме — до того, как опухоль распространится на лимфатические узлы, слизистую ЖКТ, печень, селезенку и другие органы. Прием антиретровирусной терапии помогает значительно замедлить прогрессию болезни и предотвратить распространение СК по всему организму.
Однако, человеку с ВИЧ и его амбулаторному врачу-инфекционисту необходимо учитывать несколько факторов риска развития этой опухоли:
- Этническая принадлежность: люди еврейского или средиземноморского происхождения, а также экваториальные африканцы;
- Мужской пол;
- Иммунодефицит: Люди с уровнем CD4-клеток менее 200 кл/мкл, те, кто перенес трансплантацию органов или костного мозга или постоянно принимает глюкокортикостероиды;
- Сексуальная ориентация: мужчины, имеющие секс с мужчинами(МСМ), подвержены более высокому риску развития СК.
Опухоли, связанные с ВПЧ
К онкологическим заболеваниям, ассоциированным с вирусом папилломы человека, относятся инвазивный рак шейки матки (ИРШМ), сквамозный (чешуйчатый) рак головы/шеи, рак анального канала, вульвы и влагалища. СПИД-индикаторной из них является только ИРШМ.
Распространенность генитальной онкогенной инфекции ВПЧ среди женщин, живущих с ВИЧ, в целом выше, чем у остального населения.
Вирус папилломы человека способен к самопроизвольной элиминации — исчезновению из организма. У ВИЧ-положительных женщин этот процесс занимает больше времени, что увеличивает вероятность появления патологических изменений в шейке матки.
Продолжительный прием АРТ приводит к более низкой распространенности ВПЧ высокого риска и поражений шейки матки и даже предотвращает новые случаи ИРШМ.
Раннее начало антиретровирусной терапии, приверженность лечению обеспечивают снижение вирусной нагрузки — количества вируса в крови. Эти меры очень эффективны в отношении местного иммунитета слизистой оболочки и профилактики ИРШМ.
Скрининг ИРШМ заключается в проведении ПАП-теста и ВПЧ-теста (ПЦР). Женщины с ВИЧ-инфекцией в возрасте от 21 до 29 лет должны пройти ПАП-тест во время первичной диагностики ВИЧ, затем — через 12 месяцев, если анализ не показал патологии. Некоторые эксперты рекомендуют делать следующий ПАП-тест через 6 месяцев после первого. Если результаты трех последовательных мазков без отклонений, повторные тесты следует проводить каждые 3 года. ВПЧ-тест не рекомендуется подключать к ПАП-тесту до 30 лет — высока вероятность положительного результата, при этом оснований для активных действий нет. Лечения ВПЧ не существует, а для развития РШМ требуется, как правило, от 10 лет.
Также для предотвращения ИРШМ девочкам с сопутствующей ВИЧ-инфекцией старше 9 лет и до 26 лет крайне рекомендуется вакцинация от ВПЧ-инфекции (вакцины: 2-валентный Церварикс, 4-валентный Гардасил, в Европе/США - 9-валентный Гардасил-9). Кроме ИРШМ и дисплазии вульвы и влагалища у женщин, вакцинация предотвращает развитие рака анального канала. У ВИЧ+ гетеросексуальных мужчин и МСМ риск этого вида рака возрастает в 19 раз.
О чем еще нужно знать
У пациентов с ВИЧ-инфекцией повышается риск развития:
Гепатоцеллюлярная карцинома
К факторам риска развития ГЦК у пациентов с ВИЧ относятся: цирроз печени, ожирение, диабет, возраст старше 60 лет, мужской пол.
Скрининг ГЦК проводится с помощью анализа крови на альфа-фетопротеин (АФП), который может продуцироваться раковыми клетками, или инструментальных методик диагностики — УЗИ, КТ, МРТ.
В последние годы всё чаще используется фиброскан для оценки стадии фиброза и близости к циррозу, независимому фактору риска ГЦК.
Предотвратить появление гепатоцеллюлярной карциномы можно с помощью своевременной вакцинации и ревакцинации от вирусного гепатита В и контроля вирусной нагрузки.
Неходжкинские лимфомы (НХЛ)
Несмотря на появление АРТ, НХЛ остаются актуальной проблемой для людей, длительное время живущих с ВИЧ. Хотя в большом количестве случаев неходжкинские лимфомы являются СПИД-индикаторными, они способны развиваться при нормальном уровне CD4-клеток и являются одной из наиболее частых причин смерти среди ВИЧ-положительных.
Общая выживаемость у пациентов с этим диагнозом низкая: более половины умирают в течение пяти лет от момента постановки диагноза
Отсюда возникают факторы риска развития НХЛ при ВИЧ-инфекции:
- наличие ко-инфекции вирусными гепатитами В, C, H.pylori;
- наличие вирусной нагрузки вируса Эпштейна-Барр или цитомегаловируса;
- наличие аутоиммунных заболеваний до постановки диагноза ВИЧ-инфекция;
- наличие специфических изменений в протеинограмме до или во время ВИЧ-инфекции;
- наличие минимальной вирусной нагрузки ВИЧ, несмотря на АРТ;
- снижение CD4-Т-лимфоцитов.
К скринингу неходжкинских лимфом относятся мониторинг вирусной нагрузки ВЭБ, ВГС, ВГВ и проведение инструментальной диагностики (КТ, МРТ, УЗИ, ФГДС).
С помощью контроля факторов риска и своевременного скрининга можно не только найти опухоль на ранней стадии, но и предотвратить заболевание.
Если рак все же обнаружили, ни в коем случае нельзя прерывать антиретровирусную терапию — она проводится по жизненным показаниям, что означает высокую вероятность неблагоприятного исхода противоопухолевой терапии без сопутствующего противовирусного лечения.
Среди большого числа проявлений ВИЧ-инфекции поражения кожи занимают особое место. Поражения кожи могут иметь важное диагностическое значение как для острой стадии болезни, так и для определения стадий вторичных заболеваний.
Among a large number of manifestations of HIV infection lesions occupy a special place. Skin lesions may have important diagnostic value for the diagnosis of acute stage of the disease, and to identify the stages of secondary diseases.
Заболеваемость ВИЧ-инфекцией (ВИЧ — вирус иммунодефицита человека) сохраняет тенденцию к неуклонному росту. Существенно увеличилось число больных с поздними стадиями ВИЧ-инфекции и наличием различных оппортунистических заболеваний, в частности поражений кожного покрова. Диагностика этих изменений нередко представляет большие трудности на догоспитальном уровне для врачей общего профиля, а также дерматологов и инфекционистов [1, 2].
Среди множества специфических проявлений ВИЧ-инфекции и оппортунистических заболеваний поражения кожи занимают особое место, т. к. уже с момента манифестации заболевания являются наиболее частым и ранним ее проявлением [1–3]. Вовлечение кожи в патологический процесс обусловлено как иммунодефицитом в целом, так и тем обстоятельством, что ВИЧ поражает не только Т-лимфоциты-хелперы, но и клетки Лангерганса, играющие важную роль в дермальных иммунных реакциях и, возможно, являющиеся местом первичной репликации ВИЧ в коже.
В 2011–2014 гг. в ИКБ № 2, куда госпитализируется более 80% ВИЧ-инфицированных больных в г. Москве, нами наблюдались 586 пациентов с различными кожными проявлениями, что составило 69% от общего числа госпитализированных (в 4-й стадии ВИЧ-инфекции — 88%). Их можно подразделить на 3 группы: кожные проявления при манифестации ВИЧ-инфекции, заболевания в стадии вторичных проявлений (4-я стадия) и поражения кожи, не связанные с ВИЧ-инфекцией. Поражения кожи могут иметь важное диагностическое значение. Часто на ранних стадиях развития болезни (уже через 3–4 недели после заражения) на коже больного может появиться острая экзантема (3-е место после мононуклеозоподобного синдрома и лимфаденопатии), состоящая из отдельных эритематозных пятен и папул [1, 4]. Пятнисто-папулезная сыпь — своеобразное поражение кожи у ВИЧ-инфицированных, которое до сих пор не получило определенного нозологического статуса. Сыпь имеет распространенный характер, обычно сопровождается легким зудом. Она локализуется в основном на верхней половине туловища, шее и лице; дистальные отделы конечностей поражаются редко. Папулезную сыпь рассматривают как проявление морфологической реакции кожи на инфицирование ВИЧ. Изменения на коже сопровождаются лихорадкой, изменениями на слизистых ротоглотки (чаще кандидоз полости рта). После стихания острой фазы (2–2,5 недели) пятна и папулы подвергаются спонтанному регрессу. Экзантема при острой ВИЧ-инфекции не отличается морфологической спецификой, поэтому в стационар больные чаще всего направляются с диагнозами: острая респираторная вирусная инфекция, токсикоаллергическая реакция, корь, краснуха. Надо отметить, что состояние иммунного статуса у этой категории больных не имеет существенных отклонений от нормы, а исследование крови на ВИЧ методом иммуноферментного анализа имеет сомнительные или отрицательные результаты, т. к. специфические антитела еще отсутствуют. В ранние сроки диагноз ВИЧ-инфекции может быть подтвержден только методом полимеразной цепной реакции. Серологические реакции на ВИЧ у этих больных становятся положительными позже, чаще через 6–12 недель от начала острой фазы болезни.
Экзантема, наблюдаемая в периоде сероконверсии, обусловлена самим вирусом иммунодефицита, все другие изменения кожи связаны с оппортунистическими заболеваниями, развивающимися на фоне иммунодефицита при снижении СД4+ менее 300 клеток. Этиологически можно выделить 3 основные группы кожных проявлений у больных ВИЧ/СПИД: неопластические, инфекционные (вирусные, грибковые, бактериальные, паразитарные) и дерматозы неясной этиологии. Первые две группы относятся к ВИЧ-индикаторным заболеваниям, так как все виды опухолей у больных ВИЧ/СПИД имеют вирусную этиологию и их формирование обусловлено тяжелым иммунодефицитом. Дерматозы неясной этиологии, возможно, обусловлены лекарственно-аутоиммунными поражениями, особенно при длительной антиретровирусной терапии (АРВТ) (в частности — Эпивиром) или специфической терапии оппортунистических заболеваний, не исключено и непосредственное воздействие ВИЧ на кожу. Самыми распространенными у больных СПИДом являются грибковые поражения кожи и слизистых. Наиболее часто наблюдаются кандидоз, руброфития, разноцветный лишай (81%) [5, 6]. Другие микозы встречаются значительно реже. Особенностями грибковых заболеваний при ВИЧ-инфекции являются: поражение лиц молодого возраста, особенно мужчин; быстрая генерализация с формированием обширных очагов, расположенных по всему кожному покрову; упорное течение; резистентность к проводимой терапии. Характерно сочетание поражения кожи и слизистых оболочек (полость рта, гениталии). Второе место среди поражений кожи занимает себорейный дерматит (68%). Как правило, у этих больных он протекает остро и тяжело. Вначале процесс локализуется только на лице (брови, усы, область рта), волосистой части головы и на разгибателях верхних конечностей. При развитии процесса на волосистой части головы можно обнаружить довольно сильное шелушение, напоминающее перхоть. Иногда при ВИЧ процесс может распространиться по всему кожному покрову в виде зудящих экзематозных бляшек. Такое распространение дерматита говорит о резко пониженном иммунитете и является плохим прогностическим признаком. Третье место по частоте занимают герпетические инфекции, в частности вирусы простого герпеса 1-го и 2-го типов и varicella zoster (28%) [7, 8]. Герпетические высыпания могут появиться на любом участке кожи и слизистых оболочек, но чаще они возникают на губах, половых органах или в перианальной области. Высыпания часто трансформируются в крупные, болезненные, долго не заживающие язвы. Нередко клинические проявления герпеса напоминают ветряную оспу или импетиго. Помимо поражения кожи и слизистых оболочек, при ВИЧ-инфекции у больных часто развивается герпетический проктит, который проявляется в виде болезненной отечной эритемы в перианальной области. Опоясывающий лишай при условии возникновения его у лиц молодого возраста из группы риска, отсутствии провоцирующих заболеваний и иммуносупрессивной терапии служит индикатором ВИЧ-инфекции. Пузырьковые высыпания сопровождаются сильными болями, оставляют рубцы, рецидивируют, что не наблюдается у лиц без иммунного дефицита. Наиболее характерным дерматологическим неопластическим проявлением ВИЧ-инфекции остается саркома Капоши, вызванная вирусом простого герпеса 6-го типа [9, 10]. Надо отметить, что ее частота снизилась с 40% у мужчин со СПИДом в 1980–90 гг. до 9% начиная с 2000 г. Основными клиническими особенностями саркомы Капоши является то, что у большинства больных заболевание развивается в возрасте до 35 лет; очаги поражения на коже носят распространенный характер; склонность к быстрой генерализации процесса (в первую очередь поражаются легкие, желудочно-кишечный тракт, лимфоузлы и слизистая оболочка полости рта); высокая смертность в течение короткого времени без лечения. Появление на коже различных пятен синюшного или розового цвета, бляшек или папул у лиц молодого возраста обязательно должно насторожить лечащего врача в отношении ВИЧ-инфекции и требует обязательного проведения гистологического исследования биоптата кожи для исключения саркомы Капоши. В поздних стадиях болезни кожные элементы (розеолы, папулы, пятна) становятся многочисленными, инфильтрируются, могут изъязвляться. Обильные кожные проявления практически всегда сопровождаются выраженным лимфостазом, поражением суставов, с развитием контрактур. Примером прямой зависимости поражения кожи от ВИЧ-инфекции может служить папилломавирусная инфекция кожи и слизистых оболочек (10%) [11, 12]. У ВИЧ-инфицированных больных изменения на коже имеют необычный вид, поражают нетипичные места, многочисленные, имеют участки распада в центре папул, сливаются и после хирургического удаления практически всегда рецидивируют. Эти элементы появляются преимущественно на лице, а также в области гениталий и могут быть крупными (гигантский моллюск), напоминать рак кожи, остроконечные кондиломы, обычные вульгарные бородавки и кератоакантомы.
У трети ВИЧ-инфицированных в течение нескольких недель от начала лечения различных оппортунистических инфекций этиотропными препаратами, а также АРВТ появлялась распространенная зудящая сыпь в виде эритематозных пятен и папул, что расценивалось как медикаментозная токсикоаллергическая реакция. Нами наблюдались и более тяжелые медикаментозные реакции, в частности синдром Стивенса–Джонсона и токсический эпидермальный некролиз.
Учитывая все вышеизложенное, больным ВИЧ-инфекцией с поражениями кожи и слизистых оболочек необходимо постоянное наблюдение врача-дерматолога. Для достижения положительного эффекта от проводимого лечения необходимы более продолжительные курсы терапии кожных заболеваний и максимальные дозы используемых препаратов, а после излечения — прием показанных препаратов профилактически. Помимо терапии кожных заболеваний больным ВИЧ-инфекцией показано назначение АРВТ. Диагностика кожных проявлений имеет важное практическое значение, так как способствует более раннему установлению диагноза ВИЧ-инфекции, своевременному назначению АРВТ, улучшению качества и продолжительности жизни пациента.
Литература
М. В. Нагибина* , 1 , кандидат медицинских наук
Н. Н. Мартынова**, кандидат медицинских наук
О. А. Преснякова**
Е. Т. Вдовина**
Б. М. Груздев***, кандидат медицинских наук
* ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
** ГБУЗ ИКБ № 2, Москва
*** МГЦ СПИД, Москва
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — заболевания полиэтиологические. Наиболее часто наблюдается связь с фокальной инфекцией (стрептококки, стафилококки, микобактерии туберкулеза, дрожжевые грибы, вирусы и др.). Определенное значение имеет повышенная чувствительность к ряду лекарственных веществ, в частности к антибиотикам и сульфаниламидным препаратам. Нередко, несмотря на тщательно собранный анамнез и проведенное обследование, этиологический фактор остается невыясненным. Среди факторов риска при васкулитах следует учитывать: возраст (наиболее уязвимы дети и пожилые люди), переохлаждение, чрезмерную инсоляцию, тяжелые физические и психические нагрузки, травмы, операции, заболевания печени, сахарный диабет, гипертонию. Патогенетическим механизмом развития васкулитов кожи в настоящее время считается образование циркулирующих иммунных комплексов с последующей их фиксацией в эндотелии, хотя окончательно это доказано не для всех заболеваний данной группы.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи;
2) симметричность высыпаний;
3) склонность к отеку, кровоизлияниям и некрозу;
4) первичная локализация на нижних конечностях;
5) эволюционный полиморфизм;
6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока;
7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10–20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6–8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро–Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера–Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера–Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Острая узловатая эритема — это панникулит, который характеризуется наличием болезненных розовых узлов на разгибательной поверхности нижних конечностей. Сопровождается лихорадкой, недомоганием, диареей, головной болью, конъюнктивитом и кашлем. Среди взрослых узловатая эритема в 5–6 раз чаще встречается у женщин, пиковый возраст — 20–30 лет. В основе заболевания гиперчуствительность к различным антигенам (бактерии, вирусы, грибы, новообразования и заболевания соединительной ткани). Половина случаев является идиопатическими. Диагностика основывается на данных анамнеза и физического осмотра. Необходимо провести полный анализ крови, рентгенограмму легких (выявляется двусторонняя аденопатия в области корней легких), мазок из зева или быстрый тест на стрептококки.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30–40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы–Пиноля).
Тактика ведения больного васкулитом кожи
- Классифицировать заболевание (характерная клиническая картина, анамнез, гистологическое исследование).
- Поиск этиологического фактора, но в 30% случаев его установить не удается (поиск очагов хронической инфекции, микробиологические, иммунологические, аллергологические и другие исследования).
- Оценка общего состояния и определение степени активности заболевания: общий анализ крови и мочи, биохимический анализ крови, коагулограмма, иммунограмма. Степень активности васкулитов: I. Высыпания не обильные, температура тела не выше 37,5, общие явления незначительные, СОЭ не выше 25, С-реактивный белок не более ++, комплемент более 30 ед. II. Высыпания обильные (выходят за пределы голени), температура тела выше 37,5, общие явления — головная боль, слабость, симптомы интоксикации, артралгии; СОЭ выше 25, С-реактивный белок более ++, комплемент менее 30 ед., протеинурия.
- Оценка признаков системности (исследование по показаниям).
- Определение вида и режима лечения в зависимости от степени активности: I ст. — возможно лечение в амбулаторных условиях; II ст. — в стационаре. Во всех случаях обострений васкулитов кожи необходим постельный режим, так как у таких больных обычно резко выражен ортостатизм, который следует соблюдать до перехода в регрессирующую стадию. Рекомендуется диета с исключением раздражающей пищи (алкогольные напитки, острые, копченые, соленые и жареные блюда, консервы, шоколад, крепкий чай и кофе, цитрусовые).
- Этиологическое лечение. Если есть возможность устранить причинный агент (лекарство, химикаты, инфекции), то быстро следует разрешение кожных очагов и другого лечения не требуется. Но надо помнить, что при санации очагов инфекции может наблюдаться усиление сосудистого процесса.
- Патогенетическое лечение.
- Профилактические мероприятия: диспансеризация, предупреждение провоцирующих факторов (инфекции, переохлаждение, инсоляции, стрессы и др.), рациональное использование лекарственных средств, трудоустройство, лечебная физкультура, санаторно-курортное лечение.
Лечение геморрагического васкулита
- Глюкокортикостероиды (преднизалон до 1,5 мг/кг) — облегчают проявление кожно-суставного синдрома, но не укорачивают заболевание и не предотвращают поражение почек. Назначаются в тяжелых случаях и под прикрытием гепарина, т. к. повышают свертываемость крови.
- Нестероидные противовоспалительные средства (НПВС) в обычных терапевтических дозировках. Выбор конкретного препарата принципиального значения не имеет (индометацин, диклофенак, ацетилсалициловая кислота).
- Антикоагулянты и антиагреганты. Гепарин при распространенном процессе 300–400 ЕД/кг/сутки. Продолжительность курса должна составлять не менее 3–5 недель. Под контролем коагулограммы.
- Лечебный плазмаферез, когда проявления заболевания не устраняются перечисленными средствами.
- Никотиновая кислота в переносимых дозах в/в капельно.
- Не следует применять: антигистаминные препараты (возможно только в самом начале заболевания), препараты кальция, все витамины.
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.);
2) салицилаты;
3) препараты Са;
4) витамины Р, С, антиоксидантный комплекс;
5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин);
6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема);
7) антикоагулянты и антиагреганты;
8) методы детоксикации в/в капельно;
9) глюкокортикостероиды (ГКС) по 30–35 мг/сутки в течение 8–10 дней;
10) цитостатики;
11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1–2% растворы анилиновых красителей;
2) эпителизирующие мази (солкосерил);
3) мази, содержащие глюкокортикоиды, и др.;
4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол);
5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение
Диагностика связанных с ВИЧ/СПИД инфекций, опухолей головного мозга по КТ, МРТ
а) Определения:
• ВИЧ/СПИД-ассоциированные оппортунистические инфекции, новообразования
б) Визуализация:
1. Общие характеристики манифестации ВИЧ/СПИД:
• Лучший диагностический критерий:
о Первичная лимфома ЦНС (ПЛЦНС): накапливающие контраст очаги поражения, часто имеющие геморрагический/некроти-ческий характер и локализующиеся в структуре базальных ганглиев, перивентрикулярного БВ
о Саркома Капоши (СК): объемное образование мягких тканей, локализующееся в коже волосистой части головы, интенсивно накапливающее контраст
о Бактериальные абсцессы (БА): образования с кольцевым характером накопления контрастного вещества и ↑ интенсивности сигнала на ДВИ
о Аспергиллез (Ас): множественные образования с кольцевым характером контрастирования
о Нейросифилис (НС): кортикальные/субкортикальные инфаркты, гранулемы, лептоменингеальное контрастирование
о Доброкачественные лимфоэпителиальные ВИЧ-ассоциированные образования (ДЛО-ВИЧ): множественные кистозные объемные образования обоих околоушных слюнных желез
• Локализация:
о ПЛЦНС: 90% локализованы супратенториально; часто поражаются глубокие ядра серого вещества, перивентрикулярное белое вещество
о СК: лицо, кожа головы и шеи
о БА: обычно в супратенториальных отделах, лобной и теменной областях больших полушарий
о Ас: бассейны кровоснабжения СМА, перфорантных артерий кортикальной/субкортикальной областей, базальных ганглив/таламуса
о НС: кортикальная/субкортикальная локализация, в оболочках мозга
о ДЛО-ВИЧ: околоушные слюнные железы
• Морфология:
о ПЛЦНС: одиночное объемное образование или множественные поражения
о СК: объемное образование мягких тканей с инфильтративным характером роста
о БА: гладкое образование с кольцевым характером накопления контрастного вещества
о Ас: множественные образования, часто расположенные в области бассейна кровоснабжения СМА
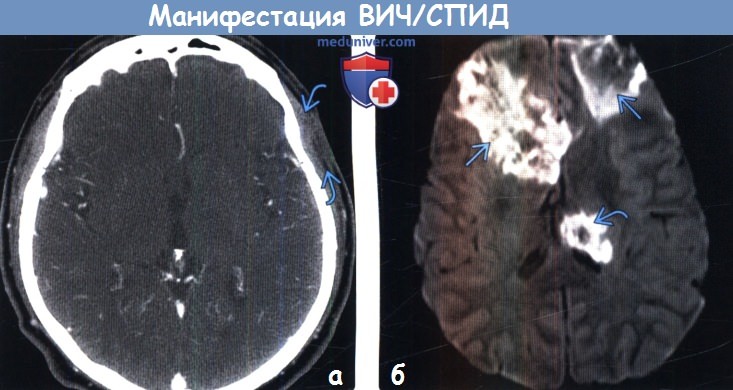
(а) КТ с контрастированием, аксиальный срез: у ВИЧ-положительного пациента с припухлостью кожи волосистой части головы определяется объемное образование мягких тканей с инфильтративным типом роста, вызывающее утолщение кожи волосистой части головы левой лобной области. При биопсии была обнаружена саркома Капоши. Саркома Капоши относится к группе СПИД-определяющих опухолей (СОО).
(б) МРТ, ДВИ, аксиальный срез: у ВИЧ-положительного пациента, поступившего в медицинское учреждение с изменениями чувствительности и судорожным синдромом в лобных долях и таламусе слева определяются крупные зоны ограничения диффузии.
2. КТ признаки манифестации ВИЧ/СПИД:
• Бесконтрастная КТ:
о ПЛЦНС: гиподенсная или гиперденсная зона, ± кровоизлияние, некроз
о СК: утолщение мягких тканей лица и волосистой части головы о БА: гиподенсное объемное образование с перифокальным отеком и масс-эффектом
о Ас: множественные кортикальные/субкортикальные образования низкой плотности; могут сочетаться с кровоизлиянием
о НС: образования изоинтенсивного по отношению к коре сигнала, имеющие периферическую локализацию
о ДЛО-ВИЧ: множественные двусторонние кистозные объемные образования, хорошо отграниченные от окружающих тканей, локализованные в структуре увеличенных околоушных слюнных желез
• КТ с контрастированием:
о ПЛЦНС: кольцевой характер накопления контрастного вещества у пациентов с ВИЧ
о СК: интенсивное накопление контраста объемным образованием в коже волосистой части головы
о БА: накопление контрастного вещества по типу тонкого кольца
о Ас: множественные образования с кольцевым характером контрастирования:
- Контрастное усиление может быть умеренным или интенсивным в зависимости от иммунного статуса
о НС: накапливающие контраст кортикальные очаги поражения ± утолщение твердой мозговой оболочки
о ДЛО-ВИЧ: кистозное образование с тонким ободком накопления контрастного вещества
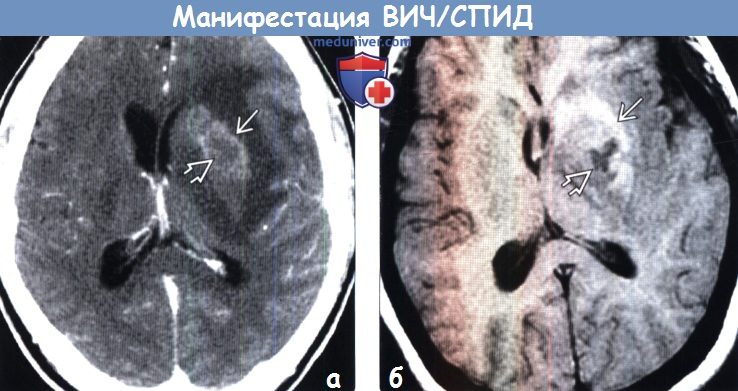
(а) КТ с контрастированием: у ВИЧ(+) пациента с одиночным объемным образованием, расположенным в области базальных ганглиев, вокруг зоны его центрального некроза определяется слабо заметное накопление контрастного вещества.
(б) МРТ, Т1-ВИ, аксиальный срез: у этого же пациента вокруг некротического ядра определяется повышение интенсивности сигнала вследствие подострого кровоизлияния. При лимфоме ЦНС редко наблюдаются кровоизлияния или некротические изменения, исключение составляют иммунокомпрометированные пациенты.
3. МРТ признаки манифестации ВИЧ/СПИД:
• Т1-ВИ:
о ПЛЦНС: изо-/гипоинтенсивный сигнал по отношению к коре головного мозга
о СК: локализованное утолщение волосистой части кожи головы, изоинтенсивное по отношению к мышечной ткани
о БА: на ранней стадии заболевания объемное образование, плохо отграниченное от окружающих тканей, имеет гипо-/изоин-тенсивный сигнал, на поздней стадии - гипоинтенсивные центральные отделы
о Ас: гипоинтенсивные объемные образования
- Кровоизлияние: ↑ интенсивности сигнала на Т1-ВИ
• Т2-ВИ:
о ПЛЦНС: изо-/гипоинтенсивный сигнал по отношению к коре, легкий перифокальный отек:
- Возможна неоднородность сигнала, что связано с кровоизлиянием и некрозом
о СК: объемное образование волосистой части кожи головы с сигналом, гипоинтенсивным по отношению к мышечным тканям о БА: капсула с характерным гипоинтенсивным на Т2-ВИ ободком
о Ас: неоднородный сигнал при наличии кровоизлияния о НС: гиперинтенсивные образования/инфаркты в кортикаль-ных/субкортикальных отделах
• ДВИ:
о ПЛЦНС: вариабельное ограничение диффузии
о БА: ↑ сигнала на ДВИ, низкий ИКД
о Ас: ограничение диффузии в стенке абсцесса
• Постконтрастное Т1-ВИ:
о ПЛЦНС: у пациентов с ВИЧ более часто наблюдается периферийный характер контрастирование образования с центральным некрозом, чем его гомогенный характер
о СК: интенсивное контрастирование объемного образования мягких тканей, локализованного в волосистой части кожи головы
о БА: на ранней стадии - фрагментарный характер контрастирования, на поздней - капсула в виде хорошо очерченной тонкой границы, накапливающей контрастное вещество
о Ас: множественные образования с кольцевым характером контрастирования
о НС: очаги поражения накапливают контрастное вещество; также наблюдается контрастирование вышележащих лептоменинкс/твердой мозговой оболочки
о ДЛО-ВИЧ: четко визуализируемые кистозные образования в околоушных слюнных железах с кольцевым характером накопления контраста
о Воспалительный синдром восстановления иммунитета (ВСВИ): образование(я) с атипичным характером контрастирования
• МР-спектроскопия
о ПЛЦНС: ↓ пика NAA, ↑ пика холина
о БА: в области центрального некроза могут наблюдаться пики ацетата, лактата, аланина, сукцината и аминокислот
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о Наиболее чувствительным методом является МРТ
• Советы по протоколу исследования:
о ПЛЦНС: МРТ с контрастным усилением
- ПЭТ или ОФЭКТ с Tl-201 полезны для дифференциальной диагностики стоксоплазмозом
о БА: МРТ с контрастным усилением, ДВИ, МР-спектроскопия
5. Радионуклидная диагностика:
• ПЛЦНС: гиперметаболизм при ПЭТ с ФДГ/ОФЭКТ с TI-201
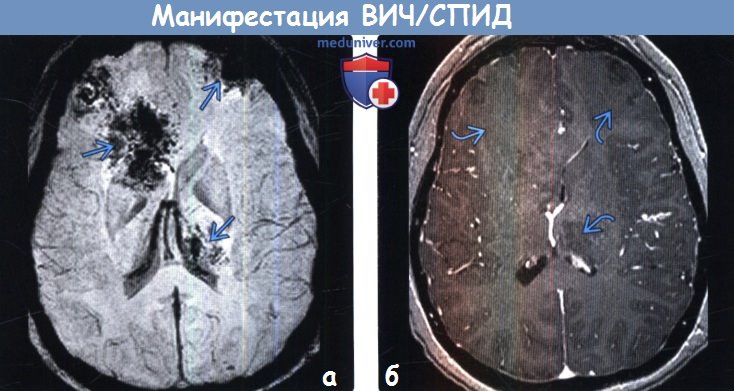
(а) MPT, SWI, аксиальный срез: у этого же пациента в выявленных на ДВИ зонах определяются участки кровоизлияния.
(б) МРТ, постконтрастное Т1 -ВИ, аксиальный срез: у этого же пациента не наблюдается патологического контрастирования мозговой ткани лобных долей или левой части таламуса. При биопсии зоны поражения правой лобной доли был обнаружен инвазивный аспергиллез. Аспергиллезная инфекция вызывает инфекционную васкулопатию, которая приводит к острому инфаркту, кровоизлиянию и церебриту/абсцессу.
г) Патология:
1. Общие характеристики манифестации ВИЧ/СПИД:
• Этиология:
о ПЛЦНС: обычно диффузная В-крупноклеточная неходжкинская лимфома:
- Связана с количеством CD4(+) < 100 клеток/мм 3
- У пациентов с подавленным иммунитетом важную роль играет ВЭБ
о СК: вызывается герпесвирусом ВГЧ-8:
- Относится к группе СПИД-определяющих опухолей (СОО)
о БА: наиболее частыми возбудителями заболевания являются Staphylococcus и Streptococcus
о Ас: род Aspergillus = плесневые грибы с септированными гиалиновыми гифами:
- Наиболее частым возбудителем является Aspergillus fumigatus
- Гематогенное распространение из очага в легком или прямое распространение через пазухи
- Инфекционная васкулопатия: острый инфаркт, кровоизлияние, инфекционный церебрит/абсцесс
о НС: заболевание, передающееся половым путем, вызываемое спирохетой Treponema pallidum
о ВСВИ: восстановление иммунитета (спустя несколько недель после начала ВААРТ) → гиперактивный иммунный ответ
- Наиболее частый этиологический фактор - вирус JC (ПМЛ-ВСВИ)
2. Макроскопические и хирургические особенности:
• ПЛЦНС: одиночные, множественные объемные образования в больших полушариях головного мозга, центральный некроз/кровоизлияние при ВИЧ
• БА: зависит от стадии; очаги некроза, ободок из воспалительных клеток, грануляционной ткани, перифокальный вазогенный отек
• Ас: геморрагические инсульты с различными воспалительными изменениями
• НС: сифилитические гуммы; некротические объемные образования из грануляционной ткани (аваскулярные), хорошо отграниченные от окружающих тканей
д) Клиническая картина:
1. Проявления манифестации ВИЧ/СПИД:
• Наиболее частые признаки/симптомы:
о ПЛЦНС: летаргия, спутанность сознания, головная боль, судорожные приступы, очаговый двигательный дефицит
о СК: обычно протекает бессимптомно; симптомы могут появляться при изъязвлении образования или появлении локального масс-эффекта
о БА: наиболее частым симптомом является головная боль:
- Судорожные приступы, очаговая неврологическая симптоматика
о Ас: судорожные приступы, изменения психического состояния, очаговая симптоматика
о НС: часто протекает бессимптомно:
- Головные боли, судорожные приступы, изменения личности, спутанность сознания
о ДЛО-ВИЧ: двусторонние объемные образования в области околоушных слюнных желез
• Клинический профиль:
о ПЛЦНС: CD4(+) < 100 клеток/мм 3
- СМЖ: плеоцитоз, ↑ содержания белков; моноклональные лимфоциты с признаками злокачественности при цитологическом исследовании
- ПЦР: амплифкация ДНК ВЭБ в СМЖ
о СК: низкое число CD4 (например, < 150-200 клеток/мм 3 )
о НС: СМЖ - ↑ числа лейкоцитов, положительный VDRL-тест и/или положительный анализ на антитела к Т. pallidum
2. Демография:
• Эпидемиология:
о ПЛЦНС: второе по частоте объемное образование после токсоплазмоза у пациентов со СПИД:
- 2-6% пациентов со СПИД
о СК: ↓ распространенности СПИД-ассоциированной СК, что, возможно, обусловлено применением ВААРТ
о БА: у пациентов со СПИД встречается относительно нечасто
о НС: встречается примерно у 1,5% популяции со СПИД
о ДЛО-ВИЧ: 5% ВИЧ(+) пациентов
о ВСВИ: 25-35% ВИЧ(+) пациентов, у которых начинается ВААРТ
3. Лечение:
• ПЛЦНС: для постановки окончательного диагноза необходима стереотаксическая биопсия головного мозга:
о ВААРТ в сочетании с лучевой терапией
• СК: основным методом лечения является лучевая терапия
• БА: хирургическое дренирование, антибактериальная терапия
• Ас: хирургическое лечение, антимикотическая терапия
• НС: пенициллин ± стероидные препараты
• ДПЛ-ВИЧ: при использовании ВААРТ наблюдается тенденция к полному или частичному излечению
е) Диагностическая памятка:
1. Обратите внимание:
• Рассмотрите возможность проведения МРТ с ДВИ, МР-спектроскопии, ПЭТ/ОФЭКТ для того, чтобы дифференцировать оппортунистические инфекции от злокачественных образований
2. Советы по интерпретации изображений:
• У пациентов с ВИЧ дифференциальная диагностика между ПЛЦНС и токсоплазмозом представляет достаточную трудность
о Могут быть полезны ПЭТ/ОФЭКТ
• Для подтверждения бактериальных абсцессов, аспергиллеза, нейросифилиса может потребоваться хирургическая биопсия
ж) Список литературы:
1. Bilgrami М et al: Neurologic diseases in HIV-infected patients. Handb Clin Neurol. 121:1321-44, 2014
2. Gobert A et al: [HIV-related malignancies: state of art ] Bull Cancer. 101(1 0:1020-9, 2014
3. Rios A: HIV-related hematological malignancies: a concise review. Clin Lymphoma Myeloma Leuk. 14 Suppl: S96-103, 2014
Кожные признаки СПИДа (синдрома приобретенного иммунодефицита)
Хотя распространенность СПИДа у детей сравнительно малая, недавняя эпидемия среди гетеросексуальных женщин детородного возраста привела к вспышке заболеваемости в педиатрической практике. В некоторых регионах серопревалентность ВИЧ у беременных женщин превысила 3%. Степень передачи от не получавших лечение бессимптомных матерей составляет от 15% до 35%. К другим источникам инфекции у детей относятся контакт с зараженными продуктами крови, передача половым путем и внутривенное применение наркотиков.
У инфицированных младенцев заболевание редко манифестирует в течение первых 3 месяцев жизни. Однако при достижении ребенком 1 года неспецифические симптомы часто включают отставание в росте, генерализованную лимфаденопатию, гепа-тоспленомегалию, хронический кандидоз в полости рта и рецидивирующие инфекции верхних дыхательных путей, среднего уха и ЖКТ.
Как минимум у 50% инфицированных младенцев наблюдается поражение ЦНС с отставанием в неврологическом развитии или утратой основных вех такого развития, с приобретенной микроцефалией, спастической диплегией и квадриплегией. Заболевание легких является самым частым проявлением педиатрического СПИДа и поражает более 75% детей в первые несколько лет жизни.
Интерстициальная пневмония, вызванная Pneumocystis carinii, отмечается у 60% пациентов. Лимфоидный интерстициальный пневмонит в ассоциации с инфекцией вируса Эпштейна-Барр развивается примерно у половины пациентов, которые выживают в первый год жизни. К другим важным оппортунистическим патогенам относятся цитомегаловирус, Candida, внутриклеточный комплекс Mycobacterium avium и Criptococcus neoformans.
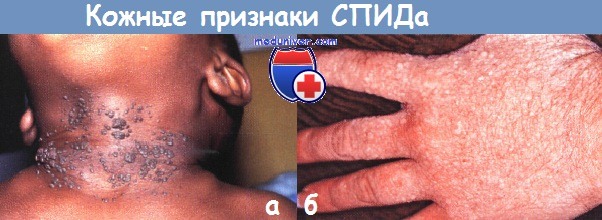
а - множественные бородавки, резистентные к терапии, развились на шее у 2-летнего ребенка со СПИДом.
б - у подростка мучили диссеминированные плоские бородавки.
Показанные здесь на кисти, они имеют вид практически сливающихся папул на дорсальной поверхности.
Пациенты также подвержены бактериемии, тяжелым инфекциям мягких тканей, пневмониту и менингиту, вызванным инкапсулированными бактериальными организмами, такими как Streptococcus pneumoniae или Haemophilus influenzae.
Кожные очаги могут стать ранним ключом к диагнозу. Персистирующий пеленочный кандидоз и молочница в полости рта, резистентные к топической терапии, обычно указывают на необходимость обследования на ВИЧ-инфекцию, особенно у ребенка с отставанием в росте или факторами риска со стороны матери. Организм многих детей неспособен локализовать обычную, как правило, самостоятельно разрешающуюся вирусную инфекцию, поэтому частой проблемой являются распространенный герпетический гингивостоматит и диссеминированная кожная инфекция простого герпеса, а также хроническая герпетическая инфекция.
Сообщалось также о рецидивирующем локализованном и диссеминированном герпетическом лишае. Распрстраненные устойчивые к терапии бородавки или очаги контагиозного моллюска могут быть первым признаком СПИДа у не имеющего других симптомов ребенка. Могут развиваться стойкие и распространенные дерматофитные инфекции, поражающие кожу, волосы и ногти. Описаны также диссеминированные глубокие грибковые инфекции с поражением кожи, в том числе криптококкоз и гистоплазмоз. Вызванные этими грибковыми организмами кожные очаги могут имитировать безболезненный бактериальный фолликулит или контагиозный моллюск.
а - Крупные, устойчивые к терапии генитальные бородавки постоянно кровоточили и сопровождались рецидивирующими бактериальными инфекциями у этого малыша
б - очаги тяжелой формы контагиозного моллюска постоянно подвергались раздражению и вторично инфицировались у этой 6-летней девочки со СПИДом.
Когда количество лимфоцитов восстановилось после антивирусной терапии, очаги моллюска регрессировали.
Крустозная чесотка с толстыми распространенными шелушащимися папулами и бляшками требует быстрой идентификации для предотвращения передачи заболевания родителям, учителям и медработникам. Как и у взрослых, у детей со СПИДом отмечается высокая степень распространенности себорейного дерматита, особенно обширных эрозивных очагов. Псориаз, плоский лишай и другие дерматозы также встречаются чаще и более устойчивы к терапии у детей и подростков с ВИЧ-инфекцией и СПИДом.
Отмечаются также кожные проявления пищевых дефицитов, в том числе дерматита вследствие дефицита цинка, пеллагры и цинги, особенно у детей с хроническим заболеванием ЖКТ.
У детей и подростков со СПИДом отмечается повышенная частота лекарственных высыпаний. Это серьезная проблема у пациентов, которым требутся хроническая профилактика против Pneumocystis триметоприм-сульфаметоксазолом. Частота кореподобых лекарственных высыпаний у взрослых, получающих терапию по этой схеме, достигает 75%.
К другим кожным признакам у детей со СПИДом относятся экхимозы вследствие идиопатической тромбоцитопенической пурпуры и хронический лейкоцитокластический васкулит. Хотя кожная саркома Капоши часто наблюдается у взрослых, у которых она является указывающим на СПИД заболеванием, у детей она встречается редко.
Криптококкоз. Этой молодой женщине со СПИДом вначале был установлен диагноз контагиозного моллюска.
Однако биопсия кожи показала наличие Cryptococcus, женщина скончалась несколько недель спустя от диссеминированной инфекции. Крустозная чесотка.
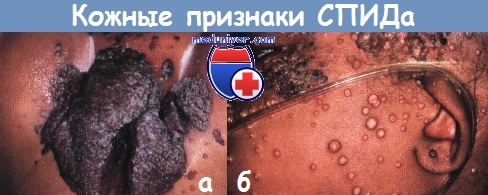
Распространенные толстые, шелушащиеся, покрытые коркой высыпания (а) на правой руке и (б) на ногах у подростка с тяжелым неврологическим поражением вследствие СПИДа.
Соскобы показали наличие множества клещей. У подростков со СПИДом развились устойчивые к терапии диссеминированные (а) псориаз и (б) плоский лишай.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

