Шистосома это круглый червь
Обновлено: 23.04.2024
Шистосомоз - гельминтное заболевание, вызываемое кровяными сосальщиками-шистосомами; протекающее с токсико-аллергическими реакциями, поражением ЖКТ или мочеполовых органов. Острый период шистосомоза характеризуется лихорадкой, папулезными высыпаниями и зудом кожных покровов; в хроническую стадию может развиваться цистит, пиелонефрит, гидронефроз, кольпит, простатит, эпидидимит либо колит, гепатоспленомегалия, асцит. Диагностируется шистосомоз благодаря обнаружению яиц гельминтов в образцах мочи или кала, проведению цистоскопии, урографии. Для лечения шистосомоза используются противогельминтные средства; по показаниям проводится хирургическое лечение.
Общие сведения
Шистосомоз (бильгарциоз) – трематодозы, вызываемые гельминтами рода Schistosoma и включающие мочеполовой, кишечный и японский шистосомозы. Гельминтоз широко распространен в странах Азии, Африки, Латинской Америки. По статистике ВОЗ, шистосомозами страдает 300 млн. человек; ежегодно от этого заболевания и его осложнений погибает 500 тыс. жителей эндемичных стран. Мужчины заражаются шистосомозом в 5 раз чаще женщин. Хроническое течение шистосомоза приводит к инвалидизации трудоспособного населения, а у детей вызывает анемию, замедление физического и умственного развития. Ввиду специфики заболевания, изучением шистосомоза, кроме инфекционных болезней, занимается урология и гастроэнтерология.

Причины шистосомоза
Кровяные сосальщики, вызывающие шистосомозы, принадлежат к классу Trematoda, роду Schistosoma. Это плоские раздельнополые гельминты длиной 4-20 мм, шириной 0,25 мм. На теле гельминта имеются 2 присоски - ротовая и брюшная, расположенные близко друг к другу. Самки шистосом длиннее и тоньше самцов. На теле самца имеется продольный желобок (гинекоформный канал), с помощью которого он удерживает самку. Яйца шистосом имеют диаметр 0,1 мм, овальную форму и большой шип на одном из полюсов. В организме человека могут паразитировать несколько видов шистосом: S.haematobium (возбудитель мочеполового шистосомоза), S.mansoni (возбудитель кишечного шистосомоза), S.japonicum (возбудитель японского шистосомоза) и др.
Окончательным хозяином половозрелых шистосом и резервуаром инфекции является человек и млекопитающие. В их организме шистосомы паразитируют в мелких венах толстого кишечника, брюшной полости, малого таза, матки, мочевого пузыря. Гельминты питаются кровью, а также частично адсорбируют через кутикулу питательные вещества. Отложенные шистосомами яйца мигрируют в мочевой пузырь или кишечник, где дозревают и откуда выводятся с мочой и калом из организма. При попадании в пресноводные водоемы из яйца выходит личиночная форма гельминта – мирацидий, дальнейшее развитие которого требует присутствия промежуточного хозяина – пресноводных моллюсков. Внедрившись в тело моллюска, мирацидии находятся в нем 4-8 недель; за это время они претерпевают цикл бесполого размножения, в результате которого образуются хвостатые личинки шистосом – церкарии.
Инвазионные личинки вновь выходят в воду, откуда могут проникнуть в организм человека через неповрежденные кожные покровы или слизистые оболочки. Заражение человека шистосомозом может происходить во время купания, забора воды, стирки белья, полива земли, религиозных обрядов и пр. С помощью выделяемых литических ферментов и активного движения личинки внедряются в капилляры кожи, венулы, достигают правых отделов сердца и легочных капилляров. Через 5 дней от начала миграции метацеркарии достигают портальной вены и ее печеночных ветвей, а еще через 3 недели окончательно оседают в дуоденальных, мезентериальных венозных сплетениях, сосудах мочевого пузыря. Спустя 2,5-3 месяца личинки превращаются в половозрелых шистосом и начинают откладывать яйца. Особенностью паразитирования возбудителей шистосомоза является способность яиц проникать через сосудистую стенку, выходить в окружающие ткани и просвет полых органов (кишечника и мочевого пузыря) и уже оттуда выделяться во внешнюю среду.
В период миграционной фазы личинок проявления шистосомоза связаны с разрушением мелких кровеносных сосудов, геморрагическими реакциями. Отложение яиц в подслизистом, слизистом или мышечном слое мочевого пузыря и стенках мочеточника вызывает специфический воспалительный процесс с образованием шистосомозных гранулем и язв, развитием фиброза и сморщивания мочевого пузыря, обызвествлением яиц. Длительное наличие язвенных дефектов может привести к развитию рака мочевого пузыря. Кишечный шистосомоз сопровождается шистосомозным колитом с исходом в склероз стенки кишки; возможно развитие шистосомозного аппендицита.
Симптомы шистосомоза
В течении мочеполового шистосомоза выделяют острую, хроническую стадии и стадию исхода. Острый период заболевания по времени совпадает с фазой миграции личинки по кровяному руслу. На ранней стадии шистосомоза пациентов беспокоят аллергические реакции по типу крапивницы, локальный отек кожи. Возможно появление кашля, кровохарканья, гепатоспленомегалии, лимфаденопатии. Общетоксические симптомы включают лихорадку, озноб, потливость, боль в мышцах и суставах, головную боль.
Спустя несколько месяцев после инвазии шистосомоз переходит в хроническую форму, которая может иметь легкое, среднетяжелое и тяжелое течение. При легкой форме шистосомоза самочувствие не нарушается, работоспособность сохраняется, дизурические расстройства незначительны. Шистосомоз средней тяжести протекает с отчетливо выраженной дизурией, терминальной (иногда тотальной) гематурией, увеличением печени и селезенки, развитием анемии. Тяжелое течение шистосомоза сопровождается частыми обострениями цистита, пиелонефрита, образованием камней в мочеточниках и мочевом пузыре. Возможно развитие кольпита, вагинального кровотечения у женщин, эпидидимита и простатита у мужчин. Поздними осложнениями шистосомоза являются бесплодие, стриктуры мочеточника, гидронефроз, цирроз печени, ХПН. Тяжелые формы инвазии приводят к потере больными трудоспособности и могут закончиться летально.
Ранняя фаза кишечного шистосомоза протекает с теми же клиническими признаками, что и его мочеполовая форма (лихорадка, недомогание, артралгии и миалгии и т. д.). Характерны плохой аппетит, боли в области живота ноющего или схваткообразного характера, тенезмы, диарея с примесью крови, чередующаяся с запорами. В поздней стадии развивается увеличение печени, портальная гипертензия, асцит, желудочно-кишечные кровотечения, легочная гипертензия и легочное сердце. Клиника японского шистосомоза напоминает кишечную форму (аллергия, колит, гепатит, цирроз печени), однако симптомы выражены значительнее.
Диагностика шистосомоза
Основные диагностические данные получают при сборе эпидемиологического анамнеза, анализе клинических проявлений, проведении лабораторных и инструментальных исследований. Кроме инфекционистов, в диагностике шистосомоза могут быть задействованы урологи и гастроэнтерологи. Настороженность специалистов должен вызывать факт пребывания пациента в эндемическом очаге, сочетание токсико-аллергических симптомов с дизурией, гематурией, колитом.
Решающая роль в диагностике шистосомоза принадлежит обнаружению яиц шистосом при исследовании мочи и кала. Стандартными методиками для выявления мочеполового шистосомоза являются методы отстаивания, центрифугирования или фильтрации мочи; кишечного - методы Като, Ритчи, осаждения. В общем анализе мочи выявляется гематурия, протеинурия, лейкоцитурия. Информативно проведение цистоскопии, во время которой удается обнаружить шистосомозные гранулемы и язвы, полипоидные разрастания, скопления яиц шистосом, а также провести биопсию патологически измененного участка мочевого пузыря. Обзорная и экскреторная урография позволяют увидеть очаги обызвествления в стенке мочевого пузыря или мочеточника, камни в почках, стриктуры мочеточников, гидронефротическую трансформацию почки и пр. При кишечном шистосомозе дополнительно может выполняться лапароскопия, биопсия печени.
Для предварительной диагностики шистосомоза используются иммунологические тесты - РСК, РНГА, ИФА. При массовых обследованиях населения в эндемических районах проводятся внутрикожные аллергопробы с шистосомозным антигеном. Мочеполовой шистосомоз требует дифференциации с мочекаменной болезнью, туберкулезом мочевого пузыря; кишечный шистосомоз – с амебиазом, брюшным тифом, дизентерией, раком толстой кишки.
Лечение и профилактика шистосомоза
Медикаментозная терапия шистосомоза эффективна в ранних стадиях, при отсутствии осложнений; в последних случаях нередко приходится прибегать к хирургическому лечению. При всех формах шистосомоза могут быть использованы антигельминтные средства: празиквантел, тинидазол, метрифонат. Успешность проведенной терапии оценивается на основании повторных гельминтологических исследований и серологических реакций. Хирургическая тактика обычно требуется при осложнениях мочеполового шистосомоза и может включать в себя операции на мочеточниках (при развитии стриктуры), удаление камней из мочевого пузыря и почек.
При своевременном назначении специфической терапии прогноз неосложненного шистосомоза благоприятный. Длительное хроническое течение гельминтоза может привести к инвалидности и гибели пациента от развившихся осложнений. Комплекс мер по профилактике шистосомоза включает обработку водоемов с целью уничтожения брюхоногих моллюсков, активную санитарно-просветительную работу, своевременное выявление и лечение больных. Населению эндемичных очагов рекомендуется кипятить или фильтровать воду для питья и хозяйственных нужд, использовать защитную одежду (резиновые перчатки и сапоги) при контакте с водой.
Нематодозы – это гельминтозы, которые вызваны круглыми червями класса Nematoda. Они возникают при заражении паразитами фекально-оральным или трансмиссивным способом. К самым распространенным представителям этой группы заболеваний относят энтеробиоз, аскаридоз, стронгилоидоз. Симптомы нематодозов включают токсико-аллергический синдром, диспепсические расстройства, органные поражения с учетом мест паразитирования половозрелых особей. Для диагностики глистной инвазии используют микроскопию кала, серологические реакции, инструментальную визуализацию органов грудной и брюшной полости. Лечение проводится этиотропными противогельминтными средствами.
МКБ-10



Общие сведения
В микробиологии описано более 24000 видов нематод, среди которых более половины способны вызывать паразитарные заболевания. Круглые черви поражают практически все отделы тела: внутренние органы, кровеносные и лимфатические сосуды, мышцы и другие соединительные ткани. В развитых странах удельный вес гельминтозов в инфектологии составляет около 4%. По данным Росстата, энтеробиоз и аскаридоз – типичные представители нематодозов – занимают 1-е и 4-е места в структуре паразитарных заболеваний в России. Число ежегодно выявляемых случаев составляет 222,7 тыс. и 18,6 тыс. соответственно.

Причины нематодозов
Представители класса Нематода имеют удлиненное веретеновидное тело с круглым поперечным сечением. Их размеры варьируются от нескольких миллиметров до 6-8 м. Наиболее крупные особи встречаются у паразитических червей, поражающих человека и позвоночных животных. Паразиты покрыты кожно-мускульным мешком, имеют первичную полость тела (схизоцель). Пищеварительная система представлена трубкой, кровеносная и дыхательная системы отсутствует.
Самыми распространенными у человека признаны такие нематодозы:
- аскаридоз (Ascaris lumbricoides);
- энтеробиоз (Enterobius vermicularis);
- стронгилоидоз (Strongyloides stercoralis);
- разнообразные филяриатозы (Filariata).
К более редким представителям этой группы гельминтозов относят трихинеллез (Trichinella), дракункулез (Dracunculus medinensis), трихоцефалез (Trichocephalus trichiurus), токсокароз (Toxocara canis).
Группы риска
Наиболее уязвимой группой риска по развитию нематодозов считаются дети дошкольного и младшего школьного возраста. Высокая частота глистных инвазий в этом периоде обусловлена неразвитостью навыков гигиены, играми в песочницах и на земле, привычкой облизывать пальцы и грызть ногти. Также к группам риска относят людей, которые посещают экзотические страны, проживают в условиях скученности и антисанитарии.
Патогенез
Заражение большинством видов нематодозов происходит по фекально-оральному механизму. Факторами передачи выступают загрязненная вода, зараженные продукты питания, немытые руки. Инвазионной стадией для круглых червей являются яйца или личинки, которые после заглатывания попадают в ЖКТ, где начинают паразитировать и/или внедряются через стенку кишечника в кровеносные сосуды, разносятся с током крови к другим органам.
У большой группы филяриатозов наблюдается особый жизненный цикл. Это трансмиссивные паразитозы, которые передаются человеку от мошек, москитов, слепней и других кровососущих насекомых. По системе кровеносных сосудов они достигают лимфатических узлов, подкожной клетчатки и полостей тела, где паразитируют долгие годы. Срок жизни некоторых видов филярий достигает 20 лет.
В патогенезе нематодозов выделяют иммунные реакции организма в ответ на проникновение круглых червей и локальные патоморфологические изменения в месте их паразитирования. При длительной инвазии присоединяется нарушение обменных процессов, поскольку гельминты потребляют питательные вещества хозяина. Ситуация усугубляется на фоне нервно-рефлекторного влияния нематодозов – раздражения нервных окончаний, стимулирующего вегетативные расстройства.

Симптомы нематодозов
Большинство видов гельминтозов имеют раннюю и позднюю клиническую фазу. На начальном этапе симптоматика обусловлена общим аллергическим и токсическим влиянием круглых червей на организм. Поздние стадии характеризуются синдромами поражения желудочно-кишечного тракта, гепатобилиарной системы, ЦНС и других органов. Длительность этих фаз зависит от вида паразитирующего гельминта и согласуется с его жизненным циклом.
Для ранней фазы аскаридоза, стронгилоидоза, филяриатозов и токсокароза характерны кожные высыпания по типу крапивницы, повышение температуры тела, мышечные и суставные боли. Нередко развивается бронхолегочный синдром, который проявляется сухим кашлем, одышкой, болями в груди. При нематодозах возникают головные боли, нарушения сна, повышенная раздражительность и снижение работоспособности. Подобная симптоматика продолжается несколько недель.
При переходе болезни во вторую фазу все нематодозы с фекально-оральным путем передачи проявляются расстройствами ЖКТ. Пациенты жалуются на схваткообразные боли в животе, частый и жидкий стул, урчание в кишечнике. Характерна тошнота, рвота, снижение аппетита. Вследствие мальдигестии и мальабсорбции развиваются авитаминозы, белково-энергетическая недостаточность. При энтеробиозе симптомы сопровождаются мучительным анальным зудом.
Осложнения
Тяжелым формам нематодозов подвержены пациенты с иммуносупрессией. Такая закономерность особенно типична для стронгилоидоза, гиперинвазивные и генерализованные формы которого встречаются в основном у людей с ВИЧ/СПИД. Вероятность тяжелой формы гельминтоза повышается при сочетанном заражении, например, при одновременном паразитировании власоглава и аскарид в кишечнике. Усугубить ситуацию способны присоединившиеся бактериальные кишечные инфекции.
При нелеченых нематодозах с массивной глистной инвазией есть риск развития кишечной непроходимости, механической желтухи, острого панкреатита и перитонита. При аскаридозе возможна дыхательная недостаточность и асфиксия в легочной фазе миграции возбудителя. При длительном существовании болезни наблюдаются поражения нервной системы, бессонница, менингизм и эпилептиформные судороги.
Диагностика
Основой для постановки диагноза служат клинико-анамнестические данные. На первичном приеме инфекциониста уточняется время появления симптомов и возможные факторы риска, собирается информация о недавних путешествиях пациента, выполняется стандартный физикальный осмотр. Чтобы подтвердить паразитирование конкретного вида гельминта, назначаются следующие методы диагностики:
Дифференциальная диагностика
Раннюю фазу нематодозов необходимо дифференцировать с аллергическими бронхитами, пневмонией, обострением легочного туберкулеза. Также исключают острые бактериальные инфекции, новообразования легких и средостения. В поздней фазе проводят дифференциальную диагностику с другими видами паразитозов: амебиазом, балантидиазом, тениозом и тениаринхозом. Обязательно исключают НЯК и болезнь Крона, хронический гепатит, нейроциркуляторную дисфункцию.

Лечение нематодозов
Консервативная терапия
Неосложненные формы глистной инвазии лечат в амбулаторных условиях, остальным пациентам требуется госпитализация в инфекционный стационар. Немедикаментозные меры включают щадящий режим, диету согласно степени нарушения пищеварения, поддержание водного баланса. Основу терапии при нематодозах составляют медикаменты следующих групп:
- Этиотропные средства. Для уничтожения и удаления из организма паразитов используются противогельминтные препараты, которые нарушают нервно-мышечную передачу у круглых червей либо негативно влияют на их энергетические процессы. Конкретное лекарство и схема его приема подбираются индивидуально.
- Патогенетические препараты. С учетом клинических особенностей нематодоза используют дезинтоксикационные растворы, антигистаминные препараты, глюкокортикостероиды. Для устранения дисфункции ЖКТ в поздней фазе используются энтеросорбенты, спазмолитики, пробиотики и ферментные препараты. При многократной рвоте применяются прокинетики.
При лимфедеме, вызванной филяриатозами, показана комплексная консервативная терапия. Из лекарственных средств пациентам назначают диуретики, лимфокинетики и венотоники, медикаментозную симпатэктомию раствором прокаина. Проводится эластическое бинтование конечности, медицинский лимфодренажный массаж, специальные комплексы ЛФК. Чтобы предупредить фиброзирование тканей, выполняются инъекции фибролитических ферментов.
Хирургическое лечение
Прогноз и профилактика
При своевременном и адекватном лечении у большинства пациентов достигают дегельминтизации, после чего нарушенные функции организма восстанавливаются. За выздоровевшими пациентами устанавливают диспансерное наблюдение сроком до 3 лет. Для профилактики нематодозов необходимо соблюдать стандартные меры: следить за личной гигиеной, избегать употребления воды из неизвестных источников, тщательно мыть и по возможности термически обрабатывать продукты.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Шистосомы – это паразиты из группы плоских червей или трематод, которых еще называют кровяными сосальщиками. Это одни из наиболее вредных сосальщиков из-за возможных осложнений, поэтому очень важно вовремя идентифицировать возбудителя и провести лечение.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Особенности строения и жизненного цикла разных видов шистосом
Шистосомы принадлежат к классу трематод, что характеризует их, как особей со сложным жизненным циклом. Они имеют несколько хозяев и жизненный цикл их проходит с участием пресноводных моллюсков. Это разнополые особи, но они имеют способность сливаться в некоторый момент и самец носит самку на своем теле. Поэтому структура самца такова, что он немного меньше, чем самка по длине, но он толще. Самка имеет длинное плоское тело. Она после слияния находится в специальном мешке самца – гинекоформном канале. Возбудителя также называют кровяной шистосомой из-за преимущественной локализации в сосудах человеческого организма.
Существует несколько видов шистосом, которые патогенны для человека.
Шистосома Мансони – это паразит, который вызывает кишечную форму шистосомоза. Она характеризуется поражением вен или венул кишечника, главным образом, мезентериальных сосудов. Это приводит не только к механическим нарушениям стенки кишки, но и к токсическому действию на работу кишечника. Поэтому особенностью такого вида шистосомы является преобладание кишечной симптоматики.
Мочеполовая шистосома или шистосома гематобиум – это возбудитель шистосомоза урогенитальной локализации. Этот вид имеет тело, покрыто шипами, что позволяет ему фиксироваться за слизистую оболочку и выдерживать действие мочи. Этот паразит локализуется в венах малого таза – венах матки, мочевого пузыря, а также отличается высокой мутагенностью. Она вызывает симптомы, которые характерны для локализации возбудителя – нарушения мочеиспускания и половой функции, а также нарушения менструальной функции.
Японская шистосома также является возбудителем кишечной формы, но она имеет более тяжелое течение и распространена именно в районах Индонезии, Японии и Китая. Особенностью патологии является быстрое течение и прогрессирование заболевания, что может вызывать быстрое ухудшение состояния и прогрессирующее нарушение функции печени вплоть до цирроза.
Размеры самца шистосомы составляют около десяти-пятнадцати сантиметров, а самки более двадцати сантиметров. Они живут раздельно несколько месяцев, затем соединяются и самец носит самку до конца жизни. Самцы имеют присоску, с помощью которой могут фиксироваться к внутренней стенке сосуда и активно передвигаться.
Жизненный цикл паразита начинается с того, что яйца, которые продуцирует половозрелая самка выделяются в окружающую среду с фекалиями или мочой. Для дальнейшего развития они должны попасть в пресную воду, где находится их промежуточный хозяин. Яйца проглатываются моллюсками разных родов, где происходит дальнейшее развитие и образование личинок. Личинки шистосомы выходят из моллюска и они способны активно плавать в водоеме.
Пути заражения шистосомами – это контактный. Они проникают в организм человека при купании в водоеме даже сквозь одежду, а также при случайном заглатывании воды или намеренном употреблении воды. Далее после попадания в организм человека личинка проникает в сосуды и активно мигрирует по организму. Место окончательной локализации паразита зависит от вида возбудителя и тропность его определяется тропностью к определенным органам. Далее после активизации в венах определенных органов паразит может жить до сорока лет, при этом выделяется токсин и проявляется соответствующая симптоматика. Также есть местные проявления из-за повреждения стенки органа и нарушения его трофики и венозного оттока.

[13], [14], [15], [16], [17], [18], [19], [20]
Симптомы заражения шистосомозом
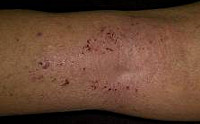
Клинические симптомы заражения шистосомозом можно разделить на несколько стадий – допеченочную, печеночную и постпеченочную. Инкубационный период составляет от трех до шести недель. Когда личинка попадает в организм человека, то она на стадии личинки от кишечника или от сосудов кожи попадает в печень. Это и является допеченочной стадией развития паразита. Если шистосома попала сквозь кожу, то в месте проникновения возникает точечная высыпка, зуд, жжение в этой области.
Далее на стадии проникновения может быть аллергическая реакция по всему телу в виде сыпи на коже полиморфной, по типу крапивницы. Острый период заболевания, который соответствует миграции паразита по венозным сосудам организма, характеризуется неспецифическими проявлениями в виде повышения температуры тела, боли в мышцах и суставах и нарушениями сна.
В печеночной стадии в системе воротной вены происходит рост и размножение паразита, что соответствует следующей стадии развития. Постпеченочная стадия развития характеризуется дальнейшей миграцией самца с самкой и локализацией в системе вен малого таза. Это соответствует стадии распространенной инвазии, при которой паразит половозрелый активно двигается непосредственно в органах и откладывет яйца.
Далее, спустя две недели от начала заболевания, могут проявляться уже специфические симптомы со стороны кишечника или мочеполовой системы.
Симптомы со стороны мочеполовой системы возникают вследствие патогенного действия шистосомы. Механическое действие происходит при повреждении яйцами стенок мочеполовых органов – при этом на слизистой оболочке мочевого пузыря вследствие длительного паразитирования наблюдаются эрозии, язвы, признаки воспаления и полипозные реакции. Также происходит токсико-аллергическое влияние из-за постоянной жизнедеятельности шистосомы и выделения продуктов метаболизма в кровь человека. Нарушается трофические процессы мочевого пузыря, матки, что вызывает нарушение деления клеток и является фактором риска развития онкопатологии. Также паразит питается эритроцитами и питательными веществами, что значительно нарушает общую трофику организма человека и дыхательную функцию крови.
При этом также могут быть общие симптомы при миграции паразита и его локализации в легких – появляется приступоподобный кашель, одышка, затрудненное дыхание. Эти симптомы проходят, когда паразит направляется на свое окончательное место локализации. Местные симптомы, главным образом, проявляются в виде нарушения мочеиспускания, боли во время мочеиспускания, а также гематурии (появления крови в моче). Если шистосома локализуется в венах матки или во внематочном пространстве, то тогда могут быть боли внизу живота, не связанные с менструацией, нарушения менструального цикла.
При хроническом течении часто наблюдаются осложнения – стриктуры мочеточников, пиелонефрит, гидронефроз, а также образование камней в почках и мочевом пузыре. Шистосомы могут стать причиной ранней импотенции.
Шистосома Мансони при попадании в организм в острой стадии также имеет похожие симптомы общей интоксикации, боли в мышцах и кожной сыпи. Далее, учитывая ее локализацию, будут выражены симптомы диспепсии. Сначала клинические проявления в виде боли в животе, нарушения стула по типу поносов. Затем при увеличении количества паразитов и яиц происходит сильное механическое раздражение и это приводит к тому, что поносы чередуются с запорами, могут быть выделения слизи и крови в кале. Возникают тенезмы и это может привести к кровотечениям и даже к выпадению прямой кишки.
Японская шистосома характеризуется кишечными симптомами, которые имеют сильное выраженное течение с преимущественным поражением печени. При этом нарушается структура гепатоцитов, что приводит к быстрому развитию цирроза печени. Поэтому вместе с кишечными проявлениями наблюдаются и симптомы в виде увеличения печени, ее болезненности при пальпации, желтого цвета склер и кожных покровов.
Диагностика шистосомы
Диагностика шистосомоза намного упрощается в случае, если есть эпидемиологические данные о купании в водоеме или о контакте с источником инфекции. Данные анамнеза позволяют выявить первые симптомы патологии и изучить течение заболевания.
Анализ на шистосомы проводится с учетом локализации патологического процесса. Если пациент жалуется на мочеполовую систему, то необходимо провести микроскопический анализ мочи – при этом выявляется яйца шистосомы. При овоскопии можно увидеть яйца шистосом, которые имеют овальную форму, вытянутые, на одной стороне находятся шипы. С инструментальных методов иногда есть необходимость в проведении цистоскопии. При этом можно увидеть эрозии на внутренней слизистой оболочке мочевого пузыря, признаки воспаления. В биоптатах можно определить сам возбудитель, его яйца, а также признаки нарушения целостности стенки.
При кишечном шистосомозе подтвердить диагноз можно с помощью исследования кала и микроскопии каловых масс. Если есть признаки слизи и крови в кале, то проводят ректороманоскопию, которая позволяет осмотреть слизистую оболочку кишечника и сделать биопсию. В биоптатах можно определить возбудителя или его яйца, что дает возможность исключить аутоиммунное поражения кишечника (неспецифический язвенный колит). Обязательно проводят общий анализ крови. Специфические изменения, которые могут указать на глистную инвазию, это эозинофилия крови. Это свидетельствует и об активации аллергического звена иммунитета. В биохимическом анализе крови также могут быть изменения в острой стадии в виде повышения печеночных ферментов (щелочной фосфатазы), а также гипербилирубинемия смешанного генеза, особенно если речь идет об Японской шистосоме, которая поражает печень.
Также с целью диагностики проводят иммунологические методы. Для этого определяют наличие антител в организме больного с помощью реакции непрямой гемагглютинации. Наиболее достоверным методом считается определение генетического материала шистосомы в кале, крови, моче или другой биологической жидкости пациента. Для этого проводят полимеразную цепную реакцию, которая позволяет точно определить ДНК паразита и подтвердить диагноз.

[21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31], [32], [33], [34], [35]

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Шистосомоз, или бильгарциоз (лат. schistosomosis; англ. schistosomiasis, bilharziasi), - тропический гельминтоз, характеризующееся в острой стадии токсико-аллергическими реакциями, в хронической - преимущественным поражением кишечника или мочеполовой системы, в зависимости от вида возбудителя.
Заболевание шистосомоз имеет следующие нозологические формы: мочеполовой шистосомоз, кишечный шистосомоз, японский шистосомоз и протекающие с преимущественным поражением кишечника шистосомозы, вызываемые S. intercalatum и S. mekongi.
Коды по МКБ-10
- В65. Шистосомоз (бильгарциоз).
- В65.0. Шистосомоз, вызванный Schistosoma haematobium (мочеполовой шистосомоз).
- В65.1. Шистосомоз. вызванный Schistosoma mansoni (кишечный шистосомоз).
- В65.2. Шистосомоз. вызванный Schistosomajaponicum.
- В65.3. Церкариальный дерматит.
- В65.8. Другие шистосомозы.
- В65.9. Шистосомоз неуточнённый.
Эпидемиология шистосомоза
Основной источник заражения окружающей среды при всех шистосомозах - больной человек. Некоторые животные (обезьяны, грызуны) также могут заражаться S. mansoni, но в распространении шистосомоза значимой роли не играют. S. japonicum имеет значительно более широкий круг хозяев и, по-видимому, может поражать всех млекопитающих и достигать в них половой зрелости, поэтому животные, особенно домашние (крупный рогатый скот, свиньи, лошади, собаки, кошки и др.), могут быть резервуаром инфекции.
Промежуточные хозяева шистосом - пресноводные моллюски: для S. haematobium - родов Bulinus, Physopsis, Planorbis: для S. mansoni - рода Biomphalaria; для S. japonicum - рода Oncomelania. Ежедневно тело инфицированного моллюска покидает до 1500-4000 и более церкариев, а в итоге за период жизни моллюска - до нескольких сот тысяч инвазионных личинок шистосом.
Естественная восприимчивость людей к заражению всеми пятью видами шистосом всеобщая. В высокоэндемичных очагах поражённость людей шистосомозом достигает максимума во втором десятилетии жизни, затем снижается вследствие формирующегося иммунитета. Отмечают определённый уровень невосприимчивости к суперинвазии и низкую интенсивность инвазии после реинфекции. Шистосомы наиболее чувствительны к воздействию иммунных механизмов организма хозяина в течение первых дней после заражения, т.е. в стадии мигрирующих личинок.
Человек заражается шистосомозом при купании, стирке белья, при работе в водоёмах, сельскохозяйственных работах на поливных землях, во время религиозных обрядов и других контактов с заражённой водой. Местом заражения служат как естественные, так и искусственные водоёмы. Появлению новых очагов способствует строительство новых ирригационных сооружений, усиление миграции населения, связанное с хозяйственным освоением новых территорий, туризмом, паломничеством. Из различных групп населения по роду деятельности чаще заражаются сельские жители, рыбаки, садоводы, сельскохозяйственные рабочие, но особенно велик риск заражения детей (обычно заражаются дети и подростки в возрасте 7-14 лет), так как их игры часто связаны с водой. Ареал различных форм шистосомоза охватывает 74 страны и территории мира тропического и субтропического пояса, в которых, по данным ВОЗ, число инфицированных превышает 200 млн человек, из них более 120 млн страдают клинически манифестными формами болезни, а 20 млн имеют серьёзные осложнения. В странах Африки отмечают как изолированные очаги мочеполового, кишечного шистосомоза, так и сочетанное их распространение. В ряде стран центра Западной Африки (Габон, Заир, Камерун. Чад) выявлены очаги, где регистрируют одновременно мочеполовой, кишечный и интеркалатныи шистосомоз. Изолированные очаги мочеполового шистосомоза отмечают в странах Ближнего и Среднего Востока, а сочетание мочеполового и кишечного шистосомоза - в Йемене, Саудовской Аравии. Ареал японского шистосомоза охватывает Китай, Малайзию, Филиппины, Индонезию, Японию; ареал меконгового шистосомоза - Кампучию, Лаос. Таиланд. В странах Центральной и Южной Америки и на островах Карибского бассейна (за исключением Кубы) распространён кишечный шистосомоз (S. mansoni).
![trusted-source]()
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Что вызывает шистосомоз?
Шистосомы относятся к типу Plathelminthes, классу Trematoda, семейству Schistosomatidae. Пять видов шистосом: Schistosoma mansoni, Schistosoma haematobium, Schistosoma japonicum, Schistosoma intercalation и Schistosoma mekongi - возбудители гельминтоза у человека. Шистосомы отличаются от всех остальных представителей класса Trematoda тем. что они раздельнополые и различаются половым диморфизмом. Тело половозрелых шистосом удлинённое, цилиндрическое, покрыто кутикулой. Имеются расположенные близко друг к другу присоски - ротовая и брюшная. Тело у самки длиннее и тоньше, чем у самца. Вдоль тела самца проходит особый копулятивный желобок (гинекоформный канал), в котором самец удерживает самку. Самец и самка почти постоянно находятся вместе. Наружная поверхность самца покрыта шипиками или бугорками, у самки шипы имеются только на переднем конце тела, остальная поверхность гладкая.
Какие симптомы имеет шистосомоз?
Мочеполовой шистосомоз имеет три стадии: острую, хроническую и стадию исхода.
Симптомы шистосомоза, связанные с внедрением церкариев, в виде аллергического дерматита у неиммунных лиц регистрируют редко. Через 3-12 нед скрытого периода может развиться острый шистосомоз. Появляются типичные симптомы шистосомоза: головные боли, слабость, распространённая болезненность в спине и конечностях, отсутствие аппетита, повышается температура тела, особенно вечером, нередко с ознобом и сильным потом, наблюдают уртикарную сыпь (непостоянно); характерна гиперэозинофилия (до 50% и выше). Печень и селезёнка часто увеличены. Выявляют нарушения со стороны сердечно-сосудистой системы и органов дыхания.
Как диагностируется шистосомоз?
Исследование мочи производят после центрифугирования, при этом следует иметь в виду, что максимальное количество яиц выделяется с мочой в период с 10 до 14 ч дня. Инвазию оценивают как интенсивную при количестве яиц S. haematobium более 50 в 10 мл мочи и более 100 яиц S. mansoni, S. japonicum, S. intercalatum и S. mekongi в 1 г фекалий. Яйца шистосом в фекалиях обнаруживают с помощью различных методов копроовоскопии: исследования нативного мазка (малоэффективно), осаждения после разведения фекалий, приготовление мазков по Като-Кац и др. Анализы необходимо повторять многократно, особенно в случаях хронического течения и развития фиброзных изменений в кишечнике.
![Fact-checked]()
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кровяная двуустка или кровяная шистосома (Schistosoma haematobium) относится к паразитам типа плоских червей (Phylum Plathelminthes), классу сосальщиков или трематод (Trematoda Digenea), отряду Strigeidida, семейству Schistosomatidae.
S. haematobium инфекции по-прежнему является серьезной проблемой общественного здравоохранения в большинстве стран Африки и Ближнего Востока, уступая только малярии среди паразитарных заболеваний.
![trusted-source]()
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Эпидемиология
По статистике ВОЗ, во всем мире 180 млн. человек живут в эндемичных районах и 90 млн. заражены данным паразитом. По оценкам, из-за осложнений мочеполового шистосомоза ежегодно умирают почти 150 тыс. человек; общий коэффициент смертности – 2 на 1000 инфицированных пациентов в год.
![trusted-source]()
[11], [12], [13], [14], [15], [16], [17], [18]
Причины кровяной двуустки
Следует отметить, что кровяная двуустка – двуполый червь, сосуществующий в паре самец-самка. Соответственно, их строение несколько различается. Длина более широкого трубчатого тела самца не превышает 10-15 мм, в то время как более узкое тело самки может быть длиной 2 см. Каждый самец на брюшной части имеет уникальный гинекофоральный канал, в котором постоянно находится его самка.
На передней и брюшной частях тела имеются присоски, у самки сзади кишечного канала находится яичник с яйцепроводом, выходящим к половому отверстию. Размер овальных яиц в длину – около 0,15 мм, с одной стороны яйца имеют заостренную форму с шипиком. Внутри яиц находятся личинки – мирацидии.
![trusted-source]()
[19], [20], [21], [22], [23], [24], [25]
Патогенез
Кровяная двуустка заразна для человека и вызывает паразитарное заболевание мочеполовой шистосомоз, который может привести к развитию патологических новообразований.
Строение и жизненный цикл кровяной двуустки
Жизненный цикл кровяной двуустки проходит в организмах двух хозяев. Промежуточным хозяином является пресноводные брюхоногие моллюски (улитки) семейства Planorbidae, рода Bulinuss, обитающие в водоемах Африки и Ближнего Востока. Окончательный хозяин – человек.
Первая личиночная стадия начинается, когда из попавших в воду яиц выходят мирацидии размером 0,2 мм, имеющие органы выделения (две пары протонефридий), а снаружи реснички, обеспечивающие свободное передвижение в воде. Проникая в организм улитки, мирацидии бесполым путем интенсивно делятся и образуют два поколения личинок-спороцист. Строение спороцисты обычное, в виде плеоморфного тела (мешочка), содержащего развивающиеся личинки. Из дочерних спороцист в течение 2-3 недель развиваются церкарии – третья личиночная стадия кровяной двуустки. Дорастая примерно до 0,3 мм, церкарии покидают тело улитки и снова оказываются в воде. Это инвазивная форма, поскольку у циркарии имеется раздвоенный хвост (furcocercous), и она быстро передвигается в поисках окончательного хозяина.
Пути заражения человека – внедрение церкарий через кожу в тело (когда человек соприкасается с застоявшейся или медленно текущей водой) и проникновение их в кровь. Паразитологи не исключают заражение при попадании воды в ЖКТ через рот.
Церкарии отбрасывают хвост и превращаются в шистосому, с током крови попадающих в мезентериальные венулы брюшной полости, ректальные венулы и венозное сплетение мочевого пузыря. Здесь из каждой шистосомы путем последовательной трансформации развивается взрослый спаренный червь, который брюшной присоской прикрепляется к стенке сосуда, а через ротовую присоску питается кровью.
![]()
Через 4-8 недель после заражения самки S. haematobium начинают откладывать яйца (по 200-3000 в день), которые поступательно перемещаются в направлении мочевого пузыря и мочеточников и, перфорируя стенку, проникают в мочевой пузырь. При мочеиспускании яйца выходят наружу и попадают в воду. И начинается новый жизненный цикл кровяной двуустки. Взрослые черви обычно живут в течение 2-5 лет, хотя некоторые способны прожить намного дольше.
![trusted-source]()
[26], [27], [28], [29], [30], [31]
Симптомы кровяной двуустки
Не все яйца проникают в мочевой пузырь, многие из них с кровотоком оказываются в органах, где в окружении воспалительных клеток образуют характерные гранулемы в виде полипов. После гибели инкапсулированных яиц гранулемы отвердевают, вызывая различные патологии внутренних органов.
Мочеполовой шистосомоз, который вызывает кровяная двуустка, развивается не сразу. Ранние симптомы заражения данным паразитом проявляются примерно через сутки после проникновения двуустки: на этом месте на коже появляется зудящая папулезная сыпь и местный отек. Этот период продолжается около 4-5 дней.
В течение одного-двух месяцев симптомы инфицирования могут выражаться лихорадкой, увеличением печени, селезенки и лимфатических узлов. В этот период, средняя продолжительность которого составляет от одной до трех недель, наблюдается анемия, повышение числа эозинофильных лейкоцитов в крови (эозинофилия) или снижение уровня тромбоцитов. Однако, как отмечают врачи, признаки на ранней стадии заболевания проявляются не у каждого, и течение болезни также индивидуально.
Спустя нескольких месяцев или даже лет, 50-70% инфицированных могут испытывать боли при мочеиспускании и дизурию, в моче появляется кровь (гематурия); также развивается уретральная обструкция и повреждение почек в виде обструктивной нефропатии.
При дисфункции мочевого тракта, которую вызывает кровяная двуустка, развивается гидронефроз (накопление мочи в почках); также может присоединиться любая бактериальная инфекция, что приводит к развитию цистита – с соответствующей симптоматикой. При эндоскопическом обследовании мочевого пузыря на нем выявляются гранулемы (скопления яиц S. haematobium), полипы, язвы, участки обызвествления или ороговения слизистой (лейкоплакия). В ходе обследования женщин с шистосомной инвазией обнаруживаются очаговые разрастания слизистой влагалища или шейки матки, фистулы уретры. Также могут развиваться кишечный полипоз, легочный артериит, сердечнососудистые проблемы, в том числе сердечная недостаточность и перипортальный фиброз.
![trusted-source]()
[32], [33], [34], [35]
Осложнения и последствия
К поздним осложнениям хронического мочеполового шистосомоза специалисты также относят карциному мочевого пузыря, которая развивается из-за прогрессирующего разрушения его стенки.
![trusted-source]()
[36], [37], [38], [39], [40], [41], [42]
Диагностика кровяной двуустки
Диагностика кровяной двуустки включает сбор анамнеза (пациент обязательно должен сообщить о посещении эндемичных районов) и анализ мочи (в ней выявляются яйца паразита). Яйца являются достаточно характерным диагностическим признаком. В некоторых случаях может применяться биопсия мочевого пузыря, прямой кишки или стенки влагалища.
![trusted-source]()
[43], [44], [45], [46], [47], [48], [49], [50]
Читайте также:


