Шовный материал и инфекция
Обновлено: 12.05.2024
Антимикробные шовные материалы для предотвращения
инфекций области хирургического вмешательства:
актуальность, механизмы действия, эффективность
На сегодняшний день не подлежит сомнению, что покрытие имплантатов и шовного материала антисептиками широкого спектра действия способно внести существенный вклад в дело борьбы с инфекциями области хирургического вмешательства (ИОХВ), особенно при протезировании, загрязненных и грязных операциях, и может служить дополнением к терапии антибиотиками, уменьшая злоупотребление последними.
Хирургический шовный материал, по сути, сам является имплантируемым медицинским изделием. В исследованиях была проверена способность к прилипанию бактерий к различным видам хирургических нитей, влияние физических и химических свойств шовного материала на прилипание Staphylococcus aureus и Escherichia coli. Было протестировано 10 видов шовного материала (включая кетгут, нити на основе полигликолевой кислоты, мононити из полидиоксанона и полипропилена). Из рассасывающихся нитей наименьшим сродством к бактериальным клеткам обладал полидиоксанон, наибольшим – плетеный шовный материал из полигликолевой кислоты, которая является одним из самых востребованных шовных хирургических материалов в мире [1].
Сегодня хорошо изучена и описана важнейшая роль биопленок в формировании колоний микроорганизмов, развивающихся на различных поверхностях. До 60 % раневых инфекций у человека предположительно связаны с образованием биопленок. Примечательно: осознание того, что биопленки являются преобладающей формой микробного роста, и что большинство бактерий существует в виде биопленок, появилось относительно недавно [2]. Результаты исследований, подтверждающих свойства биопленок защищать входящие в их состав микроорганизмы от антибиотиков и антисептиков, так же как и от иммунной системы организма хозяина, подтвердили актуальность включения антимикробных агентов в состав инвазивных медицинских изделий, в особенности имплантируемых.
В области шовных хирургических материалов самым широко востребованным и апробированным антимикробным агентом является антисептик широкого спектра действия – триклозан. Начиная с 2002 года, когда антимикробная нить из сополимера гликолида с лактидом (VICRYL® Plus, Ethicon, NJ, USA) была одобрена американским надзорным органом FDA, в мире начал активно применяться широкий спектр покрытых триклозаном шовных материалов, в том числе антимикробные нити из полиглекапрона (сополимера гликолида с капролактоном) и антимикробный вариант полидиоксаноновой нити. Существует большое количество лабораторных и клиничских исследований, в том числе российских, подтверждающих высокую эффективность триклозана в составе рассасывающихся шовных материалов. Два последних метаанализа продемонстрировали, что антимикробные шовные материалы с триклозаном действительно оказывают положительное влияние на снижение (до 30%) риска ИОХВ [3,4].
В последнее время в качестве альтернативы триклозану успешно апробирован антисептик хлоргексидина диацетат, который активен против большинства патогенов, вызывающих хирургические раневые инфекции. Сегодня это, без преувеличения, новое слово в области антимикробных рассасывающихся шовных материалов в мировом масштабе. Хлоргексидин как антисептик достаточно давно и широко известен благодаря высокой эффективности в области дезинфекции кожи и гигиены ротовой полости; в последнее время хлоргексидин стал включаться в состав целого ряда инвазивных медицинских изделий, таких как, например, различные сосудистые катетеры.
Исследователями отмечаются следующие свойства и преимущества хлоргексидина. Обладая широким спектром действия против грамположительных бактерий, грамотрицательных бактерий и грибов, хлоргексидин инактивирует более широкий спектр микроорганизмов, чем другие противомикробные препараты (например, антибиотики), и имеет более быструю скорость действия, чем другие антисептики (например, повидон-йод). Он имеет как бактериостатическое, так и бактерицидное действие, в зависимости от концентрации. Хлоргексидин убивает микроорганизм, нарушая его клеточную мембрану: представляя собой положительно заряженную молекулу, которая связывается с отрицательно заряженными участками на клеточной стенке, он в течение очень короткого времени дестабилизирует клеточную стенку, после чего попадает внутрь клетки и атакует цитоплазматическую мембрану, что приводит в конечном итоге к гибели микробной клетки.
1. Chu C. C., Williams D. F. Effects of physical configuration and chemical structure of suture materials on bacterial adhesion. A possible link to wound infection //Am. J. Surg. - 1984. - 147. - P. 197-204.
2. Leaper D., McBain A. J., Kramer A. et al. Инфекции области хирургического вмешательства: новые стратегии и противомикробные имплантаты для предотвращения хирургических раневых инфекций // Экспериментальная и клиническая урология. - 2010. - №4. - С. 84 - 91.
3. Daoud F. C., Edmiston C. E. Jr, Leaper D. Meta-analysis of prevention of surgical site infections following incision closure with triclosan-coated sutures: robustness to new evidence //Surg.Infect. - 2014. - 15(3). - P.165-181. - DOI:10.1089/sur.2013.177.
4.Wang Z. X., Jiang C. P., Cao Y., Ding Y. T. Systematic review and meta-analysis of triclosan-coated sutures for the prevention of surgical-site infection // Br. J. Surg. - 2013. - 100(4) - P. 465 - 473. - DOI: 10.1002/bjs.9062.

В последние годы внимание хирургов в исходе операции все больше привлекает роль шовного материала. И это объяснимо, т. к. для подавляющего большинства операций шовный материал по сути является единственным инородным телом, которое остается в тканях. И закономерно, что от качества, химического состава и структуры материала зависит реакция тканей на его имплантацию.
Строение комплексных нитей:
а - крученая нить
б - плетеная нить
в - нить с полимерным покрытием. .
Разрушение тканей (из-за "распиливающего " эффекта) при проведении через них комплексных нитей.
В настоящее время все большее число хирургов отдает предпочтение современным синтетическим шовным материалам, отказываясь от применения в повседневной практической работе традиционного шелка и кетгута.
Применение адекватного шовного материала является одной из составных частей успешной операции. В современной хирургии выбор шовного материала, прежде всего, определяется тем, какие требования к нему предъявляются.
Отличительными свойствами новых видов шовного материала являются биосовместимость, атравматичность, способность сохранять достаточную прочность до момента образования рубца, а при необходимости — возможность биодеградации.
Несомненно положительно, что шовный материал уже стерилен, расфасован в легко читаемую упаковку и закреплен в атравматической игле. Большое разнообразие синтетического шовного материала позволяет выбрать его оптимальный вид для любого типа оперативного вмешательства на любом органе. Это, в свою очередь, значительно расширяет оперативный диапазон хирурга, помогает операционной сестре в подготовке к операции, требует от врача и операционных сестер конкретных знаний и хорошей ориентации в том, чем пользоваться на определенных операциях.
Еще за 2000 лет до нашей эры в китайском трактате о медицине был описан кишечный шов с использованием нитей растительного происхождения. В папирусе Эдвина Смита (Edwin Smith Papyrus), возраст которого оценивается в 4000 лет, описано применение древними египтянами льняных хирургических швов. Несмотря на это, до XIX века прогресс в освоении новых материалов был очень незначителен. Кетгутовые нити, широко использующиеся в хирургии до сих пор, были созданы Галеном, популяризованы в 1840 г. Луиджи Порта (Luigi Porta) - профессором хирургии из Павии, и в 1868 г. в Англии усовершенствованы путем хромирования Джозефом Листером. Кетгут был первым из известных рассасывающихся шовных материалов. Вторым по распространенности шовным материалом является природный шелк. Из хирургов впервые его применил Е. Т. Кохер (Е. Т. Kocher) в 1887 г. Позже, в 1913 г., методика использования шелка была усовершенствована В. С. Холстедом (W. S. Halsted). Уже в XX в., при детальном изучении свойств кетгута и шелка был выявлен целый ряд недостатков этих материалов: высокая реактогенность, аллергизирующее действие, трудно предсказуемые сроки рассасывания. Стала очевидной необходимость замены кетгута и шелка шовными материалами, лишенными этих недостатков. В 40-60-х годах XX в. появилось большое количество работ, посвященных проблеме поиска новых шовных материалов. Было предложено множество нитей, среди которых встречалось немало экзотических: конский волос, сухожильные нити крыс, кошек, кита, северного оленя, кенгуру, нити из аорты и твердой мозговой оболочки крупного рогатого скота, из нервов собаки, из человеческой пуповины. Применялась также в качестве шовного материала и рыболовная леска. Однако недостатки этих материалов (сложность получения, реакция тканей, возможность инфицирования нити, механические качества) препятствовали их широкому внедрению в хирургическую практику. Поиск новых материалов привел к созданию ряда перспективных направлений, работа по которым продолжается до настоящего времени.
Основными являются следующие четыре направления:
- разработка синтетических рассасывающихся нереактогенных материалов с точно известными сроками деструкции;
- разработка нерассасывающихся шовных материалов с хорошими манипуляционными качествами и минимальным повреждающим действием на ткани;
- разработка антибактериальных шовных материалов;
- разработка шовных материалов, стимулирующих процессы репарации тканей.
В 1968 г. на мировом рынке появился первый синтетический рассасывающийся шовный материал дексон, созданный фирмой "Davis&Geck" на основе полигликолида - полимера гликолевой кислоты. Дальнейшие исследования привели к созданию фирмой "Ethicon" в 1972 г. нового шовного материала на основе сополимера гликолевой и молочной кислот в соотношении 9:1 (полиглактин-910). Новый шовный материал был назван викрилом. Через некоторое время его качества были существенно улучшены с помощью специального полимерного покрытия, облегчающего проведение нити через ткани. В последующие годы было разработано еще несколько синтетических рассасывающихся шовных материалов, таких как ПДС и ПДС II, монокрил, полисорб, максон. Эти материалы обладают рядом достоинств, что обусловливает их широкое использование в хирургии. При разработке нерассасывающихся шовных материалов исследователи стремятся обеспечить хорошие манипуляционные качества нити, атравматичность при низкой реактогенности или полном ее отсутствии. Несмотря на то, что нити из этих материалов не способны рассасываться и выводиться из организма, они находят широкое применение в хирургии, благодаря своей дешевизне, удобству в работе, большой прочности.
Есть области хирургии, например протезирование, где без нерассасывающихся материалов обойтись просто невозможно. В России из нерассасывающихся шовных материалов наиболее широко применяются поликапроамидная нить (капрон) и полиэфирная нить (лавсан). На этапе становления находится пока одно из наиболее перспективных направлений в разработке шовных материалов - производство антибактериальных нитей. В нашей стране были созданы такие антибактериальные материалы, как летилан, антибактериальный фторлон, каноксицелл, тубоксицелл, капрогент, капромед, абактолат и ряд других, К сожалению, несмотря на выраженные антибактериальные свойства некоторых нитей, широкого распространения они пока не получили. Наиболее выраженным и длительным антибактериальным свойством, по данным сравнительных испытаний, в настоящее время обладает капрогент.
Принципиально важным свойством нитей является их способность угнетать или стимулировать репаративные процессы в тканях. Большинство нитей оказывают негативное действие на регенерацию тканей, некоторые являются относительно инертными, т.е. не влияют на репаративные процессы, и только очень немногие способны стимулировать заживление послеоперационных ран. В России разработаны шовные материалы, обладающие способностью ускорять регенерацию поврежденных тканей - римин и биофил. Исследования в этой области продолжаются.
В современной хирургии все большее внимание уделяется поискам идеального шовного материала, к необходимым качествам которого еще Н. И. Пирогов причислял следующие:
- шовный материал должен вызывать минимальные нарушения и воспаление в тканях;
- шовный материал должен иметь гладкую, ровную поверхность;
- шовный материал не должен абсорбировать содержимое раны, набухать, вызывать брожение и становиться источником заражения;
- нить при достаточной прочности и эластичности не должна быть объемной и склеиваться с окружающими тканями.
В настоящее время требования к идеальному шовному материалу значительно расширились и включают в себя:
А. Оптимальные механические характеристики, (определяющие способность материала надежно удерживать завязываемые узлы), такие как прочность, гибкость, коэффициент трения, упругость и эластичность (например, нить должна растягиваться в период послеоперационного отека сшитых тканей, что предотвращает ее прорезывание, но в то же время после уменьшения отека эластичность нити должна обеспечивать краям раны определенную компрессию).
Б. Универсальность, т. е. возможность применения при любых видах оперативных вмешательств.
В. Атравматичность, т. е. отсутствие распиливающего и рвущего эффекта при проведении нити через ткани.
Г. Отсутствие токсического, аллергизирующего, тератогенного, канцерогенного действия на организм.
Д. Отсутствие капиллярности и фитильности, т. е. способности впитывать в себя жидкость и пропускать ее между волокнами.
Е. Для рассасывающихся шовных материалов - способность после выполнения своей функции полностью рассасываться, не вызывая существенных изменений со стороны тканей; сроки "биодеградации" шовного материала должны быть более длительными, чем время, необходимое для формирования полноценного рубца; продукты деструкции нитей должны включаться в метаболические процессы в организме, не оказывая отрицательного влияния на них; если этого не происходит, то остающиеся в организме продукты деструкции шовного материала не должны по количеству превышать физиологически допустимых норм.

Шовный материал применяется для наложения хирургических швов и перевязки отдельных анатомических структур в ране. Любое соприкосновение с раной, любое оперативное вмешательство должно быть свободно от бактерий и выполняться в стерильных условиях. Поэтому вопрос о стерилизации шовного материала является очень актуальным.
Для того чтобы не травмировать ткани при протягивании нити в ходе операции, вызывать минимальную местную воспалительную или аллергическую реакции, шовный материал должен иметь гладкую поверхность, обладать высокой прочностью и не растягиваться. Кроме того, он должен легко подвергаться стерилизации, не теряя при этом исходных свойств, а также обеспечивать формирование надежного узла. Под стерилизацией понимается уничтожение микроорганизмов и их спор с помощью физических и химических факторов.
Существует несколько методов стерилизации шовного материала, каждый из которых применяется для определенного вида нитей.
Для стерилизации нерассасывающихся нитей, изготовленных из синтетических материалов, таких как шелк, капрон, лавсан, перлон, а также из льна и хлопка обычно применяют автоклавирование. Этот метод заключается в следующем. Мотки шовного материала моют с мылом под краном, после чего прополаскивают и кипятят в дистиллированной воде в течение 15 минут. Затем их высушивают и помещают в автоклав на 20 минут под давлением 2 атм. Прошедший стерилизацию шовный материал хранят в 96% спирте в герметически закрытой стерильной емкости.
Методы стерилизации нерассасывающихся нитей, предложенные Кохером и Першиным, также получили широкое распространение в медицине. По методике Кохера мотки шелка помещают на 12 часов сначала в эфир, а потом еще на 12 часов в 70% этиловый спирт. Обезжиренные таким образом шелковые нити кипятят в течение 10 минут в растворе сулемы, после чего помещают в стерильную емкость и заливают 96% спиртом, который меняют каждые 7 дней. По методике Першина шелковые, хлопчатобумажные и синтетиче¬ские нити обезжиривают в течение 2-4 часов в эфире и стерилизуют в растворе диоцида в течение 2-4 часов. Стерильный шовный материал хранят также в слабом растворе диоцида.

Соединение тканей — важный навык, который используется и отрабатывается практически во время каждой операции. Можно сказать, что большую часть любого оперативного вмешательства составляет не разъединение, разрушение структур, а их соединение.
В идеале метод соединения тканей и закрытия раны должен быть целесообразным, экономичным по времени, простым в исполнении, давать оптимальный косметический результат и восстанавливать анатомическую целостность и физиологическую проходимость структур в максимальном объеме.
В статье авторы рассказывают про виды соединения тканей и останавливаются подробнее на особенностях каждого способа исполнения.
Существует два принципиально противоположных метода соединения: при помощи шва и бесшовно.
Соединение тканей при помощи шва
Существуют древнеегипетские свитки, датируемые еще 3500 годом до нашей эры, которые описывают закрытие ран с помощью шовного материала. В прошлые века использовалось множество видов шовного материала: сухожилия животных, конские и человеческие волосы, кожаные полоски, растительные волокна и другие [27].
При использовании шовного материала и техники шва при закрытии раны нужно учитывать многие факторы:
- прочность шва;
- риск инфицирования;
- способность удерживать ткань;
- тип разреза и ткани.
Сегодня хирургам доступен широкий выбор шовных материалов. Выбор шва для конкретной процедуры должен основываться на известных физических и биологических свойствах шовного материала, технике наложения швов и регенеративных свойствах сшиваемых тканей. Не менее важную роль при выборе играет и более банальные параметры: наличие шовного материала и личные предпочтения хирурга.
Виды шовного материала
Швы, доступные сегодня, классифицируются на:
- рассасывающиеся и нерассасывающиеся;
- натуральные и синтетические;
- монофиламентные и композитные.
Также отдельно выделяется скрепочный шов, который накладывается при помощи линейного сшивающего аппарата или кожного степлера. Прошивание в данном случае происходит при помощи скрепок и скоб.
Как правило, плетеные швы потенцируют больше инфекций, чем неплетеные. Загрязнение раны, закрытой плетеной нитью Vicryl ™, приводило к 100%-му инфицированию. Напротив, зараженные раны, закрытые неплетеными швами, демонстрировали значительно меньшую частоту развития раневой инфекции [15].
Многие хирурги предпочитают нерассасывающиеся мононитевые швы из-за их легкого скольжения по ткани, легкости в обращении, минимальной воспалительной реакции и малой вероятности преждевременного разрыва [14]. Другие хирурги предпочитают рассасывающиеся швы, потому что нет необходимости в их удалении, что экономит время и уменьшает дискомфорт пациента [14].
Основным недостатком нерассасывающихся швов является необходимость их удаления между 5 и 10 днями после наложения. Это требует дополнительного посещения врача, что приводит к пропускам работы и более высоким затратам лечения. Лабаньяра в своем обзоре рассасывающихся шовных материалов, используемых в хирургии головы и шеи, отметил, что рассасывающиеся швы просты в обращении, имеют низкую реактивность и превосходную прочность на растяжение, а также стоят дешевле, чем нерассасывающиеся швы [11]. Несколько других исследований, сравнивающих рассасывающиеся и нерассасывающиеся швы, показали, что нет никаких существенных различий в отношении внешнего вида раны и частоты инфицирования, отметив, что чистые раны лица имеют очень низкий уровень инфицирования независимо от метода их сшивания [12]. Luck et al. сообщили об отсутствии клинически значимых различий в косметическом внешнем виде между рассасывающимися и нерассасывающимися швами через три месяца после наложения [12].
В трех из пяти рандомизированных контролируемых исследований, сравнивающих скобы и швы, было обнаружено, что частота осложнений была ниже при использовании швов. При этом два из пяти исследований показали, что швы превосходят скобы и в косметическом отношении [16]. Шетти и др. сообщают о более высокой частоте осложнений при закрытии поверхностных ран металлическими скобами, чем при использовании подкожного викрила [17]. Парелл и его коллеги пришли к выводу, что не было никаких различий в долгосрочных косметических результатах восстановления нерассасывающимися или рассасывающимся шовными материалами у взрослых пациентов с чистыми ранами лица и шеи [13].
Степлер и сшивающие аппараты
В современной хирургии сшивающие аппараты стали стандартным оснащением, особенно после успешного внедрения минимально инвазивных оперативных вмешательств, поэтому получить всесторонние знания о сшивающих аппаратах и научиться безопасному обращению с ними врачу необходимо уже на раннем этапе хирургической специализации.

Эндоскопический линейный сшивающий аппарат от компании Ethicon
На современном этапе существует три основных типа механических сшивателей для клинического применения в открытой и лапароскопической хирургии. Принципы механического соединения тканей:
- сжатие тканей;
- сшивание тканей с помощью металлической проволоки;
- наложение закрытой скобки В-образной формы.
Скобки в шве располагаются в шахматном порядке. Требования к хирургическому механическому шву:
- создание адекватного просвета;
- сохранение адекватной васкуляризации тканей;
- предотвращение натяжения сопоставляемых тканей;
- предотвращение несостоятельности и образования свища;
- надежный гемостаз;
- механическая надежность.
В хирургической практике широко используются сшивающие аппараты трех видов.
1. Аппараты линейного шва или сшиватель TIA (Transverse Anastomosis Stapler/Сшиватель поперечных анастомозов)
Линейные сшивающие аппараты используются преимущественно для закрытия просвета полого органа или сосуда. С помощью этих аппаратов обычно накладывается два ряда скобок, расположенных в шахматном порядке, что обеспечивает максимальное сохранение местного кровообращения. Сосудистыми линейными сшивателями накладывается три линии расположенных в шахматном порядке скобок, обеспечивающих надежное закрытие просвета сосуда. Высота скобки либо фиксирована, либо (у сшивателей некоторых фирм) может регулироваться во время прошивания. В большинстве случаев предпочтительно использовать фиксированную высоту скобки. Поскольку линейные сшиватели в основном используются для ушивания органов с уже вскрытым просветом, они не оснащены режущим устройством. Длина линий скобок колеблется от 30 до 90 мм, а высота отдельных скобок варьирует от 2,5 до 4,8 мм в зависимости от типа прошиваемой ткани (например, высота сосудистых скобок равна 2,5 мм; скобок для неизмененной стенки кишки — 3,5 мм; для желудка или утолщенных тканей — 4,8 мм).
2. Аппарат линейного анастомоза или сшивающий аппарат GIA (Gastrointestinal Anastomosis/Желудочно-кишечный анастомоз)
3. Циркулярные сшивающие аппараты
Также отдельно выделяются одноразовые механические степлеры для кожи — быстрый и эффективный метод закрытия длинных разрезов. При использовании скоб для закрытия ран было замечено трех–четырехкратное сокращение времени закрытия кожи, однако для их удаления после операции требуется больше времени [18, 19]. На изображении ниже представлен дермальный степлер Insorb ™ (Incisive Surgical, Inc., Plymouth, MN).
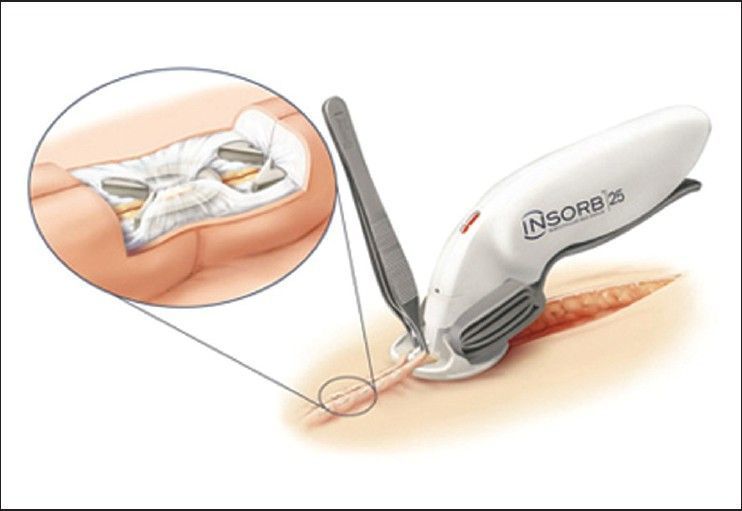
Дермальный степлер Insorb ™ (Incisive Surgical, Inc., Plymouth, MN)
Типы скобок
Наиболее часто используются кассеты, заряженные скобками прямоугольной формы. Открытые скобки проталкиваются сквозь ткани под давлением, создаваемым толкателем при закрытии аппарата; при достижении наковальни скобки сгибаются, принимая окончательную форму буквы В. С одной стороны, В-образная форма скобки позволяет добиться плотного соединения сопоставленных тканей, с другой — сохранить в них достаточное кровоснабжение. Нужно помнить, что высота согнутой скобки меньше, чем открытой. Высота скобки, соответствующая толщине ткани, обеспечивает надежность анастомоза или ушивания и обозначается различными цветами кассет.
Большинство современных сшивателей снабжены скобками фиксированной высоты. Некоторые модели линейных и циркулярных сшивателей, в отличие от линейных рассекателей с фиксированной высотой скобки, заряжаются скобками с изменяемой до некоторой степени высотой, подбираемой соответственно типу ткани во время операции.
Обратимся к некоторым техническим аспектам. Если в начале эры сшивающих аппаратов скобки для них изготавливались из серебра и стали, то в современной сшивающей технологии используется титан, имеющий наилучшую биосовместимость и вызывающий меньшее количество артефактов во время проведения КТ и МРТ. Кроме того, на титан не влияют статические магнитные поля, а его температура во время выполнения МРТ поднимается незначительно. При этом толщина скобок была уменьшена до 0,2–0,3 мм.
Также для кожи были разработаны специальные рассасывающиеся скобы как альтернатива рассасывающимся швам для закрытия хирургических ран. Эти устройства имеют U-образные рассасывающиеся скрепки, состоящие из полимолочного/полигликолевого сополимера, который сохраняет 40 % своей прочности в течение 14 дней и полностью рассасывается в течение нескольких месяцев (период полураспада ткани составляет 10 недель) [44]. Эти кожные степлеры помещаются в субкутикулярную ткань, чтобы удерживать края раны без необходимости прокалывать эпидермис, и предназначены для сочетания косметического результата рассасывающихся швов с быстрым временем закрытия в дополнение к устранению необходимости удаления металлических скоб после операции.
Бесшовные методы соединения тканей
Рассмотрим основные методы бесшовного соединения тканей.
1. Тканевой клей
Тканевые клеи уже много лет используются при закрытии ран кожных покровов. Также они широко используются для фиксации имплантатов, закрытия мест утечки спинномозговой жидкости и эмболизации кровеносных сосудов [6]. Кроме того, тканевые клеи в настоящее время используются для лечения поверхностных ран лица, паха, хирургии кисти, блефаропластики, лапароскопических ран, трансплантации волос и закрытия раны после лечения непроходимости слезных путей [1, 7].
Существует много преимуществ тканевых клеев по сравнению с наложением швов и другими методами закрытия ран: более низкая частота инфицирования, меньшее время операции, хорошие косметические результаты, более низкие затраты, простота использования, немедленное закрытие раны, более быстрое возвращение пациента к трудовой деятельности, устранение травм от уколов иглами и отсутствие необходимости в послеоперационном удалении швов [6, 11]. Тканевые клеи также проще и удобнее для использования у детей [6]. Кроме того, ОЦА безопасны с точки зрения побочных эффектов и канцерогенности [4]. Недавнее исследование показало, что использование ОЦА ингибирует рост бактерий и предотвращает развитие раневых инфекций, вызванных грамположительными бактериями [9]. Кроме того, ОЦА может быть хорошим методом закрытия ран у пациентов, подверженных риску образования келоидных или гипертрофических рубцов [9].
Существуют ограничения в использовании ОЦА:
- стоимость, которая может быть более чем в четыре раза выше, чем в случае швов;
- необходимость правильной техники исполнения: не должно быть никакого зазора между краями кожи или кровотечения. Даже при очень небольших зазорах тканевой клей может просачиваться и препятствовать нормальной эпителизации, в конечном счете нарушая заживление раны [10];
- только наружное применение.
Противопоказания к применению тканевых клеев включают наличие инфекции, гангрены или изъязвления, кровотечения из разреза; наличие натяжения тканей; ожоги, укусы животных, участки с высокой влажностью или густым волосяным покровом, а также участки высокого напряжения, например, суставы [2, 8]. Тканевые клеи также противопоказаны пациентам с риском замедленного заживления ран (диабетики или пациенты с коллагеновыми/сосудистыми заболеваниями) и тем, кто страдает аллергией на ОЦА [8].
2. Хирургическая молния
Существует система неинвазивного закрытия кожи при помощи хирургической молнии Medizip. Молния может быть безопасной альтернативой обычному шовному материалу для закрытия кожи. Тем не менее, она бесполезна при высоком натяжении тканей или влажных ранах, ранах с существенными изгибами более 20 градусов, а также у пациентов с ожирением [12].
Установка хирургической молнии Medizip
Есть много преимуществ в использовании Medizip, в том числе и то, что такую систему можно открыть для осмотра раны. Кроме того, эта методика удобна для пациента: она сокращает время закрытия кожи в операционной и не требует удаления, а значит, потенциально улучшает косметический результат. Onuminya и его коллеги провели рандомизированное контролируемое проспективное исследование для оценки результатов метода закрытия раны с помощью застежки-молнии Medizip [20]. Они сообщили, что хирургическая молния Medizip предпочтительна при закрытии хирургических ран с точки зрения косметического исхода рубцов и связанных с ними возможных проблем [20]. Рулкер и соавторы пришли к выводу, что Medizip представляет собой безопасный вариант хирургического лечения ран в качестве неинвазивной системы закрытия кожи [44]. Massone et al. показали, что Medizip является эффективной системой закрытия дефектов кожи, поскольку она проста и быстра в обращении, демонстрирует благоприятные косметические результаты и предполагает неинвазивное удаление. Применение этой системы особенно ценно у педиатрических и молодых онкологических больных, получающих комбинированное лечение [21].
3. Лазерное склеивание тканей
Различные виды лазерного склеивания тканей были опробованы для повышения качества заживления кожных разрезов. Использование специфических красителей, таких как индоцианиновый зеленый (ICG), и адгезивных белков, таких как альбумин, в процессе обработки тканей лазером может привести к более быстрому и эффективному закрытию ран, чем традиционная техника наложения швов [22].
Недавно был разработан быстрый и эффективный метод закрытия ран — лазерное связывание тканей (LTB) [23, 24]. Этот метод можно разделить на две основные подфазы:
- фотохимическое связывание тканей (PTB);
- фототермическое связывание тканей.
LTB является быстрым и эффективным методом закрытия разреза, уменьшающим образование рубцов и снижающим вероятность развития осложнений. Накоплены экспериментальные и клинические данные, подтверждающие концепцию выполнения лазерного соединения тканей для улучшения заживления ран после реконструктивных операций [25].
В заключение хочется сказать, что разработки и поиск новых методов соединения тканей и закрытия ран будут бесконечной задачей хирургического направления. С их совершенствованием улучшится и восстановление больных в послеоперационном периоде.

Шовный материал применяется для наложения хирургических швов и перевязки отдельных анатомических структур в ране. Любое соприкосновение с раной, любое оперативное вмешательство должно быть свободно от бактерий и выполняться в стерильных условиях. Поэтому вопрос о стерилизации шовного материала является очень актуальным.
Для того чтобы не травмировать ткани при протягивании нити в ходе операции, вызывать минимальную местную воспалительную или аллергическую реакции, шовный материал должен иметь гладкую поверхность, обладать высокой прочностью и не растягиваться. Кроме того, он должен легко подвергаться стерилизации, не теряя при этом исходных свойств, а также обеспечивать формирование надежного узла. Под стерилизацией понимается уничтожение микроорганизмов и их спор с помощью физических и химических факторов.
Существует несколько методов стерилизации шовного материала, каждый из которых применяется для определенного вида нитей.
Для стерилизации нерассасывающихся нитей, изготовленных из синтетических материалов, таких как шелк, капрон, лавсан, перлон, а также из льна и хлопка обычно применяют автоклавирование. Этот метод заключается в следующем. Мотки шовного материала моют с мылом под краном, после чего прополаскивают и кипятят в дистиллированной воде в течение 15 минут. Затем их высушивают и помещают в автоклав на 20 минут под давлением 2 атм. Прошедший стерилизацию шовный материал хранят в 96% спирте в герметически закрытой стерильной емкости.
Методы стерилизации нерассасывающихся нитей, предложенные Кохером и Першиным, также получили широкое распространение в медицине. По методике Кохера мотки шелка помещают на 12 часов сначала в эфир, а потом еще на 12 часов в 70% этиловый спирт. Обезжиренные таким образом шелковые нити кипятят в течение 10 минут в растворе сулемы, после чего помещают в стерильную емкость и заливают 96% спиртом, который меняют каждые 7 дней. По методике Першина шелковые, хлопчатобумажные и синтетиче¬ские нити обезжиривают в течение 2-4 часов в эфире и стерилизуют в растворе диоцида в течение 2-4 часов. Стерильный шовный материал хранят также в слабом растворе диоцида.
Читайте также:

