Шум в ушах при дисбактериозе
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гул, звон, свист, писк, шум в ушах – все эти слова описывают явление, известное в медицинской среде как тиннитус. Гул в ушах – слуховые ощущения, которые не связаны с внешними звуковыми раздражителями и являются результатом активности нервной системы.
Также данное явление описывают как звуковое ощущение, которое длится более 5 минут без очевидного акустического источника.
Звон в ушах весьма распространен. Более трети взрослого населения хотя бы раз в жизни испытывали подобное. По данным зарубежных исследователей, тиннитус чаще встречается у мужчин, лиц с ожирением, сахарным диабетом, артериальной гипертензией и тревожными расстройствами. Нервное напряжение, приходящее вслед за постоянным гулом в ушах, становится причиной бессонницы, раздражительности, нарушения концентрации внимания и депрессии. Тиннитус может провоцировать появление других симптомов: тошноты, рвоты, головной боли, головокружения.
Существует клиническая классификация тиннитуса по степеням, разработанная академиком И.Б. Солдатовым.
4-я степень – шум переносится очень тяжело, все время беспокоит пациента, практически полностью нарушая его работоспособность.
В зависимости от распространенности шума в ушах выделяют одностороннее и двустороннее поражение, а также, в зависимости от времени появления шума, – постоянный и периодический.
Звон в ушах может быть вызван множеством причин. В большинстве случаев он носит патологический характер и является одним из симптомов заболевания.
Самой распространенной причиной появления гула в ушах служит ослабление слуха в результате постоянного интенсивного звукового воздействия.
Подобным сильным источником шума, влияющим на работу органа слуха, является громкая музыка, оборудование на производстве и в сельском хозяйстве (станки, бензопилы, тракторы).
Среди возможных причин возникновения шума могут быть патологии ЛОР-органов, воспалительные и застойные явления в ухе, заболевания костно-суставного аппарата головы и шеи, аллергические реакции, инородные тела.
Акустические и баротравмы нередко приводят к появлению длительного звона в ушах (например, при взрыве).
- различные виды отита (воспаления уха);
- серные пробки;
- инородное тело в ухе (чаще встречается у детей);
- травма органа слуха (в большинстве случаев речь идет о травмах барабанной перепонки);
- отосклероз (патологическое разрастание костной ткани в ухе);
- опухоли ЛОР-органов;
- болезнь Меньера (увеличение объема жидкости в лабиринте уха);
- синуситы.
Появление постоянного шума в одном ухе может указывать на поражение слухового нерва на соответствующей стороне, вызванное воспалением, новообразованием. Другие заболевания, при которых может появляться звон в ушах:
- заболевания опухолевой природы в области носоглотки, внутреннего уха;
- остеохондроз шейного отдела позвоночника;
- артриты и артрозы височно-нижнечелюстного сустава;
- сосудистые аномалии головного мозга;
- патология вен головы и шеи;
- стеноз (сужение просвета) сонных и позвоночных артерий;
- черепно-мозговые травмы;
- атеросклероз;
- гипогликемия;
- тиреоидит (воспалительное заболевание щитовидной железы);
- длительное нервное перенапряжение;
- чрезмерные физические нагрузки.

Разные заболевания могут приводить к нарушениям слуха, в том числе и к возникновению звона в ушах. Например, сахарный диабет, артериальная гипертензия, анемия ведут к нарушению циркуляции крови в сосудах, что вызывает изменение кровоснабжения головного мозга и нарушение функций органа слуха.
Гул в ушах может быть одним из побочных эффектов приема некоторых лекарственных препаратов. К ним относятся: антибиотики аминогликозидного ряда (гентамицин, стрептомицин), некоторые химиотерапевтические препараты, нестероидные противовоспалительные средства в высоких дозировках, мочегонные средства и препараты, используемые в психиатрии (например, сертралин, амитриптилин).
Если шум в ушах возник внезапно, сохраняется длительное время и сопровождается другими симптомами (тошнотой, рвотой, головокружением, потерей сознания), следует срочно обратиться за медицинской помощью.
В первую очередь потребуется обследование отоларинголога. Необходимо сообщить врачу предполагаемые причины и обстоятельства начала шума, рассказать о принятых мерах самопомощи, т. к. возможно, что ухудшение состояния возникло от неправильных действий. После опроса врач проведет осмотр ушей, оценит остроту слуха и степень интенсивности проявлений симптомов.
В случае если появление шума в ушах не связано с поражением ЛОР-органов, может потребоваться осмотр другими специалистами. В зависимости от сопутствующих симптомов пациент будет направлен к терапевту или педиатру, стоматологу, кардиологу, эндокринологу, неврологу, хирургу, психиатру.
При наличии показаний врач может назначить комплекс лабораторно-инструментальных методов обследования:
- клинический анализ крови – для выявления возможной анемии, инфекционного процесса;
– для оценки функции почек; - биохимический анализ крови (контроль уровня холестерина, липопротеинов очень низкой, низкой и высокой плотности для оценки риска атеросклероза, электролитов крови – калия, натрия, кальция, уровня креатинина);
- анализ крови на содержание гормонов (тироксина – Т4, трийодтиронина – Т3, тиреотропного гормона – ТТГ, антител к тиреопероксидазе, антител к тиреоглбулину);
(для людей, страдающих сахарным диабетом);
- проба Вебера и проба Ринне (исследование костной и воздушной проводимости с помощью камертона);
- импедансная аудиометрия (исследование акустического сопротивления звукопроводящего аппарата);
- тональная пороговая аудиометрия для оценки остроты слуха;
- измерение артериального давления в домашних условиях с ведением дневника;
- суточное мониторирование артериального давления;
(ЭКГ);
(ЭхоКГ); - визуализация головного мозга: компьютерная томография, магнитно-резонансная томография;
; - рентгенологическое исследование височно-нижнечелюстного сустава для исключения его патологии (артритов и артрозов), при необходимости – компьютерная томография (КТ) и магнитно-резонансная томография (МРТ);
; - реоэнцефалография (оценка состояния сосудов головного мозга).
При наличии серной пробки или инородного тела врач удаляет их из уха. Воспалительные заболевания уха, носоглотки требуют назначения антибактериальных препаратов и контроля терапии специалистом. При позднем начале лечения и наличии осложнений может потребоваться хирургическое вмешательство.
Если причиной гула в ушах служит патология сердечно-сосудистой системы, то требуется комплексный подход, направленный на лечение основного заболевания под обязательным контролем лечащего врача.
При возникновении гула в ушах на фоне приема лекарственных препаратов требуется замена лекарства или коррекция дозы.
Следует придерживаться рекомендованного режима дня, диеты и физических нагрузок. Также требуется щадящий звуковой режим: исключить использование наушников, контролировать уровень громкости при прослушивании музыки и просмотре телевизора, избегать во время лечения мест с интенсивными громкими звуками (стрельбищ, ночных клубов, производств, концертов, кинотеатров).
Врач может рекомендовать физиотерапевтические процедуры: электрофорез, магнито- и рефлексотерапию, лазерную терапию. В некоторых случаях может потребоваться использование слухового аппарата.
Универсального средства от шума в ушах не существует. Лечение в каждом случае подбирается индивидуально в зависимости от причины гула в ушах. Учитывают разные факторы при подборе терапии: сроки заболевания и особенности течения, сопутствующие симптомы, причины появления и степень интенсивности шума, психологические особенности пациента и предыдущий опыт лечения тиннитуса.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Б. С., ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Б. С. работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
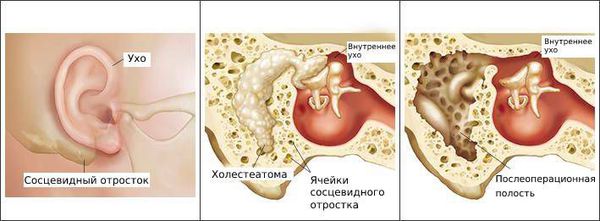
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.
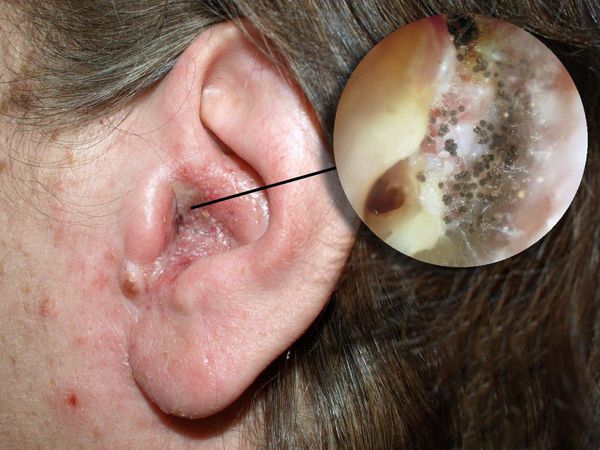
Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .
Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
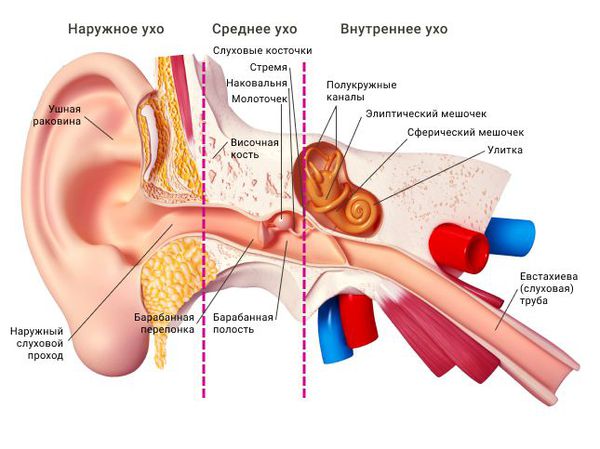
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .
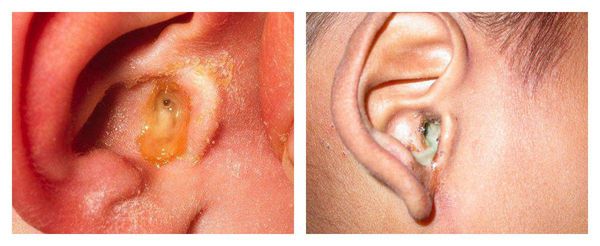
Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.
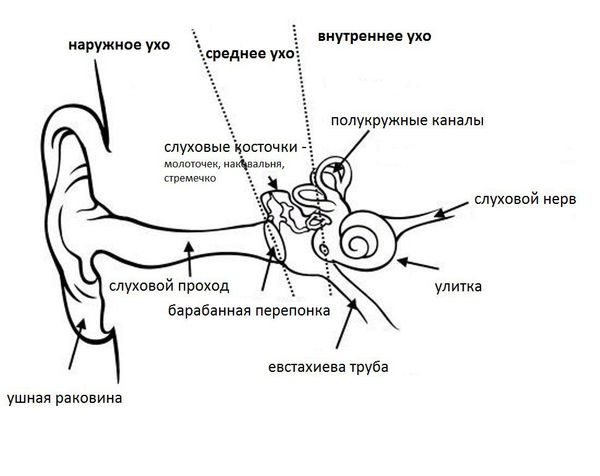
Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .
При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .
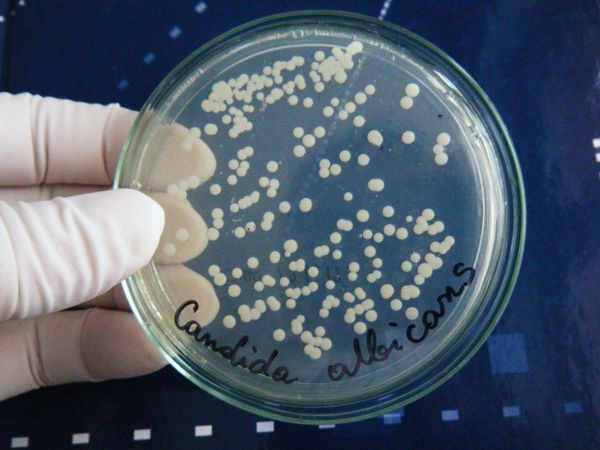
Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .
На сервисе СпросиВрача доступна консультация невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте ! Звон в ушах чаще всего идет на фоне патологии сосудов , узи сосудов брахиоцефальных вижу проходили и интракраниальных артерий головного мозга ?Есть обследования раз обращались к неврологу Может быть когда задействованы височно-нижнечелюстные суставы если там артроз, то тогда может быть звон ,из -за неправильного прикуса -консультация челюстно -лицевого хирурга ,если есть хруст при открывании рта и боль ?Конс сурдолога и ЛОР врача аудиометрию,тимпанометрию у вас по описанию проводили всё в норме И в конечном итоге если всё исключить из всего перечисленного ,тогда только можно предположить психологические причины тиннитус - субъективные ощущения ,которые лечатся подбором медикаментозной терапии антидепрессантами Обследуйтесь Здоровья вам
Ок, спасибо
- "узи интракраниальных артерий головного мозга". Я четыре года назад делал экстракраниальных, врядли это сейчас актуально уже. Надо именно интракраниальных?
- "височно-нижнечелюстные суставы если там артроз, то тогда может быть звон". Как это проверить?




Здравствуйте. По узи сосудов есть изменения но они не значимые, то есть по сути кровоток не нарушен, да есть влияние со стороны шейного отдела , однако у всех нас есть остеохондроз, и не быть влияний не может. Компрессии сосудов я не вижу. Атеросклероз хоть и обнаружен но он так же на влияет на кровоток. От чего атеросклероз - если с питанием порядке- то чаще всего в молодом возрасте когда он обнаруживается - это связана с наследственностью. Нужен терапевт чтобы вместе с ним сдав анализы на липидный профиль решили есть ли необходимость в лечении гиполипидемическими препаратами. От себя посоветую Омега 3 1000 мг в сутки на ночь на 3 месяца.
Что касается шума в ушах, на практике все таки в большинстве случае обнаруживается именно психогенный тиннитус, да очень многие специалисты, узисты любят "спирать" все на остеохондроз и сосуды. Если бы все было так просто то препараты такие как бетасерк, танакан, винпоцетин, мемоплант помогали и очень даже не плохо. Но пока я не могу полностью снимать со счетов сосудистый фактор, либо от части либо по большей части
Обратиться к психотерапевту советую однозначно.
Сами Вы себя как бы оценили в плане эмоционального описания - Вы тревожный человек или в целом спокойный? мнительный? часто бывают страхи, беспокойство? стрессы?
Специалисты которые занимаются шумом в ушах и головокружениями - это отоневрологи. Если такого найдете то можно обратиться.
По поводу лечения что я бы оставила -
-Церетон 400 мг 2 капсулы утром и 1 капсула днем на 3 месяца.
+ Бетагистин 24 мг по 1 таб 2 раза в день во время еды- 3 месяца.
+ Билобил 80 мг по 1 таб 2 раза в день - 3 месяца. ( это и есть Гинкго)
+ Мильгамма композитум 1 драже 2 раза в день после еды запивая целым стаканом воды - 1 месяц
Можно оставить Атероклефит.
+ антидепрессант выписать должен психотерапевт, они рецептурные ( Элицея например или феварин), я считаю это обязательно если психотерапевт подтвердит что генез тиннитуса вполне может быть психогенным.
Воротник Шанца носите мягкий 3-4 часа в день, и особенно когда сидите надевайте его -1-2 месяца.
Спать на ортопед подушке на боку.
Делать гимнастику по Шишонину на шею, но делать в том случае если нет болей в шее и дискомфорта.
И МРТ головного мозга если проходили прикрепите пожалуйста.
Ок, спасибо
- Ну я бы себя описал скорее как тревожного и мнительного, но мне кажется не намного сильнее чем другие, и сейчас в силу возраста наверно эти характеристики сильно ниже чем в молодости. Есть ли например тест в интернете который позволит понять уровень этих характеристик?
- МРТ головного мозга от января 2021 года добавил в аттач.


Не большое расширение боковых желудочков есть по мрт, на тот момент , это почти год назад, маловероятно что такие изменения дадут клинику, но я считаю стоит пройти глазное дно ( у офтальмолога).
Прошел, результаты теста:
Тревожность 7. отсутствие достоверно выраженных симптомов тревоги и депрессии
Депрессия 1. отсутствие выраженных симптомов депрессии
Тревожность 7 это нормально? Написано что это отсутствие, но цифра какая то большая, особенно с учетом цифры по депрессии. Вот такой у меня уровень мнительности примерно )))

Про глазное дно понял.
А расширение желудочков это опасно? Можно ли их как то вернуть в норму, препаратами например? Что с ними делать дальше, контролировать по глазному дну, или МРТ делать периодически?
И какая может быть причина расширения желудочков? Это приобретенное (из-за стрессов, неправильно питания и т.п) или врожденное / наследственное. Можно ли их как то вернуть в норму?

Вот как раз глазное дно косвенно может указать нет ли повышенного внутричерепного давления. Чаще всего небольшое увеличение желудочков это особенность. стрессы , питание и прочее не могут повлиять на желудочки. Но так как данный факт обнаружился думаю стоит пройти глазное дно.

Здравствуйте.
По УЗИ сосудов признаки влияния шейных позвонков на позвоночные артерии, начальные признаки атеросклеротических изменений сосудов. Но кровоток при этом достаточный. Изменения на УЗИ не являются причиной шума в ушах.
По поводу атеросклероза сосудов нужно сдать липидограмму и обратиться к терапевту для решения вопроса о целесообразности назначения статинов. Соблюдайте диету с сокращением потребления животных жиров и углеводов, подойдёт средиземноморская диета.
Более вероятно, что шум субъективный, психогенного генеза. Нужно обратиться к психотерапевту для подбора терапии. В таком случае основное лечение - антидепрессанты в сочетании с когнитивно-поведенческой терапией с психотерапевтом.
В сосудистых препаратах смысла не вижу, так как по УЗИ отклонения незначительные, + Вы уже достаточно пропили сосудистых препаратов и эффекта от них нет.

Спасибо за ответ
По щитовидной железе ситуация след:
1. В феврале 2021г (год назад) прошел чекап и выявились след результаты по ЩЗ:
- Тиреотропный гормон (ТТГ): 2.070 мкМЕ/мл | 0.270 - 4.200
- Тироксин (Т4) свободный: 16.00 пмоль/л | 10.80 - 22.00
- Тироксин общий (Т4): 97.10 нмоль/л | 66.00 - 181.00
- Трийодтиронин (Т3) общий: 1.58 нмоль/л | 1.20 - 3.10
- Трийодтиронин (Т3) свободный: 4.65 пмоль/л | 3.10 - 6.80
- Анти-ТПО: ↑ 80.64 МЕ/мл | 0.00 - 34.00 в 2! раза выше нормы
- Анти-ТГ: ↑ 503.50 МЕ/мл | 0.00 - 115.00 в 4! раза выше нормы
2. Далее пошел на узи и к эндокринологу (февраль 2021):
- УЗИ ЩЖ (в аттаче): Объём 22,8, признаки диффузных изменений паренхимы ЩЖ с признаками аутоимунного процесса
- Консультация эндокринолога (в аттаче): хронический аутоимунный тиреоитид, эутиреоз. Назначила сдачу анализов и узи раз в год. Препаратов не назначала.
3. В декабре 2021 в поликлинике в числе прочих сдал такой ананлиз:
- Определение тиреотропина, тиротропина, тиреоидного гормона (ТТГ): 1,903 мМЕ/л | 0,38 - 5,33 |
Не понял это ТТГ или нет, т.к. с одной стороны вроде называется похоже, но референсные значения немного отличаются. Это ТТГ или нет?
Гимнастик не делал.
Артериальное давление не контролирую, но вообще да, тогда же одновременно со звоном в ушах в 2018 году начались неполадки с сердцем: аритмия (сердце как будто замирает, пропускает удары, и в груди что-то переворачивается) и учащенный пульс (тахикардия) на фоне тех же факторов (алкоголь + сигареты, переедание (в частности сладкое), физ нагрузки, недостаточность дыхания). Сейчас аритмия и учащенный пульс не постоянные, но были периоды за эти четыре года когда аритмия была постоянной. Я хотел задать этот вопрос тут отдельно в разделе кардиология, но пока не успел описать, в ближ дни опишу.
Т.е. проблемы со звоном в ушах и с сердцем могут быть связаны и причиной может быть вышеописанные отклонения в ЩЖ? Что тогда мне следует сделать? Нужно ли делать обследования и какие (узи ЩЖ, анализы (ТТГ, свободные Т3 и Т4, анти-ТПО, анти-ТГ))? В прошлом году когда эндокринолог посмотрела на результаты анализов она сказала что делать ничего не нужно, просто мониторим каждый год. Но при этом аутоимунный процесс, звон и проблемы с сердцем не уходят. Что здесь можно сделать, подскажите плиз?


Я не вижу связи между вашим аутоиммунным тиреоидитом и шумом в ушах, сердцебиениями, потому что щитовидная железа у вас функционирует нормально. Об этом говорят показатели гормонов, которые у вас в норме. Обычно при таком процессе просто контролируют показатели и УЗИ железы 1 раз в год. А вот у кардиолога надо проконсультироваться. Поведите дневник давления и пульса пару недель и с ним можно консультироваться. Хорошо бы сдать липидный спектр, глюкозу натощак и инсулин крови (так как у вас есть в роду сахарный диабет). Кардиолог может порекомендовать проведение суточного мониторирования сердечной работы, чтобы уточнить характер и частоту нарушений ритма. Симбикорт может давать тахиаритмии. Как давно им лечитесь и в каком режиме? И еще заинтересовал меня тот факт, что шум уменьшается после мытья головы. Возник вопрос: вы моете голову наклонившись над ванной и держа душевую лейку в руках или стоя в душе?
Спасибо, по щитовидной железе понятно.
Липидный профиль от декабря 2021:
Холестерин: 5,39 мМоль/л | реф 3,4 - 5,2 | выше нормы!
ЛПВП-альфа: 1,88 мМоль/л | реф 0,9 - 2 | верх граница!
ЛПНП-бета : 3,41 мМоль/л | реф 3,3 - 4,1 высокий уровень | высокий уровень !
ЛПОНП, пребета-ЛП: 0,55 мМоль/л | реф 0,1 - 1,29
Триглицериды: 1,21 | реф 0,15 - 2,83 |
Глюкоза: 5,53 | реф 3,5 - 6,1 |
Инсулин есть от августа 2021: 6.01 мкЕд/мл | реф 2,60 - 24,90 |
Вы написали "Хорошо бы сдать. инсулин крови (так как у вас есть в роду сахарный диабет)". Я про диабет не писал, но если тут есть подозрения, то с ним ситуация такая: у родителей нет, у родственников со стороны отца нет, а у родного брата и сестры мамы был. Это считается что в роду был? Как его проверить?
К кардиологам обращался, холтер делал несколько раз, говорят "экстрасистолы есть, но в пределах нормы". Или списывают аритмию на недостаток кислорода изза астмы.
Симбикорт 160/4.5 принимаю лет 10. С 2012 по 2018 принимал два вдоха два раза в день постоянно. С 2018 начал АСИТ, перестал принимать постоянно, бывали перерывы по полгода не принимал вообще, потом возвращался два вдоха один или два раза в день, или неск дней. Стараюсь принимать пореже и по ситуации. Последние два месяца дышу два вдоха один раз в день на ночь.
"И еще заинтересовал меня тот факт, что шум уменьшается после мытья головы. Возник вопрос: вы моете голову наклонившись над ванной и держа душевую лейку в руках или стоя в душе?"
За четыре года с шумом мыл и так и так, уменьшает одинаково. Может массаж головы или ушей каким-то образом происходит и шум уменьшается?
Здесь у меня уже тоже есть предыстория, возможно это тоже связано. В 2003 году в драке получил по голове кулаком и потом упал головой на асфальт. После это голова не кружилась, звездочек не было, сотрясений тоже (или я не заметил), я просто встал и пошел дальше, сразу никаких последствий не заметил. Через пару месяцев начались неприятные ощущения в голове когда я садился за компьютер. Начинаю смотреть в монитор и через 15 минут голова болит и весь день не проходит. Потом эти ощущения стали возникать без компьютера сами по себе. Эти ощущения были как будто кожа на голове начинает чувствоваться, ее сводит, она немеет, покалывает, как будто если бы был хвостик из волос как будто его стянули и сильно затягивают, и это распростаняется еще на правую половину лица, также голова болела справа от лба до затылка, в глаза как будто песок насыпали, они сухие и красные, и красные после сна это отмечали даже врачи. Я обращался к докторам, мне говорили анализы нормальные, это ВСД, возрастное, пройдет само, прописывали таблетки, я пил и ничего не менялось. Потом я начал замечать что если я помою голову то ощущение стягивания на короткое время (на час) проходит, но потом возвращается. Также заметил что когда одеваю шапку зимой также непритяные ощущения снижаются. А потом я начал коротко стричься (9 мм) и все эти неприятные ощущения прошли сами по себе. Т.е. с 2003 по 2006 год три года были непритяные ощущения стягивания. Затем 11 лет с 2006 по 2017 я коротко стригся (9мм), и про непритяные ощущения просто забыл, они ушли. А в 2017 году я снова начал ходить с прической, и в 2018 начался звон. Ощущения стягивания и онемения, сухости глаз так же сильно как раньше не вернулись, но вообще когда устаю, или долго сижу за компьютером, то бывают. Из-за 11 летнего отсутствия я совсем про них забыл, а вот сейчас только вспомнил. Т.е. получается что с короткой стрижкой непритяные ощущения уходили, с длинной возвращались и еще звон добавился.
Подскажите плиз, возможно ли что проблемы с кожей головы или волосами и они стягивают кожу и создают звон и онемения? Можно это как то понять с помощью обследований или анализов? Есть ли клиники или доктора которые специализируются на подобных симптомах и стоит обратится к ним?
На сервисе СпросиВрача доступна консультация невролога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. Так как у Вас есть изменения при смыкании челюсти, щелчки чувствуете в ушах и шум будто усиливается, нужно проверит сустава. есть такой момент что тиннитус может провоцировать в том числе дисфункция височно-нижнечелюстного сустава. для этого очно обратиться челюстно-лицевому хирургу, если потребуется Вас направит на КТ височно-нижнечелюстных суставов.
2. Пройти сурдолога ( аудиограмма и тимпанометрия)
Да атеросклероз, гипертония могут ухудшать ток крови и давать шумы.
Следующий момент - шея - шейный остеохондроз на фоне которого может возникать шум - пройдите УЗДГ сосудов шеи.
У Вас скорее всего сразу несколько факторов - и гипертония атеросклероз, и стресс видимо был и в целом психогенный факт ( так как Вам помог Труксал), и сосуды шеи остеохондроз, всё в комплексе.
Что я посоветую Вам по лечению, какую схему обычно именно я рекомендую, подход разносторонний обязательно:
Капельницы желательно Милдронат 5 мл на 100 мл физ раствора внутривенно капельно + Цитиколин 4 мл 1000 мг на 100 физ раствора внутривенно капельно - 10 дней (напишите если возможностей таких нет). одна капельница за другой сразу.
+ Бетагистин 24 мг по 1 таб 2 раза в день во время еды- 3 месяца.
+ Билобил 80 мг по 1 таб 2 раза в день - 3 месяца.
+ Мильгамма композитум 1 драже 2 раза в день после еды запивая целым стаканом воды - 1 месяц
После окончания капельниц начать Церетон 400 мг 2 капсулы утром и 1 днем - 3 месяца.
+ антидепрессант выписать должен психотерапевт, они рецептурные ( Элицея например или феварин), я считаю это обязательно так как психогенный фактор вносит свои определенны влияния не зависимо от причин тиннитуса.
Желательно пройти сеансы гирудотерапии, пиявки не плохо помогают в борьбе с шумами ( если нет проблем свертывающей системой) 1 сеанс в неделю - 7-10 раз.
Воротник Шанца носите мягкий 3-4 часа в день, и особенно когда сидите надевайте его.
Спать на ортопед подушке на боку.
Делать гимнастику по Шишонину на шею, но делать в том случае если нет болей в шее и дискомфорта.
И из физиолечения магнитотерапия на шейный отдел 10 сеансов.
УЗТ на шейный отдел позвоночника с гидрокортизоном 10 сеансов.
И да для расслабления мышц шеи - Толперизон 150 мг по пол таблетке 3 раза в день после еды - 2 дня, затем по 1 таб 2 раза в день - 12 дней.
Яна, прошел УЗДГ сосудов головы и шеи. Прикрепил к вопросу, посмотрите, плжста. К сурдологу записался на завтра.
Еще симптом, зажимаю уши, опрокидываю голову назад и влево, шум усиливается.

Здравствуйте.
Наиболее частыми причинами шума являются патология ЛОР органов, тревожно-депрессивные синдромы, сосудистые изменения, дисфункция височно-нижнечелюстного сустава.
При шуме в ушах обследование должно начинаться с консультации ЛОР врача + пороговая тональная аудиометрия, проверка функции евстахиевой трубы.
Для исключения сосудистых причин пройдите УЗИ сосудов головы и шеи.
Щелчки при движении челюстью связаны с височно-нижнечелюстным суставом. Нужна консультация ортодонта или челюстно-лицевого хирурга для исключения дисфункции ВНЧС.
Если по обследованиям всё будет в норме, то есть вероятность что шум субъективный на фоне повышенной тревожности. В таких случаях основное лечение - антидепрессанты (например ципралекс) и когнитивно-поведенческая терапия с психотерапевтом.
Пока по лечению:
- бетасерк 24 мг 2 раза в день 3 месяца
- танакан 1 т 40 мг 3 раза в день 3 месяца
- фенибут 1 т 250 мг 3 раза в день 1 месяц
- для снятия мышечного спазма миорелаксанты - мидокалм 1 таб 150 мг 2 раза в день 2 недели
Спать желательно на ортопедической подушке.
Регулярно делайте гимнастику для шейного отдела позвоночника.
Можно пройти курс массажа воротниковой зоны, физиотерапии (магнитотерапия, амплипульс).
Алина, прошел УЗДГ сосудов головы и шеи. Прикрепил к вопросу, посмотрите, плжста. К сурдологу записался на завтра.
Еще симптом, зажимаю уши, опрокидываю голову назад и влево, шум усиливается.

Здравствуйте. По уз и есть признаки атеросклероза и влияний со стороны шейного отдела позвоночника на сосуды, в целом прям критики нет, но влияния есть.
При запрокидывании головы назад идет бОльшее влияние на сосуды, так лучше не делайте.
Яна, окклюзия ПА справа это же полностью пережата артерия? Не опасно? На МРТ трехлетней давности (во вложении) была гипоплазия этой артерии, сейчас окклюзия.

По УЗИ сосудов признаки атеросклеротических изменений сосудов, а также признаки влияния шейных позвонков на позвоночные артерии, окклюзия правой позвоночной артерии.
Усиление шума при запрокидывании головы свидетельствует в пользу сосудистого генеза.
Читайте также:

