Сифилис мозга что это от чего он бывает
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, и приводимая ниже информация носит исключительно справочный характер.
Сифилис RPR: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Определение
Антикардиолипиновый тест RPR (Rapid Plasma Reagin, тест быстрых плазменных реагинов, Nontreponemal test, syphilis screening test, STS) для выявления сифилиса - современный аналог реакции Вассермана (RW).
RPR-тест является самым высокочувствительным тестом среди нетрепонемных тестов (тестов, определяющих антитела к липоидным антигенам тканей хозяина или возбудителя) при первичном, скрытом и позднем сифилисе.
Показания к назначению исследования
Сифилис – инфекционное заболевание, вызываемое бледной трепонемой (Treponema pallidum), характеризуется периодичностью течения и поражением кожи, слизистых оболочек, внутренних органов и опорно-двигательного аппарата.
Заболевание может передаваться половым путем, трансплацентарным (от больной матери плоду через плаценту), трансфузионным (при переливании крови от донора, больного сифилисом), контактно-бытовым (встречается преимущественно среди детей при бытовом контакте с родителями, имеющими сифилитические высыпания на коже и/или слизистых оболочках), профессиональным (инфицированию подвержены врачи - акушеры-гинекологи, хирурги, стоматологи при выполнении профессиональных обязанностей).
Показаниями для обследования на сифилис являются:
- скрининговое обследование пациентов стационаров, беременных, доноров, медицинских работников, работников детских учреждений, торговли и общественного питания;
- обследование лиц, имевших половой или бытовой контакт с больным сифилисом;
- обследование лиц при подозрении на сифилис (присутствии симптомов, указывающих на возможное наличие заболевания);
- обследование новорожденных с целью выявления врожденного сифилиса;
- контроль эффективности терапии.
Подготовка к процедуре
Специальная подготовка к сдаче RPR-теста не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи. Кроме того, не следует курить хотя бы 30 минут до исследования.
Синонимы: Анализ крови на сифилис; Неспецифический антифосфолипидный (реагиновый) тест, современный аналог реакции Вассермана (RW). Nontreponemal test; Rapid plasma reagin test; Syphilis screening test; STS. Краткое описание исследования RPR тест RPR тест – чувствительный нетрепонемный тес.
Нейросифилис — инфекционное поражение центральной нервной системы, обусловленное проникновением в нее возбудителей сифилиса. Может возникнуть в любой период сифилиса. Нейросифилис проявляется симптомами менингита, менинговаскулярной патологии, менингомиелита, поражения задних канатиков и корешков спинного мозга, прогрессивного паралича или очагового поражения головного мозга в связи с образованием в нем сифилитической гуммы. Диагностика нейросифилиса основана на клинической картине, данных неврологического и офтальмологического обследования, МРТ и КТ головного мозга, положительных серологических реакциях на сифилис и результатах исследования ликвора. Лечение нейросифилиса проводится внутривенно большими дозами препаратов пенициллина.
Общие сведения
Еще несколько десятилетий назад нейросифилис был весьма распространенным осложнением сифилиса. Однако массовые обследования пациентов на сифилис, своевременное выявление и лечение инфицированных лиц привели к тому, что современная венерология все реже сталкивается с такой формой заболевания как нейросифилис, несмотря на то, что заболеваемость сифилисом неуклонно растет. Многие авторы считают также, что снижение случаев нейросифилиса связано с изменением патогенных характеристик его возбудителя — бледной трепонемы — в том числе и со снижением ее нейротропности.

Классификация нейросифилиса
Латентный нейросифилис не имеет никаких клинических проявлений, но при исследовании цереброспинальной жидкости пациента выявляются патологические изменения.
Ранний нейросифилис развивается на фоне первичного или вторичного сифилиса, в основном в первые 2 года заболевания. Но может возникнуть в течение 5-ти лет от времени заражения. Протекает с поражением преимущественно сосудов и оболочек мозга. К проявлениям раннего нейросифилиса относят острый сифилитический менингит, менинговаскулярный нейросифилис и сифилитический менингомиелит.
Поздний нейросифилис возникает не ранее чем через 7-8 лет от момента заражения и соответствует периоду третичного сифилиса. Характеризуется воспалительно-дистрофическим поражением паренхимы мозга: нервных клеток и волокон, глии. К поздним формам нейросифилиса относят спинную сухотку, прогрессивный паралич и сифилитическую гумму мозга.
Симптомы нейросифилиса
Острый сифилитический менингит характеризуется симптомами острого менингита: сильная головная боль, шум в ушах, тошнота и рвота не зависимо от приема пищи, головокружение. Часто протекает без подъема температуры тела. Отмечаются положительные менингиальные симптомы: ригидность мышц затылка, нижний симптом Брудзинского и симптомы Кернига. Возможно повышение внутричерепного давления. Нейросифилис в виде острого менингита развивается чаще всего в первые несколько лет заболевания сифилисом, в период его рецидива. Он может сопровождаться кожными высыпаниями или являться единственным проявлением рецидива вторичного сифилиса.
Менинговаскулярный нейросифилис развивается при сифилитическом поражении сосудов мозга по типу эндартериита. Проявляется острым нарушением кровообращения головного в виде ишемического или геморрагического инсульта, за несколько недель до которого пациента начинают беспокоить головные боли, нарушения сна, головокружения, появляются изменения личности. Возможно течение менинговаскулярного нейросифилиса с нарушением спинномозгового кровообращения и развитием нижнего парапареза, расстройств чувствительности и нарушений со стороны тазовых органов.
Сифилитический менингомиелит протекает с поражением оболочек и вещества спинного мозга. Имеет место медленно нарастающий спастический нижний парапарез, сопровождающийся выпадением глубокой чувствительности и дисфункцией тазовых органов.
Спинная сухотка возникает вследствие сифилитического воспалительного поражения и дегенерации задних корешков и канатиков спинного мозга. Эта форма нейросифилиса появляется в среднем через 20 лет от момента заражения. Характеризуется радикулитом с выраженным болевым синдромом, выпадением глубоких рефлексов и глубоких видов чувствительности, сенситивной атаксией, нейро-трофическими нарушениями. При нейросифилисе в форме спинной сухотки возможно развитие импотенции. Наблюдаются нейрогенные трофические язвы на ногах и артропатии. Характерен синдром Аргайла-Робертсона — неправильной формы суженные зрачки, не реагирующие на свет. Вышеуказанные симптомы могут сохраняться и после проведения специфической терапии нейросифилиса.
Прогрессивный паралич может появиться у пациентов с 10-20-летней давностью заболевания. Этот вариант нейросифилиса связан с непосредственным проникновением бледных трепонем в клетки головного мозга с последующим их разрушением. Проявляется постепенно усиливающимися изменениями личности, ухудшением памяти, нарушением мышления вплоть до возникновения деменции. Нередко наблюдаются психические отклонения по типу депрессивных или маниакальных состояний, галлюцинаторного синдрома, бредовых идей. Нейросифилис в виде прогрессивного паралича может сопровождаться эпилептическими приступами, дизартрией, нарушением тазовых функций, интенционным тремором, снижением мышечной силы и тонуса. Возможно сочетание с проявлениями спинной сухотки. Как правило, пациенты с подобными симптомами нейросифилиса погибают в течение нескольких лет.
Сифилитическая гумма локализуется чаще всего в основании головного мозга, что приводит к сдавлению корешков черепно-мозговых нервов с развитием пареза глазодвигательных нервов, атрофии зрительных нервов, тугоухости и пр. По мере роста гуммы в размерах увеличивается внутричерепное давление и нарастают признаки сдавления вещества мозга. Реже гумма при нейросифилисе располагается в спинном мозге, приводя к развитию нижнего парапареза и дисфункции тазовых органов.
Диагностика нейросифилиса
Установление диагноза нейросифилиса производится с учетом 3 основных критериев: клинической картины, положительных результатов исследований на сифилис и выявленных изменений в цереброспинальной жидкости. Правильная оценка клиники нейросифилиса возможна только после проведения неврологом полного неврологического обследования пациента. Важную дополнительную информацию для диагностики нейросифилиса дает исследование зрения и осмотр глазного дна, которые проводит окулист.
Лабораторные исследования на сифилис применяются комплексно и, при необходимости, многократно. К ним относятся RPR-тест, РИФ, РИБТ, обнаружение бледной трепонемы с содержимом кожных элементов (если таковые имеются). При отсутствии симптомов сдавления мозга пациенту с нейросифилисом проводится люмбальная пункция. Исследование цереброспинальной жидкости при нейросифилисе обнаруживает бледные трепонемы, повышенное содержание белка, воспалительный цитоз свыше 20 мкл. Проведение РИФ с ликвором, как правило, дает положительный результат.
МРТ головного мозга и КТ головного мозга (или спинного мозга) при нейросифилисе обнаруживают в основном неспецифические патологические изменения в виде утолщения мозговых оболочек, гидроцефалии, атрофии вещества мозга, инфарктов. С их помощью можно выявить локализацию гуммы и дифференцировать нейросифилис от других, сходных по клинике, заболеваний.
Дифференциальный диагноз нейросифилиса проводится с менингитами другого генеза, васкулитами, бруцеллезом, саркоидозом, боррелиозом, опухолями головного и спинного мозга и др.
Лечение нейросифилиса
Терапию нейросифилиса проводят в стационарных условиях внутривенным введением больших доз препаратов пенициллина в течение 2 недель. Внутримышечная пенициллинотерапия не обеспечивает достаточную концентрацию антибиотика в цереброспинальной жидкости. Поэтому при невозможности внутривенной терапии внутримышечное введение пенициллинов сочетают с приемом пробеницида, который тормозит выведение пенициллина почками. У пациентов с нейросифилисом, страдающих аллергией на пенициллин, применяют цефтриаксон.
В первые сутки лечения нейросифилиса может произойти временное усугубление неврологической симптоматики, сопровождающееся подъемом температуры тела, интенсивной головной болью, тахикардией, артериальной гипотензией, артралгиями. В таких случаях пенициллинотерапию нейросифилиса дополняют назначением противовоспалительных и кортикостероидных лекарственных препаратов.
Эффективность лечения оценивают по регрессу симптоматики нейросифилиса и улучшению показателей цереброспинальной жидкости. Контроль излеченности пациентов с нейросифилисом проводят в течение 2-х лет путем исследования цереброспинальной жидкости каждые полгода. Появление новых неврологических симптомов или нарастание старых, а также сохраняющийся цитоз в ликворе являются показаниями для повторного курса лечения нейросифилиса.
Сифилитический менингит — это воспаление мозговых оболочек, возникающее вследствие инфицирования организма бледной трепонемой. Заболевание может развиваться на любом этапе сифилиса. Воспаление протекает в асимптомной, острой либо хронической форме, проявляется головными болями, симптомами раздражения мозговых оболочек, признаками поражения черепных нервов. Для диагностики проводится нейровизуализация, исследование ликвора, серологические реакции. Основу лечения составляет антибиотикотерапия, как патогенетические средства применяются диуретики, глюкокортикоиды, нейропротекторы.
МКБ-10
Общие сведения
Нейросифилис занимает 0,5% от всех неврологических болезней. Распространенность сифилитического менингита зависит от его формы. До 9,5% пациентов сталкиваются с этим поражением ЦНС в первичном периоде сифилитического процесса. При вторичной и третичной фазах на фоне отсутствия или неполноценности лечения признаки патологии развиваются у 40% больных. Нейросифилис является актуальной проблемой в практической неврологии, что обусловлено распространенностью венерической инфекции, поздней обращаемостью, риском жизнеугрожающих последствий.

Причины
Возбудителем сифилитического менингита является бледная трепонема (Treponema pallidum). Она в 95-98% случаев передается половым путем от больного в любом периоде сифилиса, реже наблюдается гемоконтактный, непрямой бытовой путь заражения. Бледные трепонемы распространяются по организму гематогенным и лимфогенным путем, кроме того, они могут проникать через гематоэнцефалический барьер, с чем связана высокая частота менингитов у больных сифилисом.
Патогенез
Макроскопически при сифилитическом воспалении церебральных оболочек определяются признаки их утолщения и помутнения, что указывает на серозную форму заболевания. На поздних этапах формируется гуммозный менингит, при котором преобладают пролиферативные процессы — образуются серо-красные бугорки размером 1-2 мм, расположенные в мягкой мозговой оболочке. Патологические изменения чаще всего локализованы на базальной поверхности мозга.
Микроскопические признаки воспалительного процесса включают клеточные инфильтраты из лимфоцитов, плазматических клеток с преимущественной локализацией на нижней мозговой поверхности. Затем возникает экссудат, который по церебральным цистернам распространяется из области зрительного перекреста на всю базальную часть мозга и боковую борозду. Гуммы при гистологическом исследовании представляют собой скопления гигантских, плазматических и лимфоидных клеток.
Симптомы сифилитического менингита
Асимптомный сифилитический менингит
Скрытый сифилитический менингит преимущественно развивается в течение первых месяцев после заражения сифилисом. При продолжительно существующей инфекции его частота резко уменьшается. Он проявляется изменениями в цереброспинальной жидкости, клинические признаки обычно отсутствуют. Изредка больные предъявляют неспецифические жалобы по типу периодических головных болей, повышенной утомляемости, ухудшения зрения.
Острый сифилитический менингит
Заболевание чаще возникает на 1-2 году болезни. Предрасполагающим фактором становится слишком раннее окончание курса лечения или неполноценно проведенная терапия. Острую форму сифилитического поражения называют нейрорецидивом, в ее клинической картине сочетаются классические признаки менингеального воспаления с поражениями черепно-мозговых нервов.
При остром сифилитическом менингите зачастую возникают судорожные приступы, признаки психических нарушений в виде ажитации или депрессии. О поражении глазодвигательных нервов свидетельствует непроизвольное опущение верхнего века, косоглазие, двоение в глазах. Вовлечение в процесс лицевого нерва характеризуется обеднением мимики половины лица, опущением угла рта на стороне поражения.
Хронический сифилитический менингит
Патология в основном формируется в третичном периоде инфекции, спустя 3-5 и более лет после заражения бледной трепонемой. Основной симптом заболевания — сильные головные боли диффузного или очагового характера, усиливающиеся в ночное время. Изредка они сочетаются с головокружением, рвотой, гиперестезией. Менингеальные признаки выражены слабо, могут вовсе отсутствовать.
Температура тела остается в норме или повышается до субфебрильной. При позднем нейросифилисе выявляется патогномоничный симптом Аргайла-Робертсона, который состоит в отсутствии зрачкового рефлекса на свет при сохранении способности к аккомодации и конвергенции. У большинства пациентов наблюдаются признаки поражения глазодвигательного, блокового и отводящего нервов, иннервирующих движения глазных яблок.
Осложнения
При острой форме нередко бывает бурное развитие клинической картины с присоединением признаков гидроцефалии, церебрального отека, симптомокомплекса Меньера — односторонней тугоухости, заложенности уха, приступов системного головокружения. При стремительном прогрессировании процесса есть риск полиорганной недостаточности и летального исхода, особенно у пациентов, не получающих корректное противосифилитическое лечение.
Хронический менингит при сифилисе нередко осложняется сдавлением черепно-мозговых корешков вследствие формирования множественных гумм. При этом наблюдается стойкий парез глазодвигательных нервов, прогрессирующее ухудшение остроты зрения в результате атрофии зрительных нервов, невралгия тройничного нерва. При длительно существующем гуммозном менингите возникают признаки сдавления мозгового вещества.
Лечение нейросифилиса антибиотиками может осложняться реакцией Яриша-Герксгеймера — внезапным ухудшением состояния в первые сутки из-за гибели возбудителей и массивной интоксикации организма. Состояние проявляется фебрильной лихорадкой, резким падением артериального давления, миалгиями и цефалгиями. Появление признаков патологии не является поводом для отмены антибиотикотерапии.
Диагностика
Обследование пациента проводится врачом-неврологом совместно с дерматовенерологом. При остром течении болезни определяются типичные менингеальные признаки, а постановка клинического диагноза при скрытом или хроническом течении затруднена. Для выявления менингита и подтверждения его сифилитической этиологии выполняются:
- КТ головного мозга. Нейровизуализация необходима для обнаружения утолщения мозговых оболочек, обнаружения сифилитических гумм и уточнения их локализации. При осложнениях процесса в результатах КТ присутствуют признаки гидроцефалии, атрофии вещества мозга.
- Исследование СМЖ. У страдающих сифилитическим менингитом обнаруживается лимфоцитарный плейоцитоз с небольшой примесью нейтрофилов, повышение количества белка. Макроскопически ликвор прозрачный, иногда в нем образуется фибриновая пленка, как при туберкулезном воспалении. Специфический признак инфекции — реакция Вассермана (РВ) — в СМЖ всегда положительна.
- Серологические реакции. Для подтверждения сифилиса производятся неспецифические анализы на антитела к бледной трепонеме (тест быстрых плазменных реагинов, РВ), реакции на видоспецифические антитела (иммунофлуоресцентный анализ, реакция иммобилизация бледных трепонем).
Лечение сифилитического менингита
Сифилитический менингит требует проведения этиотропного лечения — парентеральной антибиотикотерапии высокими дозами пенициллинов, к которым чувствительна бледная трепонема. Альтернативные схемы могут включать тетрациклины, цефалоспорины. Для улучшения проникновения антибиотиков через ГЭБ используются ингибиторы реабсорбции мочевой кислоты. Патогенетическая терапия включает препараты таких групп:
- Диуретики. При признаках внутричерепной гипертензии для предупреждения мозгового отека-набухания назначаются осмотические диуретики, салуретики, онкодегидратанты. Прием лекарств осуществляется под строгим контролем объема инфузионной терапии и диуреза.
- Глюкокортикоиды. Рекомендованы для устранения отека мозга, купирования реакции Яриша-Герксгеймера.
- Нейропротекторы. Для защиты церебральной ткани от повреждения и гипоксии вводятся нейрометаболические препараты, антиоксиданты, витамины группы В.
- Средства, улучшающие микроциркуляцию. Для коррекции коагулограммы, предупреждения тромбозов применяются антиагреганты, антикоагулянты.
- Иммуностимуляторы. С целью повышения эффективности антибиотикотерапии показаны биогенные стимуляторы, синтетические иммуномодуляторы.
При тяжелом течении пациентам требуется кислородная поддержка для ликвидации гипоксии. При развитии отека мозга необходим экстренный перевод на ИВЛ. В период реконвалесценции сифилитического менингита рекомендованы курсы физиотерапии, лечебной физкультуры, дыхательной гимнастики, которые ускоряют восстановление после болезни, предупреждают отдаленные осложнения.
Выздоровление при нейросифилисе определяется по результатам исследований ликвора. Первая контрольная диагностика проводится спустя полгода после окончания курса антибиотикотерапии. О положительной динамике свидетельствуют следующие признаки — резкое уменьшение цитоза, постепенно снижение уровня белка. Результаты серологических реакций на сифилис могут оставаться положительными около 1-2 лет по завершении лечения при условии сохраняющейся тенденции к их снижению.
Прогноз и профилактика
Сифилитический менингит хорошо поддается лечению при своевременном обнаружении его признаков. Поэтому прогноз относительно благоприятный. Менее оптимистичен прогноз у пациентов с третичным сифилисом, множественными проявлениями нейросифилиса. Профилактика заключается в превентивном лечении партнеров больного сифилисом, просветительской работе среди населения, обследованиях представителей групп риска и доноров крови.
2. Нейросифилис: аналитическое обозрение и собственное наблюдение/ Т.В. Мироненко, И.В. Хубетова, М.О. Мироненко, Г.А. Погорелова// Международный неврологический журнал. — 2014. — №4.
4. Асимптомный сифилитический менингит в структуре современного сифилиса/ Э.Л. Бакалова// Дерматология и венерология. — 2011. — №3.
При сифилисе поражаются все органы и системы, начиная с кожных покровов и слизистых оболочек и заканчивая внутренними органами, суставами, костями, нервной и сердечно-сосудистой системой (в зависимости от стадии заболевания).
Несмотря на успешное лечение венерических болезней и активное просвещение населения в наше время, заболеваемость сифилисом в России продолжает расти по сравнению с XX веком. Заболеть им могут как мужчины и женщины, так и ребенок. Особо опасным считается врожденная форма заболевания.
Среди венерологов принята следующая классификация:
- первичный серонегативный сифилис;
- первичный серопозитивный сифилис;
- вторичный свежий сифилис;
- вторичный скрытый сифилис;
- вторичный рецидивный сифилис;
- третичный активный сифилис;
- третичный скрытый сифилис;
- ранний врожденный сифилис;
- поздний врожденный сифилис;
- скрытый врожденный сифилис;
- висцеральный сифилис;
- сифилис нервной системы.
Вызывает сифилис бледная трепонема, которая во внешней среде живет лишь 3 минуты. Поэтому основной путь передачи заболевания – половой. Возможно заражение плода внутриутробно (вертикальный путь) или интранатально, при прохождении ребенка через родовые пути матери.
Бытовой путь передачи встречается нечасто, заражение возможно от лиц с третичной стадией сифилиса, когда бледная трепонема попадает на посуду, белье, полотенца и прочее из распадающихся гумм. Не исключается передача сифилиса гематогенным путем при переливании крови.
Группа риска по сифилису:
- проститутки;
- люди, ведущие беспорядочную половую жизнь;
- гомосексуалисты;
- наркоманы;
- пациенты с гемофилией;
- люди, предпочитающие групповой секс;
- асоциальные элементы общества;
- больные гонореей.
Инкубационный период
Первичный сифилис
Первичные признаки заболевания проявляются в виде так называемого твердого шанкра, который возникает в поврежденном месте кожи или слизистой при контакте с возбудителем.
Твердый шанкр – это глубокая, безболезненная (характерный признак) язва без кровянистых выделений, окаймленная ровными, чуть возвышающимися поверхностями. Язва имеет ровное дно и правильную округлую форму. Размеры ее различны, от 1 до 4мм, она не спаяна с окружающими тканями и плотная на ощупь.
У женщин твердый шанкр может локализоваться:
- на клиторе;
- по задней спайке половых губ;
- между большой и малой половыми губами;
- на стенках влагалища;
- на промежности;
- возле ануса;
- и даже на шейке матки.
У мужчин он образуется:
- на половом члене, как правило, на крайней плоти или около/внутри мочеиспускательного канала;
- в анальной области;
- в прямой кишке (у гомосексуалистов).
Возможно расположение твердого шанкра в ротовой области (язык), на губах и в глотке (при орально-генитальных контактах).
Выделяют и атипичное течение первичного сифилиса:
- индуративный (застойный) отек, возникает на половых органах: клиторе или мошонке, сопровождается синюшным цветом, после надавливания остаются ямки;
- шанкр-панариций (возникает на ногтевых фалангах кисти и выглядит как обычный панариций, отличительной чертой является болезненность);
- шанкр-амигдалит (увеличение миндалины с одной стороны с характерными болями при глотании).
Продолжается первичный период 6-8 недель, пока не появится сыпь. Примерно через неделю после возникновения твердого шанкра увеличиваются регионарные лимфоузлы (паховые или подчелюстные).
Первичный сифилис проходит 2 этапа: серопозитивный и серонегативный. Серологические реакции (реакция Вассермана, ИФА) отрицательны в серонегативном периоде, они становятся положительными через 3-4 недели после появления твердого шанкра.
Вторичный сифилис
С момента появления характерной сыпи на коже и слизистых в виде бледно-розовых пятен (ожерелье Венеры) или множественных петехий (кровоизлияний) начинается вторичный сифилис.
Сыпь локализуется, в основном, на груди и спине, но возможно и распространение ее по всему телу. Возникновение сыпи объясняется попаданием возбудителя из пораженных регионарных лимфоузлов в кровеносные сосуды и распространением его по всему организму.
Увеличение лимфатических узлов носит генерализованный характер, они плотные, безболезненные и холодные на ощупь, не спаяны с окружающими тканями.
В эту стадию больные отмечают:
- недомогание;
- повышение температуры до субфебрильных цифр (в пределах 37-38°C);
- классические симптомы простуды (кашель, насморк) и/или конъюнктивита.
Высыпания через 1-2 недели бледнеют и исчезают. Начинается скрытый вторичный период. При ослаблении защитных сил организма сыпь возвращается вновь (рецидивный вторичный сифилис), и такое происходит неоднократно, с каждым последующим рецидивом ее элементы увеличиваются в размерах и сливаются.
Для этого периода характерна очаговая или диффузная алопеция (выпадение волос на голове, ресниц, бровей).
Вторичный сифилис сопровождается:
- периодическими повышениями температуры;
- слабостью;
- болями в костях;
- головной болью;
- расстройствами зрения.
Нередко возникает сифилитическая ангина (боли в горле, осиплость голоса).
Без лечения вторичный сифилис продолжается 1-2 года.
Третичный сифилис
При отсутствии лечения вторичного сифилиса заболевание переходит в третичную стадию, которая продолжается годами, до 10-20 лет.
При этом у больного на коже, слизистых, внутренних органах и в костях формируются бугорки-гуммы, которые со временем распадаются и уродуют человека (провалившийся нос, бугры на черепе и т. д.).
Самым опасным проявлением третичного сифилиса является поражение спинного и головного мозга с развитием слабоумия, спинной сухотки (шатающаяся походка), сифилитического менингита.
Патология касается всех внутренних органов и систем: развивается сифилитический эндартериит и аортит, атрофия зрительного нерва с прогрессирующим снижением зрения, возникает сифилитический эндокардит с поражением клапанов сердца, разрушаются кости и прочее.
Серологические реакции в третичную стадию сифилиса либо отрицательные, либо слабоположительные.
Этот период считается скрытым поздним сифилисом, и больные становятся заразны для окружающих только через предметы обихода.
Бытовой сифилис
Бытовой сифилис характеризуется тем, что заболевание передается не половым путем, а через предметы обихода, при хирургических манипуляциях, при гемотрансфузии или кормлении грудью женщиной сначала больного ребенка, а потом здорового.
Твердый шанкр возникает при бытовом сифилисе не на половых органах, а в местах контакта поврежденной кожи и слизистой с зараженным объектом (во рту, на лице, на пальцах и так далее).
Вторичный бытовой сифилис протекает так же, как обычный.
Отдельно стоит отметить скрытый сифилис. Выделяют:
- ранний скрытый сифилис (от периода первичного сифилиса до рецидива сыпи при вторичном), который продолжается около 2-х лет;
- поздний скрытый сифилис (третичный сифилис с поражением внутренних органов) при давности заражения более 2-х лет.
Скрытый сифилис протекает либо бессимптомно, либо без выраженных признаков: твердый шанкр в недоступных глазу местах или слабоокрашенная и практически незаметная сыпь. Выявляется скрытый сифилис лишь при сдаче анализов во время медосмотра.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сифилис: причины появления, симптомы, диагностика и способы лечения.
Определение
Сифилис — это системное инфекционное венерическое заболевание, вызываемое бледной трепонемой (Treponema pallidum), передающееся преимущественно половым путем. Сифилис может вызвать серьезные проблемы со здоровьем при отсутствии лечения. Инфекция поражает кожу, слизистые оболочки, нервную систему, внутренние органы и опорно-двигательный аппарат.
Бледная трепонема представляет собой микроорганизм спиралевидной формы. Вне организма Treponema pallidum гибнет при нагревании, высушивании, под влиянием большинства антисептиков, кислот и щелочей. Сохраняется при низких температурах и во влажной среде.
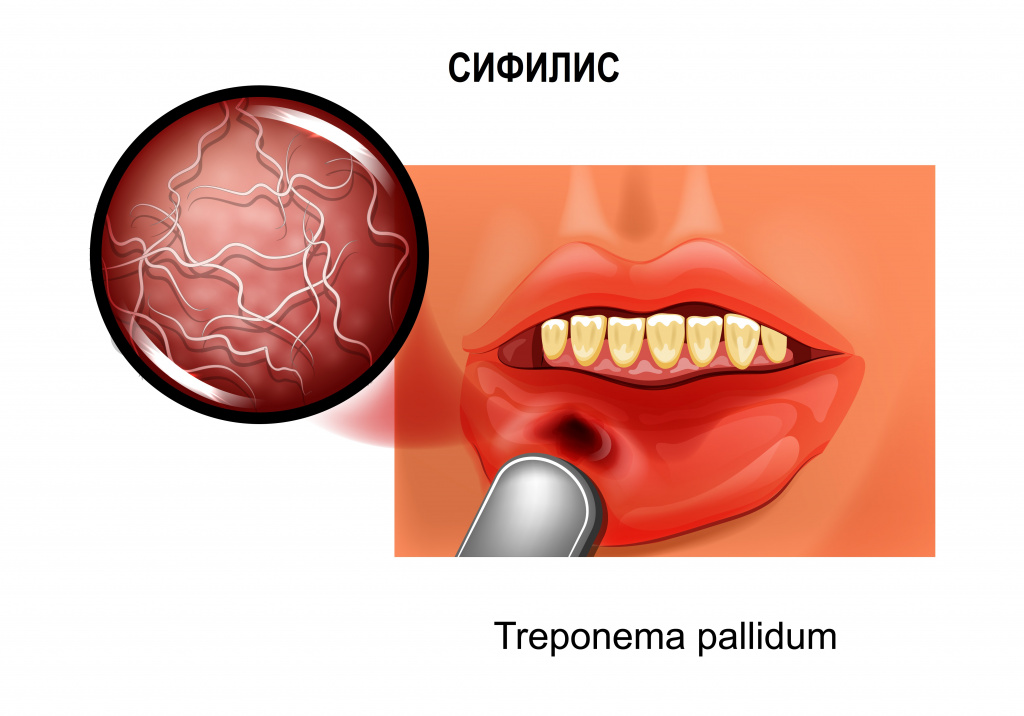
Причины появления сифилиса
Чаще всего источником инфекции являются больные ранними формами сифилиса (в первые два года после заражения) с мокнущими высыпаниями на коже и слизистых оболочках.
- половой путь (наиболее частый и типичный путь инфицирования; заражение происходит через поврежденную кожу либо слизистые оболочки);
- трансплацентарный путь (передача инфекции происходит от больной матери плоду через плаценту и ведет к развитию врожденного сифилиса);
- трансфузионный путь (при переливании крови от донора, больного сифилисом в любой стадии);
- контактно-бытовой путь (является редким; регистрируется преимущественно у детей в результате бытового контакта с родителями, имеющими сифилитические высыпания на коже и/или слизистых оболочках);
- профессиональный путь (инфицирование персонала лабораторий, работающего с зараженными экспериментальными животными, а также акушеров-гинекологов, хирургов, стоматологов, патологоанатомов, судмедэкспертов при выполнении профессиональных обязанностей).
По данным официальной государственной статистики, наблюдается постепенное снижение заболеваемости сифилисом в целом по России. В 2018 году показатель составил 16,7 случая на 100 тыс. населения. На фоне снижения общей заболеваемости сифилисом отмечается рост числа больных нейросифилисом с преобладанием его поздних форм. Более 70% случаев приходится на молодежь в возрасте от 18 до 30 лет.
Классификация заболевания
По Международной классификации болезней 10-го пересмотра:
А50 Врожденный сифилис.
А51 Ранний сифилис.
А52 Поздний сифилис.
А53 Скрытый сифилис, неуточненный как ранний или поздний.
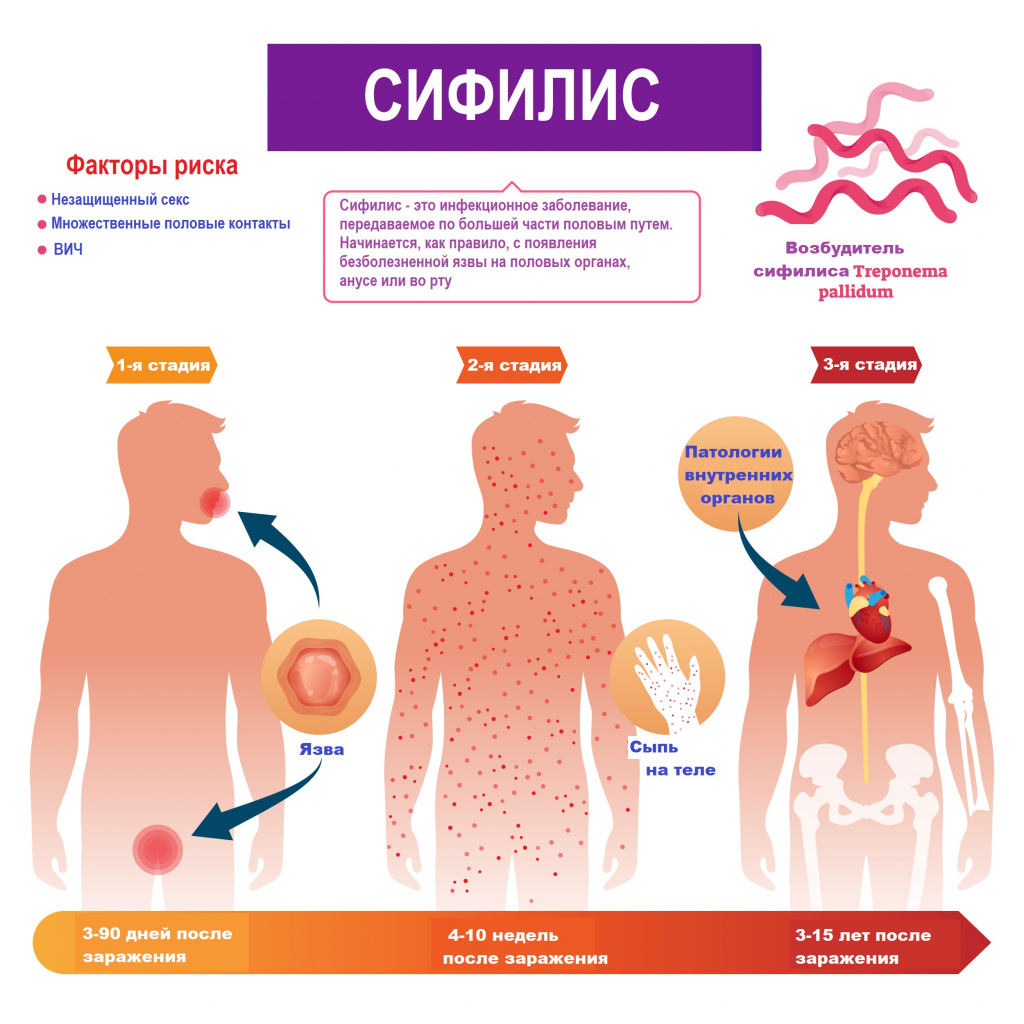
Симптомы сифилиса
Инкубационный период начинается с момента внедрения в организм возбудителя сифилиса и заканчивается появлением первичных симптомов. В среднем продолжительность инкубационного периода составляет от 2 недель до 2 месяцев.
Болезнь по мере развития проходит 3 последовательные стадии.
1-я стадия. В месте контакта с инфицированной средой появляется язва (шанкр) округлых очертаний с плотными ровными краями и темно-красным дном. При трении из язвы может выделяться жидкость, содержащая живые трепонемы. Через 1–2 недели после появления первых признаков сифилиса начинают воспаляться лимфоузлы. К этому моменту трепонемы уже активно распространяются по организму и размножаются на слизистых внутренних органов. Первичные язвы обычно безболезненные, сохраняются от 3 до 6 недель и заживают самостоятельно. Однако отсутствие внешних проявлений не является поводом для отказа от лечения. Возбудитель болезни с током крови и лимфы распространяется по тканям и органам.
2-я стадия обычно начинается с появления сыпи на одном или нескольких участках тела. Сыпь может появляться через несколько недель после того, как заживает язва. Образуются шершавые красные или красно-коричневые пятна в области груди, шеи, на верхней части спины (ожерелье Венеры), которые не беспокоят и причиняют только эстетический дискомфорт. Сыпь может появиться на различных частях тела, в том числе, на ладонях рук и подошвах ног. Другие симптомы включают лихорадку, увеличение лимфатических узлов, боль в горле, очаговое выпадение волос, головную и мышечную боль, потерю веса, усталость. Возможны остаточные явления первичного сифилиса, поражения внутренних органов, опорно-двигательного аппарата и нервной системы. У каждого десятого пациента обнаруживают сопутствующие патологии костей, суставов, нервной системы. При ранних формах сифилиса чаще всего развиваются только функциональные расстройства пораженных внутренних органов и опорно-двигательного аппарата. Симптомы вторичного сифилиса могут проходить самостоятельно без лечения. На какое-то время больной чувствует облегчение, но болезнь прогрессирует или приобретает хроническое течение.
Без правильного лечения инфекционное заболевание переходит в латентную бессимптомную форму. Она может продолжаться многие годы.
3-я стадия. Третичный сифилис очень опасен и может начаться спустя несколько лет при бессимптомном течении инфекции. Хотя при отсутствии лечения третичный сифилис развивается не всегда. В группе риска - люди с иммунодефицитом и ослабленным здоровьем. На этой стадии высыпания бледнеют и чаще появляются на участках кожи, подверженных трению. Возможно развитие серьезных патологий сердца, желудочно-кишечного тракта, дыхательных путей, головного мозга. Заболевание поражает внутренние органы и может привести к летальному исходу.
Без лечения сифилис имеет тенденцию распространения на мозг и нервную систему (нейросифилис) или на глаза (сифилис глаза). Причем это может произойти на любой из стадий заболевания.
Симптомы нейросифилиса:
- сильная головная боль;
- нарушение координации движений;
- частичный или полный паралич;
- онемение конечностей;
- психические отклонения (слуховые и зрительные галлюцинация, деменция и т. д.).
Диагностика сифилиса
Основу диагностики сифилиса составляет выявление возбудителя заболевания или его генетического материала.
-
Неспецифический антифосфолипидный (реагиновый) тест - современный аналог реакции Вассермана.
Синонимы: Анализ крови на сифилис; Неспецифический антифосфолипидный (реагиновый) тест, современный аналог реакции Вассермана (RW). Nontreponemal test; Rapid plasma reagin test; Syphilis screening test; STS. Краткое описание исследования RPR тест RPR тест – чувствительный нетрепонемный тес.
Читайте также:

