Сифилис покалывание в ногах
Обновлено: 24.04.2024
В мае 2021 года пациентка И. обратилась на станцию скорой медицинской помощи г. Владимира с жалобами на слабость и онемение ног и рук.
Жалобы
Женщина рассказала, что из-за слабости в мышцах не может нормально стоять, ходить и удерживать предметы в руках, например мобильный телефон или стакан воды. Также у пациентки дрожали руки и ноги и кружилась голова.
На фоне выраженной слабости повысилось артериальное давление (АД): при нормальном рабочем АД 120–130/70 мм рт. ст. в последние 2–3 дня до обращения АД держалось на уровне 170–180/100 мм рт. ст. и плохо снижалось на фоне приёма Капотена (Каптоприла) и Моксонидина.
Анамнез
В середине мая 2021 года у пациентки поднялась температура тела до 39 °C, появился небольшой сухой кашель и одышка. В течение 5 дней женщина принимала нестероидные противовоспалительные средства (НПВС) и Арбидол, но температура не падала ниже 38,5 °C, при этом кашель сохранялся и нарастала одышка.
Анализ на коронавирусную инфекцию оказался положительным. Степень насыщения крови кислородом (сатурация) была в пределах 93–94 % при норме в 95–98 %. На основании этих результатов больную направили на лечение в ковидный госпиталь.
Там проводилась противовирусная терапия Фавипиравиром, инъекциями кортикостероидов, жаропонижающими препаратами и антибиотиками. На фоне лечения температура тела нормализовалась, перестала беспокоить одышка. Сатурация поднялась до 97 %.
Через несколько дней после выписки температуры тела снова поднялась до 38,7 °C. На фоне приёма НПВС снижалась до нормальной.
Спустя пять дней температура нормализовалась, состояние оставалось удовлетворительным, жалоб не было.
Через полторы недели после выписки (т. е. через 5 дней после нормализации температуры) пациентка заметила покалывание в ногах и руках. На следующий день после появления этих симптомов онемели ноги, в них появилась слабость. Вечером из-за сильной слабости женщина не смогла встать с кровати.
В этот же день к пациентке приезжал невролог из частной клиники. Врач зафиксировал парез (снижение мышечной силы) рук и ног. Пациентке рекомендована госпитализация в неврологическое отделение, однако из-за сохраняющегося положительного анализа на коронавирусную инфекцию женщину снова направили в ковидный госпиталь.
Хронические заболевания: постинфарктный кардиосклероз (инфаркт миокарда неизвестной давности), жёлчнокаменная болезнь (ЖКБ). Хронический альвеолит (воспаление лёгочных пузырьков — альвеол).
Из-за депрессии в течение последних 20 лет по рекомендации психотерапевта женщина постоянно принимает на ночь по 200 мг Сероквеля (Кветиапина).
Обследование
- При поступлении сознание пациентки ясное. Нарушений речи и ориентации в месте, времени, личности нет, речь не изменена. Нистагма (быстрых, колебательных движений глаз) нет.
- Снижена двигательная активность рук и ног: пациентка не может ходить и одеваться без посторонней помощи.
- В правой руке и ноге нарушена чувствительность.
- Состояние кожи: цвет бледно-розовый, влажность нормальная, синюшность отсутствует.
- Температура тела 36,7 °C.
- Состояние органов дыхания: сатурация 95 %, дыхание самостоятельное, ритм регулярный, частота дыхательных движений (ЧДД) 19 в минуту, при выслушивании дыхание жёсткое.
- Состояние сердечно-сосудистой системы: артериальное давление 190/100 мм рт. ст.
- Живот мягкий, безболезненный, стул и мочеиспускание контролирует.
Пациентке провели лабораторную и инструментальную диагностику. Также женщину консультировали невролог и инфекционист.
- В общем анализе крови был повышенный уровень лейкоцитов и ускорение скорости оседания эритроцитов (СОЭ). Это указывало на инфекционно-воспалительный процесс.
- В биохимическом анализе крови отмечалось повышение С-реактивного белка.
Инфекционист сделал заключение о перенесённой коронавирусной инфекции, невролог диагностировал синдром Гийена — Барре как осложнение инфекции.
Диагноз
- D43.0 Парасагиттальная менингиома средней трети верхнего сагиттального синуса.
- U07.1 Коронавирусная инфекция, реконвалесцент (выздоровление).
- I25.1 Ишемическая болезнь сердца (ИБС). напряжения, функциональный класс 2 (загрудинные боли возникают при обычной ходьбе, когда человек проходит больше 200 метров).
- Постинфарктный и атеросклеротический кардиосклероз.
- Хроническая сердечная недостаточность, функциональный класс 2 (незначительное ограничение физической активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением).
- Недостаточность кровообращения IIА (умеренные признаки недостаточности кровообращения в покое только в одном из отделов сердечно-сосудистой системы).
Лечение
28 и 30 мая пациентке сделали плазмообмен (плазмоферез). Суть процедуры в том, что у пациента берут жидкую часть крови (плазму), очищают её от токсинов, цитокинов и обломков повреждённых клеток с помощью специального аппарата с фильтрами и возвращают больному. Процедура протекала без осложнений.
Медикаментозное лечение было направлено на восстановление нервной и сердечно-сосудистой систем, в том числе на снижение артериального давления. Пациентке назначили:
-
500 мг — подъязычно, 2 раза в сутки (утром и вечером). 4000 анти-ХА МЕ — подкожно, 2 раза в сутки (утром и вечером), для профилактики тромбоза, который может развиваться после коронавирусной инфекции. 100 мг — внутрь, 1 раз в сутки (вечером), для профилактики тромбоза. 20 мг — внутрь, 1 раз в сутки (вечером). 40 мг — внутрь, 1 раз в сутки (вечером), для снижения холестерина. Препарат входит в рекомендации по лечению коронавирусной инфекции как снижающий вирусную нагрузку. 500 мл — внутривенно капельно, 1 раз в сутки (утром) в течение 6 дней, для выведения токсинов из организма.
- Дабигатрана этексилат 110 мг — внутрь, 2 раза в сутки (утром и вечером), постоянно. Назначен в последние дни госпитализации для дальнейшей профилактики тромбоэмболических осложнений.
Также пациентка занималась лечебной физкультурой, которая рекомендована при заболеваниях верхних дыхательных путей.
На фоне терапии у пациентки улучшилась чувствительность, увеличилась сила мышц в руках и ногах, появились живые симметричные сухожильные рефлексы. Лабораторные данные указывали на снижение воспалительного процесса.
За время стационарного лечения состояние пациентки улучшилось: после проведённого плазмофереза увеличилась сила в руках и ногах, повысилась способность переносить физические нагрузки. Больная может себя обслуживать, свободно самостоятельно ходит, одевается и ест. Состояние органов дыхания и сердечно-сосудистой системы не ухудшилось.
Реабилитационный потенциал удовлетворительный, т. е. пациентка может полностью восстановиться. Прогноз благоприятный: все функции нервной системы восстановятся через 3–4 недели.
Пациентка нуждается в дальнейшей реабилитации. Необходимо провести 2–3 курса сосудистого лечения с применением таких препаратов, как Мексидол, Цераксон (Цитиколин), Церебролизин и другими, с перерывами в 1–2 месяца. Также пациентке рекомендована лечебная физкультура, массаж, физиотерапия, желательно в условиях специализированного санаторно-курортного учреждения. Противопоказаний для реабилитационного восстановительного лечения нет.
Заключение
Синдром Гийена — Барре — это острое аутоиммунное поражение периферической нервной системы, которое проявляется слабостью мышц и нарушением чувствительности. Он является частой причиной острых параличей. Без лечения синдром может привести к летальному исходу. Поэтому люди с этим заболеванием должны находиться под наблюдением врача и проходить специализированное лечение.
Уже известно, что коронавирусная инфекция может вызвать различные неврологические осложнения: искажение чувства вкуса, потерю обоняния, снижение слуха и др. Поэтому наиболее вероятно, что в этом случае именно подтверждённый вирус SARS-CoV-2 запустил начало аутоиммунного процесса. Врачи разных стран сообщают, что проблема развития синдрома Гийена — Барре на фоне перенесённой коронавирусной инфекции очень актуальна.
У пациентки болезнь заподозрили на основании симптомов и данных анамнеза. Диагноз установили по международным критериям Всемирной организации здравоохранения от 1993 года и критериям Брайтона. Правильно и своевременно установленный диагноз позволил провести эффективное лечение.

•Костная система может поражаться как при приобретенном, так и при врожденном сифилисе, однако частота
поражения костей при различных периодах сифилиса далеко не одинакова.
•При раннем сифилисе у больных могут появляться боли в костях, периоститы и остеопериоститы.
Одно из наиболее частых проявлений поражения опорно-двигательного аппарата при ранних формах сифилиса
являются боли в костях, которые усиливаются в ночное время. Они локализуются преимущественно в длинных
трубчатых костях и не сопровождаются какими-либо их объективными изменениями.
•Значительно реже во вторичном периоде сифилиса наблюдаются периоститы и остеопериоститы.
Они чаще всего локализуются в большеберцовых костях, реже в костях черепа и грудной клетки. Клинически
выявляются небольшие, нерезко ограниченные припухлости, болезненные при пальпации. Рентгенологически
периоститы не выявляются, при остеопериоститах на рентгенограммах выявляются периостальная
реакция, утолщение надкостницы и ее нежное просветление. Исходом остеопериоститов могут быть полное
рассасывание очага поражения, остеосклероз и остеопороз.
•В третичном периоде сифилиса поражение костей наблюдается столь же часто, как кожи (примерно у
20—30% больных). Патолого-анатомической основой заболевания являются ограниченные гуммы или диффузные
гуммозные инфильтрации, которые могут локализоваться в надкостнице, корковом, губчатом и мозговом
веществе кости. Развивающаяся в этих участках инфекционная гранулема приводит к деструкции
пораженной ткани (остеопорозу) с последующим возникновением реактивных изменений (остеосклероза).
•Для сифилиса, в отличие от туберкулеза, характерно преобладание остеосклероза над остеопорозом,
что является важным диагностическим признаком при рентгенологическом исследовании. Ограниченные
гуммозные узлы и диффузные инфильтрации могут поражать любые кости, но чаще всего страдают
болылеберцовые кости, реже — кости предплечий, ключиц, черепа. Основными клиническими формами
позднего сифилиса костей являются ограниченные и диффузные гуммозные остеопериоститы и
гуммозный остеомиелит.
•При ограниченном гуммозном остеопериостите в корковом слое кости появляются одиночные или
множественные гуммы, которые могут распространяться как снаружи, так и в глубь кости. Клинически это
выражается появлением на поверхности кости плотной на ощупь, ограниченной припухлости, значительно
возвышающейся над ее уровнем. Больные жалуются на сильную боль в кости, усиливающуюся по ночам и при
поколачивании по участку поражения. В дальнейшем гуммозный остеопериостит может рассосаться,
подвергнуться замещению соединительной тканью и оссификации, либо он распадается с образованием
типичной глубокой гуммозной язвы.
•Гуммозная язва отличается глубиной, неровным, покрытым серовато-желтым плотным налетом
дном. Она окружена валом плотного инфильтрата. При ощупывании дна такой язвы зондом ощущается неровная,
шероховатая поверхность некротизированной кости. По заживлении остается втянутый спаянный с костью рубец,
окруженный костным валиком. На рентгенограммах в начальном периоде видны ограниченные периостальные
наслоения и утолщение коркового слоя кости. В более поздних стадиях развития периостита в центре
пораженного участка обнаруживается ограниченный остеопороз в виде нежного пятна, окруженного зоной
реактивного остеосклероза, дающего на рентгенограмме отчетливое просветление.
•Диффузными гуммозными остеопериоститами чаще всего поражается большеберцовая кость. На ее
передней поверхности появляется разлитая припухлость с неровными, расплывчатыми краями. Кожа над
пораженными участками нормальная. Типичны ночные боли. Процесс заканчивается оссификацией и
образованием костной мозоли.
•Гуммозный остеомиелит. Одиночные гуммы или диффузные гуммозные инфильтрации появляются в
губчатом веществе кости и костном мозге. В результате центральная часть кости некротизируется, а по
периферии очага деструкции развивается реактивный остеоскле-роз. В дальнейшем гуммы или оссифицируются,
или происходит их гнойное расплавление с образованием секвестра. В последнем случае гумма нередко
разрушает корковый слой кости и надкостницу. Кожа при этом последовательно пронизывается инфильтратом,
спаивается с подлежащими частями, становится багрово-красной; в центре появляется очаг флюктуации.
После вскрытия инфильтрата образуется глубокая гуммозная язва. Длительно не отделяющийся секвестр и
присоединение вторичной инфекции поддерживают нагноение. На рентгенограмме в толще кости обнаруживаются
темные пятна ос-теопороза, окруженные светлой зоной реактивного остеосклероза.
•Плоские кости черепа, грудина вовлекаются в процесс в 5% случаев, сифилитические спондилиты
встречаются в 2—6% случаев (Милич М.В., 1996). Для сифилиса костей черепа (чаще всего лобных и теменных)
характерен преимущественно деструктивный гуммозный процесс. В патогенезе этих гумм часто отмечают
физическую травму. Инфильтрат нередко постепенно поражает всю толщу кости (паностит). Образующийся в
центре очага секвестр, отторгаясь, перфорирует кость, что может привести к тяжелым осложнениям
(например, к воспалению мозговых оболочек). Однако процесс чаще' ограничивается поражением наружной
части пластинки. При этом деструктивные изменения замещаются реактивно образующимися периостальными
наслоениями, но менее выраженными, чем в области длинных трубчатых костей.
•Поражение костей носа и твердого неба обычно происходит вследствие перехода процесса с пораженных
слизистых оболочек.
•При сифилитических спондилитах поражается тело одного, реже 2—3 позвонков, как правило, в
шейном отделе позвоночника. В этом отделе развиваются неподвижность и непостоянные самопроизвольно
возникающие боли. Диагноз устанавливается на основании клинической картины (относительная легкость
течения), данных рентгенографии (отсутствие тени натечника, четкая очерченность очагов деструкции,
сохранение межпозвоночных дисков), серологических исследований крови и результатах пробного
проти-восифилитического лечения. .
•Гуммозный процесс может сопровождаться разрушением наружных покровов, но может на мягкие ткани и
не распространяться. При их поражении происходит размягчение и изъязвление мягких тканей с образованием,.в
отличие от туберкулезного остеомиелита, широких поверхностных свищей.
Дифференциальная диагностика. Хронический гнойный остеомиелит, вызванный гноеродными
микробами, характеризуется образованием длительно не заживающих свищей, секвестров, отсутствием
остеосклероза. Протекает хронически, с периодами ремиссий и рецидивов.
•Туберкулез кости развивается в детском возрасте, протекает длительно. Поражается обычно одна
кость в ее эпифизарной части. В области пораженной кости, в отличие от сифилиса, появляется сильная боль, в
результате чего больной ограничивает движения конечности, что приводит к атрофии мышц. Туберкулез кости
часто бывает причиной образования долго не заживающих свищей, через которые происходит отторжение
секвестров. Особенно резкие отличия определяются при рентгенологическом исследовании. У больных
туберкулезом очаги остеопороза не имеют столь характерной для сифилиса полосы реактивного
остеосклероза и без резкой границы переходят в окружающую порозную ткань. Отмечается большая
наклонность к секвестрации. Периост, как правило, не поражен.
•Саркома кости возникает обычно у лиц молодого возраста, чаще поражается проксимальная часть метафиза
и эпифиза. Опухоль характеризуется прогрессирующим ростом. Саркома, как правило, бывает одиночной
и, в отличие от сифилиса, сопровождается мучительными болями в области поражения. На рентгенограмме
очаг де-. струкции кости не имеет резких границ, явления реактивного склероза выражены незначительно,
периост расщеплен и нависает наподобие козырька на границе со здоровой костью.
Сифилис суставов
•Для раннего сифилиса характерны артралгш, острые и подострив артриты.
•Артралгш являются основным симптомом поражения суставов при раннем сифилисе. Клиническая
картина характеризуется болями в суставах, особенно коленных и плечевых, усиливающаяся при начале
движения конечностью или в ночное время, которые нередко сопровождаются повышением температуры.
Объективные изменения суставов отсутствуют.
•Во вторичном периоде сифилиса иногда развиваются полиартритические синовиты, проявляющиеся
острыми и подострыми гидроартрозами. При гистологическом исследовании синовиальной оболочки
определяется картина острого или хронического воспаления. В синовиальной жидкости отмечается
лейкоцитоз.
•Поражение суставов в третичном периоде сифилиса встречается намного реже, чем патология костей и
может протекать в форме острых и хронических синовитов, первично-синовиальных артритов или
остеоартритов (первично-костных артритов).
•Острые синовиты являются реактивными и возникают вследствие распространения гуммозного
процесса, расположенного вблизи сустава (в эпифизе, метафизе кости). Сустав увеличен в объеме,
отмечается хруст при движениях, которые затруднены, болезненны.
•Хронические гидроартрозы образуются первично, протекают торпидно, без боли и выраженных нарушений
функции сустава. Клинически выявляется прогрессирующее шаровидное вздутие сустава в результате выпота
в полость и специфической инфильтрации капсулы и синовия. Выраженные воспалительные явления отсут-ствуют.
Гуммозные синовиты приводят к образованию перисинови-тов и плохо поддаются лечению.
•При сифилитических остеоартритах, помимо гуммозной инфильтрации синовиальной сумки, образуются
ограниченные гуммозные узлы в эпифизе кости, что приводит к разрушению костной ткани хряща и
образованию выпота. Сустав постепенно деформируется, движения в нем, однако, сохраняются, и больные
почти не испытывают болей. Наиболее часто поражаются коленные, локтевые и лучезапястные суставы.
•Рентгенологически в эпифизах определяются круглые сотовидные дефекты с маловыраженной
склеротической реакцией в окружности. Характерно несоответствие между обширными разрушениями
костей сустава, выявляемыми на рентгенограмме, и хорошим общим состоянием больного.
•Сифилитические остеоартриты необходимо дифференцировать от туберкулезных поражений суставов.
Туберкулезные артриты характеризуются резкой болезненностью и выраженным нарушением функции сустава.
Боли развиваются очень рано, еще при незначительных объективных признаках поражения сустава. Затем
сустав опухает, приобретает веретенообразную форму. Кожа вокруг сустава утолщается. Туберкулезные
остеоартриты часто сопровождаются гнойным расплавлением тканей сустава с образованием свищей и гнойных
затеков. Диагноз подтверждается рентгенологическими и другими лабораторными исследованиями.
Сифилис мышц
•Поражение мышц при сифилисе встречается редко. Во вторичном периоде могут развиваться мышечные
боли (миалгии). Каких-либо объективных изменений в мышцах не отмечается. Характерно усиление болей ночью.
Чаще всего поражаются мышцы нижних конечностей, затем плеча, предплечья, трапециевидная и поясничные.
•В третичном периоде сифилиса может возникнуть гуммозный миозит. Наиболее часто поражаются
грудино-ключично-сосцевидная мышца и двуглавая мышца плеча, реже мышцы нижних конечностей и языка. В
толще мышц появляются гуммозный узел или диффузная инфильтрация межмышечной соединительной ткани.
Пораженная мышца либо припухает, либо в ней появляется ограниченный узел плотноэластической
консистенции. Постепенно гуммозный инфильтрат замещается рубцовой тканью, мышца атрофируется и
теряет функцию. Болезненность при миозите отсутствует.
Что такое синдром беспокойных ног? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. В., кардиолога со стажем в 18 лет.
Над статьей доктора Александров П. В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Синдром беспокойных ног — это неврологическое расстройство, при котором возникающие неприятные ощущения в ногах (реже — в руках) вызывают непреодолимую потребность двигать конечностями. Жжение, покалывание и мурашки возникают во время покоя, особенно в лежачем положении, в вечернее и ночное время. При движении эти симптомы уменьшаются или полностью пропадают.
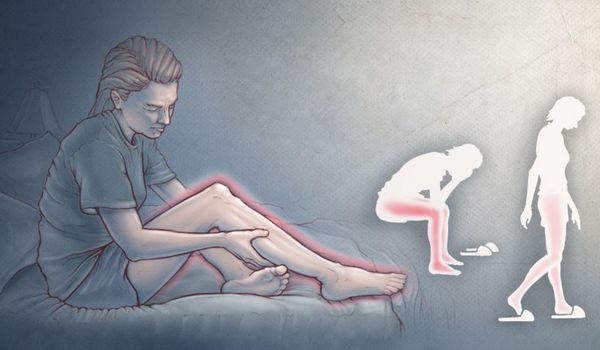
Данное расстройство также носит название "синдром Уиллиса — Экбома" или "синдром Витмака — Экбома" в честь авторов, изучавших его. Впервые основные признаки синдрома в медицинской практике в 1672 году описал выдающийся английский врач, анатом, невролог и физиолог Томас Уиллис. В 1861 году немецкий клиницист Теодор Витмак также описал симптоматику синдрома, дав ему название "Anxietas tibiarum" — "беспокойство ног" [4] .
Окончательно термин "синдром беспокойных ног" в середине XX века ввёл шведский невролог Карл Аксель Экбом. Доктор заметил, что у многих пациентов с этим расстройством были родственники, которых беспокоили такие же неприятные ощущения в ногах и руках в состоянии покоя. Это позволило ему первым предположить, что в генезе заболевания есть наследственные факторы.
По данным исследований, распространённость синдрома составляет 2,5-15 % [5] . Чаще он встречается у пациентов среднего и пожилого возраста, хотя он может возникнуть у людей в любом возрасте. Женщин он беспокоит чаще, чем мужчин [6] .
Примерно в половине случаев синдром беспокойных ног является первичным, т. е. самостоятельным наследственно детерминированным заболеванием, в развитии которого участвует несколько генов. Во второй половине случаев синдром вторичен, т. е. возникает как проявление другого особого состояния или болезни:
- дефицита витаминов группы B, а также магния, тиамина и железа (например при анемии );
- тяжёлой почечной недостаточности;
- поражения артерий и вен ног ( хронической венозной недостаточности и др.);
- сахарного диабета;
- амилоидозе;
- полиневропатии; ; ; ; ;
- поражения спинного мозга вследствие травм;
- заболеваний щитовидной железы ( гипотиреоза , тиреотоксикоза и др.); ;
- беременности [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома беспокойных ног
Расстройство проявляется целым рядом симптомов. Больные испытывают неприятные ощущения в ногах, такие как жжение, покалывание, онемение, "выкручивание". Они могут жаловаться на распирание или ощущение давления, "мурашки" или иное мучительное беспокойство. Ряд больных говорят о постоянном дискомфорте в ногах по типу боли ноющего характера, неприятной больше своей тягостностью, чем болезненностью.
Неприятные ощущения возникают в голенях, зачастую распространяясь выше: в бёдра, а иногда даже в туловище, промежность и руки. Симптомы, как правило, бывают симметричными, хотя встречались случаи ассиметричных или односторонних ощущений.
Обычно синдром даёт о себе знать вечером и ночью, когда человек отдыхает лёжа или сидя. Возникающие неприятные ощущения уменьшаются при движении, поэтому больные с целью снижения симптоматики производят разнообразные действия: ворочаются в постели, встают и ходят по комнате, сгибают и разгибают ноги, делают себе массаж, потирают конечности, приседают и т. д. При прекращении движений симптомы постепенно возвращаются.
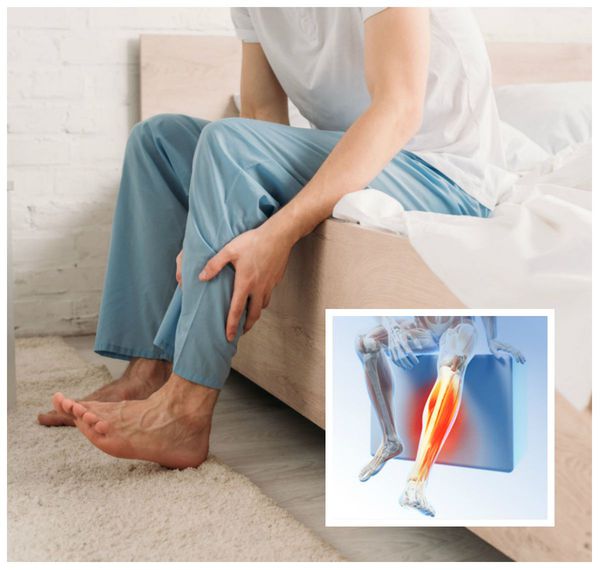
Появление признаков синдрома беспокойных ног, как правило, носит циркадный характер, т. е. зависит от времени суток. Наибольшей выраженности они достигают с полуночи до 2-4 часов утра [3] . В случае тяжёлой формы данного расстройства симптомы могут проявляться круглосуточно [8] . Поэтому у больных также имеются нарушения сна , в частности инсомния ( бессонница ). Она характеризуется трудным засыпанием, тревогой и меньшим количеством часов сна, что является причиной дневной сонливости и утомляемости в течение дня. Бессонница значительно снижает работоспособность, способствует развитию депрессии и тревожного расстройства [6] .
У подавляющего большинства пациентов с синдромом беспокойных ног периодически наблюдаются непроизвольные ритмичные кратковременные подёргивания ногами [6] . Как правило, они возникают в первой и второй фазе медленного сна, поэтому сами больные и их близкие могут не замечать таких движений. Обычно этот симптом выявляется во время полисомнографии — специального исследования, которое проводится в лабораториях, изучающих сон.
Патогенез синдрома беспокойных ног
По данным исследований, у пациентов с синдромом беспокойных ног снижен запас железа в головном мозге и в спинномозговой жидкости [7] [8] . Нехватка этого элемента приводит к недостатку дофамина и миелина, а также снижению синтеза энергии в нейронах. Среди специалистов, изучающих данную проблему, превалирует мнение, что в основе этих изменений при синдроме беспокойных ног лежит нарушение передачи дофамина в центральной нервной системе. Однако к настоящему времени нет единого объяснения тем процессам, которые приводят к развитию первичного синдрома беспокойных ног.
Чёткая зависимость симптомов расстройства от суточного цикла объясняется тем, что именно на вечернее время у пациентов приходятся наиболее низкие показатели дофамина и его метаболитов в цереброспинальной жидкости и межклеточном пространстве [8] [12] . Кроме того, чёткий циркадный ритм проявлений синдрома может отражать вовлечённость гипоталамуса. Этот отдел промежуточного мозга является эндокринным центром, который регулирует суточные циклы различных физиологических процессов в организме.
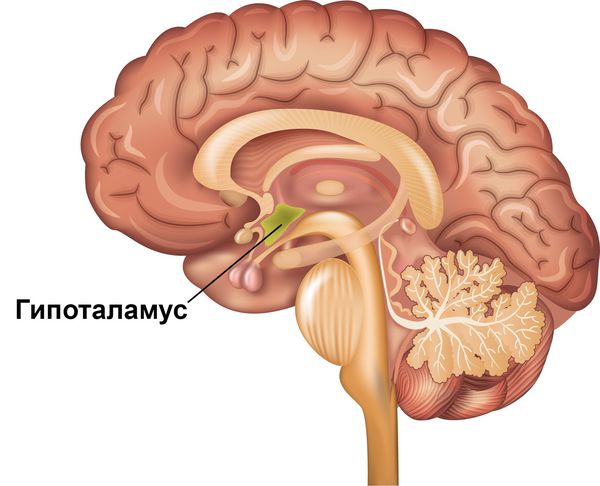
Наиболее значимым подтверждением теории о недостаточности дофаминергических систем как причине первичного синдрома беспокойных ног является высокая эффективность дофамина и его агонистов при лечении расстройства.
Классификация и стадии развития синдрома беспокойных ног
В зависимости от клинической картины расстройства выделяют три степени тяжести синдрома:
- лёгкая степень — неприятные ощущения в ногах беспокоят эпизодически, существенных нарушений сна не наблюдается, качество жизни пациента практически не страдает;
- умеренная степень — неприятные ощущения в ногах беспокоят меньше двух раз в неделю, сон и качество жизни вследствие этого умеренно нарушены;
- тяжёлая степень — неприятные ощущения в ногах беспокоят два раза в неделю и чаще, сон и качество жизни резко нарушены.
По своей длительности синдром может быть острым, подострым и хроническим. При острой форме расстройства симптомы беспокоят пациента не более двух недель, при подострой — не более трёх месяцев, при хронической — дольше трёх месяцев [13] . Однако в целом течение заболевания хроническое. Периоды ремиссии синдрома могут длиться как несколько дней, так и несколько лет [14] .
Первичный синдром, который возникает независимо от других состояний и заболеваний, обычно развивается в 30-40 лет, имеет длительные периоды стабильного течения без нарастания симптоматики. В случае возникновения расстройства в более позднем пожилом и старческом возрасте течение заболевания может быть более тяжёлым и устойчивым к лечению.
Осложнения синдрома беспокойных ног
В качестве осложнений синдрома можно рассматривать инсомнию (бессонницу) и вызванные ею изменения: беспокойство, стресс и другие нарушение психики и поведения. Из-за того что пациенту приходится постоянно просыпаться по ночам, в течение дня он становится сонным, раздражительным, эмоционально неустойчивым. В связи с нехваткой энергии он быстро утомляется, снижается его физическая и умственная работоспособность, возникают проблемы с концентрацией внимания. Всё это ухудшает качество жизни и сказывается на здоровье больного. В частности женщины с диагностированным синдромом беспокойных ног имеют повышенный риск развития клинической депрессии [9] . Как правило, после исчезновения признаков синдрома депрессия регрессирует [14] .
Диагностика синдрома беспокойных ног
Диагностика синдрома, как правило, не вызывает затруднений. Она проводится на основании жалоб пациента. При первичном осмотре какие-либо нарушения обычно не выявляются.
При постановке диагноза врачи ориентируются на диагностические критерии , разработанные Международной группой по исследованию синдрома беспокойных ног (IRLSSG) [10] . Согласно этим критериям, обновлённым в 2012 году, у пациента с данным синдромом должны присутствовать все пять признаков заболевания:
- Вынужденное движение ногами, как правило, сопровождается или вызывается дискомфортом и неприятными ощущениями в ногах.
- Неприятные ощущения в ногах и связанное с ними желание двигать конечностями возникают или усиливаются в период отдыха или неактивности в положении лежа или сидя.
- Потребность двигать ногами и неприятные ощущения полностью или частично устраняются движениями, такими как ходьба или потягивание (по меньшей мере, на время движения).
- Неприятные ощущения в ногах и п озывы к движению появляются или ухудшаются в вечернее или ночное время, но не в течение всего дня.
- Перечисленные выше симптомы не являются проявлением другого медицинского или поведенческого состояния.
Учитывая последний критерий, в ходе диагностического поиска важно отличить синдром беспокойных ног от других патологий:
- периферической полинейропатии;
- сосудистых заболеваний ( варикозной болезни вен, атеросклероза артерий нижних конечностей, эндартериита, тромбоза глубоких вен );
- отёков нижних конечностей;
- миалгии (мышечной боли);
- артрита и других заболеваний суставов;
- тревожного расстройства;
- позиционного дискомфорта;
- заболеваний щитовидной железы;
- крампи — внезапных болезненных непроизвольных сокращений мышц ног продолжительностью от нескольких секунд до нескольких минут;
- акатизии — патологической "неусидчивости" из-за дискомфортных ощущений, не связанных с положением тела или временем суток (часто является результатом приёма нейролептиков).
Для постановки диагноза также необходимо исследовать запасы железа в организме, оценить функцию почек, щитовидной железы, углеводный обмен. Для этих целей выполняется общий анализ крови. Также можно определить уровни ферритина, трансферрина, общей железосвязывающей способности сыворотки, фолиевой кислоты, витамина В 12 , глюкозы, гликированного гемоглобина, креатинина, мочевины, мочевой кислоты, альбумина, тиреотропного гормона и свободного тироксина [3] .
В некоторых случаях врач может назначить полисомнографию — исследование сна с использованием специализированных датчиков и программ. С его помощью получают расширенную картину показателей сна пациента, данные о его двигательной активности, в том числе и о количестве периодических движений конечностей.
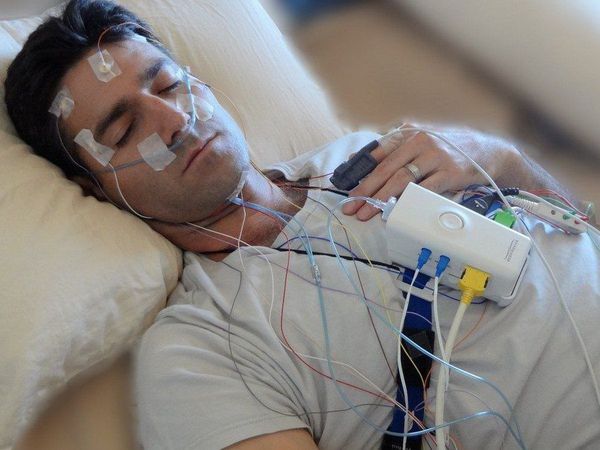
В случае подозрения на первичное поражение мышц или периферических нервов требуется проведение электромиографии (ЭМГ) и электронейромиографии (ЭНМГ).
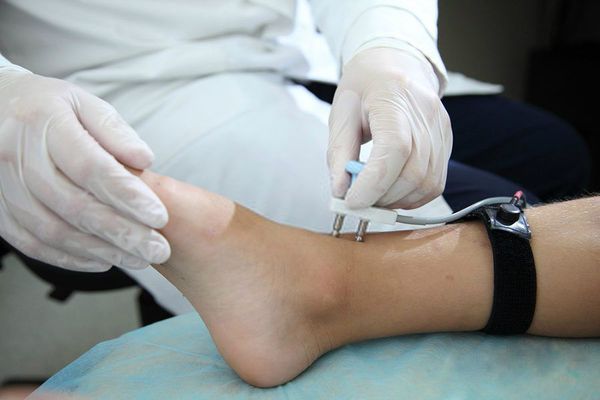
IRLSSG также разработала специальный опросник, облегчающий лечащим врачам постановку клинического диагноза. Он состоит из десяти вопросов, при ответе на которые пациент должен выбрать один из предложенных вариантов.
Сумма баллов, полученных во время анкетирования, не только указывает на наличие или отсутствие синдрома беспокойных ног, но и определяет его степень тяжести:
- 0 баллов — синдром отсутствует;
- 1-10 баллов — синдром в лёгкой степени;
- 11-20 баллов — синдром в умеренной степени;
- 21-30 баллов — синдром в тяжёлой степени;
- 31-40 баллов — синдром в очень тяжёлой степени.
Лечение синдрома беспокойных ног
При выборе метода лечения пациентов с синдромом беспокойных ног нужно учитывать его причину возникновения (первичный или вторичный характер).
Проявления вторичного синдрома могут быть устранены только после излечения основного заболевания, которое привело к развитию расстройства, или восполнения выявленного дефицита. Например, при анемии должны использоваться препараты железа.
При лечении лёгких форм первичного синдрома может проводиться немедикаментозная терапия. Она включает умеренную физическую активность (с упором на ноги и расслабление), вечерние прогулки, массаж, растирание, грелки, тёплую ванну для ног. Пациентам рекомендуется избегать веществ, провоцирующих появление симптомов: никотин, кофеин и другие диуретики, а также алкоголь.

Медикаментозное лечение синдрома показано при тяжёлом течении расстройства, нарушении сна и неэффективности других методов лечения. Оно предполагает приём неэрготаминовых агонистов дофаминовых рецепторов. Они восполняют нехватку дофамина в центральной нервной системе.
Эффективными средствами при всех формах синдрома являются прамипексол и леводопа/бенсеразид . Они используются в качестве препаратов первой линии [8] . Лечение начинают с минимальных доз. С течением времени малые дозы прамипексола становятся недостаточно эффективными для купирования симптомов. В таких случаях возможно увеличение дозировок до достижения эффекта или временная смена лекарственного средства.
Если применение препаратов первой линии невозможно, рассматривают назначение препаратов второй линии: клоназепама , габапентина или прегабалина . В тяжёлых случаях возможно использование опиоидных анальгетиков и антиконвульсантов [14] .
Терапия проводится длительно (несколько лет). Иногда лечение требуется только во время ухудшения клинической картины. В некоторых случаях для поддержания периода ремиссии препараты применяются пожизненно [14] .
При лечении синдрома беспокойных ног во время беременности рекомендуется придерживаться методов немедикаментозной терапии, также возможен приём фолиевой кислоты и препаратов железа (при его дефиците). Медикаментозное лечение возможно только при тяжёлом течении болезни. В таких случаях назначают клоназепам или леводопу [14] .
Прогноз. Профилактика
Синдром беспокойных ног — это длительно текущее хроническое заболевание, однако с правильно подобранным лечением оно поддаётся контролю. Прогноз для жизни благоприятный. При этом неприятные ощущения в ногах могут рецидивировать, что требует повторных длительных курсов лечения.
С возрастом проявления синдрома могут постепенно ухудшаться, особенно при наличии сопутствующих заболеваний. Поэтому при данной патологии важна ранняя диагностика и лечение [15] .
Если симптомы расстройства слабы, не вызывают значительного дневного дискомфорта или не влияют на способность человека засыпать, то это состояние не нуждается в лечении.
Меры профилактики первичного синдрома не разработаны в силу его генетической природы. Профилактика вторичного синдрома заключается в лечении заболеваний, которые могут привести к его развитию.
Дефицит железа и витаминов группы В может возникать при нарушении всасывания этих веществ в кишечнике, после операций на желудке, при соблюдении строгих диет. В таких ситуациях будет полезен профилактический приём витаминов и препаратов железа.
Сифилис может протекать в классической, скрытой или бессимптомной форме. Классическое развитие сифилиса разделяется на 4 основные периода — инкубационный, первичный, вторичный и третичный.
Инкубационный период начинается с момента, когда возбудитель попал в организм, и продолжается до появления первых признаков болезни — твёрдого шанкра. В этот период болезнь внешне никак не проявляется, хотя трепонемы продолжают размножаться в организме.
От момента заражения до образования твёрдого шанкра проходит 3-4 недели. В медицинской практике нередки случаи, когда эта стадия удлиняется до 3-х месяцев, либо укорачивается до двух недель и даже 10 дней.
Первичный сифилис. Первые признаки сифилиса - как проявляется инфекция?
После инкубационного периода наступает стадия первичного сифилиса, когда в месте вхождения возбудителя образуется шанкр.
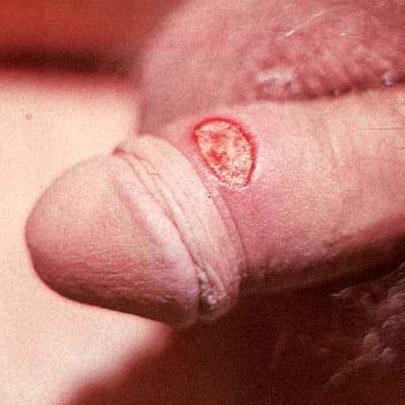
Внешне шанкр — это язвочка, чаще всего округлой или овальной формы с чёткими краями и ровным плотным дном. Она не причиняет больному никакого дискомфорта, не зудит и не болит.
Если твердый шанкр осложняется бактериальной или трихомонадной инфекцией, то возникает отек, сопутствующее воспаление, болевые ощущения при касании, или гнойные отделения.
Выделения язвы содержат множество возбудителей сифилиса (трепонем) и являются чрезвычайно заразными для людей, контактирующих с больным.
Чаще всего твердый шанкр возникает на половых органах, хотя возможна и другая его локализация. По расположению шанкр может быть:
- экстрагенитальным (располагаться во рту — на языке, в горле, на десне, на губе, на лице, на лобке, на ноге, на молочной железе, около анального отверстия и др.),
- генитальным (до 90% всех случаев, с локализацией дефекта кожи или слизистой на члене, во влагалище, на больших или малых половых губах, у 10 – 20% женщин – на шейке матки),
- биполярным (когда несколько шанкров одновременное появляются на разных частях тела).
75% экстрагенитальных первичных сифилом располагаются в области головы, на лице и в горле. Расположенные вне половых органов, твердые шанкры могут выглядеть атипично, иногда не очень заметно, что и не побуждает человека немедленно обратиться к врачу.
Через несколько дней после появления шанкра, ближайшие к нему лимфатические узлы увеличиваются и уплотняются, легко определяются при пальпации. При этом анализы крови на сифилис могут оставаться отрицательными, а стать положительными лишь на 6-й, либо 7-й неделе развития болезни.
Лечение первичного сифилиса можно проводить в стационаре или в амбулаторных условиях, но в любом случае под наблюдением врача венеролога. Если первичные симптомы болезни обнаружены у одного из постоянных половых партнеров, то второго также необходимо обследовать и провести превентивное лечение.
Если затягивать с лечением, то болезнь может прогрессировать, ухудшая тем самым общее состояние больного.
Так как твердый шанкр выступает одним из первых симптомов сифилиса, при его появлении нужно незамедлительно обращаться к венерологу для обследования и лечения. Кроме того, именно на стадии первичной эрозии сифилитическую инфекцию легче всего вылечить. В противном случае болезнь будет прогрессировать и излечение становится более проблематичным, сложным, длительным.
Первичный период сифилиса завершается появлением генерализованных высыпаний на коже и слизистых оболочках (в среднем спустя 2,5 - 3 месяца после заражения).
Вторичный сифилис
Вторичный сифилис. Для этой стадии характерно образование на туловище яркой сыпи. Высыпания могут выглядеть как дерматиты (кожные, аллергические заболевания ), поэтому при появлении сыпи обязательно требуется консультация врача - дерматовенеролога. Язвочка заживает самостоятельно, бесследно или оставляя рубчик, не беспокоит и проходит спустя пару недель даже без лечения. Но анализы крови на сифилис становятся резко положительными. От момента заражения проходит 1.5 — 2 месяца, а человек болеет и не знает об этом.
Далее, сыпь на теле проходит самостоятельно и больного человека вводит в заблуждение, высыпания прошли, язвочки нет - ЗДОРОВ! Но, через 1-2 месяца сифилитическая картина повторяется с новой силой: сифилитическая ангина, полиаденит (все лимфатические узлы увеличиваются и болезненны), температура повышается, появляется общая слабость, сыпь на теле ( менее яркая ), на ладонях и на подошвах - папулы, выпадение волос и т.д. Бледная трепонема начинает внедряться во все внутренние органы и системы, не оставляя им шанса нормально функционировать.
Третичный сифилис
Третичный сифилис может проявляться в том случае, если пациент длительное время не получает должного лечения (от 5-ти лет и выше). На данной стадии внутри органов и костей образуются гуммы, разрушающие человека. Появляется гнусавый голос, проваливается нос и поражаются головной, а также спинной мозг (нейросифилис).
Сифилис характеризуется длительным течением заболевания и определенной стадийностью.
Заражение возбудителем сифилиса (бледная трепонема или Treponema pallidum) происходит преимущественно половым путем.
При непосредственном соприкосновении слизистой оболочки структур урогенитального тракта во время незащищенного секса.
Инкубационный период (время с момента проникновения бледной трепонемы в организм до появления первых клинических признаков заболевания) в среднем длится 2-3 недели.

После чего на половых органах (реже полость рта после занятия оральным сексом) появляется твердый шанкр – первичный сифилис.
Он представляет собой безболезненное изъявление слизистой оболочки в виде кратерообразного углубления.
Без проведенного адекватного лечения, направленного на уничтожение возбудителя сифилиса, инфекционный процесс переходит во вторичную стадию.
Она характеризуется тем, что появляются
красные пятна при сифилисе
В этой статье мы подробно разберем, какие могут пятна при сифилитической инфекции.
Вы узнаете, где могут располагаться элементы и как их отличить от других заболеваний.
Расскажем, что делать, если появились подозрительные пятна у взрослого или ребенка.
Подробно разберем, какие анализы сдавать при появлении симптомов, и, какой врач занимается лечением патологии.
Пятна на коже могут появляться как при вторичном, так и при первичном сифилисе.
Это может быть в случае нетипичного течения заболевания.
Пятна при первичном сифилисе
Для первичного сифилиса характерным является формирование твердого шанкра в области проникновения возбудителя инфекции.
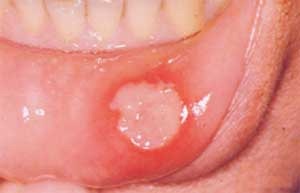
В редких случаях (атипичное течение заболевания) может появляться красное пятно в горле.

Пятна в горле при сифилисе
Пятнистая сыпь, ярко красного цвета может появляться на слизистой:
- Небных дужек
- Миндалин
- Язычка
Это своеобразный аналог появления шанкра.
Сыпь во рту появляется только, если инфекция проникла в организм этим путем.
Редко подобную сыпь наблюдают у детей при бытовом заражении.
Сифилис миндалин и слизистой оболочки рта без образования изъязвления чаще бывает у женщин после незащищенного орального секса.
Сифилис сегодня является одним из самых опасных и распространенных в России венерических заболеваний. Что бы поставить диагноз женщинам, гинеколог смотрит на симптомы и жалобы пациента.

О том какие симптомы сифилиса
у мужчин и женщин рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
Локализация пятен при вторичном сифилисе
Давайте уточним, в каком месте возникают сифилитические пятна.
Образования могут появляться по всему телу.
Но, наиболее часто проявляются в определенных местах.
Это является отличительной особенностью сыпи при сифилисе и учитывается врачом при диагностике.
Выделяют следующие места расположения пятен:
- 1. Спина и живот
- 2. Плечи
- 3. Шея и грудь
- 4. Лицо и лоб
Это наиболее типичные места расположения элементов.
Стоит отметить, что пятна можно обнаружить и на других участках тела.
Редко пятна появляются на ногах.
Это считаться нетипичной локализацией и может затруднить диагностику.
Важно! Если Вы обнаружили на коже подозрительные пятна, следует немедленно обратиться к врачу.
Обязательно стоит пройти диагностические мероприятия.
Какие пятна могут быть при сифилисе?
Сифилис часто проявляется яркими элементами розового или красного цвета.
По морфологическому признаку, наиболее часто выявляют два вида пятен при вторичном сифилисе.
Это такие элементы, как:
Реже встречаются другие образования, например лейкодерма.
Разберем подробнее эти элементы.
Обычно при вторичной стадии заболевания образуются небольшие пятна на теле при сифилисе.
Они имеют красное или розовое окрашивание, размеры до 5 мм в диаметре не выступают над поверхностью кожи.
При надавливании пальцем исчезают после чего вновь появляются.
Такие элементы сыпи называются розеолы.
Четкой излюбленной локализации розеол при вторичном сифилисе нет.
Они могут обнаруживаться на коже туловища, конечностей, лица.
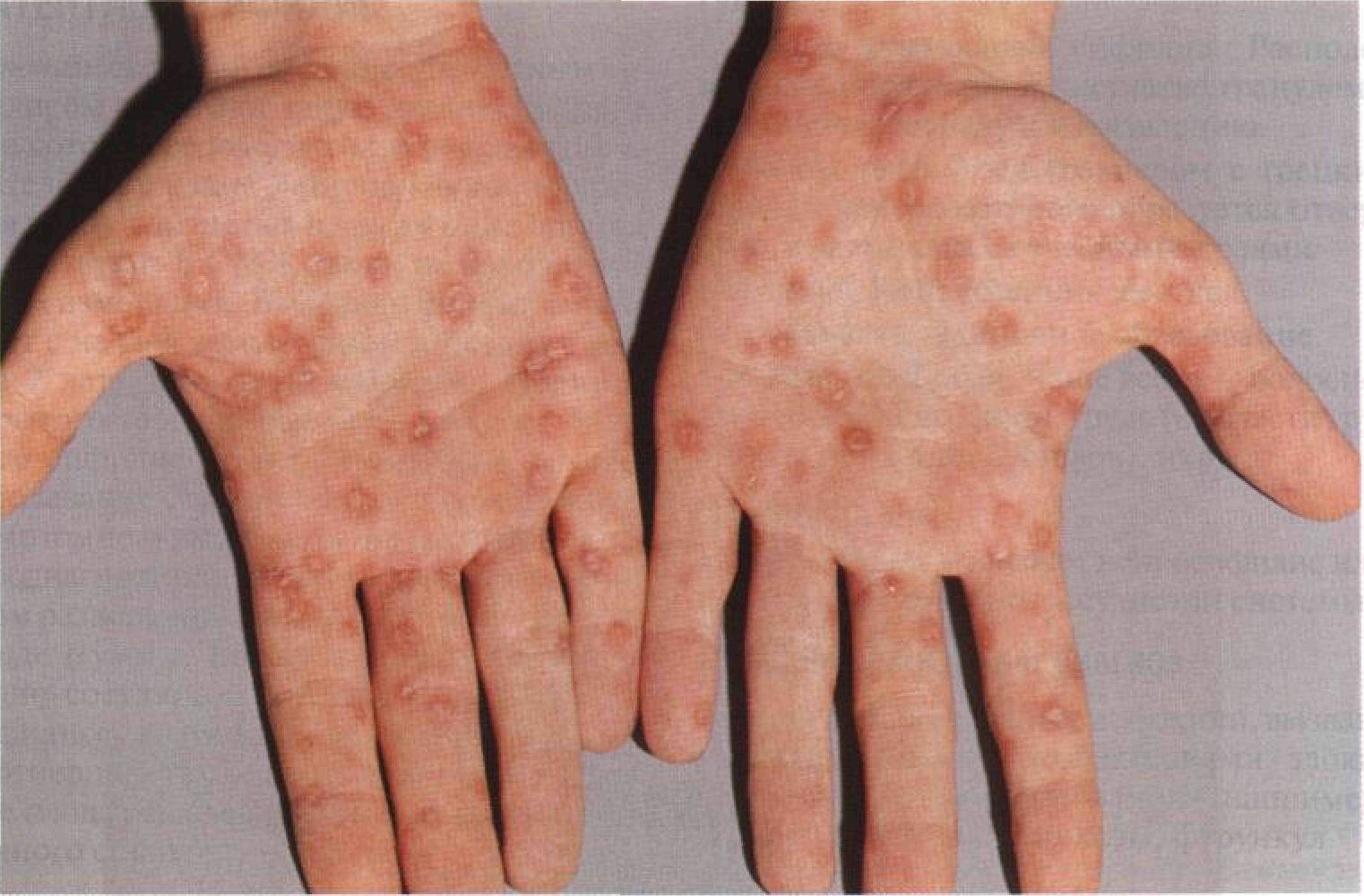
Несколько реже на развитие вторичной стадии инфекции указывают папулы.
Они представляют собой насыщенно красные пятна при сифилисе, которые обычно выступают над кожей и не исчезают при надавливании.
Какие пятна сифилиса имеют нехарактерные свойства?
Вследствие особенностей течения инфекционного процесса, индивидуальных особенностей организма человека или свойств бледной трепонемы, классическая розеолезная сыпь при сифилисе может не развиваться.
При этом на коже появляются высыпания, которые имеют определенные особенности:
- I. Белые пятна. При сифилисе попадание патогенных бактерий в кожу может сопровождаться нарушением функциональной активности меланоцитов. Это клетки, которые вырабатывают пигмент, отвечающий за окраску кожи. Такие пятна не имеют воспалительной природы. Они характеризуются белым цветом, различной формой и размерами.

- II. Атипичная локализация сыпи, которая может указывать на сифилис. Пятна на ногах развиваются реже, но при их расположении на коже сгибательных поверхностей суставов могут появляться мокнутия (выделение серозной жидкости из элемента сыпи). Они сопровождаются болевыми ощущениями и выделением значительного количества микроорганизмов.
Белые пятна при сифилисе
Рассмотрим подробнее эти элементы, чем они отличаются и что делать при появлении пятен такого характера.
Пятна представляют собой ограниченные участки депигментации размером с зерно или монету, не выступают над поверхностью кожи и не причиняют беспокойства человеку.
Сифилитическая лейкодерма напоминает кружево.
Основная локализация подобных образования, это шея.
Может встречаться лейкодерма и на других участках кожи:
Часто на данные образования инфицированный человек не обращает особого внимания.
Внимание! Белые пятна не доставляют особого беспокойства, не болят и не чешутся.
В зависимости, сливаются ли пятна или нет, различают следующие виды сифилитической лейкодермии:
- пятнистую (без сливания)
- сетчатую (сливаются частично)
- мраморную (полное сливание)
Чаще белые пятна при сифилисе возникают у женщин.
Доказано, что в пятнах не присутствует возбудитель сифилиса, бледная трепонема.
Механизм образования лейкодермии точно не известен.
Считается, что нарушается синтезирование меланина под воздействием инфекции.
По другой версии, нарушение пигментации происходит в результате поражения нервной системы с нарушением питания кожи и разрушением пигмента.
Сифилитическая лейкодерма обратима, исчезает на фоне лечения в течение 2 - 3 месяцев.
Бывают ли коричневые пятна при сифилисе?
Редко, но можно наблюдать и коричневатые пятна на коже.
Давайте разберем, когда они могут появиться.
Коричневые пятна при сифилисе, также как и белые, являются нарушением пигментации кожи при сифилитической лейкодерме.
Окраска пятен с гиперпигментацией может быть – от желтовато-бурого до темно-коричневого цвета.
Через 2–3 недели на данных участках кожи появляются светлые гипопигментированные пятна, округлой или овальной формы.
Пятна при сифилисе у детей
Если у ребенка появились пятна, это всегда должно насторожить.
Разберем особенности пятен при сифилисе и как отличить их от других заболеваний.
Появление сыпи при сифилисе у детей происходит во второй этап развития болезни.
Это признак вторичного сифилиса.
Сифилитическая сыпь у детей напоминает сыпь при детских инфекциях (ветрянка, корь, краснуха).
Также как и при детских инфекциях сопровождается температурой, в течение 1-5 дней.
Как же отличить сифилитические высыпания от сыпи другой этиологии?
Главной отличительной чертой является:
- 1. длительность высыпаний – от 2-3 недель до нескольких месяцев
- 2. волнообразным течением – периоды высыпаний сменяются периодами обманчивого благополучия в течение всего вторичного периода
Сыпь у детей, как и у взрослых может быть разной окраски.
В зависимости от характера элементов, различают следующие виды сифилитической сыпи:
- розеолезная – пятна по 2-3 мм
- папулезная – узелки от 1мм до 1см
- пустулезная – наличие гнойничков
После приема антибиотиков, количество сыпи может уменьшаться.
Важно! При обнаружении подобных высыпаний у ребенка, следует обязательно пройти анализы на сифилис.
Педиатры редко назначают этот анализ.
В результате, ребенок не получает лечения и заболевание прогрессирует.
Стоит понимать, что ребенок может заразиться не только от родителей, но и контактным путем.
Например, если источник заболевания есть среди его окружения или в дошкольном учреждении.
Сифилис может передаваться:
- Через посуду
- Посредством общей питьевой воды
- При тесном контакте (маленькие дети)
При отсутствии правильного лечения, данный вид сифилиса переходит в третичный!
Инфекция крайне опасна, может привести к поражению внутренних органов, инвалидности и смертельному исходу.
Лечение пятен при сифилисе у детей проводится только при помощи длительной антибиотикотерапии.
При необходимости проводится госпитализация.
Сифилис без появления пятен
Очень редко вторичный сифилис может протекать без образования пятен.
Это значительно ухудшает выявляемость заболевания.
А человек остается заразным для окружающих (для вторичного сифилиса характерна возможность инфицирования человека контактно-бытовым путем).

Сегодня для своевременного выявления сифилиса проводится скрининоговое лабораторное исследование для всех пациентов лечебных учреждений перед поступлением в стационар.
Появились пятна: что делать
Если обнаружены любые признаки, подозрительные на сифилис, следует обратиться к специалисту.
Помните! Самолечением заниматься не стоит, это чревато развитием осложнений.
Пятна при сифилисе: к какому врачу обратиться
Причина развития пятен у мужчин и женщин почти всегда одна – инфекция.
Частая причина инфицирования – незащищенный половой акт.
Лечением таких заболеваний занимаются врачей нескольких специальностей.
Это дерматовенеролог, гинеколог и уролог.
При тяжелом течении инфекции, необходим комплексный подход.
Венеролог – главный врач в лечении сифилиса.
При воспалении мочевого пузыря, уретры или нарушении половой функции – подключается уролог.
У женщин часто необходима консультация гинеколога.
Инфицирование приводит к бесплодию, нарушению менструального цикла и другим проблемам.
Если выявлены сифилитические пятна у ребенка, может потребоваться консультация педиатра.
Для лечения и проведения диагностики при любых пятнах, можно записаться на прием в нашу специализированную клинику.
Собственная лаборатория обеспечивает быстрое проведение диагностики.
Своевременная диагностика обеспечит назначение адекватного лечения.
Важно! Мы выполняем все виды диагностики сифилиса на любой стадии.
Анализы можно сдать на анонимных условиях, а результат будет готов максимально быстро.
При любом подозрении на сифилис, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Читайте также:

