Сигнальна діяльність кори головного мозку
Обновлено: 23.04.2024
Морфологические основы динамической локализации функций в коре полушарий большого мозга (центры мозговой коры)
Знание локализации функций в коре головного мозга имеет огромное теоретическое значение, так как дает представление о нервной регуляции всех процессов организма и приспособлении его к окружающей среде. Оно имеет и большое практическое значение для диагностики мест поражения в полушариях головного мозга.
Представление о локализации функций в коре головного мозга связано прежде всего с понятием о корковом центре. Еще в 1874 г. киевский анатом В. А. Бец выступил с утверждением, что каждый участок коры отличается по строению от других участков мозга. Этим было положено начало учению о разнокачественности коры головного мозга — цитоархитектонике (цитос — клетка, архитектонес — строю). В настоящее время удалось выявить более 50 различных участков коры — корковых цитоархитектони-ческих полей, каждое из которых отличается от других по строению и расположению нервных элементов. Из этих полей, обозначаемых номерами, составлена специальная карта мозговой коры человека.
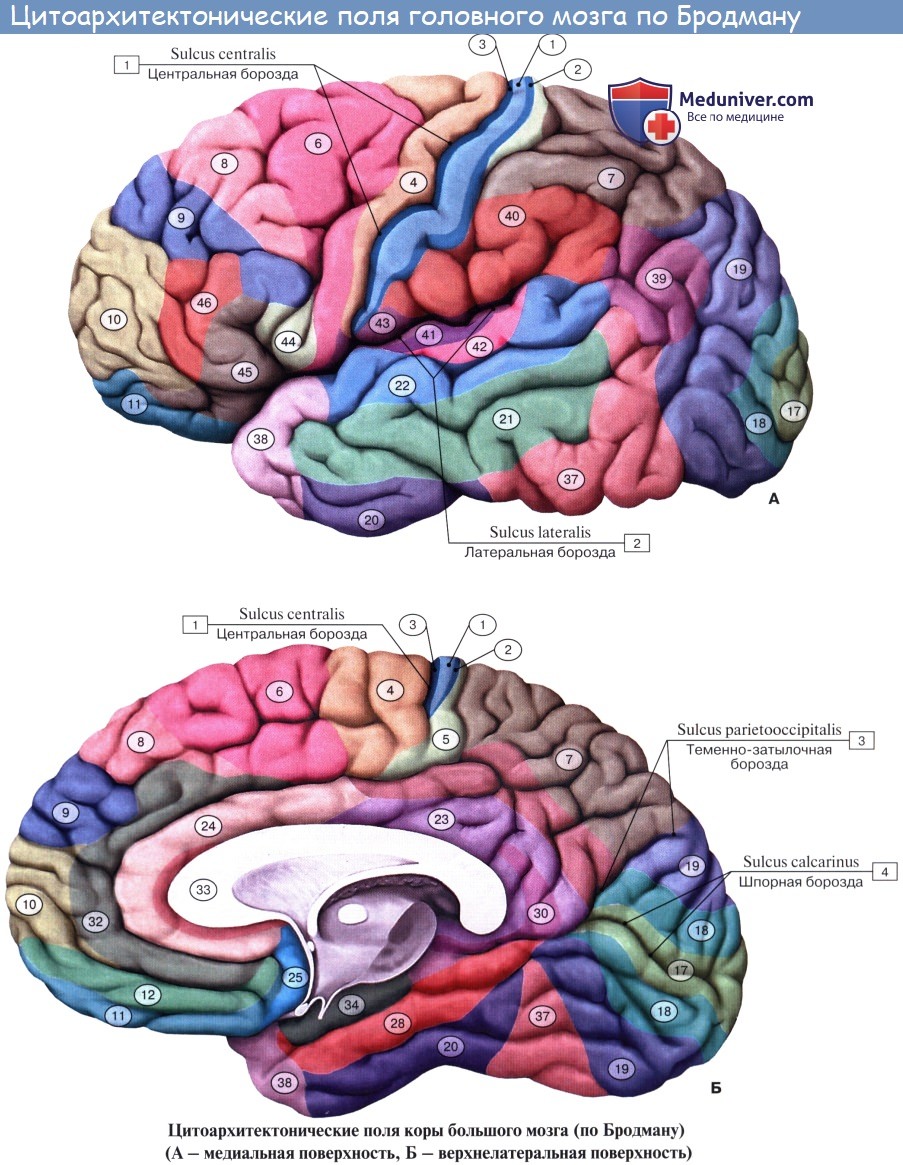
По И. П. Павлову, центр — это мозговой конец так называемого анализатора. Анализатор — это нервный механизм, функция которого состоит в том, чтобы разлагать известную сложность внешнего и внутреннего мира на отдельные элементы, т. е. производить анализ. Вместе с тем благодаря широким связям с другими анализаторами здесь происходит и синтез, сочетание анализаторов друг с другом и с разными деятельностями организма.
Редактор: Искандер Милевски. Дата последнего обновления публикации: 30.7.2020
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
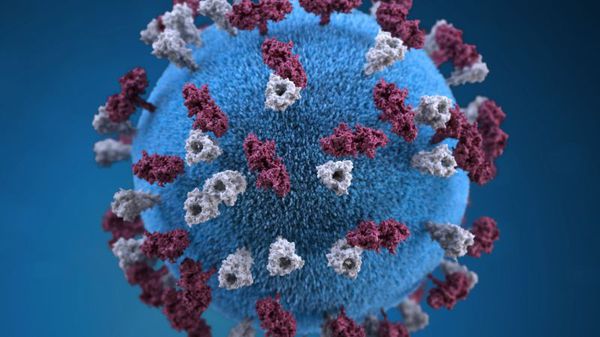
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кори
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
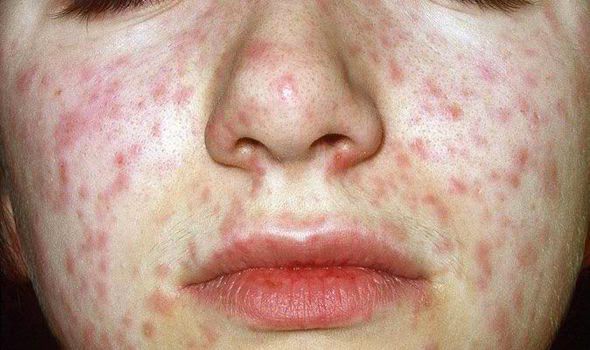
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
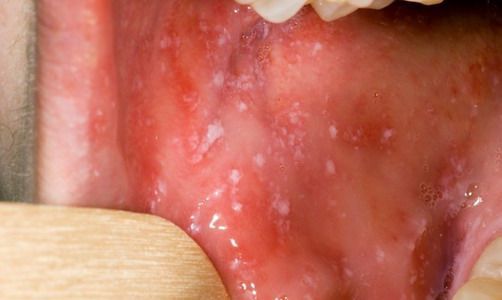
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]
Что такое хроническая ишемия головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пахтусова Н. А., невролога со стажем в 33 года.
Над статьей доктора Пахтусова Н. А. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Хроническая ишемия головного мозга — это медленно прогрессирующее поражение головного мозга, вызванное хронической недостаточностью мозгового кровообращения. Проявляется комплексом когнитивных, эмоциональных и двигательных нарушений. В отечественной литературе для обозначения хронической ишемии головного мозга используется термин "дисциркуляторная энцефалопатия", который удачно отражает патогенез заболевания и включён в отечественную классификацию сосудистых заболеваний головного мозга [5] . На последней стадии заболевание развивается в сосудистую деменцию.
В Международной классификации болезней (МКБ-10) термину "дисциркуляторная энцефалопатия" соответствует синдром хронической ишемии головного мозга. Этот термин является патофизиологическим, отсутствует в "Неврологическом приложении к МКБ-10" и практически не используется в международной клинической литературе.
Достоверных данных о числе больных хронической ишемией мозга нет, что связано диагностическими трудностями. Указываются такие цифры: не менее 700 человек на 100 000 населения. С учётом увеличения продолжительности жизни и старения населения, а также улучшения диагностируемости, количество этих пациентов будет расти. Болезнь встречается у людей старшего возраста — после 60 лет.
Причины хронической ишемии мозга разнообразны, возможно их сочетание:
-
(повышенное артериальное давление). (появление бляшек и возможная закупорка) сосудов головного мозга.
- Венозные дисфункции головного мозга: нарушение тонуса вен (при черепно-мозговых травмах, гипертонии, заболеваниях эндокринной системы, алкогольном и наркотическом опьянении), механическое нарушение оттока крови (застойные венозные дисфункции). .
- Нарушения сердечного ритма, хроническая сердечная недостаточность, ишемическая болезнь сердца, приобретенные пороки сердца. (пониженное артериальное давление).
- Церебральный амилоидоз (отложение в стенке мозговых сосудов белка амилоида).
- Васкулиты (воспаление стенки сосудов).
- Наследственные ангиопатии: телеангиэктазии (образование выпячиваний и аневризм в недостаточно прочных сосудах), болезнь Виллебранда (эпизодические спонтанные кровотечения).
- Наследственная дисплазия соединительной ткани, которая приводит к изменениям артерий мозга и сердца.
- Нарушения свертывающей системы крови.
- Гипергомоцистеинемия (высокий уровень гомоцистеина, который увеличивает риск развития заболеваний периферических артерий).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронической ишемии головного мозга
Для хронической ишемии мозга характерно постепенное развитие симптомов, неуклонно прогрессирующее течение, длительный латентный период на начальных этапах болезни, а также комбинация когнитивных (умственных), аффективных (эмоциональных) и двигательных нарушений.
Когнитивные нарушения определяют тяжесть и прогноз заболевания, коррелируют с объёмом пораженной мозговой ткани [6] .
- 1 стадия — активные жалобы на снижение работоспособности, ослабление памяти, утомляемость, тревогу, депрессию, неустойчивость и замедленность при ходьбе, головокружения.
- 2 стадия — снижение критики к своему состоянию и нарастание когнитивных нарушений. На изменения в состоянии здоровья пациента обращают внимания близкие люди, но сам пациент утверждает, что с ним всё в порядке. Прогрессируют нарушения памяти, проблемы при планировании и решении задач, человеку становится трудно пользоваться сложными бытовыми приборами, возрастает социальная изоляция, речь становится беднее, усугубляются двигательные нарушения. Если на первой стадии трудоспособность и независимость в быту сохранны, то уже на второй стадии пациент нетрудоспособен и частично зависим в быту.
- 3 стадия (деменция) — когнитивные нарушения выраженные, пациент не способен распознавать лица или предметы, пользоваться простыми бытовыми приборами (зубная щётка), возникают проблемы с одеванием, человек полностью зависим в быту от посторонней помощи.
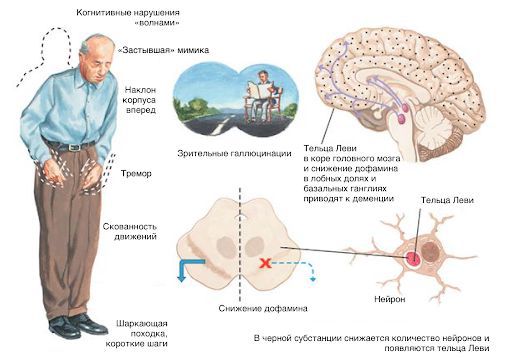
Двигательные нарушения: затруднения в начале движения, при поворотах, шаркающая походка, застывание во время ходьбы, частые падения, трудно стоять или сидеть без поддержки, повернуться в постели.
Аффективные (эмоциональные) нарушения: депрессия, тревога, беспокойство, расстройства сна, нарушения поведения, апатия, галлюцинации, эйфория, возбуждение, агрессия.
Патогенез хронической ишемии головного мозга
Хроническая ишемия мозга в основном развивается по двум причинам:
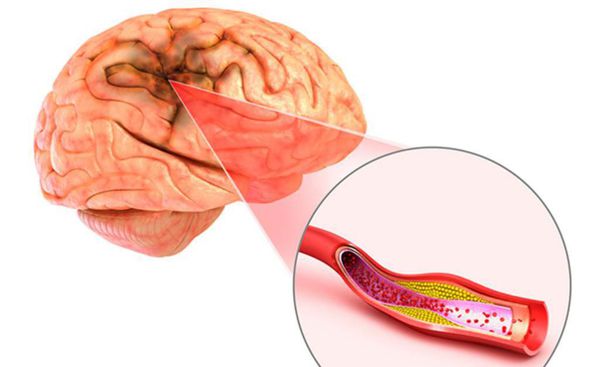
Атеросклероз крупных сосудов мозга. Атеросклеротические бляшки откладываются внутри сосуда, это приводит к сужению сосуда и ухудшению кровоснабжения головного мозга. Кроме того, от атеросклеротической бляшки могут отрываться небольшие фрагменты и закупоривать мелкие сосуды головного мозга.
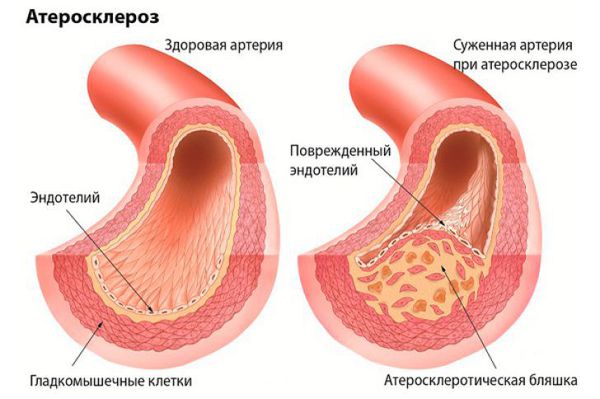
Нарушение кровобращения в мелких сосудах головного мозга (церебральная микроангиопатия). Основная причина поражения мелких артерий головного мозга – повышенное артериальное давление. Артериальная гипертензия вызывает склероз сосудистой стенки (в стенке сосудов откладываются различные патологические вещества (например амилоиды и липиды), что ведет к утолщению сосудов, изменению их тонуса и реактивности, разрушению сосудистой стенки. Это приводит к ухудшению кровоснабжения головного мозга. В коре головного мозга и в белом веществе образуются множественные небольшие кровоизлияния, участки ишемии, разрушается миелиновая оболочка нервных волокон (демиелинизация), что в конечном итоге приводит к гибели нервных клеток и нарушению работы головного мозга [18] [2] .
Из-за особенностей кровоснабжения головного мозга подкорковое и перивентрикулярное (расположенное вокруг желудочков головного мозга) белое вещество (белое вещество головного мозга – это отростки нервных клеток или нервные волокна) страдает в большей степени, чем серое вещество (сами нервные клетки). Повреждение проводящих путей приводит к нарушению связей между корой и подкорковыми структурами, что определяет основные симптомы.
Классификация и стадии развития хронической ишемии головного мозга
Существует несколько классификаций дисциркуляторной энцефалопатии.
На основании этиологических (причинных) факторов условно выделяют пять клинико-патогенетических типов [3] :
- Микроваскулярный (микроангиопатический): заболевание развивается из-за артериальной гипертензии, церебральной амилоидной ангиопатии и церебральных васкулитов.
- Макроваскулярный (атеросклеротический): развивается из-за стенозирующего атеросклероза магистральных артерий головы, аномалий крупных сосудов, воспаления крупных сосудов.
- Кардиальный: причина развития — заболевания сердца: аритмии, ишемическая болезнь сердца.
- Венозный: развивается из-за нарушения венозного кровообращения и застоя венозной крови.
- Смешанный: причина болезни — в комбинации цереброваскулярных и нейродегенеративных заболеванй, например, болезни Альцгеймера, болезнь телец Леви и других.
Существует классификация, которая выделяет четыре основные клинические формы:
- Гипертоническая дисциркуляторная энцефалопатия
- Субкортикальная артериосклеротическая энцефалопатия (САЭ).
- Гипертоническая мультиинфарктная энцефалопатия.
- Атеросклеротическая дисциркуляторная энцефалопатия.
- Хроническая сосудистая вертебрально-базилярная недостаточность.
- Смешанные формы.
В зависимости от степени выраженности когнитивных нарушений выделяют три стадии заболевания:
- 1 стадия — лёгкие когнитивные нарушения, частичная трудоспособность и бытовая независимость;
- 2 стадия — умеренные когнитивные нарушения, утрата работоспособности и частичная зависимость в быту;
- 3 стадия — выраженные когнитивные нарушеняй (деменция), полная зависимость в быту.
Осложнения хронической ишемии головного мозга
К осложнениям хронической ишемии мозга можно отнести:
- Острое нарушение мозгового кровообращения (ишемический или геморрагическоий инсульт). Факторы риска: выраженный атеросклеротический стеноз магистральных артерий головы и шеи, неконтролируемая артериальная гипертензия, сахарный диабет в сочетании с церебральной микроангиопатией [20] .
- Деменция. Позднее обращение к врачу и отсутствие адекватной терапии сопутствующих заболеваний приводит к неизбежному развитию сосудистой деменции, которую можно рассматривать как осложнение и как неблагоприятный исход хронической ишемии мозга [2] .
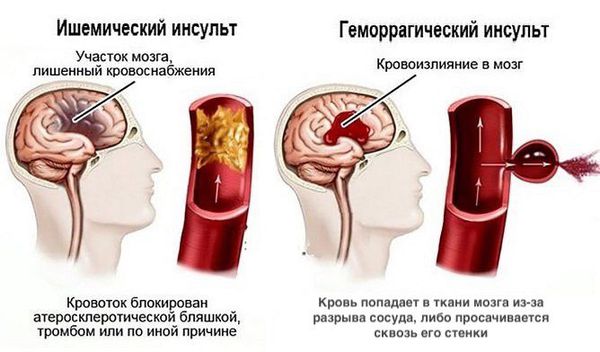
Диагностика хронической ишемии головного мозга
Диагноз хронической ишемии мозга часто является диагнозом исключения (то есть диагнозом, который ставится после исключения всех остальных причин) [6] . Особенно трудна диагностика на ранних стадиях, когда симптомы болезни достаточно неспецифичны и могут маскироваться под депрессией и невротическими расстройствами. Поэтому диагностика всегда комплексная, включает в себя подробный анамнез, различные лабораторные и клинические методы диагностики, консультацию врачей других специальностей и нейропсихологическую диагностику.
Подробный анамнез включает беседу с родственниками или ближайшим окружением больного для выяснения факторов риска, наличия сопутствующих заболеваний, характера прогрессирования болезни.
Исследование неврологического статуса : врач невролог во время осмотра пациента проверяет силу в мышцах, чувствительность на разных участках кожи, рефлексы (при помощи неврологического молоточка), точность движений, устойчивость при стоянии и ходьбе. На основании осмотра врач определяет зоны поражения мозга (топическая диагностика) .
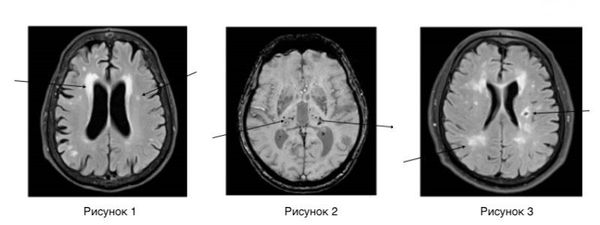
Нейровизуализационные методы: КТ, МРТ головного мозга, МР-ангиография (артерии и вены головного мозга ), при необходимости рентгеноконтрастная церебральная ангиография. Нейровизуализация позволяет исключить другие заболевания (опухоль, гидроцефалию) и подтвердить сосудистый характер нарушений. Предпочтительнее МРТ головного мозга, на которой выявляются характерные для хронической ишемии мозга изменения:
- лейкоареоз — изменение белого вещества вокруг желудочков головного мозга (на рисунке 1, белое свечение вокруг желудочков);
- лекоэнцефалопатия — поражение белого вещества головного мозга (на рисунке 1 и 3, светлые участки в подкорковом веществе);
- малые инфаркты, ишемические инсульты (рисунок 3);
- множественные микрокровоизлияния (рисунок 2 — темные участки);
- атрофия коры головного мозга.
Существует зависимость между типом и выраженностью морфологических изменений мозгового вещества и стадией заболевания [4] [6] .
Нейропсихологическое обследование позволяет выявить степень выраженности и характер когнитивных и эмоциональных нарушений, определить сохранные функции, на которые можно опереться в последующей нейрокоррекционной работе. Обследование проводится нейропсихологом при помощи специальных заданий: тестов на внимание, память, речь, мышление, двигательную координацию.
УЗИ сосудов шеи и головного мозга позволяет выявить признаки гипертонической ангиопатии: утолщение и неровная внутренняя поверхность сосудов, деформация, изгибы, извитости, снижение скорости кровотока, а также признаки атеросклероза: количество атеросклеротических бляшек, процент стеноза сосудов, степень опасности бляшки (может ли бляшка или её фрагмент оторваться и закупорить сосуд).
ЭКГ, холтеровское мониторирование и суточный мониторинг АД необходимы для определения степени тяжести сердечно-сосудистого заболевания как основного причинного фактора хронической ишемии мозга [4] .
Консультация врачей других специальностей (терапевта, эндокринолога, гастроэнтеролога, нефролога, диетолога) необходимы для своевременного выявления и лечения сопутствующего заболевания.
Общеклинический анализ крови, исследование липидного, углеводного обмена, показателей функции почек (креатинин, мочевина) и печени (билирубин, трансаминазы) необходимы для выявления и коррекции метаболических нарушений.
Лечение хронической ишемии головного мозга
Лечение заболевания должно быть комплексным и включать меры по предупреждению дальнейшего повреждение мозга, улучшению, стабилизации когнитивных нарушений и коррекции симптомов.
- Адекватная гипотензивная терапия. Важно избегать чрезмерного снижения артериального давления.
- Коррекция гиперлипидемии. Статины (препараты для понижения уровня холестерина в крови) замедляют развитие атеросклероза крупных артерий, снижают вязкость крови, положительно влияют на эндотелий (внутреннюю выстилку сосудов), препятствуют воспалению сосудистой стенки и отложению амилоида [11] .
- Лечение сахарного диабета — постоянный прием гипогликемических препаратов.
- Длительный прием антиагрегантов — препаратов, улучшающие текучесть крови (аспирин, дабигатран, ривароксабан) у пациентов с выраженным атеросклерозом артерий головы и сосудистыми очагами на МРТ .
- При высоком уровне гомоцистеина необходима фолиевая кислот и витамины В6, В12.
- Церебролизин эффективен при лечении сосудистой деменции у пациентов с легкими и умеренными когнитивными нарушениями [10] .
- Ингибиторы холинэстеразы (донепезил, галантамин) при сосудистой и смешанной деменции способны в некоторой степени улучшить когнитивные функции. Эффективность мемантина пока не доказана [15] .
- Ницерголин эффективен у пациентов с легкими и умеренными когнитивными нарушениями [16] .
Эффективность "вазоактивных средств" (винпоцетин, гинкго билоба) не доказана, возможен эффект "обкрадывания" (ухудшение кровотока в зоне ишемии), также неэффективны антиоксиданты (альфа-липоевая кислота) при лечении когнитивных нарушений [8] [12] .
Физические упражнения положительно влияют на когнитивные функции у пациентов с лёгкими когнитивными нарушениями и деменцией [17] .
Большое значение имеют мероприятия, направленные на поддержание и улучшение качества жизни пациента. С этой целью проводится эрготерапия — метод поддержания и восстановления бытовой повседневной активности для обеспечения полноценной жизни пациента. В рамках эрготерапии пациенты занимаются различными повседневными видами деятельности: личная гигиена, приём пищи, одевание, выполнение домашних обязанностей, забота о других людях, игры.

Прогноз. Профилактика
Хроническая ишемия мозга является прогрессирующим заболеванием, этиологически и клинически полиморфным. Прогноз заболевания будет зависеть от наличия сопутствующей патологии, степени её компенсации, эффективности проводимого лечения, стадии, на которой пациент обратился к врачу. На стадии лёгких когнитивных нарушений прогноз достаточно благоприятный, можно на какое-то время затормозить болезнь и предотвратить наступление деменции. На стадии умеренных когнитивных нарушений стабилизировать и улучшить состояние значительно труднее, на стадии деменции — невозможно.
Профилактика хронической ишемии мозга заключается в своевременном выявлении факторов риска цереброваскулярной патологии, своевременное и адекватное лечение сопутствующей патологии (артериальной гипертензии, сахарного диабета, сердечно-сосудистых заболевания), соблюдение диеты, систематическая адекватная физическая нагрузка, отказ от вредных привычек, овладение стратегиями борьбы со стрессом.
Различают первичную и вторичную профилактику. Первичная профилактика проводится у пациентов, которые имеют различные сосудистые факторы риска (артериальная гипертензия, сахарный диабет, гиперхолестеринемия) до развития симптомов заболевания. Меры по первичной профилактике хронической ишемии мозга совпадают с мерами, направленными на профилактику инсульта:
- контроль за артериальным давлением; иногда повышение артериального давления субъективно не ощущается (т.е. артериальное давление может быть повышенным, а человека ничего не беспокоит);
- контроль за сердечным ритмом (нарушения ритма сердца — частая причина хронической ишемии мозга и инсультов);
- контроль за уровнем сахара и холестерина в крови;
- контроль за весом;
- рациональное питание — полезна средиземноморская диета: оливковое масло, много овощей, фруктов, бобовых, круп, орехов, умеренное количество рыбы, морепродуктов, молочных продуктов, птицы, яиц, мало красного мяса и сладостей [14] ;
- отказ от вредных привычек;
- регулярная физическая нагрузка;
- управление стрессом: важно научиться правильно реагировать на стресс, чтобы стресс не приносил вреда здоровью [7] .
Вторичная профилактика направлена на предупреждение дальнейшего повреждение головного мозга у пациентов с симптомами хронической ишемии мозга. Она заключается в адекватной терапии заболеваний, которые привели к цереброваскулярным нарушениям [4] .
В настоящее время вся мозговая кора рассматривается как сплошная воспринимающая поверхность. Кора — это совокупность корковых концов анализаторов. С этой точки зрения мы и рассмотрим топографию корковых отделов анализаторов, т. е. главнейшие воспринимающие участки коры полушарий большого мозга.

Прежде всего рассмотрим корковые концы анализаторов, воспринимающих раздражения из внутренней среды организма.
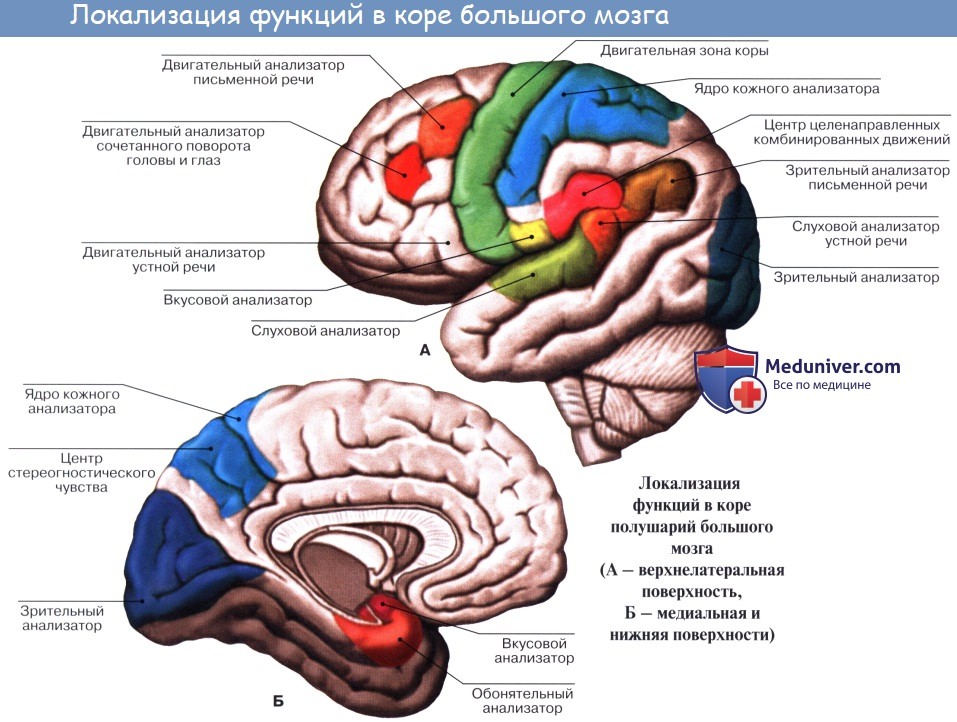
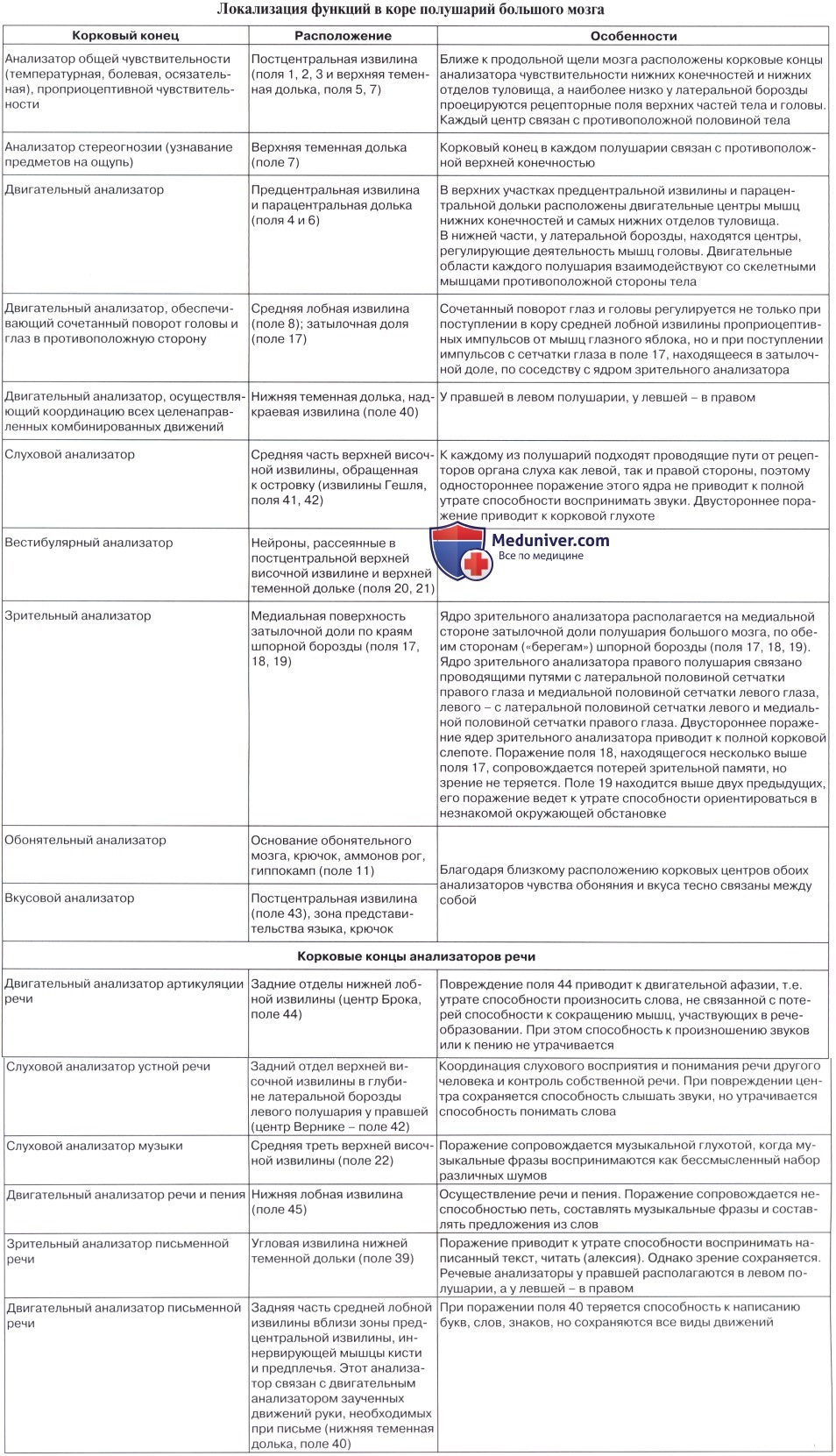
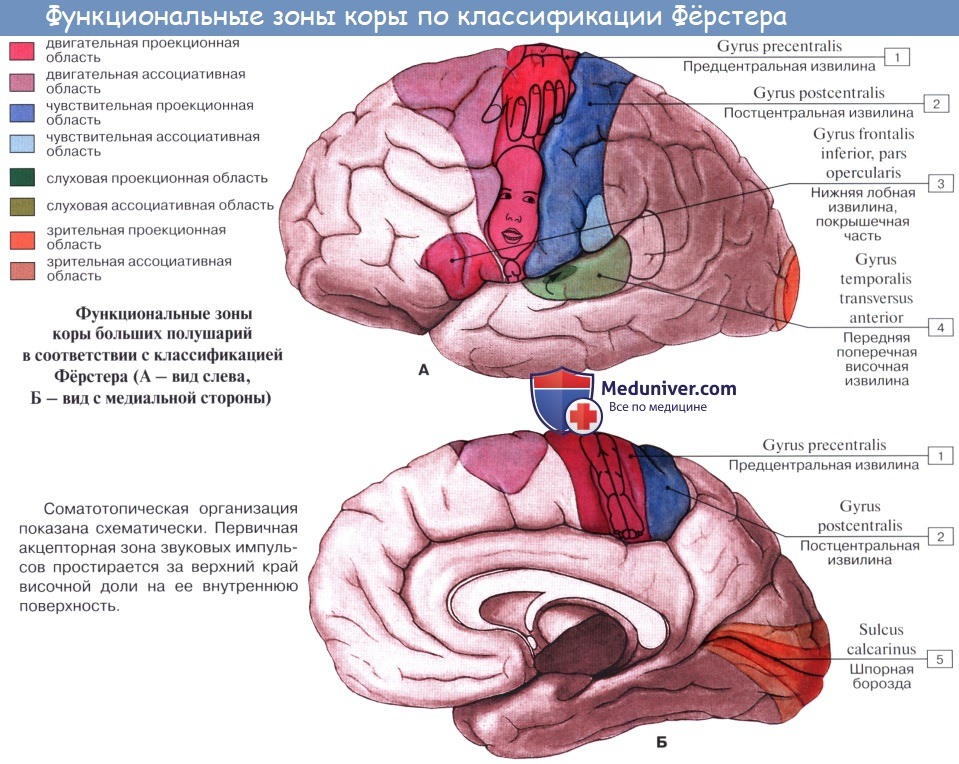
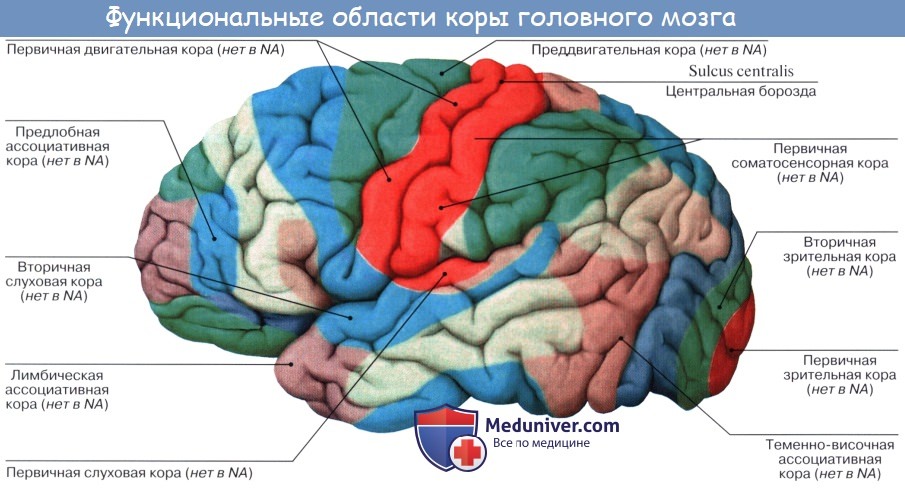
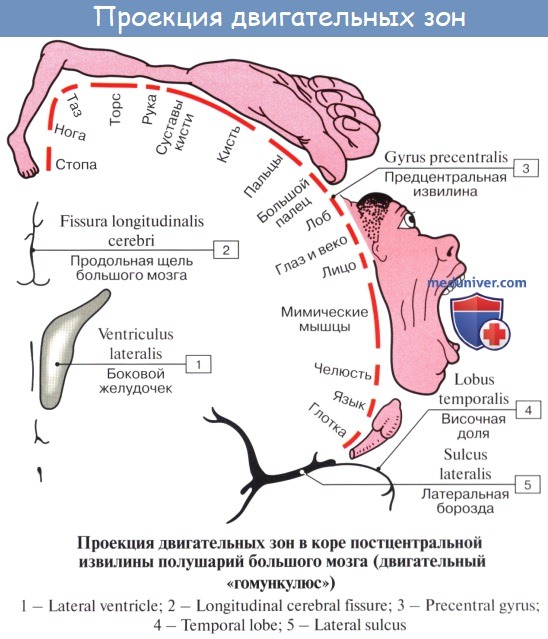
1. Ядро двигательного анализатора, т. е. анализатора проприоцептивных (кинестетических) раздражений, исходящих от костей, суставов, скелетных мышц и их сухожилий, находится в предцентральнои извилине (поля 4 и 6) и lobulus paracentralis. Здесь замыкаются двигательные условные рефлексы. Двигательные параличи, возникающие при поражении двигательной зоны, И. П. Павлов объясняет не повреждением двигательных эфферентных нейронов, а нарушением ядра двигательного анализатора, вследствие чего кора не воспринимает кинестетические раздражения и движения становятся невозможными. Клетки ядра двигательного анализатора заложены в средних слоях коры моторной зоны. В глубоких ее слоях (V, отчасти VI) лежат гигантские пирамидные клетки, представляющие собой эфферентные нейроны, которые И. П. Павлов рассматривает как вставочные нейроны, связывающие кору мозга с подкорковыми ядрами, ядрами черепных нервов и передними рогами спинного мозга, т. е. с двигательными нейронами.
В предцентральнои извилине тело человека, так же как и в задней, спроецировано вниз головой. При этом правая двигательная область связана с левой половиной тела и наоборот, ибо начинающиеся от нее пирамидные пути перекрещиваются частью в продолговатом, а частью в спинном мозге. Мышцы туловища, гортани, глотки находятся под влиянием обоих полушарий. Кроме предцентральнои извилины, проприоцептивные импульсы (мышечно-суставная чувствительность) приходят и в кору постцентральной извилины.
2. Ядро двигательного анализатора, имеющего-отношение к сочетанному повороту головы и глаз в противоположную сторону, помещается в средней лобной извилине, в премоторной области (поле 8). Такой поворот происходит и при раздражении поля 17, расположенного в затылочной доле в соседстве с ядром зрительного анализатора. Так как при сокращении мышц глаза в кору мозга (двигательный анализатор, поле 8) всегда поступают не только импульсы от рецепторов этих мышц, но и импульсы от сетчатки (зрительный анализатор, поле 17), то различные зрительные раздражения всегда сочетаются с различным положением глаз, устанавливаемым сокращением мышц глазного яблока.
3. Ядро двигательного анализатора, посредством которого происходит синтез целенаправленных сложных профессиональных, трудовых и спортивных движений, помещается в левой (у правшей) нижней теменной дольке, в gyrus supramarginalis (глубокие слои поля 40). Эти координированные движения, образованные по принципу временных связей и выработанные практикой индивидуальной жизни, осуществляются через связь gyrus supramarginalis с предцентральнои извилиной. При поражении поля 40 сохраняется способность к движению вообще, но появляется неспособность совершать целенаправленные движения, действовать — апраксия (праксия — действие, практика).
Редактор: Искандер Милевски. Дата последнего обновления публикации: 30.7.2020
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Кора головного мозга. Физиологическая анатомия коры головного мозга
По иронии судьбы, из всех отделов головного мозга меньше всего мы знаем о функциях коры большого мозга, хотя совершенно очевидно, что это самая большая часть нервной системы. В тоже время известны эффекты поражения или специфической стимуляции различных участков коры. В первых статьях по физиологии на сайте обсуждаются фактические данные о функциях коры; затем кратко представлены основные теории о нервных механизмах, участвующих в мыслительных процессах, памяти, анализе сенсорной информации и др.
а) Физиологическая анатомия коры большого мозга. Функциональном частью коры большого мозга является гонкий слои нейронов, покрывающий поверхность всех извилин. Толщина этого слоя составляет лишь 2-5 мм, а общая площадь равна примерно 0,25 м. В целом кора большого мозга содержит примерно 100 млрд нейронов.
На рисунке ниже показана типичная гистологическая структура коры большого мозга с последовательными слоями разных типов нейронов.
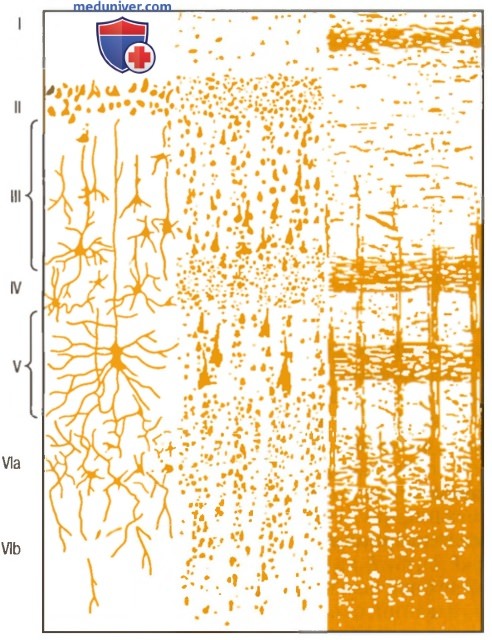
Структура коры большого мозга.
I - молекулярный слой; II — наружный зернистый слой;
III - слой пирамидных клеток; IV - внутренний зернистый слой;
V - слой больших пирамидных клеток. VI - слой веретенообразных клеток
Большинство нейронов относят к трем типам:
(1) зернистые (также называемые звездчатыми);
(3) пирамидные, получившие свое название за характерную пирамидальную форму.
Зернистые нейроны обычно имеют короткие аксоны и, следовательно, функционируют в основном как вставочные нейроны, которые проводят нервные сигналы только на небольшие расстояния в пределах самой коры. Некоторые нейроны — возбуждающие, они выделяют в основном нейромедиатор глутамат; другие — тормозящие, основным непромедиатором которых является гамма-аминомасляная кислота — главный тормозящий нейромедиатор.
Сенсорные области коры, а также ассоциативные, расположенные между сенсорными и моторными областями, содержат большое количество зернистых клеток, что дает основание предполагать высокую степень внутрикоргикалыюй обработки входящих сенсорных сигналов в пределах сенсорных и ассоциативных областеи.
Пирамидные и веретенообразные клетки дают начало почти всем волокнам, выходящим из коры. Пирамидные клетки — более крупные и мно гочисленпые, чем веретенообразные. Они являются источником длинных толстых нервных волокон, которые идут, не прерываясь, в спинной мозг. Они также дают начало крупным подкорковым пучкам ассоциативных волокон, проходящим от одной крупной части головного мозга к другой.
Справа на рисунке выше показана типичная организация нервных волокон в пределах разных слоев коры большого мозга. Обратите особое внимание на большое число горизонтальных волокон, которые распространяются между при лежащими областями коры. Также отметьте вертикальные волокна, идущие к коре и от нее к нижележащим областям мозга. Некоторые из них проходят весь путь до спинного мозга или направляются к отдаленным регионам коры большого мозга через длинные ассоциативные пучки.
Функции специфических слоев коры большого мозга обсуждаются в отдельных статьях на сайте (просим вас пользоваться формой поиска выше). Здесь следует вспомнить, что большинство входящих специфических сенсорных сигналов от тела поступают в IV слой коры. Большая часть сигналов покидают кору через нейроны, локализованные в V и в VI слоях; очень крупные волокна, идущие к мозговому стволу и спинному мозгу, берут начало главным образом в V слое, а громадное количество волокон, идущих к таламусу, возникают в VI слое.
Слои I, II и III осуществляют основную часть ассоциативных функций внутри коры, причем особенно большое число нейронов II и III слоев формируют короткие горизонтальные связи с прилежащими областями коры.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

