Сильные боли в животе и понос кишечная инфекция
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диарея: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Диарея определяется как неоформленный или жидкий стул три или более раз в день с выделением жидких каловых масс объемом более 200 мл. При этом частый оформленный стул не считается диареей. Неоформленный жидкий стул у новорожденных и детей, находящихся на грудном вскармливании, также является нормой.
Диарея, или понос, возникает вследствие нарушения всасывания воды в кишечнике. Значительная потеря жидкости может привести к обезвоживанию, а выведение большого количества электролитов (ионов калия, натрия, хлора) - к нарушению нормального протекания внутри- и межклеточных процессов. По данным Всемирной организации здравоохранения, острая диарея является причиной смерти свыше 2 млн человек в год.
Разновидности диареи
По клиническому течению:
- острая диарея - продолжается до 4 недель, вызвана бактериальными, паразитарными или вирусными инфекционными заболеваниями кишечника;
- хроническая диарея - длится более 4 недель, а ее причиной являются патологические состояния желудочно-кишечного тракта.
- секреторная диарея (обильный водянистый стул более 1 л/сут.);
- осмолярная диарея (обильный стул (полифекалия) с большим количеством остатков полупереваренной пищи (стеаторея));
- гипер- и гипокинетическая диарея (жидкий или кашицеобразный необильный стул);
- эксудативная диарея (жидкий необильный стул со слизью и/или кровью).
Диарея может быть спровоцирована пищевой токсикоинфекцией, приемом несвежих или несовместимых между собой продуктов, алкоголем, большим количеством кофе, слишком жирной или острой пищей.
Обычно диарея является симптомом инфекционного поражения желудочно-кишечного тракта, который может быть вызван различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты, питьевую воду или от человека человеку в результате несоблюдения гигиены. У больного наблюдаются симптомы интоксикации: жар, озноб, ломота в теле, общее недомогание, отсутствие аппетита, тошнота, рвота. Высокая лихорадка в большей степени свойственна инвазивным инфекциям, вызывающим воспалительную реакцию. При тяжелом воспалении в кишечнике развиваются эрозии и язвы и, как следствие, кровавая диарея.
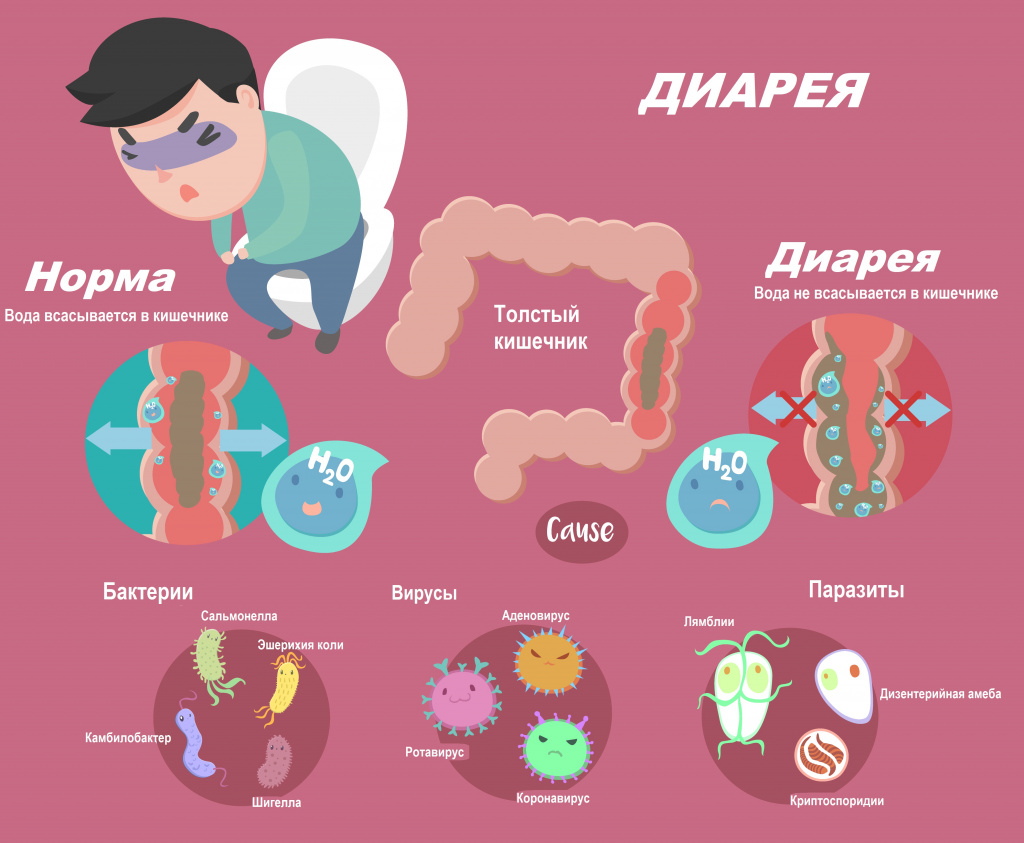
Помимо этого, диарею могут вызвать различные заболевания и патологические состояния:
- недостаток ферментов поджелудочной железы, хронический панкреатит;
- новообразования поджелудочной железы, надпочечников или кишечника;
- ишемия тонкой и толстой кишки;
- синдром раздраженного кишечника;
- дисбактериоз кишечника;
- резекция желудка или кишечника с формированием слепой петли либо короткой тонкой кишки;
- врожденные нарушения процесса всасывания;
- механическая желтуха любой природы;
- заболевания щитовидной железы (гипертиреоз, тиреотоксикоз);
- сахарный диабет;
- радиационное воздействие;
- прием некоторых лекарственных препаратов (слабительных, антибиотиков, антацидов и др.);
- неврогенные расстройства.
- синдромы острого гастрита и рита характерны для сальмонеллеза, бактериальных пищевых отравлений, кишечного иерсиниоза (псевдотуберкулеза);
- синдром острого энтерита типичен для холеры, вирусной диарей, коли-инфекции, вызванной кишечными палочками, кишечного иерсиниоза;
- синдром острого колита развивается при дизентерии, коли-инфекции, амебиазе (амебной дизентерии);
- синдром острого роколита характерен для сальмонеллеза, кишечного иерсиниоза, кампилобактериоза;
- обильная диарея со значительной примесью крови может свидетельствовать о начале развития язвенного колита, болезни Крона;
- острые инфекционные заболевания вирусной этиологии (ротавирус, норовирус, аденовирус, коронавирус) протекают с симптомами интоксикации и преимущественным поражением нескольких отделов желудочно-кишечного тракта (желудка, тонкой и толстой кишки) и с развитием синдромов энтероколита и роколита.
Особую опасность представляет диарея у ребенка, поскольку чревата очень быстрым развитием обезвоживания, тахикардией, падением артериального давления и шоком.
К каким врачам обращаться при диарее
При диарее следует обратиться к врачу-терапевту , врачу общей практики или гастроэнтерологу . Врач назначит необходимое обследование и установит причину болезни. Часто для постановки правильного диагноза требуются консультации инфекциониста.
Диагностика и обследования при диарее
Алгоритм диагностики острой диареи предусматривает определение ее причины, выявление воспалительного или другого этиологического фактора и верификацию заболевания.
Диагностические трудности возникают редко, только когда диарея становится первым проявлением системного заболевания или доминирует в клинической картине.
Наряду с физикальным обследованием (измерением веса, температуры, частоты сердечных сокращений и артериального давления), выполняют проктологический осмотр.
Характер стула определяется локализацией поражения кишечника (тонкая или толстая кишка). В зависимости от цвета и консистенции каловых масс можно предположить причину диареи:
- Желтый понос – возникает в результате усиления кишечной перистальтики (каловые массы продвигаются быстро и не сформированы полностью), может сопровождаться резью, тяжестью в животе.
- Жидкий кал зеленого цвета регистрируется при вирусных и бактериальных инфекционных болезнях. Цвет кала объясняется активным ростом количества возбудителей и скоплением лейкоцитов. Может сопровождаться частыми позывами к рвоте, болью в животе.
- Понос с кровью возникает при желудочно-кишечных кровотечениях. Если поражены верхние отделы пищеварительной системы, кал окрашивается в черный цвет. Кал с кровью алого цвета свидетельствует о кровотечении из прямой кишки.
- Белый жидкий стул возникает при наличии в организме новообразований или камней, сдавливающих желчный проток. Это состояние также сопровождается потемнением мочи и желтушностью кожных покровов.
- Понос водой встречается при холере. В этом случае испражнения очень частые, существует большой риск быстрого обезвоживания.
Большинство острых диарейных синдромов – следствие воздействия инфекционных агентов бактериального и вирусного происхождения i .
Дата последнего обновления: 27.03.2022
Среднее время прочтения: 9 минут
Содержание:
Проникая в человеческий организм вместе с зараженной водой или пищей, эти возбудители прямо или опосредованно повреждают ткани кишечника. Поражая слизистую оболочку пищеварительного тракта, они приводят к развитию симптомов инфекционной диареи, которая может проявляться обильным стулом, лихорадкой, болезненными тенезмами (постоянными, режущими, тянущими, жгущими болями в области прямой кишки, без выделения кала) и изменением качественного и количественного состава периферической крови.
Классификация острых кишечных инфекций
Инфекционные диареи – это собирательное понятие. Оно включает в себя большую группу заболеваний вирусной и бактериальной природы, для которых типичен энтеральный механизм заражения ii (через желудочно-кишечный тракт). В соответствии с общепринятой классификацией все известные науке кишечные инфекции группируются:
- по этиологическому принципу,
- локализации патологического процесса,
- клиническим синдромам.
Бактериальные инфекции
Возбудителями протекающей по инвазивному и секреторному типу бактериальной диареи являются одноклеточные микроорганизмы (сальмонеллы, шигеллы, клостридии и другие). Они способны размножаться на поверхности и в более глубоких слоях кишечной стенки, а также проникать в кровь, вызывая развитие бактериемии. Так называемые пищевые токсикоинфекции, развитие которых обусловлено различными видами условно-патогенных микроорганизмов, способных продуцировать токсины в продуктах питания, также могут стать причиной бактериальной диареи. Пусковым механизмом заболевания является воспаление тонкого или толстого кишечника.
Симптомы
Бактериальная диарея протекает с выраженными симптомами острой интоксикации:
- значительным ухудшением самочувствия,
- головными болями,
- тошнотой,
- рвотой,
- повышением температуры тела до +38…+39 °С.
Вызванные бактериями инфекции, приводящие к ускоренной перистальтике и быстрой эвакуации содержимого кишечника, сопровождаются мучительными тенезмами (болезненными ложными позывами к дефекации), спастическими болями в области живота, развитием бродильной диспепсии (паталогическое состояние, при котором в кишечнике человека происходит процесс получения из углеводов спирта и углекислого газа, которые образуются вследствие распада углеводной пищи). В каловых массах присутствуют патологические примеси (слизь, кровь, частички гноя). Токсические продукты жизнедеятельности микроорганизмов, всасываясь через кишечные стенки в кровь, обуславливают развитие тяжелых синдромов инфекционного эндотоксикоза и становятся основной причиной обезвоживания организма.
Диарея при инфекционных заболеваниях бактериальной природы в отдельных случаях может сопровождаться менингеальными симптомами или выраженными мышечными и костно-суставными болями.
Диагностика бактериальных кишечных инфекций
Для выявления истинной причины развития болезни врачи обычно назначают лабораторные исследования iii , направленные на обнаружение возбудителя в каловых и рвотных массах, промывных водах желудка и остатках пищи, предположительно являющейся источником заражения. При подозрении на развитие сальмонеллеза параллельно проводится бактериологический анализ крови (посев на гемокультуру). В случае отсутствия роста патогенной бактериальной микрофлоры для уточнения этиологии вирусных диарей дополнительно осуществляются вирусологические исследования.
Лечение бактериальной диареи
Лечение инфекционной диареи бактериального происхождения iv назначается врачом. Обычно оно проводится в комплексе, включающем в себя лечебное питание, патогенетическую, этиотропную и симптоматическую терапию. К препаратам патогенетической терапии относятся регидратанты (лекарственные средства для восстановления баланса жидкости и электролитов), энтеросорбенты (препараты, обладающие способностью связывать и выводить из организма бактерии и микробные токсины), ферменты, пробиотики (бифидо- и лактобактерии). Этиотропные средства (антибиотики) назначаются строго по врачебным показаниям с учетом чувствительности возбудителя. В качестве препаратов симптоматического лечения, направленного на устранение отдельных симптомов инфекционной диареи, применяются спазмолитические, противотошнотные, противорвотные и противодиарейные лекарственные средства.
Для нормализации функции кишечника, снижения частоты позывов к дефекации и лучшего удержания каловых масс специалисты могут рекомендовать ИМОДИУМ ® Экспресс. Легко адсорбируясь из ЖКТ, антидиарейный препарат, предназначенный для взрослых и детей старше 6 лет, помогает ослабить или полностью устранить негативную кишечную симптоматику.
В случае клинически выраженного течения заболевания проводится госпитализация больного.
Вирусные инфекции
Современная вирусология располагает данными о наличии нескольких групп вирусов, способных провоцировать развитие вирусной диареи у детей и взрослых. В этот список входят вызывающие симптомы кишечного гриппа ротавирус, астро-, адено-, кальцивирусы, криптоспоридии и прочие. На территории РФ часто встречается заболевание, вызванное ротавирусной инфекцией. Так же как и возбудитель классического гриппа, ротавирус активизируется в холодное время года, т. е. имеет выраженную осенне-зимнюю сезонность. У ротавирусной инфекции есть несколько названий-синонимов: кишечный грипп, желудочный грипп, ротавирусный гастроэнтерит, ротавироз.
Пути передачи кишечного гриппа:
- фекально-оральный (через инфицированную воду или продукты);
- воздушно-капельный (вместе с частичками зараженной слюны при кашле, чихании, разговоре).
Источником инфекции является больной человек и вирусоноситель. Осложнения при кишечном гриппе встречаются очень редко (средняя продолжительность болезни составляет 4–5 дней).
Симптомы
Помимо этого, кишечный грипп имеет и характерные признаки пищеварительного расстройства: громкое урчание, разлитые или локализованные боли в животе, метеоризм, диарею с частотой испражнений, достигающей 15 раз в сутки. Так же как и при других вирусных инфекциях, диарейный синдром сопровождается лихорадочным состоянием, тошнотой и рвотой. Заболевание может протекать в легкой, среднетяжелой и тяжелой форме.
Диагностика
Кишечный грипп у взрослых и детей имеет сходство с другими, более опасными заболеваниями. Поэтому развитие диареи обязательно требует выяснения причинного фактора, спровоцировавшего ее возникновение. При постановке диагноза врачи обычно проводят вирусологическое исследование с применением следующих методик: ПЦР, РСК, РНГА (пассивной гемагглютинации), иммунофлюоресценции. Также может выполняться клинический анализ крови (при наличии симптомов кишечного гриппа наблюдается повышение количества лейкоцитов с нейтрофильным сдвигом влево).
Лечение вирусной диареи
Лечение кишечного гриппа у взрослых и детей в первую очередь должно быть направлено на предотвращение обезвоживания и потери электролитов. Для этого врачи часто назначают пациентам прием препаратов оральной регидратации (в более тяжелых случаях проводится системная регидратационная терапия).
Не менее важной составляющей лечения кишечного гриппа является диетотерапия (частое дробное питание с исключением сырых овощей и фруктов, молочных продуктов, черного хлеба, сдобной выпечки, сладостей, концентрированных соков, жирных, острых, горячих и жареных блюд).
При кишечном гриппе врач может назначить энтеросорбенты, ферменты, пробиотики, а при выраженном лихорадочном состоянии для устранения негативных сопутствующих проявлений гипертермии – жаропонижающие средства.
Для устранения симптомов диареи взрослым и детям после 6 лет врач может рекомендовать принимать ИМОДИУМ ® Экспресс. Действие этого средства симптоматической терапии направлено на нормализацию работы кишечника, улучшение тонуса анального сфинктера и снижение частоты позывов к дефекации. Оно помогает быстро облегчить состояние пациента.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Желтый понос, как, впрочем, и диарея другого цвета, не относится к самостоятельным болезням. Но это состояние может указывать на неполадки в работе желудочно-кишечного тракта, на проблемы с печенью и желчным пузырем, инфекционные заболевания, интоксикацию или другие проблемы со здоровьем, которые требуют своевременного и правильного лечения.
Причины желтого поноса
Причинами жидкого стула ярко-желтого или горчичного цвета могут выступать следующие заболевания и состояния.
Кишечная инфекция. Возбудителями инфекционных заболеваний кишечника могут выступать вирусы (при энтеровирусной, ротавирусной инфекции и пр.), бактерии (при холере, сальмонеллезе, дизентерии), токсины бактерий (при токсикоинфекциях), а также грибы и простейшие. Они проникают в организм вместе с зараженными продуктами питания, водой или при несоблюдении требований к личной гигиене. Также источником может быть плохо вымытая или длительно хранившееся еда, игрушки, предметы быта, продукты питания, не прошедшие термическую обработку. Заболевание может стремительно развиться и протекать достаточно тяжело (частые позывы и жидкий стул быстро приводят к обезвоживанию и другим осложнениям).
Пищевое отравление. Оно может наступить при потреблении в пищу несъедобных или ядовитых грибов, испортившихся блюд. При неправильном хранении продуктов (особенно кисломолочных), несоблюдении санитарных требований во время приготовления различных блюд в них могут размножаться стафилококк, кишечная палочка и другие патогенные микроорганизмы. В процессе своей жизнедеятельности патогенные микроорганизмы выделяют много токсинов, которые и отравляют организм человека, попав в него с зараженной пищей.
Пищевая аллергия. Аллергия на продукты питания часто сопровождается нарушениями пищеварения. Проявлениями такой реакции у ребенка или взрослого со стороны ЖКТ могут быть бледно-желтый понос, сильный метеоризм, тошнота и пр.
Другие причины. Светло-желтый понос может наблюдаться при проблемах с ЖКТ, в том числе с печенью и желчным пузырем, ферментативной недостаточности поджелудочной. Также он появляется при чрезмерном потреблении молочных продуктов, особенно если человек страдает от непереносимости лактозы. Также такой стул иногда встречается у младенцев, у которых рацион представлен преимущественно грудным молоком или молочными смесями.
Сопутствующие симптомы
Диарея редко развивается как единственный симптом нарушения работы ЖКТ или какого-либо заболевания. Кроме поноса могут также наблюдаться следующие проявления основной патологии.
Боль.
Человека могут беспокоить неприятные ощущения в желудке, вокруг пупка. Также иногда сопутствует разлитая боль. В этом случае человек не может точно назвать определенное место, которое у него болит сильнее всего. Также боль может отдавать в бока, в поясницу и быть ноющей, приступообразной, острой, тупой и пр.
Тошнота.
Она нередко сопровождает понос, который появился в результате пищевого отравления или аллергии на какой-либо продукт питания. Интенсивность тошноты широко варьируется – от незначительной, легко переносимой, до очень тяжелой.
Метеоризм.
Вздутие живота и повышенное образование газов в кишечнике часто встречаются при кишечных инфекциях, непереносимости лактозы, пищевой аллергии. Метеоризм обычно сопровождается схваткообразной болью (кишечной коликой), которая быстро облегчается после отхождения газов, но усиливается по мере того, как они снова образуются в просвете кишечника.
Повышение температуры тела.
Показатели могут повышаться незначительно либо достигать отметки в 39,0–39,5 °C. Все зависит от того, каким заболеванием вызван понос и особенностями его течения.

Необходимые меры
Что делать при желтом поносе, должен решать врач после предварительного осмотра и полного обследования.
Употреблять достаточное количество жидкости.
Для предупреждения обезвоживания следует регулярно восполнять потери жидкости. При незначительной диарее, которая не сопровождается признаками дегидратации (сухостью кожи и слизистых, редким мочеиспусканием, небольшим объемом мочи и ее темным цветом и пр.), достаточно каждые 30 минут выпивать небольшое количество воды без газа, травяного или некрепкого черного либо зеленого чая, отвара сухофруктов (50–100 мл:). В случае если наблюдаются первые симптомы обезвоживания, могут потребоваться регидратирующие растворы, которые восполняют в организме дефицит жидкости и электролитов. Их прием допускается только с разрешения врача.
Не принимать медикаменты без назначения врача.
Не зная причины поноса, можно серьезно навредить своему здоровью неправильно подобранными препаратами. Поэтому все медикаментозные средства должен назначать врач.
Не класть на область живота холодную или горячую грелку.
Соблюдать диету.
На весь период лечения необходимо отдавать предпочтение легкоусвояемой простой пище: протертой каше, запеченному картофелю, кефиру и пр. Следует исключить сладости, сдобу, жирные и острые блюда, соления, овощи и фрукты с высоким содержанием грубой клетчатки, алкоголь и газированные напитки.
Лечение
При лечении диареи важно устранить причину этого симптома и нормализовать работу кишечника, чтобы прекратить потери воды и электролитов и развитие других негативных последствий. Для понимания общей клинической картины и ключевых аспектов состояния здоровья пациента проводится медицинское обследование, по результатам которого врач назначает лечение. Оно может включать в себя прием различных групп лекарственных препаратов, в том числе антибиотиков, антидиарейных препаратов, лакто- и бифидобактерий, регидратирующих растворов, энтеросорбентов и пр. Конкретные наименования препаратов, их комбинацию в составе комплексного лечения, дозировку и длительность курса терапии назначает врач.
ИМОДИУМ ® Экспресс в борьбе с диареей
Противодиарейное средство ИМОДИУМ ® Экспресс предназначено для симптоматического лечения заболеваний, которые сопровождаются поносом. Оно способствует наступлению антидиарейного эффекта спустя час после приема таблетки. Препарат способствует замедлению перистальтики и увеличению времени прохождения содержимого по кишечнику. В результате этого частота позывов к дефекации и выделение воды в просвет кишечника снижаются, нормализуется всасывание воды и солей стенками кишечника. Действие средства не нарушает качественный и количественный состав микрофлоры.
Лечение поноса
Перед приемом препарата внимательно ознакомьтесь с инструкцией по его применению.
Данный материал носит рекомендательный характер и не заменяет обращения к врачу.
* Среди средств на основе Лоперамида. По продажам в деньгах за февраль 2018 г. — январь 2019 г., по данным IQVIA (с англ. АйКЬЮВИА).
О чем могут говорить боли в животе в сочетании с поносом? Что делать, если мучает понос и болит живот?
Автор, редактор и медицинский эксперт - Климович Элина Валерьевна.

Редактор и медицинский эксперт - Арутюнян Мариам Арутюновна.
Дата последнего обновления: 27.03.2022
Среднее время прочтения: 14 минут
Диарея – один из самых распространенных патологических симптомов, встречающихся как изолированно, так и в совокупности с другими проявлениями различных заболеваний 2 . Ежегодно в мире регистрируют около 1,7 миллиардов случаев 2 . Чаще всего они связаны с инфекциями и отравлениями 2 , при которых понос обычно сопровождают боль в животе и проявления интоксикации. Однако эти же симптомы возникают и при других заболеваниях.

Причины боли в животе и поноса
Названные симптомы чаще всего сопутствует заболеваниям органов брюшной полости: желудка, кишечника, печени, желчного пузыря и желчевыводящих протоков, поджелудочной железы, внутренних половых органов и мочевого пузыря. Появление болевых ощущений провоцируют спазмы или растяжение стенок полых органов (кишечника, желудка, желчного пузыря), растяжение внешней оболочки печени и поджелудочной железы, нарушение кровообращения и воспаление самих органов, оболочки брюшной полости, покрывающей их.
Причинами жидкого стула с точки зрения физиологии могут быть:
- повышенная секреция жидкости в полость кишечника вследствие его раздражения, например, токсинами бактерий при пищевой токсикоинфекции,
- скопление в тонкой и толстой кишке веществ, притягивающих воду, как бывает, в частности, при непереносимости лактозы;
- воспаление кишечника, сопровождающееся выделением в него различных жидкостей, например, слизи, гноя при неспецифическом язвенном колите;
- усиление кишечной перистальтики, к примеру, при синдроме раздраженной кишки,
- замедление моторики, например, при склеродермии.
Из-за общности причин появления понос и боль в животе часто сочетаются друг с другом. В частности, к появлению болевых ощущений приводят увеличение объема кишечного содержимого и скопление газов, растягивающих стенки кишки. Воспаление, спазмы, в свою очередь, усиливают симптоматику заболевания.
Некоторые заболевания, при которых появляется понос и болит живот
Диарею делят на острую и хроническую. Острая продолжается до 2 недель 1 . Если жидкий кал наблюдается дольше 4 недель, говорят о хронической форме 2 . Оба варианта могут быть при одних и тех же заболеваниях.
1. Кишечные инфекции и токсикоинфекции
Острая диарея чаще всего имеет инфекционную природу 1 , возникает в результате попадания в организм патогенных микроорганизмов или их токсинов при употреблении загрязненной воды и пищи, пренебрежении правилами личной гигиены 1 .
Возбудителями могут выступать 1 :
- бактерии, такие как кишечная палочка, сальмонеллы, шигеллы, вибрионы, кампилобактерии, иерсинии;
- вирусы, например, энтеровирусы, ротавирусы или аденовирусы;
- различные простейшие микроорганизмы: амебы дизентерии, лямблии и т.д.
Жидкий стул может быть от нескольких до 30-40 раз в сутки 1 , нередко он сопровождается схваткообразными болями в брюшной полости, повышением температуры, слабостью. Появление тошноты,рвоты может быть связано с поражением желудка и тонкого кишечника, то есть с развитием гастроэнтерита 1 .
Тошнота, слабость, боль в животе и понос, появление в кале слизи и крови, ложные позывы к дефекации чаще бывают при колите, то есть воспалении толстой кишки 1 .
Кишечные инфекции, особенно у детей, пожилых людей, опасны обезвоживанием 1 . Поэтому при частой рвоте, появлении жидкого кала стуле нужно обращаться к инфекционисту.
2. Диарея путешественников
3. Пищевая аллергия
Чаще встречается непереносимость коровьего молока и продуктов из него, а также яиц, орехов, рыбы, злаков, земляники, шоколада, кофе, томатов и т.д 2 . Поэтому, если каждый раз после употребления того или иного продукта появляется жидкий стул и начинает болеть живот, то, возможно, речь идет об аллергии.
Нарушение стула при аллергии связано с действием медиаторов воспаления 2 . Именно они вызывают отек стенок кишечника, повышают секрецию жидкости в полость кишки и вызывают ее спазмы.

Исключение аллергенных продуктов из питания способствует нормализации состояния. Повторное их включение в рацион приводит к разжижению кала.
4. Лактазная недостаточность и целиакия
Лактазная недостаточность – это врожденная или приобретенная нехватка фермента лактазы, расщепляющего белок коровьего молока, или лактозу. Ее классические проявления – боли, вздутие и громкое урчание в брюшной полости, возникающие после употребления молочных продуктов, предшествующие выделению жидких каловых масс с неприятным кислым запахом.
Что делать при боли в животе и поносе при лактазной недостаточности? Конечно, исключить из питания молоко и продукты, при изготовлении которых оно используется.
Целиакия – непереносимость белка злаков, глютена. Больше всего глютена содержат пшеница и рожь, поэтому дискомфорт в брюшной полости чаще возникают после употребления мучных изделий. Исключение злаков из питания способствует нормализации состояния.
5. Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) является функциональным нарушением 2 . Причина его развития до сих пор остается неясной. Считается, что определенную роль играют эмоциональные факторы, гормональные сдвиги, питание, индивидуальные особенности кишечной перистальтики.
СРК часто протекает с чередованием запоров с жидким стулом. Диарея возникает преимущественно по утрам после завтрака, никогда не беспокоит ночью 2 . Она сопровождается тянущими болевыми ощущениями в нижней половине брюшной полости, выделением небольшого количества кала в виде кашицы. У некоторых больных кал вначале дефекации плотный комковатый, а затем кашицеобразный или даже водянистый. Чтобы восстановить нормальное выведение каловых масс нужно, в первую очередь, нормализовать психологическое состояние и гормональный фон.
6. Хронический энтерит
Хронический энтерит, или длительно текущее воспаление тонкого кишечника, может развиваться в результате нерационального питания, аутоиммунных заболеваний, паразитарных инфекций, длительного бесконтрольного приема некоторых лекарств и других факторов.
Заболевание сопровождается не только нарушением стула, но и изменением переваривания пищи, усвоения питательных веществ. Диарея случается 1-3 раза в сутки 1,3 . Каловых масс много, они водянистые, пенистые. Болевые ощущения локализуется преимущественно в области слева выше пупка, носит тупой характер, сопровождается урчанием и переливанием в кишечнике. Длительное нарушение пищеварения приводит к снижению массы тела, ухудшению состояния кожи, волос и ногтей, появлению признаков гиповитаминоза. В тяжелых случаях возникает обезвоживание, нарушается работа всех органов пищеварения, эндокринной системы. Лечение зависит от причины заболевания, включает прием антидиарейных препаратов.
7. Хронический колит
Хронический колит, или воспаление толстой кишки, тоже вызывает дискомфорт в брюшной полости. Симптомы обострения заболевания – ноющие боли в боковых отделах и внизу живота, понос 3-10 раз с сутки 1,3 . В отличие от энтерита, количество каловых масс не увеличено, они имеют вид кашицы. Типичны ложные позывы к дефекации с выделением небольшого количества кала или просто слизи.
Если воспаление толстой кишки сопровождается образованием язв на ее стенках, как это бывает при неспецифическом язвенном колите, кишечные спазмы становятся сильными, в кале появляются гной и кровь, повышается температура тела, отмечается похудение 1,2 .
8. Другие заболевания
Нарушение стула, дискомфорт в брюшной полости могут быть связаны не только с проблемами кишечника.
Диарея, тяжесть в левом боку иногда являются признаком хронического панкреатита 1,3 . Причиной жидкого стула в этом случае становится недостаточность пищеварения, возникающая из-за нехватки ферментов поджелудочной железы. Каловые массы имеют зловонный гнилостный запах, содержат непереваренные остатки пищи и жир.
Боль в желудке и хронический понос иногда являются признаком рака желудка 3 . Заболевание сопровождается снижением желудочной секреции и кислотности, что вызывает быструю эвакуацию съеденной пищи в тонкую кишку, развитие кишечного дисбактериоза с присущим ему симптомом диареи. Рак кишечника тоже может приводить к появлению жидкого стула.
Причин появления боли в кишечнике и диареи множество, поэтому при их появлении и, необходимо обратиться к врачу, пройти обследование. Только врач может установить истинную причину нарушений, назначить адекватное лечение.

Когда нужно срочно к врачу
Боль в животе с поносом всегда должна настораживать. Кратковременное нарушение стула возникает при многих острых заболеваниях, требующих хирургической помощи 3 , к примеру, на первом этапе кишечной непроходимости, желчной колике или аппендиците 3 .
К врачу необходимо обращаться срочно, если:
- сильно болит живот и появился понос;
- появились лихорадка, озноб, общее состояние продолжает ухудшаться;
- болевым ощущениям сопутствует напряжение передней брюшной стенки;
- рвота частая, она не приносит облегчения;
- каловые массы содержат алую кровь или имеют черный цвет;
- потерю жидкости с жидкими каловыми массами стулом не удается компенсировать самостоятельно из-за непрекращающейся рвоты и поноса, живот болит и что делать, непонятно;
- наблюдаются признаки обезвоживания: сухость слизистых и налет на языке, западание глаз, бледность и сероватый оттенок кожи, спутанность сознания, отсутствие мочевыделения;
- диарея, боль в брюшной полости возникли у маленького ребенка, беременной женщины, пожилого или ослабленного болезнями человека.

Что делать, если болит живот и появился понос
При острой диарее и болевых ощущениях в брюшной полости необходима квалифицированная медицинская помощь, поэтому нужно вызвать врача на дом.
Что нужно делать до консультации 1,2 :
- отказаться от приема пищи,
- пить минеральную воду без газа,
- сохранять физический покой.
Чего нельзя делать, если болит живот и появился понос:
Лечение диареи включает профилактику обезвоживания, борьбу с ним, диетотерапию и нормализацию стула.
- Регидратация, или восполнение водно-солевого баланса
Для восстановления водно-электролитного баланса недостаточно употреблять обычную питьевую воду. Вместе с жидким стулом организм теряет большое количество минеральных веществ. Поэтому для питья лучше использовать специальные растворы или минеральную воду высокой степени минерализации без газа 1,2 .
Питание должно быть дробным, но высококалорийным, чтобы не перегружать пищеварительную систему и компенсировать потери питательных веществ.
Из рациона нужно исключить мучные изделия из дрожжевого теста, молочные продукты, свежие овощи и фрукты, яйца, бобовые, кофе, газированные напитки, квас 1 . Не рекомендуются острые, жирные, жареные, пряные блюда, консервы, копчености, маринады 1 .
Все лекарства назначает врач, исходя из диагноза и особенностей течения заболевания. Это могут быть антибиотики, энтеросорбенты, пробиотики, пребиотики, эубиотики, антидиарейные средства 1,2 . В качестве последнего компонента может быть рекомендован ИМОДИУМ® Экспресс.
Активное вещество ИМОДИУМ® Экспресс – лоперамид 4 – может действовать в течение 4-6 часов, способен уменьшать перистальтику кишечника, замедлять продвижение его содержимого, способствовать всасыванию воды и электролитов 5 . Этот препарат используется в лечении острой, хронической диареи различного генеза у взрослых и детей старше 6 лет 4 .

Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диарея: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Диарея определяется как неоформленный или жидкий стул три или более раз в день с выделением жидких каловых масс объемом более 200 мл. При этом частый оформленный стул не считается диареей. Неоформленный жидкий стул у новорожденных и детей, находящихся на грудном вскармливании, также является нормой.
Диарея, или понос, возникает вследствие нарушения всасывания воды в кишечнике. Значительная потеря жидкости может привести к обезвоживанию, а выведение большого количества электролитов (ионов калия, натрия, хлора) - к нарушению нормального протекания внутри- и межклеточных процессов. По данным Всемирной организации здравоохранения, острая диарея является причиной смерти свыше 2 млн человек в год.
Разновидности диареи
По клиническому течению:
- острая диарея - продолжается до 4 недель, вызвана бактериальными, паразитарными или вирусными инфекционными заболеваниями кишечника;
- хроническая диарея - длится более 4 недель, а ее причиной являются патологические состояния желудочно-кишечного тракта.
- секреторная диарея (обильный водянистый стул более 1 л/сут.);
- осмолярная диарея (обильный стул (полифекалия) с большим количеством остатков полупереваренной пищи (стеаторея));
- гипер- и гипокинетическая диарея (жидкий или кашицеобразный необильный стул);
- эксудативная диарея (жидкий необильный стул со слизью и/или кровью).
Диарея может быть спровоцирована пищевой токсикоинфекцией, приемом несвежих или несовместимых между собой продуктов, алкоголем, большим количеством кофе, слишком жирной или острой пищей.
Обычно диарея является симптомом инфекционного поражения желудочно-кишечного тракта, который может быть вызван различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты, питьевую воду или от человека человеку в результате несоблюдения гигиены. У больного наблюдаются симптомы интоксикации: жар, озноб, ломота в теле, общее недомогание, отсутствие аппетита, тошнота, рвота. Высокая лихорадка в большей степени свойственна инвазивным инфекциям, вызывающим воспалительную реакцию. При тяжелом воспалении в кишечнике развиваются эрозии и язвы и, как следствие, кровавая диарея.

Помимо этого, диарею могут вызвать различные заболевания и патологические состояния:
- недостаток ферментов поджелудочной железы, хронический панкреатит;
- новообразования поджелудочной железы, надпочечников или кишечника;
- ишемия тонкой и толстой кишки;
- синдром раздраженного кишечника;
- дисбактериоз кишечника;
- резекция желудка или кишечника с формированием слепой петли либо короткой тонкой кишки;
- врожденные нарушения процесса всасывания;
- механическая желтуха любой природы;
- заболевания щитовидной железы (гипертиреоз, тиреотоксикоз);
- сахарный диабет;
- радиационное воздействие;
- прием некоторых лекарственных препаратов (слабительных, антибиотиков, антацидов и др.);
- неврогенные расстройства.
- синдромы острого гастрита и рита характерны для сальмонеллеза, бактериальных пищевых отравлений, кишечного иерсиниоза (псевдотуберкулеза);
- синдром острого энтерита типичен для холеры, вирусной диарей, коли-инфекции, вызванной кишечными палочками, кишечного иерсиниоза;
- синдром острого колита развивается при дизентерии, коли-инфекции, амебиазе (амебной дизентерии);
- синдром острого роколита характерен для сальмонеллеза, кишечного иерсиниоза, кампилобактериоза;
- обильная диарея со значительной примесью крови может свидетельствовать о начале развития язвенного колита, болезни Крона;
- острые инфекционные заболевания вирусной этиологии (ротавирус, норовирус, аденовирус, коронавирус) протекают с симптомами интоксикации и преимущественным поражением нескольких отделов желудочно-кишечного тракта (желудка, тонкой и толстой кишки) и с развитием синдромов энтероколита и роколита.
Особую опасность представляет диарея у ребенка, поскольку чревата очень быстрым развитием обезвоживания, тахикардией, падением артериального давления и шоком.
К каким врачам обращаться при диарее
При диарее следует обратиться к врачу-терапевту , врачу общей практики или гастроэнтерологу . Врач назначит необходимое обследование и установит причину болезни. Часто для постановки правильного диагноза требуются консультации инфекциониста.
Диагностика и обследования при диарее
Алгоритм диагностики острой диареи предусматривает определение ее причины, выявление воспалительного или другого этиологического фактора и верификацию заболевания.
Диагностические трудности возникают редко, только когда диарея становится первым проявлением системного заболевания или доминирует в клинической картине.
Наряду с физикальным обследованием (измерением веса, температуры, частоты сердечных сокращений и артериального давления), выполняют проктологический осмотр.
Характер стула определяется локализацией поражения кишечника (тонкая или толстая кишка). В зависимости от цвета и консистенции каловых масс можно предположить причину диареи:
- Желтый понос – возникает в результате усиления кишечной перистальтики (каловые массы продвигаются быстро и не сформированы полностью), может сопровождаться резью, тяжестью в животе.
- Жидкий кал зеленого цвета регистрируется при вирусных и бактериальных инфекционных болезнях. Цвет кала объясняется активным ростом количества возбудителей и скоплением лейкоцитов. Может сопровождаться частыми позывами к рвоте, болью в животе.
- Понос с кровью возникает при желудочно-кишечных кровотечениях. Если поражены верхние отделы пищеварительной системы, кал окрашивается в черный цвет. Кал с кровью алого цвета свидетельствует о кровотечении из прямой кишки.
- Белый жидкий стул возникает при наличии в организме новообразований или камней, сдавливающих желчный проток. Это состояние также сопровождается потемнением мочи и желтушностью кожных покровов.
- Понос водой встречается при холере. В этом случае испражнения очень частые, существует большой риск быстрого обезвоживания.
Читайте также:

