Симптомы инфекции в организме после пересадки печени
Обновлено: 22.04.2024
Более чем у 50% больных в посттрансплантационном периоде развиваются инфекционные осложнения. Инфекция может быть первичной, обусловленной реактивацией уже перенесённой ранее инфекции, или связанной с инфицированием оппортунистическими микроорганизмами. Важно установить степень иммунодепрессии и получить сведения о перенесённых ранее инфекциях.
Бактериальные инфекции
Бактериальные инфекции развиваются в течение первых 2 нед после трансплантации и обычно связаны с хирургическими осложнениями. К ним относятся пневмония, раневая инфекция, абсцесс печени и инфекции жёлчных путей. Эти осложнения могут быть обусловлены проведением инвазивных вмешательств (например, катетеризации сосудов). Бактериальные инфекции обычно обусловлены эндогенными микроорганизмами, в связи с чем в некоторых центрах с профилактической целью используют селективную деконтаминацию жёлчи.
CMV-инфекция
Эта инфекция почти всегда осложняет трансплантацию печени и проявляется тяжёлой симптоматикой у 30% больных. Она может быть первичной (источником являются перелитые компоненты крови или донорская печень) либо вторичной, обусловленной реактивацией вируса. Единственным и наиболее важным фактором риска является наличие у донора анти-СМV-антител. Основной мерой профилактики служит использование печени от серонегативных доноров.
Случаи инфекции учащаются при проведении терапии антилимфоцитарным глобулином, при ретрансплантации или тромбозе печёночной артерии.
Клиническая картина заболевания напоминает синдром мононуклеоза с лихорадкой и повышением активности сывороточных трансаминаз. При тяжёлых формах заболевания поражаются лёгкие. Хроническое инфицирование сопровождается холестатическим гепатитом и синдромом исчезновения жёлчных протоков.
К другим проявлениям относятся напоминающий пиццу ретинит и гастроэнтерит.
При биопсии печени выявляют скопления полиморфноядерных лейкоцитов и лимфоцитов с внутриядерными включениями СМV. Атипия жёлчных протоков и эндотелит отсутствуют. Окраска моноклональными антителами к раннему антигену СМУ способствует своевременной диагностике этого инфекционного осложнения. Культуральные методы исследования в закрытых флаконах дают положительные результаты в течение 16 ч.
Длительное (до 100 сут) назначение ганцикловира, начиная с 1-х суток после операции, практически полностью устраняет СМV-инфекцию. К сожалению, это дорогой метод лечения и, кроме того, лекарство вводят внутривенно.
По возможности, дозы иммунодепрессантов следует уменьшить. Хроническая СМV-инфекция является показанием к ретрансплантации печени.
Простой герпес
Эта инфекция обычно обусловлена реактивацией вируса на фоне иммунодепрессивной терапии. В биоптате печени видны сливающиеся участки некроза, окружённые вирусными включениями. Герпетическая инфекция практически не наблюдается после профилактического применения ацикловира.
ЕВV-инфекция
Это самая частая первичная инфекция у детей. Она вызывает картину мононуклеоза и гепатита. Часто заболевание протекает бессимптомно. Диагноз устанавливают серологически. Лимфопролиферативный синдром - осложнение, проявляющееся диффузной лимфаденопатией или распространённой поликлональной лимфопролиферацией во внутренних органах. Лечение заключается в снижении доз иммунодепрессивных препаратов и назначении высоких доз ацикловира. Возможно развитие моноклональной В-клеточной лимфомы с неблагоприятным прогнозом.
Аденовирусная инфекция
Эта инфекция встречается у детей. Она обычно имеет мягкое течение, однако возможно развитие фатального гепатита. Специфического лечения нет.
Ветряная оспа
Ветряная оспа может осложнять посттрансплантационный период у детей. Лечение состоит во внутривенном введении ганцикловира.
Нокардиальная инфекция
Эта инфекция обычно локализуется в лёгких, однако также могут отмечаться поражения кожи и головного мозга.
Грибковые инфекции
Кандидозная инфекция - самое частое грибковое осложнение, наблюдаемое в первые 2 мес после трансплантации, которое обычно развивается на 16-е сутки. Грибковые инфекции снижают выживаемость. Препаратом выбора служит амфотерицин В.
Пневмоцистная пневмония
Пневмоцистная пневмония развивается в первые 6 мес после трансплантации. Диагноз устанавливают на основании бронхоскопии и бронхоальвеолярного лаважа. Профилактика состоит в назначении бактрима (септрима) по 1 таблетке ежедневно на протяжении первых 6 мес после трансплантации.
Злокачественные опухоли
У 6% реципиентов развиваются злокачественные опухоли, обычно в течение 5 лет после трансплантации. Возникновение многих из них связано с иммунодепрессивной терапией. К ним относятся лимфопролиферативные заболевания, опухоли кожи и саркома Капоши. Все больные, перенёсшие трансплантацию печени, должны проходить ежегодное онкологическое обследование.
Лекарственная токсичность
Любые признаки гепатита и холестаза могут быть обусловлены токсическим воздействием лекарственных препаратов, в частности азатиоприна, циклоспорина, такролимуса, антибиотиков, антигипертензивных препаратов и антидепрессантов.
Рецидив болезни
Вирусный гепатит В рецидивирует в сроки от 2 до 12 мес и в течение 1-3 лет может приводить к циррозу и печёночной недостаточности. Вирусный гепатит С может возникнуть в любое время после первых 4 нед. Злокачественные гепатоцеллюлярные опухоли рецидивируют в трансплантате или метастазируют обычно в первые 2 года после операции.
Возможность рецидива ПБЦ обсуждается в главе 14. Синдром Бадда-Киари может возникать повторно вскоре после трансплантации при прекращении антикоагулянтной терапии.
Токсические осложнения со стороны центральной нервной системы
После трансплантации печени могут развиться тяжёлые изменения со стороны ЦНС. У половины больных отмечаются судороги, причём у детей они развивается чаще, чем у взрослых. Вызванные циклоспорином судороги поддаются терапии фенитоином, однако этот препарат ускоряет метаболизм циклоспорина.
Центральный понтинный миелинолиз обусловлен внезапными электролитными расстройствами, возможно, в сочетании с токсическим эффектом циклоспорина. КТ выявляет очаги просветления в белом веществе головного мозга.
Циклоспорин связывается с липопротеиновыми фракциями в крови. У больных с низким уровнем холестерина в сыворотке риск развития токсических реакций со стороны ЦНС после трансплантации печени особенно высок.
Инфаркт головного мозга обусловлен артериальной гипотензией во время операции или эмболией, вызванной пузырьками воздуха или микротромбами.
Применение высоких доз кортикостероидов с целью лечения отторжения может вызвать психоз.
Абсцесс головного мозга является местным проявлением генерализованной инфекции.
В течение первых нескольких недель после операции могут наблюдаться головная боль. У некоторых больных её причиной является терапия циклоспорином, однако в большинстве случаев её происхождение остаётся неизвестным.
Частым побочным эффектом иммунодепрессивной терапии является тремор. Его могут вызвать, в частности, кортикостероиды, такролимус, циклоспорин и ОКТ3. Тремор обычно выражен слабо, однако в некоторых случаях требуется снижение дозы препаратов или их полная отмена.
Ретрансплантация сопровождается более выраженными психическими расстройствами, судорогами и очаговыми нарушениями двигательной функции.
Поражение костей
У реципиентов донорской печени обычно исходно наблюдается выраженная в разной степени печёночная остеодистрофия. В посттрансплантационном периоде изменения костной ткани усугубляются. У 38% больных в период с 4-го по 6-й месяц после операции наблюдаются компрессионные переломы позвонков. Причин осложнений со стороны костной системы много. К ним относятся холестаз, кортикостероидная терапия и постельный режим. Со временем происходит восстановление костной ткани.
Эктопическая кальцификация мягких тканей
Это осложнение может иметь диффузный характер и сопровождается дыхательной недостаточностью и переломами костей. Оно обусловлено гипокальциемией, вызываемой цитратом в переливаемой свежезамороженной плазме, а также почечной недостаточностью и вторичным гиперпаратиреозом. Повреждение тканей и назначение экзогенного кальция приводят к его отложению в мягких тканях.
Заключение
Трансплантация печени - сложнейший метод лечения, который не начинается с операции и не заканчивается ею. Выполнение её под силу только специализированным центрам, которые имеют для этого все необходимые условия.
Больной и его семья нуждаются в психологической и социальной поддержке. Должна существовать программа обеспечения донорскими органами. Выжившие больные нуждаются в пожизненном наблюдении гепатологом и хирургом и лечении дорогостоящими препаратами (иммунодепрессантами и антибиотиками).
Наблюдающие этих больных врачи должны контактировать с трансплантационным центром. Они должны быть осведомлены о поздних осложнениях, особенно инфекционных, хроническом отторжении, билиарных осложнениях, лимфопролиферативных и других злокачественных заболеваниях.
Неудивительно, что стоимость трансплантации печени высокая. Технические достижения, увеличение количества трансплантационных бригад и создание более дешёвых иммунодепрессантов могут снизить стоимость лечения. Она должна быть сопоставимой со стоимостью лечения на последнем году жизни больных, которым в силу каких-то обстоятельств трансплантация печени не была выполнена.
(495) 50-253-50 - информация по заболеваниям печени и жёлчных путей

Лечение печени в Германии
Германская медицина по праву может считаться одной из лучших во всем мире, благодаря высококвалифицированным специалистам, ультрасовременному диагностическому и лечебному оборудованию, а также постоянному участию в процессе разработки новых методов диагностики и лечения.

Лечение печени в Израиле
В клиниках Израиля проводится лечение всех видов патологии печени, в том числе, вирусных гепатитов, цирроза печени, фиброза печени, гепатитов невирусного происхождения, в том числе вызванных медикаментозной терапией и аутоиммунных гепатитов, а также холециститов, печеночной недостаточности, желчекаменной болезни и других заболеваний желчевыводящих путей.
Осложнения трансплантации печени ‒ это сосудистые, иммунологические, инфекционные, геморрагические, билиарные нарушения, развившиеся в донорской печени. Чаще возникают в первые 3 месяца после пересадки органа. Симптомы осложнений неспецифичны: боли в правом подреберье, желтуха и диспепсические расстройства, признаки интоксикации. Для диагностики назначают клинический и биохимический анализ крови, печеночные пробы, инструментальные методы (УЗИ, УЗДГ, холангиографию). Реже используют пункционную биопсию печеночной ткани. Лечение комплексное, включает многокомпонентную консервативную терапию, дополненную малоинвазивными и хирургическими методиками.
МКБ-10
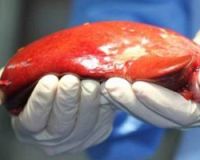
Общие сведения
Негативные посттрансплантационные реакции встречаются практически у каждого реципиента. В первые годы проведения пересадок печени частота тяжелых и летальных осложнений составляла около 53,8%. По мере внедрения новых технологий в трансплантационную хирургию и с накоплением большого опыта операций распространенность жизнеугрожающих осложнений снизилась до 9,2%. Согласно статистике, 2-годичная выживаемость после трансплантации печени составляет более 96%, 5-летняя выживаемость — более 80%.

Причины
Поскольку трансплантация выполняется пациентам с терминальными стадиями заболеваний, послеоперационные осложнения считаются закономерным явлением. Тяжелое исходное состояние усугубляется хирургической травмой, но фоне которой обостряются все патологии, которые есть у больного. Выделяют 4 основных этиологических фактора, вызывающих посттрансплантационные осложнения:
- Полиорганные нарушения. У пациентов, нуждающихся в трансплантации печени, часто встречаются гепаторенальный синдром и почечная недостаточность. Накопление транссудата в плевральной полости вызывает печеночно-легочной синдром. Наблюдаются нарушения гемостаза, гипопротеинемия. Все эти поражения усугубляются после трансплантации.
- Снижение иммунной функции. Угнетение иммунитета наступает еще до оперативного вмешательства и усиливается в результате применения иммуносупрессивной терапии. Нарушения иммунного статуса резко повышают риск нозокомиальной инфекции, замедляют восстановление реципиента после трансплантации.
- Недостатки хирургической тактики. Осложнения со стороны печеночных сосудов, билиарных путей могут быть связаны с неправильной техникой наложения анастомозов. Иногда по время трансплантации перекручивается артерия либо повреждается ее эндотелиальный слой, что способствует обструкции кровотока.
- Низкое качество донорского органа. В условиях выраженного дефицита трансплантатов были значительно упрощены критерии отбора доноров. Для пересадки иногда используют печень от людей старше 60 лет, пациентов с атеросклерозом и нестандартной анатомией печеночных сосудов.
Патогенез
Учеными изучено множество механизмов развития осложнений пересадки печени, которые зависят от этиологического фактора. Отторжение трансплантата обусловлено усиленным иммунным ответом на наличие чужеродного тела. Патологические воспалительные реакции вызваны несовпадением донорской печени с организмом реципиента по некоторым антигенам главного комплекса гистосовместимости.
При нарушении кровотока в артериальных сосудах начинается ишемия пересаженной печени, которая при несвоевременной диагностике переходит в некроз и печеночную недостаточность. Обструкция венозного кровотока сопровождается формированием патологических анастомозов и кровотечением из них. Для билиарных осложнений трансплантации характерно накопление в крови избыточного количества билирубина и желчных кислот, что проявляется синдромом холестаза.
Классификация
По времени появления симптоматики все посттрансплантационные осложнения подразделяют на ранние, возникающие в течение первых трех месяцев после операции, и поздние, которые манифестируют в последующие месяцы и годы со времени пересадки печени. Общепринята классификация последствий ортотопической трансплантации по характеру диагностированных нарушений и анатомической локализации. Она включает следующие категории осложнений:
- Билиарные. Симптомы повреждения желчевыводящих путей — самые распространенные последствия трансплантации печени. Встречаются в 5-30% пересадок, у детей и взрослых с одинаковой частотой. Проявляются желчеистечением, стриктурами анастомозов, ишемическим некрозом желчного протока.
- Сосудистые. Артериальные осложнения развиваются в 0,02-3,8% случаев, относятся к наиболее опасным трансплантологическим последствиям. Включают тромбоз, стеноз печеночной артерии, синдром обкрадывания. Реже выявляются поражения венозного русла: обструкция печеночных вен, тромбоз воротной вены.
- Геморрагические. Послеоперационные кровотечения в начале реабилитационного периода открываются у 5-10% больных. Обычно они наблюдаются на фоне почечной недостаточности у людей, находящихся на гемодиализе.
- Иммунологические. Реакции отторжения трансплантата различной выраженности обусловлены работой иммунной системы. Иммунологические осложнения бывают острыми (клеточными) и хроническими (дуктопеническими).
- Инфекционные. Осложнения связаны с массивным приемом иммуносупрессоров и обнаруживаются у 28,5% реципиентов. Из грибковых инфекций наиболее часто определяется аспергиллезная пневмония, из вирусных — цитомегаловирусное поражение печени, бронхолегочной системы.
Симптомы
Признаки осложнений в послеоперационном периоде могут появиться уже на протяжении первых 2-4 дней после трансплантации. Большинство симптомов развивается в течение 3-х месяцев с момента пересадки печени. Как правило, начальными клиническими проявлениями осложнений становятся сильные боли справа в подреберье в сочетании с увеличением печени в размерах. Характерно повышение температуры тела до субфебрильных цифр.
Из-за отторжения трансплантата или билиарных осложнений желчь не поступает в кишечник, поэтому возникает желтушность кожных покровов и слизистых оболочек. Желтуха сопровождается интенсивным зудом. Кроме желтушности кожи обесцвечиваются каловые массы. Аппетит ухудшается, некоторые пациенты вовсе отказываются от еды.
Для инфекционных осложнений трансплантации характерна фебрильная или гектическая лихорадка, сильный озноб. Зачастую воспаляется послеоперационная рана: нарастают краснота и отечность, выделяется сукровица или гной. Если формируются гнойники в брюшной полости, у человека возникают мучительная разлитая боль в животе. При присоединении нозокомиальной пневмонии появляются кашель с мокротой, одышка и ощущение нехватки воздуха.
Сосудистые осложнения трансплантации не имеют патогномоничных клинических симптомов. Для них характерны болевые ощущения в области печени, выраженные интоксикационные симптомы. В дальнейшем возможны профузные желудочно-кишечные кровотечения, вызванные дефицитом факторов свертывания крови. Вследствие перераспределения кровотока расширяется сеть поверхностных вен брюшной стенки. При неблагоприятном течении происходит инфаркт печени с характерной клинической картиной.
Диагностика
Проявления осложнений трансплантации печени накладываются на естественное течение послеоперационного периода. С диагностической целью хирургу-трансплантологу необходимо проводить динамическое наблюдение за состоянием пациента с применением лабораторных и инструментальных методов. Чтобы выявить посттрансплантационные осложнения, назначаются:
Лечение осложнений трансплантации печени
Консервативная терапия
После хирургического вмешательства проводится массивная медикаментозная терапия, направленная на поддержание функций организма, предотвращение и лечение осложнений. Все пациенты принимают антибактериальные препараты, который подбираются эмпирическим путем с учетом эпидемиологической ситуации в стационаре. Одновременно с антибиотиками назначаются противогрибковые средства.
В случае подозрения на цитомегаловирусную инфекцию эффективны препараты группы ацикловира. При развитии геморрагических осложнений переливается тромбоцитарная масса, свежезамороженная плазма с факторами свертывания. При отторжении трансплантата показано трехкратное болюсное введение глюкокортикоидов в высоких дозировках. Современным направлением иммуносупрессорной терапии является использование такролимуса.
Хирургическое лечение
При билиарных и сосудистых последствиях трансплантации зачастую прибегают к оперативной коррекции выявленных нарушений. Хирургическое вмешательство целесообразно сделать в максимально ранний срок, чтобы предотвратить необратимые изменения в пересаженной донорской печени. Основные направления оперативного лечения, которые показаны при посттрансплантационных осложнениях:
- Малоинвазивные методы. Эндоваскулярные вмешательства эффективны для устранения стенозов печеночной артерии. Для быстрой ликвидации тромбоза применяется интраартериальная тромболитическая терапия. При стриктурах билиарных ходов проводится их эндоскопическое стентирование.
- Открытые операции. Расширенная операция рекомендована больным с билиарными нарушениями, которым не удается произвести эндоскопическую коррекцию. Для нормализации оттока желчи накладывают гепатикоэнтероанастомозы, осуществляют антеградное дренирование желчных протоков.
- Ретрансплантация. Повторная пересадка печени является методом выбора при первичном нефункционировании трансплантата, тяжелых сосудистых осложнениях, сопровождающихся некрозом донорского органа. Ретрансплантация очень эффективна, но ее проведение затруднительно в связи с дефицитом доноров.
Прогноз и профилактика
Благодаря усовершенствованию методов трансплантологии число осложнений значительно сократилось. Наблюдается высокая пятилетняя выживаемость и хорошая медико-социальная реабилитация реципиентов. При своевременном выявлении и терапии осложнений прогноз благоприятный. Прогноз сомнителен для страдающих полиорганными патологиями, которые с трудом поддаются медикаментозной коррекции.
Меры первичной профилактики осложнений трансплантации печени включают рациональный отбор больных для операции, тщательный контроль за качеством донорского биоматериала. Для предотвращения инфекций на протяжении всего периода проведения инвазивных процедур используется антибиотикотерапия. Разрабатываются новые схемы терапии иммуносупрессорами, которые снижают риск отторжения трансплантата в раннем периоде.
1. Послеоперационные осложнения у реципиентов при трансплантации печени: современные представления о патогенезе и основных направлениях профилактики и лечения/ М.Ш. Хубутия, А.В. Чжао, К.Б. Шадрин// Вестник трансплантологии и искусственных органов. – 2009.
2. Сосудистые осложнения после ортотопической трансплантации печени/ М.С. Новрузбеков, О.Д. Олисов// Трансплантология. – 2017.
3. Инфекционные осложнения у пациентов, подвергшихся пересадке печени/ Е.П. Хлебников, В.А. Кубышкин, А.В. Чжао // Трансплантология. – 2011.
4. Билиарные осложнения после ортотопической трансплантации печени/ В.А. Гуляев, М.Ш. Хубутия, О.Д. Олисов, М.С. Новрузбеков// Анналы хирургии. – 2013.
Трансплантация или пересадка печени – частичная или полная замена пораженного органа реципиента (больного) здоровым донорским органом. Сегодня пересадка проводится как от мертвых, так и от живых доноров на платной или бесплатной основе.

Показания к пересадке
Трансплантация печени – радикальная мера, её назначают, когда терапевтическое лечение неэффективно.
Основные показания занесены в список национальных клинических рекомендаций:
- Рак печени. В сравнении с удалением опухоли, замена пораженного органа повышает выживаемость.
- Поликистоз. Множественное образование полостей с мертвыми клетками или жидкостью заменяет здоровую ткань, приводит к дисфункции органа. Если кисты вызваны вирусом, пересадка неэффективна.
- Муковисцидоз. Наследственное нарушение транспорта желчи, что приводит к замене желчных протоков соединительной тканью, атрофии печени и желчного пузыря.
- Печеночная недостаточность из-за отравления.
- Цирроз. Замена тканей печени фиброзной (прочной, неэластичной) соединительной тканью при гепатите С или из-за злоупотребления алкоголем. При циррозе не всегда разрешена пересадка, зависит от причины болезни.
- Билиарная атрезия – отсутствие или непроходимость желчных протоков у новорожденных. Основная причина детской трансплантации.
- Нарушение метаболизма. Заболевание Вильсона-Коновалова – накопление меди, атрофия тканей печени. Гемохроматоз – нарушение обмена железа, приводящее к дисфункции органа.
Донор печени
Донор печени – это человек, чей орган пересаживают живому, нуждающемуся пациенту. Выступить донором может живой или мертвый. В обоих случаях, помимо здоровой печени, не должно быть повреждений почек или желчных протоков.
От живого человека можно пересадить только часть железы, основные требования к донору:
- Возраст от 18, минимальный вес — 50 кг. Отсутствие беременности, если донор женщина.
- Желательно кровное родство до 4 колена включительно. Сюда входят внучатые племянники, бабушки, дедушки, тёти, дяди.
- Совместимость по группе крови. Желательно, по резус-фактору и тканевой принадлежности. Совместимость по всем параметрам даёт больше шансов на выздоровление.
- Отсутствие вирусных инфекций, перенесенных онкологических заболеваний и общее здоровье организма. Подтверждается анализами.
- Размер железы донора подходит по габаритам реципиенту.
Приоритет в трансплантации отдается печени от родственника. Орган приживется с большей вероятностью, и восстановление пройдет быстрее, так как на психологическом уровне такая пересадка переносится легче. Дополнительные преимущества – это сроки, трупную печень можно ждать до 2 лет.
От родного человека пересаживают левую часть печени: она больше по размерам и её легче изъять. Ребенку до 15 лет хватит половины этой части.
Мертвый донор – чаще это человек, умерший из-за черепно-мозговой травмы. Допустимый возраст от 2 месяцев до 55 лет. После смерти мозга, при совместимости с живым пациентом по группе крови и тканевой основе, орган изымают, помещают в стерильный контейнер и пересаживают не позже чем через 13-16 часов.
Для использования органов недавно умершего человека необходимо его прижизненное согласие на пересадку или разрешение родственников. Печень от мертвого донора можно пересадить сразу 2 пациентам: левую (большую) часть – взрослым, правую (меньшую) — детям.
Подготовка к операции
Перед пересадкой в клинике пациент проходит полное обследование, включающее в себя:
- Анализ крови на резус-фактор и группу.
- Томография брюшной полости.
- Серологический анализ на выявление ВИЧ, бруцеллеза, ЗППП или иных вирусных инфекций.
- УЗИ печени.
- Проба Манту.
- Электрокардиография.
- Заключение стоматолога.
- Заключение гинеколога.
- Сбор крови на случай обширного кровотечения во время ходе операции.
В течение полугода до операции (если она несрочная) пациент посещает нарколога и психиатра, придерживается здоровой диеты, ни в коем случае не употребляет алкоголь или табак.
В качестве предварительной медикаментозной подготовки прописывают:
- антигистаминные препараты – для предотвращения аллергических реакций;
- седативные препараты – для уменьшения эмоционального напряжения;
- препараты, снижающие артериальное давление;
- иммунодепрессанты – чтобы во время или сразу после операции организм не отторгнул орган, как чужеродное тело.
Как проходит ортотопическая трансплантация
Ортотопическая трансплантация печени – полное замещение органа реципиента на здоровый донорский орган или его часть. Пересадку выполняют хирург, гепатолог и анестезиолог, в особых случаях приглашают кардиолога и пульмонолога.

Операция по пересадке проходит в 3 этапа:
- Гепатэктомия – удаление собственной печени реципиента, длится от 2 до 4 часов. Если в ходе болезни орган утратил свою анатомическую конфигурацию или удалению предшествовали другие операции на печени, например, попытка желчеотведения при атрезии у детей, этап может затянуться. После удаления печени хирург сшивает сосуды и формирует обходной путь для венозной крови.
- Имплантация донорского органа и реваскуляризация (восстановление кровообращения) трансплантата. На этом этапе сосуды соединяют с новой печенью, проверяют состояние и цвет желчи.
- Восстановление желчных протоков. Печень пересаживают без желчного пузыря, после трансплантации хирург сшивает места соединения сосудов желчных протоков, дренирует открытую рану и зашивает полость.
Скорость операции зависит от координации бригад врачей: тех, кто изымает донорскую печень и тех, кто помещает её в организм пациента. Если донор и реципиент находятся в одной больнице, всю процедуру может проделать одна бригада. Операция длится от 12 до 20 часов.
Жизнь после операции
После успешной трансплантации пациента переводят в реанимацию на 3-7 дней.
Медикаментозная терапия после пересадки органа:
- Циклоспорин. Назначают курс иммуносупрессоров – препаратов для снижения действия антител на новый орган. Возможен пероральный прием до операции, после пересадки дозы вводят внутривенно около 7-10 дней.
- Метилпреднизолон и Азатиоприн. В случаях слабого функционирования почек.
- Такролимус. Назначают при отторжении печени.
Кровь регулярно проверяют на концентрацию лекарств. Если осложнений нет, пациента отпускают домой через 7-14 дней и назначают прием лекарств перорально.
Важно! Риск отторжения нового органа может остаться на всю жизнь, поэтому имунносупрессивную терапию продолжают не менее 5 лет.
Год после первой пересадки пациент придерживается диеты, чтобы уменьшить нагрузку на печень.
В список разрешенных продуктов входят:
- мясо на пару;
- овощи: свёкла, морковь, капуста, сладкий перец, тыква;
- фрукты: чернослив, виноград, яблоки;
- супы на овощном бульоне;
- овсянка, гречка и рис;
- ржаной хлеб.
В течение всего восстановления запрещается употреблять соленую, сладкую, жареную, острую пищу, жирные молочные продукты, алкоголь.
Важно! В 70% случаев после хорошо перенесенной операции, пациент будет жить более 5 лет. 87% детей восстанавливаются и нормально развиваются как физически, так и психологически.
Возможные осложнения
Осложнения после операции могут проявиться как у донора, так и у пациента.
Тяжелые последствия для донора
Внутреннее кровотечение или инфекция возникают менее чем в 1% случаев, они связаны с неаккуратной техникой забора органа. Уже через полгода печень восстановится до 85% начального объема.
Для реципиента
Помимо риска отторжения, возможны осложнения на протяжении от 1 до 26 недели после операции:
- 1-4 неделя: осложнения почечной, дыхательной и нервной систем, тромбоз печеночной артерии.
- 5-12 недели: вирусный гепатит С или гематит от CMV (из-за подавления иммунной системы).
- 13-26 недели: желчеистечение, клеточное отторжение, медикаментозный гепатит, рецидив исходного заболевания и тромбоз воротной вены.
Противопоказания к трансплантации
| Абсолютные | Относительные |
| 1. Активные, неизлечимый инфекционные заболевания (вирусный гепатит, туберкулез, ВИЧ). |
2. Онкология на стадии метастаза.
3. Неоперабельные нарушения внутренних органов: сердечная, дыхательная, почечная недостаточность.
4. Инфекции, локализованные в других органах.
2. Наличие ранних операций на органы брюшной полости.
3. Тромбоз воротной и брыжеечной вен.
4. Возраст более 60 лет.
5. Удаленная селезенка.
Где делают трансплантацию и сколько стоит?
Пересадку печени в России делают в институтах трансплантологии в Москве и Санкт-Петербурге, стоимость платной операции варьируется от 2,5 до 3 млн. рублей.

Важно! Официально граждане могут получить квоту на бесплатную пересадку. Однако тогда придется ждать очереди на сдачу анализов и саму операцию не менее года (если болезнь не смертельна). Ежегодно Минздравом выделяется ограниченное количество бесплатных трансплантаций, приоритет отдается тем, кто без донора не выживет.
Центры трансплантологии существуют по всему миру, больше всего операций проводят США, Германия, Израиль и Южная Корея. Средняя цена трансплантации в этих странах — 160-200 тыс. евро.
Строгая диета, употребление лекарств и регулярные обследования в трансплантологии – цена за здоровую печень и долгую жизнь. Не всегда можно дождаться операции по квоте, если есть шанс, лучше делать пересадку платно, чтобы не потерять драгоценные месяцы или годы здоровья.
Категории МКБ: Алкогольная печеночная недостаточность (K70.4), Алкогольный фиброз и склероз печени (K70.2), Алкогольный цирроз печени (K70.3), Ангиосаркома печени (C22.3), Атрезия желчных протоков (Q44.2), Болезни накопления гликогена (E74.0), Веноокклюзионная болезнь печени (K76.5), Гепатобластома (C22.2), Доброкачественное новообразование печени (D13.4), Другие болезни желчевыводящих путей (K83), Другие врожденные аномалии желчных протоков (Q44.5), Другие врожденные аномалии печени (Q44.7), Другие саркомы печени (C22.4), Другие уточненные болезни печени (K76.8), Другие уточненные раки печени (C22.7), Злокачественное новообразование переднего средостения (C38.1), Злокачественное новообразование печени неуточненное (C22.9), Злокачественное новообразование: поражение желчных путей, выходящее за пределы одной и более вышеуказанных локализаций (C24.8), Инвазия печени, вызванная echinococcus multilocularis (B67.5), Кистозная болезнь печени (Q44.6), Классическая фенилкетонурия (E70.0), Нарушения обмена белков плазмы, не классифицированные (E88.0), Нарушения обмена меди (E83.0), Нарушения обмена цикла мочевины (E72.2), Наследственный дефицит фактора VIII (D66), Острая и подострая печеночная недостаточность (K72.0), Отмирание и отторжение пересаженных органов и тканей (T86), Печеночноклеточный рак (C22.0), Привычный выкидыш (N96), Синдром Бадда-Киари (I82.0), Синдром Криглера-Найяра (E80.5), Фиброз и цирроз печени (K74), Хроническая печеночная недостаточность (K72.1), Хронический активный гепатит, не классифицированный в других рубриках (K73.2), Чистая гиперхолестеринемия (E78.0), Энцефалопатия неуточненная (G93.4)
Общая информация
Краткое описание
Таблица 1
Противопоказания к трансплантации печени
| Абсолютные | Относительные | ||
| Общие | Специфические | Общие | Специфические |
| 1 | 2 | 3 | 4 |
| 1. Тяжелые некурабельные поражения сердечной, сосудистой системы | 1. Активный алкоголизм (продолжение употребления пациентом алкоголя во время нахождения в листе ожидания трансплантации печени), наркомания | 1. Тотальный тромбоз портальной системы | 1. Отсутствие взаимодействия со стороны больного в пожизненном наблюдении и иммуносупрессии |
| 2. Тяжелые некурабельные заболевания легких | 2. Внепеченочные (кроме рака кожи) и метастатические злокачественные заболевания | 2. Возраст больше 70 лет | 2. Тяжелая гипоксия в результате гепатопульмонального синдрома |
| 3. Другие тяжелые сопутствующие заболевания, не коррегируемые трансплантацией | 3. Распространенный тромбоз всех вен брюшной полости | 3. Сопутствующие заболевания, поддающиеся медикаментозной или оперативной коррекции | |
| 4. Непонимание больным характера операции, ее необходимости, риска, а также прогноза и необходимости пожизненного приема иммуносупрессоров, а также наблюдения | 4. Активная билиарная инфекция | ||
| 5. Необратимое поражение головного мозга | 5. Инфицирование ВИЧ без СПИД | ||
| 1 | 2 | 3 | 4 |
| 6. СПИД | |||
| 7. Неподдающиеся специфической терапии острые и обострения хронических инфекции. | |||
Осложнения
11. Реакция отторжения печени включает следующие состояния:
11.1. Острая реакция отторжения печени.
Обычно развивается на 7-14 сутки после трансплантации печени, но может возникать в любой срок до 3 месяцев после ОТП. Показана ранняя биопсия печени для дифференциальной диагностики с другими причинами дисфункции трансплантата.
Признаки (неспецифические):
увеличение уровней активности ЩФ, ГГТ, трансаминаз, увеличение концентрации билирубина;
При наличии наружного билиарного дренажа желчь становится водянистой и более светлой, уменьшается ее количество;
лихорадка;
лимфоцитоз;
эозинофилия;
отек трансплантата.
Во всех случаях подозрения на реакцию отторжения следует исключить билиарную гипертензию (билиарные стриктуры), вирусный (CMV, HCV, HBV) гепатит, тромбоз печеночной артерии и воротной вены, после чего необходима биопсия печени и морфологическое исследование.
11.2. Хроническая реакция отторжения печени
Хроническая реакция отторжения характеризуется прогрессирующей желтухой, обструктивным биохимическим профилем связанные с облитеративной артериопатией и постепенной непрекращающейся потерей желчных протоков (исчезновение желчных протоков - bile duct vanishing).
Синтетическая функция печени, как правило долго остается интактной. Больной может чувствовать себя хорошо, единственным признаком может является гипербилирубинемия, повышение активности ЩФ и ГГТ.
В ряде случаев хроническое отторжение может протекать быстро.
Диагноз основывается на данных морфологического исследования:
потеря желчных протоков в 50% портальных трактов из 20 осмотренных портальных трактов;
концентрическая интимальная гиперплазия и гладкомышечная гиперплазия артерий;
При целиакографии может выявляться обрыв внутрипеченочных артерий
Гистология хронического отторжения:
Прогрессивное повреждение бассейна печеночной артерии, манифестирующая клинически влиянием на желчные протоки:
характерным является потеря желчных капилляров в портальных трактах;
потеря мелких артерий в портальных трактах;
истончение стенок артерий, появление субинтимальных пенистых клеток, а также периваскулярного фиброза;
центролобулярный холестаз, интрасинусоидальные пенистые клетки, небольшие очаги ацидофильных некрозов, атрофия цетролобулярных гепатоцитов, их баллонирование, перивенулярный склероз.
Терапия хронического отторжения: конверсия на такролимус, постановка больного в лист ожидания для ретрансплантации, так как медикаментозное лечение, как правило не дает эффекта.
12. Пострансплантационные лимфопролиферативные нарушения (PTLD - posttransplant lymphoproliferative disorder, англ.) могут встречаться в любые сроки (по данным разных авторов от 1 месяца до 14 лет после трансплантации). Однако, наиболее часто в пределах 1 года. Поражение лимфоидной ткани, обычно связано с вирусом Эпштейна-Барр (в 41% при иммуносупрессии циклоспорином А в отличие от доциклоспоринового периода - 12%) и провоцируется лимфодеплецирующей терапией.
Клинические проявления вариабельны, наиболее часто поражаются область головы и шеи, а также желудочно-кишечный тракт.
Симптомы:
лимфаденопатия, лихорадка, потеря веса, боли в животе, тонзиллит, ночные поты, инфекция верхних дыхательных путей, диарея;
клинический синдром неотличимый от мононуклеоза с лихорадкой и лимфаденопатией;
отек миндалин с острой обструкцией верхних дыхательных путей;
острая кишечная непроходимость или перфорация полого органа;
лимфоидная пролиферация в трансплантате (печень или почки), напоминающая крупноклеточные лимфомы. Редко поражаются легкие, почки, простата, развивается сепсис и полиорганная недостаточность.
Большинство очагов представлены поликлональными клетками. Быстротечные (фульминантные) формы встречаются редко, при этом необходимо снижать дозировки иммуносупрессантов и назначать противовирусные преапараты. Иногда развивается моноклональное агрессивное поражение, требующего антилимфомной терапии.
Ранняя диагностика с правильной редукцией (или конверсией на ритуксимаб) иммуносупрессии и антивирусной терапией (высокие дозы ацикловира, ганцикловира) позволяет улучшить прогноз заболевания.
ДИСФУНКЦИЯ ПОЧЕК И ЗАМЕСТИТЕЛЬНАЯ
ПОЧЕЧНАЯ ТЕРАПИЯ
Лечение
6. Принципы иммуносупрессии:
Индукция
Поддержание и редукция доз препаратов
Терапия острого и хронического отторжения
6.1. Протокол №1 (основной).
Выбор протокола иммуносупрессии диктуется конкретной клинической ситуацией.
Базисный препарат – такролимус.
При получении информации о наличии кондиционного органа в день трансплантации 1-2 мг внутрь.
Через 12 часов после операции 0,05-0,1 мг/кг/сут перорально или в виде внутривенной 24-часовой инфузии. При внутривенном введении концентрат для внутривенной инфузии необходимо развести 5% раствором декстрозы или 0,9% раствором натрия хлорида.
1-й месяц – 0,2-0,3 мг/кг/сут перорально. Поддержание концентрации 10-15 нг/мл. Рекомендуется разделить суточную пероральную дозу препарата на два приема.
2-й месяц – 0,1-0,2 мг/кг/сут. Поддержание концентрации 5-10 нг/мл
В раннем послеоперационном периоде следует контролировать минимальные уровни такролимуса в цельной крови. При пероральном применении для определения минимальных уровней такролимуса в крови необходимо получить образцы крови непосредственно до применения следующей дозы. При наличии выраженной почечной недостаточности (в результате ГРС или другой этиологии) назначение такролимуса может быть отсрочено на 5-10 дней.
При переводе пациента на терапию такролимусом после терапии циклоспорином следует учитывать, что сопутствующее применение циклоспорина и такролимуса может увеличить период полувыведения циклоспорина и усилить токсические эффекты. Лечение такролимусом следует начинать после оценки концентраций циклоспорина в крови больного и клинического состояния пациента. Применение лекарственного средства следует отложить при наличии повышенных уровней циклоспорина в крови больного. Практически это означает, что лечение такролимусом начинается через 12-24 часа после прекращения применения циклоспорина.
6.1.1. Даклизумаб
Первое введение препарата проводится в 0 день, перед зашиванием раны или в палате реанимации в дозе 1 мг/кг в 50 мл 0,9% раствора хлорида натрия за 15 минут внутривенно.
Второе ведение на 7-ые сутки после операции - таким же образом внутривенно.
При наличии кровопотери в раннем послеоперационном периоде, ре-операции - дополнительно 1 мг/кг на 14 сутки
6.1.2. Глюкокортикоиды (ГК) – преднизолон, метилпреднизолон (таблица 2.)
Схема использования кортикостероидов по протоколу №1
При трансплантации реципиенту инфицированному вирусами гепатитов B или С после первой дозы 500-1000 мг внутривенно ГК отменяются.
При трансплантации реципиенту с синдромом перехлеста или аутоиммунным гепатитом по достижении суточной дозы в 10 мг ГК оставляются для постоянного приема.
6.1.3. Микофеноловая кислота (мофетил микофенат).
Назначается с 3-х – 4-х суток 1000 мг/сут за 2 приема в 10 часов утра и в 22 часов вечера в течение 3-х месяцев.
Лекарственное средство угнетает лейкопоэз и вызывают диарею. Если количество лейкоцитов снижается ниже 2000, препарат отменяют.
6.2. Протокол № 2
Используется при непереносимости такролимуса, предварительном приёме циклоспорина по поводу трансплантации других органов и тканей. Определяется в каждом конкретном случае индивидуально с учётом клинической ситуации.
6.2.1. Базисный препарат – циклоспорин.
При получении информации о наличии кондиционного органа в день трансплантации 100 мг внутрь (таблица 3).
Читайте также:

