Симптомы лишая на головке
Обновлено: 25.04.2024
Аногенитальные формы красного плоского лишая
Красный плоский лишай (КПЛ) — хроническое воспалительное дерматологическое заболевание, характеризующееся разнообразием клинических форм. КПЛ может локализоваться как на гладкой коже, так и на слизистых оболочках полости рта и гениталий. В последние годы наблюдается увеличение заболеваемости красным плоским лишаем с локализацией на половых органах, причиняющей значительные страдания больным и существенно ухудшающей качество жизни. У мужчин генитальный КПЛ часто протекает в классической форме в виде блестящих розовых плоских папул на головке полового члена и венечной борозде. У женщин заболевание чаще протекает с эрозивными и язвенными поражениями и нередко приводит к формированию рубцов и нарушению сексуальной жизни. Лечение КПЛ — сложная задача. Топические кортикостероиды остаются препаратами первой линии для лечения данного заболевания, однако при генитальной локализации КПЛ нередко требуется комбинированная терапия с применением антибиотиков и антимикотиков, а также средств, способствующих заживлению эрозивно-язвенных элементов и восстановлению барьерных свойств кожи. Этой задаче соответствует топическое четырехкомпонентное лекарственное средство, в состав которого входят мометазон, эконазол, гентамицин и декспантенол, что позволяет реализовывать терапевтические эффекты топического кортикостероида, антибиотика, антимикотика, а также стимулировать заживление эрозий и восстанавливать утраченную барьерную функцию.
Красный плоский лишай (КПЛ) — это хроническое воспалительное неинфекционное заболевание кожи, которым в мире страдают 0,5—1% населения. Симптомы КПЛ обычно представлены на коже полигональными плоскими папулами и бляшками красно-фиолетового цвета, а также зудом. При этом существует большое многообразие клинических форм данного заболевания, таких как КПЛ слизистой оболочки полости рта, ногтевых пластин, линейная, кольцевая, атрофическая, гипертрофическая, инверсная, эруптивная, буллезная, язвенная, пигментная, ладонно-подошвенная, генитальная, буллезная формы, а также актинический КПЛ.
Поражение половых органов при КПЛ считают относительно редким явлением. Однако в последние годы все чаще наблюдают дерматоз этой локализации, особенно у женщин европеоидной расы в перименопаузальном периоде. Нередко данная форма заболевания сочетается с поражением слизистой оболочки полости рта. Так, около 1% населения земного шара страдает КПЛ полости рта, при этом 20—25% женщин и 3,7% мужчин с данной локализацией высыпаний имеют проявления заболевания и на половых органах [1, 2].
Характер высыпаний КПЛ на половых органах отличается широким морфологическим разнообразием: папулезными высыпаниями, эрозиями и язвами, часто сопровождаются зудом, болезненностью; разрешаются с образованием деформирующих рубцов.
Следует отметить, что заболеваемость генитальной формой КПЛ, вероятно, недооценена. У пациентов не всегда осматривают аногенитальную область, и высыпания КПЛ на половых органах могут быть скудными и бессимптомными. Последнее определяет отсутствие жалоб со стороны больных.
Вариабельность клинических проявлений генитального КПЛ нередко становится причиной ошибочного диагноза. У одного и того же больного могут присутствовать различные морфологические элементы, что существенно затрудняет диагностику.
Согласно классическим представлениям о КПЛ, на слизистых оболочках половых органов появляются тонкие белесые кружевные пятна и папулы, иногда в виде листьев папоротника, которые могут формироваться как на эритематозном, так и на неизмененном фоне. Это так называемая ретикулярная форма заболевания. Такие высыпания обычно не сопровождаются зудом и локализуются у женщин на слизистой оболочке вульвы и влагалища, у мужчин — на головке полового члена, в венечной борозде, на внутреннем листке крайней плоти.
При эрозивно-язвенной форме КПЛ на половых органах высыпания часто локализуются на довольно обширных участках слизистой оболочки (у женщин) и сопровождаются эрозиями и мелкими язвами, а также белесоватыми бляшками и папулами на выраженном эритематозном фоне. Такая форма заболевания обычно сопровождается интенсивной болью, жжением.
Бляшечная форма КПЛ с локализацией на половых органах проявляется в виде отечных папул, покрытых белесоватым налетом.
Атрофическая форма КПЛ на слизистой оболочке гениталий характеризуется возникновением слегка западающих белесых пятен.
Высыпания при КПЛ на половых органах могут располагаться не только на слизистых оболочках, но и на гладкой коже полового члена, волосистой части мошонки, больших половых губ, в промежности, на лобке, а также распространяться на внутреннюю поверхность верхней трети бедер. В этом случае проявления заболевания имеют признаки классической формы КПЛ и в большей степени зависят от места локализации и тяжести течения дерматоза. Типичные симптомы КПЛ на коже — красно-фиолетовые полигональные папулы и бляшки, имеющие сухую блестящую поверхность, на которой визуализируется нитевидная сеточка, известная как сетка Уикхема (Wickham), — патогномоничный симптом классической формы заболевания. Эта сетчатость обусловлена неравномерным гранулезом. На поверхности кожных элементов четко обрисовываются беловато-опалового цвета точки, которые пересекаются в линии сетки.
Эрозивная форма КПЛ наиболее распространена на влажной слизистой оболочке вульвы и влагалища. На головке полового члена эта форма заболевания встречается значительно реже.
Характерной особенностью КПЛ, в том числе генитальной локализации, является хроническое течение с периодами обострений и ремиссий. При обострении больные предъявляют жалобы на раздражение в области наружных половых органов, зуд, жжение, болезненность, диспареунию. При поражении слизистой оболочки влагалища эти симптомы могут сопровождаться выделениями, часто гнойными. При осмотре на слизистой оболочке вульвы и влагалища обнаруживают участки воспаления, гиперемию, эрозии, которые при эпителизации покрываются серовато-белым налетом.
Высыпания при КПЛ на вульве, особенно при эрозивной форме, обычно ассоциируется с вагинитом. Белесый налет на стенках влагалища при КПЛ наблюдают редко. При осмотре стенки влагалища эритематизированы, иногда с единичными эрозиями, что приводит к развитию кровотечения во время полового акта или гинекологического обследования. При микроскопии влагалищного мазка визуализируют незрелые парабазальные и базальные эпителиальные клетки, мелкие, сплющенные, кубовидные, с относительно большим ядром, а также скопления лейкоцитов. Лактобациллы, как правило, отсутствуют, вагинальный рН относительно высокий, не менее 5—6.
Развитие выраженного вульвовагинита у больных генитальной формой КПЛ может приводить к возникновению рубцовых изменений, синехий, инвалидизирующих женщину. Кроме того, развитие эрозивного КПЛ на наружных половых органах у лиц обоего пола в настоящее время расценивают как фактор риска плоскоклеточного рака соответствующей локализации [3, 4].
Дифференциальная диагностика КПЛ генитальной локализации часто вызывает определенные трудности в связи с тем, что данное заболевание иногда бывает почти неотличимо от другой патологии кожи и слизистых половых органов. Папулы КПЛ могут быть похожи на остроконечные кондиломы, когда они возникают на головке полового члена; на псориатические папулы и бляшки, интраэпителиальную неоплазию (например, болезнь Боуэна, плоскоклеточную карциному in situ, а также кандидоз).
Белесые очаги КПЛ также часто принимают за склероатрофический лихен, особенно, когда эритема мало заметна, например у больных с выраженной пигментацией. Однако в отличие от КПЛ, при склероатрофическом лихене никогда не поражается слизистая оболочка влагалища. Тем не менее дифференциальный диагноз между этими двумя дерматозами может быть клинически невыполним и гистологически сложен. Кроме того, склероатрофический лихен и КПЛ могут протекать сочетанно, и в последние годы такая ассоциация наблюдается все чаще.
Высыпания при КПЛ с локализацией на слизистой оболочке половых органов могут быть похожи на аналогичные проявления рубцующегося пемфигоида и вульгарной пузырчатки. Постановке правильного диагноза может помочь экстрагенитальное обнаружение пузырей и эрозий у больных с пузырными дерматозами, а также микроскопия мазков-отпечатков.
Многоформная экссудативная эритема (МЭЭ) также по клинической картине может быть сходна с генитальными проявлениями КПЛ. Тщательный сбор анамнеза, оценка общего состояния больного и экстрагенитальные высыпания при МЭЭ могут помочь в постановке правильного диагноза.
Таким образом, практически любое поражением кожи и слизистых оболочек гениталий необходимо дифференцировать с КПЛ и осуществлять тщательный дополнительный осмотр слизистой оболочки полости рта, а также кожных покровов с целью обнаружения типичных для КПЛ морфологических элементов. В сложных случаях для постановки диагноза проводят диагностическую биопсию, которая является весьма информативной.
С учетом физиологических особенностей аногенитальной области на фоне повреждения целостности кожного покрова (особенно при возникновении эрозивных и язвенных элементов) терапия КПЛ с локализацией на половых органах является непростой задачей. Эрозивно-язвенные высыпания КПЛ в аногенитальной области предрасполагают к присоединению вторичной инфекции, как бактериальной, так и микотической, что создает дополнительные трудности в диагностике заболевания, усугубляет его течение, затрудняет лечение.
Перед началом терапии пациенты должны быть проинформированы, что эрозивный КПЛ является заболеванием, трудно поддающимся терапии. Адекватное лечение часто подбирают методом проб и ошибок, оно может быть длительным, и главной его целью является контроль над заболеванием.
Важным аспектом терапии также является эмоциональная поддержка больного, поскольку даже папулезный КПЛ в генитальной области, который не сопровождается зудом и болью, может вызывать тревогу, чувство неловкости или стыда у пациента. Эрозивный КПЛ часто протекает с выраженным болевым синдромом, что затрудняет не только сексуальную активность, физические упражнения, но и выполнение повседневных дел, возможность носить обычную одежду.
Неспецифические методы терапии генитального КПЛ направлены в первую очередь на уменьшение дискомфорта в области половых органов. При выраженной болезненности кратковременное облегчение могут приносить прохладные компрессы с чистой водой либо с неспиртовыми антисептиками. Применение топических анестетиков, покрытие эрозий вазелином, цинковой пастой перед мочеиспусканием или мытьем может уменьшить жжение и болезненность.
Для предотвращения влагалищных синехий женщинам, которые не ведут активную половую жизнь, рекомендуется ежедневное введение во влагалище расширителей. Мужчины с необрезанной крайней плотью должны быть предупреждены о возможности развития у них фимоза, поэтому им крайне важно обеспечить ежедневное и регулярное оттягивание крайней плоти с полным обнажением головки полового члена.
Лекарственными средствами первой линии для лечения генитальной формы КПЛ являются топические глюкокортикостероиды (ГКС). При отсутствии эрозий, но при наличии папул и зуда рекомендуются аппликации 0,1% валерата бетаметазона или триамцинолона 1 раз в день. Эрозивные формы заболевания требуют более мощных топических ГКС (0,05% флуоцинонид или 0,05% клобетазола пропионат). Аппликации этих лекарственных средств проводятся также 1 раз в день.
В настоящее время не существует топических ГКС, которые официально были бы рекомендованы для введения во влагалище. Поэтому для лечения эрозивных поражений стенок влагалища у больных КПЛ рекомендуют суппозитории с гидрокортизона ацетатом, одобренные для введения per rectum, либо топические ГКС в виде мазей.
Применение ГКС в области гениталий, а также особенности анатомии и физиологии этой области на фоне эрозивных изменений слизистой создают условия для присоединения вторичной инфекции. Наиболее часто течение генитального КПЛ осложняется развитием урогенитального кандидоза. Также возможно присоединение бактериальной инфекции. В таких случаях целесообразно применять системные противогрибковые или антибактериальные лекарственные средства. Тем не менее использование топических форм лекарственных препаратов остается в приоритете. Местные азольные противогрибковые средства в ряде случаев оказывают раздражающее действие на слизистую оболочку, и их использование может усугубить локальный дискомфорт у больных.
В связи с вышесказанным применение комбинированных топических кортикостероидов наиболее оптимально для лечения генитального КПЛ. Одним из таких лекарственных средств является Тетрадерм — уникальный препарат, представляющий собой комбинацию мометазона, эконазола, гентамицина и декспантенола. Мометазон относится к классу сильных топических ГКС с высоким профилем безопасности (согласно Европейской классификации Miller and Munro). Эконазол является современным высокоэффективным противогрибковым препаратом с бактерицидным эффектом, в основе действия которого лежит подавление синтеза эргостерола, регулирующего проницаемость клеточной стенки микроорганизмов. Гентамицин — антибиотик широкого спектра действия. Декспантенол, который является провитамином В5, обладает противовоспалительным и ранозаживляющим действием за счет стимуляции экспрессии генов ИЛ-6, ИЛ-8 и антиоксидантов, стимуляции пролиферации и миграции фибробластов в очаг повреждения дермы, а также коллагенообразования. Кроме того, декспантенол способствует снижению чрескожной потери влаги, что уменьшает воспаление и увлажняет кожу. Указанные свойства декспантенола обосновывают его применение в качестве средства для ускорения эпителизации. Декспантенол используется в гинекологии, в частности для лечения эрозии шейки матки, а также для лечения воспалительных заболеваний полости рта, носа, гортани, дыхательных путей (в том числе после тонзиллэктомии), слизистой оболочки желудка, органов мочевыделительной системы.
Таким образом, Тетрадерм является комбинированным топическим лекарственным средством, которое оптимально подходит для местного лечения генитальной формы КПЛ.
Кроме топических ГКС для лечения КПЛ используют циклоспорин для наружного применения. Эффективность этого препарата продемонстрирована при лечении поражений слизистой оболочки полости рта у больных КПЛ [6]. В одном из исследований было продемонстрировано значительное уменьшение эрозий через 1 и 3 мес местной терапии циклоспорином [7]. Это иммуносупрессивное средство назначают в тех случая, когда другие препараты для наружной терапии оказываются неэффективными. При эрозивном вульвовагините у больных с КПЛ 1 мл раствора для инъекций циклоспорина (содержит 100 мг) наносят на вульву или вводят во влагалище 4 раза в сутки ежедневно до разрешения высыпаний. Однако влагалищное введение циклоспорина ограниченно в связи с его местным раздражающим действием [7].
Средством для топической терапии КПЛ с локализацией на слизистых оболочках как половых органов, так и полости рта является мазь токролимус, которую применяют при поражении вульвы 2 раза в день, но ее использование, так же как и при лечении циклоспорином, ограничено развитием местного раздражения [8]. Топическое применение такролимуса при поражении влагалища не рекомендовано в связи с высокой степенью проникновения препарата в системный кровоток через слизистую оболочку.
Системная терапия КПЛ показана только после неудачи местной терапии. Единственной группой средств с системным действием, эффективных при лечении эрозивных форм КПЛ, являются ГКС для введения внутрь. В ряде случаев (например, при тяжелом течении КПЛ) системное введение ГКС применяют в стартовой терапии. Преднизолон в суточной дозе 40—60 мг применяют в течение 2—4 нед до разрешения симптомов заболевания. После улучшения состояния больного для дальнейшего лечения используют топические ГКС.
В качестве альтернативного метода системной терапии при торпидном течении генитального КПЛ используют гидроксихлорохин в дозе 200 мг 2 раза в день [9]. Также при КПЛ применяют системные ретиноиды, например изотретиноин в дозе 1 мг/кг или ацетретин в дозе 25 мг 1 или 2 раза в день, а также циклоспорин для перорального применения, азатиоприн, метотрексат в дозе 10—20 мг 1 раз в неделю и дапсон [10—14].
Кроме того, для устранения деформирующих рубцов и синехий, развивающихся при тяжелом течении генитального КПЛ в отсутствие адекватной медикаментозной терапии, применяют хирургические методы лечения с целью восстановления половой функции.
Таким образом, КПЛ с поражением половых органов, особенно при его эрозивной форме, является болезненным, сопровождающимся рубцовой деформацией, а следовательно, сексуально инвалидизирующим заболеванием. Прогноз КПЛ благоприятен, но непредсказуем. Тем не менее адекватная терапия с применением топических ГКС в качестве препаратов первой линии в подавляющем большинстве случаев позволяет улучшить течение заболевания. Комбинированные топические ГКС — оптимальные лекарственные средства для лечения и профилактики осложнений генитальной формы КПЛ.
Автор заявляет об отсутствии конфликта интересов.
The author declare no conflict of interest.
Сведения об авторах
КАК ЦИТИРОВАТЬ:
Автор, ответственный за переписку: Дворянкова Е.В. —
e-mail: Info@ctppcp.su
Микоз полового члена не опасен и легко поддается лечению. При условии, что пациенту будут назначены специализированные лекарства. Нелеченный микоз может распространить инфекцию, а также привести к более серьезным осложнениям. Узнайте, откуда берется кандидоз полового члена, каковы его симптомы и методы лечения.
Микоз полового члена
Микоз полового члена, также называемый кандидозом или молочницей, представляет собой воспалительное заболевание инфекционного характера, чаще всего вызываемое Candida albicans. Этим заболеванием часто пренебрегают (из-за возможного отсутствия симптомов, незнания проблемы или чувства стыда, сопровождающего болезнь), но вы должны знать, что, если его не лечить, в долгосрочной перспективе это может привести к проблемам со здоровьем, таким как:
Каковы причины микоза полового члена? Как его обнаружить? Как распознать болезнь? К какому врачу следует обратиться за помощью? Какие препараты использовать в терапии и как их дозировать?
Откуда возникает микоз полового члена?
Генитальные микозы, как правило, развиваются в половых путях женщин. У мужчин заражение чаще всего происходит в результате полового контакта. Вы также можете заразиться дрожжевым грибком Candida albicans через полотенце, в туалете, бассейне или сауне. В мужском организме микоз полового члена реже развивается автономно, хотя встречаются и такие ситуации.
Факторы, способствующие этому, включают:
- прием некоторых лекарств, особенно антибиотиков и стероидов;
- пренебрежение гигиеной интимных мест — слишком редкое или неаккуратное мытье;
- анатомические проблемы, особенно фимоз, препятствующие свободному доступу к головке полового члена;
- неаккуратная сушка полового члена после купания, перед тем, как одеться;
- использование влажных полотенцев;
- ношение плотной ветрозащитной одежды и нижнего белья из синтетических материалов.
Следует помнить, что идеальные условия для развития дрожжей — это сочетание тепла и влаги. Также легче развиться инфекции у людей с пониженным иммунитетом (например, ВИЧ-инфицированных) и диабетиков.
Симптомы микоза полового члена
Кандидоз у мужчин бывает трудно обнаружить. По оценкам, какие-либо симптомы микоза полового члена отсутствуют примерно в 20% случаев. Это приводит к тому, что заболевание остается незамеченным в организме, что приводит к заражению других людей, а также к развитию других инфекций в частично связанных мочевыводящих и половых путях. В остальных 80% случаев кандидоз полового члена имеет такие симптомы, как:
- зуд пениса ;
- сыпь на половом члене (красные пятна);
- боль в половом члене при мочеиспускании и эякуляции;
- белый налет, иногда с пятнами;
- сильный неприятный запах;
- пузырьки, из которых выходит кровь и гнойное содержимое;
- покраснение полового члена;
- трудности с отводом крайней плоти, прилипшей к головке полового члена.
Могут возникнуть системные и гриппоподобные симптомы, такие как повышение температуры тела, озноб или боли в суставах и мышцах.
К какому врачу обратиться с зудящим половым членом?
Зуд полового члена, красные пятна на половом члене и другие симптомы этого типа могут указывать на развитие кандидоза. Однако также возможно, что это симптомы вирусной или бактериальной инфекции или одного из венерических заболеваний, таких как гонорея или хламидиоз.
В особо сложных диагностических случаях может потребоваться мазок с крайней плоти или уретры. Однако для опытного врача обычно достаточно тщательного опроса пациента в отношении испытываемых симптомов и обстоятельств, при которых они появляются.
К какому врачу обратиться с инфекцией полового члена ?
Как лечить красные пятна на головке полового члена?
Как лечить красные пятна на головке полового члена и другие симптомы заболевания? Первое и самое главное правило — не занимайтесь самолечением. Неправильная терапия может распространить и усилить симптомы болезни. Следует помнить, что существуют полностью профессиональные препараты, позволяющие вылечить микоз в относительно короткие сроки и предотвратить его повторение.
К ним относятся:
- Клотримазол — средство, действующее путем подавления синтеза эргостерола, химического соединения, участвующего в построении клеточной мембраны грибка;
- Флуконазол — синтетический препарат, производное триазола, с механизмом действия, аналогичным клотримазолу, но принимаемый системно, в форме таблетки.
Кроме того, в профилактических целях необходимо помнить о таких рекомендациях, как:
- соблюдение личной гигиены;
- по возможности не пользоваться туалетами в общественных местах;
- использование презервативов во время половой жизни;
- дополнение меню большой порцией овощей.
Как пользоваться мазью от микоза полового члена?
Мазь от микоза полового члена применяют около 7 дней. Втирать препарат нужно несколько раз в день, как рекомендовано в листовке. Следует соблюдать особую гигиену, тщательно мыть руки до и после нанесения мази. Если симптомы не исчезнут в течение одной недели, может потребоваться системная терапия.
Особенно в этом случае важно внимательно прочитать инструкции по дозировке. Флуконазол при микозах разного типа применяют в разных дозах и временных интервалах. Для лечения кандидоза полового члена принимается всего одна таблетка, содержащая 150 мг действующего вещества. В отличие от вагинальной дрожжевой инфекции поддерживающие дозы не используются.
Лишай – это группа дерматологических заболеваний, различных по этиологии, общим клиническим признаком которых являются высыпания в виде папул или пятен.
Рассмотрим основные виды лишая на половом члене.
Большинство этих патологий способны поражать кожу мужского органа.
В некоторых случаях пенис остается единственным патологическим очагом.
В иных ситуациях сыпь появляется не только на коже члена, но и на других участках тела.

Красный плоский лишай на члене
Заболевание проявляется сыпью в виде плоских папул.
Отсюда и название болезни.
Одновременно часто возникают белые элементы в ротовой полости.
Патологий страдают в основном люди после 40 лет.
У женщин риск патологии выше, чем у мужчин.
Причины патологии неизвестны.
Хотя установлено, что прием некоторых лекарственных средств увеличивает вероятность возникновения соответствующей сыпи.
Болезнь может возникнуть внезапно, с появлением морфологических элементов на коже в течение нескольких дней.
В иных ситуациях она прогрессирует постепенно.
Новые элементы подсыпают в течение нескольких месяцев.
Без лечения патология может протекать годами.
Субъективные ощущения у пациента могут отсутствовать.
Некоторые жалуются на зуд.
При появлении сыпи на слизистых возможны болевые ощущения.
Чаще всего они возникают при изъязвлении папул.
Основные участки, где появляется красный плоский лишай:
- головка пениса;
- поясница;
- предплечья;
- ноги ниже колен;
- голова в зоне роста волос.
При осмотре красный лишай на члене выглядит следующим образом:
- плоские папулы величиной от 1 мм до 1 см;
- имеют четкие границы;
- реже обнаруживаются пузырьки;
- присутствует фиолетовый оттенок;
- может обнаруживаться поперечная исчерченность (сетка Уикхема).
Часто обнаруживаются свежие высыпания в местах, где кожа натирается или повреждается механически.
Это явление называют феноменом Кебнера.
Часто высыпания сливаются в бляшки.
Они могут образовывать линии там, где на коже имеются царапины.
При расположении красного плоского лишая на головке члена обычно образуются кольца, обособленные папулы или эрозии.
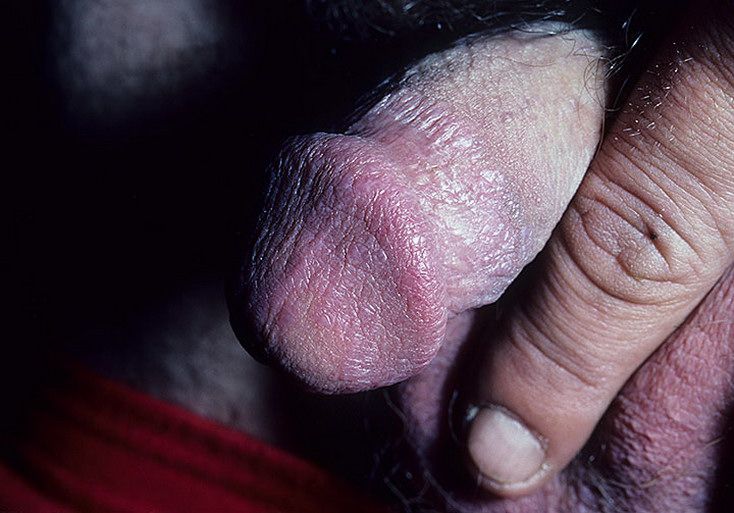
Все клинические формы болезни:
- гипертрофическая – бляшки с исчерченностью белого цвета;
- атрофическая – красные бляшки с сеткой на прилегающих участках тканей;
- эрозивно-язвенная – образуются эрозивные поверхности, покрытые пленками;
- буллезная – крупные пузыри, после разрыва которых остаются эрозии.
Диагностика
Диагноз базируется на биопсии кожи.
В образце выявляют утолщение зернистого слоя и дистрофические изменения базального слоя эпидермиса, признаки акантоза и гиперкератоза.
В дерме выявляется инфильтрат.
В нем содержатся лимфоциты и гистиоциты.
На границе слоев кожи выявляются тельца Сиватта.
Они представляют собой трансформировавшиеся кератиноциты.
С помощью прямой иммунофлюоресценции обнаруживаются скопления фибрина, а в тельцах Сиватта – иммуноглобулины.
Лечение
Применяются глюкокортикоиды местно.
Их накладывают в виде мазей под повязку.
Возможны инъекции триамцинолона в головку члена.
Препарат вводят в зону высыпаний.
При тяжелом поражении слизистых назначают циклоспорин.
Применяется не только местная, но и системная терапия.
Препараты, которые может назначить дерматолог:
- преднизолон внутрь;
- ретиноиды;
- в тяжелых случаях – циклоспорин.
Из немедикаментозных методов применяется ПУВА-терапия.
Розовый лишай на половом члене
Заболевание имеет неизвестное происхождение.
Оно развивается в основном у молодых людей или подростков.
Болезнь протекает остро.
Выздоровление наступает самостоятельно, через несколько недель после появления высыпаний.
Для патологии характерна осенне-весенняя сезонность.
Среди субъективных симптомов доминирует зуд.
Из четырех людей:
- у одного наблюдается сильный зуд;
- у двух человек – умеренный;
- ещё у одного отсутствует полностью.
В 80% случаев заболевания изначально появляется одна крупная материнская бляшка, а затем по периферии возникают другие элементы сыпи.
Эта бляшка имеет размеры до 5 см в диаметре.

В её центре есть шелушение.
Бляшка окружена розовым венчиком.
Отсюда и название болезни.
У некоторых пациентов выявляют сразу несколько таких бляшек на теле.
Вторичные элементы сыпи – это папулы.
Они могут появляться и на пенисе.
Хотя основная локализация – это живот и конечности.
Для сыпи при розовом лишае характерно расположение в виде еловых ветвей.
Они появляются на линиях растяжения кожи, трения или давления.
Атипичные клинические формы розового лишая:
- отсутствие материнской бляшки, наличие только вторичных высыпаний;
- несколько материнских бляшек;
- сыпь может быть представлена не папулами, а пузырьками, в том числе с кровянистым содержимым, пятнами или пустулами (гнойничками).
Диагностика
Основа диагностики – это биопсия кожи.
В эпидермисе отмечается паракератоз, незначительные признаки акантоза, спонгиоз.
Зернистый слой отсутствует.
Обнаруживаются признаки дискератоза.
В дерме врач видит отечность, гомогенные коллагеновые волокна, лимфоцитарную инфильтрацию.

Тем не менее, биопсия назначается не всегда.
Врач может установить диагноз, основываясь на одних только клинических признаках заболевания.
У большинства пациентов они сохраняются не больше 6 недель.
Если же этот срок прошел, а симптомы розового лишая на члене ещё есть, доктор назначает биопсию кожи.
Потому что в этом случае он должен провести дифференциальную диагностику с другими заболеваниями:
- парапсориазом;
- каплевидным псориазом;
- хронической мигрирующей эритемой.
Лечение
Болезнь проходит сама по себе.
Соответственно, лечение если и требуется, то исключительно симптоматическое.
Применяются антигистаминные препараты для уменьшения зуда.
С этой же целью может использоваться светолечение.
Альтернативой ему может быть загорание на солнце (если позволяет климат и время года).
Облегчить состояние человека могут походы в солярий.
Отрубевидный лишай на половом члене
Это грибковый лишай на члене.
Его вызывает Pityrosporum ovale.
Данный микроорганизм является частью нормальной микрофлоры кожи.

То есть, человек не заражается этим грибком и не является заразным в случае развития заболевания.
Потому что он есть на коже у всех, но лишь у некоторых вызывает клинические симптомы отрубевидного лишая.
Это происходит по таким причинам:
- потливость;
- жаркий климат;
- спорт или физический труд;
- себорея;
- нанесение на кожу жира;
- повышенная выработка кортизола;
- лечение глюкокортикоидами длительное время.
Pityrosporum ovale – это липофильный грибок.
Он питается жирными кислотами.
Поэтому при большом количестве кожного сала он начинает размножаться слишком интенсивно.
Половой член мужчины – одна из тех зон, где расположено большое количество сальных желез.
Грибок здесь может появиться, если:
- сальные железы гипертрофированы (это бывает либо в молодости, либо у мужчин с высоким уровнем андрогенов);
- кожное сало не удаляется своевременно с поверхности пениса (недостаточная гигиена).
Болезнь протекает не тяжело.
Но если не принимаются никакие меры по устранению отрубевидного лишая, возможны осложнения.
Самые частые из них – грибковый фолликулит и себорейный дерматит.
На члене при отрубевидном лишае появляются пятна.
Они имеют четкие границы и красноватый цвет.
У смуглых людей пятна могут быть светлее окружающей кожи.
При поскабливании пятна отмечается легкое шелушение.
После излечения заболевания сохраняются пятна без шелушения.
Обычно пятнистые элементы имеют правильную форму – круглую или овальную.
Поражается не только половой член, но и другие органы с усиленной выработкой кожного сала.
Часто подобные пятна появляются на спине, в паховой области.
Они могут увеличиваться со временем.
Диагностика
Выполняется соскоб кожи с его микроскопическим исследованием.
Чешуйки исследуют с окрашиванием раствором гидроксида калия.
В препарате визуализируются нити псевдомицелия и круглые грибковые клетки.
При осмотре под лампой Вуда пятна при отрубевидном лишае на члене имеют зеленое свечение.

Но оно заметно, только если человек не мылся перед визитом к дерматологу.
Если же он только что из душа, то свечения не будет.
При необходимости выполняется патоморфологическое исследование кожи.
В эпидермисе выявляются грибковые клетки.
Обнаруживается гиперпролиферация кератиноцитов и признаки хронического воспаления.
Но в большинстве случаев биопсию кожи не делают.
Для подтверждения диагноза достаточно врачебного осмотра и результатов микроскопии.
Лечение
Местная терапия предполагает назначение таких препаратов:
- сульфид селена;
- водный раствор пропиленгликоля;
- кетоконазол;
- противогрибковые кремы (миконазол, клотримазол и другие).
Изредка возникает необходимость в общем лечении.
Оно требуется при развитии грибкового фолликулита на фоне отрубевидного лишая члена.
В таком случае используют такие препараты:
У людей с жирной кожей заболевание часто рецидивирует.
Им рекомендована профилактика.
Для этого кожа смазывается салициловой кислотой.
Может применяться мыло, содержащее пиритион цинка, кетоконазол или сульфид селена.
Опоясывающий лишай на члене
Заболевание развивается у людей, которые в прошлом перенесли ветрянку.
Это результат реактивации вируса.
Происходит она при снижении иммунитета, чаще всего у пожилых людей.

Высыпания редко локализуются на члене.
Гораздо чаще они появляются на туловище или крестце.
Заболевание встречается очень часто.
Риск заболеть в течение жизни в среднем 15%.
5% всех пациентов – это больные ВИЧ.
65% – люди после 50 лет.
Ещё 5% приходится на детей до 15 лет.
Приблизительно в 1% случаев опоясывающий герпес рецидивирует.
Таким образом, у 99% людей это болезнь возникает однократно и после излечения больше никогда не возвращается.
Из всех ВИЧ-инфицированных приблизительно 25% людей страдают опоясывающим лишаем.
Ещё 10% пациентов – те, кто перенес операцию по трансплантации внутренних органов и получает иммуносупрессивную терапию.
Это подтверждение того факта, что главной причиной реактивации вируса является снижение клеточного иммунитета.
Нередко опоясывающий лишай также развивается на фоне:
- гемобластозов;
- лучевой терапии;
- химиотерапии;
- приема средств, угнетающих иммунитет.
Болезнь заразная, но её контагиозность невысокая.
Даже при длительном бытовом контакте далеко не каждый человек заболеет.
Но все же подхватить от больного ветряную оспу вполне реально.
Начинается болезнь с продромального периода.
Появляется боль в том месте, где спустя несколько дней возникнет сыпь.
Через 3-4 дня появляются пузырьки.
Через 5 дней они превращаются в корки, которые существуют ещё 2-3 недели.
Затем сыпь проходит, но болевой синдром может сохраняться несколько месяцев или даже несколько лет.
У 5% пациентов возникают общие симптомы: гипертермия, недомогание, головная боль.
Диагностика
Для диагностики используется проба Цанка.
Со дна везикул берут соскобы.
В их содержимом обнаруживаются огромные клетки, иногда с несколькими ядрами.
Возможно определение антигенов вируса герпеса, провоцирующего опоясывающий лишай на члене.
Для этого используется метод прямой иммунофлюоресценции.
Материал берут с высыпаний.
Лечение
Терапия проводится этиотропная (направленная на уничтожение вируса) и симптоматическая.
Для этиотропной терапии принимают ацикловир.
Его назначают по 800 мг, 4 раза в день.
Курс терапии – 10 дней.
Лечение должно быть назначено не позднее 3 дня с момента возникновения первых клинических симптомов опоясывающего герпеса.
В этом случае снизится продолжительность заболевания, уменьшится его тяжесть и риск хронической невралгии.
Для обезболивания назначаются кремы с местными анестетиками, нестероидные противовоспалительные препараты внутрь.
При сильной боли назначают наркотические анальгетики.
Одновременно проводится коррекция иммунитета.
Потому что он всегда ослаблен у пациентов с отрубевидным лишаем.
Для улучшения ночного сна могут назначаться снотворные препараты.
Иногда возникает необходимость в антидепрессантах.
Блестящий лишай
Редко встречающееся заболевание.
Оно протекает в хронической форме.
Поражается в основном нижняя часть живота, головка члена, локти или колени.
Появляются плотные узелки в коже.
Они мелкого размера, с блестящей поверхностью.
Хотя элементы располагаются рядом, они никогда не сливаются.
Болезнь может протекать несколько недель, а может и несколько лет.
Для диагностики применяют биопсию кожи с её последующим патоморфологическим исследованием.
Лечение проводится топическими кортикостероидами.
Склероатрофический лишай
Заболевание проявляется хроническим воспалением кожи и её атрофией.
Проявляется в основном папулами белого цвета.
Образуются также бляшки.
Они имеют четкие границы и неправильную форму.
В фолликулах могут образоваться роговые пробки.
Заболевание протекает хронически.
Происхождение заболевания неизвестно.
В основном поражается половой член.
Обильные высыпания могут быть бессимптомными.

Изредка возникает зуд или боль.
Некоторые мужчины жалуются на болезненные половые контакты.
На фоне склероатрофического лишая возможны осложнения:
- рецидивирующие баланопоститы;
- фимоз (суженная крайняя плоть).
При осмотре обнаруживаются папулы и пятна.
Они белые, имеют четкие границы, могут сливаться.
При слиянии элементов образуются бляшки.
Они изначально располагаются на уровне кожи.
Затем опускаются ниже.
В центре элементов обнаруживаются углубления.
Одновременно расширяются устья фолликулов.
Появляются роговые пробки.
Они внешне похожи на комедоны.
При более тяжелом течении склероатрофического лишая на пенисе возникают пузыри и эрозии.
Могут также возникать сосудистые элементы: телеангиэктазии и петехии.

Склероатрофический лишай является предраковым заболеванием.
Поэтому все пациенты нуждаются в наблюдении.
На фоне этой патологии может развиться рак кожи пениса.
Диагностика
Базируется на морфологическом исследовании кожи.
Обнаруживается утолщение эпидермиса на начальном этапе развития болезни.
Выявляются признаки гиперкератоза.
В фолликулах – роговые пробки.
При дальнейшем развитии болезни в эпидермисе происходят атрофические процессы.
В дерме выявляются клеточная инфильтрация, отечность.
Отмечаются расширенные кровеносные сосуды, присутствуют очаги кровоизлияний.
Лечение
Болезнь протекает длительное время.
Оно может иметь периоды обострений и ремиссии.
Чем моложе пациент, тем выше вероятность, что склероатрофический лишай будет полностью излечен.
Всех больных обследуют через каждые 12 месяцев из-за риска развития рака.
Местное лечение:
- глюкокортикоиды короткими курсами (так как они усугубляют атрофические изменения в коже члена);
- андрогены (для уменьшения атрофии).
Некоторым пациентам требуется хирургическое лечение.
Проводят обрезание крайней плоти для устранения фимоза.
Лишай на половом члене: куда обратиться?
Если у вас на члене появились подозрительные высыпания, обратитесь в нашу клинику.
Возможно, это один из видов лишая.
У нас работают опытные дерматовенерологи.
Они проведут осмотр, возьмут необходимые анализы.
По итогам исследования будет установлено происхождение сыпи.
Затем доктор подберет лечение, которое позволит избавиться от большинства симптомов, облегчить течение заболевания, а возможно и полностью от него избавиться.
При подозрении на лишай на половом члене обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.

Что такое красный плоский лишай? Это хроническое рецидивирующее воспалительное заболевание кожи, ногтевой пластинки или слизистой оболочки. Симптомами заболевания, в зависимости от места импетиго, являются, прежде всего, изменения кожи — внезапное появление красных вздутий, зуд и болезненные эрозии.
Как лечится красный плоский лишай? Какие могут быть причины этого недуга?
Красный плоский лишай — что это за болезнь?
Хотя красный плоский лишай (также известный как красный лишайник) является распространенным заболеванием, которое довольно легко диагностировать, причины его возникновения до сих пор полностью не изучены. По статистике, этот тип хронического заболевания кожи, ногтей, кожи головы или слизистых оболочек чаще всего встречается у людей в возрасте от 30 до 60 лет.
Как выглядит лишайник?
В ходе болезни появляются высыпания — чаще всего они принимают форму небольших красных или коричнево-пурпурных комков (на коже) — характерным признаком является блеск пораженных участков.
- На коже головы красный плоский лишай может принимать форму небольших зудящих вздутий.
- Во рту — на поверхности слизистой оболочки — он может проявляться как ретикулярное изменение белого цвета.
- На ногтевой пластине лишайник может образовывать полости и желтоватые борозды, а в крайних случаях — приводить к атрофии ногтевой пластинки.
Красный плоский лишай — воспалительное заболевание. Стоит подчеркнуть, что это не инфекционное заболевание.




Красный плоский лишай — причины
Красный плоский лишай может появиться у людей, у которых диагностирован диабет, витилиго, очаговая алопеция, некоторые заболевания печени (в том числе гепатит и цирроз), язвенный энтерит (болезнь Крона). Аналогичным образом, красный плоский лишай чаще встречается у людей, перенесших трансплантацию (особенно в качестве реакции трансплантат против хозяина — РТПХ) или принимающих определенные лекарства, например, пеницилламин, метилдоп.
Красный плоский лишай — симптомы
Симптомы заболевания хорошо выражены:
- папулы красного или пурпурного цвета;
- поражения кожи обычно блестящие;
- образования, которые, как правило, слипаются и появляются группами;
- беловатые линии на поверхности кожи (так называемая сетка Уикхема);
Симптомы плоского лишая обычно появляются внезапно — поражения кожи в течение плоского лишая обычно ограничиваются, высыпания не увеличиваются после появления первых симптомов.
Виды красного плоского лишая
Существует много разновидностей плоского лишая, в том числе: красный плоский лишай, пигментный, узелковый, пемфигоидоподобный, линейный, фолликулярный, эрозивный.
Тип лишайника также может быть определен по месту его появления: красный плоский лишай во рту, лишайник на ногтях, лишай перианальной области, лишайник на половых органах: у мужчин красный плоский лишай встречается на крайней плоти и на головке, у женщин лишайник может встречаться на половых губах — и напоминают лейкоплакию.
Лечение красного плоского лишая
В случае поражения, характерного для красного плоского лишая, следует обратиться к дерматологу. Дифференциация красного плоского лишая основана на исключении заболеваний с аналогичным течением, например, псориаза, чесотки. В некоторых случаях требуется гистопатологическое исследование, чтобы поставить более точный диагноз.

Лечение красного плоского лишая
Красный плоский лишай — это состояние, которое обычно проходит самостоятельно — по оценкам, у 90% людей лишайник исчезает в течение 2 лет. Основное лечение этого заболевания заключается в облегчении его симптомов.
Дерматолог назначает лекарства:
- глюкокортикоидные мази — цель использования этого типа мазей для лишайников — уменьшить экзантему и зуд;
- глюкокортикостероиды, кортикостероиды, цитостатики — используются в общем лечении лишайников;
- циклоспорин — мощный иммунодепрессант, используемый в устойчивых к лечению лишайниках;
- ретиноиды — производные витамина А, включая третиноин, изотретиноин, используются главным образом в случае лишайника, который поражает слизистые оболочки.
Фармакологическое лечение лишайников может быть дополнено фотохимиотерапией, подразумевающей прием препаратов, повышающих чувствительность кожи к облучению, а затем облучение кожных образований длительным облучением.
Читайте также:

