Симптомы отравления рвота желтого цвета
Обновлено: 15.04.2024
Рвота является вторым по значимости синдромом при острой патологии органов брюшной полости. Тошноту следует расценивать как синдром, эквивалентный рвоте, т. к. порог раздражения, необходимый для возникновения последней, у разных людей является различным.
При анализе причины возникновения рвоты у внезапно заболевшего пациента нужно помнить, что данный рефлекторный акт возможен при заболеваниях органов брюшной полости и при некоторых системных заболеваниях. Сама по себе длительная рвота может вызвать дегидратацию с электролитными расстройствами и метаболическим алкалозом.
При заболеваниях органов брюшной полости на первом месте по частоте возникновения внезапной рвоты находятся пищевые токсикоинфекции (см. тему ПИЩЕВЫЕ ТОКСИКОИНФЕК-ЦИИ). Подтверждением данного диагноза является прием недоброкачественной пищи; аналогичные симптомы могут наблюдаться и у других членов семьи. В летнее время следует помнить о возможном отравлении, особенно у детей, ядовитыми грибами и растениями (см. тему ОСТРЫЕ ОТРАВЛЕНИЯ).
Если же появлению рвоты предшествовало возникновение острых болей в животе, часто с точным указанием времени их возникновения, следует думать о хирургической патологии.
Рвота при заболеваниях органов брюшной полости, за исключением острого гастрита, чаще всего является следствием:
• сильного раздражения нервных окончаний париетальной брюшины и брыжейки (например, острый аппендицит, острый некроз поджелудочной железы, перекручивание кисты яичника);
• непроходимости органа, стенки которого содержат гладкую мускулатуру (кишечник, желчные пути, мочеточник);
• действия всосавшихся токсинов на мозговые центры.
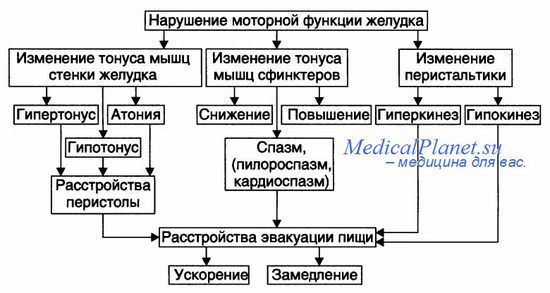
При сборе анамнеза относительно рвоты следует уточнить следующие характерные черты: когда наступила (вместе с болью или позднее), частота, вид и содержимое рвотных масс.
Частота рвоты зависит от течения болезни. При остром аппендиците в начальный период частая рвота появляется тогда, когда отдельный участок отростка раздувается, что грозит перфорацией. Частая рвота в поздний период острого аппендицита обычно является симптомом распространения воспаления на брюшину.
Рвота не бывает вообще или она очень редка при кровотечении в брюшную полость (например, при внематочной беременности). При перфорации желудка и двенадцатиперстной кишки рвота появляется поздно, иногда через несколько часов. При обтурационной непроходимости толстого кишечника рвоты обычно не наблюдается. При инвагинации толстого кишечника рвоты вначале нет, что заставляет ошибочно думать об отсутствии характерных признаков острого воспаления. При высоком месторасположении непроходимости тонкого кишечника рвота бывает частой. При остром некрозе поджелудочной железы рвота возникает очень часто, иногда продолжается непрерывно.
Вид и содержимое рвотных масс. При остром гастрите, который часто симулирует острые заболевания органов брюшной полости, требующие оперативного вмешательства, рвотные массы состоят из пищевых масс, иногда смешанных с желчью. В случаях печеночной и почечной колик рвотные массы содержат желчь. При перекручивании кисты яичника у больных часто наблюдаются рвотные движения, однако количество рвотных масс невелико. При обтурацион-ной непроходимости тонкого кишечника характер рвотных масс изменяется в зависимости от периода, который прошел от появления непроходимости, и ее месторасположения. Характерным является постепенное изменение рвотных масс. В начальный период они состоят из содержимого желудка, затем появляются зелено-желтые, окрашенные желчью массы, которые со временем становятся темно-зелеными и, наконец, коричнево-черными, пахнущие калом. Коричнево-черные, с дурным запахом рвотные массы являются па-тогномоничными для далеко зашедшего процесса кишечной непроходимости как механической, так и динамической, что обычно встречается при продолжительном остром перитоните.
Не следует забывать, что при длительной многократной рвоте любого происхождения появляются характерные боли в эпигаст-ральной области, а если рвота носит неукротимый характер, возможно наличие примеси крови в рвотных массах в результате надрыва слизистой в области пищеводно-желудочного соустья.
Таблица 24. Системные заболевания, вызывающие острые боли в животе (по Colin Ogilvie).
| Метаболическая патология | Гематологическая патология | Отравления |
| Диабет, аддисонические кризы, гиперкальциемия перегревание | Острый гемолиз (особенно при серповидноклеточной анемии), порфирия, аллергическая пурпура, тромбоцитопеническая пурпура | Тяжелые металлы (особенно свинец), четыреххлористый углерод, грибы, бактериальные токсины |
Рвота центрального происхождения возникает при раздражении рвотного центра химическим путем или при повышении внутричерепного давления. Характерным для данного вида рвоты является ее сочетание с головной болью и очень редко с тошнотой и болями в животе.
Рвота при некоторых системных заболеваниях (см. табл. 24) обусловлена метаболическими и эндокринными расстройствами: кетоацидозом, дизэлектремией, грубыми нарушениями КЩС и т. д. Характер рвоты может быть как постоянный, так и периодический, с болями в животе или без них.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Рвота — это непроизвольное рефлекторное извержение содержимого желудка, реже кишечника через пищевод, глотку, ротовую полость или носовые ходы. Физиологически рвотный рефлекс выполняет защитную функцию, обеспечивая удаление из организма токсических веществ и метаболитов. Наблюдается при отравлениях, кишечных инфекциях, заболеваниях ЖКТ, церебральной патологии, острых и терминальных состояниях, эндогенных интоксикациях и др. Диагностируется с помощью эндоскопии, УЗИ, рентгенографии, КТ, МРТ различных органов и систем, электрофизиологического исследования, лабораторных анализов. Для облегчения состояния пациента применяют седативные и противорвотные средства.
Общая характеристика
В момент рвоты больной испытывает неконтролируемое сокращение мускулатуры брюшного пресса и диафрагмы, приводящее к резкому выбросу желудочного, а в ряде случаев и кишечного содержимого. В выделяемых массах могут содержаться остатки непереваренной пищи, слизистые, кровянистые и желчные включения, другие патологические примеси. Зачастую приступу предшествует тошнота, обильное слюноотделение, слабость, потливость. Возможно головокружение, шаткость походки, учащенное сердцебиение. После эпизода рвоты во рту и иногда в носовых ходах остается кислый, горький, гнилостный привкус или запах.
Со стороны пациент выглядит растерянным, бледным, на лбу часто заметны капельки пота. Появление рвоты всегда стоит расценивать как угрожающее состояние, при котором необходим врачебный осмотр. Если после отхождения рвотных масс состояние больного улучшилось, визит к терапевту или семейному врачу может быть плановым. При возникновении неукротимой рвоты, выявлении в ней крови, желчи, слизи и каловых масс, сочетании симптома с гипертермией, интенсивной болью любой локализации, диареей, оглушенностью, дезориентацией и судорогами необходимо вызвать скорую помощь.
Механизм развития
Рвота является результатом сложной рефлекторной реакции, при которой неконтролируемое сокращение и расслабление различных групп мышц приводит к выбросу желудочного химуса. Рефлекс активируется при воздействиях на разные звенья нейронной цепи. Нейрорецепторы, стимулирующие рвотный центр, расположены в глотке, желудке, кишечнике, желчных протоках, брюшине, венечных и мезентериальных сосудах, ряде других органов. Их активацию вызывает раздражение слизистых токсинами бактерий, выделение биоактивных веществ, давление, спазм сосудов, другие висцеральные эффекты.
Импульсы от периферических рецепторов поступают по вагусным и симпатическим волокнам в рвотный центр продолговатого мозга. Нейроны ретикулярной формации также могут активироваться при прямом влиянии токсических веществ на хемочувствительную зону дна четвертого мозгового желудочка, увеличении внутричерепного давления. Реже рвотный рефлекс запускается импульсацией от вестибулярного аппарата, воздействием психических стимулов или интенсивной болью любого происхождения.
Двигательная часть рефлекторной дуги представлена V, IX, X парами черепно-мозговых нервов, иннервирующими мягкое небо, гортань, глотку, пищевод, желудок и диафрагму, спинномозговыми нервами, обеспечивающими сокращение поперечнополосатых межреберных мышц и мускулатуры передней стенки живота. Поскольку рвотный центр расположен рядом с кашлевым, сосудодвигательным, дыхательным и другими вегетативными центрами, их одновременная активация вызывает гиперсаливацию, падение АД, побледнение и иные парасимпатические реакции.
При поступлении эфферентных импульсов на фоне глубокого вдоха диафрагма опускается, надгортанник закрывает вход в дыхательные пути, поднимаются гортань и небо, предотвращая заброс химуса в трахею, бронхи и легкие. Напряжение диафрагмальных и брюшных мышц на фоне сжатия привратника и расслабления кардии обеспечивает повышение внутрибрюшного и внутрижелудочного давления, что завершается приступом рвоты. При некоторых состояниях происходят антиперистальтические движения кишечной стенки, из-за чего содержимое кишечника попадает в желудок, а затем и в рвотные массы.

Классификация
При систематизации клинических вариантов симптома учитывают его связь с заболеваниями ЖКТ, кратность проявления, механизм развития, особенности рвотных масс. Рвоту, связанную с болезнями пищеварительного тракта, называют первичной, возникшую на фоне других патологических состояний — вторичной. В зависимости от ведущего механизма развития выделяются:
- Центральная рвота. Наблюдается при наличии церебральной патологии (воспалений мозгового вещества и оболочек, повышении внутричерепного давления при травмах головы, опухолях головного мозга). При неврозах, панических атаках, мигрени, гипертермии симптом связан с дисфункцией центральных звеньев вегетативной регуляции. Зачастую возникает повторно и не облегчает состояние больного.
- Гемотоксическая рвота. Обусловлена раздражением рецепторной зоны продолговатого мозга при циркуляции в крови различных экзо- и эндотоксинов. Обнаруживается при отравлениях медикаментами, ядовитыми продуктами и реагентами. Является неблагоприятным признаком интоксикации при наличии тяжелых и терминальных состояний (злокачественных опухолей, почечной, печеночной недостаточности).
- Рефлекторная рвота. Вызвана раздражением висцеральных рецепторов дуги рвотного рефлекса в различных органах и тканях. Наиболее часто развивается при патологии ЖКТ, но может провоцироваться патологической афферентацией при заболеваниях ЛОР-органов, сердца, легких, бронхов и женской репродуктивной сферы. Вариантами рефлекторной рвоты являются психогенная и вестибулярная.
Симптом может появляться однократно (обычно на фоне пищевых погрешностей, отравлений, кишечных инфекций), многократно (несколько раз в течение короткого времени вплоть до неукротимой рвоты при тяжелых интоксикациях и церебральных расстройствах), периодически (при заболеваниях ЖКТ, другой хронической патологии). С диагностической точки зрения важно учитывать характер рвотных масс. По особенностям примесей различают варианты рвоты непереваренной пищей, кровью (алой и цвета кофейной гущи), желчью, пенистой слизью, содержимым кишечника.
Причины рвоты
Причины рвоты желчью
Рвотные массы с примесью желчи имеют зеленоватый цвет, после рвоты во рту ощущается горький привкус, на языке остается желто-зеленый налет. Рвота желчью может являться признаком следующих патологических состояний:
- Заболевания гепатобилиарной системы: желчнокаменная болезнь, холециститы и холангиты, дискинезия желчевыводящих путей.
- Дуодено-гастральный рефлюкс: острые и хронические дуодениты, стеноз 12-перстной кишки, функциональная диспепсия.
- Патологии поджелудочной железы: хронический панкреатит, кисты и опухоли.
- Глистные инвазии: описторхоз, лямблиоз.
- Острые хирургические болезни: начальная фаза перитонита и острой кишечной непроходимости, аппендицит.
- Алкогольная интоксикация.
Причины рвоты пищей
Тошнота и рвотные позывы могут возникать через различные периоды времени после еды. В рвотных массах хорошо различимы остатки съеденного. Наиболее частые причины рвоты пищей:
- Отравления: пищевая токсикоинфекция, сальмонеллез, эшерихиоз и др.
- Заболевания желудка: острый гастрит, пилоростеноз, новообразования.
- Поражение пищевода: различные варианты дискинезии, врожденный или приобретенный стеноз, язвенные дефекты.
- Другая гастроэнтерологическая патология: стеноз двенадцатиперстной кишки, синдром приводящей петли.
Причины рвоты с кровью
Рвотные массы типа "кофейной гущи" или с примесью свежей крови всегда указывают на кровотечение из ЖКТ. Рвота с кровью встречается при следующих заболеваниях пищеварительного тракта:
- Язвенная болезнь: кровотечение из дна язвы, синдром Золлингера-Эллисона.
- Гастриты: эрозивный, геморрагический.
- Патология гастродуоденальной зоны: дивертикулы, острое расширение желудка, эрозивный бульбит.
- Опухоли желудка.
- Болезни пищевода:синдром Меллори-Вейса, острый эзофагит, эзофагеальный рак.
- Портальная гипертензия: кровотечение из варикозно расширенных вен.
- Осложнения фармакотерапии: длительный прием НПВС, антикоагулянтов, кортикостероидов.
- Редкие причины: геморрагические синдромы, нейротоксикоз, обильные носовые кровотечения.
Причины рвоты беременных
Тошнота и рвота у беременных может возникать как по причине самой гестации и происходящих в организме изменений, так и в случае развития различных патологий. Возможные причины:
- Раннийтоксикоз.
- Заболевания ЖКТ: ГЭРБ, гастриты и дуодениты, функциональные расстройства желудка, грыжи пищеводного отверстия диафрагмы.
- Специфическая патология беременности: холестаз, гипотиреоз, полинейропатия беременных.
Причины каловой рвоты
Рвота кишечным содержимым - всегда признак хирургической патологии, требующей неотложного реагирования. Каловая рвота может возникать при следующих состояниях:
- Кишечная непроходимость: обтурационная и странгуляционная формы.
- Терминальная стадия перитонита.
- Кишечно-желудочные свищи.
Диагностика
Развитие рвоты чаще всего обусловлено заболеваниями желудочно-кишечного тракта, поэтому комплексным обследованием занимается врач-гастроэнтеролог. Диагностический поиск предполагает изучение структурно-функциональных особенностей пищеварительной системы, исключение сопутствующих патологий. Наиболее информативны для установления причин рвоты:
- Эндоскопия. С помощью метода визуализации слизистой оболочки верхних отделов ЖКТ специалист может увидеть воспалительные изменения, очаги деструкции эпителия, объемные новообразования. При необходимости во время эндоскопии проводится биопсия отдельных участков слизистой для последующей цитоморфологической диагностики.
- Рентгенологические методы. Рентгенография с контрастированием высоко информативна при органических заболеваниях, которые часто проявляются рвотой. На снимках можно обнаружить деформацию контуров пищевода или желудка, патологические тени. По скорости продвижения контраста судят о моторной функции пищеварительного тракта.
- Ультразвуковое исследование. Обзорное УЗИ брюшной полости назначается всем пациентам с диспепсическими расстройствами в качестве скринингового метода. Сонография позволяет выявить неспецифические признаки воспалительного процесса, изменения в органах гепатобилиарной системы. Метод применяется для диагностики патологий ЖКТ у беременных на любом сроке.
- Манометрия пищевода. Измерение эзофагеального давления выполняется для исключения дискинезий и нарушения работы мышечных сфинктеров, как основной причины рвоты. При подозрении на гиперацидные заболевания желудка назначают суточную рН-метрию. Внутрипищеводное определение рН показано для верификации ГЭРБ.
- Лабораторные анализы. В копрограмме можно обнаружить характерные изменения: непереваренные компоненты пищи, присутствие фекальной эластазы. Бакпосев каловых масс рекомендован для исключения кишечных инфекций. Также оценивают показатели биохимического анализа крови: острофазовые белки, уровни билирубина и печеночных ферментов.
При поражении гепатобилиарной системы рекомендовано дуоденальное зондирование с микроскопическим исследованием желчи, прицельное УЗИ печени и желчного пузыря. Если рвота вызвана инфекционным процессом, проводят серологические реакции для определения вида возбудителя и количества специфических антител. Для обследования беременных женщин обязательно привлекают гинеколога. После исключения всех органических причин может потребоваться исследование вегетативной нервной системы.

Лечение
Помощь до постановки диагноза
Уменьшить неприятные ощущения и количество рвотных позывов можно при помощи диетотерапии: больным рекомендуют отказаться от жирных блюд, большого количества сдобной выпечки, копченостей. Для снижения нагрузки на ЖКТ пищу нужно принимать 5-6 раз в день, маленькими порциями. Допустимо использование растительных средств (зеленого чая, отваров ромашки и мяты), энтеросорбентов. Повторная рвота, сочетающаяся с болями в животе или другими симптомами, является показанием для посещения врача, который установит ее причину и подберет оптимальную схему лечения.
Консервативная терапия
После верификации причины рвоты больным назначается комплексное лечение с использованием медикаментозных препаратов, физиотерапии и диетотерапии. Врачебная тактика предполагает применение лечебного питания, перечень разрешенных продуктов зависит от заболевания. При патологиях поджелудочной железы для создания функционального покоя органа иногда советуют голодание в течение нескольких дней. Для лечения пациентов с жалобами на рвоту показаны следующие группы препаратов:
- Прокинетики. Средства, ускоряющие моторику ЖКТ, стимулируют прохождение пищи по кишечнику, уменьшают растяжение желудка и снижают частоту рвотных позывов. Благодаря повышению тонуса нижнего сфинктера пищевода прокинетики используются для терапии рвоты при ГЭРБ и эзофагеальных дискинезиях.
- Антисекреторные препараты. Рвотные позывы могут возникать при раздражении желудочной слизистой соляной кислотой, поэтому для ее нейтрализации применяют блокаторы Н2-гистаминовых рецепторов, ингибиторы протонной помпы. Средства назначаются при длительном приеме НПВС для предотвращения кровавой рвоты.
- Антибиотики. Препараты с антибактериальными свойствами показаны при рвоте, обусловленной тяжелыми кишечными инфекциями. Терапию подбирают эмпирически с учетом предполагаемого возбудителя, после получения результатов бактериологического посева проводят коррекцию схемы лечения.
- Ферментные препараты. Лекарственные средства, которые содержат пищеварительные ферменты, улучшают процессы переваривания пищи. Благодаря этому уменьшается частота отрыгивания тухлых рвотных масс при хроническом панкреатите, патологиях билиарного тракта.
- Противорвотные средства. Сильнодействующие лекарства, которые влияют на рвотный центр в головном мозге, показаны при многократной мучительной рвоте. Медикаменты обладают выраженными побочными эффектами, поэтому используются только в тяжелых ситуациях.
Хирургическое лечение
Многократная рвота желчью или кишечным содержимым может служить симптомом острых хирургических болезней ЖКТ, что требует проведения экстренного оперативного вмешательства. Тип операции зависит от конкретного заболевания: могут выполняться санация и дренирование брюшной полости, резекция участка кишки, устранение кишечной непроходимости, холецистэктомия. При декомпенсированном пилоростенозе рекомендована пилоропластика. При онкопатологии хирургический метод комбинируют с лучевой терапией и химиопрепаратами.
2. Патологическая физиология системы пищеварения. Учебно-методическое пособие/ Кучук Э.Н., Висмонт Ф.И. – 2010.
3. Тошнота и рвота в гастроэнтерологической практике/ Шульпекова Ю.О., Ивашкин В.Т.// Русский медицинский журнал. – 2001 - Т.3, № 1.
4. Тошнота и рвота в клинической практике (этиология, патогенез, профилактика и лечение)/ Буров Н.Е.// Русский медицинский журнал. – 2002 - №8.
Рвота желчью — рефлекторный акт выделения содержимого двенадцатиперстной кишки и желудка с включениями желчных кислот, обусловленный самопроизвольным сокращением гладкой мускулатуры желудка, брюшных мышц и диафрагмы. Часто сочетается с другими диспепсическими расстройствами, указывает на заболевания ЖКТ и гепатобилиарной системы. Иногда рвота с примесью желчи возникает при хирургической патологии, острых отравлениях, беременности. Для выявления причин применяют рентгенологические, эндоскопические, ультразвуковые и лабораторные методы. Для купирования симптома используют растительные средства, прокинетики, холеретики.
Причины рвоты желчью
В большинстве случае отхождение рвотных масс, содержащих желчные компоненты, вызвано неинфекционными и инфекционными заболеваниями пищеварительного тракта, однако существует ряд ситуаций, при которых состояние отмечается однократно или эпизодически на фоне пищевых погрешностей. Нарушение нормального переваривания продуктов в просвете двенадцатиперстной кишки с возникновением острого дуоденостаза, заброса химуса в желудок и далее рвотой желчным содержимым возможно при переедании жирной пищи, особенно в сочетании со спиртными напитками.
Желчнокаменная болезнь
При поражениях гепатобилиарной системы рвота желчью имеет висцеральный характер, развивается из-за перерастяжения стенок желчного пузыря и желчевыводящих протоков. Часто рвотные позывы возникают на высоте боли, сопровождаются выделением небольшого количества слизи и желчных кислот, не облегчают состояние пациента. Симптом может наблюдаться при дисрегуляции механизмов желчеобразования и желчевыделения, что обусловлено органическими нарушениями в билиарном тракте. Основные причины рвоты дуоденальным содержимым с желчью при патологии, сопряженной с ЖКБ:
- Холангит. При остром воспалении желчных протоков рвотный акт связан с явлениями общей интоксикации организма, не приносит облегчения больному. Диспепсические расстройства являются вторичными признаками заболевания, на первый план выступает триада симптомов: боли в проекции желчного пузыря, высокая лихорадка, желтушность. При тяжелом течении могут наблюдаться нарушения сознания, падение артериального давления.
- Холедохолитиаз. Рвота при закупорке желчного протока конкрементом обычно носит рефлекторный характер и обусловлена висцеро-висцеральными взаимодействиями вегетативных нервов. Симптом проявляется на фоне сильных болей в правом подреберье, которые возникают вследствие растяжения желчнопузырной стенки. Также для холедохолитиаза характерно пожелтение кожных покровов и слизистых, обесцвечивание кала, появление темной мочи.
- Постхолецистэктомический синдром. После хирургического удаления желчного пузыря развивается патологическая циркуляция желчи, которая нарушает процессы переваривания и всасывания питательных веществ. Диспепсические расстройства (отрыжка горьким, вздутие живота, рвота) сочетаются с интенсивным болевым синдромом, отмечающимся у 70% пациентов. При обострении процесса наблюдается лихорадка, желтуха.
- Дискинезия желчевыводящих путей. Дискоординация сокращения сфинктеров печеночного и желчного протоков приводит к изменению нормального ритма выделения желчи в кишечник, что сопровождается появлением боли, диспепсических симптомов — тошноты, рвоты желчью, метеоризма, снижения аппетита. Для гипермоторного варианта характерно преобладание болевого синдрома, при гипомоторной дисфункции превалируют диспепсические проявления.

Дуодено-гастральный рефлюкс
Заброс содержимого, перевариваемого в 12-перстной кишке, развивается при различных органических и функциональных патологиях ЖКТ. Выделение рвотных масс с желчью обусловлено нарушениями в пилородуоденальной зоне, что проявляется периодическим зиянием сфинктера привратника, повышением давления в верхней части двенадцатиперстной кишки. При попадании агрессивного содержимого в желудок происходит непроизвольное сокращение гладких мышц и мускулатуры брюшного пресса, что и вызывает рвоту. Появление желчи в рвотных массах чаще всего связано со следующими заболеваниями:
- Гиперацидные состояния. Повышение продукции соляной кислоты ведет к выраженному снижению рН и частому открытию пилорического сфинктера, сопровождающемуся регургитацией желчи в желудок. Развитие хронического гастрита или язвенной болезни утяжеляет состояние пациента, провоцирует появление тошноты и многократной рвоты. Наблюдается выраженный болевой синдром, который имеет характерный ритм, связанный с приемом пищи.
- Острый дуоденит. Диспепсические расстройства, наряду с интенсивными ночными и утренними болями в эпигастрии, всегда возникают при воспалительных процессах в двенадцатиперстной кишке. Переполнение и растяжение верхних отделов кишечника потенцирует расслабление привратника и заброс содержимого в полость желудка. На начальных стадиях дуоденита пациент предъявляет жалобы на горькую отрыжку и изжогу, которые усугубляются рвотой с желчью.
- Острое расширение желудка. Растяжение стенок органа, обусловленное острым нарушением иннервации, приводит к опущению желудка вниз и передавливанию петель кишечника. В результате формируется ретроградный ток кишечного содержимого, возникает рвота с наличием желчных кислот, которые обильно поступают в увеличенный желудок. Для заболевания характерно выделение большого количества рвотных масс (до 7-8 литров в день).
- Функциональные расстройства желудка. Появление рвоты желчью у таких пациентов связано с первичными нарушениями моторики верхних отделов ЖКТ, дискоординацией работы гладкой мускулатуры и сфинктеров. Выраженность симптома усиливается после приема жирных блюд, стимулирующих секрецию желчи. Для функциональной диспепсии типична изменчивость и непостоянность жалоб, сочетание с психастенией.
- Стеноз двенадцатиперстной кишки. Наличие желчи в выделяемых рвотных массах является характерным для сужения нисходящего отдела кишки. При этом возникает длительный застой частично переваренного химуса, который вызывает перерастяжение кишечника и ретроградный дуоденально-гастральный ток. На поздних этапах заболевания рвотные массы приобретает зловонный запах вследствие длительного брожения и гниения пищи.
Заболевания поджелудочной железы
Диспепсические симптомы в сочетании с сильной болью являются ведущими в клинической картине поражений поджелудочной железы. Рвота желчью чаще возникает при хроническом течении панкреатита, обусловлена расслаблением мышц пилорического сфинктера, увеличением количества желчных кислот в просвете кишки. Возможно проявление симптома при нарушении кишечной проходимости вследствие сдавления неоплазиями поджелудочной железы с застоем содержимого кишки, обратной перистальтикой. Наиболее распространенные панкреатические причины попадания желчи в рвотные массы:
- Хронический панкреатит. Для воспаления поджелудочной железы характерна многократная изнуряющая рвота сначала желудочным содержимым и съеденной пищей, а затем желчью и слизью. Симптом отмечается на фоне интенсивных опоясывающих болей с иррадиацией в область сердца, левую руку и лопатку. Также наблюдаются различные нарушения стула: чередование запора с диареей, появление жира и остатков пищи в каловых массах.
- Опухоли поджелудочной железы. Новообразования головки поджелудочной железы при увеличении объема сдавливают 12-перстную кишку, приводя к дуоденостазу и высокой кишечной непроходимости. Рвота желчью может отмечаться на начальных этапах заболевания, до полной обструкции сфинктера Одди, затем рвотные массы приобретают гнилостный запах и содержат частично переваренную пищу.
Острая хирургическая патология
Развитие рвоты желчью бывает обусловлено рефлекторной реакцией вегетативных ганглиев и высших центров продолговатого мозга на интенсивное воспаление в брюшной полости. Такой симптом часто наблюдается при аппендиците, перитоните, остром холецистите, когда на фоне вынужденного ограничения приема пищи происходит многократная рвота с выделением дуоденального содержимого. При острой кишечной непроходимости и нарушении пассажа каловых масс рвотный акт возникает как реакция гладкомышечного слоя желудочной стенки на повышение давления в кишечнике.
Острые интоксикации
Рвота при отравлениях вызвана стимуляцией рвотного центра импульсами от вегетативных нервов и раздражением токсическими веществами триггерной зоны в продолговатом мозге. Зачастую примесь желчи в рвоте наблюдается при острой интоксикации алкоголем. Это обусловлено раздражающим действием этанола и его метаболитов на поджелудочную железу и печень, активацией протеолитических ферментов, усилением сокращений мышц желчного пузыря. Рвота на фоне отравления алкоголем сочетается с покраснением лица, нарушениями сознания, психомоторным возбуждением.
Беременность
Рвота желчью при беременности чаще всего отмечается в первом триместре, обусловлена токсикозом. Симптом обычно возникает по утрам, на голодный желудок, поэтому при рвотном позыве происходит выделение содержимого верхней части 12-перстной кишки. Многократная рвота, затрудняющая приемы пищи, считается патологическим состоянием. Желчь в отходящих рвотных массах иногда появляется вследствие обострения хронических заболеваний билиарного тракта, которое у беременных обусловлено гормональными перестройками и повышенными нагрузками на все системы организма.
Глистные инвазии
Возникновение рвоты с примесями желчи обычно наблюдается при инфицировании простейшими и кишечными паразитами, которые размножаются в желчном пузыре и протоках — описторхозе, лямблиозе. Микроорганизмы оказывают как механическое раздражающее действие на пищеварительные органы, приводя к воспалительным процессам в билиарной системе, так и общее сенсибилизирующее воздействие с развитием аллергических реакций. Кроме желчной рвоты пациента обычно беспокоит горькая или тухлая отрыжка, тошнота, метеоризм, боли в области пупка и правого подреберья.
Обследование
При жалобах пациента на рвоту желчью необходим комплекс лабораторных и инструментальных методов для оценки состояния желудочно-кишечного тракта. Обследование, назначаемое врачом-гастроэнтерологом, направлено на определение патологического состояния, которое послужило причиной выделения рвотных масс, окрашенных желчью. Наиболее ценными в диагностическом плане являются такие методы, как:
- Эндоскопическое исследование. ФГДС применяется для визуализации пищевода, желудка, верхних отделов двенадцатиперстной кишки. Метод эффективно выявляет воспалительные изменения в органах, язвенно-деструктивные процессы и нарушения работы мышечных сфинктеров. Дополнительно проводится биопсия патологически измененных участков ткани для их гистологического анализа.
- Рентгенологические методы. Выполнение рентгеновских снимков ЖКТ с пероральным контрастированием направлено на изучение структуры всех отделов пищеварительного тракта, обнаружение неспецифических признаков воспалительных процессов и язвенной болезни. Для детального исследования гепатобилиарной системы осуществляют чрескожную или ретроградную холангиопанкреатографию.
- Дуоденальное зондирование. Исследование функциональной активности желчного пузыря с оценкой микроскопических свойств желчи зачастую является решающим для постановки правильного диагноза, проводится всем пациентам при рвоте с примесями желчных кислот. При подозрении на инфекционную этиологию заболевания рекомендован бактериологический посев.
- Ультразвуковое исследование. Обзорное УЗИ органов брюшной полости используется в качестве неинвазивного экспресс-метода, выявляющего признаки патологии в определенном отделе ЖКТ. При билиарных заболеваниях прицельно выполняют УЗИ желчного пузыря для изучения его морфологических особенностей и обнаружения возможных конкрементов в просвете органа.
- Анализ кала. Появление желчной рвоты часто сопровождается различными изменениями в копрограмме. Путем изучения макроскопических и микроскопических свойств каловых масс оценивается качество переваривания пищи, обнаруживаются признаки вероятной патологии желчевыделительной системы. При наличии у больного общеинфекционного синдрома производят бактериальный посев кала.
Лабораторные методы применяются для уточнения диагноза: часто назначаются анализ на содержание в крови свободного и связанного билирубина, определение концентрации амилазы и липазы, поиск специфических антител. После исключения органических причин симптома при возможном функциональном характере расстройства могут проводиться исследования вегетативной нервной системы и психического состояния больного.

Симптоматическая терапия
Уменьшить неприятные ощущения и выделение желчи с содержимым желудка можно путем коррекции диеты. Для снижения частоты рвотных позывов необходимо принимать пищу маленькими порциями 5-6 раз в день, исключить из рациона жирные и копченые блюда, стимулирующих повышенное желчеотделение. Для купирования других диспепсических расстройств, сопровождающих рвоту, рекомендовано употреблять больше слизистых супов и каш, которые защищают стенки желудка от агрессивного воздействия желчи.
С целью уменьшения неприятных проявлений до установления причин возникновения рвоты желчью можно воспользоваться различными травяными сборами (из валерианы, шиповника, мяты), устраняющими тошноту и рвотные позывы. Из медикаментозных препаратов часто применяются прокинетики для улучшения моторики ЖКТ, спазмолитики, холеретики. Следует воздержаться от приема сильных противорвотных препаратов без назначения врача, поскольку это может быть опасно для здоровья.
1. Патологическая физиология системы пищеварения. Учебно-методическое пособие/ Кучук Э.Н., Висмонт Ф.И. – 2010.
2. Пропедевтика внутренних болезней, в 2 ч. Часть 1. Учебник и практикум для вузов/ под. ред. Вебера В.Р. — 2019.
Пищевое отравление – это острое инфекционно-токсическое поражение организма человека, которое возникает из-за приема в пищу некачественных продуктов питания, либо ядов и химических веществ.
Ярким симптомом пищевого отравления выступает рвота, которая возникает спустя непродолжительное время после попадания опасных веществ внутрь. Лечение осуществляется либо дома, либо в условиях стационара, что зависит от состояния больного, от его возраста и причины отравления.
Характер рвоты при отравлении

Рвота выступает самым первым симптомом, который указывает на то, что в желудок попали токсические вещества. Развивается отравление остро, латентная стадия чаще всего не превышает 6 часов. Иногда она может сокращаться до получаса или растягиваться до суток, но это происходит крайне редко.
Вначале больной испытывает острый приступ тошноты, который вскоре завершается рвотой. Она повторяется вновь и вновь, рвотные массы содержат съеденную пищу. В зависимости от тяжести отравления, рвотные массы могут содержать в себе примеси крови, что является грозным симптомом и требует незамедлительной врачебной помощи.
Следует отметить, что рвота, которая возникает как признак отравления, должна приносить больному облегчение.
Иными симптомами отравления являются:
Головная и мышечная боль, а также иные признаки интоксикации организма.
Что делать при отравлении?
Легкие отравления, которые чаще всего случаются у большинства людей, не относят к тяжелым заболеваниям. Как правило, даже без какого-либо специализированного лечения они проходят спустя 1-3 дня.
Основные правила поведения при пищевом отравлении выглядят следующим образом:
Снятие интоксикации, избавление организма от токсинов.
Предупреждение обезвоживания организма.
Восстановление нормального функционирования кишечника.
Соблюдение специальной диеты.
Первая помощь больному с пищевым отравлением заключается в борьбе с токсическим веществом, которое поступило в организм.
Для этого нужно выполнить следующие шаги:
Промывание желудка. Только рвоты недостаточно для того, чтобы очистить орган от токсических веществ. Поэтому уже после первого приступа рвоты, необходимо промывание желудка. Для этого готовят специальный раствор (3 литра кипяченой воды смешивают с марганцовкой до получения жидкости бледно-розового цвета), который выпивают в объеме 500 мл. После этого рвоту провоцируют нажатием пальцев на корень языка. Промывать желудок нужно до того момента, пока из него не начнет выходить чистая вода. Марганцовку можно заменить на измельченный в порошок активированный уголь, либо на соль.
Предупреждение обезвоживания. Так как рвота при отравлении очень часто сопровождается многократным поносом, то человек теряет большие объемы жидкости. Стоит помнить о том, что обезвоживание организма очень опасно, как для взрослого человека, так и для ребенка. Поэтому, после каждого приступа рвоты нужно выпивать не менее 200 мл обычной воды. Чтобы не спровоцировать очередной приступ рвоты, воду нужно пить небольшими глотками, но как можно чаще. О том, что еще можно пить при отравлении и рвоте будет рассказано далее.
Восстановление работы кишечника. Самое распространенное и самое опасное неграмотное действие, которое большинство людей совершают при отравлении – это остановка поноса с помощью лекарственных препаратов. Следует навсегда запомнить, что диарея при отравлении – это защитная реакция организма, направленная на скорейшее выведение токсических веществ. Если патогенные каловые массы задержать в организме, то это приведет к тому, что они начнут всасываться через кишечник в кровь. В итоге, симптомы интоксикации будут только усугубляться. Поэтому нужно дождаться самостоятельной остановки диареи. Пробиотики и эубиотики помогают восстановить нормальный биоценоз кишечника. Это такие препараты, как Бифидумбактерин, Линекс, Бионорм, Бактисубтил и пр. Их рекомендуют к приему во время восстановительного периода после отравления.
Проведение сорбционной терапии. Для того, чтобы помочь организму быстрее выводить токсические вещества, возможен прием энтеросорбентов. Их нужно начинать применять тогда, когда у больного закончились приступы рвоты. Не проводят сорбционную терапию при высокой температуре тела, с осторожностью рекомендуют людям пожилого возраста и детям до года. Препаратами-сорбентами являются: Смекта, Активированный уголь, Полисорб, Энтеросгель, Полифепан, Фильтрум СТИ и пр.
Соблюдение диеты. От приема пищи не стоит воздерживаться на слишком продолжительный срок, если рвота и диарея были не сильными и быстро самоликвидировались, то уже спустя пару часов больной может съесть сухарь и выпить теплого сладкого чая. В дальнейшем ему показано соблюдение щадящей диеты, которая позволит восстановить работу кишечника.
Что есть после отравления и рвоты?

О том, что есть после отравления и рвоты задумывается каждый человек, ведь все силы организма будут направлены на собственное восстановление. Помочь ему в этом может грамотно составленная схема питания.
Диета должна быть очень щадящей. В тот день, когда произошло отравление, нужно ограничить прием пищи до минимума. Чаще всего бывает достаточно сладкого чая и сухаря. Если к вечеру состояние нормализуется, то можно приготовить нежирный подсоленный куриный бульон. Можно сварить жидкую безмолочную кашу: манную, рисовую или гречневую. Также врачи разрешают небольшое количество картофельного пюре без масла и молока.
На следующий день после перенесенного отравления можно свое меню несколько разнообразить, но лишь в том случае, если не наблюдается ухудшения состояния. Разрешено немного отварного мяса кур, либо паровые котлеты из птицы. Упор нужно сделать на постные блюда, которые не будут нагружать пищеварительный тракт и максимально полноценно усвоятся организмом. Хорошо на второй день суп заменить рисовым отваром.
Под абсолютный запрет в первые дни после отравления попадают такие продукты и напитки, как:
Кисель, сок, кофе, газированная вода.
Жирные и жареные продукты.
Соленая, острая и консервированная пища.
Фрукты: сливы, виноград, груши. Что касается цитрусовых, то их можно употреблять не раньше 3 дня после перенесенного отравления.
Молочные и кисломолочные продукты.
Из фруктов разрешены яблоки, но в первые два дня их следует запекать.
Важно помнить не только о том, что можно кушать, но и о том, как это следует делать. Приемы пищи должны быть частыми (до 6 раз за день), но сами порции следует делать небольшими. Переходить на привычный рацион не стоит ранее 5-6 дня. Чаще всего человек сам понимает, что организм восстановился и готов к прежним пищевым нагрузкам.
Тем не менее, в первые 14 дней все-таки крайне желательно отдавать предпочтение блюдам из круп (супам и кашам), можно готовить борщ с квашеной капустой, но без поджарки. Возможно осторожное включение в меню горохового пюре (не ранее чем на 6-7 день после несильного пищевого отравления), которое является отличным источником аминокислот. Но есть его нужно очень небольшими порциями и при условии того, что раньше организм на это блюдо не давал нежелательных реакций. Также на срок до 14 дней желательно ограничить потребление мяса, особенно жирных сортов. Лучше заменить его на мясо кур и на нежирную рыбу.
Что пить при отравлении и рвоте?
Каждый человек должен обязательно знать, что пить при отравлении и рвоте. Самым главным составляющим жидким компонентом является специальный солевой раствор. Для его приготовления в аптеке можно приобрести специальные порошковые смеси, которые нужно просто развести в воде согласно имеющейся инструкции. Эти препараты относятся к группе регидрантов и содержат в себе соли, которые вымываются из организма во время рвоты и диареи при отравлении.
Восполнение жидкости и электролитов – это важная мера, которая является основой профилактики тяжелых последствий отравления. Оральную регидратацию можно выполнять в домашних условиях. Для этого всегда в своей аптечке нужно иметь следующие препараты: Регидрон, Оралит, Литрозол, Хлоразол.
В первые шесть часов важно максимально восстановить дефицит солей и воды. Поэтому за это время взрослый человек должен получить около 800-1200 мл и более препарата для регидратации. Хорошо, если есть желание пить. Его не стоит сдерживать. Восполнять потребности организма в жидкости можно также с помощью обычной кипяченой воды, либо минеральной водой без газа.
После того, как приступы рвоты будут остановлены, можно предложить больному отвар шиповника, зеленый чай (он не должен быть крепким), ромашковый чай, черный чай слабой заварки или несладкий морс.
Следует помнить о том, как правильно пить любую жидкость в периодах между приступами рвоты. Глотки должны быть маленькими, что даст возможность избежать повторной рвоты. Однако, нужно подходить к сосуду с регидратационным раствором не реже одного раза в 10 минут. Сама жидкость должна иметь комнатную температуру, не быть слишком горячей или слишком холодной, чтобы избежать раздражения стенок желудка.
Достаточный питьевой режим должен соблюдаться в обязательном порядке, так как именно он позволит избежать обезвоживания и даст возможность быстрее вывести из организма токсические вещества.

Автор статьи: Алексеева Мария Юрьевна | Терапевт
Образование: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
Наши авторы
Читайте также:

