Симптомы полиомиелита у собак
Обновлено: 24.04.2024
Полиомиелит (Poliomyelitis; от греч. polios — серый и myelos — спинной мозг) – это воспаление серого вещества спинного мозга.
Как правило, при данном заболевании поражаются вентральные рога пояснично-крестцового отдела. У животных возникает как осложнение при бешенстве, чуме плотоядных и других инфекционных болезнях, но может развиться и в результате ушибов спинного мозга и ранений. Также развитию заболевания могут способствовать интоксикации и охлаждение организма.
Проявляется полиомиелит расстройствами чувствительных и двигательных функций конечностей, нарушением дефекации и мочеиспускания. Если поражены вентральные рога пояснично-крестцового отдела позвоночника, то вначале наблюдаются повышение кожной и болевой чувствительности, напряжение тазовых конечностей, учащение мочеиспускания и дефекации, возникновения парезов и параличей конечностей, а также непроизвольное мочеиспускание и дефекация. В тяжелых случаях наступает атрофия мышц конечностей, пролежни и в результате интоксикации и сепсиса наступает смерть.
Лечение применяется комплексное. Больное животное содержат на мягкой подстилке или подвешивающем аппарате, обеспечивают витаминно-минеральными кормами. Назначают ежедневное применение лекарственных препаратов и физиотерапевтические процедуры на области поясницы, конечностей и спины.

Постоянно пополняемая, энциклопедия животных поможет вам узнать много нового о мире вокруг вас и взглянуть на него другими глазами.

Когда вы берете домой щенка или котенка важно точно знать, как и чем их кормить. То, что нужно домашнему животному во многом зависит от возраста любимца, его породы и размера, поэтому, как правило, большинству владельцев требуется некоторое руководство по кормлению. Кошки и собаки быстро развиваются, и обеспечение их правильными питательными.

Причина парагриппа носит вирусный характер (одноцепочечный РНК-вирус семейства парамиксовирусов) и может передаваться другим собакам воздушно-капельным.
Воспалительные заболевания ЦНС поражают головной мозг, мозговые оболочки и/или спинной мозг. Большинство патологических процессов, вызывающих менингит, приводят также к сопутствующему энцефалиту и/или миелиту. У собак неинфекционные и (предположительно) иммуноопосредованные формы менингоэнцефаломиелита распространены гораздо больше, чем инфекционные формы.
Причины большинства иммуноопосредованных нарушений не установлены.
Полагают, что к иммуноопосредованным заболеваниям относятся менингоэнцефалит, поддающийся кортикостероидной терапии, гранулематозный менингоэнцефаломиелит (ГМЭ), некротизирующий васкулит, некротизирующий менингоэнцефалит (НМЭ) у определенных пород (мопс, мальтийская болонка, чихуахуа) и некротизирующий лейкоэнцефалит (у йоркширских терьеров).
Окончательный диагноз ставится по результатам гистологического исследования; в большинстве случаев поставить прижизненный диагноз без гистологического исследования не представляется возможным, поскольку клинические признаки и результаты лабораторных исследований часто неспецифичны и неотличимы от признаков инфекционного менингоэнцефаломиелита, сосудистых заболеваний и некоторых опухолей ЦНС. Различия гистологической картины при невоспалительном менингоэнцефалите могут отражать (или не отражать) разные причины или иммунологические механизмы.
Менингит, поддающийся кортикостероидной терапии (полиартериит, некротизирующий васкулит, болевой синдром биглей)
Менингит, поддающийся стероидной терапии, встречается преимущественно у молодых собак крупных пород (средний возраст 1 год), хотя бывает и у более мелких пород (например, полиартериит у биглей (называемый еще болевым синдромом биглей), новошотландских ретриверов и у итальянских борзых, отмеченный в последнее время).
Симптомы, характерные для менингита, включают боль в спине, неестественную позу, скованную походку, вялость и апатичность. Часто встречается лихорадка, при общем клиническом анализе крови может обнаружиться лейкоцитоз. Клинические признаки бывают как острыми и тяжелыми, так и эпизодическими. Неврологические расстройства (парез/паралич) встречаются редко, однако возможны при поражении спинного или, в редких случаях, головного мозга. Описаны случаи некротизирующего васкулита сосудов мягкой и паутинной оболочек спинного мозга у молодых биглей, немецких короткошерстных пойнтеров и бернских горных собак, иногда встречающиеся и у других пород.
Клинические признаки подобны тем, которые наблюдаются при менингите, поддающемся стероидной терапии, однако могут присутствовать симптомы множественного или очагового поражения спинного мозга.
Лечение аналогично применяемому при менингите, однако прогноз зависит от степени поражения спинного мозга.
В СМЖ обычно обнаруживается выраженный плейоцитоз с содержанием нейтрофилов до >10 000/мкл. В промежутке между эпизодами результаты анализа СМЖ могут быть нормальными. Микроорганизмы в СМЖ отсутствуют, результаты посева отрицательны. У некоторых животных развивается сопутствующий полиартрит. Лечение заключается в длительном курсе кортикостероидов в начальной дозе 2–4 мг/кг в сутки, которую постепенно уменьшают на протяжении 3–6 месяцев.
У животных только с симптомами менингита прогноз хороший, хотя рецидивы происходят часто. Если кортикостероиды не дают эффекта или животное плохо переносит побочные явления, можно использовать азатиоприн.
Менингит, поддающийся стероидной терапии, иногда встречается у кошек.
У некоторых собак обнаруживается преимущественно эозинофильный плейоцитоз (эозинофильный менингит), однако самой распространенной причиной эозинофильного плейоцитоза на восточном побережье Австралии является паразитарный менингоэнцефаломиелит в результате инвазии личинками angiostrongylus cantonensis (легочные нематоды крыс).
Термин ГМЭ часто используется для обозначения всех остальных неинфекционных воспалительных заболеваний ЦНС (исключая менингит, поддающийся стероидной терапии), хотя патологическая физиология может быть различной.
В настоящей работе для описания всех неинфекционных воспалительных заболеваний ЦНС будет использоваться термин ГМЭ (даже если это неправильно), поскольку он общепринят. Эти заболевания широко распространены во всем мире и могут составлять до 25% от всех случаев заболеваний ЦНС у собак.
Шире всего ГМЭ распространен у карликовых и мелких пород, особенно мальтийских болонок, карликовых пуделей и всех терьеров (включая стаффордширского и эрдельтерьера). Однако он может развиться у собак любой породы, включая крупных, а также метисов. Чаще всего заболевают собаки среднего возраста (реже собаки 10 лет). Болезнь встречается у обоих полов, однако возможно, что суки болеют чаще.
Возможны симптомы очагового поражения спинного мозга (любого отдела, но чаще всего шейного), включая парез или паралич. Описана форма ГМЭ, сопровождающаяся невритом зрительного нерва, однако она редка. Клинические признаки могут быть острыми и быстро прогрессирующими либо незаметными и прогрессирующими медленно на протяжении недель или месяцев.
В целом ГМЭ может иметь любой анамнез, сопровождаться любыми неврологическими симптомами, развиваться у собак любого возраста и породы!
Обычно клинический осмотр, клинический и биохимический анализ крови собак с любыми формами неинфекционных воспалительных заболеваний ЦНС не показывает отклонений. Возможна лихорадка, однако она встречается редко.
Анализ СМЖ обычно показывает плейоцитоз от легкой до умеренной степени с преобладанием мононуклеарных клеток и разной степенью повышения концентрации белка. Общая концентрация лейкоцитов варьируется от 5000 клеток. Концентрация белка может быть от нормальной до 4 г/л. Нейтрофилы обычно составляют менее 50% от всех обнаруженных клеток. Иногда встречаются макрофаги и единичные эозинофилы. У некоторых собак (иногда более 10%) анализ СМЖ не показывает отклонений. Изменения состава СМЖ могут указывать на воспаление, что служит основанием для подозрения на ГМЭ, однако сходная картина СМЖ возможна и при других заболеваниях, включая инфекционные, сосудистые (инфаркт) и новообразования. В большинстве случаев анализ СМЖ недостаточен для постановки окончательного диагноза, однако может дать уточняющую информацию при поиске вероятного диагноза в случаях поражения спинного или головного мозга. Анализ СМЖ позволяет установить воспаление, однако лишь при условии, что воспаление охватывает мозговые оболочки, эпендимальную выстилку или ткани, лежащие близко к путям циркуляции СМЖ. Неспецифические изменения СМЖ часто наблюдаются при сосудистых, травматических, дегенеративных, опухолевых и воспалительных заболеваниях ЦНС.
У животных с повышенным внутричерепным давлением (ВЧД) забор СМЖ связан со значительным риском и может привести к таким последствиям, как образование грыжи мозга в вырезке мозжечкового намета или грыжи мозжечка в большом отверстии. Забор СМЖ также рискован при тяжелых заболеваниях головного мозга, в том числе без повышения внутричерепного давления, когда изменения перфузии головного мозга и сниженная способность мозга к саморегуляции могут привести к дальнейшему ухудшению неврологического статуса.
К сожалению, именно у таких животных анализ СМЖ часто дает наиболее ценную диагностическую информацию. К клиническим признакам повышенного ВЧД относятся оглушенное состояние, ступор, одышка, стремление упираться головой в предметы, брадикардия и повышение общего артериального давления. У некоторых животных с повышенным внутричерепным давлением отсутствуют очевидные клинические признаки.
Забор СМЖ из цистерны также влечет за собой риск повреждения структур нервной системы (спинного или продолговатого мозга), особенно у мелких животных или у животных с обструкцией тока СМЖ на уровне мозжечково-мозговой цистерны.
Большинство собак с ГМЭ относится к мелким породам, некоторые из которых предрасположены к порокам развития краниоцервикального перехода, например порокам типа Киари.
Я не практикую плановый забор СМЖ у собак с высокой вероятностью ГМЭ, особенно при наличии неврологических нарушений, указывающих на поражение головного мозга. Анализ СМЖ полезен для оценки животных с поражением спинного мозга или мозговых оболочек (я обычно использую люмбальную пункцию).
При некротизирующем энцефалите у чихуахуа, мопсов, мальтийских болонок и др. в больших полушариях обнаруживаются характерные множественные очаги со стертой границей между серым и белым веществом и зонами гиперинтенсивности на Т2-взвешенных / гипоинтенсивности на Т1-взвешенных изображениях, соответствующими зонам некроза.
В некоторых случаях воспалительных заболеваний ЦНС МРТ не показывает изменений.
Компьютерная томография (КТ) – менее чувствительный метод, особенно при исследовании поражений в области каудальной ямки (артефакт увеличения жесткости пучка). Смещение серпа мозга или изменение его нормальной анатомии в результате сдавливания объемным новообразованием может быть как видимым, так и невидимым на КТ или МРТ-снимках.
Окончательный диагноз ГМЭ возможен только на основании результатов гистологического исследования мозга – что, очевидно, сложно сделать прижизненно. Микроскопически ГМЭ характеризуется инфильтрацией тканей по ходу сосудов лимфоцитами и/или макрофагами. Такие очаги могут сливаться в гранулемы, видимые макроскопически.
Предположительный диагноз ГМЭ часто ставится путем исключения других причин (по результатам серологического исследования / посева СМЖ в некоторых обстоятельствах), а также, во многих случаях, на основании результата лечения. Для исключения инфекционных причин менингоэнцефалита можно исследовать сыворотку для определения титров криптококкового антигена, антител к toxoplasma gondii и neospora caninum (в некоторых случаях исследуют также СМЖ). Результат посева СМЖ часто оказывается отрицательным, даже при бактериальных и грибковых инфекциях.
При наличии у животного тяжелых неврологических симптомов необходимо взвесить пользу диагностических исследований, особенно СМЖ, в сравнении с рисками процедуры.
Причины ГМЭ неизвестны – вероятнее всего, это аутоиммунный процесс, в основе которого лежит гиперчувствительность, опосредованная Т-клетками.
Сделать прогноз сложно. ГМЭ может быть острым, быстро прогрессирующим и смертельным заболеванием, несмотря на лечение, однако во многих случаях предполагаемого ГМЭ лечение дает хороший результат и животные остаются в стадии ремиссии на протяжении нескольких месяцев или лет. В большинстве опубликованных источников прогноз при ГМЭ указывается как неблагоприятный или безнадежный, однако на практике встречаются случаи успешного лечения. Так как диагноз ставится по результатам гистологического исследования, авторы опубликованных работ обычно опираются на случаи подтвержденного диагноза (т. е. посмертного).
Прогноз не зависит от тяжести клинических симптомов при поступлении, как и от выраженности изменений при анализе СМЖ или визуальном исследовании головного мозга.
Основой лечения остаются кортикостероиды (преимущественно преднизолон) в иммуносупрессивных дозах. Во многих случаях (по финансовым причинам и/или в связи с риском дальнейших диагностических исследований) лечение назначается эмпирически без дальнейшего подтверждения диагноза.
Начальная доза преднизолона 1–2 мг/кг каждые 12 ч. Мелким собакам (40 кг) соответствует дозе для собак весом 40 кг, в целом, я бы не рекомендовал давать более 40 мг раз в 12 ч длительное время. Ответ на кортикостероидную терапию может проявиться лишь через несколько дней.
Мелкие собаки часто хорошо переносят высокие дозы, однако животным, у которых произошел рецидив неврологических симптомов на фоне кортикостероидной терапии, которым для облегчения неврологических симптомов требуются высокие дозы кортикостероидов (>1 мг/кг) на протяжении длительного времени, а также при значительных побочных явлениях следует рассмотреть возможность применения других иммуносупрессоров.
Крупным собакам рекомендуется своевременное назначение дополнительных препаратов, поскольку многие животные плохо переносят высокие дозы кортикостероидов. Всем собакам с выраженными неврологическими нарушениями, связанными с поражением спинного мозга, следует назначить дополнительную терапию, например цитарабином, на раннем этапе лечения. Добавление других иммуносупрессоров позволяет снизить дозу преднизолона, однако потребность в определенной дозе преднизолона остается у большинства животных.
Азатиоприн (имуран) – иммуносупрессор, подавляющий функцию Т-клеток. У здоровых собак он не проникает через гематоэнцефалический барьер. Хотя этот препарат может быть эффективен при менингите, поддающемся стероидной терапии, особенно у молодых собак крупных пород, по моему мнению, он бесполезен при ГМЭ. Тем не менее другие клиницисты рекомендуют имуран и описывают случаи успешного применения азатиоприна в сочетании с преднизолоном, что позволяло снизить дозу последнего. Этот препарат почти не вызывает побочных явлений, основной проблемой при высоких дозах является подавление активности костного мозга. Рекомендованная доза 0,5–1,0 мг/кг каждые 48 ч. В первые 5–7 дней можно давать его в дозе 2 мг/кг каждые 24 ч.
Цитозина арабинозид (цитарабин, ара-C) – препарат, применяющийся в качестве противоопухолевого средства для собак и людей, например для лечения лимфомы ЦНС. Механизм его действия неизвестен. Так как этот препарат проникает через гематоэнцефалический барьер и является иммуносупрессором, примерно 6 лет назад он был предложен в качестве возможного средства лечения ГМЭ. Большинство авторов рекомендует применять его в дозе 50 мг/м2 подкожно дважды в сутки в течение 2 дней подряд с повторением этого цикла каждые 3 недели. Эта доза ниже, чем обычная доза при химиотерапии новообразований. Число побочных явлений цитарабина невелико. Описано подавление активности костного мозга (обычно через 10–14 дней после начала лечения), однако обычно это не приводит к клиническим нарушениям. Рекомендуется периодически делать общий анализ крови, но необязательно при каждом цикле. После лечения возможны рвота, диарея и/или потеря аппетита. Цитарабин недорог (при покупке во флаконах по 10 мл) и подходит для амбулаторного лечения, однако при введении этого препарата и при контакте с мочой и фекалиями / их утилизации необходимо надевать защитные перчатки. Цитарабин применяется в сочетании с преднизолоном; если неврологический статус животного остается стабильным, я обычно постепенно уменьшаю дозу преднизолона через каждые 2 цикла цитарабина. Цитарабин можно применять неограниченно долго.
Лефлуномид (арава) – иммуносупрессор, применяющийся в медицине преимущественно для лечения ревматоидного артрита. Описано успешное применение для лечения собак, сначала в сочетании с кортикостероидами, а затем самостоятельно (при неконтролируемых побочных реакциях на кортикостероиды). Начальная доза – 2 мг/кг в сутки. В моей практике у животных наступал рецидив либо состояние не улучшалось. Этот препарат не вызывает каких-либо значительных побочных явлений и дается внутрь. Можно сочетать с преднизолоном.
Циклоспорин - также предлагался для лечения ГМЭ в связи с предполагаемой аутоиммунной Т-клеточной природой последнего. Циклоспорин – мощный иммуносупрессор, подавляющий Т-клеточные иммунные реакции. У здоровых животных проницаемость гематоэнцефалического барьера для циклоспорина низкая. Однако, поскольку ГМЭ протекает с поражением тканей вокруг сосудов и вероятным нарушением гематоэнцефалического барьера, предполагается, что концентрация циклоспорина в пораженных зонах ЦНС может быть выше. Мой опыт применения этого препарата ограничен, лечение двух собак с отсутствием ответа на терапию преднизолоном и цитарабином оказалось неэффективным.
Прокарбазин – противоопухолевое средство, растворимое в липидах и легко проникающее через гематоэнцефалический барьер; применяется преимущественно в медицине для лечения лимфомы. Рекомендуется доза 25–50 мг/м2 в сутки. Прокарбазин часто вызывает побочные явления, включая подавление активности костного мозга (30%), геморрагический гастроэнтерит (15%), тошноту, рвоту и нарушение функции печени. У меня нет опыта применения этого препарата, и его эффективность не доказана. Побочные явления и низкая доступность ограничивают возможности его применения.
Ломустин (CCNU) – противоопухолевый алкилирующий препарат класса нитрозомочевины, высокорастворимый в липидах и проникающий через гематоэнцефалический барьер. Дозы, применяющиеся для лечения ГМЭ, относительно произвольны, однако высокие дозы не рекомендуются. Лечение ломустином связано со значительным, в некоторых случаях угрожающим жизни, подавлением активности костного мозга, изъязвлением желудочно-кишечного тракта и гепатотоксичностью. Частота побочных явлений возрастает с увеличением дозы, однако такие явления иногда возникают и при начальной относительно низкой дозе. Значительным фактором риска при подавлении костного мозга является сепсис. Токсичность непредсказуема, и я не рекомендую применять этот препарат планово для первичного лечения.
Не следует вакцинировать больных животных, если это не является абсолютно необходимым. Вакцинация может привести к рецидиву клинических симптомов. Кроме того, рекомендуется нежирный рацион.
Ответ на терапию обычно оценивают по ослаблению или исчезновению клинических симптомов. Повторный анализ СМЖ обычно не рекомендуют, так как выраженность изменений (или их отсутствие) слабо коррелирует с тяжестью воспаления ЦНС.
По моему опыту, по меньшей мере 60% собак с предполагаемым ГМЭ или неинфекционным менингоэнцефалитом, поддающимся стероидной терапии, хорошо отвечает на монотерапию кортикостероидами, и в конечном итоге их можно постепенно отменить без последующих рецидивов. Тем не менее рецидив может произойти через несколько дней, недель, месяцев или лет после первого появления клинических признаков. Если неврологические симптомы сохраняются, несмотря на высокие дозы кортикостероидов и/или преднизолона, а при снижении дозы
Животным, которым требуются высокие дозы кортикостероидов на протяжении длительного времени для уменьшения неврологических симптомов, можно добавить цитарабин; это позволит снизить дозу преднизолона и добиться приемлемого качества жизни на протяжении нескольких месяцев и даже >1 года.
У нескольких мелких пород описаны другие типы идиопатического менингоэнцефалита, включая энцефалит мопсов, некротизирующий энцефалит йоркширских терьеров (некротизирующий лейкоэнцефалит), чихуахуа и мальтийских болонок (некротизирующий менингоэнцефалит).
Некротизирующий энцефалит встречается и у других карликовых пород.
В гистологических срезах обнаруживается обширное воспаление и преимущественный некроз коры больших полушарий. Часто для таких породных воспалительных заболеваний характерна картина некроза и образования полостей в паренхиме мозга, при этом поражение мозговых оболочек может присутствовать или отсутствовать, а изменения на МРТ-снимках близко соответствуют поражениям, обнаруженным после вскрытия. Прогноз во всех подобных случаях очень осторожный.
Лечение такое же, как при ГМЭ, хотя ответ на лечение часто бывает слабее.
Возбудителем полиомиелита является энтеровирус Poliovirus hominis. Вирус хорошо приспособлен к выживанию в агрессивной среде. Он до 30 дней живёт при солнечном свете, не боится холода, бытовой химии. При комнатной температуре смерть вируса наступает только через 90 дней. Всё это объясняет его способность к массовому заражению и лёгкость передачи от больного к здоровому человеку.
Полиомиелит передаётся преимущественно двумя путями:
- через непосредственный контакт (через прикосновение, предметы общего пользования, пищу);
- по воздуху от заболевших людей и носителей.
Зафиксированы случаи, когда заболевание переносилось через мух и других насекомых.
Эпидемии чаще начинаются летом и осенью. Наиболее массовым является воздушно-капельный способ заражения. Вирус со струёй воздуха попадает в глотку, оседает на лимфатических узлах и начинает самовоспроизводиться. Далее возбудитель проходит в другие лимфатические узлы на теле, проникает в кишечник, затем в кровь. Далее возможно поражение центральной нервной системы — спинного и головного мозга.
Попадание вируса в организм не всегда вызывает болезнь в её полной форме. Часто болезнь протекает бессимптомно или в лёгкой форме. Большинство заболевших — дети от года до 5 лет.
Какие есть формы полиомиелита
В зависимости от иммунитета ребёнка полиомиелит может протекать по-разному. Различают несколько форм течения заболевания.
- Атипичная инаппарантная форма — отсутствие любых симптомов вируса. Организму удаётся победить вирус ещё до того, как он начал оказывать существенное влияние на него. Переболевшие полиомиелитом в инаппарантной форме часто и не догадываются о том, что заболевание было. Подтвердить факт болезни может только анализ крови на антитела.
- Атипичная абортивная форма — отсутствие специфических синдромов полиомиелита, но проявление общих симптомов инфекции. Головная боль, насморк, слабость, небольшое повышение температуры напоминают обычную простуду. Поражения центральной нервной системы нет. Симптомы исчезают через неделю без специального лечения. Это наиболее частая форма полиомиелита.
- Типичная непаралитическая форма — проявление симптомов полиомиелита с поражением центральной нервной системы, но при отсутствии параличей. Диагностируют серозный менингит.
- Типичная паралитическая форма — проявление симптомов вируса полиомиелита с поражением центральной нервной системы и параличами. Вирус может вызывать параличи различных групп мышц: мышц ног, рук, туловища, диафрагмы, лица.
Каковы симптомы полиомиелита
Симптомы полиомиелита различны в разных формах заболевания. Инкубационный период длится от 6 до 12 дней.
В атипичной форме основными симптомами является:
- слабость;
- головная боль;
- повышение температуры;
- потливость;
- насморк;
- боль в животе;
- рвота;
- диарея;
- сыпь.
В типичной форме проявляются следующие симптомы:
- боль в мышцах;
- боль в спине;
- снижение мышечного тонуса;
- затруднённое дыхание;
- затруднённое глотание;
- нарушение речи;
- спутанность сознания;
- паралич;
- паралитические отёки;
- менингеальный синдром;
- неконтролируемое мочеиспускание;
- похолодание рук и ног;
- нестабильность давления;
- нарушение рефлексов.
Как протекает полиомиелит
В атипичных формах без параличей полиомиелит протекает без последствий для организма, симптомы исчезают через неделю, больной полностью выздоравливает и приобретает иммунитет к полиомиелиту.
В типичных формах течение заболевания более тяжёлое. Особенно опасна паралитическая форма. Клетки спинного мозга постепенно отмирают, вызывая параличи мышц. Без движения мышцы отмирают и больше уже не восстанавливаются. Когда гибнут клетки продолговатого мозга, больной умирает. Летальные случаи возникают и в результате параличей диафрагмы: пациент умирает от удушья. Вероятность смерти пациента увеличивается, если к вирусной инфекции присоединяется бактериальная.
Смертность среди взрослых больных выше, чем среди детей. Хотя полиомиелит считается преимущественно детским заболеванием, оно опасно и для взрослых. Взрослые не должны пренебрегать профилактикой полиомиелита.
Каковы осложнения после полиомиелита

Полиомиелит в лёгких формах не вызывает осложнений.
В тяжёлых формах заболевания возможны осложнения. Среди них:
- параличи ног, рук, туловища, шеи и лица;
- нарушение дыхания, речи, глотания;
- поражение головного мозга;
- отставание развития костей поражённых конечностей;
- атрофии костной ткани;
- деформация кистей и стоп;
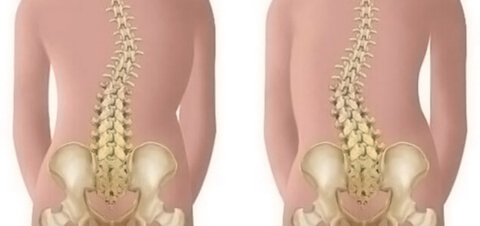
- искривление позвоночника.
На степень и серьёзность осложнений влияет состояние иммунитета, качество лечения и реабилитации. Так, деформации суставов и костей можно избежать, если сразу обеспечить больному постельный режим с фиксацией туловища и конечностей. Своевременная диагностика и лечение уменьшает риск необратимых параличей и нервных расстройств.
Как выявить полиомиелит
Для успешного лечения полиомиелита необходима точная диагностика. Заболевание часто имеет смазанные симптомы, напоминающие обычную простуду или ОРВИ, что затрудняет своевременное обнаружение возбудителя.
Диагностикой полиомиелита у детей занимаются педиатр и инфекционист. Проводится анализ крови, мочи, кала, слизи из носа, при необходимости — спинномозговой жидкости.
При подозрении на полиомиелит больного незамедлительно отправляют в инфекционную больницу. Важно внимательно наблюдать за пациентом, чтобы отличить полиомиелит от других недугов и обеспечить адекватное лечение.
Как лечить полиомиелит
Действенное лекарство от полиомиелита до сих пор не найдено. Всех заболевших госпитализируют. Это необходимо для защиты окружающих людей и предотвращения осложнений у больного в острый период. Период госпитализации длится от 40 дней.
Лечение заключается в быстром снятии острых симптомов. При сильной боли проводится обезболивание. Высокую температуру снимают жаропонижающими препаратами. Дополнительно пациент получает витамины. В остром периоде, который длится до 6 недель, рекомендован строгий постельный режим. Медицинский персонал при помощи подушек и валиков обеспечивает правильное положение туловища и конечностей, это снижает риск деформации формы костей. Ведётся профилактика пролежней. При поражении диафрагмы и межрёберных мышц и недостаточном дыхании необходима реанимация. При нарушении функций глотания жидкое питание поставляется через зонд.
После того, как острый период заканчивается, начинается реабилитация пациента. Именно от качества реабилитации зависит состояние мышц и центральной нервной системы после болезни. Мышцы, не полностью утратившие активность, восстанавливают гимнастикой, массажем, иглоукалыванием, плаванием. При полном параличе назначают электростимуляцию мышц, массаж, ванны, иглоукалывание, парафинотерапию и другие тепловые процедуры. Рекомендуется санаторно-курортное лечение в специализированных учреждениях.
Медикаменты тоже оказываются полезными в период реабилитации. Назначаются препараты для улучшения кровоснабжения мозга, стимуляции нервных импульсов, гормональные препараты.
Для профилактики контрактур показано ношение ортопедической обуви, шин, повязок. Они защищают ослабленные ноги от деформации, корректируют формы и положение стоп и суставов.
Скорректировать осложнения после перенесённого полиомиелита можно хирургическим путём. Хирурги проводят пластику мышц и сухожилий, резекцию и остеотомию костей, резекцию и протезирование суставов.
Лечением полиомиелита занимается широкий круг специалистов — педиатры, терапевты, неврологи, хирурги, инфекционисты, иммунологи, ортопеды, специалисты по реабилитации.
Как предотвратить полиомиелит
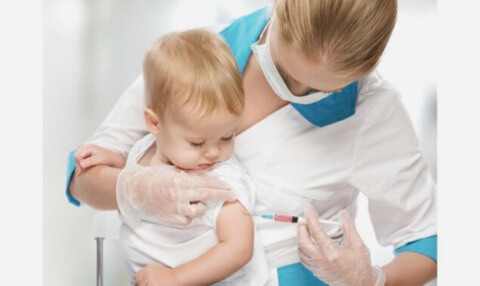
Основным способом профилактики полиомиелита является вакцинация, благодаря которой удалось существенно сократить заболеваемость полиомиелитом. Лечить полиомиелит сложно, после тяжёлых форм велик риск инвалидности, поэтому лучше провести вакцинацию и обезопасить себя и своих детей от этой страшной болезни.
Существует 2 вида вакцины: инактивированная вакцина для инъекций и живая вакцина для приёма внутрь в виде драже или растворов. В первом случае в организм попадает убитый вирус, во втором — живой, но ослабленный.
По количеству заболеваний, с которыми борются вакцины, различают моновакцины и поливакцины. Моновакцины предупреждают только полиомиелит, поливакцины совмещают профилактику полиомиелита и коклюша, столбняка, дифтерии, гемофильной палочки и гепатита В в разных сочетаниях.
В России вакцинация от полиомиелита является обязательной, её проводят бесплатно, начиная с младенческого возраста и заканчивая в 14 лет. Используют преимущественно живую вакцину.
График вакцинации живой вакциной следующий:
- 3 месяца;
- 4 месяца;
- 5 месяцев;
- 18 месяцев;
- 3 года
- 6 лет;
- 14 лет.
После введения вакцины необходим щадящий режим: полноценный отдых и сон, лёгкое, богатое витаминами питание. Необходимо оградить ребёнка от переохлаждения и общения с возможными носителями бактерий и вирусов, так как борьба с вирусом временно снижает иммунитет, и инфекция может захватить ослабленное тело малыша.
Взрослых людей прививают в двух случаях: если не была проведена плановая вакцинация в детстве или при поездках в зоны высокого риска по полиомиелиту. Это преимущественно страны Азии и Африки. Здравоохранительные организации отслеживают эпидемические ситуации в мире и рекомендуют вакцинацию от тех или иных заболеваний. Повторные вакцинации взрослых от полиомиелита проводятся раз в 5-10 лет при сохранении риска заражения.
Обычно вакцина переносится хорошо. Возможно небольшое повышение температуры, расстройство пищеварения, отёчность и слабость. В редких случаях возможна крапивница, одышка, судороги, обширные отёки. Если это случилось, необходимо без промедления обратиться к врачу.
Некоторым людям вакцинация от полиомиелита противопоказана. Абсолютными противопоказаниями является иммунодефицит, аллергия на компоненты вакцины. Временными противопоказаниями являются бактериальные или вирусные заболевания, беременность, грудное вскармливание, акклиматизация после поездки в другую климатическую зону.
Что такое рассеянный склероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 41 год.
Над статьей доктора Новиков Ю. О. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
- начало болезни в молодом возрасте, обычно между 20 и 35 годами (в отдельных случаях заболевают люди и более молодого, и более старшего возраста);
- многосимтомность;
- полиморфизм (многообразность) проявлений;
- прогрессирующее течение с весьма типичной наклонностью к ремиссиям и новым обострениям. [1][2]
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита. Исследователи из Гарвардской медицинской школы обнаружили, что риск рассеянного склероза увеличивается в 32 раза после заражения вирусом Эпштейна – Барр . Также учёные установили, что вероятность развития РАС не повышалась при инфицировании цитомегаловирусом и вирусом герпеса [17] .
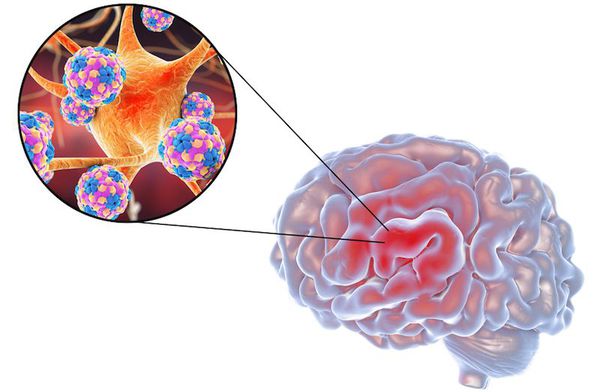
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным. [3] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
- сочетанием пирамидных и мозжечковых расстройств;
- нередким поражением зрительных нервов;
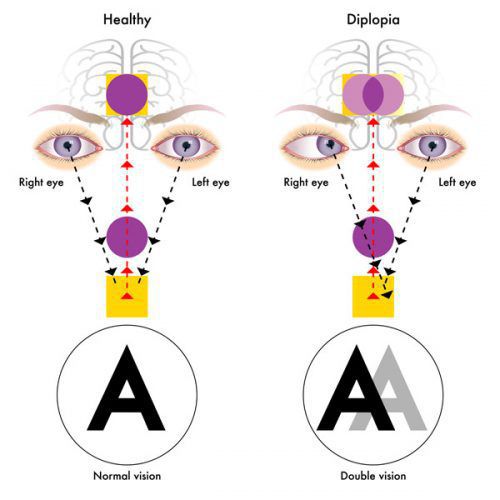
- иногда преходящей диплопией (раздвоение видимых объектов);
- ремиттирующим течением (повторные ремиссии).
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
- утрата брюшных рефлексов;
- утомляемость и слабость ног;
- лёгкое интенционное дрожание в руках;
- нистагм (неконтролируемое ритмичное движение глаз).
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.

Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.

Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
- интенционное дрожание в руках, обнаруживаемое при пальце-носовой пробе;
- расстройство почерка;
- нистагм глазных яблок при отведении в стороны.
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
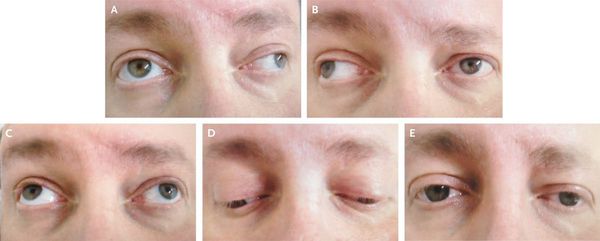
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
- императивные (внезапные и неподавляемые) позывы, учащения, задержки мочи и стула;
- недержание, неполное опорожнение мочевого пузыря, приводящее к уросепсису — характерны для боле поздних стадий.
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
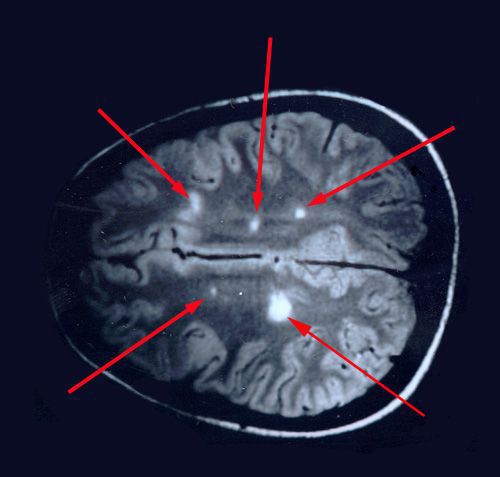
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
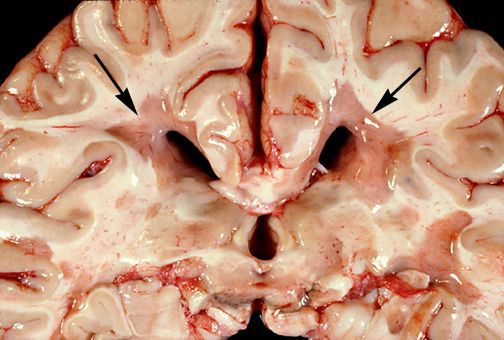
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
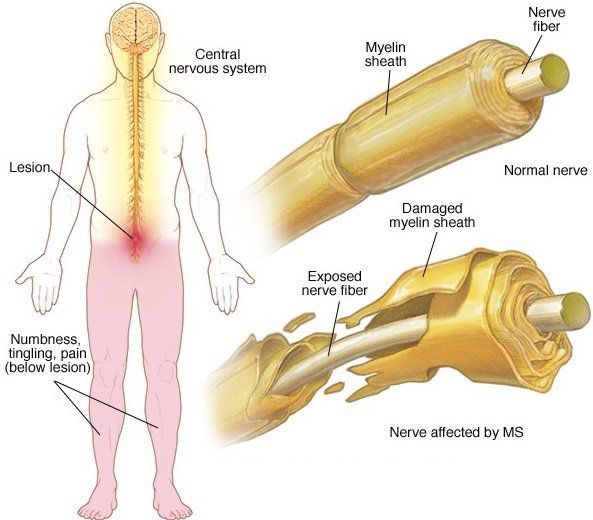
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
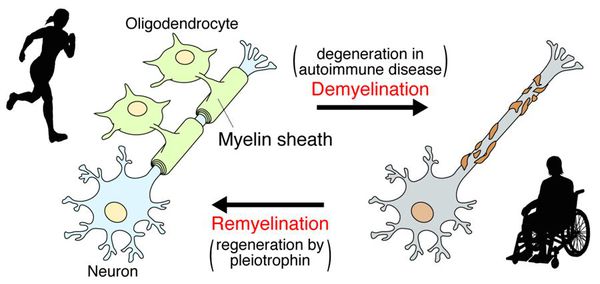
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов. [2] [5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса. [9]
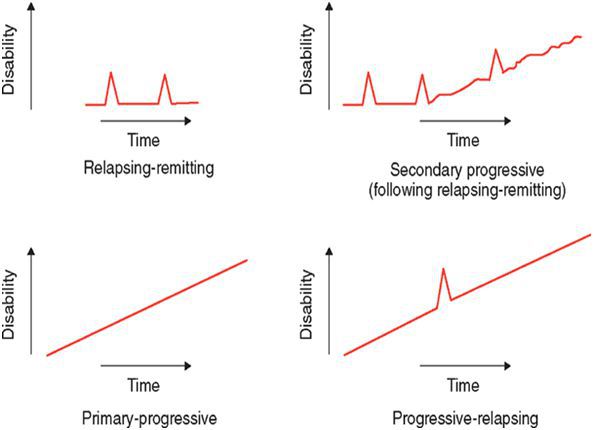
По характеру течения выделяют:
- ремитирующую форму — характеризуется редкими обострениями, чередующимися с ремиссиями, иногда длящимися годами, причём поражённые участки мозга восстанавливаются как частично, так и полностью;
- первично прогрессирующую — незаметное начало и медленное, но необратимое нарастание симптоматики;
- вторично-прогрессирующую — сначала напоминает ремитирующую, но на поздних стадиях характерен переход в прогрессирующую форму;
- прогрессирующе-ремитирующую — редкая форма, когда заболевание, начинаясь с ремитирующего течения, переходит в первично-прогрессирующее.
По локализации поражения мозга:
- церебральная — страдает пирамидная система;
- стволовая — наиболее тяжёлая форма РС, быстро приводящая больного к инвалидности;
- мозжечковая — церебеллярные нарушения, часто сочетается с поражением ствола мозга;
- оптическая — страдает зрительная система;
- спинальная — поражается спинной мозг, возникают тазовые расстройства и спастический нижний парапарез;
- цереброспинальная форма — наиболее распространённая, характеризуется большим количеством склеротических бляшек в головном и спинном мозге, клинически выявляются мозжечковые и церебральные нарушения, патология зрительной, вестибулярной и глазодвигательной систем.
По стадиям РС делят на:
- острую стадию, которая длиться первые две недели обострения;
- подострую, длящуюся два месяца от начала обострения и является переходной стадией к хроническому прогрессированию заболевания;
- стадию стабилизации, при которой в течение трёх месяцев не наблюдается обострений.
Осложнения рассеянного склероза
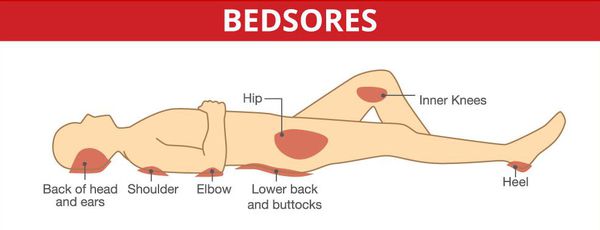
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного. [15] [16]
Диагностика рассеянного склероза
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз). [10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой. [11]
Читайте также:

