Синдром леффлера при аскаридозе
Обновлено: 26.04.2024
Эпидемиология
Эндемичный регион для эндомиокардиальной болезни - экваториальная Африка. В Европе регистрируют только спорадические случаи.
Средний возраст заболевших в странах Африки составляет 30-40 лет. Соотношение между мужчинами и женщинами- 2:1. В Европе средний возраст больных - 30-50 лет и соотношение между мужчинами и женщинами - 1:2.
Клиническая картина
Cимптомы, течение
Описано три варианта поражения при эндомиокардиальном фиброзе:
- поражение правого желудочка 10% случаев;
- левого желудочка - 40%;
- обоих желудочков - 50%.
Клиническая картина:
- недостаточность левого или правого желудочка, развивающаяся вследствие недостаточной растяжимости миокарда в период диастолы;
- митральная или трикуспидальная недостаточность;
- тромбоэмболические осложнения;
- более редко - нарушения сердечного ритма.
Выраженность симптоматики зависит от степени вовлечения в процесс эндокарда и миокарда, а также от того, какой желудочек поражен больше.
Эндокардит Леффлера. Типичные клинические симптомы:
- потеря массы тела;
- лихорадка;
- сыпь;
- кашель;
- хроническая сердечная недостаточность.
Хотя на ранних этапах развития заболевания поражение сердца может протекать бессимптомно, у 50% пациентов было выявлено функциональное нарушение сердечной деятельности.
Частыми находками при эндокардите Леффлера являются системные тромбоэмболии, которые обычно сопровождаются неврологическими нарушениями или нарушениями функции почек.
Летальный исход, как правило, связан с хронической сердечной недостаточностью.
- пульс обычно учащенный, нередко аритмичный; при развитии застойной сердечной недостаточности величина пульса снижена;
- артериальное давление чаще всего в норме;
- при перкуссии границы относительной тупости сердца, как правило, нормальные;
- тоны сердца приглушены, зачастую аритмичны, часто в области верхушки сердца прослушивается систолический шум митральной регургитации из-за увеличения левого предсердия (иногда этот шум воспринимается пальпаторно в виде систолического дрожания в области верхушки сердца).
Диагностика
1. Электрокардиография:
1.1 При поражении правого желудочка обычно регистрируются неспецифические неишемические изменения интервала ST и зубца Т (снижение интервала ST, несимметричный, негативный зубец Т) преимущественно в правых грудных отведениях. Часто отмечается мерцание предсердий, увеличение амплитуды зубца Ρ в отведениях II,III, V1, V2. Также могут регистрироваться нарушения атриовентрикулярной проводимости.
1.2 При поражении левого желудочка отмечаются неспецифичные изменения конечной части желудочкового комплекса (снижение ST, неишемическая инверсия зубца Т) преимущественно в левых грудных отведениях. Нередко могут регистрироваться ЭКГ-признаки гипертрофии миокарда левого предсердия (широкие зубцы P, aVL, V4-6) и левого желудочка. Более редко, по сравнению с правожелудочковой формой, наблюдаются мерцательная аритмия Мерцательная аритмия - аритмия, характеризующаяся фибрилляцией (быстрым сокращением) предсердий с полной нерегулярностью интервалов между сердечными сокращениями и силы сокращений желудочков сердца
и другие суправентрикулярные нарушения сердечного ритма. В некоторых случаях выявляются нарушения внутрижелудочковой проводимости.
2. Рентгенография сердца.
2.2 Левожелудочковый фиброз: рентгенологические признаки застоя в малом круге кровообращения (в виде венозного застоя в легких), гипертрофии левого предсердия. Иногда вблизи верхушки сердца и в области путей оттока из левого желудочка обнаруживается линейная кальцификация.
- систолическая функция не нарушена;
- при поражении правого желудочка - парадоксальное движение межжелудочковой перегородки, при поражении левого желудочка - М-образное движение;
- утолщение эндокарда;
- гипертрофия миокарда чаще отсутствует;
- уменьшение полости пораженного желудочка (или обоих желудочков),
- функциональная митральная регургитация в результате инфильтрации миокарда и сосочковых мышц или утолщения эндокарда;
- увеличение скорости потока трикуспидальной регургитации;
- укорочение времени изоволюмического расслабления;
- увеличение пика раннего наполнения;
- уменьшение пика позднего предсердного наполнения желудочков;
- увеличение отношения раннего наполнения к позднему;
- рестриктивный тип диастолической дисфункции;
- расширение пути оттока из правого желудочка и расширение правого предсердия при поражении правого желудочка;
- пансистолическое пролабирование Пролабирование - по-другому, выпячивание.
задней створки митрального клапана;
- изменение кровотока в легочной вене.
- незаполнение контрастом верхушки правого желудочка из-за облитерации в связи с фиброзным утолщением эндокарда;
- расширение пути оттока из правого желудочка (часто аневризматическое) и интенсивное сокращение этого пути оттока;
- неправильность контуров правого желудочка;
- расширение правого предсердия и длительная задержка в нем контраста (11-40 с. и дольше);
- трикуспидальная регургитация;
- дефект наполнения правого желудочка, возникающий из-за наличия тромба в правом предсердии и нарушения эластичности, податливости стенок правого желудочка.
1. Рентгенография грудной клетки: кардиомегалия с увеличением размеров обоих предсердий, а также признаки венозного застоя в легких.
3. Эхокардиография - играет важную роль в диагностике заболевания. Позволяет обнаружить локальное утолщение в области верхушки одного или обоих желудочков с вовлечением в патологический процесс хорд.
Допплерография. Зачастую обнаруживают легкую или умеренную митральную или трикуспидальную регургитацию, которая сопровождается дилатацией предсердий. Систолическая функция, как правило, сохранена, но регистрируют диастолическую дисфункцию - рестриктивный тип трансмитрального кровотока.
4. Катетеризация сердца: выраженное повышение конечного диастолического давления в желудочках на фоне их небольших размеров и фиброза в области верхушки.
5. Эндомиокардиальная биопсия миокарда правого или левого желудочка позволяет подтвердить или опровергнуть диагноз эндокардита Леффлера.
Лабораторная диагностика
Лабораторные показатели обычно неспецифичны. Возможные изменения показателей:
- повышение концентрации С-реактивного белка;
- электролитные нарушения, возникающие вследствие приема мочегонных препаратов;
- изменения в периферической крови, лежащие в основе заболевания (эозинофилия).
Дифференциальный диагноз
При дилатационной кардиомиопатии доминирующие признаки бивентрикулярной сердечной недостаточности сопровождаются кардиомегалией, дилатацией всех полостей сердца, преимущественно желудочков и их диффузной гипокинезией .
При гипертрофической кардиомиопатии и наличии признаков венозного застоя в легких наблюдаются повышение конечно-диастолического размера левого желудочка, давления в левом предсердии, отсутствуют или слабо выражены признаки правожелудочковой недостаточности, отмечаются признаки гипертрофии левого желудочка. Частые жалобы - стенокардия и обмороки.
Синдром Леффлера — аллергическая болезнь, при которой в периферической крови увеличивается чисто эозинофилов, в одном или двух легких образуются эозинофильные инфильтраты. Заболевание также известно как простая легочная эозинофилия, эозинофильный летучий инфильтрат легкого, простая эозинофильная пневмония.
Бывает первый и второй синдром Леффлера: эозинофильный летучий инфильтрат и рестриктивная кардиомиопатия. В МКБ-10 болезнь обозначается кодом J82. 41,42: Эозинофильная астма, пневмония Лёффлера. Данный синдром фиксируют во всех странах, но чаще всего в тропическом климате. Частота среди женщин и мужчин одинаковая, в основном бывает в возрасте от 16 до 40 лет.
Классификация
По патогенезу и этиологии (причинам) делится на три вида:
- обусловленный сенсибилизацией к аэроаллергенам
- вызванный паразитарной инвазией
- развившийся вследствие лекарственной аллергии
Симптомы и жалобы
Жалоб у большей части больных нет. Редко бывает кашель, в основном сухой или с вязкой мокротой в небольшом количестве, может быть примесь крови. Еще одна жалоба — субфебрильная температура. Часто у больного — признаки бронхоспазма. Аускультативные методы обнаруживают сухие хрипы, локализация которых в основном в верхних отделах лёгких.
При массивной гематогенной диссеминации личинок и яиц паразитов (трихинелл, шистосом, аскарид) в органы и ткани организма, включая легочную ткань, появляются такие симптомы:
- кашель
- одышка
- сыпь на коже
- лихорадка (хрипы в легких)
Длительное существование инфильтратов может быть объяснено попаданием паразитов в ткани легкого. Такое бывает, например, при заражении ребенка или взрослого нематодой Paragonimus westermani. Взрослые особи мигрируют в лёгочную ткань через диафрагму и стенку кишечника, в патологический процесс вовлекается плевра. В исходе воспаления формируются фиброзные узлы, которые сливаются в части случаев с образованием кистозных полостей.
Причины и возбудители
Синдром Леффлера первый раз был описан профессором Цюрихского университета Вильгельмом Лёффлером в 1932 году. Исследователем было доказано, что в развитии эозинофильного воспалении легочной ткани играют роль гельминты: их личинки проходят в процессе миграции через ткани легкого. На сегодня под синдромом Леффлера подразумевается ряд воспалительных процессов в одном или обоих лёгких, имеющих различную этиологию.
К развитию заболевания может привести попадание в организм практически любых паразитов:
- анкилостомы
- аскариды
- стронгилоиды
- трихинеллы
- острицы
- токсокары
- печеночная двуустка
- филярии
- шистосомы
- кошачья двуустка
- другие плоские черви
В последние годы довольно часто у пациентов находят токсокароз, вызванный личинками нематод Toxocara cati и Toxocara canis, кишечных паразитов собак и кошек. В патогенезе рассматриваемого синдрома имеют значение ингаляционные аллергены (попадающие в организм путем вдыхания воздуха с частичками):
- споры грибов
- пыльца растений
- лекарства (пенициллины, сульфаниламиды, соединения золота)
- некоторые производственные вещества (например, никелевая пыль)
Но часто причина легочного инфильтрата остается неустановленной, тогда медики говорят об эозинофильной пневмопатии.
Патогенез
Интенсивная эозинофильная инфильтрации лёгочной ткани и повышенное количество эозинофилов в крови свидетельствуют об участии эозинофильного хемотаксического фактора анафилаксии и формировании очагов воспаления аллергического характера. Это вещество выделяется лаброцитами (тучными клетками), когда они активируются неиммунными механизмами (фрагментами компонентов комплемента, гистамином, особенно С5а) и иммунными (обусловленными IgE).
В части случаев патогенез аналогичный таковому при феномена Артюса за счет образования преципитирующих антител к антигенам. В эозинофильных инфильтратах могут быть лимфоциты. Это говорит о том, что в патогенезе участвуют клеточно-опосредованные аллергические реакции.
Диагностика
Диагноз синдрома в основном трудностей для врача не вызывает. Типичными проявлениями являются высокая эозинофилия крови в сочетании с летучими легочными инфильтратами. При установлении причины, тем не менее, трудности довольно частые. Данные аллергологического анамнеза очень важны для врача-диагноста:
- ранее обнаруженные аллергические заболевания
- чёткая связь симптомов с профессиональными и бытовыми факторами
- сезонные обострения риноконъюнктивального синдрома и астмы
- фармакологический анамнез
- семейный анамнез
Для обнаружения аллергических заболеваний, играющих роль в патогенезе, нужна консультация аллерголога. При подозрении на аллергический ринит прибегают к помощи отоларинголога.
Пример формулировки диагноза
Основной диагноз: синдром Лёффлера I.
Форма заболевания: висцеральная.
Лабораторная диагностика
Лабораторные исследования необходимы при подозрении на синдром Леффлера. Эта информация позволяет подтвердить данные физикального обследования и анамнеза. Общий анализ мокроты часто говорит о эозинофилах и кристаллах Шарко-Лейдена. В общем анализе крови в начале развития болезни зачастую обнаруживают высокую эозинофилию (до 20%). Но, когда процесс хронизируется, эозинофилы приходят в норму. В части случаев в крови находят высокое содержание IgE — показатель достигает отметки до 1000 МЕ/мл.
Кожные тесты проводят, чтобы обнаружить причину, возбудителя (споры низших грибов, пальцы, аллергены гельминтов). По показаниям врач может назначить провокационные назальные и ингаляционные пробы.
Обязательно во всех случаях проводят анализ кала. Присутствие в организме некоторых гельминтов дает шанс на обнаружение яиц паразита. При этом учитывается цикл их развития. Например, при первичном заражении аскаридами личинки внедряются в лёгкие лишь спустя одну или две недели, а яйца их в кале больного можно найти только спустя два или три месяца. При токсокарозе личинки паразита в организме человека не развиваются до взрослого состояния, потому анализ кала не обнаружит их яиц.
Врачи используют для диагностики серологические тесты, включающие реакцию связывания комплемента и реакцию преципитации. Применяются и клеточные тесты: реакция дегрануляции тучных клеток с соответствующими аллергенами, реакция дегрануляции базофилов по Шелли, выявление специфических IgE с помощью радиоаллергосорбентного теста и ИФА.
Инструментальная диагностика
Рентгенологическое исследование обнаруживает в легкие нечёткие инфильтраты округлой формы (единичные или множественные), которые локализируются субплеврально, в основном в верхних отделах двух легких. Если инфильтративное воспаление протекает долгое время, в исходе болезни может отмечаться формирование фиброзных узлов, которые сливаются, формируя кистозные полости. Оценка бронхиальной проходимости проводится при помощи исследования ФВД (функции внешнего дыхания). В части случаев необходимо проведение бронхомоторных тестов.
Лечение синдрома Леффлера
Больной может выздороветь спонтанно, без специального лечения. К фармакотерапии часто не прибегают. Основной целью лечения является, говоря научным языком, элиминация этиологического фактора. То есть, например, выведение токсокар из организма и препятствие их дальнейшему размножению внутри. Проводят дегельминтизацию, по возможности, устраняют контакт с аллергенами (аэроаллергенами, лекарствами), если именно они лежат в основе развития заболевания.
Противопаразитарная терапия
При глистной инвазии больному назначают противопаразитарные лекарственные средства. В последнее время часто назначают такие эффективные и хорошо переносимые лекарства:
- карбендацим (принимать внутрь, однократно 0.01 г/кг) (принимать внутрь, однократно 400 мг; прописывают только пациентам старше 2 лет) внутрь 10 мг однократно (принимают 100 мг внутрь один раз, можно только пациентам от 2 лет)
Лечение глюкокортикоидами
Не рекомендуется раннее назначение глюкокортикоидов, которые которые ускоряют разрешение инфильтратов, но затрудняют постановку правильного диагноза. Но, если человек не выздлоравливает без лечения, ему дают преднизолон. Начальная доза составляет от 15 до 20 мг в сутки. На 5 мг дозу нужно снизить через день после первого приема. Суточную дозу нужно делить на 3 приема. Курс лечения длится 6-8 суток.
При наличии проявлений бронхообструктивного синдрома для лечения могут понадобиться такие средства:
-
внутрь
- бета-адреномиметики (ингаляционный путь)
- базисная терапия
Показания к госпитализации
- Тяжёлое течение паразитарной инфекции, при котором организм обезвожен
- Невозможность полной элиминации эпидермального, бытового, пыльцевого аллергена из окружающей среды
Прогноз в большинстве случаев благоприятный. Важно соблюдать меры гигиены, особенно тем, кто проживает в одном помещении с какими-либо животными. При аллергической природе заболевания важно запомнить рекомендации врача-аллерголога, которые касаются приема травяных препаратов и лекарств.
Источник инвазии - пораженный человек. Выделенные самкой аскариды яйца в течение нескольких недель развиваются в верхних слоях почвы, и после созревания в них личинки становятся инвазионными. Человек заражается аскаридами при проглатывании с пищей или водой инвазионных яиц гельминта, из которых в пищеварительном тракте выходит личинка, совершающая сложную миграцию в организме человека. Проникая в сосуды кишечника, личинка заносится кровью в легкие, где задерживается в капиллярах альвеол и после совершения линьки (примерно на 10-й день инвазии) проникает в просвет альвеол, затем в бронхи, трахею, глотку и оттуда при заглатывании попадает в пищеварительный тракт, достигая в нем половозрелой стадии. В организме человека аскариды живут около 1 года,
Восприимчивость высокая, наибольшая поражеиность отмечается среди детей.
Патогенез (что происходит?) во время Аскаридоза:
Различают острую, или раннюю, и хроническую, или позднюю, стадии инвазии, Поражение легких наблюдается, как правило, в острую стадию инвазионного процесса и обусловлено паразитированисм личинки аскариды в ткани легкого, а также сенсибилизацией организма метаболитами гельминта. В результате закупорки капилляров личинками аскарид возникают микроинфаркты легких, вокруг гельминтов образуются инфильтраты, состоящие из лимфоцитов, плазмоцитови эозииофилов. Характерным проявлением сенсибилизации организма к паразитарным аллергенам является синдром Леффлера, сопровождающийся возникновением в различных участках легких эозинофильных инфильтратов с последующим их полным исчезновением, а в случаях массивной интерстициальной инфильтрации гистиоцитами, лимфоцитами, плазмоцитами и эозинофилами - исходом в очаговый фиброз. Наиболее выраженные изменения наблюдаются при первичной инвазии. Эозинофильные инфильтраты могут развиваться и в других органах (печень и др.).
Патогенез хронической стадии обусловлен паразитированием взрослых особей в тонкой кишке человека и возможной атипичной миграцией взрослых аскарид.
Симптомы Аскаридоза:
Клинические проявления острой стадии аскаридоза могут быть стертыми или весьма полиморфными. В случае возникновения эозинофильных инфильтратов в легких наблюдаются лихорадочная реакция неправильного типа, астения, головная боль, сухой кашель, сыпь типа крапивницы. Перкуссия легких выявляет очаги притупления перкуторного тона, при аускульта-ции определяются в небольшом количестве мелкопузырчатые влажные хрипы. Возможно сочетание эозинофильных инфильтратов с сухим плевритом, проявляющимся болями в груд-
ной клетке при дыхании, возникновением шума трения плевры.
Рентгенологически выявляются непостоянного размера и характера инфильтраты, исчезающие спустя 1-3 дня; иногда на месте инфильтрата определяется преходящее усиление легочного рисунка.
Гематологические изменения характеризуются значительной эозинофилией (10-60 %) и .умеренным лейкоцитозом, СОЭ не изменена.
Тяжелые формы болезни могут сопровождаться приступами бронхоспазма, выраженной одышкой, выделением густой мокроты, иногда с прожилками крови.
Поражения легких в хронической стадии аскаридоза обычно связаны с атипичной локализацией гельминта. Возможно проникновение взрослых червей в нижнюю полую вену, откуда они попадают в легочную артерию, вызывая ее обтурацию. Известны случаи заползания аскарид в пищевод, в глотку и дыхательные пути с развитием асфиксии.
Диагноз острой, миграционной стадии аскаридоза весьма сложен, основывается на результатах клинико-инструменталыю-го обследования, гематологических сдвигах и подтверждается обнаружением личинок аскарид в мокроте и положительными серологическими тестами, определением в моче жирных кислот, выделяемых аскаридами. Диагноз хронической стадии инвазии подтверждается методами копрологической гельминтологической диагностики с обнаружением яиц гельминта,
Диагностика Аскаридоза:
Дифференциальный диагноз в ранней фазе проводится с синдромом Леффлера иной этиологии, пневмонией, бронхиальной астмой и другими состояниями.
Лечение Аскаридоза:
В ранней стадии инвазии отмечается положительный эффект от применения тиабендазола (минтезола) по 25 - 50 мг/кг массы тела или мебендазола (вермокса) в дозе 2,5 - 5,0 мг/кг массы тела в сутки в течение 5-7 дней. Лечение хронической стадии аскаридоза проводится с помощью левами-зола (декариса), мебендазола (вермокса), комбантрина и производных пиперазина в общепринятых дозах.
Прогноз болезни обычно благоприятный, у ослабленных лиц описаны летальные исходы.
Профилактика Аскаридоза:
Профилактика включает массовую дегельминтизацию и мероприятия, направленные па уничтожение паразита во внешней среде.
К каким докторам следует обращаться если у Вас Аскаридоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Аскаридоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Аскаридоз (Ascaridosis) – антропонозный геогельминтоз, вызываемый нематодами Ascarislumbricoides, характеризующийся поражением дыхательных путей и аллергическими реакциями в фазе миграции личинок, а при паразитировании половозрелых гельминтов – хроническим поражением желудочно-кишечного тракта и осложнениями.
Название протокола: Аскаридоз у взрослых.
Код МКБ-10:
В 77 Аскаридоз
В 77.0 Аскаридоз с кишечными осложнениями
В 77.8 Аскаридоз с другими осложнениями
В 77.9 Аскаридоз неуточненный
Сокращения, используемые в протоколе:
АСТ - аспартатаминотрансфераза
АЛТ - аланинаминотрансфераза
ДНК - дезоксирибонуклеиновая кислота
ЖВП - желчевыводящие пути
ЖКТ - желудочно-кишечный тракт
IgM - иммуноглобулин класса М
IgG - иммуноглобулин класса G
ИФА - иммуноферментный анализ
КТ - компьютерная томография
МРТ - магнитно-резонансная томография
ПЦР - полимеразная цепная реакция
РЛА - реакция латекс-агглютинации
СОЭ - скорость оседания эритроцитов
УЗИ - ультразвуковое исследование
ЭКГ - электрокардиография
ОАК - общий анализ крови
ОАМ - общий анализ мочи
Категория пациентов: взрослые.
Пользователи протокола: терапевты, врачи общей практики, врачи/фельдшеры скорой неотложной помощи, инфекционисты, гастроэнтерологи, психиатры, невропатологи, хирурги, аллергологи-иммунологи, дерматовенерологии, пульмонологи, кардиологи, организаторы здравоохранения.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны.
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения.
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия.
Класс IIb – польза/эффективность менее убедительны.
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/неэффективно и в некоторых случаях может быть вредным.
Аскаридоз лёгких – это патологическое состояние, обусловленное механическим повреждением органов дыхания личинками круглых гельминтов – аскарид, а также токсическим и аллергическим действием продуктов их жизнедеятельности. Проявляется кашлем с небольшим количеством слизистой мокроты, бронхоспастическим синдромом, может протекать по типу бронхопневмонии или серозного плеврита. Диагноз устанавливается на основании клинических симптомов, рентгенологических и лабораторных данных, результатах серологических исследований. Лечение осуществляется эффективными в отношении аскарид противогельминтными препаратами и патогенетическими средствами.
МКБ-10
Общие сведения
Аскаридоз лёгких является острой стадией антропонозного геогельминтоза, вызываемого аскаридами. Согласно статистическим данным, аскаридозом страдает более 1 миллиарда человек в мире, ежегодному заражению подвергаются 100-200 тысяч. Заболеванию подвержены лица всех возрастных категорий, 65-70% заразившихся составляют дети. По частоте встречаемости данный гельминтоз занимает второе место среди всех глистных инвазий, уступая только энтеробиозу. Аскаридоз наиболее распространён в странах с жарким и влажным субтропическим и тропическим климатом. В некоторых государствах Средней и Юго-Восточной Азии, африканского континента аскаридами заражено более 50% населения.

Причины
Возбудителем аскаридоза лёгких является представитель семейства нематод аскарида человеческая в личиночной стадии развития. Взрослая особь паразитирует в тонком кишечнике исключительно человека, который становится источником инвазии. Аскариды двуполы. Самки почти вдвое крупнее самцов и могут достигать 40 см в длину, откладывают до 250 000 оплодотворённых и неоплодотворённых яиц ежедневно. С каловыми массами больного яйца попадают в почву. Эпидемиологическую опасность представляют только оплодотворённые яйца. При достаточной температуре, влажности и аэрации почвы в них вызревают личинки. Проглатывание таких яиц вызывает аскаридоз. При неблагоприятных условиях развитие личинок приостанавливается, но их жизнеспособность внутри яиц длительно сохраняется. Гельминты пребывают в кишечнике на протяжении года, затем при отсутствии повторной инвазии происходит самоизлечение. Факторами риска развития болезни являются:
- Метеоклиматические условия. В некоторых регионах с жарким влажным климатом при массовом скрининге аскаридоз выявляется у 95-98% населения. Личинки гельминтов в таких климатических зонах вызревают в течение всего календарного года, тогда как в умеренном климате заражение человека аскаридами происходит с апреля по октябрь. В жарких сухих регионах заболеваемость гельминтозом значительно ниже. В условиях вечной мерзлоты аскаридоз не встречается.
- Антисанитария. Распространению глистной инвазии способствует скученность населения, отсутствие водопровода и канализации, нехватка воды. Часто аскаридоз развивается в результате употребления в пищу немытых овощей и ягод, выращенных с применением необеззараженных человеческих фекалий в качестве удобрения.
- Детский возраст.Гельминтоз у детей дошкольного и младшего школьного возраста встречается в 1,5 раза чаще, чем у взрослых. Дети раннего возраста пробуют предметы на вкус, берут в рот грязные пальцы, много контактируют с домашними животными, играют в песочнице, не соблюдая правила гигиены в силу возрастных особенностей.
- Профессиональная деятельность. Заболеванию больше подвержены лица, вынужденные постоянно контактировать с почвой. Аскаридоз обнаруживается у полеводов, агрономов и других работников сельскохозяйственных предприятий. Среди городских жителей чаще болеют сотрудники озеленительных служб, овощных магазинов и баз.
Патогенез
Яйца гельминтов попадают в человеческий организм фекально-оральным путём с загрязнёнными продуктами питания, водой. Заболевание начинается с острой миграционной фазы. Личинка выходит из яйца и крючкообразными отростками прикрепляется к внутренней стенке тонкой кишки. Ротовым отверстием она перфорирует слизистую оболочку и проникает в кишечные вены. С током крови через воротную и нижнюю полую вены гельминт мигрирует в правые отделы сердца, затем – в лёгочные артерии, капилляры, альвеолы, бронхиолы. В респираторном тракте личинки развиваются в течение 20-21 дня.
Паразитируя в лёгких, гельминты блокируют мелкие сосуды. Нарушается питание лёгочной паренхимы. Образуются микроинфаркты альвеолярной ткани. Продукты жизнедеятельности аскарид оказывают мощное сенсибилизирующее действие на человеческий организм. Развивается воспалительная реакция. Вокруг гельминта образуется инфильтрат, состоящий из лимфоцитов, эозинофилов, плазматических клеток, иногда гистиоцитов. Впоследствии такие инфильтраты либо полностью разрешаются, либо на их месте формируются участки фиброза. Сенсибилизация организма метаболитами аскарид нередко приводит к возникновению бронхообструкции. С кашлевыми толчками личинки нематод забрасываются в глотку, заглатываются и повторно попадают в тонкий кишечник. Заболевание переходит в хроническую кишечную стадию.
Симптомы аскаридоза лёгких
Первые клинические признаки поражения лёгких аскаридами появляются на 7-10 день глистной инвазии. Симптомы болезни многообразны. Пациента беспокоит приступообразный кашель со скудным отделением светлой мокроты, изредка возникает кровохарканье. Эозинофильная пневмония сопровождается субфебрильной лихорадкой. Иногда (чаще – в детском возрасте) температура тела поднимается выше 38°C. Для такой формы гельминтоза лёгких характерен неправильный тип лихорадки. При повышении температуры выявляется озноб. Выражены и другие симптомы интоксикации: общая слабость, головная боль, снижение аппетита, неустойчивое настроение.
Интенсивные, усиливающиеся при глубоком вдохе, кашле, чихании и движении боли в правой или левой половине грудной клетки свидетельствуют о развитии плеврита. Позднее присоединяется смешанная одышка, выраженность которой зависит от количества экссудата в плевральной полости. Токсико-аллергическое действие метаболитов аскарид провоцирует бронхоспазм. Пациента беспокоят приступы удушья с затруднением выдоха, сопровождающиеся сухим кашлем и свистом в груди. Наряду с лёгочной симптоматикой часто присутствуют уртикарные кожные высыпания, гепатоспленомегалия. Иногда аскаридоз лёгких протекает скрыто.
Осложнения
Тяжёлые осложнения аскаридоза обычно возникают в хронической кишечной фазе болезни. Наиболее часто страдают органы желудочно-кишечного тракта – развивается холецистохолангит, аппендицит, кишечная непроходимость. Смертельную опасность представляет проникновение взрослых особей в правый желудочек и лёгочные артерии, а также заползание аскарид через пищевод и глотку в дыхательные пути, приводящее к гибели больного от асфиксии. Появляющийся в остром периоде респираторный аллергоз может сохраняться длительное время после элиминации гельминтов.
Диагностика
Диагностику гельминтоза осуществляют инфекционисты-паразитологи. В фазе поражения лёгких в диагностическом поиске часто принимает участие пульмонолог. При сборе анамнеза у пациентов с подозрением на лёгочный аскаридоз уточняют профессиональный маршрут, наличие контакта с почвой (возделывание земли на приусадебном участке, сезонные сельхозработы). При осмотре можно обнаружить кожную сыпь. Аускультативно выслушиваются рассеянные сухие свистящие хрипы, локальные влажные хрипы, при плеврите – шум трения плевры, резкое ослабление дыхания с одной стороны. Выявить аскаридоз на стадии миграции аскарид помогают следующие методы исследования:
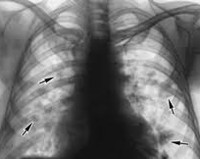
- Рентгенография лёгких. На рентгенограмме легких часто просматриваются летучие инфильтраты Леффлера. Затенения сохраняются в течение 2-3 дней, затем полностью разрешаются и появляются в другом сегменте, доле или лёгком. Изредка инфильтрация лёгочной ткани персистирует на протяжении 20-30 дней. Иногда при рентгеновском исследовании визуализируются признаки наличия экссудата в полости плевры.
- Лабораторные анализы. В периферической крови, мокроте, плевральной жидкости определяется высокий уровень содержания эозинофилов. При исследовании бронхиального секрета также можно обнаружить спирали Куршмана и кристаллы Шарко-Лейдена, характерные для респираторного аллергоза. ПЦР мокроты позволяет выявить ДНК гельминтов.
- Серологическая диагностика. Методы серологической диагностики (РНГА, РИФ, ИФА) основаны на обнаружении антител к аскаридам в сыворотке крови. Чаще всего используется иммуноферментный анализ. Антитела к гельминтам начинают вырабатываться на 5-10 сутки от начала инвазии. Определение титров иммуноглобулинов класса М и G даёт возможность диагностировать аскаридоз в период пребывания личинок аскарид в лёгких.
Длительно не разрешающиеся эозинофильные инфильтраты лёгочной ткани следует дифференцировать с бактериальной пневмонией, онкологической патологией лёгких, туберкулёзом. Летучие инфильтраты иногда появляются в приступном периоде бронхиальной астмы и при других аллергических болезнях. Для уточнения диагноза может понадобиться участие онкологов, фтизиатров, аллергологов-иммунологов и дерматологов.
Лечение аскаридоза лёгких
Лёгочный аскаридоз является ранней стадией глистной инвазии и хорошо поддаётся консервативной терапии. При этом многие специалисты в сфере паразитологии и инфектологии считают, что противогельминтные препараты более эффективны в кишечную фазу развития болезни. Кроме того, токсическое действие продуктов распада личинок при их массовой гибели может вызвать тяжёлый пульмонит. Лечение противопаразитарными средствами осуществляется в несколько (2-3) этапов. В стадию миграции личинок можно назначать тиобендазол, мебендазол или албендазол. Большое значение на данном этапе имеет купирование патологических состояний. Применяются антигистаминные препараты, кортикостероиды, бронходилататоры. Через 10-14 дней курс противогельминтной терапии повторяют.
Прогноз и профилактика
Прогноз при адекватном лечении благоприятный. Аскаридоз лёгких обычно полностью излечивается. При повторных инвазиях, например, у лиц, проживающих в эндемичных очагах, к данному гельминтозу постепенно формируется иммунитет. Специфической профилактики аскаридоза не существует. Чтобы избежать инвазии, необходимо соблюдать правила личной гигиены, не использовать воду из открытых водоёмов для питья и приготовления пищи, не есть немытые овощи, фрукты, зелень. Общественная профилактика включает в себя строительство очистных сооружений, безопасное в отношении паразитов удобрение сельскохозяйственных угодий, массовую профилактическую дегельминтизацию населения неблагополучных по аскаридозу регионов.
2. Клинические рекомендации (протокол лечения) оказания медицинской помощи взрослым больным аскаридозом. - 2016.
3. Глистная инвазия в структуре респираторных аллергозов: бронхиальная астма и симндром Леффлера/ Восканян А.Г., Восканян А.// Международный журнал прикладных и фундаментальных исследований. – 2016 – №4.
Читайте также:

