Синдром рамсея ханта возникает при герпетическом поражении
Обновлено: 18.04.2024
Болезнь Унферрихта-Лундборга (балтийский миоклонус, синдром Рамзая Ханта, EPM1) у ребенка
Прогрессирующие миоклонические эпилепсии представляют собой группу симптоматических генерализованных эпилепсий, вызванных редкими заболеваниями, большая часть которых имеет генетическое происхождение (Shahwan et al., 2005). Тем не менее, сходная клиническая картина отмечается при митохондриальных заболеваниях, в особенности при синдроме миоклонической энцефалопатии с разорванными красными волокнами (MERRF).
Основные заболевания, проявляющиеся миоклонусом и миоклонической эпилепсией, представлены в таблице ниже. До установления диагноза идиопатической прогрессирующей миоклонической эпилепсии следует в первую очередь исключить MERRF, при необходимости с помощью биопсии мышц и поиска мутаций митохондриальной ДНК.
Болезнь Унферрихта-Лундборга (балтийский миоклонус, синдром Рамзая Ханта, EPM1). Данное заболевание является лучшим образцом и наиболее частой формой дегенеративной миоклонической эпилепсии. Заболевание передается аутосомно-рецессивным путем и связано с повтором додекамера, расположенного в области промотора гена цистатина В, ингибитора протеазы цистина, на 21-й хромосоме. Данная мутация связана с дефицитом цистатина В передатчика РНК в некоторых типах клеток.
В некоторых случаях регистрируются другие мутации, такие как ошибка сплайсинга или другие точечные мутации, приводящие к утрате функции цистатина В (Lehesjoki, 2003). Патологические изменения ограничены мозжечком и представлены утратой волокон Пуркинье и иногда нейронов глубоких мозжечковых ядер и нижней оливы (Friede, 1989; Koskiniemi et al., 1994). Клинические симптомы появляются в возрасте 6-16 лет в виде тонико-клонических припадков (50% случаев) и миоклонических припадков (Koskiniemi et al., 1974а).
Миоклонус исчезает во время сна или в покое и индуцируется внешними стимулами, преимущественно необходимостью поддержания позы или намеренными движениями. Интенсивность миоклонуса прогрессивно увеличивается, и он может приводить к полной беспомощности во взрослом возрасте. Эпилептические припадки редко тяжелые и включают тонико-клонические припадки, часто возникающие при пробуждении, и распространенные миоклонические подергивания, очень сходные с проявлениями ювенильной миоклонической эпилепсии.

Неврологические симптомы, такие как интенционный тремор, имеют тенденцию возникать через несколько лет, а пирамидные знаки выявляются только в трети случаев (Berkovic et al., 1993). Мозжечковые симптомы исследовать очень сложно в связи с интенционным миоклонусом. На ЭЭГ отмечается вариабельное замедление фоновой активности с накладывающейся пароксизмальной активностью (Koskiniemi et al„ 1974b). В некоторых случаях фоновый ритм напоминает нормальный в течение многих лет вне зависимости от пароксизмальных аномалий, идентичных изменениям при первичной генерализованной эпилепсии.
Гигантские сомэстетические вызванные потенциалы отмечаются во всех случаях, что свидетельствует о кортикальном типе миоклонуса (Shibasaki et al., 1986). Лечение такое же, как при интенционном миоклонусе, может быть эффективно использование сочетания препаратов, таких как натрия вальпроат, пиримидон, клоназепам и 5-гидрокситриптофан (Obeso et al., 1989). Продемонстрирована эффективность пирацетама при применении его в очень больших дозах, также возможна эффективность леветирацетама (Crest et al., 2004). Фенитоин может усиливать нетрудоспособность и противопоказан.
Прогноз с функциональной точки зрения неблагоприятный, но при современном лечении болезнь редко угрожает жизни. Лучше не использовать термин синдром Рамзая Ханта. Для некоторых исследователей он представляет собой заболевание, идентичное болезни Унферрихта-Лундборга. Другие авторы (Marseille Consensus Group, 1990) относят его к прогрессирующей атаксии, сочетающейся с интенционным миоклонусом, с эпилепсией или без нее, но в комплексе с мозжечковыми симптомами.
Вторая форма рецессивной прогрессирующей миоклонической эпилепсии со сходными клиническими проявлениями, но без мутации гена цистатина В, была недавно описана в арабской семье с браками близких родственников, изменения были картированы на прецентральном регионе 12 хромосомы (Berkovic et al., 2005).
Синдром Хантера - наследственное заболевание обмена веществ с Х-сцепленным рецессивным типом наследования, характеризующееся дефицитом лизосомального фермента идуронат-2-сульфатазы и накоплением мукополисахаридов в тканях. При синдроме Хантера отмечается задержка роста, макроцефалия, деформация костно-суставного аппарата, поражение кожи, сердечно-сосудистой и дыхательной системы, гепатоспленомегалия, нарушение слуха, умственная отсталость. С целью диагностики синдрома Хантера проводится консультация генетика, определение экскреции гликозаминогликанов, рентгенография костей и суставов. Пациентам с синдромом Хантера показана пожизненная ферментозамещающая терапия препаратом элапраза.

Общие сведения
Синдром Хантера (мукополисахаридоз II типа) - редкое генетическое заболевание, сцепленное с Х-хромосомой, при котором вследствие ферментной недостаточности происходит неполное разрушение и накопление кислых мукополисахаридов (гликозаминогликанов) в различных тканях. Частота рождения детей с синдромом Хантера составляет примерно 1:100000-150000 новорожденных. В настоящее время в мире насчитывается не более 2000 больных синдром Хантера; по России официальная статистика отсутствует. Синдром Хантера относится к группе орфанных заболеваний, лечение которых, согласно действующему законодательству, должно осуществляться за счет средств федерального и регионального бюджета.

Причины синдрома Хантера
Развитие синдрома Хантера связано с мутацией гена идуронатсульфатазы (IDS), кодирующего лизосомный фермент идуронат-2-сульфатазу. Ген IDS картирован в локусе Xq28 на длинном плече Х-хромосомы; в настоящее время известно более 150 различных его мутаций (точечные мутации, мелкие и крупные делеции, вставки, перестройки и пр.).
В силу сцепленности наследования с Х-хромосомой, синдромом Хантера, как правило, страдают исключительно мальчики (XY). Гетерозиготные женщины в подавляющем большинстве случаев являются носителями мукополисахаридоза II типа без клинических проявлений, однако описаны несколько случаев синдрома Хантера у девочек, связанных с новой мутацией или инактивацией второй, нормальной Х-хромосомы.
Мутации в гене IDS сопровождаются дефицитом или отсутствием фермента iduronate-2-sulfatase (I2S), неполным расщеплением и накоплением в лизосомах клеток практически всех тканей и органов гликозаминогликанов (ГАГ) - дерматансульфата и гепарансульфата.
Классификация синдрома Хантера
Среднетяжелая форма (мукополисахаридоз типа IIВ) составляет примерно 1/3 всех случаев патологии. Клинические проявления синдрома Хантера обычно возникают у детей в 3-8 (иногда 10-13) лет; интеллект обычно сохранен; продолжительность жизни при благоприятных условиях может достигать 50-60 лет. Пациенты с легкой формой синдрома Хантера могут успешно реализовать себя в профессиональной сфере и иметь здоровое потомство.
Симптомы синдрома Хантера
На момент рождения дети с синдромом Хантера выглядят клинически здоровыми. Основная симптоматика развивается в среднем в 2-4 года. До этого возраста проявления заболевания неспецифичны: у детей могут отмечаться повторные риниты, шумное дыхание, пупочные и паховые грыжи, гидроцеле.
Ранним характерным признаком синдрома Хантера служит постепенное изменение внешности ребенка: черты лица становятся грубыми (гаргоилизм); язык, губы и ноздри – большими; кожа – толстой. Облик больного с синдромом Хантера дополняется низкорослостью, увеличением размеров головы (макроцефалией), короткой шеей, аномалиями зубных рядов (редкими зубами). Дети с синдромом Хантера внешне очень похожи друг на друга и напоминают братьев.
Неврологические нарушения, возникающие при синдроме Хантера, включают синдром гипервозбудимости, судороги, сообщающуюся гидроцефалию, спастическую параплегию, задержку речевого развития, прогрессирующую тугоухость. Со стороны зрительной системы обнаруживается помутнение роговицы, атипичный пигментный ретинит. К наиболее поздним признакам мукополисахаридоза II типа относятся кардиологические нарушения: появление шумов в сердце, приобретенные пороки сердца (чаще митральная недостаточность), кардиомиопатия и др.
У ребенка могут наблюдаться изменения психики: обидчивость, агрессивность. В зависимости от типа синдрома Хантера интеллектуальный дефект может быть небольшим или значительно выраженным. Летальный исход у больных с синдромом Хантера обычно наступает от прогрессирующей сердечной или легочной недостаточности.
Диагностика синдрома Хантера
В практике педиатра синдром Хантера встречается исключительно редко. Тем не менее, мукополисахаридоз II типа может быть заподозрен на основании клинических признаков (внешних изменений, манифестации заболевания на 2-4 году жизни, прогредиентного течения и др.). Для подтверждения диагноза дети нуждаются в консультации генетика, анализе клинико-генеалогических данных, проведении молекулярно-генетических исследований.
Важным биохимическим маркером синдрома Хантера служит повышение экскреции мукополисахаридов (дерматансульфата, гепарансульфата) с мочой, дефицит фермента идуронат-2-сульфатазы. Рентгенологические исследования костей черепа, суставов, трубчатых костей, позвоночника демонстрируют дизостоз, остеоартрит, множественные изменения позвонков.
Для обнаружения морфофункциональных изменений со стороны внутренних органов и ЦНС проводится УЗИ органов брюшной полости, ЭКГ, ЭхоКГ, электроэнцефалография, МРТ головного мозга. Морфологическое исследование тканей, полученных в результате биопсии кожи, печени, миокарда и пр., выявляет однотипные изменения - клетки, заполненные гликолипидами.
В семьях с известным генотипом и высоким риском рождения ребенка с синдромом Хантера может проводиться инвазивная пренатальная диагностика – биопсия ворсин хориона, амниоцентез или кордоцентез с определением активности идуронат-2-сульфатазы в полученном материале.
Дифференциальную диагностику синдрома Хантера следует проводить с другими формами мукополисахаридозов (прежде всего, синдромом Гурлера), а также с другими лизосомными болезнями накопления.
Лечение синдрома Хантера
Кроме патогенетического лечения, детям с синдромом Хантера проводятся регулярные медикаментозные курсы симптоматической и корригирующей терапии гепатопротекторами, витаминами, антиоксидантами, цитопротекторами. В комплексную терапию синдрома Хантера целесообразно включать ЛФК, физиотерапию (электрофорез лидазы на суставы, парафиновые аппликации, магнитотерапию, лазеропунктуру), занятия с дефектологом и логопедом.
Прогноз и профилактика синдрома Хантера
Синдром Хантера типа В имеет более благоприятное течение и прогноз; при своевременном и регулярном лечении продолжительность жизни больных может достигать 50-60 лет. При тяжелых формах мукополисахаридоза II типа пациенты обычно погибают до 20 лет от сердечно-сосудистой недостаточности. На сегодняшний день серьезную проблему для больных с синдромом Хантера представляет своевременное получение жизненно необходимого препарата идурсульфазы из-за его высокой стоимости.
Дети с синдромом Хантера нуждаются в наблюдении различных специалистов: детского генетика, педиатра, детского кардиолога, детского невролога, эпилептолога, детского офтальмолога, детского отоларинголога, детского хирурга, детского ортопеда.
Основным методом профилактики синдрома Хантера является медико-генетическое консультирование супружеских пар, имеющих вероятность рождения больного ребенка, а также проведение дородовой диагностики. Следует знать, что у больных с синдромом Хантера рождаются здоровые сыновья, а дочери выступают облигантыми носителями мутантного гена.
Синдром Рамсей-Ханта Он состоит из периферического лицевого паралича (PFT), вызванного вирусом опоясывающего лишая (Arana-Alonso, et al., 2011).
Кроме того, это связано с вовлечением наружного слухового прохода и барабанной перепонки (Gómez-Torres et al., 2011).
Синдром Рамсей-Ханта представляет собой заболевание инфекционного характера, а также является второй причиной периферического лицевого паралича без травматического происхождения (Boemo et al., 2010).
Клиническая картина этой патологии очень разнообразна, и часто ее можно разделить на четыре стадии (Arana-Alonso, et al., 2011)..
Тем не менее, некоторые из симптомов и медицинских осложнений, возникающих в результате состояния синдрома Рамсей-Ханта, могут включать в себя: лицевой паралич, головную боль, тошноту, повышение температуры тела, потерю слуха, шум в ушах, головокружение и другие (Boemo et al. al., 2010).
С другой стороны, в случае диагностики этой патологии, история болезни и физическое обследование имеют важное значение (de Peña Ortiz et al., 2007). Кроме того, можно также выполнить различные дополнительные тесты, чтобы уточнить клинические результаты (Boemo et al., 2010).
Лечение синдрома Рамсей-Ханта обычно включает введение кортикостероидов и противовирусных препаратов. Основная цель медицинских вмешательств состоит в том, чтобы избежать вторичных медицинских последствий (Boemo et al., 2010).
Характеристика синдрома Рамсей-Ханта
Это редкое неврологическое заболевание, характеризующееся параличом лица, вовлечением наружного слухового прохода и барабанной перепонки.
Для обозначения этой патологии в медицинской литературе используются разные названия. В настоящее время синдром Рамсей-Ханта (SRH) - это термин, используемый для обозначения набора симптомов, которые встречаются как последовательность поражения лицевого нерва из-за инфекции опоясывающего герпеса (Facial Palsy UK, 2016).
Это медицинское состояние было впервые описано врачом Джеймсом Рамсей Хантом в 1907 году. В одном из его клинических отчетов они представили случай, характеризующийся параличом лица и герпетическим поражением слухового канала (de Peña Ortiz et al., 2007)..
Эту патологию также можно назвать отическим опоясывающим герпесом и считают полиневропатией, вызванной нейротропным вирусом (Plaza Mayor et al., 2016).
С другой стороны, нейротропы являются патологическими агентами, которые по существу атакуют нервную систему (СН).
Таким образом, синдром Рамсей-Ханта специфически влияет на лицевой нерв.
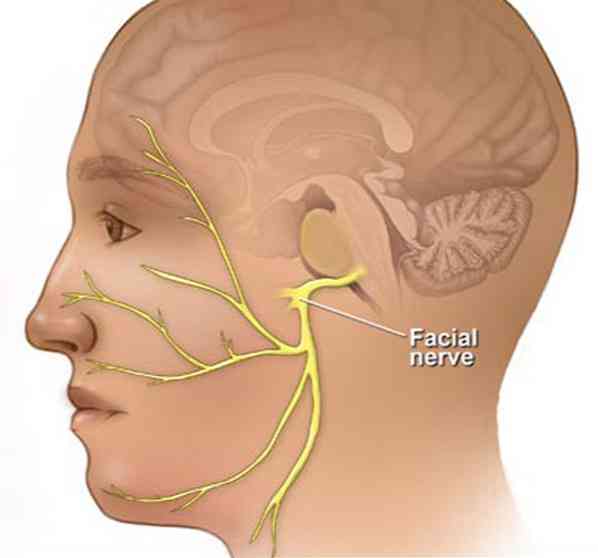
Лицевой нерв или черепной нерв VII, является нервной структурой, которая выполняет функцию контроля значительной части функций области лица (Devéze et al., 2013).
Кроме того, лицевой нерв представляет собой парную структуру, которая проходит через костный канал, в черепе, ниже области уха, к лицевым мышцам (Национальный институт неврологических расстройств и инсульт, 2010)..
Когда какое-либо патологическое событие (травма, дегенерация, инфекция и т. Д.) Приводит к развитию повреждений или воспаления в лицевом нерве, мышцы, отвечающие за контроль выражения лица, могут быть парализованы или ослаблены (Американская академия офтальмологии, 2016).
Когда вирус опоясывающего герпеса достигает лицевого нерва и прилегающих областей, может появиться широкий спектр кожных, мышечных, сенсорных признаков и симптомов .
Наиболее важными клиническими особенностями синдрома Рамсей-Ханта являются:
- Паралич лицевых нервов.
- Вовлечение наружного слухового канала (сыпь).
- Привязка барабанной перепонки.
частота
Синдром Рамсей-Ханта является второй причиной атравматического периферического паралича лица (PFT).
Статистические исследования показывают, что синдром Рамсея-Ханта охватывает 12% паралича лица, примерно 5 случаев на 100 000 жителей в год (Boemo et al., 2010).
Что касается пола, то нет существенных различий, поэтому он одинаково влияет на мужчин и женщин (Boemo et al., 2010).
Хотя это заболевание может развиться у любого, у кого была ветряная оспа, оно чаще встречается у взрослых (Mayo Clinic, 2014).
В частности, это может наблюдаться чаще во втором и третьем десятилетии жизни (Boemo et al., 2010).
Синдром Рамсей-Ханта является редким или редким заболеванием у детей (Mayo Clinic, 2014).
Признаки и симптомы
Клинические проявления синдрома Рамсей-Ханта разнообразны, симптомы можно сгруппировать в несколько категорий (Boemo et al., 2010):
- Общая Симптоматология: лихорадка, головная боль, тошнота, анорексия, астения.
- Чувствительная симптоматика: сыпь, потеря слуха и т. д..
- Периферический лицевой паралич
- Сопутствующая симптоматика: нестабильность, головокружение, шум в ушах и т.д .
Помимо этой группировки характерные симптомы синдрома Рамсей-Ханта обычно варьируются от случая к случаю.
В большинстве случаев может быть продромальная фаза, характеризующаяся наличием (de Peña Ortiz et al., 2007):
- головная боль: сильная и постоянная головная боль.
- астения: мышечная слабость, усталость, постоянная усталость, физическое и психологическое истощение.
- adinamia: снижение физической инициативы из-за наличия значительной мышечной слабости.
- анорексия: Анорексия как симптом используется для обозначения наличия отсутствия аппетита или отсутствия аппетита, которое сопровождает широкий спектр заболеваний.
- лихорадка: ненормальное повышение или повышение температуры тела.
- Тошнота и рвота.
- Сильная боль в глазахэто тип боли в ухе, возникающий в результате давления, которое скопление жидкости в областях среднего уха оказывает на барабанную перепонку и другие смежные структуры.
С другой стороны, различные кожные поражения также появляются во внешнем слуховом павильоне и в задних областях барабанной перепонки (de Peña Ortiz et al., 2007):
- Эритематозные пятна: эритемы - это красноватые пятна на коже, возникающие в результате иммунологических процессов, таких как
воспаление.
- волдыри: Это небольшие пузырьки на коже, которые состоят из жидкости. Они обычно появляются через 12 или 24 часа после развития инфекционного процесса и обычно становятся пустулами.
Кроме того, из признаков и симптомов, описанных выше, паралич лицевого нерва является одним из наиболее серьезных и заметных..
Поэтому многие люди, как правило, имеют несколько недостатков, связанных с мышцами, которые контролируют выражение лица: неспособность закрыть глаза, улыбнуться, нахмуриться, поднять брови, поговорить и / или поесть (Benítez et al., 2016).
С другой стороны, вирус опоясывающего герпеса, помимо лицевого нерва или черепного нерва VII, также может поражать вестибулохохлеарный нерв, черепной нерв VIII..
Вестибулохохлеарный нерв играет важную роль в контроле аддитивной функции и баланса. Таким образом, когда поражены некоторые из его двух ветвей (улитковая или вестибулярная), могут появиться различные сенсорные симптомы (Boemo et al., 2010).
- Повреждение улитковой ветви: потеря слуха и звон в ушах.
- Повреждение вестибулярной ветви: головокружение, тошнота, нистагм.
В частности, симптомы, возникающие в результате вовлечения вестибулохохлярного нерва, указаны в:
- Потеря слуха: полное или частичное снижение слуха.
- звон в ушах: наличие гудения, гудения или слухового свистка.
- головокружение: это специфический тип головокружения, которое мы часто описываем как ощущение движения и поворотов.
- тошнитДискомфорт в желудке, срочность рвоты.
- нистагм: аритмические и непроизвольные движения одного или обоих глаз.
Поскольку клиническая картина синдрома Рамзея-Ханта очень разнообразна, его обычно классифицируют на 4 стадии (клиническая классификация рамсей-охоты) (Erana-Alonso et al., 2011):
- Стадион I: развитие сыпи (везикулы на территории лицевого нерва), инфекционный синдром (лихорадка, головная боль и т. д.) и оталгия.
- Этап II: симптомы стадии I присутствуют и, кроме того, лицевой паралич начинает развиваться.
- Этап III: все предыдущие симптомы, кроме потери слуха и головокружения.
- Этап IV: усиление поражения черепных нервов и развитие вторичных медицинских симптомов.
причины
Синдром Рамсей-Ханта вызывается вирусом Varicella-Zoster (VVZ) (Boemo et al., 2010). Этот вирус является причиной ветряной оспы и опоясывающего лишая.
Различные экспериментальные исследования показывают, что после заражения ветряной оспой вирус может оставаться бездействующим в течение десятилетий. Однако из-за некоторых состояний (стресс, лихорадка, повреждение тканей, лучевая терапия, иммуносупрессия) он может быть реактивирован и в некоторых случаях приводить к развитию синдрома (Ramsay-hunt (National Organization for Rare Disorders, 2011))..
диагностика
Диагноз синдрома Рамсея-Ханта обычно подтверждается анамнезом и клиническим обследованием, дополнительными тестами и методами нейровизуализации (Gómez-Torres et al., 2013).
В дополнение к другим аспектам история болезни пациента должна включать семейную и личную историю болезни, регистрацию симптоматики, время проявления и развитие патологии..
Клиническое обследование должно основываться на тщательном изучении имеющихся симптомов. Кроме того, также важно выполнить неврологическое обследование, чтобы определить наличие повреждения нерва (de Peña Ortiz et al., 2007).
Что касается дополнительных тестов, которые обычно используются, цитологический диагноз или серологическое исследование вируса имеют важное значение для определения наличия продукта инфекции вируса ветряной оспы (de Peña Ortiz et al., 2007).
В случае визуальных тестов магнитно-резонансная томография или компьютерная томография полезны для подтверждения наличия неврологического повреждения.
В дополнение к этому, другие типы дополнительных тестов также используются, такие как аудиометрия, вызванные потенциалы ствола мозга или электронейрография лицевого нерва, чтобы оценить степень вовлечения слухового аппарата и степень вовлечения лицевого нерва (Boemo et al. 2010).
лечение
Лечение, используемое при синдроме Рамсей-Ханта, направлено на остановку инфекционного процесса, уменьшение симптомов и боли и, кроме того, снижение риска развития долгосрочных неврологических и физических последствий..
Фармакологические вмешательства обычно включают в себя:
- Противовирусные препараты: цель состоит в том, чтобы остановить прогрессирование вирусного агента. Некоторые из лекарств, которые медицинские специалисты являются Zovirax, Famvir или Valtrex.
- кортикостероиды: обычно используется в больших дозах в течение коротких периодов времени для усиления эффекта противовирусных препаратов. Одним из наиболее используемых является перднизон. Кроме того, стероиды также обычно используются для уменьшения воспаления и, следовательно, вероятности возникновения медицинских последствий..
- анальгетики: Возможно, что боль, связанная со слуховым павильоном, является серьезной, поэтому некоторые специалисты обычно используют препараты, содержащие оксикодон или гидрокодон, для обезболивающего лечения..
С другой стороны, могут также использоваться другие нефармакологические терапевтические вмешательства, такие как хирургическая декомпрессия (de Peña Ortiz et al., 2007).
Этот тип хирургического подхода все еще очень спорный, он обычно ограничен случаями, которые не отвечают на фармакологическое лечение по крайней мере в течение периода более 6 недель (de Peña Ortiz et al., 2007).
Как правило, лечение выбора для большинства случаев синдрома Рамсей-Ханта - противовирусные препараты и кортикостероиды (Boemo et al., 2010).
прогноз
Клиническая эволюция синдрома Рамсей-Ханта обычно хуже, чем ожидалось при других лицевых параличах. Примерно в ряде случаев, которые колеблются от 24 до 90% от общего числа, обычно проявляются значительные медицинские последствия (Boemo et al., 2010).
Хотя при хорошем медицинском вмешательстве паралич лица и потеря слуха носят временный характер, в некоторых случаях он может быть постоянным (Mayo Clinic, 2014).
Кроме того, мышечная слабость, вызванная параличом лица, препятствует эффективному закрытию века и, следовательно, внешние агенты могут вызвать травмы глаз. Боль в глазу или помутнение зрения могут проявиться как одно из медицинских последствий (Клиника Майо, 2014).
Кроме того, серьезное поражение черепных нервов также может вызывать постоянную боль, долгое время после разрешения остальных признаков и симптомов (Mayo Clinic, 2014)..
Синдром Рамсея Ханта (СРХ) - лучевая диагностика
а) Терминология:
• Синдром Рамсея Ханта (СРХ): поражение вирусом опоясывающего герпеса чувствительных волокон ЧН VII и ЧН VIII, а также части наружного уха, иннервируемой ушно-височным нервом
б) Визуализация:
• Лучевая диагностика: патологическое накопление контраста в ЧН VII ± ЧН VIII в области дна ВСК, в перепончатом лабиринте (целиком или частично) на МРТ Т1 С+
• Изменения на MPT С+ в зависимости от локализации:
о Наружное ухо: контрастирующиеся везикулы, признаки воспаления
о Интратемпоральный ЧН VII: обычно контрастируется целиком
о Перепончатый лабиринт: поражение жидкостных пространств улитки, преддверия, полукружных каналов различной степени выраженности
о ВСК: линейный или веретеновидный участок накопления контраста в области дна ВСК (ЧН VII и ЧН VIII)
о Мозговой ствол: при СРХ ядра лицевого нерва контрастируются редко
(Слева) На фото наружного уха видна геморрагическая везикулярная сыпь на ушной раковине и в наружном слуховом канале. Наличие такой сыпи, часто болезненной, наряду с нейропатией лицевого и преддверно-улиткового нервов, делает очевидным диагноз синдрома Рамсея Ханта (СРХ).
(Справа) При аксиальной MPT Т1 ВИ С+ FS у пациента с СРХ определяется линейное контрастное усиление ЧН VII в области дна ВСК с распространением на лабиринтный и барабанный сегменты. Верхний преддверный нерв также контрастируется в области дна ВСК и в преддверии. (Слева) При аксиальной МРТ SPGR С+ определяется контрастное усиление дна ВСК слева, а также лабиринтного сегмента, коленчатого ганглия, переднего барабанного сегмента ЧH VII. Накапливает контраст и большой поверхностный каменистый нерв (ветвь ЧH VII), расположенный вдоль переднего края вершины пирамиды.
(Справа) При аксиальной MPT Т2ВИ FS с увеличением у этого же пациента в области дна ВСК визуализируются утолщенные, воспаленные ЧН VII и ЧН VIII, изоинтенсивные головному мозгу.
в) Дифференциальная диагностика:
• Паралич Белла
• Менингит
• Нейросаркоидоз ММУ-ВСК
г) Клинические особенности:
• Клинические проявления:
о Паралич ЧН VII и нейросенсорная тугоухость в сочетании с везикулярной сыпью наружного уха
о Лихорадка, головокружение, тошнота и рвота
о Глубокая жгучая боль в ухе
• Варианты лечения:
о Вначале: консервативное лечение
о Медикаментозное лечение по показаниям
- Кортикостероиды ± ацикловир (↓ боли; улучшение функции ЧН VII)
а) Терминология:
1. Аббревиатура:
• Синдром Рамсея Ханта (СРХ)
2. Синоним:
• Опоясывающий герпес с поражением уха
3. Определение:
• СРХ: поражение вирусом опоясывающего герпеса чувствительных волокон ЧН VII и ЧН VIII, а также части наружного уха, иннервируемой ушно-височным нервом
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Патологическое контрастирование ЧН VII ± ЧН VIII в области дна внутреннего слухового канала, а также перепончатого лабиринта (полное или частичное) на МРТ Т1 С+
• Морфология:
о Линейное или веретеновидное контрастирование ВСК
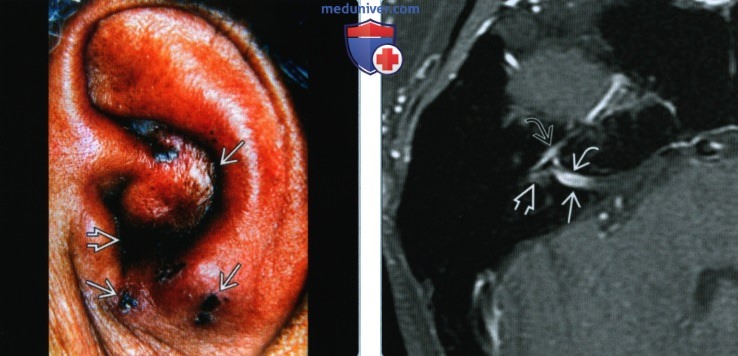
(Слева) На фото наружного уха видна геморрагическая везикулярная сыпь на ушной раковине и в наружном слуховом канале. Наличие такой сыпи, часто болезненной, наряду с нейропатией лицевого и преддверно-улиткового нервов, делает очевидным диагноз синдрома Рамсея Ханта (СРХ).
(Справа) При аксиальной MPT Т1 ВИ С+ FS у пациента с СРХ определяется линейное контрастное усиление ЧН VII в области дна ВСК с распространением на лабиринтный и барабанный сегменты. Верхний преддверный нерв также контрастируется в области дна ВСК и в преддверии.
2. МРТ при синдроме Рамсея Ханта:
• Т2 ВИ:
о Т2 высокого разрешения (- Утолщение ЧН VII и VIII в области дна
- При выраженном утолщении может имитировать фундальную вестибулярную шванному
• FLAIR:
о Нормальная паренхима головного мозга
• Т1 ВИ С+:
о Наружное ухо:
- Контрастирующиеся везикулы наружного уха в сочетании с воспалительными изменениями
о Лицевой нерв в височной кости:
- Обычно контрастируется на всем протяжении:
Достоверно накапливают контраст лабиринтный сегмент ЧН VII и коленчатый ганглий
о Перепончатый лабиринт:
- Выраженное в различной степени поражение улитки, преддверия, полукружных каналов:
Чаще всего контрастируется улитковая часть
- Перепончатый лабиринт может не контрастироваться даже при наличии тугоухости и головокружения
о ВСК:
- Линейное или шаровидное С+ в области дна ВСК (ЧН VII и VIII)
- ВСК может не контрастироваться даже при наличии тугоухости ± головокружения
о Мозговой ствол:
- Ядра лицевого нерва в стволе мозга редко контрастируются при СРХ
3. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ головного мозга с контрастным усилением с фокусом на ММУ-ВСК и височную кость
о Изменения лучше всего видны на МРТ Т1 С+ с FS
• Выбор протокола:
о Если везикулярная сыпь в наружном ухе клинически очевидна, лучевая диагностика по поводу сопутствующего паралича ЧН VII ЧН VIII не требуется
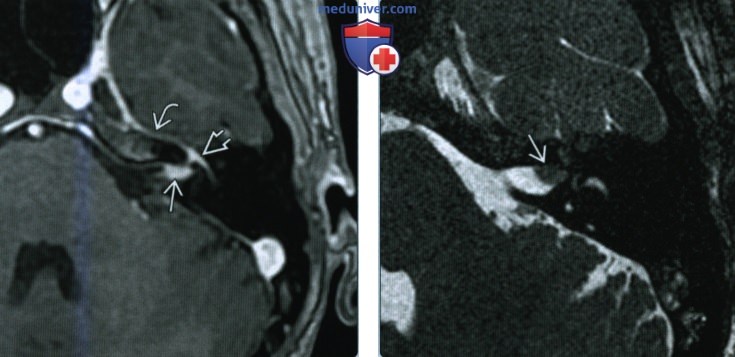
(Слева) При аксиальной МРТ SPGR С+ определяется контрастное усиление дна ВСК слева, а также лабиринтного сегмента, коленчатого ганглия, переднего барабанного сегмента ЧH VII. Накапливает контраст и большой поверхностный каменистый нерв (ветвь ЧH VII), расположенный вдоль переднего края вершины пирамиды.
(Справа) При аксиальной MPT Т2ВИ FS с увеличением у этого же пациента в области дна ВСК визуализируются утолщенные, воспаленные ЧН VII и ЧН VIII, изоинтенсивные головному мозгу.
в) Дифференциальная диагностика синдрома Рамсея Ханта:
2. Менингит:
• Головная боль, ригидность затылочных мышц, лихорадка
• Утолщение, диффузное контрастирование мозговых оболочек
• Анализ ликвора помогает сделать заключение
г) Патология. Общая характеристика:
• Этиология:
о Классическая гипотеза: периодическая реактивация дремлющей вирусной инфекции в коленчатом ганглии:
- Вирус опоясывающего герпеса можно получить из содержимого везикул или слюны
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Паралич лица и нейросенсорная тугоухость в сочетании с везикулярной сыпью наружного уха
• Другие признаки/симптомы:
о Лихорадка, головокружение, тошнота, рвота
о Глубокая жгучая боль в ухе
2. Течение и прогноз:
• Боль в ухе, затем появление эритематозной везикулярной сыпи на наружном ухе в течение - 7 дней
• Краниальная нейропатия после появления боли в ухе:
о До или после разрыва везикул
о До: лучевая диагностика может применяться для визуализации причин паралича, обусловленного поражением ЧН VII
3. Лечение:
• Вначале консервативное:
о Теплые компрессы и анальгетики
о Уход за роговицей при параличе лица
• Медикаментозное лечение:
о Кортикостероиды ± ацикловир (↓ боли, улучшение функции ЧН VII)
е) Диагностическая памятка. Следует учесть:
• МРТ выполняется только при атипичных клинических проявлениях
Читайте также:

