Система профилактики и контроля госпитальной инфекции в отделениях
Обновлено: 18.04.2024
Программа инфекционного контроля носит 2-ступенчатый характер и проводится в жизнь двумя организационными структурами: комиссией по профилактике внутрибольничных инфекций и госпитальным эпидемиологом (помощником эпидемиолога).
Эпиднадзор за внутрибольничными инфекциями включает выявление и регистрацию случаев ВБИ, эпидемиологическое расследование случаев заболевания, выявление причин и механизмов инфицирования, определение микробного пейзажа возбудителей, приводящих к появлению ВБИ, и разработку конкретных мероприятий в лечебном учреждении для снижения уровня внутрибольничных инфекций и для их профилактики.
Городская клиническая больница №1 им. Н.И. Пирогова уже на протяжении 3-х лет, по инициативе Американского Международного Союза Здравоохранения, плодотворно участвует в программе обмена с больницей Бригэм из Бостона по проблемам инфекционного контроля. В июле Первую градскую посетила группа специалистов-эпидемиологов из стационаров городов Бостон и Сиэтл. Целью работы этой группы было ознакомление с программой инфекционного контроля в больнице и отработка методики выявления случаев ВБИ на примере нашего многопрофильного стационара для последующего внедрения в стационарах России. По завершении работы американцы высказали удовлетворение по поводу поддержания отличного уровня гигиены в зданиях и помещениях. Вместе с тем был дан ряд рекомендаций по улучшению работы, направленной на профилактику ВБИ.
Работа с американскими коллегами на протяжении недели позволила ознакомиться с системой организации инфекционного контроля в их стационарах и обнаружить, что общие принципы подхода к этой проблеме в наших странах мало чем отличаются. Однако есть существенная разница в количестве специалистов, занимающихся этой проблемой. В больницах США существуют отделения инфекционного контроля, где работает значительное число сотрудников - в зависимости от количества коек в стационаре. Штат укомплектовывается врачами-эпидемиологами и медицинскими сестрами, прошедшими базовую подготовку по инфекционному контролю на специальных курсах. Медицинские сестры берутся в отделение при наличии опыта работы не менее 10 лет, затем их и начинающих врачей прикрепляют к наиболее опытной медицинской сестре отделения инфекционного контроля для приобретения навыка в работе и только после прохождения подобной стажировки сотрудник отдела имеет право на самостоятельную работу.
Работа построена по принципу курации отделений (1 сотрудник на 250 коек) и активного сбора информации о наличии случаев ВБИ, разбора этих случаев, анализа эпидемиологической обстановки.
Очень большое внимание уделяется постоянной и планомерной учебе медицинских кадров по вопросам профилактики ВБИ и соблюдения противоэпидемического режима. Данные, полученные в результате эпидемиологического анализа, регулярно доводятся до сведения персонала отделений и подробно разбираются с ним. Работа, построенная на принципах взаимного доверия и сотрудничества, способствует своевременному принятию мер для снижения уровня заболеваемости внутрибольничными инфекциями.
В нашей стране эта работа начала планомерно проводиться после выхода в свет приказа № 220 МЗ МП РФ "О мерах по развитию и совершенствованию инфекционной службы в РФ" в 1993 г. До этого работа по эпиднадзору за ВБИ возлагалась на врача-эпидемиолога курирующей санэпидслужбы. Появление в стационарах своих эпидемиологов со временем, безусловно, приведет к снижению уровня ВБИ. Однако на начальных этапах работы перед эпидемиологом встает много сложных проблем: это и плохо развитая микробиологическая база, и отсутствие квалифицированных помощников (как правило в стационаре выделена одна штатная должность эпидемиолога), и большое количество общегигиенических проблем, требующих незамедлительного решения. В результате на активный сбор информации о наличии гнойно-септических заболеваний в отделениях и анализ этой заболеваемости времени не остается. Пассивная же позиция выжидания необходимой информации из отделений себя не оправдывает. До настоящего времени сотрудники лечебных учреждений воспринимают эпидемиолога в основном как карающую инстанцию. В связи с этим добиться решительных успехов можно лишь при установлении доверительных отношений между специалистами, занимающимися инфекционным контролем, и персоналом отделений. Значительная роль в этом сотрудничестве отводится средним медицинским работникам, от добросовестности и четкости работы которых в определенной мере зависит уровень заболеваемости внутрибольничными инфекциями в лечебных учреждениях.
Ксения БЕРШАКОВА, госпитальный эпидемиолог ГКБ № 1 им. Н.И. Пирогова
Внутрибольничные инфекции. Госпитальные инфекции.
Как внутрибольничные, или госпитальные, инфекции (ВБИ) следует рассматривать любые клинически распознаваемые инфекционные заболевания, возникающие у больных после госпитализации либо посещения лечебного учреждения с целью лечения, а также у медицинского персонала в силу осуществляемой им деятельности, независимо от того, проявляются или не проявляются симптомы этого заболевания во время нахождения данных лиц в медицинском учреждении. Заболевания, связанные с оказанием медицинской помощи, также обозначают терминами ятрогения [от греч, iatros, врач] или нозокомиальные [от греч. nosokomeion, больница] инфекции.
В последние десятилетия внутрибольничные инфекции становятся всё более значимой проблемой здравоохранения, в экономически развитых странах они возникают у 5-10% пациентов, что значительно отягощает течение основного заболевания, создавая угрозу для жизни больного, а также увеличивает стоимость лечения. Во многом это связано с демографическими сдвигами (увеличение числа лиц преклонного возраста) и накоплением в популяции лиц повышенного риска (люди с хроническими заболеваниями, интоксикациями или принимающие иммунодеп-рессанты). Выделяют следующие основные причины развитии внутрибольничной инфекции.
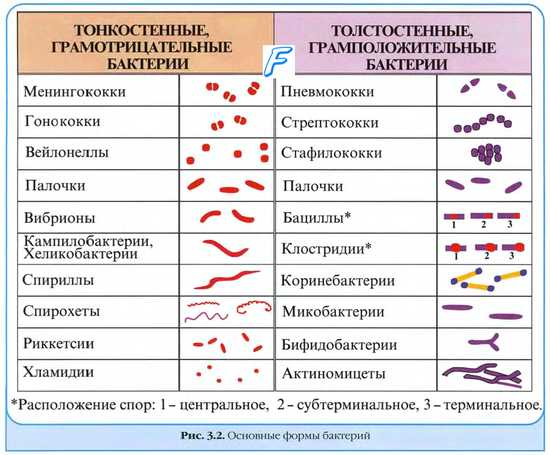
• Нерациональное проведение антимикробной химиотерапии и отсутствие контроля за циркуляцией штаммов с лекарственной устойчивостью.
• Значительная частота носительства патогенной микрофлоры (например, золотистого стафилококка) среди медицинского персонала (достигает 40%).
• Создание крупных больничных комплексов со своей специфической экологией — скученностью в стационарах и поликлиниках, особенностями основного контингента (преимущественно ослабленные пациенты), относительной замкнутостью помещений (палаты, процедурные кабинеты и т.д.).
• Нарушения правил асептики и антисептики, отклонения от санитарно-гигиенических норм для стационаров и поликлиник.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Профилактика внутрибольничных инфекций. Принципы
В каждом лечебном учреждении необходимо проводить мероприятия, препятствующие возникновению и распространению инфекции. В них принимает участие весь персонал. Группа контроля за инфекционной заболеваемостью должна состоять из микробиолога (врача-инфекциониста) и квалифицированной медицинской сестры. Организация противоэпидемических мероприятий возложена на руководство учреждения. Группой будет проводиться особый контроль за распространением специфических микроорганизмов (например, МРЗС).
Группа должна осуществлять надзор за состоянием внутренней среды учреждения, принимать участие в планировании, размещении и перепланировке зданий.
При обнаружении инфекционного заболевания больного немедленно изолируют для предотвращения его распространения. Необходимо установить источник инфекции и пути её передачи, организовать проведение бактериологических исследований пациентам и медперсоналу, контактирующему с больным. Пациентов, особенно восприимчивых к инфекции, также следует размещать в отдельных палатах. При несоблюдении персоналом санитарно-гигиенических норм поддерживать противоэпидемический режим в больнице достаточно сложно. Например, значительно усложнить ситуацию может пренебрежение таким простым правилом, как обязательное мытьё рук.
Изоляция больных с открытыми ранами и после выполнения полостных операций для профилактики внутрибольничной инфекции. Пациента помещают в изолированную палату с отдельной уборной. При проведении лечебных и гигиенических процедур необходимо надевать одноразовые перчатки и стерильную одежду. После выполнения всех манипуляций их выбрасывают, а руки тщательно моют с мылом и вытирают одноразовым полотенцем. Для снижения микробной контаминации окружающей среды применяют специальные дезинфицирующие вещества, например хлорсодержащие растворы для борьбы с Clostridium difficile.
Профилактика внутрибольничных респираторных инфекций
Помимо соблюдения вышеперечисленных мер предосторожности медперсонал больницы обязан носить маски. При транспортировке из одного отделения в другое маску должен иметь и сам пациент. Строгие меры респираторной изоляции необходимы для предупреждения распространения инфекций, вызываемых мультирезистентными штаммами возбудителей туберкулёза, и тяжёлого острого респираторного синдрома. Они предполагают размещение в комнатах с отрицательным давлением и использование специальных индивидуальных респираторов.
Соблюдение мер предосторожности особенно важно во время процедур, сопровождающихся высоким риском воздушно-капельного заражения (например, при выполнении бронхоальвеолярного лаважа).
Строгая изоляция для профилактики внутрибольничной инфекции. Этот метод изоляции направлен на предупреждение распространения таких инфекций, как вирусные геморрагические лихорадки. Пациента помещают в специальный изоляционный бокс с отрицательным давлением, снабжённый собственной закрытой системой вентиляции, что позволяет избежать воздушно-капельного распространения инфекции. При работе в боксе соблюдают строгий противоэпидемический режим.
Защитная изоляция для профилактики внутрибольничной инфекции. Защитная изоляция необходима больным с повышенной восприимчивостью к инфекционным заболеваниям (например, пациентам с нейтропенией). Больного помещают в одноместную палату (бокс) с приточно-вытяжной вентиляцией и обязательной фильтрацией и дезинфекцией воздуха для предотвращения инфицирования пищи (устойчивыми грамо-трицательными бактериями — овощей или Listeria — мягких сыров).
Типирование при внутрибольничной инфекции
Типирование применяют после определения вида возбудителей, а также для диагностики перекрёстной инфекции. Выбранный метод должен быть достаточно прост и воспроизводим, дающий схожие результаты, когда используется в других лабораториях. Различают следующие виды типирования:
• простое лабораторное типирование, проводимое при помощи фенотипических маркёров;
• серологическое типирование, основанное на определении антигенной структуры возбудителя (применяют для идентификации различных штаммов шигелл, сальмонелл и др.);
• фаготипирование — установление принадлежности выделенного бактериального штамма к определённому фаготипу, основанное на различной чувствительности к бактериофагам (различные бактериофаги лизируют определённые виды бактерий). Этот принцип лежит в основе фаготипирования стафилококков, некоторых штаммов возбудителей рода Salmonella и др.;
• колицинотипирование — некоторые бактерии продуцируют белковые антибиотики, такие как колицин, которые тормозят рост родственных микроорганизмов; этот метод может быть использован для типирования штаммов родов: Shigella и Pseudomonas;
• молекулярное типирование — применение различных рестриктаз, приобретающих характерную окраску при взаимодействии с геномной или плазмидной ДНК, а также с рибосомальной РНК. Одинаковые микроорганизмы будут иметь одинаковую окраску. Кроме того, возможно определение последовательности нуклеиновых кислот. Например, при мультилокусном секвенировании-типировании используют набор из семи облигатных генов, не кодирующих факторы вирулентности или патогенности, но являющихся маркёрами филогенетического родства.
В настоящее время молекулярное типирование приобретает всё большую популярность, вытесняя другие методы.
Стерилизация для профилактики внутрибольничной инфекции
Во время стерилизации (методом автоклавирования или облучения) происходит инактивация всех патогенных микроорганизмов. В автоклаве различные предметы (например, хирургический инструментарий и др.) обрабатывают горячим паром под высоким давлением, в результате чего происходит обеззараживание любого инфицированного материала. Для обработки хрупких и чувствительных материалов используют стерилизацию в специальных автоклавах с более низким давлением и температурой, в которые пар подают в смеси с формальдегидом.
Предметы одноразового использования (пластиковые катетеры, шприцы, протезы и др.) подвергают стерилизации у-излучением во время промышленного производства. Кроме того, при условии соблюдения временных нормативов для стерилизации инструментов используют альдегиды (глутаральдегид и формальдегид). Растворы, содержащие хлор (диоксид хлора), применяют вместо глутаральдегида для снижения токсического воздействия на людей, проводящих стерилизацию.
Дезинфекция для профилактики внутрибольничной инфекции
Дезинфекция — комплекс мероприятий, направленных на уничтожение возбудителей инфекционных заболеваний. Наиболее важный этап дезинфекции — мытьё рук с мылом или очищающим средством. Дезинфицирующими называют химические средства, уничтожающие микробы или замедляющие их рост. Их используют в случаях, когда невозможно обеспечить полную стерильность (например, при обработке рук хирурга перед операцией) или после попадания биологических жидкостей (мочи, крови, кала) на различные предметы. Растворы, содержащие гипохлориты (гипохлорит натрия), эффективны в отношении вирусов. Кроме того, их применяют для обработки поверхностей.
Следует помнить, что гипохлориты обладают выраженными коррозийными свойствами. Растворы, содержащие йод и другие галогены, эффективно уничтожают бактерии (в том числе и спорообразующие), но отличаются сравнительно медленным действием. Обычно их используют для дезинфекции кожного покрова. Дезинфицирующие средства на основе фенола обладают выраженным антибактериальным эффектом. Их применяют для обработки поверхностей в больницах, лабораториях и др. Спирт (70% раствор) быстро уничтожает бактерии, грибы и вирусы. Его применяют для дезинфекции кожного покрова перед хирургическими операциями. Эффективным противобактериальным средством (особенно против стафилококков) считают хлоргексидин, который также применяют для обработки кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Профилактика послеоперационных инфекций. Централизованное стерилизационное отделение (ЦСО)
В профилактике нозокомиальной инфекции (НКИ) большую роль играют мероприятия, направленные на пресечение действия естественного и искусственного механизмов передачи инфекции. Организация и проведение эффективных профилактических и санитарно-противоэпидемических мероприятий позволяют обеспечить безопасность оказания медицинской помощи как для пациентов, так и персонала, снизить уровень НКИ.
В комплексе мероприятий по неспецифической профилактике нозокомиальной инфекции (НКИ) первостепенное значение имеет стерилизация изделий медицинского назначения. Внедрение новых методических подходов и организационных мероприятии по совершенствованию стерилизации в практику лечебных учреждений позволяет значительно повысить ее надежность, снизить уровень НКИ в стационарах хирургического профиля.
В последние годы в медицинской практике расширяется применение новых медицинских технологий. Использование сложной аппаратуры и инструментов выдвигает задачу их надежного обеззараживания и стерилизации.
К основным задачам обеспечения стерильными материалами относятся: совершенствование организации стерилизационной службы в каждом ЛПУ и в целом по стране, совершенствование существующих методов и режимов стерилизации, поиск и внедрение новых эффективных методов, разработка новых методических подходов, направленных на повышение надежности стерилизационных мероприятий, разработка, создание и внедрение в практику современного стерилизационного оборудования, оптимизация методов контроля стерилизации.
При организации стерилизационных мероприятий в ЛПУ необходимо решать целый комплекс проблем: вопросы рациональной планировки помещений в центральном стерилизационном отделении (ЦСО), оснащение современным оборудованием, требования к режиму работы, подготовка квалифицированных кадров и другие важные моменты.
Исследования показали, что для эффективной работы ЦСО особое значение имеет правильная планировка помещений. При организации типового ЦСО было предложено разделить его помещения на три зоны: грязную, где осуществляется прием, разборка и предстерилизационная обработка поступивших изделий, чистую — для комплектования, упаковки и подготовки изделий к стерилизации и стерильную.
Подразделение ЦСО на три зоны сводит к минимуму возможность микробного загрязнения стерилизованных изделий из окружающей среды, позволяет значительно снизить возможность повторной контаминации изделий, прошедших предстерилизационную очистку, исключить пересечение грузопотоков стерильных и нестерильных материалов, разделить потоки обработки инструментов, резиновых изделий и других предметов.

В сферу обслуживания нашего ЦСО кроме многопрофильной больницы на 1200 коек вошло более 30 различных ЛПУ, в т. ч. родильный дом, 4 поликлиники, реабилитационный центр, санатории, дома отдыха с радиусом удаления до 80 км. Таким образом, ЦСО стало центром стерилизации для ЛПУ различного профиля.
На основании проведенных исследований и обобщения передового отечественного и зарубежного опыта были внедрены новые методические подходы, направленные на повышение надежности стерилизации. Последняя зависит прежде всего от качества предстерилизационной очистки - важнейшего этапа современной стерилизации. Ручная предстерилизационная очистка трудоемка, малоэффективна, отвлекает большое количество медперсонала. В связи с этим первостепенной задачей было оснащение ЛПУ современным моечным оборудованием для проведения предстерилизационной очистки.
Пренебрежение мерами защиты от реинфицирования сводит на нет все усилия по подготовке и проведению стерилизации.
Следует особо подчеркнуть, что важнейшую роль в сохранении стерильности выполняют современные слоистые комбинированные упаковочные материалы. Их использование в лечебных учреждениях позволяет обеспечить надежный уровень асептики.
Для сравнительного анализа мы взяли три периода: первый период (1981-1986 гг.) — начало наблюдений, второй период (1986-1990 гг.) — продолжение наблюдений и третий период (2005-2009 гг.) — окончание работы по данному исследованию.
Некоторые авторы делают акцент на эндогенном источнике P. aeruginosa. Об этом свидетельствуют данные о значительном числе эндогенной колонизации синегнойной палочкой (25,8%) у поступивших в клинику пациентов (п = 473) на входе (положительные результаты носовых проб, трахеального аспирата, ректальных тестов). В результате генотипирования установлено, что 50 % случаев инфекции или колонизации P. aeruginosa возникли в результате трансмиссии штаммов (экзогенный источник). Другие случаи происходили предположительно из эндогенного источника.
Вероятно, имеет место и тот и другой путь передачи инфекции, а это зависит как от эпидемической ситуации в клинике, так и от контингента пациентов.
К факторам, способствующим экзогенному пути передачи при нозокомиальной инфекции (НКИ), некоторые авторы относят:
• контаминированное оборудование для ИВЛ (эндотрахеальные и трахеостомические трубки, увлажнитель);
• многократно используемые катетеры для санации ротовой полости и трахеобронхиального дерева;
• плохо обработанные бронхоскопы для проведения диагностической и санационной бронхоскопии;
• руки медицинского персонала;
• обсемененность воздушной среды реанимационной палаты при неудовлетворительной работе приточно-вытяжной вентиляции и др.
При эндогенном механизме передачи первичными путями проникновения бактерий в нижние отделы дыхательных путей могут быть аспирация контаминированного секрета ротоглотки из области нахождения манжеты эндотрахеальной трубки, аспирация крови и нестерильного содержимого пищевода/желудка.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Внутрибольничные инфекции – различные инфекционные заболевания, заражение которыми произошло в условиях лечебного учреждения. В зависимости от степени распространения различают генерализованные (бактериемию, септицемию, септикопиемию, бактериальный шок) и локализованные формы внутрибольничных инфекций (с поражением кожи и подкожной клетчатки, дыхательной, сердечно-сосудистой, урогенитальной системы, костей и суставов, ЦНС и т. д.). Выявление возбудителей внутрибольничных инфекций проводится с помощью методов лабораторной диагностики (микроскопических, микробиологических, серологических, молекулярно-биологических). При лечении внутрибольничных инфекций используются антибиотики, антисептики, иммуностимуляторы, физиотерапия, экстракорпоральная гемокоррекция и т. д.

Общие сведения
Внутрибольничные (госпитальные, нозокомиальные) инфекции - инфекционные заболевания различной этиологии, возникшие у пациента или медицинского сотрудника в связи с пребыванием в лечебно-профилактическом учреждении. Инфекция считается внутрибольничной, если она развилась не ранее 48 часов после поступления больного в стационар. Распространенность внутрибольничных инфекций (ВБИ) в медицинских учреждениях различного профиля составляет 5-12%. Наибольший удельный вес внутрибольничных инфекций приходится на акушерские и хирургические стационары (отделения реанимации, абдоминальной хирургии, травматологии, ожоговой травмы, урологии, гинекологии, отоларингологии, стоматологии, онкологии и др.). Внутрибольничные инфекции представляют собой большую медико-социальную проблему, поскольку утяжеляют течение основного заболевания, увеличивают длительность лечения в 1,5 раза, а количество летальных исходов - в 5 раз.

Этиология и эпидемиология внутрибольничных инфекций
Основными возбудителями внутрибольничных инфекций (85% от общего числа) выступают условно-патогенные микроорганизмы: грамположительные кокки (эпидермальный и золотистый стафилококк, бета-гемолитический стрептококк, пневмококк, энтерококк) и грамотрицательные палочковидные бактерии (клебсиеллы, эшерихии, энтеробактер, протей, псевдомонады и др.). Кроме этого, в этиологии внутрибольничных инфекций велика удельная роль вирусных возбудителей простого герпеса, аденовирусной инфекции, гриппа, парагриппа, цитомегалии, вирусных гепатитов, респираторно-синцитиальной инфекции, а также риновирусов, ротавирусов, энтеровирусов и пр. Также внутрибольничные инфекции могут быть вызваны условно-патогенными и патогенными грибами (дрожжеподобными, плесневыми, лучистыми). Особенностью внутригоспитальных штаммов условно-патогенных микроорганизмов служит их высокая изменчивость, лекарственная резистентность и устойчивость к воздействию факторов среды (ультрафиолета, дезинфектантов и пр.).
Источниками внутрибольничных инфекций в большинстве случаев выступают пациенты или медицинский персонал, являющиеся бактерионосителями или больными стертыми и манифестными формами патологии. Как показывают исследования, роль третьих лиц (в частности, посетителей стационаров) в распространении ВБИ невелика. Передача различных форм госпитальной инфекции реализуется с помощью воздушно-капельного, фекально-орального, контактного, трансмиссивного механизма. Кроме этого, возможен парентеральный путь передачи внутрибольничной инфекции при проведении различных инвазивных медицинских манипуляций: забора крови, инъекций, вакцинации, инструментальных манипуляций, операций, ИВЛ, гемодиализа и пр. Таким образом в медучреждении возможно заразиться гепатитами В, С и D, гнойно-воспалительными заболеваниями, сифилисом, ВИЧ-инфекцией. Известны случаи внутрибольничных вспышек легионеллеза при приеме больными лечебного душа и вихревых ванн.
Факторами, участвующими в распространении внутрибольничной инфекции, могут выступать контаминированные предметы ухода и обстановки, медицинский инструментарий и аппаратура, растворы для инфузионной терапии, спецодежда и руки медперсонала, изделия медицинского назначения многоразового использования (зонды, катетеры, эндоскопы), питьевая вода, постельные принадлежности, шовный и перевязочный материал и мн. др.
Значимость тех или иных видов внутрибольничной инфекции во многом зависит от профиля лечебного учреждения. Так, в ожоговых отделениях преобладает синегнойная инфекция, которая в основном передается через предметы ухода и руки персонала, а главным источником внутрибольничной инфекции являются сами пациенты. В учреждениях родовспоможения основную проблему представляет стафилококковая инфекция, распространяемая медицинским персоналом-носителем золотистого стафилококка. В урологических отделениях доминирует инфекция, вызываемая грамотрицательной флорой: кишечной, синегнойной палочкой и др. В педиатрических стационарах особую значимость имеет проблема распространения детских инфекций – ветряной оспы, эпидемического паротита, краснухи, кори. Возникновению и распространению внутрибольничной инфекции способствуют нарушение санитарно-эпидемиологического режима ЛПУ (несоблюдение личной гигиены, асептики и антисептики, режима дезинфекции и стерилизации, несвоевременное выявление и изоляция лиц-источников инфекции и т. д.).
К группе риска, в наибольшей степени подверженной развитию внутрибольничной инфекции, относятся новорожденные (особенно недоношенные) и дети раннего возраста; пожилые и ослабленные пациенты; лица, страдающие хроническими заболеваниями (сахарным диабетом, болезнями крови, почечной недостаточностью), иммунодефицитом, онкопатологией. Восприимчивость человека к внутрибольничным инфекциям увеличивается при наличии у него открытых ран, полостных дренажей, внутрисосудистых и мочевых катетеров, трахеостомы и других инвазивных устройств. На частоту возникновения и тяжесть течения внутрибольничной инфекции влияет долгое нахождение пациента в стационаре, длительная антибиотикотерапия, иммуносупрессивная терапия.
Классификация внутрибольничных инфекций
По длительности течения внутрибольничные инфекции делятся на острые, подострые и хронические; по тяжести клинических проявлений – на легкие, среднетяжелые и тяжелые формы. В зависимости от степени распространенности инфекционного процесса различают генерализованные и локализованные формы внутрибольничной инфекции. Генерализованные инфекции представлены бактериемией, септицемией, бактериальным шоком. В свою очередь, среди локализованных форм выделяют:
- инфекции кожи, слизистых и подкожной клетчатки, в т. ч. послеоперационных, ожоговых, травматических ран. В частности, к их числу относятся омфалит, абсцессы и флегмоны, пиодермия, рожа, мастит, парапроктит, грибковые инфекции кожи и др.
- инфекции полости рта (стоматит) и ЛОР-органов (ангина, фарингит, ларингит, эпиглоттит, ринит, синусит, отит, мастоидит)
- инфекции бронхолегочной системы (бронхит, пневмония, плеврит, абсцесс легкого, гангрена легкого, эмпиема плевры, медиастинит)
- инфекции пищеварительной системы (гастрит, энтерит, колит, вирусные гепатиты)
- глазные инфекции (блефарит, конъюнктивит, кератит)
- инфекции урогенитального тракта (бактериурия, уретрит, цистит, пиелонефрит, эндометрит, аднексит)
- инфекции костно-суставной системы (бурсит, артрит, остеомиелит)
- инфекции сердца и сосудов (перикардит, миокардит, эндокардит, тромбофлебиты).
- инфекции ЦНС (абсцесс мозга, менингит, миелит и др.).
Диагностика внутрибольничных инфекций
Критериями, позволяющими думать о развитии внутрибольничной инфекции, служат: возникновение клинических признаков заболевания не ранее чем через 48 часов после поступления в стационар; связь с проведением инвазивного вмешательства; установление источника инфекции и фактора передачи. Окончательное суждение о характере инфекционного процесса получают после идентификации штамма возбудителя с помощью лабораторных методов диагностики.
Для исключения или подтверждения бактериемии проводится бактериологический посев крови на стерильность, желательно не менее 2-3-х раз. При локализованных формах внутрибольничной инфекции микробиологическое выделение возбудителя может быть произведено из других биологических сред, в связи с чем выполняется посев мочи, кала, мокроты, отделяемого ран, материала из зева, мазка с конъюнктивы, из половых путей на микрофлору. Дополнительно к культуральному методу выявления возбудителей внутрибольничных инфекций используются микроскопия, серологические реакции (РСК, РА, ИФА, РИА), вирусологический, молекулярно-биологический (ПЦР) методы.
Лечение внутрибольничных инфекций
Сложности лечения внутрибольничной инфекции обусловлены ее развитием в ослабленном организме, на фоне основной патологии, а также резистентностью госпитальных штаммов к традиционной фармакотерапии. Больные с диагностированными инфекционными процессами подлежат изоляции; в отделении проводится тщательная текущая и заключительная дезинфекция. Выбор противомикробного препарата основывается на особенностях антибиотикограммы: при внутрибольничной инфекции, вызванной грамположительной флорой наиболее эффективен ванкомицин; грамотрицательными микроорганизмами – карбапенемы, цефалоспорины IV поколения, аминогликозиды. Возможно дополнительное применение специфических бактериофагов, иммуностимуляторов, интерферона, лейкоцитарной массы, витаминотерапии.
При необходимости проводится чрескожное облучение крови (ВЛОК, УФОК), экстракорпоральная гемокоррекция (гемосорбция, лимфосорбция). Симптоматическая терапия осуществляется с учетом клинической формы внутрибольничной инфекции с участием специалистов соответствующего профиля: хирургов, травматологов, пульмонологов, урологов, гинекологов и др.
Профилактика внутрибольничных инфекций
Основные меры профилактики внутрибольничных инфекций сводятся к соблюдению санитарно-гигиенических и противоэпидемических требований. В первую очередь, это касается режима дезинфекции помещений и предметов ухода, применения современных высокоэффективных антисептиков, проведения качественной предстерилизационной обработки и стерилизации инструментария, безукоснительного следования правилам асептики и антисептики.
Медицинский персонал должен соблюдать меры индивидуальной защиты при проведении инвазивных процедур: работать в резиновых перчатках, защитных очках и маске; осторожно обращаться с медицинским инструментарием. Большое значение в профилактике внутрибольничных инфекций имеет вакцинация медработников от гепатита В, краснухи, гриппа, дифтерии, столбняка и других инфекций. Все сотрудники ЛПУ подлежат регулярному плановому диспансерному обследованию, направленному на выявление носительства патогенов. Предупредить возникновение и распространение внутрибольничных инфекций позволит сокращение сроков госпитализации пациентов, рациональная антибиотикотерапия, обоснованность проведения инвазивных диагностических и лечебных процедур, эпидемиологический контроль в ЛПУ.
Читайте также:

