Сколько лечится грибковая инфекция
Обновлено: 18.04.2024
В медицине грибок ногтей официально называется онихомикозом. Это заболевание грибковой природы, поражающее ногтевые пластины на пальцах рук или ног. По данным ВОЗ это достаточно распространенное заболевание. Оно встречается примерно у 27% людей, причем на ногах патологию диагностируют в 2 раза чаще, нежели на руках. Проблема грибка ногтей очень деликатная, поскольку неприятный вид пораженных пластин заставляет больного испытывать дискомфорт и прятать их от окружающих.
Симптомы и признаки грибка ногтей
Онихомикоз очень легко распознать, поскольку его признаки на ногтях нельзя не заметить. Сначала ногтевые пластины становятся тусклыми и шероховатыми, теряют свой глянцевый блеск. Затем ноготь вместо розового приобретает грязно-желтый, белесый или серый цвет. Далее появляются другие характерные симптомы грибка:
- увеличение толщины пластины;
- дефекты в виде полос, изгибов, неровностей и волн;
- расслаивание и крошение пластины;
- неприятный запах от ногтей.
В итоге ноготь полностью разрушается и даже отслаивается, обнажая приногтевое ложе. Кожа рядом с пластинами краснеет и вызывает сильный зуд.
Причины возникновения
Основная причина развития грибковых инфекций – попадание на тело или внутрь организма человека возбудителя. Как правило, это микроспорумы, трихофитоны и эпидермофитоны. Вот какие грибки вызывают онихомикоз особенно часто.
При попадании в организм такие грибки локализуются на ороговевших производных кожи, т.е. ногтях и волосах. Это объясняется питанием паразитов, для которого они используют фибриллярный белок кератин, имеющийся в ногтях и волосах.
Пути заражения
Особенно высок риск заразиться грибком в общественных местах с повышенной влажностью. Это сауны, бассейны, тренажерные залы, общественные бани и пр. Наиболее распространенные пути инфицирования:
- прямой контакт с зараженным человеком. Здесь грибок попадает с места своего обитания на здоровые участки, тем самым вызывая инфекцию;
- бытовой путь. В таком случае инфицирование происходит при пользовании личными вещами больного: обуви, предметов личной гигиены и пр.
Факторы риска
Частота заболеваемости онихомикозом увеличивается к 60 годам. В это время вероятность развития такой инфекции составляет 60%, что объясняется замедлением обмена веществ, особенно в дистальных (отдаленных) участках тела, которыми как раз являются пальцы рук и ног.
К прочим факторам риска развития грибка ногтей относятся:
- сахарный диабет;
- варикозная болезнь;
- травмы ногтей и прилежащих тканей;
- ВИЧ и прочие состояния иммунодефицита;
- длительный прием антибиотиков;
- ослабленный иммунитет;
- сосудистые и кожные заболевания, дерматиты, опрелости;
- нарушения кровоснабжения конечностей;
- недостаточная гигиена.
Осложнения
При неосложненном течении болезнь вызывает традиционные для грибка симптомы, вызывающие у человека только сильный дискомфорт. Но без лечения онихомикоз может вызывать осложнения. Чаще всего они проявляются в присоединении бактериальной инфекции.
Иногда онихомикоз протекает очень остро с появлением пузырей, изъязвлений и мокнущих участков на коже рядом с ногтем. В тяжелых случаях болезнь приобретает генерализованную форму. Это значит, что грибок ногтей распространяется на внутренние органы и системы, и тогда пациенту уже потребуется экстренная госпитализация.
Когда следует обратиться к врачу
Многие, кто сталкивался с онихомикозом, знают, что заболевание развивается медленно, а лечится с невероятным трудом. Именно поэтому очень важно обратиться к врачу при появлении первых признаков заболевания. Лечением онихомикоза ногтей в нашей клинике в центре Москвы занимается дерматолог. Специалист окажет компетентную помощь и будет вести вас до полного выздоровления.
Подготовка к посещению врача
Перед приемом дерматолога важно ничем не обрабатывать пораженные участки ногтей, т.е. не использовать лекарственные препараты, в том числе йод и зеленку. Также необходимо исключить использование кремов и мазей от грибка. На прием стоит взять все ранее сданные анализы, в том числе по поводу других заболеваний. Пораженные ногти нельзя состригать в течение 3-4 дней до консультации.
Диагностика грибка ногтей
- культуральное исследование биологического образца пораженных тканей. Для этого его помещают в искусственную питательную среду, где выращивают возбудителя с целью определить его типа;
- метод полимеразной цепной реакции (ПЦР) на выявление ДНК возбудителя во взятом образце пораженных тканей.
Лечение
На ранней стадии заболевания назначается, как правило, местная терапия, которая заключается в применении кремов и мазей с антигрибковым воздействием.
В качестве наружных средств от грибка ногтей также используются антисептические растворы. В дополнение к эффективным средствам от онихомикоза ногтей назначаются антигистаминные и десенсибилизирующие препараты, которые снимают отеки, воспаление и чувствительность.
Если ноготь полностью поражен грибком и медикаментозное лечение не дает положительных результатов, то пластину подвергают хирургическому удалению. Также при тотальной форме онихомикоза антимикотические препараты назначаются внутрь в виде таблеток, которые оказывают на организм системное действие.
Домашние средства лечения
Перед применением средств для домашнего лечения необходимо посоветоваться с врачом. По его разрешению можно воспользоваться следующими рецептами:
- йод. Перед применением ноги необходимо пропарить, промыть с хозяйственным мылом, после чего удалить пораженные участки ногтевых пластин. Далее обработать йодом ногти и кожу между пальцами, выдержать их в ванночке с раствором соды 20-30 минут и тщательно просушить;
- уксус. На 3 л воды взять 1 ст.л. яблочного уксуса и добавить немного марганцовки. Выдержать в ванночке ноги в течение 20-30 минут, после чего тщательно просушить;
- перекись водорода. Тщательно пропарив ноги, удалить пораженные участки ногтевых пластин. Наложить на них ватные диски, смоченные перекисью водорода, замотать бинтом и оставить на полчаса.
Мифы и опасные заблуждения в лечении грибка ногтей
Один из самых главных и опасных мифов в том, что грибок ногтей не считают серьезным заболеванием. На самом деле онихомикоз, прогрессируя, может приводить к серьезным последствиям вплоть до деформации и полного отторжения ногтей от ногтевого ложе.
Кроме того, инфицированный человек ежедневно представляет опасность для близких, поскольку, находясь рядом с ним, они тоже рискуют заболеть. Именно поэтому важно знать, как вылечить грибок ногтей вовремя.
Профилактика
Чтобы предотвратить развитие онихомикоза, необходимо исключить негативное воздействие на организм факторов риска:
- вовремя лечить системные заболевания;
- не носить чужую обувь;
- в бассейне и сауне ходить в сланцах;
- ежедневно менять носки и соблюдать правила личной гигиены;
- не носить влажную обувь – тщательно ее просушивать;
- исключить прямой контакт с потенциальными носителями грибка.
Как записаться к дерматологу
Лишай у человека относится к группе заболеваний кожи с грибковой и реже вирусной этиологией. Встречаются случаи неинфекционного происхождения. Сопровождается некрозом тканей и появлением очаговых пятен, узелковых образований и воспалений.
В зависимости от типа возбудителя различают лишай на теле человека семи видов. Каждый из них имеет свои особенности проявления, тяжести течения и локализации.
Информация о лишае: симптомы, виды, причины и проявление
Болезнь лишай может возникать неоднократно у взрослых и детей. В большинстве случаев она заразна. В зоне риска находятся люди со сниженным иммунитетом.
Проявляется лишай у человека в виде единичных или множественных очаговых поражений с достаточно четкими границами. Бляшки преимущественно круглой формы с чешуйчатой поверхностью, которые могут возникать на разных участках тела. Основные факторы развития недуга:
- переохлаждение и перенесенное вирусное заболевание;
- частые стрессовые состояния;
- игнорирование личной гигиены;
- влияние плохой экологии;
- неврологические нарушения;
- гормональные сбои в организме.
Проявление симптомов
- сыпь в виде красных или розовых пятен (могут быть отечными);
- сыпь желто-коричневого цвета;
- болезненные ощущения в области пятен;
- образование на пятнах пузырьков или чешуек;
- ощущение зуда и жжения;
- повышение температуры тела (не всегда);
- проплешины в волосистой части головы;
- общее плохое самочувствие.
Семь видов болезни
В медицинской классификации лишай на коже может иметь семь разновидностей. Во время осмотра у врача может быть диагностирован один из следующих типов лишая:
Описание видов лишая
Все разновидности лишая требуют лечения. Изначально для выбора адекватной терапии требуется грамотная диагностика. Опоясывающий лишай на теле имеет вирусно-герпетическое происхождение. Локализация – межреберная область, по ходу расположения нервов. Возможно проявление и в других местах с основными нервными стволами. Чаще всего бывает с одной стороны тела в виде пузырьковой сыпи с образованием позже корочки. Инкубационный период лишая – в среднем 14 дней, но диапазон может быть от 11 до 21 дня. Если форма заболевания глазная, без своевременного лечения можно потерять зрение.
Лишай у ребенка чаще всего диагностируют стригущий. Трихофития и микроспория могут поражать кожу лица, головы, плеч, шеи. Природа возникновения – грибки Microsporum и Trichophyton. Лишай на голове у ребенка в большинстве случаев развивается именно стригущего типа. Пути заражения бывают: контактно-бытовой, при контакте с больным человеком или животными.
Лишай на голове проявляется в виде розовых пятен с постепенным отторжением волос в их зоне роста, из-за чего образуются проплешины. Со временем может начаться зуд, а до активного проявления протекает бессимптомно.
Розовый лишай (эритематозно-сквамозный дерматоз, питириаз или болезнь Жибера) имеет вирусную природу. Провоцирует развитие болезни герпетический вирус 6 или 7 типа. Возникает чаще всего в осенне-весенний период. Свойственно, что проявляется розовый лишай в паху, а также на руках и ногах. Бляшки до 20 мм в диаметре. В центре желтовато-коричневого или розового цвета. Когда материнское (самое большое) пятно пропадает, чувствуются симптомы простуды. Лишай на руке, как и в других местах, сопровождается зудом.
Отрубевидный вид болезни вызывается грибком Malassezia. Пик заболевания попадает на летнее время. Этот кожный лишай склонен к рецидивированию. Для него характерны пигментные пятна желтого, розового, коричневого цвета, которые со временем сливаются. Воспаление отсутствует, но характерное шелушение есть. Локализация – по всему телу, кроме конечностей и головы. Типичная картина – лишай на спине. Требует лечения, в противном случае может перейти в хроническую стадию течение заболевания.
Красный плоский вид возникает достаточно редко. Локализуется лишай во рту, на слизистых оболочках, предплечьях, голеностопных и лучезапястных суставах. Может разрушать ногтевые пластины. У женщин, если есть факт заболевания в ротовой полости, большая вероятность поражения и зоны наружных половых органов. Также проявляется лишай на груди. Зуд может распространяться на все тело. У мужчин лишай на члене концентрируется в зоне головки.
Белый (солнечный) тип болезни относится к наименее агрессивным. Течение болезни может длиться годами. Вызывается лишай дрожжевыми грибами. Часто поражает людей в возрасте до 30 лет. Проявляет лишай симптомы в области головы, груди. К солнцу не имеет отношения, но на загорелой коже хорошо заметен. Лишай на руке также может проявляться. Псориаз или чешуйчатая форма заболевания имеет неинфекционную природу развития. Относится к аутоиммунным патологиям. При отсутствии лечения повышается риск развития артрита.
Как можно вылечить лишай у взрослых и детей
При появлении кожного лишая необходимо обратиться к дерматологу для диагностики. Необходимо правильно установить диагноз. Разные виды лишая требуют адекватной терапии.
У взрослых и детей лишай на коже лечению поддается. На ранних стадиях заболевания некоторые формы могут протекать бессимптомно. Если признаки лишая стали проявляться в виде пятен разного размера с образованием чешуек или пузырей, важно начать терапию. Она может быть направлена на устранение грибковой или вирусной инфекции.
Диагностические мероприятия и лечение
С учетом того, что бывают разные виды лишая, диагностика стоит на первом месте. В ее состав входят:
- визуальный осмотр;
- осмотр с лампой Вуда; и крови; ;
- иммунологическое обследование.
После получения результатов с определением типа возбудителя лечение лишая на коже назначается в установленном порядке. В зависимости от диагноза может быть прописан прием противогрибковых препаратов как для наружного применения, так и для приема внутрь. Терапия может носить противозудный характер.
Лишай у ребенка лечения требует под контролем врача. При соблюдении рекомендаций выздоровление наступает достаточно быстро. При отсутствии терапии лишай на лице или на других частях тела к лишаю может присоединиться бактериальная инфекция. Возможно распространение патологии на внутренние органы.
У взрослых и детей лишай лечению препаратами поддается при правильном назначении врачом. Системная терапия может длиться от 14 дней до нескольких месяцев.
Самолечение: последствия и опасности
Лишай у человека – частое дерматологическое заболевание. В домашних условиях не рекомендуется проводить самостоятельное лечение. Лишай на ноге или теле может иметь заразный характер и передаться контактно-бытовым путем другим членам семьи. При самолечении возможно неправильное использование препаратов. Например, частой ошибкой является прием противомикробных лекарств при опоясывающей форме заболевания, которая носит герпетический характер. Лишай на голове, теле, конечностях при неправильном лечении может привести к длительному течению инфекции, развитию осложнений.
Медицинская помощь в диагностике и лечении лишая в Москве
Лишай на коже диагностирует дерматолог или дерматовенеролог. Правильно поставленный диагноз – половина успеха.
В сложных случаях лишай лечат в стационаре под наблюдением доктора. При типичных и неосложненных формах терапия проводится амбулаторно. Назначенное лекарство от лишая и его прием должны сопровождаться дома обработкой одежды и постельного белья горячим паром или кипячением.
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Грибковая пневмония – это микотическое поражение легких, возбудителями которого выступают различные виды грибов. Заболевание проявляется повышением температуры, слабостью, кашлем со слизисто-гнойной мокротой и кровохарканьем, одышкой, болью в груди, миалгией. Диагноз грибковой пневмонии ставится по данным анамнеза, симптоматики, рентгенографии легких, микробиологического, серологического и молекулярно-генетического исследований. Лечение грибковой пневмонии включает назначение антимикотических препаратов, иммунокорректоров, поливитаминов, детоксикационных и десенсибилизирующих средств.
МКБ-10
Общие сведения
Грибковая пневмония (пневмомикоз) - воспалительный процесс, развивающийся в альвеолах и паренхиме легких при внедрении и бесконтрольном размножении патогенных или условно-патогенных штаммов грибов. Грибковая пневмония может возникать как самостоятельное (первичное) заболевание при непосредственном инфицировании ткани легких или вторично, как осложнение другой фоновой, в т. ч. респираторной патологии (бронхоэктатической болезни, обструктивного бронхита, абсцесса легкого).
Грибковую пневмонию считают одной из тяжелейших форм воспаления легких, количество случаев которой в последнее время увеличивается, несмотря на использование в пульмонологии новейших антимикотических препаратов. Специфичность возбудителей и торпидное течение пневмомикозов представляют большие трудности для точной постановки диагноза и затягивают своевременное начало терапии, усугубляя воспалительные изменения.
Причины
Причиной развития грибковой пневмонии является колонизация слизистой нижних отделов респираторного тракта штаммами грибов, многие из которых - представители условно-патогенной микрофлоры. Возбудителями заболевания могут выступать грибы различных видов - плесневые (Aspergillus, Mucor), дрожжеподобные (Candida), эндемичные диморфные (Blastomyces, Coccidioides, Histoplasma), пневмоцисты (Pneumocystis). Наиболее часто при грибковой пневмонии выявляются грибы кандида (C. albicans), аспергиллы и пневмоцисты (P. carinii), обладающие преимущественным тропизмом к легочной ткани.
В зависимости от возбудителя пневмомикозы разделяют на:
Патогенные грибы - возбудители экзогенных пневмомикозов (Aspergillus, Mucor, Blastomyces, Coccidioides, Histoplasma) могут присутствовать в почве, воде, производственной и бытовой пыли, во влажных помещениях, на гнилой древесине, недостаточно обработанном медицинском оборудовании и проникать в легкие человека преимущественно при вдыхании воздуха, загрязненного мицелием и спорами (воздушно-капельно-пылевым путем). Возбудитель пневмоцистной пневмонии передается только от человека к человеку. Сначала формируется временное, а затем - стойкое носительство с развитием грибковой пневмонии.
Грибковая пневмония может проявляться как микст-инфекция (смешанная, вызванная различными типами грибов - дрожжеподобными и плесневыми) и сочетанная, обусловленная грибами и другими микроорганизмами (например, аспергиллами с грамнегативной микрофлорой). Торакальный актиномикоз является псевдомикозом, так как вызывается анаэробными бактериями рода Actinomyces и сопровождается образованием инфекционной гранулемы (актиномикомы) с прорастанием в окружающие ткани и появлением гнойных свищей.
Возбудители эндогенной грибковой пневмонии попадают в легкие из других очагов микоза, имеющихся в организме: путем аспирации (например, при кандидозе полости рта, трахеи, бронхов) или гематогенным и лимфогенным путем - при распространенном поражении. Грибы кандида, присутствующие в составе микробиоценоза кожи и слизистых дыхательного тракта, при определенных условиях активизируются, приобретают патогенность и вызывают пневмомикоз.
Факторы риска
Грибковая пневмония часто развивается у пациентов со злокачественными заболеваниями крови (острый лейкоз) и лимфопролиферативными опухолями, получающих длительную лучевую или системную химиотерапию (иммунодепресантами и глюкокортикоидами); как осложнение ВИЧ-инфекции и СПИДа, сахарного диабета, апластической анемии, туберкулеза, состояния после трансплантации органов, искусственной вентиляции легких. Возникновению грибковой пневмонии способствует нарушение нормальной микрофлоры (дисбактериоз респираторного тракта), связанное с продолжительным и нерациональным приемом антибиотиков. Среди основных факторов развития и реактивации грибковой пневмонии у 50% больных выступает агранулоцитоз. Грибковая пневмония часто сочетается с микозным поражением слизистых оболочек, кожи, ногтей.
Патогенез
Реализации патогенного потенциала грибов всегда способствует угнетение факторов специфической и неспецифической общей и местной резистентности организма с развитием иммунодефицитного состояния. Заселяя просветы бронхиол и альвеол, грибы начинают активно размножаться, вызывая миграцию лейкоцитов и скопление серозной жидкости. В период обострения микозные повреждения ткани легких характеризуются наличием зон распада в виде полостей, иногда - образованием абсцессов, в которых обнаруживаются скопления гриба; в период выздоровления на их месте появляются участки плотной грануляционной ткани.
Симптомы грибковой пневмонии
В большинстве случаев начало пневмомикоза характеризуется нечеткой клинической картиной, с незначительными, иногда атипичными симптомами и проявляется эпизодами повышения температуры, слабостью, сухим кашлем, миалгией. Интоксикация связана с действием микотоксинов. Появление гнойной мокроты при разрыве абсцессов, образованных скоплением грибов в ткани легких, делает картину заболевания более выраженной.
Массивное однократное заражение экзогенными грибками провоцирует острый процесс, в случае многократно повторяющихся поступлений небольших доз патогенов и у ослабленных пациентов пневмомикоз принимает хроническое течение с рецидивами. Избыточное развитие соединительной ткани приводит к появлению одышки, прожилок крови в мокроте (иногда, профузным легочным кровотечениям). Микст-формы пневмомикозов протекают тяжелее, чем моноинфекция. Грибковая пневмония может осложниться экссудативным или фибринозным плевритом при вскрытии абсцесса в плевральную полость или прорастании грибка в плевру; развитием дыхательной (в т. ч., острой) и сердечно-сосудистой недостаточности. Течение пневмомикозов различной этиологии имеет определенные клинические особенности.
Аспергиллез легких
Аспергиллезные пневмонии могут быть острыми и хроническими, включать тяжелые молниеносные формы. Для них часто характерны признаки абсцедирующей пневмонии, возможное вовлечение плевры и лимфоузлов, а также образование специфических нагнаивающихся гранулем. Беспокоят почти постоянные приступы кашля с обильными слизисто-гнойными или гнойными выделениями (в виде плотных комочков) и примесью крови, боли и тяжесть в груди, одышка, переходящая в удушье, длительный субфебрилитет с температурными скачками, ознобами и ночным потоотделением. Наблюдается тяжелое общее состояние, сильная слабость, анорексия и кахексия.
Возможно прорастание грибами стенок сосудов с формированием тромбозов и геморрагических инфарктов. Хроническая аспергиллезная пневмония вторично наслаивается на различные поражения легких, проявляясь симптомами основного заболевания и грибкового поражения. Локализованная форма - аспергиллома легких возникает при инфицировании грибами уже имеющейся полости в ткани легких и часто протекает бессимптомно. При грибковой пневмонии абсцедирование может стать хроническим процессом.
Кандидоз легких
Первичная кандидозная пневмония может сопровождаться признаками интоксикации при нормальной температуре тела, иногда может начинаться остро с лихорадки, одышки, кашля со скудной мокротой, охриплости голоса, боли в груди, повышенной потливости. Типично двустороннее поражение, у детей раннего возраста возможно рецидивирующее течение с переходом в хронический гранулематозный генерализованный кандидоз. Вторичная кандидозная пневмония протекает тяжело с удушающим кашлем, гнойно-кровянистой мокротой, рвотой, дегидратацией. Нередко она приобретает характер прогрессирующего деструктивного процесса с образованием в легких крупных тонкостенных кист, развитием ателектаза легкого, милиарной диссеминации или септического состояния.
Пневмоцистоз
Пневмоцистная пневмония протекает как моно- или микст-инфекция, часто асимптомно или со стертой клиникой, может латентно протекать уже в первые годы жизни. Нередка вероятность последующего реинфицирования. Характеризуется постепенным нарастанием гипоксемии и дыхательных расстройств, длительным непродуктивным кашлем на фоне скудных физикальных и рентгенографических данных. У недоношенных детей отмечается манифестная форма пневмоцистной пневмонии с длительной, резко выраженной дыхательной недостаточностью. Возникая первой из оппортунистических инфекций у иммунокомпрометированных больных, пневмоцистоз имеет достаточно длительное вялое течение, осложняясь спонтанным пневмотораксом, присоединением суперинфекции. В отсутствие специфического лечения возможен летальный исход.
Диагностика
Определение генеза грибковой пневмонии часто затруднено из-за своеобразия микотической инфекции, поэтому необходим комплексный подход с разбором анамнеза, клинических симптомов, результатов рентгенографии легких, микроскопического, культурального, серологического (ИФА, РСК, РПГА, РНИФ) и молекулярно - генетического (ПЦР) исследования мокроты, крови, лаважной и плевральной жидкости, аспирата легочной ткани.
При аспергиллезе выявляется картина абсцедирующей пневмонии и явления гнойного бронхита. При наличии данных за предшествующее лечение антибиотиками и отсутствие ответа на терапию можно изначально заподозрить грибковую пневмонию. Присутствие очага микоза в виде молочницы полости рта дает повод думать о кандидозной природе заболевания. Необходимо учитывать, что при наличии иммунодефицитного состояния риск развития грибковой пневмонии намного выше.
При грибковой пневмонии терапевт или пульмонолог аускультирует в легких множественные сначала сухие, затем влажные разнокалиберные хрипы. В крови больного выявляется эозинофильный лейкоцитоз со сдвигом влево и повышение СОЭ. На рентгенограмме определяется усиление легочного рисунка, инфильтративные тени незначительных или огромных размеров с неровными краями; при появлении абсцессов видны хаотично расположенные полости с уровнем жидкости.
При пневмомикозах споры и мицелий грибов можно выявить при микроскопии мазка мокроты и бронхоальвеолярной жидкости. Бакпосев мокроты важно провести до начала лечения, что повышает вероятность выделения и идентификации возбудителя грибковой пневмонии и проведения его количественной оценки. Прямое обнаружение ДНК и установление штамма грибов в мокроте методом ПЦР должно соотноситься с наличием клинических проявлений заболевания. Один факт колонизации грибами дыхательного тракта в отсутствие симптомов инфекционного поражения для постановки диагноза грибковой пневмонии недостаточен. ПЦР исследование крови на грибы позволяет дифференцировать диссеминированную и локальную формы микоза.
Материал из дистальных отделов бронхов получают методом бронхоскопии с бронхоальвеолярным лаважем. В смыве возбудитель пневмоцистной пневмонии выявляется в 89–98% случаев. При необходимости показано получение аспирата (биоптата) методом пункционной или открытой биопсии легкого. ПЦР при грибковой пневмонии информативна и после начала антибиотикотерапии и позволяет провести одновременное определение ДНК разных возбудителей при микст-инфекции. При серодиагностике показателен анализ динамики выявления антител к потенциальным возбудителям грибковой пневмонии.
Лечение грибковой пневмонии
Поскольку при грибковой пневмонии применение антибиотиков приведет к усугублению течения заболевания, требуется назначение или специфических антимикотических препаратов (итраконазола, амфотерицина В, флуконазола, кетоконазола и др.), или ингибиторов фолиевой кислоты и клиндамицина при пневмоцистозе.
При грибковой пневмонии для устранения дефицита иммунитета применяются иммунокорригирующие препараты, поливитамины, детоксикационные и стимулирующие средства, рациональный режим и питание. В случае грибково-бактериальной природы пневмонии показан короткий курс антибиотиков, а при сочетании с аллергической симптоматикой применяют десенсибилизирующие препараты, кортикостероиды. При осложнении пневмомикоза экссудативным плевритом выполняют плевральную пункцию и промывание плевральной полости.
Прогноз и профилактика
Точная оперативная диагностика и терапия делают прогноз грибковой пневмонии обнадеживающим. В случае несвоевременного и неадекватного лечении высок риск тяжелых осложнений. Грибковая пневмония является одной из самых частых причин летального исхода больных СПИДом. При благоприятном прогнозе первичного аспергиллеза и кандидоза может сохраняться склонность к воспалительным заболеваниям респираторного тракта и грибковая сенсибилизация; а легочные осложнения (пневмосклероз) могут приводить к инвалидности больного. При вторичной грибковой пневмонии прогноз зависит от тяжести основного фонового заболевания.
Предупреждение грибковой пневмонии включает профилактику на производстве и в сельском хозяйстве (герметизацию технологических процессов, связанных с выделением пыли; применение респираторов, микробиологический контроль окружающей среды); в медицине и пищевой промышленности (соблюдение правил дезинфекции и стерилизации). Индивидуальная профилактика подразумевает укрепление иммунитета, устранение дисбактериоза и хронической патологии, проведение рациональной антибиотикотерапии.
3. Внебольничная пневмония у взрослых: практическое пособие по диагностике, лечению и профилактике/ Чучалин А.Г., Синопальников А.И. и др. – 2010.
Грибковый менингит — поражение мягкой и твёрдой мозговых оболочек грибковой инфекцией с развитием воспалительных изменений. Клиническая картина характеризуется подострым/хроническим течением с повышением температуры, головной болью, сонливостью, слабой выраженностью оболочечных симптомов. Диагностировать грибковый менингит позволяет неврологический осмотр, проведение люмбальной пункции, анализ цереброспинальной жидкости, выявление возбудителя в крови и ликворе. Основу лечения составляют противогрибковые фармпрепараты, применяющиеся в качестве монотерапии, комбинированного и антирецидивного лечения.
МКБ-10
Общие сведения
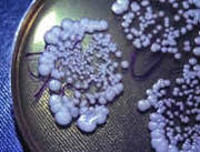
Грибковый (микотический) менингит – редкая форма инфекционного поражения церебральных оболочек. Патология встречается повсеместно, уровень заболеваемости одинаков для лиц обоих полов. Грибковый менингит поражает преимущественно иммунокомпрометированных пациентов и людей, находящихся в эндемичных зонах распространения возбудителей. Среди больных СПИДом грибковый криптококковый менингит диагностируется в 6-13% случаев. В эндемических областях выявляется большое количество инфицированных грибком, однако лишь у 1% возникает диссеминация возбудителя, которая в 35% случаев сопровождается поражением мозговых оболочек.

Причины грибкового менингита
Возбудителями заболевания являются различные патогенные и условно патогенные грибы. Проникновение в организм осуществляется воздушно-капельным (при вдыхании грибковых спор), алиментарным (при употреблении обсеменённой спорами пищи, воды) путями. Больной человек не является источником инфекции для окружающих. Самыми часто встречающимися возбудителями менингита грибковой этиологии выступают:
- Криптококки. Наиболее распространенный возбудитель — C. Neoformans. Выделяется в окружающую среду с птичьим помётом, присутствует на овощах, фруктах, в почве. Заражение происходит с пищей, при вдыхании частичек пыли со спорами. Подавляющее число случаев заболевания представляют больные СПИДом.
- Кандиды. Относятся к естественной флоре человеческого организма. Вызывают развитие инфекционных заболеваний только на фоне иммунодефицита. Обусловленные этими грибами менингиты составляют 15% всех кандидозных поражений ЦНС.
- Кокцидии. Среди возбудителей кокцидиоза наиболее распространён С. Immitis. Микоз наблюдается в эндемичных регионах США, Южной и Центральной Америки. Поражение оболочек мозга происходит на фоне диссеминированной инфекции чаще у пожилых, беременных, больных с иммунной супрессией.
В группу риска развития микотического менингита любой этиологии попадают лица с иммунодефицитными состояниями: новорожденные, больные ВИЧ-инфекцией, перенёсшие цитостатическую терапию по поводу трансплантации органа, онкозаболевания, пациенты с ХПН, сахарным диабетом, алкоголизмом, заболеваниями крови, лица старше 60 лет.
Патогенез
Попав в организм, возбудитель сталкивается с реакцией защитных иммунологических факторов, препятствующих развитию инфекции. На фоне сниженного иммунного ответа грибковые споры не уничтожаются, током крови разносятся в различные органы и ткани, где происходит развитие возбудителя. Занос спор в оболочки мозга становится возможным в связи с повышенной проницаемостью гематоэнцефалического барьера, в норме обеспечивающего защиту мозговых тканей от проникновения циркулирующих в крови крупных молекул, в том числе различных инфекционных агентов.
Грибковый менингит сопровождается серозным воспалительным процессом. Происходит утолщение, помутнение оболочечных тканей, их поверхность приобретает мелкобугристый характер. Отмечаются петехиальные кровоизлияния. Воспалительный процесс может перейти на церебральное вещество с развитием энцефалита, на оболочки спинного мозга.
Классификация
В практической неврологии применяется разделение микотического поражения оболочек в зависимости от его уточнённой этиологии, особенностей клинического течения. В соответствии с видом возбудителя различают криптококковый, кандидозный, кокцидиозный, гистоплазменный, аспергиллёзный менингит. По течению заболевания грибковый менингит классифицируют на:
- Острый — характерно внезапное появление, быстрое развитие симптоматики. Встречается редко, преимущественно при кандидозной этиологии.
- Подострый — отличается замедленным дебютом с постепенно прогрессирующим нарастанием симптомов. Самый распространённый вариант. Впоследствии может переходить в хроническую форму.
- Хронический — симптоматика наблюдается более 4-х недель. Выраженность клинических проявлений умеренная.
Симптомы грибкового менингита
Начало заболевания обычно подострое (реже – острое), последующее течение хроническое. Основными симптомами становятся интенсивная головная боль (цефалгия), рвота, подъём температуры, анорексия, сонливость. У ряда пациентов цефалгия протекает с повторными, не приносящими облегчения рвотами. Температура тела держится на уровне 37,2-37,9 градусов, иногда достигает фебрильных значений. Отмечается потеря аппетита, возможно отвращение к пище. Больной вялый, много спит, быстро утомляется, выглядит заторможенным. Наблюдается повышенная чувствительность к свету. Возможны судорожные пароксизмы, беспокойство, расстройства сознания, очаговая симптоматика.
Отличительной особенностью является слабая выраженность менингеального синдрома, иногда — его полное отсутствие. Менингеальный симптомокомплекс — типичный признак поражения оболочек, включает напряжённость (ригидность) мышц затылка, специфическую позу больного, общую гиперестезию, тонические феномены, выявляемые в ходе осмотра. При подостром и хроническом течении грибковый менингит может не сопровождаться менингеальными симптомами, что значительно затрудняет диагностику.
Осложнения
В 40% случаев грибковый менингит протекает с внутричерепной гипертензией, усугубляющей цефалгию и вызывающей тошноту, рвоту. При распространении инфекционного процесса на спинальные оболочки возникает корешковый синдром, признаки поражения спинного мозга: периферические и центральные парезы, расстройства чувствительности. Переход инфекционно-воспалительного процесса на церебральные ткани сопровождается развитием очаговой симптоматики, тяжёлых нарушений сознания. Грибковый энцефалит опасен возникновением отёка головного мозга, комы, летальным исходом заболевания.
Диагностика
Диагностические сложности обусловлены стёртой симптоматикой, отсутствием ярко выраженного менингеального синдрома, наличием иммуносупрессии, затрудняющей иммунологическую диагностику заболевания. Постановка диагноза осуществляется с помощью следующих исследований:
- Неврологический осмотр.Невролог обращает внимание на наличие и степень выраженности менингеальной симптоматики, оценивает уровень сознания, выявляет очаговый неврологический дефицит, признаки поражения спинного мозга (если таковые имеются).
- Люмбальная пункция. Позволяет определить ликворное давление, оценить цвет, степень прозрачности ликвора. Последующее исследование цереброспинальной жидкости подтверждает лимфоцитарный плеоцитоз, уровень которого зависит от вида возбудителя, стадии болезни. Микроскопия мазков выявляет наличие нитей гриба в 50% случаев.
- МРТ головного мозга. Необходима для исключения сопутствующих церебральных поражений: туберкулёза, токсоплазмоза. Смешанная грибково-бактериальная, протозойно-грибковая инфекция встречается у иммунокомпрометированных больных.
- Лабораторные анализы. Направлены на верификацию возбудителя, определение его чувствительности к антимикотическим препаратам. Посев крови на стерильность, микробиологическое исследование ликвора позволяют исключить бактериальную этиологию, обнаружить рост грибковых колоний. Иммуноферментный анализ ликвора на наличие антимикотических антител по своей специфичности приближается к 100%, однако при иммунодефицитных состояниях может давать ложноотрицательные результаты.
Дифференциальная диагностика проводится с бактериальным менингитом, туберкулёзным менингитом, вирусным поражением оболочек. В ряде случаев требуется дифференцировка с менингиомой, абсцессом головного мозга, церебральной опухолью.
Лечение грибкового менингита
Основу терапии составляет применение антимикотических фармпрепаратов. До получения результатов определения чувствительности лечение проводится эмпирически, затем — с учётом полученных данных. Используются следующие варианты терапии:
- Монотерапия. Осуществляется путём медленного внутривенного капельного введения. При криптококковой этиологии, жизнеугрожающем кандидозном менингите до получения данных о чувствительности кокцидий показан амфотерицин В. В других случаях хорошо зарекомендовал себя флуконазол. При наличии показаний возможно интратекальное введение препарата посредством люмбальной или вентрикулярной пункции. Фармакотерапия осуществляется длительно (1,5-2,5 мес.) до полной санации ликвора.
- Комбинированное лечение. Проводится амфотерицином в сочетании с флуконазолом, флуцитозином. Данная разновидность терапии считается эффективной у пациентов с криптококковой инфекцией без сопутствующей клиники ВИЧ. Оптимальная комбинация препаратов пока не найдена.
- Противорецидивная терапия. Необходима для профилактики рецидива болезни даже в случае полной санации ликвора от возбудителя. Препаратом выбора выступает флуконазол.
Параллельно проводится симптоматическая терапия. Купирование рвоты достигается применением противорвотных средств, внутричерепное давление снижается мочегонными препаратами, лечение судорожного синдрома проводится антиконвульсантами.
Прогноз и профилактика
До внедрения в медицинскую практику амфотерицина грибковый менингит в 100% случаев приводил к летальному исходу. Сейчас своевременно начатая, правильно подобранная терапия позволяет сохранить пациенту жизнь, добиться его выздоровления. Прогноз болезни зависит от возраста, состояния иммунной системы, своевременности терапии, скорости санации ликвора в ответ на проводимое лечение. Рецидивирующий грибковый менингит наблюдается в 40% случаев. В случае выздоровления возможны остаточные явления в виде стойкого повышения интракраниального давления, эпилепсии, нарушений когнитивной сферы.
У 50% выживших новорожденных отмечается гидроцефалия, у 56% – задержка психического развития, что обусловлено самим заболеванием и токсическим побочным эффектом антимикотиков. Первичные профилактические мероприятия заключаются в осуществлении мер по укреплению иммунитета, предупреждению распространения ВИЧ. Вторичная профилактика сводится к мониторингу санации цереброспинальной жидкости, адекватному противорецидивному лечению.
Читайте также:

