Сколько пить таблетки после операции туберкулез
Обновлено: 18.04.2024
Какие возможны варианты туберкулеза легких по отношению к лекарственному лечению? Какова роль фторхинолонов в лечении туберкулеза легких?
Какие возможны варианты туберкулеза легких по отношению к лекарственному лечению?
Какова роль фторхинолонов в лечении туберкулеза легких?
Таблица. Стандартные концентрации ПТП, используемые для выявления лекарственной устойчивости МБТ
Первый этап характеризуется проведением интенсивной насыщенной химиотерапии четырьмя-пятью ПТП в течение 2-3 месяцев, что ведет к подавлению размножающейся микобактериальной популяции, уменьшению ее количества и предотвращению развития лекарственной резистентности. На первом этапе используется комбинация препаратов, состоящая из изониазида, рифампицина, пиразинамида, стрептомицина и/или этамбутола.
Второй этап — менее интенсивной химиотерапии — проводится, как правило, двумя-тремя ПТП. Цель второго этапа — воздействие на оставшуюся бактериальную популяцию, в большинстве своем находящуюся внутриклеточно в виде персистирующих форм микобактерий. Здесь главной задачей является предупреждение размножения оставшихся микобактерий, а также стимуляция репаративных процессов в легких с помощью различных патогенетических средств и методов лечения.
Такой методический подход к лечению ЛЧТЛ позволяет к концу первого этапа комбинированной химиотерапии под непосредственным медицинским наблюдением абациллировать 100%, а к завершению всего курса лечения — закрыть каверны в легких у более чем 80% больных с впервые выявленным и рецидивным туберкулезом легких [5].
Намного сложнее вопрос о проведении этиотропного лечения второго варианта, к которому мы относим ЛУТЛ, вызванный лекарственно резистентными (ЛР) МБТ к одному и более ПТП и/или их сочетанию. Особенно тяжело протекает ЛУТЛ у больных с множественной ЛР МБТ к изониазиду и рифампицину, то есть к основным и самым эффективным ПТП. Поэтому поиск новых концептуальных путей повышения эффективности лечения ЛУТЛ и разработка современной методологии специфического воздействия на ЛР МБТ является одним из важнейших и приоритетных направлений современной фтизиатрии.
Развитие ЛР у МБТ к ПТП — одна из главных причин недостаточно эффективной этиотропной химиотерапии. Больные туберкулезом, выделяющие ЛР-штаммы МБТ, длительное время остаются бактериовыделителями и могут заражать окружающих ЛР-возбудителем. Чем больше число больных, выделяющих ЛР МБТ, тем выше риск распространения инфекции среди здоровых лиц и появления новых случаев заболевания туберкулезом с первичной резистентностью не только к основным, но и к резервным ПТП.
Феномен ЛР МБТ имеет важное клиническое значение. Существует тесная взаимосвязь количественных изменений микобактериальной популяции и изменения ряда биологических свойств МБТ, одним из которых является ЛР. В активно размножающейся бактериальной популяции всегда имеется небольшое количество ЛР-мутантов, которые практического значения не имеют, но по мере уменьшения бактериальной популяции под влиянием химиотерапии изменяется соотношение между количеством ЛР и устойчивых МБТ [5]. В этих условиях происходит размножение главным образом устойчивых МБТ, эта часть бактериальной популяции увеличивается. Следовательно, в клинической практике необходимо исследовать ЛР МБТ и результаты этого исследования сопоставлять с динамикой туберкулезного процесса в легких [5].
По определению экспертов ВОЗ [3], ЛУТЛ — это случай туберкулеза легких с выделением МБТ, резистентных к одному и более ПТП. По данным Центрального НИИ туберкулеза РАМН, у каждого второго впервые выявленного и ранее не леченного противотуберкулезными препаратами больного в мокроте выявлялись ЛР к ПТП МБТ, при этом у 27,7% из них наблюдалась устойчивость к двум основным противотуберкулезным препаратам — изониазиду и рифампицину. При хроническом фиброзно-кавернозном туберкулезе частота вторичной ЛР МБТ возрастает до 95,5%.
По нашему мнению, и это составляет основу нашей концепции, для повышения эффективности лечения туберкулеза, вызванного ЛР МБТ, необходимо в первую очередь использовать ускоренные методы выявления ЛР МБТ, что позволяет своевременно изменять режим химиотерапии.
Исследование лекарственной устойчивости МБТ в настоящее время возможно по прямому и непрямому методам.
Непрямой метод определения лекарственной чувствительности МБТ требует от 30 до 60, а иногда до 90 суток, ввиду того что вначале производится посев мокроты на твердые питательные среды и только после получения культуры МБТ производят ее пересев уже на среды с добавлением ПТП. При этом коррекция химиотерапии носит отсроченный характер, как правило, уже на конечном этапе интенсивной фазы химиотерапии.
В последнее время для ускоренного определения лекарственной устойчивости нами применялся радиометрический метод с использованием автоматической системы ВАСТЕС-460 ТВ (Becton Dickinson Diagnostic Systems, Sparks, MD), которая позволяет выявлять лекарственную резистентность МБТ на жидкой среде Middlebrook 7H10 через 6-8 дней.
Не менее важно правильное лечение впервые выявленных больных туберкулезом легких и применение современных режимов химиотерапии с использованием в начале лечения комбинации из четырех-пяти основных противотуберкулезных препаратов до получения результатов лекарственной устойчивости МБТ [2]. В этих случаях существенно повышается вероятность того, что даже при наличии первичной ЛР МБТ бактериостатическое действие окажут два или три химиопрепарата, к которым чувствительность сохранена. Именно несоблюдение фтизиатрами научно обоснованных комбинированных режимов химиотерапии при лечении впервые выявленных и рецидивных больных и назначение ими только трех ПТП является грубой врачебной ошибкой, что в конечном счете ведет к формированию наиболее трудно поддающейся лечению вторичной ЛР МБТ.
Наличие у больного туберкулезом легких ЛР МБТ существенно снижает эффективность лечения, приводит к появлению хронических и неизлечимых форм, а в ряде случаев и летальных исходов. Особенно тяжело протекают специфические поражения легких у больных с полирезистентными МБТ, которые обладают множественной ЛР, как минимум к изониазиду и рифампицину, т. е. к основным и самым активным противотуберкулезным препаратам. ЛР МБТ имеет не только чисто клиническое и эпидемиологическое, но и экономическое значение, так как лечение таких больных резервными ПТП обходится намного дороже, чем больных с чувствительными МБТ к основным химиопрепаратам.
В этих условиях расширение списка резервных ПТП, воздействующих на ЛР МБТ, является актуальным и крайне важным для повышения эффективности лечения больных с ЛУТЛ. Кроме того, присоединение к ЛУТЛ неспецифической бронхолегочной инфекции существенным образом утяжеляет течение специфического процесса в легких, требуя назначения дополнительных антибиотиков широкого спектра. В этом плане применение антибиотиков, воздействующих как на МБТ, так и на неспецифическую патогенную бронхолегочную микрофлору, является научнообоснованным и целесообразным.
В этом плане хорошо себя зарекомендовал в России такой препарат из группы фторхинолонов, как офлоксацин (таривид) [3]. Мы же свой выбор остановили на ломефлоксацине, как препарате, который еще не столь широко применяется при лечении туберкулеза и у которого, судя по имеющимся данным, практически не выявляются побочные эффекты и крайне редко формируется ЛР возбудителей инфекционных заболеваний [2].
Ломефлоксацин (максаквин) — антибактериальный препарат из группы фторхинолонов. Как и все представители производных оксихинолонкарбоновой кислоты, максаквин обладает высокой активностью против грамположительных (включая метициллин-устойчивые штаммы Staphylococcus aureus и Staphylococcus epidermidis) и грамотрицательных (включая Pseudomonas) микроорганизмов, в том числе по отношению к различным типам Micobacterium tuberculosis).
Механизм действия максаквина заключается в ингибировании хромосомной и плазмидной ДНК-гиразы, фермента, ответственного за стабильность пространственной структуры микробной ДНК. Вызывая деспирилизацию ДНК микробной клетки, максаквин ведет к гибели последней.
Максаквин обладает иным механизмом действия, нежели другие антибактериальные средства, поэтому к нему не существует перекрестной устойчивости с другими антибиотиками и химиотерапевтическими препаратами [2].
Основной целью настоящего исследования явилось изучение клинической и микробиологической эффективности максаквина при комплексном лечении больных деструктивным ЛУТЛ, выделяющих ЛР МБТ к изониазиду, рифампицину и другим ПТП, а также при сочетании туберкулеза с неспецифической бронхолегочной инфекцией.
Под наблюдением находилось 50 больных деструктивным ЛУТЛ, выделяющих с мокротой ЛР МБТ к изониазиду, рифампицину и ряду других ПТП. Эти люди в возрасте от 20 до 60 лет составили основную группу.
В контрольную группу вошли также 50 больных деструктивным ЛУТЛ легких в той же возрастной группе, выделяющие ЛР МБТ к изониазиду, рифампицину и другим ПТП. Эти пациенты лечились только протионамидом, амикацином, пиразинамидом и этамбутолом.
У 47 больных основной группы и 49 контрольной в мокроте микробиологическими методами были выявлены различные возбудители неспецифической бронхолегочной инфекции.
Среди больных основной группы диссеминированный туберкулез был установлен у 5 человек, инфильтративный — у 12, казеозная пневмония — у 7, кавернозный — у 7 и фиброзно-кавернозный туберкулез — у 17 человек. Большинство больных (45 пациентов) имели распространенный туберкулез легких с поражением более двух долей, у 34 больных был двусторонний процесс. У всех больных основной группы в мокроте были обнаружены МБТ, как методом микроскопии по Цилю — Нильсену, так и методом посева на питательные среды. При этом у них МБТ были устойчивы как минимум к изониазиду и рифампицину. Необходимо отметить, что все пациенты уже ранее неоднократно и неэффективно лечились основными ПТП, и специфический процесс у них приобрел рецидивирующий и хронический характер.
В клинической картине преобладали симптомы интоксикации с высокой температурой тела, потливостью, адинамией, изменениями в крови воспалительного характера, лимфопенией, увеличенной СОЭ до 40-50 мм в час. Следует отметить наличие грудных проявлений болезни — кашель с выделением мокроты, подчас значительного количества, слизисто-гнойной, а у половины больных — гнойной, с неприятным запахом. В легких выслушивались обильные катаральные явления по типу мелко-, средне-, а подчас и крупнопузырчатых влажных хрипов.
У большинства больных преобладали клинические проявления, которые скорее укладывались в картину неспецифического бронхолегочного поражения (бронхита, острой пневмонии, абсцедирования) с частыми и практически не стихающими обострениями.
Основным возбудителем неспецифической инфекции был Streptococcus hemoliticus — у 15,3% и Staphilococcus aureus — у 15% больных. Среди грамотрицательной микрофлоры преобладал Enterobacter cloacae в 7,6% случаев. Следует отметить высокую частоту ассоциации возбудителей неспецифической бронхолегочной инфекции.
МБТ были обнаружены у всех 50 больных. У 42 человек определялось обильное бактериовыделение. У всех пациентов выделенные штаммы МБТ были устойчивы к изониазиду и рифампицину. При этом у 31 больного лекарственная устойчивость МБТ к изониазиду и рифампицину сочеталась с другими ПТП.
Определение минимальной ингибирующей концентрации (МИК) максаквина проводили на лабораторных штаммах H37Rv и Academia, а также клинических штаммах (изолятах), выделенных от 30 больных, из которых 12 изолятов были чувствительны ко всем основным химиопрепаратам и 8 обладали резистентностью к изониазиду, рифампицину и стрептомицину. В опытах in vitro подавление роста лабораторных штаммов МБТ наблюдалось в зоне 57,6±0,04 до 61,8±0,02 мкн/мл, что почти в семь раз больше, чем показатели, характерные для остальных ПТП .
Таким образом, в ходе микробиологических исследований было установлено выраженное бактериологическое действие максаквина на МБТ, при этом более выраженный эффект наблюдался при его воздействии на лекарственно чувствительные штаммы и изоляты. Однако при повышенных концентрациях максаквина эффект также заметен при воздействии на полирезистентные МБТ, устойчивые к основным ППТ.
Лечение максаквином проводилось у всех 50 больных основной группы в разработанной нами комбинации с другими резервными препаратами: протионамидом, амикацином, пиразинамидом и этамбутолом.
Максаквин назначали в дозе 800 мг в сутки перорально однократно в утренние часы сразу вместе с другими противотуберкулезными препаратами для создания максимальной суммарной бактериостатической концентрации в крови и очагах поражения. Доза максаквина выбрана с учетом микробиологических исследований и соответствовала МИК, при которой отмечалось существенное подавление роста МБТ. Терапевтический эффект определяли через месяц — для оценки воздействия его на неспецифическую патогенную бронхолегочную микрофлору и через два месяца — для оценки воздействия на полирезистентные МБТ. Длительность курса лечения резервными химиопрепаратами в сочетании с максаквином составляла два месяца.
Через месяц комплексного лечения было отмечено значительное улучшение состояния больных основной группы, что проявлялось в уменьшении количества мокроты, кашля и катаральных явлений в легких, снижении температуры тела, при этом более чем у двух третей больных — до нормальных цифр.
У всех больных к этому сроку в мокроте перестал определяться рост вторичной патогенной бронхолегочной микрофлоры. К тому же у 34 больных значительно уменьшилась массивность выделения микобактерий туберкулеза. Практически у всех больных нормализовались анализы крови.
Следует отметить, что у 28 пациентов рентгенологически через месяц лечения максаквином в сочетании с протионамидом, амикацином, пиразинамидом и этамбутолом отмечалось частичное рассасывание специфических инфильтративных изменений в легких, а также существенное уменьшение перикавитарной воспалительной реакции. Это позволило применить на данном этапе искусственный пневмоторакс, который является обязательным методом в лечении ЛУТЛ и составляет вторую и не менее важную часть нашей концепции повышения эффективности лечения больных деструктивным туберкулезом легких, выделяющих полилекарственнорезистентные МБТ.
При анализе эффективности специфического действия комбинации резервных противотуберкулезных препаратов в сочетании с максаквином на полирезистентные МБТ при лечении 50 больных основной группы мы делали основной акцент на показатель прекращения бактериовыделения, как по микроскопии мокроты по Цилю — Нильсену, так и по посеву на питательные среды через два месяца после химиотерапии.
Анализ частоты прекращения бактериовыделения у больных основной и контрольной группы через два месяца лечения показал, что у пациентов, получавших максаквин в сочетании с протионамидом, амикацином, пиразинамидом и этамбутолом, прекращение бактериовыделения было достигнуто в 56% случаях. В контрольной группе больных, не получавших максаквина, — только в 30% случаев.
Следует отметить, что у остальных больных основной группы за этот период времени существенно уменьшилась массивность выделения МБТ.
Инволюция локальных изменений в легких у 50 больных контрольной группы также шла более замедленными темпами, и только у 25 больных к концу второго месяца удалось достичь частичного рассасывания перикавитарной инфильтрации и применить к ним искусственный пневмоторакс. К 39 из 50 пациентов основной группы был применен искусственный пневмоторакс в течение 1,5-2 месяцев, и 17 из них удалось достигнуть закрытия каверн в легких. 11 оставшихся больных, имеющих противопоказания к проведению искусственного пневмоторакса, в этот период были подготовлены к плановому оперативному вмешательству.
При определении лекарственной устойчивости МБТ к максаквину через два месяца лечения у больных основной группы только в 4% случаев была получена вторичная лекарственная устойчивость, сформировавшаяся в процессе двухмесячной химиотерапии, что в конечном итоге потребовало его отмены и замены на другой химиопрепарат, к которому МБТ сохранили свою чувствительность.
К концу второго месяца у 4% больных отмечались явления непереносимости максаквина — в виде диспепсических явлений и диареи, связанной с дисбактериозом, аллергических кожных проявлений и эозинофилии до 32%, что привело к полной отмене препарата. Во всех остальных случаях при двухмесячном ежедневном применении максаквина в суточной дозе 800 мг побочных явлений не отмечалось.
Проведенная после окончания курса лечения максаквином комбинированная химиотерапия резервными препаратами и динамическое наблюдение за этими же больными показали, что достигнутый ко второму месяцу положительный результат в абациллировании мокроты оказал положительное влияние и на конечный результат излечения больных с ЛУТЛ.
Таким образом, применение максаквина в дозе 800 мг в сутки в сочетании с протионамидом, амикацином, пиразинамидом и этамбутолом у больных деструктивным ЛУТЛ с сопутствующей неспецифической бронхолегочной инфекцией показало его достаточную эффективность как антибиотика широкого спектра, воздействующего на грамотрицательную и грамположительную микрофлору, и препарата, действующего на туберкулезное воспаление.
Максаквин с полной уверенностью может быть отнесен к группе резервных ПТП. Он эффективно действует не только на МБТ, чувствительные ко всем ПТП, но и на ЛУ МБТ к изониазиду и рифампицину, что и обусловливает целесообразность его назначения таким больным. Тем не менее максаквин не следует рассматривать как основной препарат в схемах лечения больных с впервые выявленным туберкулезом легких, он должен оставаться в резерве и применяться только при ЛУТЛ и сопутствующей неспецифической бронхолегочной инфекции.
Для изониазида это составляет 1 мкг/мл, для рифампицина — 40 мкг/мл, стрептомицина — 10 мкг/мл, этамбутола — 2 мкг/мл, канамицина — 30 мкг/мл, амикацина — 8 мкг/мл, протионамида (этионамида) — 30 мкг/мл, офлоксацина (таривида) — 5 мкг/мл, циклосерина — 30 мкг/мл и для пиразинамида — 100 мкг/мл.
Литература
1. Лечение туберкулеза. Рекомендации для национальных программ. ВОЗ. 1998. 77 с.
2. Мишин. В. Ю., Степанян И. Э. Фторхинолоны в лечении туберкулеза органов дыхания // Русский медицинский журнал. 1999. № 5. С. 234-236.
3. Рекомендации по лечению резистентных форм туберкулеза. ВОЗ. 1998. 47 с.
4. Хоменко А. Г., Мишин В. Ю., Чуканов В. И. и др. Эффективность применения офлоксацина в комплексном лечении больных туберкулезом легких, осложненным неспецифической бронхолегочной инфекцией // Новые лекарственные препараты. 1995. Вып. 11. С. 13-20.
5. Хоменко А. Г. Современная химиотерапия туберкулеза // Клиническая фармакология и терапия. 1998. № 4. С. 16-20.
На сервисе СпросиВрача доступна консультация фтизиатра по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Андрей, если пришли результаты с резистентностью (устойчивостью) к изониазиду и рифампицину, это серьезно. Лечение в любом случае, даже при последующих отрицательных МБТ, будет 8 месяцев (240 доз) - интенсивная фаза. Принимать все препараты практически сразу - в первой половине дня. Дело в том, что жизненный цикл туберкулезной палочки таков, что процесс размножения (деление клеток) приходится на первую половину дня - до 10-11 часов утра, следовательно, уничтожать ее лучше именно в это время. Препаратов действительно много, но иначе убить туберкулезную палочку невозможно. Принимайте под прикрытием гепатопротекторов, после плотного приема пищи, питание должно быть с большим содержанием белка. Также свежий чеснок, виноград, орехи, лимоны.
Спасибо, доктор, за ваш развёрнутый ответ. Хотелось бы ещё уточнить. Вчера начал лечение по 4 режиму, сегодня ухудшилось состояние здоровья. Температура 38,5 и головная боль. Предполагаю, что мог заразиться от жены. Так как, она на протяжении недели болеет гриппом (диагноз ставил терапевт). Что мне делать в данной ситуации (или в будущем, если такое повторится)? Продолжать своё лечение?

Андрей, лечение продолжать. Но конечно под контролем врача. Если Вы на четвертом режиме, то наверняка Вам назначили Левофлоксацин и Цефтриаксон. А эти препараты в настоящее время широко применяют при ковидной пневмонии. Есть некоторые данные, что наш Пиразинамид тоже можно принимать для профилактики присоединения бактериальной флоры при ковиде. Поэтому лечение продолжать. А состояние, особенно если произошло заражение covid, будет меняться - то лучше, то хуже (особенность вируса). Кроме того, четвертый режим - это второй ряд препаратов. Они сложнее влияют на организм. К ним надо привыкнуть.
Реабилитация после резекции легких. Лечение туберкулеза после резекции легкого
Изучение отдаленных результатов частичных резекций легких у больших групп оперированных больных показало их высокую эффективность, достигающую 85—96% полного излечения (Н. М. Амосов, Л. К. Богуш, К. К. Березовский, Г. Г. Горовенко, Н. И. Герасименко, В. П. Дыскин, И. С. Колесников, Б. А. Королев, П. Е. Кульчицкий, М. И. Перельман. Ю. М. Репин, И. М. Слепуха, М. Л. Шулутко, Ю. Д. Яцожинский и др.).
С 1968 по 1970 гг. в легочно-хирургическом отделении было произведено 730 резекций легких (6 522 мужчин и 208 женщин). Наибольшее число больных было в возрасте от 20 до 40 лет (5:95 человек, 82%). В возрасте старше 50 лет оперировано 45 человек (6,1 %).
При поступлении только 108 человек не предъявляли никаких жалоб, а 470 жаловались на кашель, недомогание. У 23 больных отмечалось кровотечение и кровохарканье; этим больным были произведены различные по объему оперативные вмешательства по жизненным показаниям.
Фиброзно-кавернозный туберкулез был у 217 (2)9,7%) больных, кавернозный у 160 (22%), туберкулома у 256 (35,1%), очаговый туберкулез с распадом у 53 (7,3%), гематогенно-диссеминированный с распадом у 10 (1,3%), цирротический у 9 (1,2%), очаговый в сочетании с раком у 7 (0,9), очищенные каверны (кисты) у 18 (2,5%) больных.
Всех этих больных длительное время лечили основными антибактериальными препаратами и различными видами коллапсотерапевтических вмешательств. Так, искусственный пневмоторакс наложен у 86 человек, пневмоперитоиеум у 101, экстраплевральный пневмолиз произведен у 8, торакокаустика у 27, торакопластика у 7, операция на диафрагмальном нерве у 4, кавернотомия у 3 человек.
У 16 человек были ограниченные и тотальные эмпиемы. Продолжительность заболевания у 78,6% наших больных составляла от 1 года до 10 лет, а 21,4% более 10 лет.
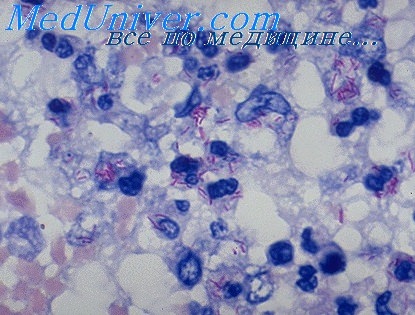
Микобактерии туберкулеза обнаружены у 234 (32%) человек, причем при фиброзно-кавернозном туберкулезе у 140 человек, при кавернозном у 66 человек.
При бронхоскопии туберкулез трахеи и бронхов обнаружен у 68, неспецифическое поражение у 48 человек.
Пульмонэктомия произведена у 89(12,2%), лоб - и билобэктомия у 162 (22,3%), комбинированные резекции у 157 (21,5%), сегментэктомия, билобэктомия у 269 (36,8%), клиновидная резекция у 52 (7,3 %).
Мы исследовали функцию внешнего дыхания у 611 человек, у 9G больных имелись явные признаки легочно-сердечной недостаточности.
Большинство больных получали антибактериальную терапию 3 препаратами, но деструктивный процесс в легких ликвидировать не удалось.
Хирургические вмешательства проводились передне-боковым доступом; обработка элементов корня легкого у 93,3% больных производилась с помощью ушивающих аппаратов УКЛ-40 и УКЛ-60 и только у 26 бронх ушивался по Суиту.
Непосредственные результаты нередко омрачаются возникающими, в ближайшем и отдаленном периоде, послеоперационными осложнениями, для предупреждения которых мы стремились как можно больше уделять внимания в послеоперационном периоде раннему и полному расправлению оставшихся отделов легкого.
После операции осложнения возникли у 128 из 730 (17,9%) оперированных больных. Больничная летальность была прямо пропорциональна объему резекции.
Опираясь на эти данные, мы можем с полным основанием подтвердить высказанное выше положениеъ своевременное направление больных на хирургическое лечение обуславливает проведение резекций легких небольшого объема, что значительно уменьшает число послеоперационных осложнений и послеоперационную летальность.
Нами были достигнуты следующие непосредственные результаты.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечение туберкулом легких. Операции при туберкуломах легких
До поступления в стационар больные лечились в стационаре по месту жительства, амбулаторно в течение 12 месяцев принимая стрептомицин 6 мес. тубазид и ПАСК до 1 года,—112 больных, часть больных принимала лечение более продолжительное время — в течение 5 лет—70 человек, часть — в течение 4—6 мес. — 83. После проведенной специфической антибактериальной терапии больные подверглись оперативному вмешательству. Вид произведенных оперативных вмешательств следующий: сегментарная резекция—1—2 сегмент—207, 6 сегмент—18, 1—2—6 сегмент—6, лобэктомия верхняя— 40, нижняя—15, лобэктомия+плевроэктомия—3, сегментарная резекция+плевроэктомия—1, сегментарная резекция+декортикация—2, верхняя доля+6 сегмент 3. Осложнения после операции: внутриплеиральное кровотечение у 2, которое удалось ликвидировать последующей торакотомией и удалением сгустков. Остаточная полость имелась у 8 больных, у 7 остаточную полость удалось ликвидировать путем пункций и аспирации газа, у 1 больного в связи с образованием бронхиального свища была применена дополнительная передне-верхняя 4 реберная торакопластика. 1 больной умер от развития эмпиемы. Смертность таким образом составляет 0,3%.
Осложнения в ближайшем послеоперационном периоде являлись следствием недостаточной техники при обработке культи бронхов и раневой поверхности легкого. Обострений туберкулезного процесса после операции не отмечалось. Отдаленные результаты показывают, что все прооперированные больные довольно быстро возвращаются к труду.
Резецированные участки легкого у всех больных подвергали макро- и микроскопическому исследованию, при котором подтвержден диагноз туберкуломы у 192 больных, из них у 98 больных казеомы. У 3 больных обнаружена аденокарцинома, у 2—доброкачественные опухоли, у 1 хронический воспалительный процесс.
Больные с туберкуломами не должны длительно принимать специфическую терапию, после 4—6 месяцев безуспешного лечения — подвергаться оперативному вмешательству. В особенности это касается лиц молодого возраста, работников детских и школьных учреждений, пищевых предприятий.
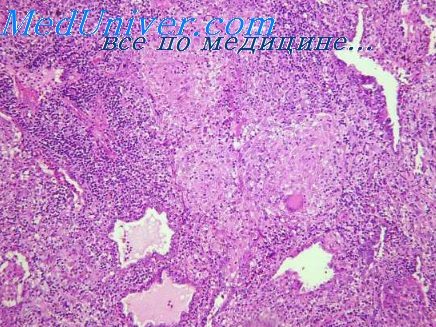
Выводы:
1. Применение специфической антибактериальной терапии у больных с туберкуломой предупреждает прогрессирование процесса, однако длительное применение специфической антибактериальной терапии бесперспективно и нецелесообразно.
2. При отсутствии эффекта от антибактериального лечения через 4—6 месяцев, а иногда и ранее, следует считать показанной резекцию легкого.
3. В послеоперационной терапии рекомендуется непрерывное в течение года применение химиопрепаратов с последующими профкурсами лечения в течение 2 лет.
4. Основным видом резекции легкого у больных с туберкуломами была сегментэктомия (у 79,6%), реже лобэктомия (у 20,4%).
5. Ближайшие результаты резекции легкого у больных с туберкуломами дали излечение в 95%. Осложнения связанные с резекцией незначительны, смертность составляет 0,3%.
6. Отдаленные результаты резекции легких у больных с туберкуломами свидетельствуют о высокой эффективности этого метода лечения (99,3%).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Советы при туберкулезе
1. Как лечить туберкулез?
Туберкулез лечится в основном медикаментозным путем. Для проведения кожной пробы на конверсию очищенного от белка туберкулина (ППД) требуется 6-месячный курс лечения изониазидом (ГИНК). При таком лечении почти всегда можно предотвратить развитие активной стадии заболевания.
Лечение активной стадии заключается в 6-месячном курсе приема ППД и рифампина и 2-месячном курсе приема пиразинамида. Вследствие высокой токсичности этих препаратов, больные зачастую стараются уклониться от их приема. Несоблюдение больным режима лечения может привести к развитию у пего микроорганизмов, резистентных к антибиотикам.
Поэтому для предотвращения осложнений все чаще применяется лечение больного в стационаре. (Чтобы больные принимали таблетки, необходимо следить за ними, как за детьми.)
2. Сколько людей во всем мире ежегодно умирает от туберкулеза?
3 000 000 человек.
3. Что является наиболее частым показанием для хирургического лечения больных туберкулезом в США?
Когда инфицирующие микроорганизмы резистентны и к ГИНК, и к рифампину, можно говорить о полирезистентном туберкулезе. Зачастую эти микроорганизмы резистентны и к другим основным препаратам (стрептомицину, этамбутолу, пиразинамиду). Больным с полирезистентным туберкулезом и значительным полостным поражением или разрушением легкого с положительными результатами теста на мокроту или без такового требуется хирургическое вмешательство.
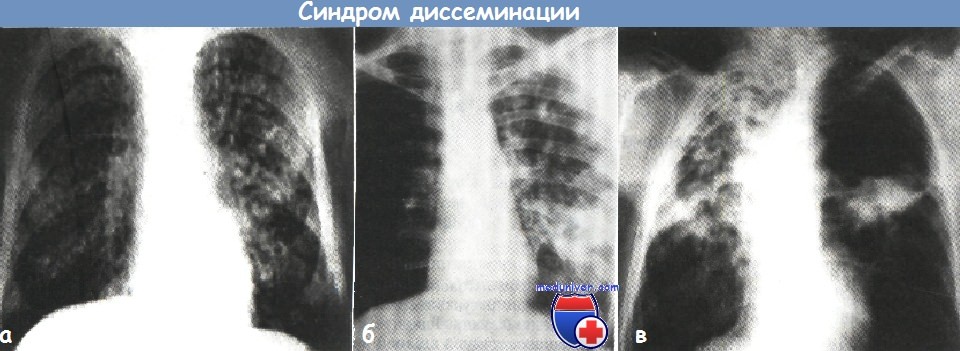
а - синдром выраженной гематогенной диссеминации очагов при диссеминированном туберкулезе легких (рентгенограмма органов грудной клетки в прямой проекции)
б - синдром лимфогенной диссеминации очагов в верхней доле правого легкого (рентгенограмма органов грудной клетки в прямой проекции).
в - синдром бронхогенной диссеминации в правое легкое при фиброзно-кавернозном туберкулезе (рентгенограмма органов грудной клетки в прямой проекции).
4. Назовите другие показания для операции у больных туберкулезом.
Это серьезное кровохарканье (> 600 мл крови в течение 24 часов), бронхостеноз, бронхоплевральный свищ, остановка движений легкого при отсутствии рака.
5. Предрасположены ли больные с полирезистентным туберкулезом к разрушению одного легкого?
По неустановленным причинам у 75% больных с полирезистентным туберкулезом и разрушением только одного легкого разрушается левое легкое.
6. Существуют ли другие легочные инфекции, вызываемые микобактериями?
Нетипичные микобактериальные инфекции, нетуберкулезные микобактериальные инфекции и инфицирование нетуберкулезными микобактериями (МОТТ) — это все синонимы. Наиболее часто среди этих микроорганизмов встречается комплекс Mycobacterium avium (MAC). Среди других можно назвать М. chelonae и абсцессы М. kansaii, М. fortuitum, и М. xenopi. Эти инфекции протекают менее остро, нежели туберкулез.
7. Исчезает ли после операции при микобактериальных инфекциях необходимость в медикаментозном лечении?
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

