Сколько выделено на туберкулез
Обновлено: 18.04.2024
Обследование на туберкулез является обязательным компонентом обследования каждого больного, которому предполагается проведение лечения с использованием ГИБП.
В результате скринингового обследования должны быть даны ответы на следующие вопросы:
· Имеет ли у больного место активный туберкулез органов дыхания или какой-либо внелегочной локализации?
· Имеются ли у больного неактивные изменения после перенесенного активного туберкулеза, излеченного спонтанно или в результате лечебных мероприятий?
· Имеет ли место у больного латентная туберкулезная инфекция?
Для обоснованного ответа на эти вопросы необходимо проведение комплексного обследования, обязательно включающего клиническое, рентгенологическое и микробиологическое исследование мокроты или иного патологического материала, если таковой имеется.
Клиническое исследование больных, которым планируют назначение ГИБП, должно быть направлено на выявление характерных для активного заболевания жалоб и симптомов, а также биологических, медицинских, поведенческих и социальных факторов, повышающих риск заболевания туберкулезом. При клиническом исследовании должен быть тщательно собран анамнез жизни и заболевания, выявлены и детализированы жалобы, проведен осмотр больного и физикальное исследование.
При сборе анамнеза должны быть в обязательном порядке установлены наличие или отсутствие в прошлом у больного активного туберкулеза любой локализации или прохождение им обследования в противотуберкулезных учреждениях, наличие контакта с больными любыми формами туберкулеза (дома, на работе, в кругу друзей и знакомых; в прошлом или в настоящее время), наличие туберкулеза в семье и у кровных родственников. При контакте с больным-бактериовыделителем следует уточнить лекарственную чувствительность выделяемых им МБТ.
Рентгенологическое исследование
Флюорографическое исследование пациентов при скрининге на туберкулез перед назначением ГИБП нецелесообразно и необходимо проводить как минимум рентгенографическое исследование органов грудной клетки в двух проекциях. Проведение компьютерной томографии (КТ) грудной клетки, необходимо в тех случаях, когда необходимо особо надежно документировать исходное состояние паренхимы легких, внутригрудных лимфатических узлов, плевры, бронхиального дерева и средостения.
Обязательными показаниями к КТ являются любые выявленные при рентгенографии изменений органов дыхания, анамнестические указания на перенесенный ранее туберкулез органов дыхания или обследование у фтизиатра по поводу виража туберкулиновой пробы или ее нарастающего или гиперергического результата, а также – впервые выявленные положительные проба с Диаскинтестом или проба на высвобождение ИФН-γ, либо гиперергическая проба Манту с 2 ТЕ.
При выявлении ограниченных участков затемнения легочной ткани, инфильтратов, округлых образований, полостных образований, диссеминированных процессов в легких, очагов невысокой и средней плотности, увеличения в размерах внутригрудных лимфатических узлов, жидкости в плевральной полости необходимо исключение активного туберкулеза и больной должен быть срочно направлен в противотуберкулезный диспансер.
Для решения вопроса о латентной туберкулезной инфекции требуется проведение исследований для выявления специфического клеточного иммунного ответа на антигены МБТ: традиционной туберкулинодиагностики (проба Манту с 2 ТЕ), проб на высвобождение ИФН-γ in vitro (QuantiFERON © -TB Gold.), кожной пробы с аллергеном туберкулезным рекомбинантным (препарат Диаскинтест ® ).
Проба Манту с внутрикожным введением 2 ТЕ перед назначением лечения ГИБП должна быть проведена каждому пациенту
Проба Манту с 2 ТЕ определяет специфическую сенсибилизацию организма к МБТ с помощью очищенного туберкулина и должна производиться в соответствии с действующими инструкциями.
Пробу Манту с 2ТЕ должна проводить по назначению врача специально обученная в противотуберкулезном диспансере медицинская сестра, имеющая ежегодно подтверждаемый допуск к проведению туберкулино- диагностики.
Результат пробы Манту через 72 часа оценивает врач или специально обученная медсестра. Прозрачной линейкой фабричного изготовления измеряют поперечный (по отношению к оси предплечья) размер инфильтрата (папулы) в миллиметрах. При отсутствии инфильтрата измеряют гиперемию.
Реакция считается:
· отрицательной при полном отсутствии инфильтрата (папулы) или гиперемии или при наличии только уколочной реакции (0-1мм);
· сомнительной при инфильтрате размером 2-4 мм или только гиперемии любого размера без инфильтрата;
· положительной при наличии инфильтрата диаметром 5 мм и более.
Слабоположительными считаются реакции с размером инфильтрата 5-9 мм в диаметре, средней интенсивности - 10-14 мм, выраженными - 15-16 мм у детей и подростков и 15-20 мм у взрослых. Гиперергическими у детей и подростков считаются реакции с диаметром инфильтрата 17 мм и более, у взрослых - 21 мм и более, а также везикуло-некротические реакции, независимо от размера инфильтрата, с лимфангиитом или без него.
Усиливающейся реакцией на туберкулин считают увеличение инфильтрата на 6 мм и более по сравнению с предыдущей реакцией.
В России разработан препарат Диаскинтест ® , представляющий собой комплекс рекомбинантных белков CFP-10 и ESAT-6, продуцируемых Echerichia coli BL21(DE3)/pCFP-ESAT, и предназначенный для внутрикожного применения.
Оценка результатов и определение необходимых действий после комплексного скринингового обследования на туберкулез
Оценка результатов скринингового обследования производит фтизиатр, который должен дать заключение о наличии или отсутствии активного туберкулеза, посттуберкулезных изменений, оценить вероятность наличия у пациента латентной инфекции и определить целесообразность проведения химиопрофилактики или превентивного лечения.
· При подозрениях на активный туберкулез любой локализации обследование должно быть продолжено в противотуберкулезном учреждении, с применением расширенного микробиологического и лучевого и дополнительных методов исследования (иммунологических и молекулярно-биологических, эндоскопических, а при необходимости - и хирургических).
· При наличии признаков перенесенного ранее туберкулеза любой локализации или только латентной инфекции должен быть оценен риск развития активного туберкулеза и принято решение о проведении превентивного этиотропного лечения туберкулеза. Для обоснованного решения последнего вопроса необходима оценка всех имеющихся факторов риска заболевания туберкулезом у каждого пациента. При этом следует четко осознавать, что само лечение ГИБП, в первую очередь ингибиторами ФНО-α, является фактором, существенно повышающим риск заболевания туберкулезом.
· При наличии подозрительных на внелегочный туберкулез жалоб необходимо обследование больного в противотуберкулезном учреждении, располагающем возможностями для проведения специализированного обследования для исключения или подтверждения предположений о туберкулезе различных внелегочных локализаций.
Активный туберкулез любой локализации является противопоказанием к назначению ГИБП. Вопрос о лечении ГИБП может быть повторно рассмотрен только после завершения полноценного курса комплексного лечения туберкулеза в соответствии с действующими методическими документами.
Наличие посттуберкулезных изменений органов дыхания и/или иных органов, а также указания об установлении в прошлом диагноза активного туберкулеза являются факторами, повышающими риск заболевания туберкулезом (рецидива туберкулеза). Ни один из используемых в настоящее время режимов этиотропного лечения больных туберкулезом не обеспечивает стерилизацию организма человека от возбудителя туберкулеза. Поэтому ни сам факт проведения в прошлом противотуберкулезного лечения, ни его адекватность, не являются поводом для их игнорирования при назначении значительно снижающих резистентность к туберкулезу медикаментов. При этом не имеет значения ни отсутствие клинической симптоматики, ни характер иммунологических проб (поскольку в момент обследования популяция активно метаболизирующих микобактерий может и не быть значительной). В связи с этим целесообразно назначение больным с туберкулезом в анамнезе превентивного лечения, однако его объем и длительность должны варьировать в зависимости от наличия и числа дополнительных факторов риска эпидемиологического (контакт с больными туберкулезом), медицинского (сопутствующие заболевания, возраст, положительные и гиперергические результаты пробы Манту с 2 ТЕ, проб на высвобождение ИФН-γ, пробы с рекомбинантным туберкулезным антигеном) и социального характера.
При полном отсутствии как посттуберкулезных изменений в органах дыхания, так и указаний на возможный внелегочный туберкулез, необходимо оценить вероятность наличия у больного латентной туберкулезной инфекции, что повышает риск развития активного туберкулеза на фоне лечения ГИБП. При этом следует учитывать как результат пробы Манту с 2 ТЕ, так и проб на высвобождение ИФН-γ и/или пробы с рекомбинантным туберкулезным антигеном (Диаскинтест ® ).
При положительном результате пробы Манту с 2 ТЕ целесообразно проведение проб на высвобождение ИФН-γ (QuantiFERON-TB Gold) и/или пробы с рекомбинантным туберкулезным антигеном (Диаскинтест ® ). При их положительном результате проведение превентивного лечения противотуберкулезными препаратами представляется необходимым, поскольку в этом случае можно говорить о наличии в организме пациента активно метаболизирующей популяции МБТ и прием существующих противотуберкулезных препаратов будет оправдан. Объем и длительность превентивного лечения должны варьировать в зависимости от наличия и числа дополнительных факторов риска эпидемиологического (контакт с больными туберкулезом), медицинского (сопутствующие заболевания, возраст) и социального характера.
При отрицательной пробе Манту и отсутствии контактов можно говорить о малом риске латеной туберкулезной инфекции и ограничиваться в отношении данных больных стандартным наблюдением.
Начало лечения ингибиторами ФНО-α допустимо не ранее, чем через 4 недели превентивного противотуберкулезного лечения.
Вопрос о выборе того или иного ГИБП в зависимости от риска развития туберкулеза в настоящее время может быть решен только эмпирически, поскольку прямых сопоставлений не проводили, а имеющиеся данные разноречивы из-за различий в популяции больных и эпидемической ситуации по туберкулезу в странах и регионах.
ОБСЛЕДОВАНИЕ БОЛЬНЫХ, ПОЛУЧАЮЩИХ ЛЕЧЕНИЕ ГЕННО-ИНЖЕНЕРНЫМИ БИОЛОГИЧЕСКИМИ ПРЕПАРАТАМИ С ЦЕЛЬЮ МОНИТОРИНГА ТУБЕРКУЛЕЗНОЙ ИНФЕКЦИИ
В связи с достаточно высокой вероятностью контакта больных, получающих ГИБП, с источниками туберкулезной инфекции, невозможно ограничиться, по примеру большинства стран Европы, только скринингом перед началом приема ГИБП. На фоне лечения ГИБП больные должны регулярно проходить обследования, в ходе которых должно быть исключено развитие активного туберкулеза и оценена динамика состояния латентной туберкулезной инфекции. Наблюдение за больными со стороны фтизиатра следует продолжать еще в течение 6 месяцев после завершения терапии ГИБП.
При появлении клинической симптоматики – интоксикационных, респираторных, либо подозрительных на развитие активного внелегочного туберкулеза различных локализаций жалоб – внеочередное обследование на туберкулез должно быть проведено безотлагательно.
В случае появления респираторной симптоматики (кашель, отделение мокроты, кровохаркание или кровотечение, боли в груди, одышка) или интоксикационного синдрома (повышение температуры тела, потливость, слабость, снижение массы тела) необходимо проведение рентгенологического исследования органов грудной клетки (при возможности КТ) и микробиологического исследования мокроты с последующей консультацией фтизиатра.
При появлении интоксикационного синдрома, но отсутствии респираторных жалоб, необходимо исключить возможность внелегочного туберкулеза, для чего следует тщательно выяснить наличие жалоб, способных вызвать подозрение на туберкулез различных локализаций.
В случае подтверждения активного туберкулеза следует немедленно прекратить лечение ГИБП и назначить режим противотуберкулезного лечения в соответствии с существующими стандартами.
Отмененное из-за развития активного туберкулеза лечение ГИБП может быть возобновлено по специальному заключению фтизиатра и только после эффективного завершении курса полноценного комплексного лечения туберкулеза в соответствии с действующими методическими документами.
При появлении у больных с ранее отрицательной туберкулиновой пробой положительной или гиперергической пробы, либо при нарастании результатов ранее положительной пробы у больных, прошедших превентивное лечение, необходимо проведение клинического, рентгенологического и лабораторного исследования с целью исключения активного туберкулеза.
После исключения у этих больных активного туберкулеза необходимо проведение проб, выявляющих наличие в организме пациента популяции активно метаболизирующих МБТ - т.е. проб на высвобождение ИФН-γ и/или пробы с рекомбинантным туберкулезным антигеном (Диаскинтестом ® )
Положительный результат проб на высвобождение ИФН-γ и/или пробы с Диаскинтестом ® со значительной степенью вероятности указывает на высокий риск перехода латентной инфекции в клинически манифестированное заболевание и требует прекращения терапии ГИБТ и назначения профилактического курса противотуберкулезной терапии. Терапия ГИБП может быть возобновлена через 8 недель после начала противотуберкулезной терапии. Как альтернатива может рассматриваться переход на лечение менее опасными в отношении развития активного туберкулеза ГИБП
При отрицательных результатах проб на высвобождение ИФН-γ и/или пробы с Диаскинтестом ® , терапия ГИБП может быть продолжена.
Объем противотуберкулезной терапии определяется фтизиатром.
Показания к превентивному лечениюе противотуберкулезными препаратами больных, получающих генно-инженерные иммуносупрессивные препараты основывается на следующих факторах:
· Наличие в анамнезе туберкулеза любой локализации или выявление остаточных изменений спонтанно излеченного туберкулеза на этапе скрининга требует превентивного противотуберкулезного лечения в независимости от результатов иных исследований.
На этапе мониторинга назначение этим больным повторных курсов превентивного противотуберкулезного лечения показано при появлении положительного результата или нарастании размеров пробы Манту с 2 ТЕ при подтверждении их положительным результатом проб на высвобождение ИФН-γ и/или пробы с Диаскинтестом ® .
Если при повторных исследованиях в ходе лечения ГИБП сохраняются положительные результаты проб на высвобождение ИФН-γ и/или пробы с Диаскинтестом ® , то необходимо рассмотреть вопрос о полном отказе от терапии ГИБП или о применении менее опасных в отношении развития активного туберкулеза препаратов (либо этанерцепта, либо ритуксимаба, тоцилизумаба или абатацепта), либо о повторном курсе более интенсивного превентивного лечения туберкулеза.
· Положительный или гиперергический результат пробы Манту с 2 ТЕ, предпочтительно оцененный в динамике, подтвержденный положительной пробой на высвобождение ИФН-γ и/или пробы с Диаскинтестом ® - является показанием к превентивному противотуберкулезному лечению
· Наличие контактов с больными туберкулезом, особенно – с больными-бактериовыделителями – должно рассматриваться как дополнительный фактор риска развития активного туберкулеза и вести к назначению более интенсивного режима превентивного противотуберкулезного лечения и/или формированию режима лечения с учетом данных о спектре лекарственной устойчивости выделяемых больным МБТ
· Сопутствующие заболевания, повышающие риск развития туберкулеза, должны рассматриваться как дополнительный фактор риска развития активного туберкулеза и вести к назначению более интенсивного режима превентивного противотуберкулезного лечения и/или формированию режима лечения с учетом связанных с этим заболеванием противопоказаниям
· Планируемый к использованию или уже употребляемый пациентов ГИБП.
Наибольший риск туберкулеза связан с приемом ингибиторов ФНО-α (цертолизумаб-пегол, адалимумаб, инфликсимаб, и, в меньшей мере степени (по некоторым литературным данным) - этенерцепт. Назначение превентивного курса противотуберкулезной терапии при констатации наличия латентной туберкулезной инфекции у больных, которым планируется лечение данной группой препаратов, следует считать обязательным. Лечение ингибиторами ФНО-α можно начать не ранее, чем через 4 недели после начала курса превентивного противотуберкулезного лечения.
Перед началом лечения ритуксимабом, тоцилизумабом или абатацептом превентивное лечение противотуберкулезными препаратами показано только при наличии туберкулеза в анамнезе и/или при выявлении остаточных посттуберкулезных изменений органов дыхания. Вопрос о назначении превентивного курса противотуберкулезных препаратов на фоне приема ритуксимаба должен быть рассмотрен при появлении впервые положительных результатов проб на высвобождение ИФН-γ или пробы с Диаскинтестом. При этом следует учитывать наличие дополнительных эпидемических, медицинских и социальных факторов.
Превентивное противотуберкулезное лечение проводят под наблюдением врача-фтизиатра, который несет ответственность за правильность, безопасность и эффективность лечения.
Весь курс лечения можно проводить в амбулаторных условиях, либо в санатории, с учетом наличия и тяжести сопутствующих заболеваний, материально-бытовых условий жизни пациента, его психологических особенностей и степени социальной адаптации, местных условий.
Обследование по завершении курса превентивного лечения соответствует по объему обычному контрольному исследованию. Кроме того, необходимо повторение пробы с Диаскинтестом ® и/или тестов на высвобождение ИФН-γ. Их нарастание (появление) или отрицательная динамика клинико-лабораторных показателей требует тщательного клинического, рентгенологического и лабораторного исследования с целью исключения активного туберкулеза. После его исключения необходимо рассмотреть вопрос о полном отказе от терапии ГИБП или о применении менее опасных в отношении развития активного туберкулеза препаратов (либо этанерцепта, либо ритуксимаба, тоцилизумаба или абатацепта), либо о повторном курсе более интенсивного превентивного лечения туберкулеза.
ЗАКЛЮЧЕНИЕ
Для успешного внедрения в России методов биологической терапии хронических воспалительных заболеваний представляется абсолютно необходимым создание системы мероприятий по выявлению, диагностике и профилактике туберкулеза у данной группы больных. Учитывая расширение показаний к применению ГИБП, появление все новых препаратов данного класса и значительный рост числа больных, получающих ГИБП в течение длительного времени (в перспективе – пожизненно), следует говорить о формировании новой группы высокого риска развития туберкулеза. Пациенты, получающие лечение ГИБП нуждаются не только в скрининге туберкулеза перед началом лечения, но и в регулярном обследовании в дальнейшем, направленном на исключение развития активного туберкулеза и мониторинг латентной туберкулезной инфекции.
Туберкулез – это инфекционное заболевание, вызываемое палочкой Коха (Mycobacterium tuberculosis). Патоген чаще всего поражает легкие, но существуют и другие формы: туберкулез костей, суставов, почек, кожи и других органов.
Процент смертности от туберкулеза по всему миру высок, он входит в десятку заболеваний, приводящих к летальным исходам [1]. Это не только медицинская, но и социальная проблема, поскольку на заболеваемость, помимо состояния здоровья, также влияют социальные и экономические причины, качество питания и образ жизни. Ключевыми факторами риска считаются вредные привычки, ослабленная иммунная система и хронический стресс.
Как передается туберкулез
Возбудитель передается от человека к человеку воздушно-капельным путем при чихании и кашле и просто при разговоре, а также иногда контактно (через поврежденную кожу или внутриутробно). Бактерии туберкулеза долго сохраняются активными во внешней среде в плохо проветриваемом помещении и попадают в организм здорового человека через предметы быта и продукты питания.
Заражение туберкулезом еще не означает начало заболевания: оно развивается только у 5-15% инфицированных. До развития первых симптомов может пройти несколько недель или месяцев, и основным фактором риска считается ослабление иммунных сил организма [1].
Классификация туберкулеза
- открытая форма (больной активно выделяет микобактерии в воздух и заражает других людей);
- закрытая форма (больной является носителем и не выделяет возбудителя в окружающую среду).
- первичное заражение с локальным воспалением в области проникновения и вовлечением близлежащих лимфоузлов;
- латентный период с образованием очагов воспаления в других органах;
- активная инфекция с ухудшением общего состояния здоровья, образованием каверн (полостей) в легких и множественными поражениями в других органах [2].
Симптомы туберкулеза
Признаки заражения различаются в зависимости от органа, пораженного микобактерией. Общие симптомы включают утомляемость, сниженную трудоспособность, плохой аппетит, повышенную температуру тела, потерю веса, появление румянца на щеках.
- затяжной кашель на протяжении нескольких недель (сухой или мокрый);
- кровохаркание;
- боль в области груди;
- затрудненное дыхание;
- увеличение периферических лимфоузлов (в области головы, шеи и конечностей);
- ночная потливость;
- периодическое повышение температуры.
Диагностика туберкулеза
Это заболевание, особенно закрытая форма, сложно диагностируется. Переход из латентной фазы в активную смазанный, а клинические симптомы не позволяют установить точный диагноз или отсутствуют. В связи с этим решающее значение имеет лабораторная диагностика.
Квантифероновый тест на туберкулез. Этот современный иммунологический метод позволяет выявить латентный туберкулез, а также туберкулезное поражение других органов. Введения туберкулина не требуется, поэтому этот тест подходит уязвимым группам пациентов (беременные и кормящие женщины, пожилые люди, ВИЧ-инфицированные, люди с непереносимостью туберкулина). Для диагностики используется венозная кровь. Наличие в организме активного туберкулеза обуславливает появление в крови особых белков, входящих в состав микобактерий. Т-лимфоциты реагируют на присутствие этих белков и в результате такой сенсибилизации начинают усиленно вырабатывать интерферон-гамма. Квантифероновый тест основан на измерении уровня интерферона-гамма, повышение которого указывает на наличие туберкулезной инфекции в пробе крови.
Метод T-SPOT.TB. Позволяет диагностировать латентную и активную формы легочного и внелегочного туберкулеза. Для исследования используют венозную кровь. В основе метода лежит оценка количества самих сенсибилизированных Т-лимфоцитов. Он также не дает ложноположительных результатов и подходит уязвимым группам пациентов.
Анализ мокроты. Для проведения теста необходимо собрать утреннюю мокроту, которая отделяется при кашле. Во взятом образце определяют наличие самих микобактерий. Анализ подходит только для диагностики туберкулеза легких.
Анализ мочи. Выявляют изменения параметров, характерные для туберкулеза: появление лейкоцитов, эритроцитов, бактерий, белка, гноя, сдвиг реакции мочи в кислую сторону.
Отрицательные лабораторные анализы не гарантируют отсутствие туберкулеза. Пациенты с подозрением на заболевание проходят флюорографию и/или рентгенографию легких. Для выявления внелегочных форм туберкулеза проводят МРТ, КТ и другие инструментальные исследования. Также применяют биопсию (взятие образца тканей) для микроскопических исследований и посевов на питательные среды.
Дифференциальную диагностику проводят с широким рядом заболеваний в тех случаях, когда ни одно исследование не подтвердило наличие микобактерий, присутствуют атипичные симптомы или отсутствует адекватный ответ на противотуберкулезное лечение.
Лечение туберкулеза
- Медикаментозная терапия. Противотуберкулезные препараты разделяют на основные (назначаются пациентам с первичным заражением), резервные (назначаются при неэффективности препаратов основной группы или их непереносимости) и комбинированные (многокомпонентные препараты с фиксированной дозой отдельных компонентов).
- Химиотерапия. Направлена на уничтожение микобактерий или подавление их размножения.
- Симптоматическое лечение конкретных нарушений и симптомов.
- Физиотерапия при туберкулезе легких с целью улучшения питания тканей и стимуляции их восстановления (ингаляции, ароматерапия, электролечение, лазеротерапия, дарсонвализация, магнитотерапия) [3].
Полное выздоровление не гарантирует отсутствие рецидива заболевания в будущем.

Как действует возбудитель туберкулеза
Классификация и виды туберкулеза
В основе классификации туберкулеза лежат клинико-рентгенологические частности клинических форм заболевания: его фаза, бактериовыделение, а так же место распространения и длительность развития. Клиническая классификация болезни включает форму заболевания, характеристику процесса течения, список осложнений и последствия вылеченного туберкулеза. Клинические формы болезни дифференцируются по месту распространения болезни и признакам клинико-рентгенологических исследований. Они делятся на три разновидности:
1) туберкулезная интоксикация в детском возрасте и у подростков;
2) туберкулез органов дыхательной системы;
3) туберкулез внелегочной системы (остальных систем организма).
Характеристику процесса развития туберкулеза составляют исходя из следующих факторов: места распространения патологии, присутствия либо отсутствия МБТ (микобактерии туберкулеза) и клинико-рентгенологических показателей. Местом распространения заболевания считаются легкие, их сегменты либо иные затронутые органы. К фазам туберкулеза относят инфильтрацию, распад, обсеменение, уплотнение, образование рубцов, рассасывание и обызвествление. Под бактериовыделением понимают наличие (МБТ+) либо отсутствие (МБТ-) выделений в окружающую среду возбудителей туберкулеза. Наиболее известным осложнением туберкулеза считается кровохарканье, а так же кровотечение в легких. Помимо этих состояний, осложнения могут проявиться в виде спонтанного пневмоторакса, ателектаза и образования свищей. После выздоровления в организме остаются следы перенесенного туберкулеза: это могут быть оставшиеся рубцы в органах, кальцинаты в легочной ткани и узлах лимфатической системы и фиброзные изменения.
Формы туберкулеза многообразны, и стоит рассмотреть каждую из них подробно. Начнем с туберкулеза органов дыхательной системы:
Внелегочные формы туберкулеза затрагивают следующие органы:
- мозговые оболочки, ЦНС. Такой туберкулез называется туберкулезным менингитом и считается одной из наиболее опасных форм. При этом повреждается спинной и головной мозг, что ведет к неврологическим нарушениям у пациента;
- кишечник, брюшину и брыжеечные лимфоузлы. Эта форма туберкулеза развивается после приема в пищу продуктов с содержанием палочек Коха и проявляется как воспалительный процесс в стенках кишечника, лимфоузлах и брыжейке;
- кости и суставы. При таком туберкулезе повреждаются в основном позвонки и трубчатые кости. Костный и суставной туберкулез — следствие распространения заболевания из других очагов;
- органы мочеполовой системы. Частым органом поражения являются почки. Почки, пораженные туберкулезом, могут утратить свою функциональность полностью. Распространение туберкулеза на мочевой пузырь, мочеиспускательный канал и мочеточник происходит обычно после поражения почек. Такая форма туберкулеза приводит к деформации органов и нарушению половой и мочеиспускательной функций. У мужчин эта патология распространяется на предстательную железу, яички и семявыводящие пути, а у женщин — на яичники, маточные трубы и полость;
- кожу и подкожную клетчатку. Туберкулез кожи развивается вследствие контакта с возбудителем;
- периферические лимфоузлы. Этой форме свойственно гранулематозное воспаление лимфоидной ткани;
- органы зрения. Офтальмотуберкулез характеризуется постоянным снижением зрения и тяжелыми последствиями при несвоевременном лечении — вплоть до инвалидности.
Клиническая классификация туберкулеза дает много информации о заболевании, но этого недостаточно для диспансерной практики, необходимой пациентам, больным туберкулезом. Поэтому для туберкулеза существуют отдельно клиническая и диспансерная классификации.
Формы туберкулеза
Закрытый туберкулез определить непросто, он требует специфической диагностики. Эта форма неопасна для окружающих и хорошо поддается лечению при своевременном обнаружении. При открытой форме туберкулеза люди всегда жалуются на кашель, повышение температуры, слабость и потливость. Возможно кровохарканье. Открытая форма туберкулеза может быть вылечена при строгом соблюдении рекомендаций врача и своевременном начале лечения.
Заразен ли туберкулез?
По сути, ответ на этот вопрос мы уже получили, но теперь рассмотрим подробно возможные пути передачи этого заболевания. Основным источником заражения здоровых людей являются пациенты, распространяющие МБТ, — больные открытой формой заболевания. Это происходит при прямом и продолжительном контакте здорового человека и зараженного. Туберкулез передается:
- воздушно-капельным путем: микобактерии туберкулеза попадают в воздух при кашле, беседе либо чихании больного открытой формой туберкулеза и могут вдыхаться здоровыми людьми. Кроме того, капли мокроты могут оседать и превращаться в пылинки, также провоцирующие заражение, и тогда речь пойдет о пылевой инфекции. Для заражения достаточно 1-2 бактерий;
- алиментарным путем. Заражение происходит при употреблении в пищу зараженных продуктов, и для инфицирования требуется большее количество бактерий, чем при воздушно-капельном пути. Бактерии туберкулеза проникают в кишечник и при проглатывании собственной зараженной мокроты больным туберкулезом;
- контактным путем. Такой путь заражения распространен мало, но бывали случаи заражения туберкулезом через конъюнктиву глаза и через поврежденные участки кожи;
- посредством внутриутробного заражения. Заражение туберкулезом плода происходит через заражение плаценты. Такие случаи редки.

Инкубационный период туберкулеза
Период инкубации туберкулеза — это отрезок времени, прошедший от проникновения палочки Коха в организм до времени проявления первых симптомов заболевания. Инкубационный период туберкулеза может продолжаться от трех месяцев до года, а бывает и дольше. Завершение инкубационного периода сложно поддается определению, так как нелегко сразу точно диагностировать туберкулез: уходит некоторое время на исключение похожих болезней. К тому же при проникновении туберкулезной палочки в организм иммунная система активизируется и, если она находится в хорошем состоянии, может побороть инфекцию и не дать заболеванию развиться. При слабом иммунитете палочка Коха переходит с кровью в легкие и начинает свою разрушительную работу. В инкубационный период человек незаразен, и даже проба Манту на начальном этапе не дает положительного результата. Период инкубации внелегочного туберкулеза больше, чем легочного. Выявить туберкулез в инкубационном периоде самостоятельно практически невозможно.
Стадии и симптомы туберкулеза
Существует несколько точек зрения относительно классификации туберкулеза по стадиям. Раньше медики выделяли первичную стадию (само течение болезни) и реинфекционную (рецидив невылеченного заболевания). В середине ХХ века медики пришли к выводу, что логичнее выделить три стадии: первичную, послепервичную и плеврит. Некоторые специалисты сошлись во мнении, что стадии туберкулеза следует разделить на первичное туберкулезное заражение, латентную (скрытую) инфекцию и рецидивирующий туберкулез. Разберем подробнее эти стадии:
- При первичном инфицировании наблюдается локальное воспаление в области проникновения туберкулезной инфекции. Распространяясь далее на соседние лимфоузлы, бактерии образуют первичный туберкулезный комплекс.
- При ослабленной иммунной системе на стадии латентной инфекции возможно распространение туберкулеза и образование очагов в иных органах.
- Для рецидивирующего туберкулеза характерны многочисленные поражения органов, заметное ухудшение общего состояния здоровья, перепады температуры тела, образование каверн в легких.
Говоря о симптомах туберкулеза, нужно иметь в виду, что в целом течение заболевания вне зависимости от очага имеет общие черты. Разберем особенности проявлений открытого и закрытого туберкулеза легких. Закрытая форма туберкулеза легких, в отличие от открытой формы, практически не имеет внешних проявлений и выявляется посредствам анализа Манту.
Как вовремя заметить первые признаки туберкулеза? Это сделать не так-то просто, ведь первые симптомы едва заметны и начинают усиливаться лишь со временем. Для туберкулеза характерно ночное и вечернее проявления, что важно для исключения иных заболеваний дыхательных путей. Наиболее ярким признаком туберкулеза является кашель (сначала сухой, а потом с мокротой более 3 недель). Кашлю сопутствует снижение массы тела (обычно резкое), бледность кожи, постоянная слабость и низкая работоспособность. Все эти признаки меняют человека на глазах. Появляется лихорадка, но температура не превышает 38°. Один из самых известных признаков туберкулеза — кровохарканье, которое происходит после сильного приступа кашля. Кровохарканье грозит кровотечением в легких, что может привести к смерти.
Симптомы туберкулеза у детей проявляются гораздо быстрее, чем у взрослых. Это связано со слаборазвитой иммунной системой. Туберкулез у детей очень опасен в силу быстрого развития. Наиболее подвержены опасности дети, живущие в антисанитарных условиях, плохо питающиеся и получающие недостаточно витаминов. Если ваш ребенок часто и быстро устает, отказывается от еды, теряет вес, а также у него снижено внимание и периодически поднимается температура, то поспешите к фтизиатру, чтобы не допустить дальнейшего развития болезни.
Диагностика туберкулеза
В сегодняшней медицине диагностике туберкулеза уделяется особое внимание. Общепринятым и известным методом определения заболевания является туберкулиновая диагностика, или, попросту говоря, тест Манту. Он проводится посредством введения под кожу туберкулина, а результаты проверяют по истечении 72 часов. Этот метод удобен для проведения массовой диагностики, например в школах. Одним из новейших современных методов диагностики стал диаскинтест на туберкулез. У него есть сходство с пробой Манту: результат оценивают также через 72 часа. Его преимущество перед пробой Манту состоит в том, что дети, не зараженные палочкой Коха и страдающие аллергией, не дают на него реакции. Это связано с входящим в его состав гибридным белком и отсутствием вакцинного штамма mycobacterium bovis БЦЖ и бактерий нетуберкулезной природы. Норма диаскинтеста — полное отсутствие каких-либо следов, кроме следа от инъекции. Важно помнить, что к проведению пробы Манту и диаскинтеста есть противопоказания: непереносимость туберкулина (может дать ложноположительный результат), инфекционные заболевания или же обострения соматических, а так же карантин.
Другим важным методом диагностики считается лабораторная диагностика туберкулеза. Она позволяет исследовать мокроту на содержание в ней микобактерий, устойчивость бактерий к лекарственным препаратам, а также количественный показатель.
Еще одним важным методом диагностики признаны анализы крови и мочи. При туберкулезе наблюдается повышение СОЭ, показатели могут вырасти до отметки 80 мм/ч, а в процессе выздоровления снижаться. Анализ мочи не сильно изменяется при туберкулезе, за исключением случаев туберкулезного поражения почек и мочевыводящих путей.
Современный метод диагностики туберкулеза у детей — ПЦР. Это исследование позволяет обнаружить ДНК палочек Коха в детском биоматериале — мокроте и, например, промывных водах бронхов. Помимо этого, ПЦР определяет чувствительность микобактерий к лекарственным препаратам.
Еще один современный лабораторный тест — квантифероновый. Посредством этого теста определяют наличие гамма-интерферона, выделяемого Т-лимфоцитами в ответ на протеины МТБ. Плюсом этого теста является отсутствие противопоказаний и ложноположительного результата при условии вакцинации БЦЖ.
Одним из самых точных методов диагностики туберкулеза легких считается анализ мокроты, но это долгое исследование, результаты которого могут готовиться несколько недель. Взятую мокроту помещают в резервуар с определенным составом, который способствует росту туберкулезных микобактерий. Если, спустя необходимое количество времени, специалисты обнаруживают рост микобактерий, значит, результат положительный. При отрицательном результате роста микобактерий не наблюдается.
При туберкулезе легких актуальны рентгенологические исследования:
- рентгеноскопия. Этот метод широко применяется для начального обследования пациентов и состоит в медицинском исследовании в реальном времени;
- рентгенография — основной метод рентгенологической диагностики на сегодня. Он представляет собой проекцию теней тела на рентген-пленку и в сравнении с рентгеноскопией дает более полную картину болезни;
- томография — метод, при котором делают снимки отдельных слоев легких, он успешно применяется для определения характера и границ поражения;
- флюорография — метод, активно применяемый для массовой диагностики и направленный на выявление скрытых заболеваний легких.
Лечение туберкулеза
Туберкулез при беременности

Туберкулез у детей
Детский туберкулез распространен не меньше взрослого, только протекает он гораздо тяжелее в силу слабого иммунитета у детей. Симптомы и причины детского туберкулеза мы описали в части, посвященной стадиям и симптомам туберкулеза в целом. У детей чаще встречается форма диссеминированного туберкулеза. Туберкулез легких у детей лечится почти так же, как у взрослых. При своевременно начатом лечении это заболевание излечимо. С туберкулезом легких можно спутать системную красную волчанку. Это связано со схожестью симптомов, но есть и явные отличия — наличие в крови либо в костном мозге клеток Харгрейса, характерных для волчанки.
Прививка от туберкулеза
Детям проводят вакцинацию прививкой БЦЖ в качестве профилактики туберкулеза. Она способна защитить ребенка от тяжелой формы туберкулеза. Первая прививка БЦЖ проводится новорожденному на 4 день жизни еще в роддоме. Вакцину вводят в левое плечо. Столь ранняя вакцинация объясняется большой распространенностью туберкулеза, а следовательно, есть необходимость в максимально ранней выработке иммунитета у ребенка.
Вакцина БЦЖ представляет собой ослабленный штамм, помогающий выработать иммунитет. Для недоношенных и слабых детей изобрели аналог вакцины — БЦЖ-М, содержание микробов в которой вдвое меньше, чем в стандартной БЦЖ. Нормальная реакция на вакцинацию проявляется в виде образования на месте инъекции бугорка (через 1,5-2 месяца), а потом пузырька с желтоватой жидкостью, который лопается (в 3-4 месяца) и покрывается коркой. Плохой реакцией на вакцину считается нагноение места инъекции. От вакцинации можно отказаться, но тогда родители берут на себя ответственность за здоровье ребенка.
Профилактика туберкулеза
Профилактика туберкулеза включает целый комплекс мероприятий и социальную работу. Эти мероприятия направлены на улучшение уровня жизни населения, недопущение развития профессиональных заболеваний легких, контроль экологической обстановки, борьбу с вредными привычками и нормализацию питания. Для стабильной профилактики туберкулеза государство должно предоставить населению достаточное количество санаториев, проводить своевременную вакцинацию и регулярную диагностику заболевания. Все эти действия снижают риск роста туберкулеза. Людям, работающим с больными туберкулезом, профилактика должна проводиться чаще. Меры профилактики делятся на специфические и неспецифические. К первым относятся вакцинация и ревакцинация БЦЖ, а также химиопрофилактика. Неспецифическими принято считать грамотный распорядок дня, здоровый образ жизни и другие действия, направленные на укрепление организма.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туберкулез легких: причины появления, симптомы, диагностика и способы лечения.
Определение
Туберкулез – инфекционное заболевание, передающееся воздушно-капельным путем. Его возбудителем является бактерия Mycobacterium tuberculosis. Заразиться может каждый, но особенно восприимчивы к туберкулезу дети ввиду недостаточно сформированного иммунитета.
Заболевание излечимо, но лечение занимает длительное время. Огромное значение имеет ранняя диагностика туберкулеза - чем скорее он будет выявлен, тем меньше осложнений вызовет.
Причины появления туберкулеза
Туберкулез передается воздушно-капельным и воздушно-пылевым путями. Микобактерии находятся в мельчайших каплях, которые больной туберкулезом выделяет при разговоре, кашле, чихании и т.д.
Количество людей, инфицированных бактериями туберкулеза, составляет примерно 25–30%. Но заболевает только каждый десятый из них.
Выделяет микобактерии не каждый больной туберкулезом, а только тот, у кого происходит распад легочной ткани и бактериовыделение (в просторечии – открытая форма туберкулеза). Получить дозу микобактерий можно, даже не контактируя непосредственно с больным человеком, так как они способны оседать на частичках пыли и оставаться на ней при благоприятных условиях до 18 дней.
Дети чрезвычайно восприимчивы к инфекциям, а отсутствие прививок приводит к тому, что, встретив туберкулезную палочку, организм не распознает ее как чужеродный агент и не выделяет антитела для борьбы с инфекцией, а вместо этого дает бактериям возможность беспрепятственно проникнуть в легкие.
Среди взрослого населения в группу риска по заражению туберкулезом входят:
- пожилые люди,
- лица, страдающие хроническими заболеваниями (такими, как сахарный диабет, аутоиммунные заболевания),
- люди с онкологическими заболеваниями,
- люди, принимающие иммуносупрессивные препараты,
- пациенты, перенесшие тяжелые операции,
- курильщики.
- Первичный туберкулезный комплекс. Возникает при первичном заражении туберкулезом и встречается, как правило, среди детей. Протекает без выраженных симптомов, рентгенологически напоминает пневмонию, поэтому диагностика затруднена, не заразен. Небольшой очаг в большинстве случаев закрывается капсулой, и болезнь дальше не развивается.
- Туберкулез внутригрудных лимфатических узлов. Характеризуется распространением туберкулезных очагов в обоих легких и поражением лимфоузлов.
- Диссеминированный туберкулез легких. По всей поверхности легких образуются крошечные воспалительные бугорки. Может быть острым или хроническим, протекает тяжело (с лихорадкой, интоксикацией) и волнообразно.
- Очаговый туберкулез легких. В легком образуется от одного до нескольких воспалительных очагов не более 1 см в диаметре. Может протекать бессимптомно или с невысокой температурой, недомоганием.
- Инфильтративный туберкулез легких. Является одним из осложнений очагового туберкулеза. Протекает тяжело, с длительной лихорадкой, потерей веса, кашлем, может наблюдаться кровохарканье.
- Казеозная пневмония. Тяжелая форма легочного туберкулеза, развивается остро, с тяжелой интоксикацией, лихорадкой. Характеризуется массивным воспалением и затем распадом легочной ткани с образованием полостей в легком. Чаще всего возникает у больных с ослабленным иммунитетом.
- Туберкулема легких. В ткани легкого образуется инкапсулированный очаг более 1 см в диаметре, внутри которого происходит распад легочной ткани.
- Кавернозный туберкулез легких. Тяжелая форма туберкулеза, при которой происходит деструкция легочной ткани и образуются большие каверны (полости) в легком. Возникает как осложнение других форм туберкулеза.
- Фиброзно-кавернозный туберкулез легких. Является завершающим этапом кавернозного туберкулеза, когда окончательно формируется полость в легком.
- Цирротический туберкулез легких. Последняя стадия туберкулеза легких, характеризуется замещением легочной ткани на рубцовую. Встречается в 0,1-8% случаев, в основном у нелеченых или неправильно леченых пациентов. Для формирования данной формы требуются годы болезни.
- Туберкулезный плеврит. Воспалительный процесс поражает оболочку легких – плевру. Может развиться как осложнение туберкулеза легких или как самостоятельное заболевание, особенно у молодых людей.
- Туберкулез бронхов, трахеи, верхних дыхательных путей.
- Туберкулез органов дыхания, комбинированный с профессиональными пылевыми заболеваниями легких.
- с выделением микобактерий туберкулеза (МБТ+);
- без выделения микобактерий туберкулеза (МБТ–).
- Выраженная слабость, утомляемость, хроническая усталость.
- Бессонница, ночные кошмары.
- Снижение аппетита и потеря массы тела.
- Ночная потливость (она может быть настолько сильной, что больному приходится менять постельное белье).
- Повышение температуры тела, в основном до субфебрильных значений, то есть не выше 37,5°С. Температура держится постоянно и сопровождается ознобом.
- Кашель. Сначала больных беспокоит сухой кашель, но по мере прогрессирования заболевания появляется мокрота.
- Кровохарканье. Характерно для более поздних стадий туберкулеза.
- Боль в грудной клетке. Возникающая при кашле боль свидетельствует о вовлечении плевры в патологический процесс.
- Сильная одышка.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (с целью выявления воспалительного процесса).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Тест предназначен для скрининговой оценки состава и количественного соотношения фракций белка сыворотки крови методом электрофореза. Синонимы: Электрофорез белков сыворотки. SPEP. Краткая характеристика белковых фракций сыворотки крови Общий белок сыворотки крови состоит из смеси белков с ра.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Анализ крови на ЛДГ; Лактатдегидрогеназа; L-лактат; НАД+Оксидоредуктаза; Дегидрогеназа молочной кислоты. Lactate dehydrogenase, Total; Lactic dehydrogenase; LDH; LD. Краткая характеристика определяемого вещества Лактатдегидрогеназа ЛДГ – цитоплазматический.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl.
Определение ДНК возбудителей туберкулеза: комплекса микобактерий: M. tuberculosis, M. bovis, M. bovis BCG, M. microti, M. africanum в мокроте, смывах с бронхов, лаважной жидкости методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени. Туберкулёз (от лат. tubercul.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Диагностический тест с постановкой внутрикожной пробы для всех возрастных групп с целью диагностики туберкулезной инфекции.
Туберкулез – инфекционное хроническое заболевание, вызываемое микобактериями туберкулеза (Mycobacterium tuberculosis complex). Активный туберкулез развивается приблизительно у 10% людей, инфицированных M. tuberculosis. В остальных случаях благодаря иммунной системе происходит элиминация возбуд.
Лечение туберкулеза легких
Успех лечения во многом зависит от ранней диагностики заболевания. Терапия туберкулеза длительная и составляет от 4 месяцев до нескольких лет.
Самостоятельное прекращение приема лекарств, пропуск или уменьшение дозировки могут вызвать резистентность, то есть устойчивость микобактерий к антибиотикам.
Во время лечения необходимо отказаться от курения и употребления алкоголя.
Терапия туберкулеза подразумевает комбинацию нескольких антибактериальных препаратов. В основном все лекарства принимают в таблетированной форме, однако в начале заболевания или при тяжелом течении требуется их внутривенное введение.
Лечение туберкулеза осуществляется как дома, так и в специализированном стационаре. Госпитализация показана при первичном обнаружении туберкулеза, для лечения тяжелых форм туберкулеза и для хирургического лечения туберкулеза легких.
Во время терапии туберкулеза очень важно полноценно питаться, получая с пищей необходимое количество калорий, витаминов и питательных веществ.
Калорийность пищи должна быть на 10% выше, чем при обычном образе жизни. Молочные продукты, нежирное мясо, рыба, орехи богаты белком, который необходим для укрепления иммунитета. Обязательно нужно включать в меню овощи, зелень, цельнозерновые продукты. Следует избегать фастфуда, жирной, копченой пищи, сахара и сладких газированных напитков.
К неспецифическим осложнениям, характерным для многих легочных заболеваний, врачи относят кровохарканье, легочное кровотечение, спонтанный пневмоторакс. Спонтанный пневмоторакс – это попадание воздуха в плевральную полость вследствие повреждения ткани легкого. Наличие воздуха в плевральной полости сдавливает легкие и мешает нормальному процессу дыхания. Описаны случаи, когда к пневмотораксу приводит образование бронхоплевральных свищей.
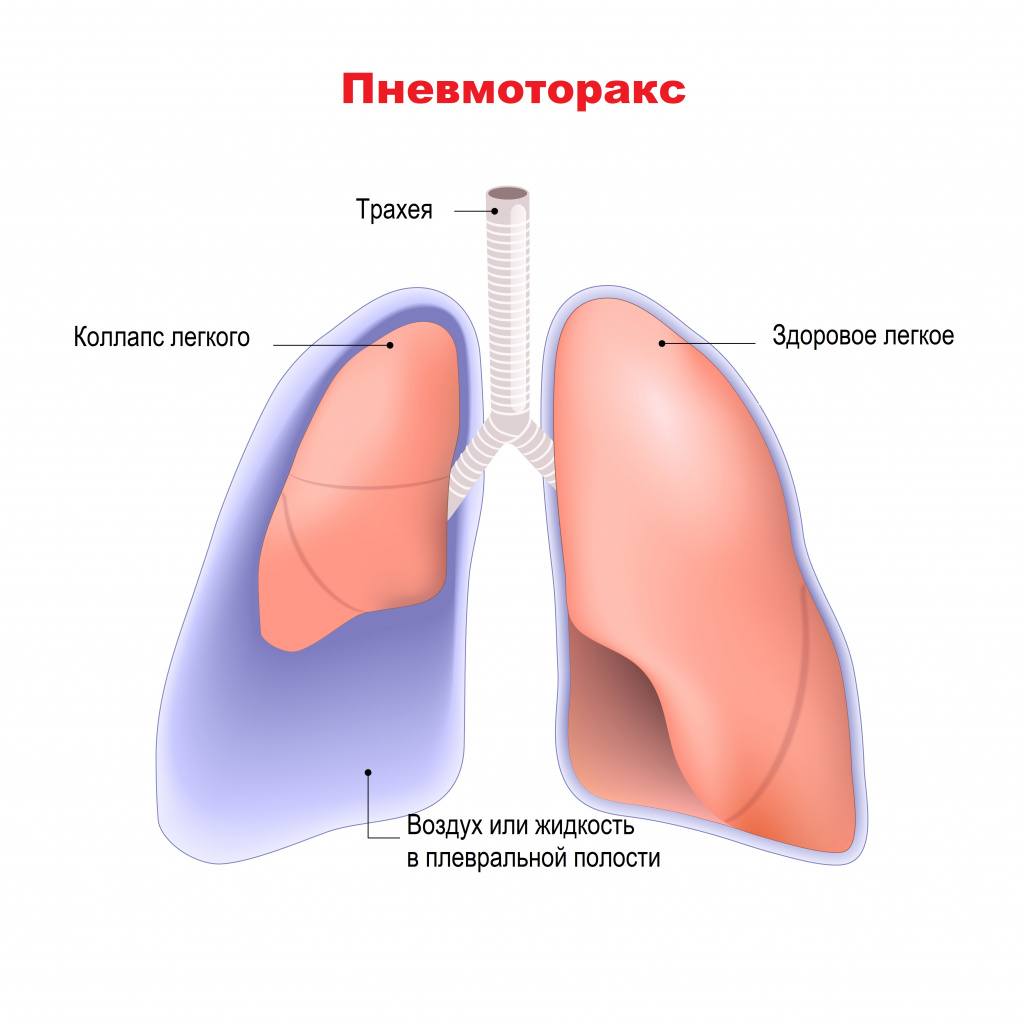
К редким, но грозным осложнениям относятся: ателектаз (спадение части легкого, которая перестает участвовать в газообмене и процессе дыхания), абсцесс легкого (образование гнойника в ткани легкого), амилоидоз внутренних органов (в результате длительного воспалительного процесса происходит нарушение белкового обмена, в органах начинает откладываться белок-амилоид, вследствие чего нарушается их нормальная работа), хроническая легочная недостаточность.
К специфическим осложнениям, характерным для туберкулеза легких, относятся: туберкулез бронхов, трахеи, гортани, корня языка; туберкулезный плеврит; туберкулезная эмпиема – скопление гноя в плевральной полости.
Профилактика туберкулеза легких
К специфической профилактике относится вакцинация.
Вакцину вводят внутрикожно, после чего формируется местный туберкулезный процесс, неопасный для общего здоровья. Впоследствии организм вырабатывает специфический иммунитет против микобактерий. Это значит, что привитой ребенок с хорошим поствакцинальным иммунитетом при встрече с микобактериями либо не инфицируется, либо переносит инфекцию в легкой форме.
Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Повторные вакцинации проводят в 7 и 14 лет.
Профилактика туберкулеза у взрослых включает ежегодную диспансеризацию с выполнением флюорографии легких.
- Карачунский М.А. Дифференциальная диагностика туберкулеза легких // Пульмонология и аллергология. – Т.1. – 2005. С. 6–9.
- Клинические рекомендации «Туберкулез у взрослых. Разраб.: Российское Общество Фтизиатров, Ассоциация фтизиатров. – 2022.
- Клинические рекомендации «Туберкулез у детей. Разраб.: Российское Общество Фтизиатров. – 2020.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

