Сколько живут с туберкулезом легких на последней стадии
Обновлено: 25.04.2024
Туберкулез – это инфекционное заболевание, вызываемое палочкой Коха (Mycobacterium tuberculosis). Патоген чаще всего поражает легкие, но существуют и другие формы: туберкулез костей, суставов, почек, кожи и других органов.
Процент смертности от туберкулеза по всему миру высок, он входит в десятку заболеваний, приводящих к летальным исходам [1]. Это не только медицинская, но и социальная проблема, поскольку на заболеваемость, помимо состояния здоровья, также влияют социальные и экономические причины, качество питания и образ жизни. Ключевыми факторами риска считаются вредные привычки, ослабленная иммунная система и хронический стресс.
Как передается туберкулез
Возбудитель передается от человека к человеку воздушно-капельным путем при чихании и кашле и просто при разговоре, а также иногда контактно (через поврежденную кожу или внутриутробно). Бактерии туберкулеза долго сохраняются активными во внешней среде в плохо проветриваемом помещении и попадают в организм здорового человека через предметы быта и продукты питания.
Заражение туберкулезом еще не означает начало заболевания: оно развивается только у 5-15% инфицированных. До развития первых симптомов может пройти несколько недель или месяцев, и основным фактором риска считается ослабление иммунных сил организма [1].
Классификация туберкулеза
- открытая форма (больной активно выделяет микобактерии в воздух и заражает других людей);
- закрытая форма (больной является носителем и не выделяет возбудителя в окружающую среду).
- первичное заражение с локальным воспалением в области проникновения и вовлечением близлежащих лимфоузлов;
- латентный период с образованием очагов воспаления в других органах;
- активная инфекция с ухудшением общего состояния здоровья, образованием каверн (полостей) в легких и множественными поражениями в других органах [2].
Симптомы туберкулеза
Признаки заражения различаются в зависимости от органа, пораженного микобактерией. Общие симптомы включают утомляемость, сниженную трудоспособность, плохой аппетит, повышенную температуру тела, потерю веса, появление румянца на щеках.
- затяжной кашель на протяжении нескольких недель (сухой или мокрый);
- кровохаркание;
- боль в области груди;
- затрудненное дыхание;
- увеличение периферических лимфоузлов (в области головы, шеи и конечностей);
- ночная потливость;
- периодическое повышение температуры.
Диагностика туберкулеза
Это заболевание, особенно закрытая форма, сложно диагностируется. Переход из латентной фазы в активную смазанный, а клинические симптомы не позволяют установить точный диагноз или отсутствуют. В связи с этим решающее значение имеет лабораторная диагностика.
Квантифероновый тест на туберкулез. Этот современный иммунологический метод позволяет выявить латентный туберкулез, а также туберкулезное поражение других органов. Введения туберкулина не требуется, поэтому этот тест подходит уязвимым группам пациентов (беременные и кормящие женщины, пожилые люди, ВИЧ-инфицированные, люди с непереносимостью туберкулина). Для диагностики используется венозная кровь. Наличие в организме активного туберкулеза обуславливает появление в крови особых белков, входящих в состав микобактерий. Т-лимфоциты реагируют на присутствие этих белков и в результате такой сенсибилизации начинают усиленно вырабатывать интерферон-гамма. Квантифероновый тест основан на измерении уровня интерферона-гамма, повышение которого указывает на наличие туберкулезной инфекции в пробе крови.
Метод T-SPOT.TB. Позволяет диагностировать латентную и активную формы легочного и внелегочного туберкулеза. Для исследования используют венозную кровь. В основе метода лежит оценка количества самих сенсибилизированных Т-лимфоцитов. Он также не дает ложноположительных результатов и подходит уязвимым группам пациентов.
Анализ мокроты. Для проведения теста необходимо собрать утреннюю мокроту, которая отделяется при кашле. Во взятом образце определяют наличие самих микобактерий. Анализ подходит только для диагностики туберкулеза легких.
Анализ мочи. Выявляют изменения параметров, характерные для туберкулеза: появление лейкоцитов, эритроцитов, бактерий, белка, гноя, сдвиг реакции мочи в кислую сторону.
Отрицательные лабораторные анализы не гарантируют отсутствие туберкулеза. Пациенты с подозрением на заболевание проходят флюорографию и/или рентгенографию легких. Для выявления внелегочных форм туберкулеза проводят МРТ, КТ и другие инструментальные исследования. Также применяют биопсию (взятие образца тканей) для микроскопических исследований и посевов на питательные среды.
Дифференциальную диагностику проводят с широким рядом заболеваний в тех случаях, когда ни одно исследование не подтвердило наличие микобактерий, присутствуют атипичные симптомы или отсутствует адекватный ответ на противотуберкулезное лечение.
Лечение туберкулеза
- Медикаментозная терапия. Противотуберкулезные препараты разделяют на основные (назначаются пациентам с первичным заражением), резервные (назначаются при неэффективности препаратов основной группы или их непереносимости) и комбинированные (многокомпонентные препараты с фиксированной дозой отдельных компонентов).
- Химиотерапия. Направлена на уничтожение микобактерий или подавление их размножения.
- Симптоматическое лечение конкретных нарушений и симптомов.
- Физиотерапия при туберкулезе легких с целью улучшения питания тканей и стимуляции их восстановления (ингаляции, ароматерапия, электролечение, лазеротерапия, дарсонвализация, магнитотерапия) [3].
Полное выздоровление не гарантирует отсутствие рецидива заболевания в будущем.
Заболевания легких занимают одной из лидирующих мест среди недугов современного мира. Этому способствует множество причин, среди которых можно выделить неправильный образ жизни, негативно влияющую экологию и вирусные болезни. Последняя стадия туберкулеза является завершающей, и при отсутствии надлежащего лечения она заканчивается летальным исходом.
Стадии заболевания
Туберкулез – опасная болезнь, которая может поражать как легкие, так и другие части организма. Недуг подразделяется на легочную и внелегочную формы, в зависимости от места дислокации инфильтратов.
Также существует открытая и закрытая формы. Их отличие состоит в том, что в первом случае человек является как носителем инфекции, так и ее переносчиком. Во время кашля выходит мокрота, через которую в воздухе распространяются микробактерии туберкулеза. Закрытая форма характеризуется изолированностью бактерий и их неспособностью к передвижению по организму. В этом случае пациент не может заразить других людей.

Также выделяются два основных вида болезни, которые зависят от того, впервые человек заболел, или заболевание является следствием рецидива:
Что касается стадий туберкулеза, то медики выделяют 4 основных этапа:
-
Начало заражения. На этой стадии вирус попадает в организм человека, и происходит постепенное развитие болезни. Симптоматика не выражена, поэтому до появления признаков невозможно диагностировать недуг в принципе, или диагностика существенно затруднена.
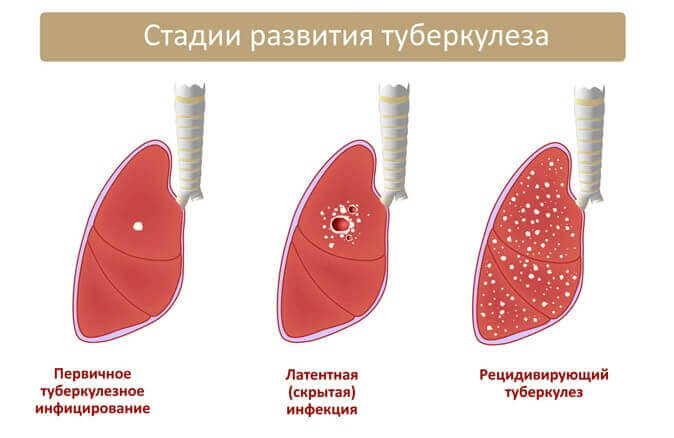
Размножение микробактерий туберкулеза. Латентная стадия, на которой симптомы также незаметны. Человек обращается в больницу, если его настораживает появившийся кашель, незначительное повышение температуры и ухудшение общего состояния.
Часто такие проявления списываются на стрессы, нервы и переутомление, поэтому болезнь выявить крайне трудно. При этом переход к следующей стадии может произойти по причине действий человека или воздействий окружающей среды, направленных на снижение иммунитета.
Последняя стадия характеризуется наличием нескольких очагов, которые занимают огромное пространство. Патология развивается очень быстро, поражая другие органы.
Туберкулез 4 степени часто приводит к смерти больного. Причина заключается в неспособности ослабленного организма бороться с возбудителем и отсутствии оперативного реагирования на появление симптомов. Многие вылечившиеся пациенты считают появление кашля и ухудшение самочувствия следствием остаточного эффекта терапии, поэтому обращаются к врачу слишком поздно.
Провоцирующие факторы
Фтизиатры выделяют провоцирующие факторы, которые определяют характер и тяжесть патологии. Основными факторами, которые влияют на развитие тяжелой формы, являются:
- заражение вирусом вследствие контакта с человеком, который болен;
- употребление алкоголя и наркотических средств;
- заболевания, угнетающие иммунитет (ВИЧ, сахарный диабет);
- болезни, поражающие верхние дыхательные пути;
- прием препаратов, которые негативно влияют на иммунную систему.

Факторы риска и пути передачи
Наибольшую вероятность заразиться имеют следующие категории людей:
- лица без определенного места жительства;
- заключенные в местах лишения свободы;
- работники колоний, следственных изоляторов;
- сотрудники здравоохранительных учреждений, которые контактируют с пациентами.
На появление болезни влияет личная гигиена и бытовые условия, в котором проживает человек. Также можно заболеть при контакте с большим количеством людей при поездках на общественном транспорте. Кроме этого микробактерии могут существовать на поверхностях и в воде длительное время:
- в пыли – 10 дней;
- на бумаге – 2 месяца;
- в воде – 1 год.
Уничтожаются бациллы с помощью обработки площади хлором, ультрафиолетом и источниками высоких температур. Статистика демонстрирует, что вероятность заболеть повышается у людей, достигших 30 лет. В среднем возрасте иммунитет перестает функционировать так эффективно, как в молодом.
На развитие запущенной стадии особенно влияет отношение больного к терапии и своевременность обращения к врачу при малейших симптомах. Если больной начал лечение не вовремя или бросил принимать медикаменты по собственному желанию без ведома врача, процент возникновение тяжелой формы заболевания крайне высок.
Характерные симптомы запущенной стадии
Существует множество симптомов туберкулеза, но только благодаря появлению специфических признаков можно выявить болезнь. Все проявления, которые присутствовали на протяжении предыдущих стадий, усугубляются.
Характерная симптоматика последнего этапа:
- Постоянный кашель. Человек кашляет, не прекращая, и это не проходит на протяжении нескольких недель несмотря на прием таблеток от простуды. Обильное потоотделение. Особенно интенсивно пот выделяется во время сна, хотя никаких провоцирующих факторов нет.
- Постоянная слабость и сонливость. Часто списываются на усталость и стрессы, поэтому являются неявными симптомами, появление которых не влияет на обращение к врачу.
- Постоянная потеря веса. Это происходит независимо от количества употребляемой пищи и частоты питания.
- Гипертермия. Температура, которая колеблется от 37 до 37,8 градусов, держится на одном уровне и не падает на протяжении многих недель, несмотря на прием жаропонижающих средств.
- Кровохаркание. При кашле появляются кровавые выделения. Это означает, что болезнь попала настолько глубоко в организм, что начинается разложения того органа (легкие), где она локализуется.
Состояние постоянно и стабильно ухудшается, человеку не помогают стандартные средства и препараты. Также при запущенной стадии появляются болезненные ощущения в области груди и за грудиной. Наиболее сильно проявляются кровохаркание и интенсивный кашель.
В основном на данной стадии туберкулез имеет общие симптомы у всех возрастных категорий населения. Существуют некоторые особенности, на которые обращают внимание специалисты при проведении диагностических мероприятий и терапии.
У взрослых
Люди от 18 до 55 лет ощущают сильный кашель, в основном с выделением мокроты. В большинстве случаев он влажный, так как человек пытается избавиться от скопившейся в бронхах слизи. Возможно резкое повышение температуры до 41 градуса, которое быстро проходит.
При минимальной физической нагрузке появляется ощущение нехватки воздуха. При усугублении процесса появляется сильная боль в грудной клетке даже при отсутствии кашля и нахождении человека в состоянии покоя. В основном симптоматика схожа со стандартной.
Опасность заключается в том, что возможно несвоевременное начало лечения. 4 стадия, при игнорировании симптомов, и проведении неправильной терапии приводит к летальному исходу спустя полгода.
Микробактерии становятся устойчивыми к препаратам, которыми осуществляется лечение, и это основная трудность.
У детей
Детский организм гораздо менее устойчив к негативному вилянию заболеваний по причине не до конца сформированного иммунитета. Это связано с тем, что ребенок быстро растет. Также в подростковом возрасте риск повышается по причине гормональных всплесков. Поэтому туберкулез развивается быстрее, чем у взрослого человека, и развивается более стремительно.

Симптоматика туберкулеза у детей
В некоторых ситуациях достаточно месяца для того, чтобы болезнь развилась до четвертой стадии. Поэтому необходимым является проведение прививок и отслеживание состояния ребенка посредством регулярных профилактических осмотров.
У пожилых
Организм пожилых людей является ослабленным вследствие возрастных изменений и перенесенных болезней, многие из которых угнетают иммунную систему. Поэтому развитие туберкулеза проходит тяжелее, а его терапия представляет собой сложную задачу.
Диагностика также затруднена по причине того, что пожилые пациенты считают проявления туберкулеза следствием возрастных изменений.
Людей возрастом от 40 лет ожидает еще одна опасность – риск развития рака легких. Пациентов причисляют к группе риска по онкологии.
Диагностические мероприятия и способы лечения
На запущенной стадии человек понимает, что болен. Клинические исследования могут это подтвердить, а также продемонстрировать, насколько патология затронула другие органы. Проводятся следующие мероприятия:
Чем скорее будет поставлен диагноз, тем больше шансов на то, что человек проживет длительный срок.
Терапия проходит в медицинском заведении, где пациент с открытой формой не может заразить здоровых людей. Фтизиатр и пульмонолог назначают следующие группы медикаментов:
- противотуберкулезные лекарства, относящиеся к первому ряду (Изоноазид, Рифампицин, Пиразинамид);
- средства второго ряда (Канамицин, Рифабутин, Протионамид);
- глюкокортикоиды (Метипред, Медрол, Кенакорт);
- иммуномодуляторы (Биоарон, Имихимод, Инозин);
- гепатопротекторы (Эссенциале, Карсил, Гептрал).
Лечение проводится на протяжении длительного времени. Комплекс включает в себя употребление медикаментов, соблюдение режима питания и избавление от вредных привычек. В случае глобального поражения происходит хирургическое вмешательство. Оно проводится путем резекции поврежденной области. Самым вероятным вариантом при прекращении терапии является летальный исход по причине усугубления осложнений.
Прогноз, осложнения и профилактика
Многих людей интересует вопрос, сколько живут при туберкулезе 4 стадии. Однозначно на него ответить нельзя. При соблюдении всех предписаний лечащего врача возможно продлить жизнь на годы.
Если пациент игнорирует прием препаратов, продолжает вести нездоровый образ жизни, то срок составляет от нескольких месяцев до полугода.
При отсутствии должного лечения 4 стадия туберкулеза приводит к скоропостижной смерти. Происходит поражение инфильтратами других внутренних органов, и развиваются сопутствующие заболевания:
- перикардит;
- менингит;
- плеврит;
- инфаркт;
- перитонит.
В большинстве случаев поражаются желудочно-кишечный тракт, кожные покровы и сердце. Смерть может наступить вследствие таких причин:
- нарушение системы белкового обмена;
- отказ жизненно важных органов;
- внезапные разрывы легких.
Это является итогом того, что диагностированная патология не лечится. Продлить жизнь возможно при соблюдении всех предписаний врача.
Профилактика заболевания является необходимой не только для пациентов, которые прошли курс лечения, но и для здоровых людей. К основным профилактическим мерам можно отнести:
-
проведение периодической вакцинации;
- прохождение регулярных обследований;
- укрепление иммунитета с помощью витаминов;
- соблюдение режима дня и правил питания;
- отказ от принятия алкоголя и наркотических веществ.
Курение является одним из провоцирующих факторов появления туберкулеза, поэтому для минимизации риска следует его прекратить.
Если человек уже лечился от туберкулеза, то во избежание рецидива нужно продолжать лечение, принимать прописанные медикаменты и проходить обследования. Это позволит обнаружить болезнь, когда она еще не развилась до 4 степени.
В современном мире туберкулез запущенной стадии является смертельно опасным недугом. При проведении правильного лечения существует возможность продлить жизнь пациента, а также иногда происходит полное излечение. Для того чтобы не доводить проблему до подобных последствий, обращение в медицинское учреждение должно происходить при появлении малейших подозрений.
Очаговый туберкулез легких – форма вторичного туберкулеза, протекающая с формированием в легких очагов специфического воспаления не более 10 мм в диаметре. Протекает бессимптомно или малосимптомно. У части больных очаговый туберкулез легких может сопровождаться недомоганием, субфебрилитетом, болью в боку, сухим кашлем. В диагностике очагового туберкулеза наиболее информативны рентгенография легких, выявление МБТ в мокроте или бронхиальных смывах. В начальном периоде больным очаговым туберкулезом легких назначается комбинация из трех-четырех основных противотуберкулезных химиопрепаратов с последующим уменьшением до двух наименований.
МКБ-10

Общие сведения
Очаговый туберкулез легких – специфическое туберкулезное поражение, характеризующееся наличием в легких немногочисленных небольших (в пределах 1-2-х сегментов) фокусов продуктивного воспаления. Очаговый туберкулез относится к вторичной туберкулезной инфекции, т. е. обычно возникает через много лет после излечения первичного туберкулеза. Именно поэтому преобладающее большинство заболевших составляют взрослые пациенты. Среди других клинико-морфологических форм туберкулеза легких на долю очаговой формы приходится 15-20%. Отличительными особенностями очагового туберкулеза легких являются ограниченность зоны поражения одним-двумя сегментами, недеструктивный характер воспаления и латентное течение инфекции.
Причины
Очаговый туберкулез легких может возникнуть в результате экзогенной суперинфекции либо эндогенной активации инфекции в старых первичных очагах (кальцинатах). Экзогенное инфицирование возможно при тесном контакте с больными открытой формой туберкулеза в семье, противотуберкулезном диспансере, различных замкнутых коллективах. Заражение происходит аэрогенным путем. При этом вновь заболевшие выделяют микобактерии, устойчивые к тем же противотуберкулезным препаратам, что и источник инфекции. Роль экзогенной суперинфекции велика в районах с неблагополучной эпидемической ситуацией, неблагоприятными социально-бытовыми условиями проживания, при отсутствии специфической иммунизации населения.
Реактивация эндогенной инфекции происходит в старых туберкулезных очагах в легких (очаг Гона) или внутригрудных лимфатических узлах. В остаточных очагах микобактерии туберкулеза могут длительно персистировать в виде L-форм. Реверсия инфекции обычно происходит на фоне ослабления ранее сформированного противотуберкулезного иммунитета, чему способствуют:
- стрессы
- плохое питание
- переутомление
- лечение иммунодепрессантами
- сопутствующие заболевания (пневмокониозы, сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки)
- вредные зависимости (алкоголизм, табакокурение, наркомания).
Патогенез
В патогенезе реактивации эндогенной инфекции, как причины очагового туберкулеза легких, определяющую роль играет лимфогематогенное рассеивание микобактерий по организму. Очаговый туберкулез легких имеет преимущественно верхнедолевую локализацию. Многочисленные исследования в области фтизиатрии и пульмонологии объясняют это различными факторами: ограниченной подвижностью верхушки легкого, ее слабой аэрацией, замедленным крово- и лимфотоком в этой области, вертикальным положением тела человека и даже гиперсенсибилизацией, способствующей избирательной фиксации микобактерий в верхушке легких.
Классификация
По давности течения очаговый туберкулез легких может быть свежим (мягкоочаговым) и хроническим (фиброзно-очаговым).
- Свежий туберкулез является начальной стадией вторичного процесса, развившегося у пациента, ранее инфицированного микобактериями и переболевшего первичной инфекцией. Морфологически характеризуется эндобронхитом и перибронхитом в области сегментарных бронхов, при вовлечении альвеол - лобулярной бронхопневмонией.
- Хронический очаговый туберкулез может развиваться как в результате рассасывания свежего очагового туберкулеза, так и в исходе других легочных форм – инфильтративной, диссеминированной, кавернозной. При этом воспалительные очаги инкапсулируются, замещаются соединительной тканью или обызвествляются. По сути, они представляют собой остаточные фиброзные очаги, однако при определенных условиях могут реактивироваться, вызывая обострение туберкулезного процесса и увеличение границ поражения. В свою очередь, при прогрессировании хронический очаговый процесс также может трансформироваться в инфильтративный, кавернозный или диссеминированный туберкулез легких.
В своем развитии очаговый туберкулез проходит фазы инфильтрации, распада и уплотнения. В зависимости от размеров различают мелкие (до 3 мм в диаметре), средние (до 6 мм), крупные (до 10 мм) очаги.
Симптомы очагового туберкулеза
Особенностью клинического течения туберкулеза легких является стертость или отсутствие симптоматики, поэтому большая часть случаев выявляется при профилактической флюорографии. Примерно у трети пациентов определяется слабо выраженный интоксикационный синдром и признаки поражения органов дыхания.
Признаки интоксикации включают в себя субфебрильную температуру по вечерам, ощущение жара, сменяющееся кратковременным познабливанием, потливость, недомогание, снижение аппетита, нарушение сна. Иногда при очаговом туберкулезе легких, как проявление специфической интоксикации, возникают признаки гипертиреоза: увеличение размеров щитовидной железы, тахикардия, блеск глаз, колебания веса, раздражительность. У женщин могут отмечаться нарушения менструального цикла по типу опсоменореи или пройоменореи.
Возможны жалобы на боль в боку, между лопатками, в плечах. Кашель обычно носит непостоянный характер, может быть сухим или сопровождаться скудным отделением мокроты. Изредка возникает кровохарканье.
Диагностика
Физикальные данные, выявляемые при объективном обследовании больного с подозрением на очаговый туберкулез легких, неспецифичны. Пальпация позволяет выявить небольшую болезненность и ригидность мышц плечевого пояса; лимфоузлы не увеличены. Перкуторный звук над очагом поражения приглушен, при аускультации прослушивается жесткое дыхание, во время покашливания больного определяются единичные мелкопузырчатые хрипы.
Туберкулиновые пробы при очаговом туберкулезе легких, как правило, нормергические, поэтому не играют существенной роли в диагностике. В редких случаях больные могут реагировать на подкожное введение туберкулина повышением температуры тела, увеличением количества мокроты, ускорением СОЭ и т. п. Методом скрининга также могут служить иммунологические реакции крови (Т-Спот.ТБ, квантиферон-тест), которые используются для подтверждения инфицированности.
Для определения активности туберкулеза исследуется мокрота на КУБ, производится бронхоскопия с забором бронхоальвеолярных смывов. Эндоскопическая картина при свежем очаговом туберкулезе легких характеризуется признаками эндобронхита.
Основную информацию о форме туберкулеза дает рентгенография легких, однако рентгенологическая картина может быть различной в зависимости от фазы и длительности процесса. При свежем очаговом туберкулезе обычно определяется 1-2 крупных очага и несколько средних или мелких; тени слабоконтурирующие, малоинтенсивные, округлой формы. Хронический очаговый туберкулез рентгенологически проявляется наличием плотных фокусов с очагами обызвествления и фиброзных тяжей; тени средней и высокой интенсивности, обычно малого и среднего размера. Дифференциальная диагностика проводится с неспецифической очаговой пневмонией, пневмомикозами, периферическим раком легкого.

КТ органов грудной клетки. Множественные очаговые изменения верхней доле правого легкого (верифицированный туберкулез)
При сомнительных данных прибегают к проведению тест-терапии: пациенту на 2-3 месяца назначают противотуберкулезные средства и отслеживают клинико-рентгенологическую и лабораторную динамику. При уменьшении или частичном рассасывании очагов диагноз очагового туберкулеза несомненен.
Лечение очагового туберкулеза легких
Лечение активного очагового туберкулеза легких проводится в противотуберкулезном стационаре, неактивного – в амбулаторных условиях под наблюдением фтизиатра. Стандартный режим химиотерапии предусматривает назначение не менее трех противотуберкулезных препаратов (рифампицин, изониазид, пиразинамид, этамбутол) на срок 2-3 месяца. В начальном периоде также может применяться стрептомицин. В фазе продолжения, которая длится 4-6 месяцев, оставляют прием двух препаратов (рифампицин+изониазид, изониазид+этамбутол). Общая длительность терапии очагового туберкулеза легких составляет 6-9 месяцев, а у отдельных пациентов – до одного года. Реабилитация после курса лечения осуществляется в условиях противотуберкулезного санатория.
Прогноз
Исход очаговой формы туберкулеза легких, как правило, благополучный. В результате полноценного лечения свежие очаги полностью рассасываются, наступает полное клиническое излечение. При хроническом течении очагового туберкулеза возможен переход в менее прогностически благоприятные формы (инфильтративную, кавернозную, диссеминированную). Чаще всего исходом служит пневмосклероз с формированием очагов фиброза или кальциноза. Такие пациенты в течение 1—2 лет нуждаются в проведении химиопрофилактики. Наибольшую сложность представляет лечение устойчивых к химиопрепаратам случаев. Профилактика очагового туберкулеза легких состоит в проведении рентгенологического обследования населения, санпросветработы, повышении неспецифической резистентности организма. В сокращении числа случаев вторичного туберкулеза легких большое значение имеет вакцинопрофилактика.
Инфильтративный туберкулез легких – вторичная туберкулезная инфекция, характеризующаяся распространенным поражением легких с экссудативным типом воспалительной реакции и формированием очагов казеозного распада. В клинической картине преобладает интоксикационный синдром, гипертермия, продуктивный кашель, боли в боку, кровохарканье. В диагностике инфильтративного туберкулеза легких информативны данные физикального, рентгенологического, лабораторного обследования, результаты туберкулиновых проб. Лечение стационарное, с проведением специфической химиотерапии противотуберкулезными препаратами.
МКБ-10

Общие сведения
Инфильтративный туберкулез легких – клинико-морфологическая форма туберкулеза органов дыхания, протекающая с образованием экссудативно-пневмонических очагов в легких с казеозным распадом в центре. Среди всех форм туберкулеза легких инфильтративная форма встречается наиболее часто - в 60-70% случаев. В этой связи организованное выявление более ранних форм туберкулеза является приоритетной задачей пульмонологии и фтизиатрии. Инфильтративный туберкулез легких относится к числу социально-опасных заболеваний. Болеют в основном взрослые (чаще - лица молодого возраста), имеющие неблагоприятные бытовые условия и низкие гигиенические навыки, страдающие вредными привычками. В структуре смертности от туберкулезной инфекции инфильтративная форма занимает около 1%.
Причины
В основе возникновения инфильтративного туберкулеза легких лежит один из двух механизмов: эндогенная реактивация либо экзогенная суперинфекция. Реактивация характеризуется прогрессированием старых или свежих очагов туберкулеза, появлением вокруг них зоны инфильтрации и развитием экссудативной тканевой реакции. Экзогенная суперинфекция, как причина инфильтративного туберкулеза легких, связана с наличием участков гиперсенсибилизации в легких (т. е. зон, ранее контактировавших с туберкулезной инфекцией). При повторном массивном попадании микобактерий туберкулеза в этих очагах развивается гиперергическая реакция, сопровождающаяся инфильтративным воспалением. В обоих случаях обязательным условием заболеваемости выступает наличие специфического противотуберкулезного (вторичного) иммунитете на момент заражения.
Категорию повышенного риска по развитию инфильтративного туберкулеза легких составляют лица, перенесшие контакт с бацилловыделителем, нервно-психическую травму; страдающие алкоголизмом, никотиновой зависимостью, ВИЧ-инфекцией, наркоманией; ведущие асоциальный образ жизни; имеющие хронические заболевания (сахарный диабет, ХНЗЛ и др.) и профессиональные заболевания; подвергающиеся гиперинсоляции и т. д.
Первоначально в легочной ткани образуется инфильтрат диаметром около 3 см, границы которого имеют тенденцию к расширению вплоть до поражения нескольких сегментов или целой доли легкого. Инфильтрат представляет очаг полиморфной экссудации, состоящей из фибрина, мононуклеаров, макрофагов, полиморфноядерных лейкоцитов, альвеолярного эпителия. При слиянии и расширении инфильтратов возникает специфическая долевая пневмония или бронхопневмония.
Классификация
В современной фтизиатрии принято выделять пять клинико-рентгенологических вариантов инфильтративного туберкулеза легких:
- Облаковидный инфильтрат – рентгенологически определяется в виде слабоинтенсивной гомогенной тени, имеющей расплывчатые контуры. Имеет склонность к быстрому распаду и формированию свежих каверн.
- Круглый инфильтрат – на рентгенограммах имеет вид округлого гомогенного фокуса (иногда с участком распада в виде просветления) с четко очерченными границами; чаще локализуется в подключичной области.
- Дольковый (лобулярный) инфильтрат – при рентгеновском исследовании выявляется негомогенное затемнение неправильной формы, образованное слиянием нескольких очагов, часто с распадом в центре.
- Краевой инфильтрат (перисциссурит) – обширная облаковидная инфильтрация, снизу ограниченная междолевой бороздой. Имеет треугольную форму с углом, обращенным в сторону корня легкого, а основанием – кнаружи. Нередко возникает поражение междолевой плевры, иногда с развитием туберкулезного плеврита.
- Лобит – обширный инфильтрат в легком, занимающий целую долю. Рентгенологически характеризуется негомогенным фокусом с наличием в нем полостей распада.
По размеру различают малые (1-2 см), средние (2-4 см), крупные (4-6 см) и распространенные (более 6 см) инфильтраты. Отдельно выделяют казеозную пневмонию, характеризующуюся инфильтративной реакцией с преобладанием некротических процессов. Казеозно-пневмонические очаги поражают долю или все легкое. Казеозная пневмония чаще развивается на фоне сахарного диабета, беременности, легочных кровотечений, сопровождающихся аспирацией крови, обсемененной микобактериями.
Симптомы инфильтративного туберкулеза легких
Вариант клинического течения зависит от типа инфильтрата. Острое начало характерно для лобита, перисциссурита, некоторых случаев облаковидного инфильтрата. Бессимптомное и малосимптомное течение наблюдается при наличии круглого, лобулярного и облаковидного инфильтратов. В целом же острая манифестация отмечается 15-20% пациентов, постепенная - у 52-60%, бессимптомная – в 25% случаев.
Осложнения
В числе осложнений инфильтративного туберкулеза легких можно встретить казеозную пневмонию, ателектаз легкого, пневмоторакс, плеврит, легочное кровотечение, туберкулезный менингит, реактивный миокардит, сердечную недостаточность. Начало казеозной пневмонии всегда острое: лихорадка достигает 40-41°С, типичны перепады между дневной и вечерней температурой, резко выражена туберкулезная интоксикация. Больных беспокоит одышка, кашель с гнойной мокротой, боли в грудной клетке, прогрессирующее похудание.
Диагностика
Поскольку клинические признаки инфильтративного туберкулеза легких малоспецифичны или отсутствуют совсем, основное значение в диагностике имеют объективные, инструментальные и лабораторные данные. Аускультативная картина характеризуется наличием звучных хрипов; перкуссия обнаруживает притупление звука над областью инфильтрата. Особенно эти изменения выражены при лобите и наличии распада инфильтрата с формированием каверны. Воспалительные изменения крови (сдвиги в лейкоформуле, ускорение СОЭ) незначительны.
Туберкулиновая проба у больных чаще положительная. Рентгенография легких позволяет не только обнаружить инфильтративные изменения, но и оценить характер тени, проследить динамику лечения. Выявить МБТ можно как с помощью микроскопического исследования, так и методом бактериологического посева мокроты или смывных вод бронхов, полученных при проведении бронхоскопии. Подтвердить наличие тубинфекции в организме позволяют новые, высоко достоверные исследования крови: T-SPOT.TB и квантиферон-тест.

КТ органов грудной клетки. Инфильтрация верхней доли правого легкого у пациента с верифицированным туберкулезом
Дифференцировать инфильтративный туберкулез легких приходится с очаговым туберкулезом, ОРВИ, неспецифической пневмонией, раком легкого, актиномикозом, эхинококкозом и кистами легкого, лимфогранулематозом.
Лечение инфильтративного туберкулеза легких
Пациенты с инфильтративным туберкулезом легких немедленно госпитализируются в противотуберкулезное учреждение, где находятся под наблюдением фтизиатра. Больным назначается патогенетическая терапия специфическими химиопрепаратами (изониазид, пиразинамид, рифампицин, этамбутол). Лечение продолжается в течение нескольких месяцев; критерий прекращения терапии - полное рассасывание инфильтративных изменений по рентгенологическим данным; в дальнейшем в амбулаторных условиях проводятся противорецидивные курсы противотуберкулезной терапии.
Одновременно назначаются иммуномодуляторы, антиоксиданты, кортикостероиды. В условиях рационального лечения клиническая симптоматика исчезает в среднем через 3-4 недели; бактериовыделение прекращается в сроки от 1 до 4-х месяцев; уменьшение и рассасывание инфильтрации, закрытие полостей происходит к 3-4 месяцу. При инфильтративном туберкулезе легких в фазе распада может ставиться вопрос о хирургическом лечении – оперативной коллапсотерапии.
Прогноз
Вариантом прогноза инфильтративного туберкулеза может быть благоприятный исход - рассасывание инфильтрата с остаточными фиброзноочаговыми изменениями легких; реже – полное рассасывание инфильтративного очага. К неблагоприятным исходам причисляют формирование туберкуломы легкого, переход в казеозную пневмонию или фиброзно-кавернозный туберкулез, смерть от нарастающей туберкулезной интоксикации или других осложнений. В современных условиях, при проведении противотуберкулезной терапии, неблагополучные исходы встречаются редко.
Профилактика инфильтративного туберкулеза легких не отличается от мер предупреждения заболеваемости другими формами туберкулезной инфекции. Поскольку больные с инфильтративной формой являются бацилловыделителями, необходимо как можно более раннее их выявление, изоляция и лечение.
2. Клинические проявления и эффективность лечения инфильтративного туберкулеза легких: Автореферат диссертации/ Назарова Н.В. – 2005.
3. Диагностика и дифференциальная диагностика инфильтративного туберкулёза лёгких в условиях высокоспециализированных противотуберкулёзных учреждений: Диссертация/ Посаженникова С. Ю. – 2015.
4. Особенности клинических проявлений заболевания и эффективность лечения больных инфильтративным туберкулезом легких, вызванным лекарственно-устойчивыми микобактериями: Автореферат диссертации/ Барламов О.П. – 2007.
Читайте также:

