Сладкий привкус во рту отравление газом
Обновлено: 18.04.2024

В норме за сутки выделяется от 1 л до 2,5 л слюны. Этот процесс контролируется нервно-гуморальными механизмами, зависит от водного баланса и характера питания. При снижении слюноотделения человек испытывает сухость во рту и сильную жажду, причинами которых могут быть как естественные изменения в организме, так и серьезные заболевания. Поскольку слюна выполняет ряд функций, при ее недостатке повышается риск кариеса зубов, ухудшается пищеварение, снижается местная иммунная защита.
Какие симптомы сопровождают сухость во рту
При длительном сохранении симптоматики человек утрачивает способность различать вкусы еды, постоянно ощущает неприятный горьковатый привкус во рту. Из-за пересыхания слизистых голос становится хриплым. Вследствие трещин и эрозий слизистой оболочки прием пищи становится очень болезненным.
От чего появляется сухость во рту: физиологические факторы

Кратковременные проявления ксеростомии бывают у каждого человека под влиянием неблагоприятных факторов. Чаще всего причиной становится употребление соленых и острых продуктов, после которых слизистые пересыхают, и человеку постоянно хочется пить. Неприятные ощущения исчезают в течение суток, ликвидируются обильным питьем, которое помогает восстановить водный баланс.
Другие естественные причины жажды и сухости во рту:
Еще одной причиной неприятной симптоматики является беременность. Сухость во рту возникает как результат естественных гормональных перестроек в организме, усиливается на фоне частых волнений и тяги к соленой пище. Однако такой признак возникает не у всех беременных, некоторые в первом триместре страдают от избыточного слюноотделения, которое приводит к обезвоживанию и постоянной жажде. Реакция организма на гормональные перестройки индивидуальна.
Патологические причины постоянной сухости во рту
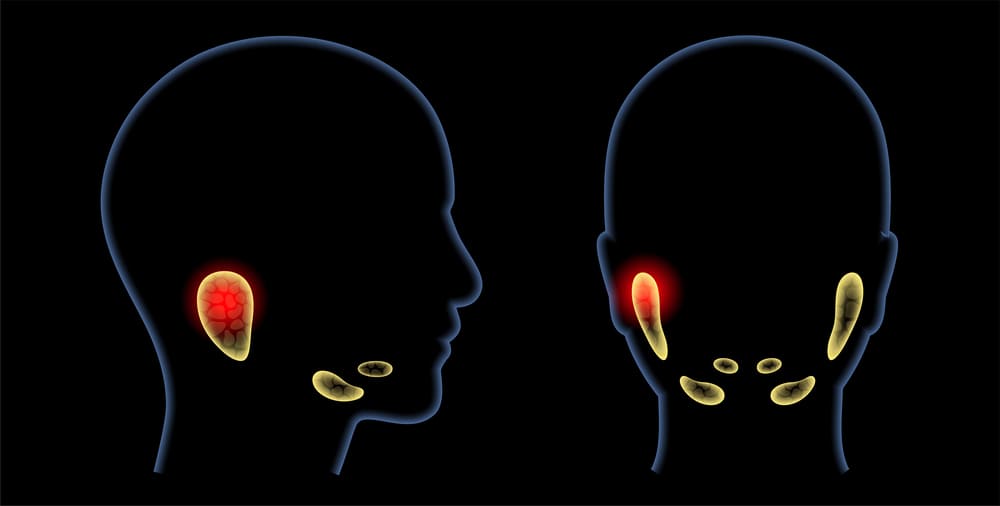
Сильная ксеростомия чаще всего развивается при воспалении слюнных желез – сиалоадените. Патология может быть односторонней, при которой образование слюны частично сохранено, и двусторонней, доставляющей человеку много неудобств и неприятных ощущений. Помимо сухости во рту, возникают боли при разговоре и жевании, повышается температура тела, появляется неприятный запах. При хронической форме сиалоаденита пациент испытывает постоянное пересыхание слизистых оболочек, однако симптомы менее интенсивные.
У непривитых детей и взрослых сухость во рту может быть признаком инфекционного заболевания слюнных желез – эпидемического паротита. Болезнь сопровождается характерным отеком и одутловатостью лица, при этом кожа над слюнными железами имеет нормальный цвет.
Ксеростомия встречается и при стоматитах – воспалительных процессах слизистой оболочки ротовой полости. В зависимости от характера изменений выделяют катаральный, афтозный, эрозивный, аллергический стоматит. Сухость сопровождается жжением, болезненностью, затруднениями при употреблении твердой пищи. Сильная сухость и боли возникают при кандидозном стоматите, который вызван грибковой инфекцией.
Эндокринные заболевания
Сухость во рту и постоянное желание пить – первые признаки сахарного диабета. Человека также беспокоит сильная сухость кожи и всех слизистых оболочек. Характерно повышение аппетита, увеличение объема суточной мочи пропорционально выпитой жидкости. При диабете первого типа, который в основном возникает у детей и молодых людей, наблюдается снижение массы тела, а диабет 2-го типа может сопровождается избыточным весом.
Мучительная жажда и увеличение мочевыделения до 5-10 л в сутки наблюдаются при несахарном диабете. Болезнь вызвана снижением выработки антидиуретического гормона в гипоталамусе или нарушением его выделения в кровь из гипофиза, из-за чего нарушается обратное всасывание воды в почках. При несахарном диабете человек пьет воду в больших количествах, однако вследствие ее быстрых потерь с мочой постоянно ощущает сухость и обезвоживание.
Болезни ЛОР-органов
Пересыхание слизистой ротовой полости бывает при гипертрофическом рините, аллергическом рините, тонзиллите и других болезнях, которые сопровождаются нарушениями носового дыхания. Симптомы усиливаются в положении лежа, поэтому человек просыпается ночью из-за сильной сухости во рту, жажды, неспособности дышать через нос.
Патологии желудочно-кишечного тракта

Заболевания желудка и кишечника сопровождаются нарушениями пищеварения, забросом кислого и щелочного содержимого в ротовую полость. На фоне этого человек может испытывать сухость слизистых оболочек, проблемы при пережевывании комковатой пищи. Во рту возникает неприятный привкус, для уменьшения которого приходится регулярно пить по несколько глотков воды.
Сухость и ощущение горечи во рту – типичные проявления заболеваний гепатобилиарной системы, к которым относят гепатит, холецистит, холангит. Кроме того, человека беспокоят боли в правом подреберье, тяжесть в животе после еды, неустойчивость стула.
Аутоиммунные заболевания
Существует специфическая патология железистой ткани, которая называется болезнью Шегрена. Она характеризуется образованием антител к собственным тканям организма, поражением всех желез внешней секреции (слезные, слюнные, желудочно-кишечные). На начальных стадиях болезни сухость во рту возникает только при физических нагрузках или в жаркую погоду, постепенно симптом усиливается, заставляет человека постоянно пить воду.
Гипогидратация (обезвоживание)
Сухость во рту и жажда возникают у пациентов с нарушениями водного баланса в организме. Такие изменения могут быть спровоцированы разными причинами: заболеваниями почек, кишечными инфекциями с многократной рвотой и диареей, отравлением никотином, суррогатами алкоголя или наркотическими веществами. Сильная жажда наблюдается при нарушениях электролитного обмена, повышении уровня натрия и других минералов в крови.
Что делать при сухости во рту
Для получения полной картины болезни докторам потребуются данные анализов и инструментальной диагностики. Классическая схема обследования включает клинические анализы крови и мочи, биохимию крови, исследование слюнной жидкости, УЗИ слюнных желез.
При физиологической сухости во рту лечение не требуется. Человеку достаточно пересмотреть рацион питания, нормализовать свой водный баланс, создать благоприятный микроклимат в помещении. Нужно тщательно следить за гигиеной ротовой полости, использовать зубную нить, ирригаторы и электрические зубные щетки для более качественного очищения зубов от остатков пищи и бактерий.
Специальных медицинских средств, которые можно принимать при ксеростомии, не существует. Врачебная помощь сводится к назначению этиотропной терапии для устранения причинного фактора симптоматики. До улучшения состояния рекомендуется перейти на более мягкую и жидкую пищу, регулярно полоскать рот и выпивать по несколько глотков воды при сильной сухости. Желательно ограничить нагрузки на голосовые связки, отказаться от чтения лекций и длительных выступлений, которые усугубляют неприятные ощущения.

Сладкий запах и привкус во рту в норме может ощущаться при употреблении фруктов, десертов, соусов, напитков и т.п. Если подобные ощущения возникают без связи с приемом пищи, стоит насторожиться. Это может указывать на функциональные нарушения в организме или быть ранним симптомом органического заболевания. Важно определить, почему во рту ощущается сладкий привкус. Своевременная диагностика и коррекция причин помогут избавиться от навязчивого вкуса, а также остановить или взять под контроль развитие заболевания.
Причины появления сладкого привкуса во рту
Злоупотребление сладостями
Первое, с чем может быть связан привкус сладкого во рту – это особенности питания. Если человек злоупотребляет сладостями, постоянно переедает или часто перекусывает, в организм поступает слишком много простых углеводов, что сопровождается повышением уровня глюкозы в крови. Специфический вкус может указывать на нарушения углеводного обмена. В данном случае симптом является предвестником серьезных проблем со здоровьем.
Кетогенная диета
Сахарозаменители
Отказ от курения
Функциональной причиной сладковатого вкуса во рту может быть отказ от курения. Вредная привычка плохо влияет на чувствительность рецепторов. После отказа от сигарет вкусовое восприятие восстанавливается постепенно. Ощущение сладости может присутствовать около месяца и уходит по мере регенерации слизистых оболочек.
Стрессовая ситуация

Сладкий вкус во рту может быть обусловлен приспособительными реакциями организма на стресс. Психотравмирующие ситуации запускают целый каскад гормональных изменений, которые влияют на обменные процессы. В результате повышается уровень глюкозы в крови и может возникать субъективное ощущение сладкого привкуса. Ситуация обычно нормализуется после стабилизации психоэмоционального состояния.
Беременность
Серьезные гормональные изменения в период гестации провоцируют у женщин нарушения вкусового восприятия, пищевого поведения и определенных пристрастий в еде. Появление сладковатого вкуса во рту может быть результатом подобных процессов. Как правило, вкусовые изменения появляются в первом триместре, нередко сочетаются с токсикозом и исчезают ко второму триместру.
Патологические причины сладкого вкуса
Сахарный диабет
Неприятный сладкий привкус во рту сохраняется надолго при серьезных метаболических нарушениях. Наиболее распространенное ― сахарный диабет. Это нарушение углеводного обмена, обусловленное нехваткой гормона инсулина (диабет 1-го типа) или нечувствительностью тканей к его присутствию (состояние инсулинорезистентности, которое характерно для диабета 2-го типа).
Диабет первого типа чаще встречается среди молодых людей. Заболевание проявляется не только специфическими вкусовыми ощущениями, но и выраженной жаждой, ощущением сухости во рту, выделением большого количества мочи и стремительным снижением массы тела. Приторно сладкий вкус и запах ацетона указывают на развитие осложнений, поэтому необходимо срочно обратиться за медицинской помощью.
Диабет второго типа развивается длительно и чаще диагностируется у людей среднего и старшего возраста, которые нередко имеют избыточную массу тела. Кроме жажды и сухости слизистых, состояние может сопровождаться повышением аппетита, снижением зрения, нарушениями чувствительности в конечностях и хронической усталостью.
Заболевания пищеварительной системы
Заболевания органов желудочно-кишечного тракта способны вызывать специфические вкусовые ощущения. Сладкий привкус по утрам и при длительных интервалах между приемами пищи характерен для заболеваний поджелудочной железы. Если пациента беспокоят боли в левом подреберье, ощущение тяжести после еды, тошнота или рвота, следует проверить именно этот орган.
Неприятный вкус и запах могут быть обусловлены заболеваниями желудка, а именно гастритом, язвенной болезнью, гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Патологии желудка проявляются не только изменением вкусовых ощущений. Пациента могут беспокоить боли в эпигастральной области, изжога и надоедливая отрыжка.
Сладкий привкус может вызываться сочетанными заболеваниями органов пищеварения. Например, патологию 12-перстной кишки нередко протекающую вместе с заболеваниями поджелудочной железы, печени и желчного пузыря. Нарушения аппетита, диспепсия (изжога, отрыжка, тошнота после еды), боли в животе, метеоризм и нерегулярный стул являются поводами для комплексного обследования пищеварительного тракта.
Неврологические нарушения
Проблемы вкусового восприятия могут быть связаны с заболеваниями центральной или периферической нервной системы. Причиной может быть черепно-мозговая травма, нарушения кровообращения, дегенеративные или опухолевые процессы. Вкусовые галлюцинации могут сочетаться с нарушениями чувствительности, изменением поведения, болевым синдромом и другими проблемами неврологического характера.
Заболевания ротовой полости
Заболевания зубов и мягких тканей полости рта, которые своевременно не лечатся, могут осложняться гнойными процессами. Деструктивные изменения способны затрагивать слизистые оболочки, десну, периодонт или же развиваться в глубоких тканях под корнями зубов. Гной становится причиной специфического сладкого привкуса, который отчетливо ощущается по утрам до проведения гигиенических процедур. Как правило, в этом случае присутствуют и другие симптомы (зубная боль, кровоточивость десен, неприятный запах изо рта и пр.).
Заболевания ЛОР-органов
Иногда верхние дыхательные пути являются источником неприятного вкуса или запаха.
Сладковатый привкус могут спровоцировать гнойно-воспалительные заболевания полости носа и придаточных синусов (синусит, ринит, атрофия слизистых). Яркий сладкий вкус во рту возникает в случае гнойных процессов в миндалинах. Продолжительное ощущение сладкого привкуса нередко сопровождает хронический тонзиллит, при котором в лакунах миндалин образуются гнойные пробки.
Если вкусовые изменения связаны с ЛОР-заболеваниями, пациента могут беспокоить нарушения дыхания, снижение обоняния, гнусавость голоса, постназальный синдром (стекание выделений по задней стенке глотки), боль в горле, ушах, в области лица и пр.
Что делать, если беспокоит сладкий привкус во рту?

Первоначально следует проанализировать образ жизни и общее самочувствие за последние несколько дней. Если имеют место нарушения диеты, употребление алкоголя, стрессовые ситуации, неприятный привкус может быть связан именно с этими факторами. При удовлетворительном самочувствии и отсутствии других нарушений обращаться к врачу нет необходимости.
Если же изменение вкуса и запаха происходит у беременной женщины, то ей следует проконсультироваться с акушером-гинекологом и обсудить эту проблему. Чтобы убедиться в отсутствие патологических причин, врач может назначить дополнительные обследования.
Если кроме сладкого привкуса во рту человека беспокоят другие патологические симптомы, рекомендуется без промедления обратиться за медицинской помощью. При отсутствии специфических признаков конкретного заболевания стоит записаться к терапевту. Врач проведет первичное обследование и при необходимости направит к профильному специалисту.
При заболеваниях зубов или десен необходимо обратиться к стоматологу. При проблемах с ЛОР-органами ― к отоларингологу. С нарушениями пищеварения нужно записаться к гастроэнтерологу. При признаках диабета следует идти к эндокринологу.
Как понять, что означает сладкий привкус во рту?
Порядок обследования определяют сопутствующие симптомы. Если они неспецифические, проводится комплексная диагностика, направленная на оценку основных параметров здоровья. Обследование может состоять из следующих процедур:
- общеклинические анализы крови и мочи (отражают состояние организма в целом, наличие воспалительных процессов);
- биохимические тесты (позволяют оценить функции жизненно важных органов, проверяют уровень белка, глюкозы, липидный профиль и др.);
- анализы на гормоны;
- УЗИ органов брюшной полости.
При выявлении отклонений от нормы проводится углубленное обследование.
Как убрать сладкий привкус во рту?
Если неприятные вкусовые ощущения связаны с особенностями образа жизни, рекомендуется:

- сбалансированное питание (следует исключить сладости, отдавать предпочтение сложным углеводам, овощам и фруктам, а также употреблять достаточно белка и полезных жиров);
- питьевой режим (лучше отказаться от газировки, уменьшить употребление чая и кофе, пить достаточно чистой воды);
- тщательная гигиена ротовой полости (чистить зубы нужно 2 раза в день, ополаскивать ротовую полость — после каждого приема пищи, а также регулярно использовать зубную нить и ирригатор).
При отсутствии патологических причин симптом должен исчезнуть за 2-3 дня. Если избавиться от сладкого привкуса во рту не удалось, стоит обратиться к врачу.
Лечение
Лечению подлежит не сладкий привкус во рту как таковой, а заболевание, которое спровоцировало появление этого симптома. Терапевтическая тактика подбирается в персональном порядке по результатам обследования.

Необычный привкус может мешать наслаждаться любимыми блюдами и снижать качество жизни. Такие ощущения субъективны и тяжело поддаются описанию. Пациенты характеризуют металлический привкус, как вкус железа или старых монет. В норме подобных ощущений быть не должно. Даже если привкус появляется эпизодически, необходимо разобраться в причинах и исключить возможные нарушения в организме. Постоянное ощущение вкуса металла во рту является поводом для проведения обследования. Так могут проявляться интоксикации и серьезные заболевания.
Причины привкуса металла во рту у мужчин и женщин
Нарушения вкусового восприятия могут быть обусловлены внешними или внутренними факторами. Наиболее распространенные причины, следующие:
Крайне редко причиной проблемы являются аллергические реакции, заболевания ЛОР-органов и респираторной системы. Иногда извращение вкуса наблюдается у пациентов с психическими заболеваниями или деменцией.
Диагностика причин и лечение металлического вкуса

Чтобы разобраться, что значит вкус металла во рту, первоначально необходимо обратиться к врачу - терапевту. Диагностика начинается с детального опроса пациента. Врача могут интересовать особенности образа жизни и условия профессиональной деятельности, пищевые привычки, наличие хронических заболеваний, а также перечень препаратов, которые принимаются на постоянной основе. Осмотр подразумевает оценку состояния слизистых оболочек, измерение пульса и артериального давления, а также пальпаторное исследование области живота и спины.
Дополнительная диагностика включает ряд анализов (общеклинические анализы крови и мочи, биохимические тесты). При необходимости назначается исследование внутренних органов с помощью УЗИ и эндоскопии. Порядок диагностики определяется индивидуально с учетом данных анамнеза и результатов осмотра.
Металлический вкус во рту не подлежит лечению, поскольку это симптом, а не заболевание. Кратковременное облегчение наступает, когда пациент усиливает гигиенический уход за ротовой полостью или употребляет подкисленную воду. Однако, если не найти причину, металлический привкус во рту будет появляться снова.
Проблему можно убрать путем прекращения употребления лечебной воды, замены лекарственных препаратов, коррекции дефицита железа и витамина В12 в организме. Если привкус обусловлен заболеванием внутренних органов, проводится соответствующая терапия под контролем профильного специалиста.
Три четверти пациентов с коронавирусной инфекцией сталкиваются с нарушением обоняния (гипосмией или аносмией) и вкуса. У 10% переболевших способность адекватно различать запахи не восстанавливается больше полугода. Это серьёзная проблема, над её решением работают ведущие учёные.

Почему происходит изменение обоняния и вкуса после ковида?
Врачи часто сталкиваются с заболеваниями, при которых пациент не различает запахи. Вот некоторые примеры.
- Болезнь Паркинсона. Больного беспокоят тремор конечностей, нарушение походки, мышечная скованность. Именно с этими симптомами он обращается к врачу. Но лет за 5 до появления двигательных нарушений пациенты могут отметить, что снижается обоняние.
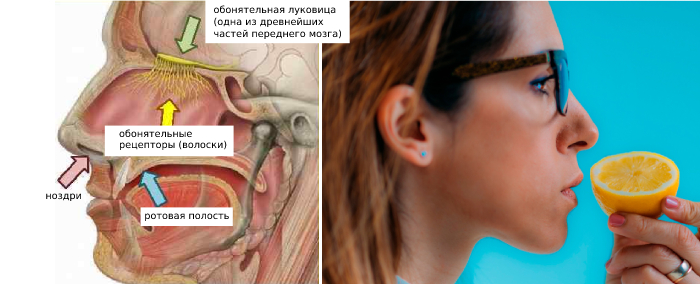
- Опухоли. Ощущение запахов пропадает при поражении мозга, если затронута обонятельная луковица – особая зона, где находятся обонятельные нейроны.
- Муковисцидоз. Наследственное заболевание. Аносмия появляется в первые два года.
- Рецепторы перестают полноценно формировать нервный импульс.
- ОРВИ, аллергический ринит, полипы в носовой полости. Гипосмия связана с отёком слизистой носа. Именно он блокирует чувствительные волоски.
Возможно ли вернуть обоняние и вкус?
Параллельно снижению обоняния происходит нарушение вкусового восприятия. Это логичный процесс. Улавливаемый человеком аромат блюд усиливает вкус, делает его более насыщенным. Когда человек не воспринимает запаха еды, он не может полноценно оценить её вкуса. При восстановлении обонятельной чувствительности возвращается вкусовое восприятие.
Способность различать запахи и вкус можно вернуть. Сделать это тем проще, чем раньше начать лечение. Похоже на ситуацию с инсультом. После сосудистой катастрофы в головном мозге нужно как можно быстрее оказать человеку помощь, приступить к восстановлению двигательной активности в самые ранние сроки.
При коронавирусной инфекции так же – чем быстрее начата реабилитация, тем лучше прогноз. Обонятельные нейроны обладают способностью к восстановлению, обновляясь примерно раз в 40 дней. Для того, чтобы они быстрее заработали, ими нужно активно заниматься.
Почему не все переболевшие коронавирусной инфекцией теряют обоняние?
Аносмия обычно развивается на 4–6 день заболевания. На 10–14 день большинство людей выздоравливают и способность различать ароматы возвращается. Но у некоторых дефект остаётся. Нужно понимать, любое заболевание не может протекать одинаково у разных людей. Нет двух идентичных организмов, соответственно, и болезни будут протекать по-разному.
- Вирусная нагрузка – число микробов, попавших в организм. Чем больше, тем тяжелее протекает заболевание.
- Вирулентность вируса – сила его деструктивного (повреждающего) воздействия. У разных типов и подтипов коронавирусов разная. Не стоит забывать, что вирусы мутируют, меняются.
- Иммунная память. Чем больше ОРВИ в своей жизни перенёс человек, тем легче болеет коронавирусом, тем меньше риск возникновения осложнений.
- Сопутствующие заболевания человека: сахарный диабет, ожирение, тяжёлые формы гипертонии, дыхательная недостаточность. А если эти заболевания сочетаются – коронавирусная инфекция протекает ещё тяжелее.
Что необходимо делать, чтобы вернуть обоняние?
Раздражать рецепторы и восстанавливать цепочку проводящего пути. Заставлять нервные клетки работать, вспоминать свои функции. Для этого хорошо подходят кофе, мелисса, мята, чеснок. Применяется ароматерапия с помощью эфирных масел: гвоздики, цитрусовых, эвкалипта. Вдыхать ароматы надо 5–6 раз в день. При отёке слизистой оболочки помогут орошения полости носа солевыми растворами. Разрешается использовать специальные спреи, даже гормональные. Их должен назначить врач оториноларинголог, потому что есть противопоказания.
Невролог может прописать препараты, улучшающие трофику нервной ткани, в том числе и обонятельных рецепторов, а также порекомендовать рефлексотерапию.
Рефлексотерапия. Что это? Как можно с её помощью вернуть обоняние?
Рефлексотерапию медики относят к физиотерапии. Она улучшает кровоснабжение, иннервацию, лимфоотток, способствует улучшению самочувствия. При помощи рефлексотерапии можно вернуть обоняние. Это не новый метод лечения, он использовался и раньше. Рефлексотерапия хорошо помогает в лечении аллергических ринитов и даже инфекционных.
Иглорефлексотерапия – постановка игл, может сочетаться с прижиганием. Внутренние органы на поверхности кожи имеют свои проекции, которые называются чудесными меридианами. Врач воздействует на биологически активные точки определённой зоны, вследствие чего происходит улучшение микроциркуляции, лимфотока, устранение отёка, улучшение обоняния. Восстанавливая циркуляцию энергии по древнему китайскому учению, мы восстанавливаем здоровье.
ВИДЕО с участием врача-невролога Лебедевой Л.В.
Для пациентов, столкнувшихся с такой проблемой, как коронавирусная инфекция (covid-19) специально разработаны программы постковидной диагностики и реабилитации: ПОСТКОВИДНЫЙ СИНДРОМ и ПОСТКОВИДНЫЙ СКРИНИНГ.

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 27.06.2019
- Reading time: 2 минут чтения
Интоксикация — это отравление организма, вызванное воздействием какого-либо вещества.
Стадии отравления
В зависимости от тяжести интоксикации принято выделять три стадии течения патологического процесса.
- Первая стадия (легкая степень). Симптоматика в этом случае ограничивается изменением дыхания: оно становится частым и неритмичным. Характерно появление преходящих хрипов при дыхании. Наблюдается появление немотивированной эйфории, апатии и их чередование. Такие изменения психоэмоционального фона провоцируются отёком головного мозга. Для этой стадии характерны сердечно-сосудистые нарушения в виде тахикардии и/или незначительная артериальная гипотензия.
- Вторая стадия. Такое состояние характеризуется головными болями, ознобом, мышечными спазмами и судорогами. Больной жалуется на бессонницу на фоне слабости и усталости, снижение аппетита вплоть до его отсутствия, тошноту.
- Третья стадия. Это тяжёлая лихорадка, способная привести к летальному исходу. Человека беспокоят мышечные боли, озноб, выраженная тахикардия и снижение артериального давления. Галлюцинации и бредовые состояния на этой стадии не редкость. При отсутствии адекватной терапии возможна кома.
Клиническая картина острой интоксикации
Характерная черта этого расстройства — появляется оно сразу, незамедлительно. В этом случае важно оказать помощь на ранней стадии.
Возникновение острой интоксикации связано с проникновением в организм большого количества веществ, обладающих токсическим действием, употреблением пищи или воды ненадлежащего качества или выраженной передозировкой лекарственных препаратов. Характер течения и степень тяжести интоксикации определяется разновидностью токсического вещества, попавшего в организм.
Проявления острой интоксикации
Наиболее характерные проявления острой интоксикации:
- выраженная резкая боль в области желудка;
- неудержимая рвота;
- остро появившийся жидкий стул.
Рвота и понос в этой ситуации — реакция организма на отравление, с помощью которой он старается очиститься от токсического вещества. Поэтому первое время после появления такой симптоматики нет смысла стараться ее заблокировать.
Особенности клинической картины в зависимости от происхождения интоксикации могут варьироваться. Это помогает при диагностике, когда необходимо отличить экзогенную интоксикацию от эндогенной.
Экзогенная интоксикация
Токсические вещества, вызывающие расстройства, могут проникать в организм различными способами: через пищеварительный тракт, слизистые оболочки, кожный покров, через дыхательные пути.
Заподозрить экзогенную интоксикацию помогут следующие симптомы:
- Выраженная гипертермия.
- Лихорадочное состояние.
- Острая реакция со стороны пищеварительного тракта: рвота, диарея, выраженная изжога. При отравлении растворами, имеющими щелочную или кислую реакцию, в рвоте могут присутствовать сгустки крови.
- Судорожные сокращения мышц конечностей.
- Ухудшение картины рефлексов.
В случае трансдермального проникновения яда в организм или попадания его через слизистую оболочку, в большинстве случаев наблюдается местная реакция в виде выраженных аллергических проявлений: покраснений, очагов высыпаний, напоминающих ожоги.
Важным признаком экзогенной интоксикации синдрома является острое кислородное голодание всех тканей организма. Оно обусловлено способностью токсинов блокировать возможность эритроцитов переносить кислород. Гипоксия приводит к расстройству всех систем жизнеобеспечения организма человека:
- снижается частота пульса;
- развивается распространённый отёчный синдром, наиболее опасны отёк лёгких и головного мозга.
Эндогенная интоксикация
Интоксикационный синдром эндогенного происхождения — не самостоятельное заболевание. Он сопровождает многие заболевания и является частью их патогенеза.
Эндотоксинами или аутоядами называются вещества, которые вырабатываются внутри организма в результате распада молекул или клеточных структур. Обладая токсическими свойствами, эти вещества вызывают развитие недостаточности работы жизненно важных органов: почек, печени, сердца.
Проявления эндогенной интоксикации:
- головная боль;
- нарушение сна;
- исчезновение аппетита.
Такой симптомокомплекс часто наблюдается при интоксикационном синдроме, сопровождающем инфекционно-воспалительные заболевания.
В случае более выраженной степени интоксикации добавляются следующие симптомы:
- снижение суточного объёма мочи;
- головокружение;
- ощущение прогрессирующей накопившейся хронической усталости;
- нарушение ритма работы сердца;
- галлюцинации — признак тяжёлого интоксикационного синдрома, который сопровождается лихорадкой, в частности, этот симптом характерен для ожоговых травм при поражении большой площади тела с глубиной ожогов 3–4 степени.
В некоторых случаях к указанной симптоматике общего характера добавляются специфические признаки, которые могут помочь при диагностике. Например, желтушное окрашивание склер и кожных покровов при поражении печени билирубином.
Медицинская помощь при отравлении с разными типами интоксикации
Остановить прогрессирование патологических изменений при интоксикации независимо от её характера можно, если прекратить воздействие отравляющего вещества на организм и максимально быстро провести комплекс мероприятий по выведению его из организма больного. В зависимости от механизма отравления для этого применяются следующие методы:
- промывание желудка;
- приём сорбентов;
- форсированный диурез;
- гемодиализ.
В некоторых случаях эти методы дополняют друг друга.
Одновременно необходимо принимать меры по восстановлению жизненно важных функций организма больного. Особенно это важно при тяжёлой степени отравления. Нарушение водно-электролитного баланса и обезвоживание, возникшие в результате рвоты и диареи, корректируется при помощи обильного питья и/или инфузионной терапии.
При этом существует опасность усугубления отёка головного мозга и лёгких, поэтому за больным необходимо постоянное наблюдение с целью своевременной коррекции нарушений.
На фоне адекватной инфузионной терапии сердечно-сосудистые нарушения могут начать регрессировать самостоятельно. В противном случае приходится брать под контроль давление и удерживать его с помощью соответствующих медикаментов.
При лечении интоксикации на любой стадии может понадобиться и симптоматическая терапия:
Читайте также:

