Слизь в кале при сальмонеллезе
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сальмонеллез: причины появления, симптомы, диагностика и способы лечения.
Определение
Сальмонеллез – инфекционное заболевание, вызываемое бактериями рода Salmonella. Чаще всего протекает с поражением органов желудочно-кишечного тракта, но описаны и случаи развития тяжелого системного процесса (с поражением других органов и систем), и бактерионосительства без клинических проявлений.
Заболевание распространено повсеместно, заразиться может человек любого возраста.
В последние годы наблюдается подъем заболеваемости во всем мире, при этом сальмонеллы становятся все менее чувствительными к антибактериальным препаратам.
Тяжелее всего сальмонеллез протекает у детей младшего возраста и характеризуется высоким риском летальности.
Причины появления сальмонеллеза
Причиной возникновения заболевания являются бактерии сальмонеллы. Они хорошо сохраняются и долго живут в окружающей среде. Им не страшен холод, поэтому заморозка продуктов не предотвращает заражение. Зато при кипячении эти бактерии погибают мгновенно.
На белье Salmonella может сохраняться до 3 месяцев, в фекалиях – до месяца, в засушенных фекалиях – годами. В водопроводной воде сальмонеллы способны жить 4–5 месяцев, в пыли – до полугода. На поверхности яйца – до 24 дней. В продуктах, даже замороженных, копченых или засоленных, сальмонеллы комфортно проживают и активно размножаются: это касается мяса крупного рогатого скота и домашней птицы, рыбы горячего копчения, колбасы, сосисок, сливочного масла, сыров, кондитерских кремов, яиц, яичного порошка и других продуктов.

Сальмонеллы проникают в желудочно-кишечный тракт с пищей, водой или через загрязненные руки, беспрепятственно проходят кислотный барьер желудка и заселяются в тонком кишечнике (реже – в толстом отделе кишечника), где и происходит дальнейшее развитие заболевания. В борьбе с клетками иммунной системы сальмонеллы разрушаются, высвобождая опасный токсин. В некоторых случаях бактерии могут с током крови и по лимфатическим путям попасть в другие органы - в печень, селезенку, легкие, кости.
Классификация заболевания
Сальмонеллез протекает в локализованной (гастроинтестинальной) или генерализованной (распространенной по всему организму) форме.
При локализованной форме сальмонеллы не выходят за пределы просвета кишечника (а если и выходят, то сразу гибнут). В зависимости от места протекания воспаления и симптоматики выделяют следующие типы сальмонеллеза:
- с преимущественным поражением желудка (гастритический);
- с преимущественным поражением желудка и тонкого кишечника (гастроэнтеритический);
- с преимущественным поражением тонкого кишечника (энтеритический);
- с преимущественным поражением тонкого и толстого кишечника (гастроэнтероколитический);
- с преимущественным поражением толстого кишечника (колитический);
- с преимущественным поражением толстого кишечника с появлением крови в кале (гемоколит).
Локализованные формы развиваются в большинстве случаев у практически здоровых взрослых и детей старше трех лет.
При генерализованной форме сальмонеллеза может наблюдаться тифоподобное (острейшее) течение с вовлечением в процесс нервной системы, септицемическое течение (с проникновением бактерий в кровь), семптикопиемическое течение (с развитием гнойных очагов поражения в органах, куда с током крови попала сальмонелла).
Генерализованные формы могут развиваться у пожилых, ослабленных людей с серьезными хроническими заболеваниями, детей раннего возраста, лиц с врожденным или приобретенным иммунодефицитом.
Возможно бессимптомное выделение сальмонелл с фекалиями – бактерионосительство. В течение трех месяцев после перенесенного заболевания носительство считается острым, более трех месяцев – хроническим, однократное выделение сальмонелл у здорового человека считается транзиторным и может наблюдаться в очаге заболевания.
Симптомы сальмонеллеза
Инкубационный период (время от вторжения сальмонелл в организм до первых клинических проявлений) составляет один-два дня, но может увеличиться до восьми дней. Это зависит от состояния организма и количества сальмонелл, попавших в желудочно-кишечный тракт.
Заболевание всегда начинается остро - с подъема температуры тела до 38–39оС и выше, интоксикации (слабости, разбитости, ломоты в мышцах и суставах). Сразу или на следующий день присоединяются симптомы поражения желудочно-кишечного тракта.
При поражении ЖКТ наблюдаются тошнота, многократная рвота, которая приносит облегчение, боли в области желудка (эпигастрия).
При поражении тонкого кишечника появляется жидкий, обильный, зловонный, зеленый, пенистый и частый стул, в котором возможна примесь слизи и прожилок крови, а также непереваренные остатки пищи. Живот болезненный в правой подвздошной области, около пупка. Усилена перистальтика (живот урчит).
При поражении толстого кишечника боли чаще разлитые и в правой, и в левой подвздошной области, в нижней части живота. Стул с примесью слизи, крови, гноя, редко бывают болезненные позывы к дефекации. Выражено вздутие живота.
Эти симптомы наблюдаются изолированно или в комбинации. Во время ультразвукового обследования может фиксироваться увеличение печени и селезенки. Риск обезвоживания возрастает при поражении желудка и тонкого кишечника. При оценке тяжести состояния обращают внимание на длительность и кратность рвоты и диареи.
Легким течением считается наличие жидкого стула в течение одного-трех дней по два-пять раз в день и рвота один-два раза в день (при этом общее состояние сильно не меняется).
Длительность заболевания более 9 дней с диареей больше 15 раз в сутки, многократной рвотой и симптомами интоксикации говорят о тяжелом течении болезни.

Диагностика сальмонеллеза
Диагностика сальмонеллеза включает осмотр и выявление жалоб больного, определение пути заражения (выявление контакта с больным инфекционной диареей или употребления воды или продуктов питания, опасных в отношении сальмонеллеза).
Наилучшим из существующих тестов для подтверждения сальмонеллеза является выявление сальмонелл в кале, рвотных массах, промывных водах желудка бактериологическим методом. Если сальмонеллы не обнаруживаются, применяют серологическое исследование крови на наличие антител к антигенам сальмонелл.
Определение этиологии ОКИЗ (острого кишечного инфекционного заболевания) и выбор рациональной антибиотикотерапии. Рациональная терапия дизентерии основана на идентификации её возбудителя - бактерий рода Shigella. Шигеллы (по имени японского учёного К. Шиги) грамотрицательные неподвижные .
Что такое сальмонеллез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Сальмонеллёз — это острое инфекционное заболевание желудочно-кишечного тракта с возможностью дальнейшей генерализации процесса (распространением заболевания по всему организму). Причина развития сальмонеллёза — различные серотипы бактерий рода Salmonella. К клиническим характеристикам сальмонеллёза относят синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (гастрит, энтерит), синдром обезвоживания, гепатолиенальный синдром (увелечение печени и/или селезёнки) и иногда синдром экзантемы (высыпания).
Возбудитель
семейство — кишечные бактерии (Enterobacteriaceae)
род — Сальмонелла (Salmonella)
Существует 7 подвидов (более 2500 сероваров). Наиболее актуальные серовары: typhimurium, enteritidis, panama, london.
Представлены следующей антигенной структурой:
- О-антиген (соматический, термостабильный);
- H-антиген (жгутиковый, термолабильный);
- К-антиген (поверхностный, капсульный);
- Vi-антиген (антиген вирулентности — степень способности штамма вызвать заболевание; является компонентом О антигена);
- М-антиген (слизистый).
К факторам патогенности (механизмам приспособления бактерий) относятся:
- холероподобный энтротоксин — интенсивная секреция жидкости в просвет кишки;
- эндотоксин (липополисахарид) — общее проявление интоксикации;
- инвазия — заражение.
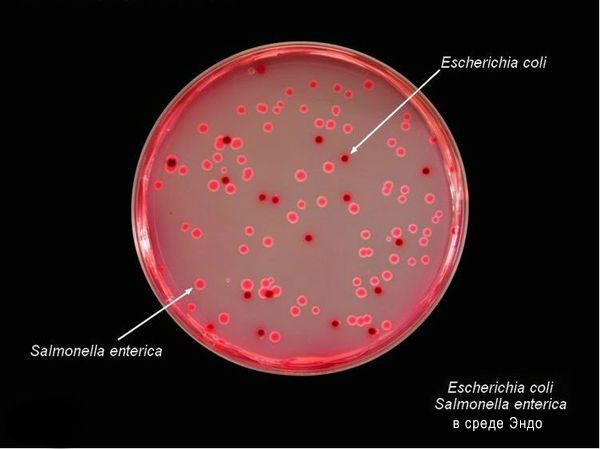
Тинкториальные свойства: разлагают глюкозу и маннит, образовывая кислоту и газ, продуцируют сероводород. Грамм-отрицательные палочки подвижны, спор и капсул не образуют. Растут на обычных питательных средах, образуя прозрачные колонии, на мясо-пептонном агаре с образованием колоний голубоватого цвета, на среде Эндо образуют прозрачные розовые колонии, на среде Плоскирева — бесцветные мутные, на висмут-сульфитном агаре — чёрные с металлическим блеском.
Высокоустойчивы во внешней среде (без агрессивных воздействий), активно размножаются в мясе и молоке (до 20 суток), в воде сохраняют жизнесособность до 5 мес., в почве — до 9 мес., в комнатной пыли — до 6 мес., в колбасе — до 1 мес., в яйцах — до 3 мес., в фекалиях сохраняются до 4 лет. При 56 °C погибают через 3 минуты, при кипячении мгновенно. Сальмонеллы, которые находятся в куске мяса массой 400 гр и толщиной до 9 см, погибают при его варке за 3,5 часа. Соление и копчение оставляет сальмонелл в живых. Воздействие кислот и хлорсодержащих дезинфицирующих средств вызывает их гибель. В последнее десятилетие появились штаммы сальмонелл, устойчивые ко многим антимикробным препаратам. [2] [5]
Эпидемиология
Зооантропоноз, распространённый повсеместно.
Источники инфекции: домашние животные (сами не болеют), птицы, человек (больной и носитель).
Резервуары инфекции и причина эпидемических вспышек сальмонеллеза: грызуны, дикие птицы, тараканы, улитки, лягушки, змеи.
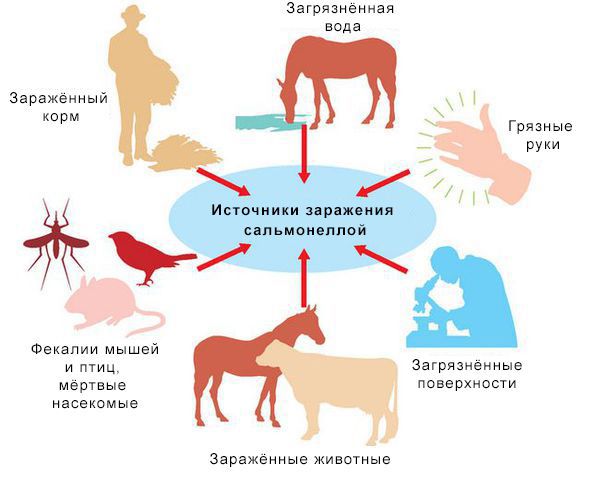
Механизм передачи: фекально-оральный (пути — алиментарный, т. е. через органы ЖКТ, водный, контактно-бытовой). В основном источниками заражения являются птицы, яйца и молочные продукты. Инфицирующая доза 10*5-10*8 микробных тел.
Факторы риска
- детский возраст до 5 лет;
- возраст до 12 месяцев, особенно высока вероятность заболеть без грудного вскармливания;
- иммунодефицит (в основном у младенцев и лиц старше 65 лет, а так же у пациентов с ВИЧ в стадии СПИДа, принимающих иммунодепрессивные препараты);
- регулярный приём препаратов, снижающих кислотность желудка;
- употребление сырого и недостаточно термически обработанного мяса, молочных продуктов и яиц;
- частый контакт с животными с несоблюдением правил гигиены;
- посещение стран с низким уровнем жизни.
В России в 2016 г. заболеваемость была – 26 на 100 тыс. населения, у детей в до 14 лет – 71 на 100 тыс. Для сравнения в США среднегодовая заболеваемость — 15 на 100 тыс. (1,35 миллиона заболеваний, 26 500 госпитализаций и 420 смертей ежегодно). Иммунитет строго типоспецифичен (возможно многократное инфицирование различными штаммами) и непродолжителен [2] [6] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сальмонеллеза
Инкубационный период — от 6 часов (при алиментарном заражении) до 3 суток. При внутрибрюшном заражении (искусственно) — до 8 дней.
Начало заболевания острое (т. е. развитие основных синдромов происходит в первые сутки заболевания).
Слизистая оболочка, способствующая перевариванию и всасыванию питательных веществ, выстилает внутреннюю поверхность желудочно-кишечного тракта. Для защиты от механической травмы, от воздействия кислот и щелочей ее клетки выделяют слизь, обволакивающую изнутри желудок и кишечник.
О чем говорит белая слизь в кале?

При травмировании и воспалении слизистой оболочки выделение слизи увеличивается. В обычном состоянии слизь не заметна в фекалиях, она равномерно смешивается с калом. При раздражениях слизистой оболочки возросшее количество слизи можно без труда определить при визуальном осмотре продуктов дефекации, во время проведения копрограммы.
Копрограмма – исследование кала, позволяющее определить состояние ЖКТ, наличие процессов переваривания и всасывания, заболеваний желудка и кишечника.
Параметры, определяемые копрограммой:
Цвет и консистенция фекалий;
Наличие эпителия, крахмала, слизи;
Количество эритроцитов и лейкоцитов;
Наличие соединительной ткани, мышечных волокон;
Объем йодофильной флоры, жирных кислот.
Цвет и структура слизи, обнаруживаемой в кале, зависит от причины ее гиперсекреции и характера повреждений:
Желтая и зеленая слизь – наличие бактериального процесса, примесь гноя;
Прозрачная слизь – катаральное воспаление;
Примесь крови, розоватый оттенок слизи – наличие язвы слизистой оболочки, геморрагическое воспаление.
Причины появления белой слизи в кале
В зависимости от причины гиперсекреции слизи зависит ее консистенция и терапия патологического процесса.
Факторы, влияющие на появление слизи в кале:
ОРВИ. При респираторной инфекции, вызванной адено- и энтеровирусом, вирусами парагриппа, возникает катаральное воспаление стенки кишечника. Кроме этого, больной заглатывает слизистое отделяемое носоглотки. Слизь в кале при ОРВИ имеет прозрачную консистенцию, ее объем невелик. Для терапии этого состояния назначают противовирусные препараты – Интерферон, Арбидол.
Побочные действия некоторых лекарств и продуктов. Небольшое количество прозрачной слизи может появиться в результате приема НПВС, лекарств от метеоризма, курения, употребления кофе. После отмены вышеуказанных препаратов состояние нормализуется.
Кишечные инфекционные заболевания. Бактериальные инфекции провоцируют выделение большого количества слизи различной структуры и консистенции. При сальмонеллезе небольшой объем слизи сопровождает частый стул болотного оттенка. При дизентерии слизь приобретает зеленый цвет, в ней обнаруживается гной и примесь крови. Во время стафилококковой инфекции слизь сопровождает частый пенистый стул с кровью.
Лечение кишечных инфекций – прием препаратов из группы нитрофуранов (Фуразолидон, Эрсефурил, Энетерофурил) или из группы цефалоспоринов.
Вирусные инфекции кишечника. При колиэнтероколитах в кале обнаруживается слизь желтого цвета с беловатыми примесями на фоне водянистого желто-зеленого цвета. При ротавирусной инфекции, вызывающей нарушение всасывания и переваривания, слизь сопровождает частый стул с симптомами обезвоживания. Терапия – прием Виферона, Кипферона, препаратов для регидратации (Гидровит, Регидрон), растворов для парентерального введения.
Паразитарные инфекции. Слизь в кале при гельминтозах сопровождает частый стул с примесью крови и болями в животе. Дополнительно диагностируется снижение аппетита, анемия, аллергические проявления. Терапия паразитарных инфекций проводится Мебендазолом, Ниридазолом, Пиперазином, Меиронидазолом, Тинидазолом, Хлоксилом.
Кандидоз. Попадание в просвет кишечника мицелия гриба рода Кандида вызывает выделение в кал белой слизи. Лечение – прием Гризеофульвина, Амфотерицина.
Аутоиммунное воспаление кишечника (неспецифический язвенный колит, болезнь Крона). Слизь с кровью и гноем выделяется на фоне диареи, лихорадочного состояния, боли по ходу кишечника. Лечение – прием препаратов из группы цитостатиков, глюкокортикоидов, сульфалазинов.
Спастический колит. Слизь с кровью сопровождается запорами и поносами со спастическим компонентом. Лечение – санация кишечника Энтерофурилом, Фурозолидоном, прием спазмолитиков, пробиотиков, Энтерола.
Дисбактериоз. Картина обсеменения кишечника клостридиями включает в себя слизь на фоне неустойчивого стула, боли в животе, нарушение аппетита. Лечение заболевания проводится кишечными антисептиками (Фуразолидон, Энтерофурил, Метронидазол), пробиотиками (Линекс, Бифиформ, Бификол, бифидумбактерин).
Сыроедение, голодание. Нарушения рациона питания вызывают истощение слизистой, ее атрофию и раздражение грубой пищей, что провоцирует выделение обильного количества слизи.
Панкреатит. Гиперсекреция слизи вызвана раздражением слизистой большом количеством панкреатических ферментов. Лечение – инфузия Фуросемида, Диакарба, прием ферментов, диета, оперативное вмешательство.
Дивертикулез кишечника. Выпячивания кишечной стенки вызывают коричневую слизь на фоне небольшого кровотечения в тонком кишечнике. Терапия – хирургическое лечение после санации кишечника и восстановления его микрофлоры.
Проктит, проктосигмоидит. Слизь и кровь в кале появляются вместе с болью на фоне раздражений клизмами, химическими и механическими повреждениями. Терапия – антибактериальные, противовоспалительные средства, прием спазмолитиков и слабительных.
Злокачественные опухоли кишечника. При онкологическом поражении кишечника в кале появляется слизь с примесью крови на фоне кишечной непроходимости и хронического болевого синдрома. Лечение – удаление новообразования, лучевая и химиотерапия.
Причины белой слизи в кале у новорожденного

Сразу после рождения желудочно-кишечный тракт новорожденного обладает стерильностью. В первые дни жизни он заселяется микроорганизмами, биоценоз которых содержит как ценные лакто- и бифидобактерии, так и сапрофиты и условно патогенные микроорганизмы.
В течение первых 2-3 недель жизни малыша в его кишечнике устанавливается равновесие между различными видами бактерий. Переходный стул содержит слизь, имеет зеленоватый оттенок. После установления равновесия консистенция стула может меняться, так же, как и его цвет и периодичность.
Факторы, влияющие на появление слизи в кале у грудничка:
Дисбактериоз кишечника. Преобладание энтеробактерий, клостридий, золотистого стафилококка, клебсиелл над молочнокислыми бактериями вызывают метеоризм, запор, выделение большого количества слизи с прожилками крови. Если слизь принимает красноватый оттенок, это признак появления на слизистой оболочке изъязвлений. Терапия дисбактериоза – прием Энтерофурила, бактериофагов, Стоп-диара, курс лечения пробиотиками (Линекс, Нормофлорин, Бифиформ, Примадофилус). Для профилактики рецидивов дисбактериоза нужно тщательно ухаживать за малышом.
Бактериальные и вирусные кишечные инфекции. При внедрении в детский организм сальмонелл, дизентерийной палочки, токсических инфекций развивается воспаление слизистой оболочки кишечника. Это обстоятельство вызывает выделение большого количества слизи со сгустками. Диагностика инфекций – бактериологический посев кала. Эти состояния опасны тем, что от обезвоживания, вызванного диарее и рвотой, ребенок может быстро погибнуть.
Лекарственные препараты при метеоризме. Лекарства – пеногасители (Боботик, Эспумизан, Бебикалм) могут имитировать слизь в кале у ребенка грудного возраста. После прекращения приема лекарства примесь слизи уже не отмечается.
Нарушение правил введения прикорма. Введение в рацион некоторых овощей может спровоцировать выделение большого количества стула. Консистенция стула меняется, он становится жидким или, наоборот, более плотным, приобретает зеленый цвет.
Лактазная недостаточность. Дефицит фермента лактазы, сбраживающего молоко, вызывает бродильную диспепсию. Ее симптомы – выделение большого количества слизи, примесь молочных включений в кале, газы, жидкий стул, боль в животе. Диагностика – исследование кала на углеводы, лечение – диета для кормящей матери, введение грудничку препаратов лактазы, на искусственном вскармливании выбирают безлактозную смесь.
Аллергия, атопический дерматит. Внешние проявления в виде мокнущей кожи, шелушения кожи щек, могут сопровождаться раздражением слизистой кишечника. В результате этого выделяется повышенное количество слизи.
Насморк. Проглоченная слизь из носоглотки попадает в кишечник и диагностируется в кале ребенка, не умеющего самостоятельно сморкаться.
Кишечный инвагинит. При сдавливании части кишечника ребенка другой его частью появляется сильная боль, фонтанирующая рвота, жидкий кровянистый стул с примесью слизи. Через сутки после появления первых симптомов кишечного вагинита кал преобразуется в комки слизи с примесью крови. Требуется экстренная помощь хирурга – бариевая клизма для расправления кишечника, иначе ребенок может погибнуть от болевого шока.
Что делать при появлении белой слизи в стуле?

Если слизь в кале у детей появляется эпизодически, скорее всего, ее появление не связано с какой-то патологией. Устранение причины этого состояния, чаще всего – это нарушение рациона питания, полностью устранит проблему. Учащение этого симптома и дополнение патологии другими симптомами – повод для обращения к врачу.
Исследования для уточнения диагноза:
Микро- и макроскопия кала;
Бактериальный посев кала;
Узи и рентген кишечника, желудка;
Общий и биохимический анализ крови.
По результатам исследования назначается лечение, схема которого обусловлена причиной патологии. Если в ее основе лежит инфекционный фактор, назначают антибиотики, абсорбенты, противовоспалительные препараты. При дисбактериозе восстанавливают баланс микрофлоры кишечника. Для нормализации выработки слизи назначают специальную диету, содержащую продукты, не провоцирующие гиперсекрецию слизи.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Что такое каловый камень? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аколеловой Евгении Сергеевны, проктолога со стажем в 11 лет.
Над статьей доктора Аколеловой Евгении Сергеевны работали литературный редактор Елизавета Цыганок , научный редактор Антон Демин и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Каловый камень (Fecal impaction) — это плотное соединение каловых масс, которое формируется в толстой кишке и мешает нормальному опорожнению кишечника. Такие соединения также называют копролитами.

Чаще всего каловые камни появляются на фоне хронического запора, особенно у пожилых, ослабленных и малоподвижных пациентов, а также при нарушении работы тазовых органов (например, после инсульта или травм позвоночника).
Иногда каловый камень называют копростазом, но это не совсем точный термин. Под копростазом подразумевают длительный запор, после которого не всегда образуются копролиты.
Факторы развития калового камня
Основные факторы формирования копролитов:
- замедленное прохождение пищи в кишечнике, например болезнь Паркинсона;
- дефицит жидкости в организме — обезвоживание, недостаточное употребление или повышенная потеря жидкости;
- нарушение процесса выведения кала из организма — дискоординация мышц тазового дна при дефекации (диссинергическая дефекация) [11] ;
- ослабленные мышцы органов пищеварения из-за малоподвижного образа жизни, например у лежачих пациентов с заболеваниями нервной или костно-суставной системы.
Формированию калового камня обычно предшествует запор.
Различают первичный и вторичный запор. Первичный запор развивается при врождённых или приобретённых болезнях самого кишечника, вторичный запор связан с проблемами других органов и систем, которые влияют на кишечник. Поэтому к факторам, которые способствуют развитию калового камня, также относятся:
- особенности питания — низкое содержание клетчатки в рационе, нарушение режима;
- полная или частичная механическая закупорка просвета кишки — раковые опухоли, сдавливание кишки извне, воспаление кишечника и др.;
- болезни нервной системы — опухоли и травмы спинного мозга, инсульт, рассеянный склероз и др.;
- врождённые пороки развития — болезнь Гиршпрунга, ДЦП;
- эндокринные нарушения — сахарный диабет, гипотиреоз;
- расстройства психического поведения — эмоциональные расстройства, анорексия и др.;
- болезни соединительной ткани — дерматомиозит, системная склеродермия и др.;
- приём наркотических обезболивающих (опиоидов);
- одновременный приём большого количества лекарств или конкретных медикаментов, которые могут напрямую повлиять на пищеварительную систему — антидепрессантов, блокаторов кальциевых каналов, препаратов соединения железа.
Также описаны случаи формирования каловых камней из семян растений и различных инородных тел в кишечнике (например, камней из других органов): они становятся ядром, вокруг которого формируется каловый камень. Такие конкременты называют безоарами [13] .
![Безоар [17]](https://probolezny.ru/media/bolezny/kalovyy-kamen/bezoar-17_s.jpg)
Помимо вышеперечисленных факторов развитию калового камня способствует мегаколон: когда толстый кишечник расширяется, транзит каловых масс по нему увеличивается.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы калового камня
Образованию калового камня предшествуют симптомы запора: частота стула сокращается до трёх раз в неделю и менее. Больным может казаться, что опорожнение было неполным, у них появляются постоянные позывы на дефекацию. При испражнении пациентам приходится чрезмерно натуживаться и иногда помогать себе руками. Они начинают принимать слабительное и использовать очистительные клизмы. Стул становится твёрдым или комковатым, его общий объём уменьшается.
Патогенез калового камня
Существует несколько механизмов формирования запора и, как следствие, калового камня:
- алиментарный — малое количество растительной клетчатки или воды в рационе приводит к уменьшению объёма кала;
- механический — нормальному транзиту кала мешают физические препятствия в просвете кишечника или те, которые сдавливают его извне, например опухоль, киста брюшной полости, беременная матка, а также спайки в брюшной полости, которые способствуют образованию различных перегибов кишечной трубки;
- дискинетический — двигательная способность кишечника ослабевает в связи с нарушениями работы в других системах организма.

Дискинетический запор
Причиной дискинетического запора могут стать разные болезни органов брюшной полости, эндокринной системы, головного и спинного мозга. Например, при язвенной болезни или холецистите могу возникнуть нарушения в проведении висцеро-висцеральных рефлексов, когда раздражение рецепторов одного внутреннего органа влияет на работу другого.
У беременных повышается уровень гормона прогестерона, который угнетает мышечные сокращения матки и параллельно снижает моторику кишечника. У пожилых снижение моторики кишечника связано с ослабеванием мышечного тонуса.
Асцит (брюшная водянка), ожирение и сердечная недостаточность приводят к ослаблению тонуса диафрагмы и передней брюшной стенки, вызывая запор.
Классификация и стадии развития калового камня
Относительно каловых камней отдельной классификации и специфических стадий развития болезни не существует. В Международная классификации болезней 10-го пересмотра они также не кодируются. Обычно ставят диагноз K59.0 Запор, или Копростаз [15] .
Осложнения калового камня
Если вовремя не вылечить каловый камень, могут развиться тяжёлые осложнения:
- пролежень стенки кишки с последующим её разрушением и воспалением брюшной полости из-за проникшего кишечного содержимого — жизнеугрожающее состояние, при котором поднимается температура, появляется сильная боль в животе, общее недомогание и слабость, при лечении необходима срочная операция; — среди симптомов выделяют схваткообразные боли в животе, тошноту, рвоту, нарушение отхождения газов и кала, при этом пациента госпитализируют в стационар, где часто требуется операция;
- кишечное кровотечение в результате механического воздействия на слизистую — жизнеугрожающее состояние, при котором из прямой кишки выделяется кровь, иногда со сгустками, больной чувствует слабость и может потерять сознание, поэтому ему требуется срочная госпитализация в стационар для проведения консервативного или оперативного лечения;
- образованиеанальных трещини обострениегеморроя — пациент чувствует боль и жжение в области заднего прохода, на туалетной бумаге или в кале появляется примесь крови.
Также пациенты жалуются на выраженную боль в прямой кишке и животе, вздутие и подтекание жидких каловых масс [2] [3] .
Диагностика калового камня
Если пациент заметил у себя характерные симптомы, ему необходимо обратиться к хирургу или проктологу.
Обычно осмотр начинается с опроса: доктор уточняет жалобы, давность их появления, выраженность, длительность, связь с определёнными событиями, приёмом пищи и медикаментами. Дополнительно врач уточняет наличие хронических болезней, перенесённых операций, травм, есть ли у пациента аллергия на лекарства и какие препараты он постоянно принимает.
После опроса врач прощупывает живот. Чтобы исключить тяжёлые осложнения, он обращает внимание на симптомы, характерные для острой кишечной непроходимости или воспаления брюшной полости после проникновения в неё кала.

Чтобы исключить раковую опухоль и анемию, которая может развиться из-за кровопотери, пациентам делают общий анализ крови.
Инструментальная диагностика
Среди дополнительных инструментальных исследований выполняют:
- Колоноскопию — её рекомендуют проходить всем людям старше 40 лет, даже если у них нет проблем с кишечником, так как этот метод используют для ранней диагностики онкозаболевания толстой кишки.
- Ирригоскопию — выявляет объёмное образование в кишечнике, но не всегда позволяет отличить его от опухоли. Врач может заподозрить камень, если слой бария (контраста) появляется между новообразованием и стенкой кишечника [16] .
- КТ-колонографию и МРТ — проводят в сомнительных случаях. Они показывают особенности строения толстой кишки, а также указывают на развившиеся осложнения. Иногда с помощью КТ или МРТ можно обнаружить небольшой каловый камень, который никак себя не проявляет [14] .
Некоторые исследования проводят уже после нормализации состояния, чтобы выявить причину хронического запора и калового камня:
- исследование времени транзита по ЖКТ — оценивает скорость прохождения содержимого по толстой кишке с помощью рентгеноконтрастных маркеров;
- тест изгнания баллона, электромиографию мыщц тазового дна и аноректальную манометрию — проводят при подозрении на несогласованную работу мышц тазового дна при дефекации;
- дефекографию — используют, чтобы исключить или подтвердить ректоцеле, внутреннее/наружное выпадение прямой кишки, опущения промежности и сигмоцеле.
![Дефекография [18]](https://probolezny.ru/media/bolezny/kalovyy-kamen/defekografiya-18_s.jpg)
Лечение калового камня
Тактика лечения калового камня зависит от причины его развития, местонахождения и запущенности. Обычно каловый камень удаляют с помощью клизмы или ручным способом.
При постановке клизмы используют кружку Эсмарха. Её наполняют водой комнатной температуры и подвешивают на высоту 1–1,5 м. Больной ложится на левый бок и вводит в анальный канал на глубину 3–5 см наконечник клизмы, смазанный вазелиновым маслом. После этого открывает краник и вводит воду, при этом не забывая глубоко дышать животом. Чтобы избежать дискомфорта, важно регулировать скорость введения воды. После введения всего объёма больной должен полежать 1–2 минуты, после чего сходить в туалет. При необходимости процедуру повторяют несколько раз.
Ручной способ применяют, когда каловый камень находится в прямой кишке. Для этого требуются клеёнка или одноразовая простынь, перчатки, вазелин, кружка Эсмарха с тёплой водой и тазик. Больной должен подстелить под себя клеёнку и подставить тазик, смазать палец вазелином и аккуратно, без давления, ввести его в прямую кишку. Нужно поочерёдно удалить комки кала. Иногда кал бывает настолько твёрдым, что приходится приложить усилия для достижения эффекта. После освобождения нижнего отдела кишки можно поставить очистительную клизму.
Хирургическое лечение
В запущенных случаях калового камня, когда предыдущие методы лечения оказываются неэффективными, врач может выполнить лапаротомию (разрез брюшной стенки) или колотомию (вскрытие просвета ободочной кишки) [14] . При развитии осложнений, например острой кишечной непроходимости и перитонита (воспаления брюшины), операцию проводят в неотложном порядке.

Если начинается кишечное кровотечение, проводят консервативную гемостатическую терапию, направленную на остановку крови. Пациенту внутривенно вводят растворы препаратов-гемостатиков, переливают плазму и эритроцитарную массу. При неэффективности также проводят операцию [1] [2] [3] .
После устранения калового камня желательно обследовать слизистую кишечника и убедиться, что с ней всё в порядке.
Профилактика повторных запоров
Основное средство профилактики — это диета. Рацион должен включать большое количество растительной клетчатки и жидкости. Рекомендуется употреблять пшеничные отруби до 20–25 г в день или препараты на основе семян подорожника (псиллиум). Это повышает объём каловых масс и стимулирует двигательную активность кишечника. Также важно увеличить объём физической активности.
Если выполнение вышеперечисленных рекомендаций оказывается неэффективным, в качестве лекарства первой линии назначают один из следующих препаратов:
-
(полиэтиленгликоль, ПЭГ);
- раствор Лактулозы; ;
- растворимые пищевые волокна.
Эти препараты размягчают кишечное содержимое и увеличивают его объём.
Непосредственно при каловом камне принимать слабительные не рекомендуется.
Если приём препаратов первой линии не оказал желаемого эффекта, назначают Прукалоприд. Однако необходимо учитывать особенности его дозирования для людей старше 60 лет.
Прогноз. Профилактика
При своевременном лечении в большинстве случаев прогноз благоприятный. Но если вовремя не устранить каловый камень, могут развиться серьёзные осложнения, например острая кишечная непроходимость или кровотечение.
Что такое дизентерия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Шигеллёзы, или дизентерия — это группа острых/хронических заболеваний, вызываемых бактериями рода Шигелла, которые поражают желудочно-кишечный тракт (преимущественно дистальный отдел толстой кишки). Манифестные формы (клиническая картина) дизентерии: синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (дистальный колит), синдром обезвоживания. При отсутствии адекватного лечения приводит к серьёзным осложнениям и хронизации.
Возбудитель дизентерии
семейство — кишечные бактерии (Enterobacteriaceae)
род — Шигелла (Shigella)
виды — 4 основных:
- Dysenteriae (серовары — шигелла Григорьева-Шига, Штутцера-Шмитца, Ларджа-Сакса);
- Flexneri (Флекснера);
- Boydii (Боудии);
- Sonnei (Зонне).
Являются факультативно-анаэробными (способны существовать как при наличии, так и при отсутствии кислорода), граммотрицательными, неподвижными палочками. Хорошо растут на обычных питательных средах.
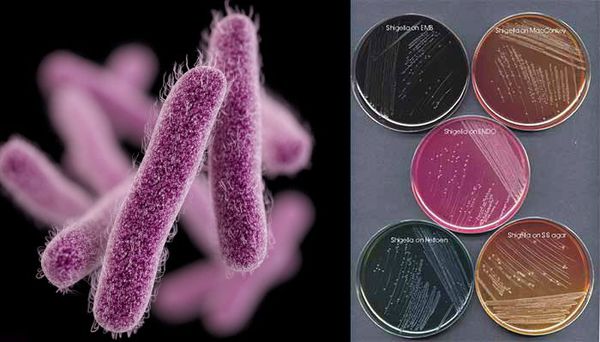
Имеют О-антиген (серологическая специфичность) и К-антиген (оболочечная структура). Клеточная стенка частично состоит из эндотоксина (липополисахарида), высвобождающегося при гибели микроорганизма. Бактерии вида Shigella Dysenteriae серовара Григорьева-Шига продуцируют высокоактивный цитотоксин, который нарушает синтез белка рибосомами клеток кишечного эпителия. Цитотоксин в совокупности с энтеротоксином (усиливающим секрецию жидкости и солей в просвет кишки) и нейротоксином (оказывающим нейротоксическое действие на сплетения Ауэрбаха) образует экзотоксином — токсин, выделяемый в процессе жизнедеятельности шигелл (Цитотоксин + энтеротоксин + нейротоксин = экзотоксин). Также у данной группы микроорганизмов происходит выделение гемолизинов — веществ, разрушающих эндотелий капилляров и вызывающий ишемию в тканях кишечника).
Факторы патогенности шигелл (механизм приспособления бактерий):
- адгезия (прикрепление к слизистой оболочке кишечника);
- инвазия (проникновение в эпителиальные клетки слизистой оболочки толстого кишечника);
- токсинообразование;
- внутриклеточное размножение.
Тинкториальные свойства (особенности микроорганизмов при окрашивании): быстро изменяют чувствительность к антибактериальным препаратам. Характерна высокая выживаемость во внешней среде (в воде, почве и пище при комнатной температуре сохраняются до 14 дней, в канализационных стоках — до 30 дней, при благоприятных условиях могут быть жизнеспособны до 4 месяцев). Способны к размножению в пищевых продуктах. При воздействии УФО (ультрафиолетового облучения) погибают за 10 минут, в 1% феноле — за 30 минут, при кипячении — мгновенно.
Интересная особенность: чем выше ферментативная активность возбудителя дизентерии, тем ниже вирулентность (минимальная доза возбудителя, способная заразить человека) и наоборот. [3] [6]
Эпидемиология
Антропоноз (повсеместное распространение).
Источник инфекции — человек (больной, носитель и лица с субклинической формой заболевания).
Минимальная инфицирующая доза для бактерии Григорьева-Шига — 10 микробных тел в 1 грамме вещества, для Флекснера — 10 2 бактерий, для Зонне — от 10 7 .
Длительное время в РФ превалировали случаи заражения, вызванные шигеллой Флекснера 2а, однако в настоящее время ввиду широкого развития туризма длительного преобладания какой-либо формы нет.
Механизм передачи — фекально-оральный (пищевой, водный, контактно-бытовой), из них преимущественно:
- Григорьева-Шига (контактно-бытовой путь);
- Зонне (с молоком и молочными продуктами);
- Флекснера (водный путь);
- Дизентериа (пищевой путь).
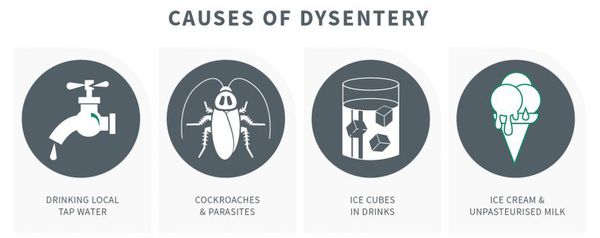
Наибольшую опасность представляют работники питания и водоснабжения. Больные заразны с начала болезни (конца инкубационного периода) и до трёх недель болезни.
Иммунитет непродолжителен и моноспецифичен (вырабатывается только к одному серотипу, который вызвал заболевание). [1] [4] [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дизентерии
Инкубационный период — от 1 до 7 дней.
Начало заболевания острое (развитие основных синдромов наблюдается в первые сутки заболевания), характерна лихорадка постоянного типа.
Читайте также:

