Слизь во время инфекции
Обновлено: 25.04.2024
Слизистая мокрота образуется при воспалительных заболеваниях верхних (хронический ринит, фарингит) и нижних дыхательных путей (гиперпластический ларингит, трахеит, бронхит и вирусная пневмония). К редким причинам симптома относят попадание инородного тела в бронхи, бронхолегочные опухоли, отек легких. С диагностической целью необходимо выполнение рентгенографии ОГК, ЛОР-осмотра и бронхоскопии, спирометрии. Обязательно проводится микроскопический и бактериологический анализ слизистой мокроты. Лечение включает препараты (отхаркивающие, противовирусные, противовоспалительные), физиотерапию, хирургические методики.
Причины появления слизистой мокроты
Хронический ринит
Кашель со слизистой мокротой при рините обусловлен раздражением задней стенки глотки стекающей слизью. Пациент испытывает першение и ощущение в горле инородного тела, для устранения которого возникает кашлевой рефлекс. Отхаркивание небольшого количества прозрачного отделяемого происходит в утреннее время после сна, а также при длительном нахождении в лежачем положении. После откашливания слизистой мокроты неприятные ощущения исчезают.
Фарингит
Для воспаления глотки типичен сухой кашель, но иногда он переходит во влажный с выделением слизистой мокроты. Фарингит проявляется отхаркиванием небольшого количества прозрачной слизи, не имеющей неприятного запаха. Симптом сохраняется в течение 3-5 дней, сочетается с постоянной болью в горле. Приступ кашля с отхаркиванием мокроты начинается без видимых провоцирующих факторов, но может усиливаться при громкой речи, вдыхании холодного воздуха.
Хронический гиперпластический ларингит
Для этой патологии характерно выделение скудного количества слизистой мокроты в утренние часы, сопровождающееся болями в горле и покашливанием. Симптом беспокоит человека на протяжении 3 недель и более. Для ларингита патогномонично постоянное ощущение инородного тела и дискомфорта в горле. Попытка откашляться завершается появлением небольшого объема слизи, обычно не принося облегчения.
Трахеит
Заболевание манифестирует выделением прозрачной слизи после приступообразного мучительного кашля. Постепенно объем слизистой мокроты увеличивается, она становится мутной. Если трахеит развивается на фоне бактериальной инфекции, в слизистом секрете появляются гнойные прожилки. Больные жалуются на частые кашлевые пароксизмы, которые возникают при смехе, громком разговоре, глубоких вдохах.
Бронхит
Откашливание средних или больших количеств слизистой мокроты — типичный признак катарального воспаления бронхов. При остром процессе беспокоит постоянный кашель и отхождение прозрачной или мутноватой слизи без запаха. Симптомы длятся 1-3 недели. При хроническом бронхите отхаркивание слизистого отделяемого длится несколько недель и даже месяцев. Откашливание слизистой мокроты по утрам типично для бронхита курильщика.

Атипичная пневмония
Отхаркивание большого количества слизи встречается при воспалении легких вирусной или микоплазменной этиологии. Выделение мокроты начинается на 2-4 день от начала болезни. Слизь прозрачная, без патологических включений, иногда она бывает вязкой и с трудом откашливается. Симптом дополняется фебрильной лихорадкой, болями в грудной клетке. Если кашель и отхаркивание слизистой мокроты длятся более 3 месяцев, диагностируют затяжную пневмонию.
Коклюш
Кашель с отхаркиванием слизистой мокроты характерен для периода разрешения инфекционного процесса. В это время кашлевые пароксизмы становятся редкими и менее продолжительными, после приступа ребенок сплевывает прозрачную слизь в небольших количествах. С учетом тяжести коклюша симптоматика сохраняется от нескольких дней до нескольких месяцев. Постепенно количество выделяющейся слизистой мокроты уменьшается.
Отек легких
Выделение прозрачной мокроты при кашле наблюдается на этапе альвеолярного отека, когда в легкие поступает жидкость из кровеносных сосудов. Состояние развивается внезапно, пациент ощущает затруднения дыхания, безуспешно пытается откашляться. Количество выделяемой слизи возрастает. В тяжелых случаях вместо слизистой мокроты при дыхании и кашле появляется розовая пена, указывающая на попадание эритроцитов из крови в альвеолы.
Аденокарцинома легкого
На начальных этапах заболевания человека беспокоит периодическое покашливание, сопровождающееся выделением жидкой прозрачной слизи. При прогрессировании злокачественной опухоли в легких и бронхах образуется большое количество (до 1-2 л в сутки) водянистой мокроты, которую больной вынужден постоянно отхаркивать, чтобы облегчить дыхание. Если аденокарцинома прорастает в окружающие ткани, слизь сменяется кровянистой мокротой.
Инородное тело бронха
При небольших размерах постороннего предмета дыхание сохранено. Пациента беспокоит периодический кашель, при котором отхаркивается прозрачная жидкая слизь. Симптомы наблюдаются до момента извлечения инородного тела. Если этого не произошло, в бронхе развивается воспаление с увеличением количества выделяемой слизистой мокроты, которая со временем становится более мутной и вязкой.
Диагностика
Первичное обследование больного с жалобами на слизистую мокроту зачастую выполняет врач-терапевт, который при необходимости дает направление к отоларингологу или пульмонологу. Для постановки предварительного диагноза достаточно сбора жалоб, аускультации легких, визуального осмотра миндалин и глотки. План уточняющих диагностических исследований включает следующие методы:
- ЛОР-осмотр. При прямой и непрямой ларингоскопии врач оценивает состояние слизистой оболочки гортани, выявляет признаки воспаления, гипертрофии. При помощи фиброларингоскопа делают биопсию атипичных участков. При подозрении на хронический насморк ценную информацию дает передняя и задняя риноскопия.
- Рентгенография ОГК. Проведение рентгенограммы в двух проекциях позволяет выявить изменения, типичные для воспалительных или опухолевых процессов бронхолегочной системы. Для уточнения диагноза назначают прицельные исследования: рентгеноскопию, КТ и МРТ органов грудной клетки.
- Эндоскопическая диагностика. В ходе бронхоскопии визуализируется слизистая оболочка бронхов крупного и среднего калибра. Метод используется для диагностики хронического бронхита, неоплазий, фиброзных изменений. С помощью эндоскопии берут биоптаты для гистологического исследования, промывные воды бронхов.
- Анализ мокроты. Бакпосев бронхиальной слизи необходим для выявления вирусных или атипичных бактериальных инфекций. При микроскопии слизистой мокроты обращают внимание на патогномоничные кристаллы и спиралевидные скопления слизи. Для исключения туберкулеза требуется микроскопия материала после специального окрашивания.
Среди лабораторных методов информативен общий анализ крови, позволяющий дифференцировать воспалительные и другие патологии дыхательной системы. При биохимическом исследовании изучаются острофазовые показатели. Рекомендованы серологические реакции, направленные на поиск антител к патогенным микроорганизмам. Для измерения функции внешнего дыхания и диагностики хронических болезней показаны спирометрия, пикфлоуметрия.

Лечение
Помощь до постановки диагноза
При остром воспалительном поражении органов дыхания следует обеспечить беспрепятственное отхождение слизистой мокроты. Чтобы улучшить дренажную функцию бронхиального дерева, рекомендовано обильное теплое питье, поддержание оптимальной влажности воздуха в помещении. Все медикаментозные методы лечения могут применяться только после визита к врачу.
Консервативная терапия
Слизистая мокрота как симптом не требует специального лечения, поскольку она исчезает после воздействия на основное заболевание. В случаях, когда слизи становиться слишком много и ее отхаркивание затруднено, рекомендованы методики постурального дренажа, назначаются лекарства с муколитическим и секретомоторным действием. Эффективны методы физиотерапии — щелочные и масляные ингаляции, УВЧ и электрофорез на переднюю поверхность грудной клетки.
Чтобы воздействовать на первопричины отхождения слизистой мокроты применяются противовирусные, противоаллергические препараты. Антибиотики не показаны, они используются только при слизисто-гнойном характере отделяемого бронхов. Противовоспалительные лекарства ускоряют выздоровление, снимают субъективную симптоматику. При хронических бронхитах выполняется лечебная бронхоскопия для промывания и целенаправленного введения медикаментов.
Хирургическое лечение
1. Дифференциальный диагноз основных пульмонологических симптомов и синдромов/ Трухан Д.И., Филимонов С.Н. – 2019.

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 22.02.2022
- Reading time: 3 минут чтения
Насморк – крайне неприятное состояние для человека любого возраста. Обычно это симптом вирусной, бактериальной инфекции или результат аллергии. И хотя сам по себе насморк кажется безобидным, его не стоит недооценивать, так как возможны осложнения, например, гайморит и отит.
Нужно ли лечить насморк?
При простуде больные обычно уделяют больше внимания лечению боли в горле и снятию лихорадки, чем лечению насморка. И хотя существует мнение, что насморк лечится семь дней, а без лечения проходит за неделю, реальность часто бывает иной. Инфекция может распространяться на уши, носовые пазухи и даже достигать мозга. Также насморк может стать хроническим, и тогда бороться с ним придется не неделю, а всю жизнь.
Чтобы не подвергать себя осложнениям, нужно вовремя и эффективно лечиться. Чтобы правильно подобрать лечение, нужно уметь различать, какими именно возбудителями вызван насморк. Вирусы и бактерии уничтожаются абсолютно разными лекарствами: при вирусной инфекции назначаются антивирусные препараты, а при бактериальной — антибиотики. При аллергическом рините эти средства бесполезны, больному помогут только противоаллергические лекарства.
Также важно учитывать, что вирусный и бактериальный насморк заразны, а аллергический — нет.
Вирусная инфекция – симптомы вирусного насморка
Возбудители вирусной инфекции — вирусы, которые, по сравнению с бактериями, отличаются большей патогенной активностью. Это значит, что они обладают большей способностью проникать в организм, быстрее размножаются и повреждают ткани. Вирусы не могут размножаться вне клетки-хозяина, то есть их размножение происходит только после проникновения непосредственно в клетки.
Вирусные инфекции, сопровождающиеся стойким и утомительным насморком, обычно активны осенью и зимой, в период снижения иммунитета организма. Продолжительность вирусной инфекции составляет 5-7 дней.
Вирусная инфекция изначально имеет легкое течение, а симптомы носят нарастающий характер. Первый симптом — ослабление организма. Затем появляются насморк, боль в горле, иногда кашель.
- головная и мышечная боль;
- озноб;
- повышением температуры тела до 37,5-38 градусов Цельсия.
Вирусный насморк обильный, бесцветный и водянистый. Со временем выделения мутнеют и приобретают кремовый оттенок. Вирусная активность приводит к отеку слизистой оболочки и затруднению дыхания.
При вирусной инфекции лечение симптоматическое. В случае незначительных симптомов достаточно использовать сосудосуживающие и противоотечные средства в виде пероральных препаратов или интраназальных капель, например, содержащих оксиметазолин, ксилометазолин. Такие средства приносят временное облегчение, помогая на время освободить носовой проход.
Одна из самых важных рекомендаций — систематическое удаление выделений из носа. Лучше пользоваться одноразовыми салфетками, сразу же их утилизируя. Практика показывает, что использование многоразовых платков приводит к самозаражению, увеличивая период болезни.
Второе важное условие — необходимо пить много жидкости.
Следствием нелеченого вирусного насморка может стать воспаление среднего уха, горла, придаточных пазух, бронхов, трахеи, легких.
Бактериальная инфекция – симптомы бактериального насморка
Бактерии, в отличие от вирусов, — микроорганизмы с клеточной структурой. Они имеют клеточную стенку и реснички, позволяющие двигаться. Внутри клеточной стенки находится клеточная мембрана, окружающая цитоплазму, содержащую рибосомы, нуклеоид с ДНК бактерий и мезосомы.
Бактерии, в отличие от вирусов, способны жить вне организма хозяина. При этом бактериальная инфекция может быть следствием нелеченой вирусной инфекции, так как ослабленный организм более восприимчив к заражению бактериями. Это означает, что может развиться сочетанная инфекция, имеющая ещё более тяжелое течение.
Бактериальная инфекция изначально имеет более тяжелое течение, чем вирусная, и развивается бурно. Первые симптомы заболевания гораздо тяжелее и могут возникнуть уже через 12 часов после заражения. У больных появляется ряд симптомов:
- насморк;
- ощущение зуда и першения в горле;
- кашель.
- лихорадка с повышением температуры до 38 град. Цельсия;
- увеличенные лимфатические узлы;
- часто головная боль, свидетельствующая о поражении пазух.
При инфекции среднего уха появляется стойкая боль в ухе.
Бактериальный насморк густой, часто гнойный и приобретает желто-зеленую окраску, поэтому его легко отличить от вирусного.
Лечение бактериальной инфекции сложнее и требует больше времени: бактериальный насморк может сохраняться более 10 дней. При густых выделениях можно использовать пероральные или назальные разжижающие слизь препараты. В случае тяжелой лихорадки, можно принимать лекарства, понижающие температуру.
Часто необходимо введение антибиотика, но антибактериальные препараты можно принимать только после консультации с врачом.
Важный фактор, влияющий на скорость лечения бактериальной инфекции — регулярное очищение носа от остаточных выделений, являющихся средой для размножения бактерий.
Аллергический насморк
Аллергический ринит характеризуется водянистыми выделениями, часто сопровождающимися слезотечением, конъюнктивитом, чиханием и Аллергический насморк и обычно протекает без температуры. Пациент хорошо реагирует на применение антигистаминных препаратов (уменьшение или полное разрешение насморка).
Такого типа насморк может возникать ежегодно в определенное время. Например, при аллергии на пыльцу деревьев, у больного симптомы появляются с апреля по май. Сроки могут сдвигаться, так как концентрация пыльцы в атмосфере зависит от разных факторов, например, осадков. Также может меняться и тяжесть симптомов. При аллергии на пыльцу, в сырую погоду аллергия менее выражена, в солнечную погоду, особенно при нахождении на улице в окружении аллергенов, симптомы насморка более интенсивны.
Аллергический насморк может сопровождаться кашлем, так как пыльцевые аллергены также раздражают эпителий бронхов.
Анализы для определения типа насморка
Отличить этиологию насморка для врача не составит труда. Обычно достаточно хорошо собранного анамнеза и медицинского осмотра. Также есть специальные анализы.
Если нужно определить тип инфекции, врач назначит лабораторный тест, определяющий количество С-реактивного белка (СРБ). В случае вирусной инфекции результат ниже 40 мг/л, а в случае бактериальной — выше 40 мг/л.
При осложнениях на фоне бактериального насморка, антибиотики назначаются после выявления возбудителя и определения его чувствительности к разным препаратам. В некоторых случаях возможно применение лекарств широкого спектра действия.
Чтобы подтвердить атопическую этиологию насморка, проводятся кожные пробы или аллерген-специфическое обследование на IgE. Кожные пробы проводятся в бессимптомный период, после отмены приема антигистаминных препаратов.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Слизь в моче: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Слизь находится в небольших количествах в моче здорового человека. При изменении цвета мочи возникает подозрение на инфекционное заболевание или другие проблемы в мочевыводящих путях.
Наличие в моче только слизи не вызывает никаких клинических симптомов, а ощущение дискомфорта говорит о присутствии патогенных бактерий, камней в почках, мочеточниках, а также возможных заболеваниях половых органов.
Неприятные ощущения включают боль в животе или в области поясницы, затруднение и рези во время акта мочеиспускания, повышение температуры тела, снижение потенции у мужчин.
Разновидности слизи в моче
Определить состав слизи можно только в лабораторных условиях. Основными компонентами могут быть:
- гиалиновые цилиндры описываются как бледные, прямые, со слабоочерченными контурами, образуются при поражении почек;
- цилиндроиды, наоборот, имеют хорошо заметную исчерченность, концы их закруглены и расщеплены; их наличие является признаком воспалительных заболеваний мочевых путей.
Среди основных причин появления слизи в моче врачи называют камнеобразование в мочевой системе. Основными факторами риска развития заболевания являются:
- употребление большого количества продуктов, содержащих кальций, а также препаратов кальция;
- прием витамина D, сульфаниламидов, аскорбиновой кислоты;
- недостаток в организме витаминов группы А и В за счет увеличения солеобразующих веществ и снижения количества угнетателей роста солей в моче;
- наследственная предрасположенность;
- повышение функции щитовидной и околощитовидных желез;
- болезнь Крона – тяжелое хроническое с периодическими обострениями поражение кишечника, характеризующееся сегментарным воспалением его стенок;
- саркоидоз – системное воспалительное заболевание неясной этиологии.
- введение и длительное использование катетеров в мочеиспускательном канале;
- травмы (чаще всего при мочекаменной болезни из-за движения камней);
- опухолевые процессы (например, в уретре, мочевом пузыре и т.д.);
- инфекции мочеполовой системы;
- лучевая (радиационная) терапия при лечении злокачественных заболеваний.
- Болезни мочеполовой системы нередко вызывают инфекционные агенты (чаще всего бактерии, реже – грибы и вирусы), их наличие проявляется зудом, жжением, резями при мочеиспускании, помутнением мочи, высокой температурой. К патогенным микроорганизмам относятся кишечная палочка, а также возбудители хламидиоза (хламидии), трихомониаза (трихомонады), гонореи (гонококки), сифилиса (бледная трепонема), генитального герпеса.
- Острая задержка мочеиспускания – это отсутствие мочеиспускания (при сохранении позывов и чувства наполнения мочевого пузыря), которое может сопровождаться выделением крови с мочой, болью внизу живота, повышением температуры тела. Все это может быть вызвано перекрытием мочевых путей, чаще всего камнями, реже – опухолевыми образованиями.
- Врожденные и приобретенные пороки развития мочевой системы:
а) канальцевая эктазия – кистозная болезнь почек, характеризующаяся расширением трубочек, входящих в состав органа. Заболевание приводит к образованию камней и хроническому бактериальному воспалению;
б) подковообразная почка – слияние 2 почек в одну, мочеточники которой заканчиваются в мочевом пузыре;
в) дивертикул чашечки почки – заполненная жидкостью полость, которая может быть как врожденной, так и следствием множества перенесенных в течение жизни инфекций, травм и мочекаменной болезни;
г) уретероцеле – кистообразное расширение терминального (впадающего в мочевой пузырь) отдела мочеточника;
д) пузырно-мочеточниковый рефлюкс – обратный заброс мочи из мочевого пузыря в мочеточник или почку (чаще всего связан с распространением инфекции мочевыводящих путей).
Само по себе наличие слизи не является признаком заболевания, но если присутствуют субъективные ощущения дискомфорта внизу живота, в поясничной области, при мочеиспускании, а также при обнаружении крови в моче следует обратиться к терапевту , педиатру , урологу , нефрологу, гинекологу . В некоторых случаях требуется консультация дерматовенеролога.
Более редкие причины, вызвавшие вышеперечисленные симптомы, оцениваются пульмонологами и эндокринологами .
Диагностика и обследования при наличии слизи в моче
Постановка диагноза при наличии слизи в моче всегда требует провдеоения лабораторных исследований.
-
Общий анализ мочи проводится для поиска слизи, оценки цвета мочи, наличия в ней белка, крови, глюкозы, воспалительных клеток.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Повышенное слюноотделение: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Пищеварение - сложный, многоэтапный процесс, требующий участия большого количества структур и органов, объединенных в пищеварительную систему.
Слюна – это один из видов пищеварительных соков, который продуцируется слюнными железами, расположенными в ротовой полости.
Выделяют 3 пары крупных слюнных желез (околоушные, подчелюстные, подъязычные) и множество мелких, расположенных в слизистой оболочке ротовой полости.
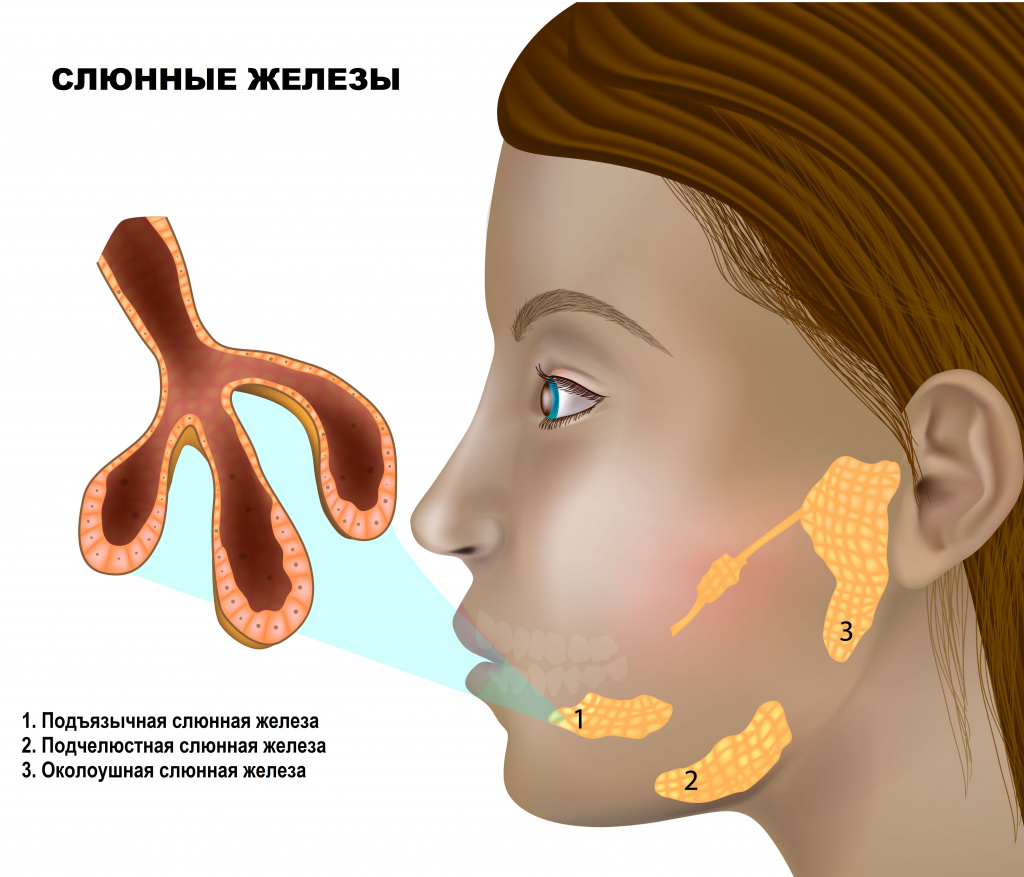
Слюна выполняет разнообразные функции. Во-первых, она увлажняет пищу и вкупе с механическим измельчением зубами способствует формированию пищевого комка, соответственно, облегчает глотание. Во-вторых, в состав слюны входит большое количество биологически активных веществ, среди которых стоит упомянуть лизоцим, обладающий бактерицидными свойствами в отношении микроорганизмов, и амилазу, которая расщепляет крахмал.
Процесс слюнотечения регулируется преимущественно рефлекторно, то есть опосредованно через нервную систему. В различных физиологических (нормальных) и патологических ситуациях возможно изменение обьема вырабатываемой слюны в сторону повышения или понижения.
Повышенное слюноотделение (гиперсаливация) – это состояние, характеризующееся образованием избыточного количества слюны, которое может сопровождаться потребностью делать больше глотательных движений или приводить к истечению слюны изо рта.
Разновидности повышенного слюноотделения (гиперсаливации)
В зависимости от действительного объема вырабатываемой слюны выделяют истинную и ложную гиперсаливацию. Истинная гиперсаливация заключается в выработке большего объема слюны, чем обычно. Ложная гиперсаливация характеризуется выработкой прежнего объема слюны, однако из-за нарушения акта глотания происходит накопление слюны в ротовой полости и возможно ее истечение из ротового отверстия - в результате создается впечатление, что выработка слюны действительно повышена.
Возможные причины повышенного слюноотделения
В здоровом организме выработка слюны увеличивается в процессе пищеварения. Слюна начинает выделяться при виде пищи или при ощущении ее запаха. После попадания пищи в ротовую полость происходит непосредственное раздражение нервных окончаний, расположенных в слизистой оболочке ротовой полости. Это стимулирует соответствующий центр нервной системы и рефлекторно приводит к усилению выработки слюны.
Таким образом, изменение объема слюноотделения происходит преимущественно за счет повышенного раздражения нервных окончаний, расположенных в ротовой полости, или за счет возбуждения центра слюноотделения головного мозга.
Поражение центра слюноотделения может стать причиной гиперсаливации. Кроме того, избыточное слюноотделение отмечается при поражении отдельных периферических нервов, иннервирующих слюнные железы, – тройничного, лицевого, языкоглоточного и их ветвей.
Среди заболеваний, вызывающих усиленное слюноотделение, стоит отметить патологии полости рта, заболевания собственно нервной системы, а также вторичные поражения нервных структур в результате изменения обмена веществ как следствие патологических процессов в других органах.
Гиперсаливация часто встречается при глистных инвазиях (при аскаридозе, энтеробиозе, стронгилоидозе, трихоцефалезе, фасциолезе, описторхозе и ряде других гельминтозов).
Необходимо отличать истинное повышение объема секретированной слюны от нарушения глотания слюны, вырабатывающейся в обычном объеме (ложная гиперсаливация). Последняя связана с нарушением иннервации мышц, участвующих в акте глотания, и с первичным поражением этих мышц.
Стоит сказать, что избыточное выделение слюны наблюдается у грудных детей с 3 месяцев жизни, что связано с особенностью функционирования нервной системы в данный период жизни ребенка и не является отклонением.
Заболевания, вызывающие повышенное слюноотделение
Среди заболеваний, вызывающих избыточное слюноотделение, можно выделить несколько групп.
- Патологические процессы, локализованные в ротовой полости: воспалительные заболевания, чаще инфекционного происхождения: ангина (воспаление миндалин), эпиглоттит (воспаление надгортанника), а также воспаление слюнных желез (паротит, субмаксиллит, сублингвит).
- Заболевания других отделов пищеварительного тракта, рефлекторно приводящие к слюнотечению: гастрит (воспаление слизистой оболочки желудка), заболевания поджелудочной железы (панкреатит) и др.
- Заболевания нервной системы, при которых наиболее часто отмечается ложная гиперсаливация, связанная с нарушением акта глотания, однако возможна и инстиная гиперсаливация: состояния после перенесенного инсульта, детский церебральный паралич, эпилепсия (во время припадка), паркинсонизм и т.д.
- Другие патологические состояния, такие как отравления инсектицидами и другими химикатами, особенно группы фосфорно-органических соединений, а также некоторыми грибами (например, мухоморами). Помимо этого некоторые заболевания эндокринных желез могут приводить к повышению аппетита и, как следствие, к избыточному слюноотделению в состоянии голода. К таковым относятся, например, гипертиреоз (избыточная секреция гормонов щитовидной железы).
Заболевания, способные вызвать гиперсаливацию, относятся к разным клиническим дисциплинам. Чтобы не ошибиться с выбором узкого специалиста, у которого пациент будет проходить лечение, сначала стоит обратиться к врачу общего профиля: терапевту или педиатру . После клинического и минимального лабораторно-инструментального обследования врач определит причину гиперсаливации и при необходимости направит пациента к специалисту: стоматологу, оториноларингологу, гастроэнтерологу , неврологу и др.
Диагностика и обследования при повышенном слюноотделении
Спектр дополнительных диагностических мероприятий определяется предполагаемой причиной, вызвавшей избыточное отделение слюны. Практически всегда врач направит пациента на проведение клинического анализа крови с развернутой лейкоцитарной формулой для оценки общего состояния организма и, в частности, для исключения воспалительных процессов.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Выделения из уха: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Ушная сера является физиологическим выделением из слухового прохода и защищает слуховой аппарат от болезнетворных бактерий. В ее состав входят сало, жирные кислоты и жироподобные вещества, а также различные минеральные соли. В норме у человека вырабатывается в течение месяца 15–20 мг ушной серы, которая имеет вид липкой желто-коричневой массы. Все иные выделения считаются патологическими и свидетельствуют о заболеваниях уха.
Разновидности выделений из уха
Выделения могут быть прозрачными, белыми, светло- или темно-желтыми, зеленоватыми (при наличии гноя). В случае попадания в ушной секрет крови выделения приобретают красноватый или коричневатый цвет.
По консистенции выделения могут быть водянистыми, иметь творожистую или хлопьевидную текстуру, иногда возможно образование корок.
При каких заболеваниях и состояниях появляются выделения из уха
Серные пробки. Избыточная работа серных желез приводит к формированию серной пробки. Чаще всего такая проблема возникает у пациентов с сахарным диабетом, метаболическим синдромом, повышенным содержанием в крови холестерина. Образование серных пробок провоцирует повышенная вязкость серы, сухость кожного покрова, попадание в ухо мелких инородных частиц (например, производственной пыли), а также избыточный рост волос в слуховом проходе. Часто серные пробки наблюдаются у лиц, занимающихся водными видами спорта, пользующихся слуховыми аппаратами, миниатюрными наушниками.
При неправильно проводимых гигиенических мероприятиях и самостоятельных попытках удалить избыток ушной серы существует риск протолкнуть ее глубже в слуховой проход, вызвав тем самым образование пробки.
Клиническими признаками серной пробки служат боль и заложенность уха, шум в ушах, особенно мучительный при соприкосновении серы с барабанной перепонкой, иногда головная боль, головокружение, тошнота.
Слизисто-гнойные и гнойные выделения являются симптомом воспаления наружного и среднего уха. При воспалении наружного уха (отите наружного уха) патологический процесс может развиваться в ушной раковине и наружном слуховом проходе (до барабанной перепонки). Чаще всего наружный отит возникает на фоне инфицирования уха бактериями и микроскопическими грибами. Первыми его признаками бывают, как правило, боль в ухе, зуд, реже – снижение слуха и чувство распирания. Слизисто-гнойные выделения появляются только при распространенной форме воспалительного процесса на всем протяжении слухового прохода.

Источником гнойных выделений в наружном ухе может быть также фурункул, расположенный в раковине или слуховом проходе. При отите среднего уха слизисто-гнойные и гнойные выделения становятся результатом инфицирования стерильного выпота из воспаленных тканей уха. Поскольку камера среднего уха закрыта барабанной перепонкой, гнойное отделяемое может появиться в наружном ухе только после образования в ней отверстия. Этому предшествуют сильная боль в ухе, повышение температуры, снижение слуха, а у детей – перевозбуждение, иногда рвота.
При мастоидите (воспалительном поражении сосцевидного отростка височной кости) также появляются гнойные выделения из уха. Как правило, это заболевание развивается как осложнение отита среднего уха и сопровождается повышением температуры, болезненностью и отечностью в области сосцевидного отростка позади уха.
Прозрачные с примесью крови или гнойные выделения появляются при остром инфекционном мирингите (воспалении барабанной перепонки), который может иметь грибковое или бактериальное происхождение. На поверхности барабанной перепонки формируются пузырьки, наполненные кровью, которые затем лопаются. Помимо выделений наблюдается заложенность уха.
Прозрачные, бесцветные или слегка розоватые выделения из уха могут стать следствием ликвореи – истечения спинномозговой жидкости. Она попадает в ушную раковину при переломах костей черепа (чаще височной) вследствие травмы.
Кроме того, прозрачные водянистые выделения иногда сопровождают аллергический отит, для которого характерны и другие признаки – зуд, заложенность уха.
Неизмененная кровь появляется из уха, как правило, после травмы и разрыва барабанной перепонки.
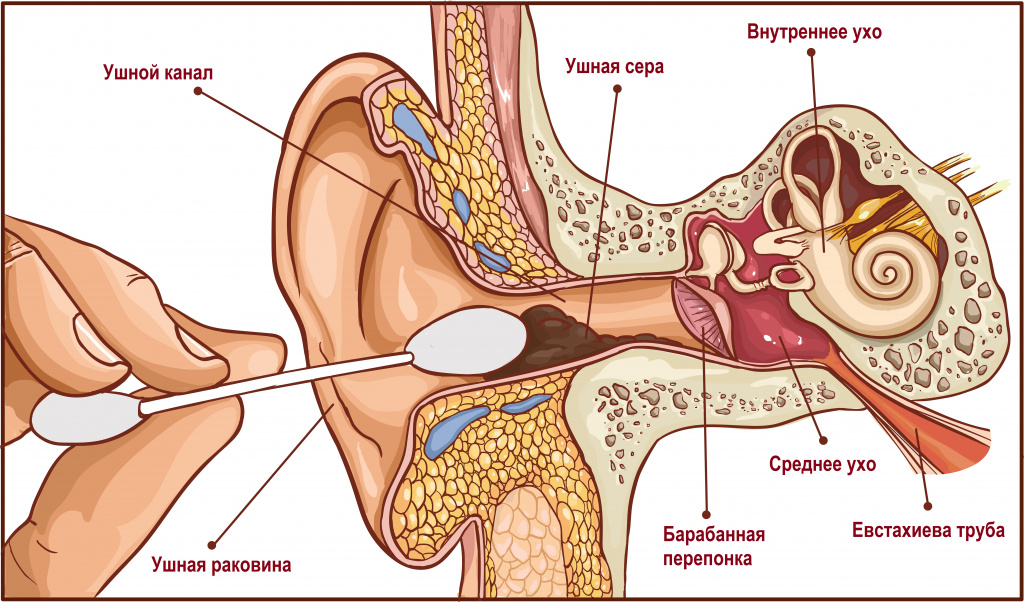
Такая травма может быть получена после акустических и механических ударов, а также в результате неправильных гигиенических процедур. Разрыв барабанной перепонки всегда сопровождается резкой болью.
Появление кровянисто-гнойных выделений из уха – одно из свидетельств наличия полипа на барабанной перепонке или слизистой оболочке среднего уха. Полип представляет собой разрастание ткани в ответ на ее раздражение. Появлению полипа предшествует активное воспаление среднего уха. Кроме того, полипы могут быть следствием мирингита, наружного отита, злокачественных новообразований. Перфорируя барабанную перепонку, полип может выступать в область наружного слухового прохода, приводя к тугоухости.
Незначительные выделения, иногда формирующие корки и отличающиеся неприятным запахом, характерны для холестеатомы – опухолевидного образования, образуемого из эпидермиса слухового прохода. В большинстве случаев холестеатома осложняет хронический гнойный эпитимпанит и образуется из слоев ороговевшего эпидермиса, воды, белков, жиров и холестерина. Формирование холестеатомы сопровождается чувствами тяжести и распирания в ухе, головной болью. При отсутствии лечения она может постепенно внедряться в сосцевидный отросток и полость черепа.
При отомикозе наблюдаются рыхлые творожистые выделения. Основными виновниками заболевания служат плесневые (чаще локализованные в наружном ухе) и дрожжеподобные грибы (чаще заселяющие среднее ухо). Клинические признаки наружного отита в этих случаях включают боль и окрашенные творожисто-некротические выделения из уха. Больные жалуются на шум в ушах и головокружение.
Выделения, которые содержат крупные, жирные хлопья, иногда с примесью гноя, характерны для себорейного ушного дерматита. Заболевание может поражать не только ухо, но и волосистую часть головы. Клиническими признаками служат сильный зуд, отек ушной раковины, шелушение кожи и мокнущие раны.
Прозрачные выделения с примесью крови (сукровичные выделения) говорят о буллезном, или гриппозном, отите. Буллы (пузырьки с жидкостью) возникают на поверхности слухового прохода и барабанной перепонки. Когда они лопаются, жидкость с сукровицей вытекает через слуховой проход в ушную раковину.
К каким врачам обращаться при выделениях из уха
В большинстве случаев заболевания уха характеризуются четкой клинической картиной, в основе которой лежит боль. Лечением таких пациентов занимается врач-оториноларинголог.
При наличии черепно-мозговой травмы, которая сопровождается ликвореей, необходима срочная госпитализация. В противном случае возможен неблагоприятный прогноз.
Выделения из уха не всегда сопровождаются болью, в частности при аллергическом отите, лечением которого занимается терапевт , педиатр и аллерголог-иммунолог .
Диагностика и обследования при выделениях из уха
При подозрении на образование серной пробки врач проводит отоскопию, во время которой обнаруживается скопление серы в слуховом проходе. Диагностика наружного и среднего отита проводится на основании жалоб пациента, отоскопии, пальпации околоушной области. Рекомендуется посев отделяемого из уха для определения возбудителя заболевания и его чувствительности к антибиотикам. Возможно аудиометрическое исследование.
Читайте также:

