Сосудистая недостаточность при отравлениях
Обновлено: 19.04.2024
Острая сердечно-сосудистая недостаточность при острых отравлениях. Шок при отравлении
Острая сердечно-сосудистая недостаточность при острых отравлениях является одной из наиболее частых причин смертельных исходов. В настоящее время экзогенные отравления рассматриваются с позиции реакции организма, находящегося в экстремальных условиях (стресс-реакция). Одним из частых вариантов такой реакции на воздействие токсического фактора является своеобразный симптомокомплекс экзотоксического шока. В этом сложном патологическом процессе острой сердечно-сосудистой (преимущественно сосудистой) недостаточности принадлежит главная роль,
При экзотоксическом шоке (как и при болевом) выделяют две фазы — компенсированную (эректильную) и декомпенсированную (торпидную). В эректильной фазе шока артериальное давление повышено, при этом отмечается снижение центрального венозного давления, уменьшение сердечного выброса, массы циркулирующей крови, повышение периферического сопротивления; в торпидной фазе все эти показатели понижены еще значительнее.
Так, центральное венозное давление достигает нуля и даже отрицательного значения.

За счет падения тонуса сосудов в большей мере расширяется венозное русло — наблюдается перераспределение крови в организме. Возникает гиповолемия сначала относительная, а затем абсолютная, причем последняя связана с капилляропатией и плазмореей. Этому способствует симпатическая стимуляция, приводящая к спазму сосудов, нарушению питания тканей, повышению сосудистой проницаемости, накоплению в организме недоокисленных продуктов метаболизма.
В развитии общей цепи патологического процесса при шоке большое значение придается изменению функции системы гипофиз — кора надпочечников (сначала наблюдается гиперфункция, а затем истощение функции этой системы). Не последняя роль принадлежит и кининовой системе. Свободные кинины, являясь вазоактивными полипептидами, увеличивают сосудистую проницаемость, нарушают функцию миокарда. Увеличение кининов при шоке связывают с повышением протеолитической активности поджелудочной железы, стимулирующей кининовую систему. Существенное значение при шоке имеют также изменения коагулирующих и реологических свойств крови. В основе этого патологического процесса лежит коагулопатия потребления.
Клинически коагулопатия проявляется в виде синдрома рассеянного внутрисосудистого свертывания крови. Характерна стадийность развития коагулопатии: гиперкоагуляция постепенно переходит в гипокоагуляцию и заканчивается фибринолизом. Для раннего периода (гиперкоагуляции) характерна агрегация эритроцитов и тромбоцитов, стаз крови в капиллярах, тромбообразование, изменение реологических свойств крови (увеличение ее вязкости).
Конечным звеном экзотоксического шока является синдром нарушения микроциркуляции, приводящий к повышению проницаемости сосудистой стенки, плазмопотере, гиповолемии, гипоксии, обменным нарушениям в тканях и др.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клиника экзотоксического шока. Лечение шока при отравлении
Для восполнения объема циркулирующей крови и борьбы с гнповолемией вводятся жидкости-плазмозаменители: полиглюкип, реополиглюкин, растворы альбумина, поляризующие смеси (гипертонические растворы глюкозы с инсулином). При некомпенсированном метаболическом ацидозе применяются внутривенно 3—8% растворы гидрокарбоната натрия. При тяжелом шоке в торпидной фазе необходимо быстрое струйное введение 1—3 л подогретых жидкостей. По мере восстановления основных показателей гемодинамики (прежде всего центрального венозного давления) переходят на капельное (поддерживающее) введение жидкостей. При хорошем диурезе за сутки может быть введено до 3—6 л и более жидкости. Инфузионная терапия (помимо нормализации гемодинамики) оказывает и дезинтоксицирующее действие на организм.
Для быстрого введения жидкостей проводится катетеризация кубитальной, подключичной или большой поверхностной вены бедра. При интенсивном введении жидкостей нужно помнить о возможной перегрузке малого круга кровообращения.
К фармакологическим средствам, благоприятно влияющим на гемодинамику при шоке, относятся глюкокортикоиды (преднизолон, гидрокортизон и др.). Они уменьшают проницаемость сосудов и оказывают благоприятное влияние на гемодинамику (улучшают периферическое кровообращение, повышают сократительную способность миокарда), стабилизируют лизосомные мембраны и препятствуют вредному действию кининов. Чаще всего преднизолон применяется внутривенно в дозах 90—120 мг (в крайне тяжелых случаях в больших дозах и повторно). Во избежание осложнений терапия глюкокортикоидами проводится непродолжительно (2—7 сут). При острой почечной недостаточности и тяжелой гипергидратации тканей глюкокортикоиды противопоказаны.

Для ликвидации адренергических реакций при шоке (вазоконстрикция) применяются вазодилятаторы — ганглиоблокаторы (пентамин, ганглерон и др.); ганглиоблокирующими и адренолитическими действиями обладает новокаин (50 мл 2% раствора в 500 мл 5% раствора глюкозы) и дроперидол с фентанилом (нейролептанальгезирущая смесь).
Для повышения тонуса сосудов применяются вазопрессоры — мезатон (1—3 мл 1% раствора) и эфедрина гидрохлорид (1—2 мл 5% раствора), для борьбы с токсической коагулопатией и рассеянным внутрисосудистым свертыванием — гепарин до 50 000—75 000 ЕД в сутки внутривенно; при явлениях фибринолиза после введения 2500 ЕД гепарина — 4—5 г фибриногена; для профилактики тром-боэмболических осложнений и улучшения кровообращения в почках, легких и печени — гепарин 20 000 ЕД внутривенно.
При гиповолемическом шоке для угнетения активности кининкалликреиновои системы применяют контрикал или трасилол внутривенно 40 000—60 000 ЕД и более в сутки.
При экзотоксическом шоке, сопровождающемся болевым синдромом (отравления веществами прижигающего действия), применяются аналгезирующие наркотики (морфина гидрохлорйд, промедол и др.), а в последние годы с той же целью — нейролентаналгезирующая смесь (фентанил, дроперидол).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
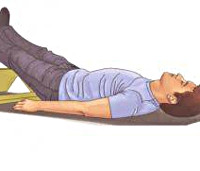
Коллапс – остро развивающаяся сосудистая недостаточность, сопровождающаяся снижением тонуса кровеносного русла и относительным уменьшением ОЦК. Проявляется резким ухудшением состояния, головокружением, тахикардией, гипотонией. В тяжелых случаях возможна утрата сознания. Диагностируется на основании клинических данных и результатов тонометрии по методу Короткова. Специфическое лечение включает кордиамин или кофеин под кожу, инфузии кристаллоидов, лежачее положение с приподнятым ножным концом. После восстановления сознания показана госпитализация для проведения дифференциальной диагностики и определения причин патологического состояния.
МКБ-10
Общие сведения
Коллаптоидное состояние (сосудистая недостаточность) – патология, которая внезапно возникает на фоне наличия хронических или острых болезней сердечно-сосудистой системы, других заболеваний. Чаще диагностируется у пациентов, склонных к гипотонии, при инфаркте миокарда, тотальной блокаде внутрисердечной проводимости, желудочковых аритмиях. По патогенезу и клиническим признакам напоминает шок. Отличается от него отсутствием характерных патофизиологических явлений на начальных стадиях – изменения pH, значительное ухудшение тканевой перфузии и нарушение работы внутренних органов не выявляются. Продолжительность коллапса обычно не превышает 1 часа, шоковое состояние может сохраняться в течение более длительного промежутка времени.

Причины коллапса
Регуляция сосудистого тонуса осуществляется с помощью трех механизмов: местного, гуморального и нервного. Нервный механизм заключается в стимуляции стенки сосуда волокнами симпатической и парасимпатической нервной системы. Гуморальный способ реализуется за счет ионов натрия и кальция, вазопрессорных гормонов (адреналина, вазопрессина, альдостерона). Местная регуляция предполагает появление очагов эктопии непосредственно в сосудистой стенке, клетки которой обладают способностью к генерации собственных электрических импульсов. Кровеносная сеть скелетных мышц регулируется преимущественно нервным способом, поэтому причинами коллапса могут стать любые состояния, при которых подавляется активность сосудодвигательного центра головного мозга. Основными этиофакторами являются:
- Инфекционные процессы. К развитию сосудистой недостаточности приводят тяжелые инфекции, сопровождающиеся выраженной интоксикацией. Наиболее часто коллапс возникает при крупозных пневмониях, сепсисе, перитоните, менингите и менингоэнцефалите, брюшном тифе, очаговых воспалительных заболеваниях ЦНС (абсцессе мозга).
- Экзогенные интоксикации. Патология выявляется при отравлении фосфорорганическими соединениями, угарным газом, лекарственными средствами, способными влиять на сосудистый тонус (клофелином, капотеном, эбрантилом). Кроме того, коллапс может развиваться под действием препаратов для местной анестезии при их эпидуральном или перидуральном введении.
- Сердечные заболевания. Наиболее распространенной причиной является острый инфаркт миокарда. Коллаптоидные состояния также могут обнаруживаться на фоне пороков развития сердца, снижения сократительной способности миокарда, тахи- или брадиаритмии, нарушения функции синусно-предсердного узла (водителя ритма), отказов атриовентрикулярного соединения (АВ-блокада 3 степени) с дискоординацией работы предсердий и желудочков.
- Травмы. Основная причина сосудистой недостаточности при травмах – большой объем кровопотери. При этом наблюдается не относительное, а фактическое уменьшение ОЦК за счет физической утраты жидкости. При отсутствии профузной геморрагии падение сосудистого тонуса становится реакцией на сильную боль, что чаще встречается у детей и пациентов с высокой тактильной чувствительностью.
Патогенез
В основе патогенеза коллаптоидных состояний лежит выраженное несоответствие пропускной способности сосудистой сети и ОЦК. Расширившиеся артерии не создают необходимого сопротивления, что приводит к резкому снижению АД. Явление может возникать при токсическом поражении сосудодвигательного центра, нарушении работы рецепторного аппарата крупных артерий и вен, неспособности сердца обеспечить необходимый объем выброса крови, недостаточном количестве жидкости в кровеносной системе. Падение артериального давления приводит к ослаблению перфузии газов в тканях, недостаточному поступлению кислорода в клетки, ишемии головного мозга и внутренних органов из-за несоответствия метаболических потребностей тела и уровня его снабжения O2.
Классификация
Разделение производится по этиологическому принципу. Существует 14 разновидностей коллапса: инфекционно-токсический, панкреатический, кардиогенный, геморрагический и пр. Поскольку при всех типах патологии проводятся одни и те же мероприятия первой помощи, подобная классификация не имеет существенного практического значения. Более актуальна систематизация по стадиям развития:
- Симпатотонический этап. Выражены компенсаторные реакции. Наблюдается спазм мелких капилляров, централизация кровообращения, выброс катехоламинов. Артериальное давление удерживается в норме или незначительно поднимается. Длительность не превышает нескольких минут, поэтому патология редко диагностируется в этой стадии.
- Ваготонический этап. Происходит частичная декомпенсация, выявляется расширение артериол и артериовенозных анастомозов. Кровь депонируется в капиллярном русле. Возникают признаки гипотонии, ухудшается кровоснабжение скелетной мускулатуры. Продолжительность периода составляет 5-15 минут в зависимости от компенсаторных возможностей организма.
- Паралитический этап. Полная декомпенсация состояния, связанная с истощением механизмов регуляции кровообращения. Отмечается пассивное расширение капилляров, видимые признаки сосудистого застоя на коже, угнетение сознания. Развивается гипоксия органов центральной нервной системы. При отсутствии помощи возможно нарушение сердечного ритма и летальный исход.
Симптомы коллапса
Клиническая картина, развивающаяся при острой сосудистой недостаточности, изменяется по мере прогрессирования болезни. Симпатотонический этап характеризуется психомоторным возбуждением, беспокойством, повышением мышечного тонуса. Пациент активен, но не полностью отдает себе отчет в своих действиях, не может спокойно сидеть или лежать даже по просьбе медперсонала, мечется в постели. Кожные покровы бледные или мраморные, конечности холодные, отмечается увеличение частоты сердечных сокращений.
На ваготонической стадии больной заторможен. На вопросы отвечает медленно, односложно, не понимает сути обращенной к нему речи. Мышечный тонус снижается, исчезает двигательная активность. Кожа бледная или серо-цианотичная, мочки ушей, губы, слизистые оболочки приобретают синеватый оттенок. АД умеренно снижается, возникает брадикардия или тахикардия. Пульс определяется слабо, имеет недостаточное наполнение и напряжение. Уменьшается клубочковая фильтрация, что становится причиной олигурии. Дыхание шумное, учащенное. Присоединяется тошнота, головокружение, рвота, выраженная слабость.
При паралитическом коллапсе происходит утрата сознания, исчезают кожные (подошвенный, брюшной) и бульбарные (небный, глотательный) рефлексы. Кожа покрыта сине-багровыми пятнами, что свидетельствует о капиллярном застое. Дыхание редкое, периодическое по типу Чейна-Стокса. ЧСС замедляется до 40-50 ударов в минуту и менее. Пульс нитевидный, АД падает до критических цифр. Ранние этапы иногда купируются без медицинского вмешательства, за счет компенсаторно-приспособительных реакций. На заключительной стадии патологии самостоятельная редукция симптоматики не наблюдается.
Осложнения
Основной опасностью при коллапсе считается нарушение кровотока в головном мозге с развитием ишемии. При длительном течении болезни это становится причиной деменции, нарушения функции внутренних органов, иннервируемых центральной нервной системой. При рвоте на фоне бессознательного состояния или сопора существует риск вдыхания желудочного содержимого. Соляная кислота в дыхательных путях вызывает ожог трахеи, бронхов, легких. Возникает аспирационная пневмония, плохо поддающаяся лечению. Отсутствие немедленной помощи на третьем этапе приводит к формированию выраженных метаболических нарушений, расстройству работы рецепторных систем и гибели пациента. Осложнением успешной реанимации в таких случаях является постреанимационная болезнь.
Диагностика
Диагностику коллапса осуществляет медицинский работник, первым оказавшийся на месте происшествия: в ОРИТ – врач анестезиолог-реаниматолог, в терапевтическом стационаре – терапевт (кардиолог, гастроэнтеролог, нефролог и др.), в хирургическом отделении – хирург. Если патология развилась вне ЛПУ, предварительный диагноз выставляет бригада скорой медицинской помощи по данным осмотра. Дополнительные методы назначают в лечебном учреждении с целью дифференциальной диагностики. Коллапс отличают от комы любой этиологии, обморока, шока. Используют следующие методики:
- Физикальное. Врач обнаруживает клинические признаки гипотонии, отсутствия или угнетения сознания, сохраняющиеся в течение 2-5 и более минут. Меньшее время бессознательного состояния с его последующим восстановлением характерно для обморока. По результатам тонометрии АД ниже 90/50. Признаки травмы головы, в том числе очаговая симптоматика, отсутствуют.
- Аппаратное. Производится после стабилизации гемодинамики для определения причин коллапса. Показано проведение КТ головы (опухоли, очаговые воспалительные процессы), КТ брюшной полости (панкреатит, желчнокаменная болезнь, механические повреждения). При наличии коронарных болей выполняется УЗИ сердца (расширение камер, врожденные пороки), электрокардиография (признаки ишемии, инфаркта миокарда). Подозрение на сосудистые нарушения подтверждают с помощью цветного допплеровского картирования, позволяющего установить степень проходимости артерий и венозных сосудов.
- Лабораторное. В ходе лабораторного обследования определяют уровень сахара в крови для исключения гипо- или гипергликемии. Обнаруживается снижение концентрации гемоглобина. Воспалительные процессы приводят к увеличению СОЭ, выраженному лейкоцитозу, иногда – повышению концентрации C-реактивного белка. При длительной гипотонии возможно смещение водородного показателя в кислую сторону, снижение концентрации электролитов в плазме.
Неотложная помощь
Пациента в состоянии коллапса укладывают на горизонтальную поверхность со слегка приподнятыми ногами. При рвоте голову поворачивают так, чтобы отделяемое свободно стекало наружу, а не попадало в дыхательные пути. ВДП очищают двумя пальцами, обернутыми марлевым тампоном или чистой тканевой салфеткой. Перечень дальнейших терапевтических мероприятий зависит от этапа коллапса:
- Стадия симпатотонии. Показаны процедуры, направленные на купирование сосудистого спазма. Внутримышечно вводят папаверин, дибазол, но-шпу. Для предотвращения гипотонии и стабилизации гемодинамики используют стероидные гормоны (дексаметазон, преднизолон). Рекомендована постановка периферического венозного катетера, контроль артериального давления и общего состояния пациента.
- Ваготонияи паралитическая стадия. Для восстановления ОЦК проводят инфузии кристаллоидных растворов, в которые при необходимости добавляют кардиотонические средства. Для профилактики аспирации желудочного содержимого на догоспитальном этапе пациенту устанавливают воздуховод или ларингеальную маску. Однократно вводят глюкокортикостероиды в дозе, соответствующей возрасту больного, кордиамин, кофеин. Патологическое дыхание является показанием для перевода на ИВЛ.
Госпитализация осуществляется в реанимационное отделение ближайшего профильного ЛПУ. В стационаре продолжаются лечебные мероприятия, назначается обследование, в ходе которого определяются причины патологии. Обеспечивается поддержка жизненно-важных функций организма: дыхания, сердечной деятельности, работы почек. Проводится терапия, направленная на устранение причин коллаптоидного приступа.
Прогноз и профилактика
Поскольку патология развивается при декомпенсации тяжелых заболеваний, прогноз зачастую неблагоприятный. Непосредственно сосудистая недостаточность сравнительно легко купируется, однако при сохранении ее первопричины приступы возникают снова. Некупирующийся коллапс приводит к гибели пациента. Профилактика заключается в своевременном лечении патологий, способных привести к резкому падению сосудистого тонуса. Грамотно подобранная терапия сердечных болезней, своевременное назначение антибиотиков при бактериальных инфекциях, полноценная детоксикация при отравлениях и гемостаз при травмах позволяют предотвратить коллапс в 90% случаев.
Отравление ядовитыми растениями — острая или хроническая интоксикация, вызванная ядами, содержащимися в травах, цветах, частях кустов, деревьев. Клиническая симптоматика различается в зависимости от типа растения. Отравление может протекать с преобладанием холинолитического или никотиноподобного синдрома, признаков поражения сердца, почек, печени, кожи, пищеварительного аппарата. Диагностируется на основании токсико-химического анализа крови и мочи, клинической картины и анамнеза. Методы лечения: антидотная терапия, дезинтоксикационные мероприятия, поддержание витальных функций организма.
МКБ-10

Общие сведения
На долю интоксикаций природными ядами приходится около 2-5% от общего количества острых отравлений. Токсичность некоторых растительных ксенобиотиков выше, чем синтетических. Например, смертельная доза цианистого калия составляет 10 мг/кг веса, мускарина, присутствующего в мухоморах — 1,1 мг/кг. Растения могут содержать несколько разновидностей отравляющего вещества: кураре, атропин, никотин, стрихнин, палитокин, рицин, фаллоидин. Наиболее опасные представители флоры — дурман, белена, болиголов, вех, паслен ядовитый, волчье лыко, лютик, чемерица.

Причины
Отравление ядовитыми растениями обычно возникает при пероральном употреблении токсичных трав или тактильном контакте с дерматотропными ядами. Группа риска: дети, люди, использующие рецепты народной медицины, работники фармацевтических предприятий. К возможным причинам относятся:
- Нечаянное употребление ядовитых растений. Чаще страдают жители городов, приезжающие на отдых в загородную зону. Они не обладают необходимыми познаниями и не способны дифференцировать опасные растения (молочай, волчье лыко) от безвредных. Интоксикации также могут развиваться при неграмотном использовании средств нетрадиционной медицины.
- Преднамеренное отравление. Токсичные растения могут использоваться для убийства человека или его нейтрализации. В средние века природные яды активно применялись в ходе дворцовых переворотов. Эксплуатировались вытяжки из аконита, болиголова, цикуты. Сегодня подобные случаи редки, так как разработаны более действенные синтетические поражающие соединения.
- Лечение алкоголизма кукольником. При одновременном использовании со спиртным растение вызывает дисульфирамоподобный эффект. Если терапия проводится тайно, человек может погибнуть, так как не осознает существующей опасности. Причина смерти — эндогенное отравление метаболитами этанола с развитием острой сердечно-сосудистой недостаточности.
- Употребление продуктов с примесью ядовитых трав. Возникает при попытках улучшить вкусовые качества блюда с помощью самостоятельно собранных растений, если человек не обладает достаточными познаниями в сфере гербологии. Количество подобных случаев не превышает 0,5-1% от всех природных экзотоксикозов.
- Кожный контакт с соком растений. Обычно вызывает местные признаки поражения. Наиболее распространены ожоги, спровоцированные соком борщевика. Они проявляются только под влиянием солнечного света. В ночное время растение безопасно. При массивных повреждениях возможна гибель пострадавшего от интоксикации и полиорганной недостаточности.
Патогенез
Патогенез напрямую зависит от вида растения и яда, содержащегося в нем. При отравлениях красавкой и беленой на первый план выходят признаки холинолитического синдрома. Нарушается выделение ацетилхолина и проводимость нервного импульса в синапсах. Никотиноподобное влияние болиголова, хвоща и веха ядовитого приводит к блокированию никотиновых рецепторов организма, что сопровождается ухудшением координации, гиперсаливацией, психическими изменениями.
Сердечные гликозиды, содержащиеся в наперстянке, горицвете, ландыше, приводят к нарушениям коронарного ритма. Происходит ингибирование действия некоторых ферментов на мембраны кардиомиоцитов, в них накапливаются ионы натрия, снижается количество внутриклеточного калия. Гелиотроп и крестовник обладают гепатотоксическим влиянием. Они провоцируют нарушение функции печени, развитие диффузных изменений паренхимы. Комплексным действием на ЦНС и сердце обладает аконит, на сердце и ЖКТ — чемерица.
Классификация
Отравление ядовитыми растениями подразделяют по причинам (бытовые, суицидальные, криминальные), по степени тяжести (легкие, средние, тяжелые и крайне тяжелые), по токсичности самого растения (высокотоксичные, среднетоксичные, слаботоксичные). Нужно учитывать, что отравляющая способность трав изменяется в зависимости от времени года и того, какая именно ее часть была употреблена в пищу. Наиболее распространенной является классификация по способности флоры поражать ту или иную систему организма:
Симптомы отравлений
Отравление нейротоксичными растениями
Клиническая картина интоксикации растительными ядами варьирует в широких пределах. Употребление нейротоксичных субстанций приводит к возникновению делирия, психомоторного возбуждения, галлюцинаций, головной боли. Позднее развивается угнетение сознания, сопор, кома. Помимо непосредственных признаков поражения ЦНС, у пациента обнаруживается рвота, тошнота, осиплость голоса, тахикардия, сухость слизистых оболочек. Длительность латентного периода зависит от дозы токсиканта и пути его поступления, может составлять от 10 минут до 10-15 часов.
Отравление кардиотоксичными растениями
Основные симптомы при приеме кардиотропных растений: аритмия, тахикардия, желудочковая экстрасистолия. Пациенты жалуются на ощущение перебоев в работе сердца, чувство сдавления в груди. Кроме того, может возникать абдоминалгия, рвота, мелькание мушек перед глазами. Если отравление ядовитыми растениями имеет хронический характер, развиваются невриты, маниакально-депрессивный психоз. Существует риск полной атриовентрикулярной блокады, остановки сердца.
Отравление гепатотоксичными растениями
Гепатотоксическое влияние трав приводит к появлению желтухи, атаксии, сосудистых звездочек на коже. Определяются явления диспепсии. Живот вздут, отхождение газов нарушено. Кал приобретает светло-серый оттенок, что свидетельствует об ухудшении оттока желчи. Токсический гепатит, развивающийся как результат отравления, нередко сочетается с поражением почек. У пострадавшего снижается количество суточной мочи, нарастают показатели мочевины и креатинина.
Поражение дерматотропными растениями
Попадание сока обжигающих растений на кожу сопровождается возникновением эритемы, пузырей, наполненных серозным содержимым. Возможны системные и местные аллергические реакции. При небольшом размере поражения угроза жизни отсутствует. Массивные травмы проявляются симптоматикой полиорганной недостаточности и интоксикации. Отравления ядами смешанного действия провоцируют картину, которая включает симптомы экзотоксикоза, относящиеся к разным группам.
Осложнения
Распространенным осложнением поражений нейротоксическими ядами считается нарушение работы дыхательных структур головного мозга и паралич респираторных мышц. Развивается у 10-15% пострадавших, при отсутствии медицинской помощи оканчивается летально. Кардиотропные яды приводят к блокаде проводимости I-II степени у 45% больных, III степени – у 3-5%. Поражение печени сопровождается формированием ДВС-синдрома, внутренних кровотечений, полиорганной недостаточности.
Химические ожоги, спровоцированные растительным соком, могут инфицироваться. При этом существует риск сепсиса, инфекционно-токсического шока. Отравляющие вещества, выделяющиеся в кровь при распаде некротизированных тканей, способны нарушить работу систем выделения. Подобная патология встречается у 6-8% больных. Отравление ядовитыми растениями смешанного действия нередко является причиной острой дыхательной и сердечно-сосудистой недостаточности, коматозного состояния. У пациентов, длительно пребывающих на ИВЛ, развиваются пневмонии.
Диагностика
- Физикальное обследование. При нарушении дыхания определяются хрипы, брадипноэ, диффузный цианоз. Может возникать неадекватное поведение, ослабление координации. Кожа бледная или синеватого оттенка, зрачки сужены при интоксикациях атропиноподобными веществами. Присутствует изменение зрения.
- Функциональные методы. На ЭКГ деформированные внеочередные комплексы QRS, волны фибрилляции F, выпадение части желудочковых сигналов, сокращение интервала R-R. АД выше или ниже нормы, характерна тахикардия.
- Лучевые исследования. На УЗИ живота — увеличение размеров печени, диффузные изменения печеночной и почечной паренхимы. На рентгенограмме больных, длительно находящихся на искусственной дыхательной поддержке, могут определяться признаки отека легких.
- Лабораторные анализы. Проводятся качественные пробы, позволяющие определить наличие токсиканта в крови или моче. Показан биохимический анализ, который обнаруживает рост активности ферментов печени. Почечная патология сопровождается увеличением количества креатинина, мочевины. Возможно снижение концентрации факторов свертывания крови.
Лечение отравлений ядовитыми растениями
Доврачебная помощь
При появлении симптомов интоксикации травами следует вызвать медиков и оказать пострадавшему первую помощь. Если яд был употреблен внутрь, необходимо произвести беззондовое промывание желудка: дать выпить 400-500 мл воды, вызвать рвоту. Процедуру повторить 3-5 раз. После контакта с кожными ядами пораженный участок необходимо промыть большим количеством чистой воды, прикрыть тканью, чтобы предотвратить попадание на него прямых солнечных лучей.
Первая медицинская помощь
Отравление ядовитыми растениями требует немедленного введения антидотов. При интоксикации беленой, дурманом вводят прозерин; наперстянкой, ландышем — лидокаин и другие антиаритмические препараты. Требуется зондовое промывание желудка с последующим введением кишечных адсорбентов. Отравляющие вещества, всосавшиеся в кровоток, нейтрализуют с помощью тиосульфата натрия, унитиола. При тяжелой патологии показана симптоматическая коррекция, инфузионная терапия.
Реанимационное пособие
В ОРИТ помещают пострадавших с тяжелой и крайне тяжелой степенью поражения. Здесь проводится круглосуточный аппаратный мониторинг состояния, массивный форсированный диурез (до 10 литров за сутки), строгий контроль водного баланса. При необходимости осуществляется респираторная поддержка с помощью аппарата ИВЛ. Полная блокада внутрисердечной проводимости требует установки внешнего кардиостимулятора. Для поддержания гемодинамики вливается дофамин, норадреналин. При остановке сердца проводятся мероприятия, направленные на восстановление жизнедеятельности.
Лечение в условиях стационара
Во время стационарного лечения пациент продолжает получать адсорбенты и антидоты. Используются способы активной детоксикации (гемосорбция или гемодиализ), форсированный диурез, солевые слабительные или кишечный лаваж. С целью купирования судорог применяют антиконвульсанты, психомоторное возбуждение устраняют нейролептическими средствами. Показано профилактическое введение антибиотиков. Это особенно актуально в отношении пациентов, длительно сохраняющих лежачее положение.
Прогноз и профилактика
Прогноз в большинстве случаев благоприятный. Отравление ядовитыми растениями в 90% наблюдений проходит без последствий. Гибель пострадавшего возможна при тяжелых интоксикациях и отсутствии специализированной помощи. Отсроченные осложнения возникают редко. Подобное происходит, если имела место полиорганная недостаточность, токсический гепатит.
Профилактика заключается в отказе от употребления незнакомых растений внутрь, исключении самолечения с помощью средств народной медицины, содержащих опасные травы, внимательном изучении информации о собираемых растениях.
3. Руководство по скорой медицинской помощи/ Багненко С.Ф., Мирошниченко А.Г., Верткин А.Л., Хубутия М.Ш. — 2007.
Читайте также:

