Современные методы лечения гнойной инфекции
Обновлено: 19.04.2024
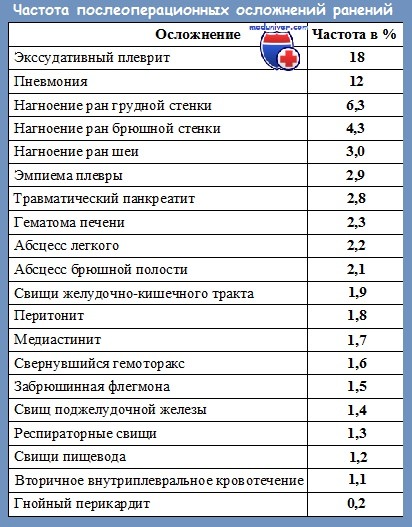
Лечение гнойных и септических осложнений ранений: устранение очага инфекции, антибиотикотерапия
Лечение любого гнойно-септического осложнения является комплексным и включает в себя следующие мероприятия:
1) Устранение первичного очага инфекции хирургическим путем. Хирургическое вмешательство прекращает дальнейшее поступление микроорганизмов. Это может быть ушивание дефекта стенки полого органа, его резекция или удаление. После этого следует санация очага гнойной инфекции, которая заключается в механическом удалении гнойного экссудата, пропитанных гноем некротических тканей из серозных полостей, средостения и забрюшинного пространства. Заключительным этапом хирургического метода лечения является полноценное дренирование гнойного очага.
Наиболее эффективным мы считаем метод активного дренирования с аспирацией и промыванием, принципы и детали которого изложены ниже, в разделах, посвященных специфическим осложнениям ранений.
2) Устранение расстройств внешнего дыхания достигается:
— обогащением кислородом вдыхаемой смеси;
— ИВЛ с положительным давлением в конце выдоха;
— постоянной санацией трахеобронхиального дерева.
Для предупреждения пневмонии применяют аэрозольные ингаляции с антибиотиками, парокислородные ингаляции, муколитики, вибромассаж груди (при отсутствии противопоказаний).
3) Коррекция расстройств системного кровообращения достигается:
— устранением дефицита объема внеклеточной жидкости (кристаллоиды, коллоиды, альбумин, кровь, по показаниям — вазопрессоры);
— снижением вязкости циркулирующей крови.
При проведении инфузионно-трансфузиониой терапии нельзя допускать возникновения легочной артериальной гипертензии.
4) Антибактериальная терапия. На протяжении нескольких десятилетий при лечении гнойных осложнений применялась эскалационная (восходящая) методика антибактериальной терапии, когда при неэффективности препаратов первого ряда назначались более мощные антибиотики.
Так, в прошлом достаточно эффективным было применение амоксициллина или ампициллина с сульбактамом, цефалоспоринов второго поколения (цефуроксима, цефокситина), третьего (цефтриаксона, цефоперазона) или четвертого (цефенима) поколений, фторхинолонов (ципрофлоксацина, левофлоксацина).
Эти препараты обычно применяли в комбинации с аминогликозидами, ванкомицином и антиаэробными средствами (метронидазол, линкомицин, клиндамицин).
Такой подход был клинически и экономически оправдан в условиях низкого уровня резистентности микроорганизмов. Однако во второй половине 80-х и в 90-х годах XX в. отмечен повсеместный рост резистентности, обусловленный как неблагоприятными изменениями внешней среды обитания (экология, социальные условия, алкоголизм, наркомания), так и бесконтрольным употреблением антибиотиков.
В настоящее время устойчивость микроорганизмов объявлена угрозой для человечества в целом. В таких условиях для лечения гнойно-септических осложнений приходится применять деэскалационную методику, которая заключается в максимально раннем назначении массивных доз антибиотика, спектр действия которого максимально охватывает всех возможных возбудителей с последующим (при получении результатов микробиологического исследования) переходом па препараты более узкого спектра.
В этом плане наиболее эффективными в настоящее время являются антибиотики из группы карбоненемов. Несмотря на более чем 20-летнее использование, уровень устойчивости к ним клинически значимых возбудителей остается низким, возможно из-за их устойчивости к бета-лактамазам, выделяемым микроорганизмами для разрушения антибиотиков.
5) Интенсивное парентеральное и энтералъное питание. В первую очередь необходимо обеспечить введение аминокислот, вследствие их усиленного потребления для сохранения барьерной функции кишечника и клеток иммунной системы. Наиболее эффективными в этом смысле являются смеси для энтерального введения, содержащие омега-3 жирные кислоты, глютамин, аргинин, а также пектин.
6) Активные методы детоксикации. Среди методов экстракорпоральной детоксикации у пострадавших с множественными и сочетанными ранениями шеи, груди и живота, осложненными сепсисом, самым распространеным и хорошо изученным является плаз-маферез.
Положительный эффект плазмафереза основан на удалении высокомолекулярных белков острой фазы воспаления, а также нормализации реологических свойств крови. Метод позволяет быстро удалять из циркулирующей крови токсины (как водорастворимые, так и связанные с белками), свободный миоглобин, активированные компоненты свертывающей системы крови, С-реактивный белок, цитокины, комплемент, лизосомальные ферменты, аутоантитела, иммунные комплексы и просто обломки разрушенных клеток и клеток в состоянии апоптоза.
Метод существует в двух модификациях: прерывистый и непрерывный. Не останавливаясь на деталях этих модификаций, необходимо подчеркнуть, что у пострадавших в критическом состоянии используют непрерывную технологию, которая меньше оказывает отрицательное влияние на гемодинамику.
7) Торможение образования медиаторов воспалительной реакции. В настоящее время большие надежды возлагаются на восполнение дефицита селена — микроэлемента, входящего в состав фермента (глютатионпероксидазы), отвечающего за антиоксидантную систему защиты клеток. В частности, достаточное количество этого фермента обеспечивает преобразование свободных радикалов в спирты и таким образом сохраняет целость клеточной мембраны.
Препараты селена при лечении гнойно-септических осложнений применяются в виде пентагидрата селенита натрия. К сожалению, в настоящее время пока нет возможности четко определить закономерности в реакциях и взаимодействиях сотен различных медиаторов, а следовательно, и избирательную нейтрализацию активности циркулирующих в крови медиаторов, как воспалительных, так и противовоспалительных.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Для цитирования: Чадаев А.П., Климиашвили А.Д. Современные методики местного медикаментозного лечения инфицированных ран. РМЖ. 2002;26:1211.
Российский государственный медицинский университет
ГКБ № 4, Москва
Н аложение лекарственных средств на раневую поверхность применялось испокон веков для лечения ран. Но время, разумеется, вносило свои коррективы: менялись взгляды на течение раневого процесса, появлялись новые лекарственные препараты, совершенствовались методы лечения.
Основные принципы деления процесса заживления ран на фазы или стадии течения были разработаны И.Г. Руфановым (1954), С.С. Гирголавом (1956), R. Ross (1968), В.И. Стручковым (1975) и М.И. Кузиным (1990). По современным представлениям, определяющим патогенетическую направленность лечебных мероприятий, раневой процесс разделяют на 3 фазы: воспаления, регенерации и реорганизации рубца с эпителизацией. В фазе воспаления вначале преобладают сосудистые реакции, характеризующие механизм воспаления, а затем происходит очищение раны от погибших тканей. Вторая фаза связана с образованием грануляционной ткани. Реорганизация рубца и эпителизация являются основными компонентами, завершающими течение раневого процесса.
Принцип подбора лекарственных средств и применения методов лечения, эффективных в той или иной фазе раневого процесса, практически отработан и традиционно не пересматривается в течение длительного времени. Медикаментозные средства используют в зависимости от конкретной фазы течения раневого процесса. Лекарственные средства, применяемые в фазе воспаления, должны оказывать антимикробный, дегидратирующий и некролитический эффекты. Препараты, используемые в фазах регенерации и реорганизации рубца с эпителизацией, должны обладать иными свойствами: стимулировать регенеративные процессы, способствуя росту грануляций и ускорению эпителизации, защищать грануляционную ткань от вторичной инфекции и подавлять рост вегетирующей в ране микрофлоры.
Совершенствование местного лечения направлено в основном на применение самых современных эффективных препаратов, и сложность подбора этих препаратов заключается в динамичном и многогранном течении процесса в зависимости от индивидуальных особенностей конкретного пациента.
В последнее время получило развитие новое направление в совершенствовании местного лечения – разработка носителей лекарственных средств. Положительное значение носителей лекарств было обнаружено еще в отношении иммобилизованных на них протеиназ (П.И. Толстых и др., 1985; В.К. Гостищев и др., 1986). На первых этапах внедрения в практику раневых покрытий использовались марлевые салфетки. Впоследствии при лечении различных по своей патогенетической природе ран применялись покрытия с самыми разнообразными фиксирующими материалами: от фильтровальной бумаги до различных многослойных многофункциональных материалов и перевязочных средств (И.А. Ерюхин, 1995; L. Flint, 1996).
Материал и методы
Левомеколь – мазь на водорастворимой основе полиэтиленоксида, содержащая левомицетин и метилурацил. Мазь обладает выраженной осмотической активностью и оказывает антимикробное и противовоспалительное действие. Метилурацил – пиримидиновое производное, стимулирует рост и размножение клеток за счет активации обменных процессов и, в частности, нуклеинового обмена. Изготовленный в виде 10% мази на жировой основе, препарат оказывает противовоспалительное действие, ускоряет заживление ран, не повреждая грануляций, но не обладает прямой противомикробной активностью. В фазе воспаления раневого процесса мы применяли левомеколь, а по мере формирования грануляций, то есть в фазе регенерации, заменяли ее 10% метилурациловой мазью.
Лечение проведено больным при открытом течении гнойных ран после вскрытия и хирургической обработки разнообразных заболеваний мягких тканей или вялотекущих гнойных процессов, так как главной задачей исследования являлось выяснение воздействия препаратов на раневой процесс независимо от причин их возникновения (табл. 2).
Результаты и обсуждение
Результаты лечения ран оценивали по клинической эффективности местного применения препаратов. В комплекс клинической оценки эффективности лечения были включены следующие параметры:
- сроки очищения ран;
- время появления грануляций;
- время появления эпителизации;
- индекс Поповой (СЗР) в процентном выражении.
Планиметрию раны для оценки скорости ее заживления проводили с помощью нанесения контуров раны на миллиметровую бумагу до начала лечения, а далее на 5, 7, 9, 11 и 15 дни в зависимости от объективных и субъективных факторов. Скорость заживления раны (СЗР) или индекс Поповой, выраженный в процентах, рассчитывали следующим образом:
ИП = (S – Sn) x 100/S x t
При этом S – величина площади раны при предшествующем измерении, Sn – величина площади раны в настоящий момент, t – число дней между первым и последующим измерением.
Результаты сравнительной оценки эффективности местного лечения гнойных ран при вторичном их заживлении в основной и контрольной группах представлены в табл. 3.
В статье рассматриваются современные проблемы антибактериальной терапии при ранениях различной этиологии, возможности и ограничения применения местных антибактериальных препаратов. Ведущим ограничением в выборе антибактериальных препаратов в настоящее время является широкое распространение полирезистентных микроорганизмов. Это значительно сужает выбор как системных, так и местных препаратов эмпирической антибактериальной терапии ран. В настоящее время в целях профилактики прогрессирования раневой инфекции находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов.
К местным антибактериальным препаратам, наиболее активно применяемым для амбулаторного ведения ран, можно отнести сульфаниламид (Ранавексим), сульфатидин серебра, неомицин с бацитрацином. Местная терапия инфицированных ран должна базироваться на этиологических и анамнестических характеристиках раны, фазе раневого процесса и объеме поражения. Местное применение антибактериальных препаратов (например, сульфаниламида) возможно при небольших по площади поражениях без активного инфекционного процесса в ране (бытовые ссадины, царапины, неглубокие порезы и ожоги).
Ключевые слова: раны, антибактериальная терапия, полирезистентность, местное применение антибиотиков, сульфаниламид.
Для цитирования: Левчук И.П., Костюченко М.В. Антибактериальные препараты для местной терапии ранений различной этиологии. РМЖ. Медицинское обозрение. 2018;2(2(II)):64-68.
Levchuk I.P., Kostyuchenko M.V.
Pirogov Russian National Research Medical University, Moscow
The article deals with modern problems of antibiotic therapy of the wounds of various etiologies, possibilities and limitations of the use of topical antibiotics. Currently, the main limitation in the choice of antibacterial drugs is the widespread use
of multiresistant microorganisms. This fact significantly reduces the choice of both systemic and topical drugs for empirical antibiotic therapy of wounds. At present, topical antibiotics are often used to prevent the progression of wound infection, which often allows to avoid systemic side effects. Topical antibacterial preparations most actively used for outpatient management of wounds can be attributed to a sulfanilamide (Ranavexim), sulfatides silver, neomycin with bacitracin. Topical therapy
of wounds should be based on etiological and anamnestic characteristics of the wound, phase of the wound process and the extent of the lesion. Topical use of antibacterial drugs (e. g. sulfanilamide) is possible with small lesions without an active infectious process in the wound (such as abrasions, scratches, small cuts and burns).
Key words: wounds, antibacterial therapy, multidrug resistance, topical application of antibiotics, sulfanilamide.
For citation: Levchuk I.P., Kostyuchenko M.V. Antibacterial drugs for topical therapy of the wounds of various etiologies // RMJ. Medical Review. 2018. № 2(II). P. 64–69.
В статье рассматриваются современные проблемы антибактериальной терапии при ранениях различной этиологии, возможности и ограничения применения местных антибактериальных препаратов
Все раны, полученные в нестерильных условиях, являются инфицированными, рост бактериальной флоры в ране провоцирует развитие воспалительного процесса, сопровождающегося повышением местной температуры, гиперемией, болью и нарушением функции части тела, на которой находится рана. Частота развития инфекционных осложнений остается весьма значительной и достигает в целом 45%. Наиболее подвержены развитию инфекционных осложнений раны, загрязненные землей, с нарушением кровоснабжения в области непосредственно самого повреждения или всей части тела, огнестрельные и минно-взрывные раны, укусы животных и человека. В зависимости от вида повреждения и условий окружающей среды в раны могут попадать различные микроорганизмы: резидентные — постоянно живущие и размножающиеся на коже (преимущественно коагулазонегативные кокки, например Staphylococcus epidermidis, S. aureus, и дифтeроиды, например Corinebacterium spp., реже — грамотрицательные бактерии), и транзиторные — в норме отсутствующие и попадающие на кожу после контакта с контаминированными объектами окружающей среды и больными людьми. В зависимости от области тела (голова, конечности, перианальная область и т. д.) спектр резидентной микрофлоры может быть различным. Транзиторная флора
также неодинакова по составу, который зависит от характера раны, этиологии, окружающей среды и может быть представлен различными инфекционно-опасными микроорганизмами (Escherichia coli, Klebsiella spp., Pseudomonas spp., Salmonella spp. и другими грамотрицательными бактериями, S. aureus, вирусами и грибами, Candida albicans, ротавирусами и др.). При повреждении кожи транзиторные микроорганизмы способны длительно колонизировать и инфицировать кожу, формируя при этом новую, гораздо более опасную резидентную (но не нормальную) флору. В большинстве случаев инфицирование обусловливается микробными ассоциациями. Так, укусы собак сопровождаются инфекционным осложнением примерно в 20% случаев, кошек — до 30–50%, человека — 70–80% [1–3].

Из-за изменения гистохимических параметров тканей в результате повреждения и разрушения защитной барьерной функции кожи даже непатогенные микроорганизмы могут стать причиной выраженных воспалительных, гнойных процессов. Для выбора оптимальной антибактериальной терапии необходимо учитывать возможный микробный спектр раны (табл.1).
Антибактериальная терапия
В настоящее время внебольничные штаммы остаются чувствительными к большому числу антибиотиков, в т. ч. β-лактамам. До конца 1990-х годов метициллин-резистентные микроорганизмы (MRSA) были исключительно внутрибольничной проблемой с преимущественным распространением в Европе. Однако в настоящее время имеются сведения и о внебольничных резервуарах полирезистентного стафилококка зоонозного происхождения, который составляет в общей массе до 50% и более на юге Европы и 10–25% в Центральной Европе и Великобритании [14]. В России в амбулаторных условиях частота встречаемости MRSA не превышает 3,8%, однако в условиях стационара частота встречаемости этих микроорганизмов, а также устойчивых к цефалоспоринам грамотрицательных E. coli и Klebsiella spp. достигает 60,4–84,9%. При выявлении высокого риска инфицированности MRSA-штаммами необходимо включить анти-MRSA-препарат в схему лечения [6–7].
В целях профилактики прогрессирования раневой инфекции в настоящее время находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов. Системной антибактериальной терапии не требуется при очагах менее 5 см после адекватной хирургической обработки [6].
В случае обширных раневых дефектов, клинических проявлений инфекции, включая системные признаки воспаления (повышение температуры тела >38° С или снижение 12×10 9 /л или лейкопения 90 уд./мин; одышка >24 дыханий/мин), иммунодефицитного состояния необходимо системное применение антибиотиков [7]. Местные лекарственные формы с антибактериальным компонентом при этом также находят место в протоколах лечения.
Активно применяющиеся в настоящее время антибактериальные препараты, при кажущемся на первый взгляд многообразии, с учетом современной концепции лечения инфицированных ран и требований, предъявляемых к подобным препаратам, имеют существенные ограничения. Спектр действия большей части широко известных препаратов значительно сузился для стационарного применения в связи с полирезистентностью микроорганизмов (табл. 2) и ограничением из-за побочных эффектов при больших раневых поверхностях (табл. 3).
Многие местно применяемые антибактериальные препараты имеют достаточно жесткие ограничения для стационарного применения в связи с резистентностью микрофлоры, а также по площади раневой поверхности из-за активного всасывания и токсичности при попадании в системный кровоток [20]. К местным антибактериальным препаратам, наиболее активно применяемым для амбулаторного ведения ран с целью профилактики развития раневой инфекции, можно отнести сульфаниламид, сульфатидин серебра, неомицин с бацитрацином, при риске негоспитальных устойчивых штаммов — мупироцин и фузидовую кислоту. Сульфаниламид не потерял актуальности и характеризуется противомикробным действием по отношению к негоспитальным штаммам грамположительных и грамотрицательных кокков, E. coli, Shigella spp., Vibrio cholerae, Haemophilus influenzae, Clostridium spp., Bacillus anthracis, Corynebacterium diphtheriae, Yersinia pestis, а также Chlamydia spp., Actinomyces spp., Toxoplasma gondii и некоторым другим бактериям при ранах и ожогах, полученных в результате несчастных случаев и в чрезвычайных ситуациях [15–16, 21].
Применяя местные антибактериальные препараты, которые непосредственно контактируют с раной, необходимо учитывать их форму выпуска и состав вспомогательных веществ, соотнося их с фазами раневого процесса.
В первой фазе раневого процесса рекомендуются для местного применения препараты на водорастворимой основе с сульфаниламидом [6]. Сульфаниламид в виде порошка для местного применения (Ранавексим в банке с дозатором) поглощает раневой экссудат, не травмирует ткани раневой поверхности, препятствует развитию микрофлоры в ране и вторичному инфицированию [21, 22]. При использовании лекарственной формы в упаковке с дозатором легко контролируются дозировка лекарственного вещества и равномерность нанесения порошка без контакта с раневой поверхностью, что уменьшает риск побочных эффектов. При глубоких ранениях в полость раны вносят 5–15 г порошка для наружного применения (Ранавексим), при этом максимальная суточная доза для взрослых составляет 15 г, для детей старше 3-х лет — 300 мг, при местном применении в виде порошка (непосредственном нанесении на раневую поверхность) препарат не обладает раздражающим ткани действием [15, 21, 23].
Во второй фазе раневого процесса следует отдавать преимущество формам, не наносящим ущерба грануляциям.
Учитывая мультирезистентность микроорганизмов, в настоящее время эмпирические схемы антибактериальной терапии претерпевают значительные изменения. Давно известные и широко используемые антибиотики остаются, как правило, препаратами выбора лишь для ведения небольших ран в амбулаторных условиях у пациентов с низким риском инфицирования MRSA и другими устойчивыми штаммами. Раны, требующие хирургического лечения в условиях стационара, автоматически переводят пациентов в группу риска, и выбор препарата меняется. При этом антибактериальный спектр применяемого препарата должен включать возможных возбудителей с учетом этиологических и анамнестических характеристик раны.
Заключение
Таким образом, при назначении антибактериальной терапии ран необходимо учитывать этиологию и обстоятельства, при которых было получено повреждение, возможный спектр возбудителей, лечение амбулаторное или стационарное, риск инфицирования резистентной микрофлорой, особенности хирургического лечения раны и фазу раневого процесса. При этом, несмотря на широкое использование местных форм антибактериальных препаратов, в настоящее время отсутствуют четкие стандартизированные подходы относительно фаз раневого процесса. Только местное применение антибактериальных препаратов (например, сульфаниламида в форме порошка для наружного применения — Ранавексима) возможно при небольших по площади поражениях без активного инфекционного процесса в ране (бытовые ссадины, царапины, неглубокие порезы и ожоги). При глубоких и обширных раневых дефектах после хирургической обработки применяется системная антибактериальная терапия, дополняемая при необходимости местными лекарственными формами.
Проблема инфекций, как внебольничных, так и нозокомиальных, не может быть решена без организации соответствующей системы микробиологического контроля в стационарах [2, 3, 7]. Этот контроль (исследование) представляет собой многоступенчатый процесс, включающий:
- забор проб клинического материала и его транспортировку в лабораторию;
- проведение бактериоскопии и посева на питательные среды для выделения возбудителя и получения чистой культуры;
- идентификация выделенных культур (до вида);
- определение их чувствительности к антибактериальным препаратам.
Возбудители послеоперационной инфекции в абдоминальной хирургии сегодня хорошо известны: Enterobacteriaceae, E. coli, Proteus spp., Ps. aeruginosa, Staphylococcus spp., Enterococcus spp. Несмотря на то что в ряде случаев возбудителями послеоперационной инфекции являются типичные нозокомиальные виды микроорганизмов (Ps. aeruginosa, MRSA/ORSA, Acinеtоbacter spp.), большинство авторов не склонны считать нагноение послеоперационных ран проявлением внутрибольничной инфекции и указывают на преимущественно эндогенный (контактный, гематогенный, лимфогенный) путь инфицирования. Иными словами, состав микробной флоры при послеоперационной раневой инфекции является прямым следствием выхода сапрофитирующей микрофлоры из ареала ее обитания в результате развития воспалительного или/и некротического процесса, нарушения анатомических барьеров в процессе оперативного вмешательства, транслокации микрофлоры [4, 5].
Основные методы профилактики развития послеоперационной инфекции по сути являются методами профилактики эндогенного инфицирования и включают специфические и неспецифические мероприятия:
- неспецифические мероприятия - предоперационная коррекция нарушений гомеостаза, нормализация доставки кислорода, коррекция сопутствующих заболеваний и иммунного дисбаланса, совершенствование техники оперирования с уменьшением травматичности и продолжительности вмешательств (особенно этапов, сопровождающихся вскрытием просвета полых органов), тщательный гемостаз, использование синтетического резорбируемого монофиламентного шовного материала;
- специфические мероприятия - различные методы воздействия на вероятных возбудителей инфекционных осложнений (прежде всего использование антимикробных препаратов).
Единственным ориентиром для прогнозирования антибактериальной чувствительности могут быть данные динамического наблюдения за распространением резистентности среди микроорганизмов, циркулирующих как в лечебном учреждении, так и во внебольничной популяции.
В связи с этим становится очевидной необходимость постоянного мониторирования эндогенной микрофлоры у пациентов хирургических отделений.
Материал и методы
В микробиологической лаборатории Новомосковской городской клинической больницы (НГКБ) проведен анализ материалов, взятых от больных с хирургическими заболеваниями органов брюшной полости, госпитализированных в хирургическое отделение, и от больных с гнойными заболеваниями мягких тканей, госпитализированных в отделение гнойной хирургии.
Забор материала на исследования осуществляли в стерильных условиях, тщательно соблюдая правила асептики. Образцы для посевов забирали до начала лечения антибактериальными препаратами. Получение жизнеспособных тканей из глубоких отделов раны после ее очистки и удаления детрита признано наиболее адекватным методом для качественной и количественной оценки микробной обсемененности.
Материал маркировали и в течение 2 ч с момента забора доставляли в микробиологическую лабораторию, где эффективность антибиотика оценивали по показателю ингибиции:
- 100-95% - абсолютная ингибиция;
Результаты и обсуждение
За 2006-2008 гг. изучено более 950 образцов. В 15,2% из них рост флоры отсутствовал, в 54,2% выделена ассоциированная флора (из двух возбудителей - 37,2%, из трех - 8,5%, из четырех - 3,4%, из пяти и более возбудителей - 5,1%), в 16,9% - только монокультуры.

В этиологической структуре доминировала грамотрицательная флора (69,8%) над грамположительной (30,2%). В табл. 1 представлен видовой состав эндогенной микрофлоры, выделенной из брюшной полости.
С учетом полученных данных общие принципы антибактериальной терапии этих больных были ориентированы на грамотрицательную микрофлору - прежде всего на Enterobacteriaceae, E. coli, Kl. pneumonia, а также на энтерококки, в частности на E. faecalis. После выделения и идентификации конкретного возбудителя при необходимости осуществляли этиотропную терапию или проводили коррекцию на основании данных антибиотикограммы.

Чувствительность семейства Enterobacteriaceae к антимикробным препаратам (рис. 1) Рисунок 1. Чувствительность семейства Enterobacteriaceae к антимикробным препаратам. зависела от вида и локализации инфекционного процесса.
Чувствительность энтеробактерий к аминопенициллинам, уреидопенициллинам и триметоприм/сульфатоксазолу может быть относительно невелика, а природной чувствительностью к цефалоспоринам первого поколения обладают только E. coli и Proteus mirabilis. Степень эффективности антимикробных препаратов к энтеробактериям - возбудителям гнойно-септических инфекций, распределилась следующим образом (в %):
- Proteus spp. - амикацин - 80,9, гентамицин - 65,2, амоксициллин и доксициклин - по 10,0, ципрофлоксацин - 55,5, офлоксацин - 84,5, цефазолин - 95,5, цефоперазон - 50,0, цефтазидим - 70,4, цефепим - 75,0;
- E. coli - амикацин - 92,6, гентамицин - 75,4, ципрофлоксацин - 84,6, офлоксацин - 88,4, левофлоксацин - 88,9, цефазолин - 91,4, цефоперазон - 83,3, цефтазидим - 85,9, цефтриаксон - 99,9, цефуроксим - 99,9, цефепим - 86,8;
- Klebsiella pneumonia - амикацин - 61,9, гентамицин - 60,0, ципрофлоксацин - 62,5, офлоксацин - 71,4, левофлоксацин - 90,1, цефазолин - 58,3, цефоперазон - 84,2, цефтазидим - 91,9, цефепим - 85,2.
Поскольку микроорганизмы семейства Enterobacteriaceae способны вырабатывать одновременно несколько разновидностей аминогликозидмодифицирующих ферментов, нередко возникает перекрестная резистентность возбудителей к различным аминогликозидным препаратам. В связи с этим выявление устойчивости энтеробактерий к одному из аминогликозидов не позволяет прогнозировать устойчивость к другим антибиотикам этой группы.
Если у больного регистрировалось инфекционное заболевание с тяжелым течением, вызванное энтеробактериями, то для лечения подбирали следующие антимикробные препараты:
- цефалоспорины третьего поколения (цефотаксим, цефтриаксон) и четвертого поколения (цефепим);
- карбапенемы (имипенем или меропенем);
- аминогликозиды второго поколения (гентамицин) и/или третьего поколения (амикацин, тобрамицин или нетилмицин);
Следует иметь в виду, что ампициллин/сульбактам и амоксициллин/клавуланат обладают одинаковым спектром антимикробного действия, однако клавулановая кислота является более сильным ингибитором бета-лактамаз.

Спектр активности цефалоспоринов второго-третьего поколений несколько расширяется, преимущественно за счет Klebsiella spp. (рис. 2). Рисунок 2. Чувствительность Klebsiella spp. к цефалоспоринам второго—третьего поколений.
Природная чувствительность энтеробактерий к цефалоспоринам третьего поколения примерно одинакова, однако штаммы возбудителей, продуцирующие бета-лактамазы расширенного спектра (ESBL), могут различаться по спектру чувствительности in vitro к этим препаратам; чаще всего исследования на наличие этих ферментов проводят у штаммов Klebsiella spp. и E. coli.
Цефтазидим не используется для лечения вызванных энтеробактериями инфекций, однако служит маркером выявления бета-лактамаз расширенного спектра. Важно подчеркнуть, что все цефалоспориновые антибиотики и монобактамы клинически неэффективны в отношении образующих ESBL штаммов энтеробактерий. Цефепим может сохранять активность в отношении части продуцирующих ESBL штаммов возбудителей. Устойчивость энтеробактерий к карбапенемам встречается редко.
Enterococcus spp. характеризуются природной резистентностью ко многим антимикробным препаратам (цефалоспорины, аминогликозиды, макролиды, линкозамиды), что затрудняет проведение рациональной антимикробной терапии. Степень эффективности антибиотиков в отношении E. faecalis распределилась следующим образом (в %): амикацин - 30,0, гентамицин - 53,7, пенициллин - 56,5, ампициллин - 77,4, амоксициллин - 78,0, оксациллин - 4,2, имипенем - 51,3, ципрофлоксацин - 33,3, офлоксацин - 43,3, ванкомицин - 86,7, цефазолин - 20,3, цефоперазон - 28,6, цефотаксим - 47,1, цефтазидим - 11,1, цефуроксим - 27,3, цефепим - 39,4, азитромицин - 21,4, кларитромицин - 26,5, клиндамицин - 66,7.

Последние исследования позволили сформировать типовой перечень антимикробных препаратов, применяемых при лечении энтерококковых инфекций. Чаще всего это бета-лактамные антибиотики, однако для микроорганизмов рода Enterococcus spp. характерны выраженные видовые различия в чувствительности к препаратам этой группы. Наибольшей чувствительностью к бета-лактамам обладает E. faecalis, а E. faеcium и другие редко встречающиеся энтерококки относятся к категории природно-устойчивых (табл. 2).
Наряду с микробиологическими исследованиями брюшной полости в микробиологической лаборатории НГКБ изучались образцы от пациентов отделения гнойной хирургии с гнойными заболеваниями мягких тканей.
Установлено, что в общем микробном пейзаже гнойных ран преобладали ассоциации возбудителей - 47,6% (преимущественно из двух культур), монокультур исследовано 39,6%. Но в микробном пейзаже постинъекционных абсцессов монокультуры преобладали - 45,4%. Грамположительная микрофлора доминировала над грамотрицательной - 78,9 и 21,1% соответственно.
Ведущими возбудителями гнойных заболеваний мягких тканей явились S. aureus и коагулазонегативные стафилококки (табл. 3), среди последних преобладал S.epidermidis. Эти и другие возбудители встречались как в ассоциациях, так и в монокультурах (рис. 3). Рисунок 3. Частота обнаружения возбудителей в монокультуре и в ассоциациях.
Общие принципы эмпирической антибактериальной терапии хирургических инфекций мягких тканей были ориентированы на грамположительную кокковую микрофлору, прежде всего на Staphylococcus spp. После выделения и идентификации возбудителя осуществлялся переход на терапию с учетом данных антибиотикограммы.

В результате проведенного в микробиологической лаборатории мониторинга резистентности Staphylococcus spp./S. aureus, выделенных из инфицированных и гнойных ран, удалось сформировать список антимикробных препаратов, наиболее приемлемых для комбинированной и монотерапии данной хирургической инфекции (табл. 4).
Среди цефалоспоринов наибольшей антистафилококковой активностью отличаются препараты первого поколения (цефалотин, цефазолин и др.). В ряду цефалоспоринов от первого к третьему поколению активность несколько снижается, однако возрастает устойчивость к действию стафилококковых бета-лактамаз. Следует помнить, что оральные цефалоспорины третьего поколения (цефиксим и цефтибутен) практически неэффективны в отношении стафилококков. Активность цефалоспоринов четвертого поколения (цефепим и цефпиром) близка к активности цефалоспоринов первого поколения, однако на практике нередко превосходит последнюю в связи с высокой устойчивостью препаратов этой группы к бета-лактамазам возбудителей.
При подборе препаратов для лечения стафилококковой инфекции принимали во внимание следующие положения:
- макролиды, линкозамиды, аминогликозиды, фторхинолоны, тетрациклины, рифампицины, триметоприм/сульфаметоксазол не являются средствами выбора для монотерапии стафилококковых инфекций;
- аминогликозидные антибиотики используются для лечения смешанных стафилококковых инфекций в комбинации с изоксазололпенициллинами, цефалоспоринами или гликопептидами. При обнаружении у стафилококков резистентности к гентамицину выделенный штамм считается устойчивым ко всем аминогликозидным антибиотикам;
- чувствительность стафилококков к макролидам может быть предсказана при использовании диска с эритромицином. Между 16-членными макролидами и линкозамидами существует полная перекрестная резистентность;
- тетрациклины, амфениколы, сульфаниламидные препараты и триметоприм редко применяются для лечения стафилококковых инфекций, поскольку большинство штаммов возбудителей (особенно в госпитальных условиях) обладают резистентностью к этим препаратам.
Таким образом, мониторинг микробного пейзажа брюшной полости пациентов хирургических отделений дает возможность формирования формулярного базового списка антимикробных препаратов, определяющего основные направления эмпирической антибактериальной терапии.
При назначении антибиотиков пациентам с хирургическими заболеваниями органов брюшной полости с профилактической целью следует ориентироваться на энтеробактерии и энтерококки как на наиболее частые контаминанты брюшной полости.
При выборе антимикробного препарата для эмпирической терапии гнойных заболеваний мягких тканей следует ориентироваться на чувствительность к данному препарату наиболее вероятных возбудителей раневой инфекции - Staphylococcus spp./S. aureus.
Проведение мониторинга антибиотикорезистентности дает возможность формирования формулярного базового списка антибактериальных препаратов в отделении гнойной хирургии, приемлемых для терапии гнойных хирургических инфекций мягких тканей.
Рана - механическое повреждение тканей с нарушением их целостности.
- По характеру повреждения тканей:
- огнестрельная,
- колотая,
- резаная,
- рубленая,
- ушибленная,
- размозженная,
- рваная,
- укушенная,
- скальпированная.
- По глубине:
- поверхностные, проникающие (без повреждения и с повреждением внутренних органов).
- По причине:
- операционные,
- стерильные,
- случайные.
В настоящее время считается, что всякая случайная рана является бактериально загрязненной, или инфицированной.
Однако,наличие инфекции в ране ещё не означает развитие гнойного процесса. Для его развития необходимы 3 фактора:
- Характер и степень повреждения тканей.
- Наличие в ране крови,инородных тел,нежизнеспособных тканей.
- Наличие патогенного микроба в достаточной концентрации.
Доказано, что для развития инфекции в ране необходима концентрация микроорганизмов 10 5 (100000) микробных тел на 1 грамм ткани. Это так называемый "критический" уровень бактериальной обсемененности. Только при превышении этого кол-ва микробов возможно развитие инфекции в неповрежденных нормальных тканях. Но "критический" уровень может быть и низким.Так, при наличии в ране крови, инородных тел,лигатур, для развития инфекции достаточно 10 4 (10000) микробных тел. А при завязывании лигатур и вызванном этим нарушение питания (лигатурная ишимия) - достаточно 10 3 (1000) микробных тел на 1 грамм ткани.
При нанесении любой раны (операционной,случайной) развивается так называемый раневой процесс. Раневой процесс- это сложный комплекс местных и общих реакций организма, развивающихся в ответ на повреждение тканей и внедрение инфекции. По современным данным, течение раневого процесса условно подразделяют на 3 основные фазы:
- 1 фаза - фаза воспаления;
- 2 фаза - фаза регенерации;
- 3 фаза - фаза организации рубца и эпителизации.
1 фаза - фаза воспаления - делится на 2 периода:
- А - период сосудистых изменений;
- Б - период очищения раны;
В 1 фазе раневого процесса наблюдаются:
- Изменение проницаемости сосудов с последующей экссудацией;
- Миграция лейкоцитов и др. клеточных элементов;
- Набухание коллагена и синтез основного вещества;
- Ацидоз за счет кислородного голодания.
В 1 фазе наряду с экссудацией идет и всасывание (резорбция) токсинов, бактерий и продуктов распада тканей. Всасывание из раны идет до закрытия раны грануляциями. При обширных гнойных ранах резорбция токсинов приводит к интоксикации организма, возникает резорбтивная лихорадка.
2 фаза - фаза регенерации - это формирование грануляций, т.е. нежной соединительной ткани с новообразованными капиллярами.
3 фаза - фаза организации рубца и эпителизации, при которой нежная соединительная ткань трансформируется в плотную рубцовую, а эпителизация начинается с краев раны. Выделяют:
- Первичное заживление ран ( первичным натяжением) - при соприкосновении краев раны и отсутствии инфекции, за 6-8 суток. Операционные раны - первичным натяжением.
- Вторичное заживление (вторичным натяжением) - при нагноении ран или большом диастазе краев раны. При этом заполняется грануляциями, процесс длительный, в течении нескольких недель.
- Заживление раны под струпом. так заживают обычно поверхностные раны, когда они покрываются кровью, клеточными элементами, образуется корка. Эпителизация идет под этой корочкой.
Лечение ран
Выделяют хирургическую обработку ран и медикаментозное лечение ран. Различают несколько видов хирургической обработки:
- Первичная хирургическая обработка раны (ПХОР) - при любой случайной ране с целью профилактики развития инфекции.
- Вторичная хирургическая обработка раны - по вторичным показаниям, уже на фоне развившейся инфекции. В зависимости от сроков выполнения хирургической обработки ран выделяют:
- раннюю ХОР - выполняют в течении первых 24 часов, цель - предупреждение инфекции;
- отсроченная ХОР - выполняется в течение 48 часов при условии предварительного применения антибиотиков;
В клинике чаще всего встречаются резанные и колотые раны. Хирургическая обработка колотой раны состоит из 3 этапов:
- рассечение тканей: колотую рану перевести в резанную;
- иссечение краев и дна раны;
- ревизия раневого канала с целью исключения проникающего ранения в полости (плевральную,брюшную).
- ХОР завершается наложением швов. Различают:
- первичный шов - сразу после ХОР;
- отсроченный шов - после ХОР накладывают швы, но не завязывают, и только через 24-48 часов швы завязывают, если в ране не развилась инфекция.
- вторичный шов - после очищения гранулирующей раны спустя 10-12 суток.
Лечение гнойных ран
Лечение гнойных ран должно соответствовать фазам течения раневого процесса.
В первой фазе - воспаления - рана характеризуется наличием гноя в ране, некроза тканей, развитием микробов, отеком тканей, всасыванием токсинов. Задачи лечения:
- Удаления гноя и некротических тканей;
- Уменьшение отека и экссудации;
- Борьба с микроорганизмами;
Методы лечения
Лечение ран в первой фазе регенерации раневого процесса
Дренирование ран: пассивное, активное.
Гипертонические растворы: Наиболее часто применяется хирургами 10 % раствор хлорида натрия (так называемый гипертонический раствор). Кроме него, есть и другие гипертонические растворы: 3-5% раствор борной кислоты, 20% р-р сахара, 30% р-р мочевины и др. Гипертонические растворы призваны обеспечить отток раневого отделяемого. Однако установлено, что их осмотическая активность длиться не более 4-8 ч.после чего они разбавляются раневым секретом, и отток прекращается. Поэтому в последнее время хирурги отказываются от гипертонического.
Мази: В хирургии применяются различные мази на жировой и вазелинланолинвой основе; мазь Вишневского, синтомициновая эмульсия, мази с а/б - тетрациклиновая, неомициновая и др. Но такие мази гидрофобны, то есть не впитывают влагу. Вследствии этого тампоны с этими мазями не обеспечивают оттока раневого секрета, становятся только пробкой. В то же время антибиотики, имеющиеся в составе мазей, не освобождаются из композиций мазей и не оказывают достаточного антимикробного действия.
Патогенетически обоснованно применение новых гидрофильных водорастворимых мазей - Левосин, левомиколь, мафенид-ацетат. Такие мази содержат в своем составе антибиотики, легко переходящие из состава мазей в рану. Осмотическая активность этих мазей превышает действие гипертонического раствора в 10-15 раз, и длится в течении 20-24 часов, поэтому достаточно одной перевязки в сутки для эффективного действия на рану.
Энзимотерапия: Для скорейшего удаления омертвевших тканей используют некролитические препараты. Широко используются протеолитические ферменты - трипсин, химопсин, химотрипсин, террилитин. Эти препараты вызывают лизис некротизированных тканей и ускоряют заживление ран. Однако, эти ферменты имеют и недостатки: в ране ферменты сохраняют свою активность не более 4-6 часов. Поэтому для эффективного лечения гнойных ран повязки надо менять 4-5 раз в сутки, что практически невозможно. Устранить такой недостаток ферментов возможно включением их в мази. Так, мазь "Ируксол" (Югославия) содержит фермент пентидазу и антисептик хлорамфеникол. Длительность действия ферментов можно увеличить путем их иммобилизации в перевязочные материалы. Так, трипсин, иммобилизованный на салфетках действует в течение 24-48 часов. Поэтому одна перевязка в сутки полностью обеспечивает лечебный эффект.
Использование растворов антисептиков. Широко применяются р-ры фурациллина, перекиси водорода, борной кислоты и др. Установлено, что эти антисептики не обладают досточной антибактериальной активностью в отношении наиболее частых возбудителей хирургической инфекции.
Из новых антисептиков следует выделить: йодопирон-препарат, содержащий йод, используют для обработки рук хирургов (0,1%) и обработки ран (0,5-1%); диоксидин 0,1-1%, р-р гипохлорид натрия.
Физические методы лечения. В первой фазе раневого процесса применяют кварцевание ран, ультразвуковую кавитацию гнойных полостей, УВЧ, гипербарическая оксигенация.
Применение лазера. В фазе воспаления раневого процесса применяются высокоэнергетические, или хирургический лазер. Умеренно расфокусированным лучом хирургического лазера выполняют выпаривание гноя и некротизированных тканей, таким образом можно добиться полной стерильности ран, что позволяет в ряде случаев накладывать первичный шов на рану.
Лечение ран во второй фазе регенерации раневого процесса
- Противовоспалительное лечение
- Защита грануляций от повреждения
- Стимуляция регенерации
Этим задачам отвечают:
- мази: метилурациловая, троксевазиновая - для стимуляции регенерации; мази на жировой основе - для защиты грануляций от повреждения; водорасворимые мази - противовоспалительное действие и защита ран от вторичного инфицирования.
- препараты растительного происхождения - сок алоэ, облепиховое и шиповниковое масло, каланхоэ.
- применение лазера - в этой фазе раневого процесса используют низкоэнергетические (терапевтические) лазеры, обладающие стимулирующим действием.
Лечение ран в третьей фазе регенерации раневого процесса (фазе эпителизации и рубцевания)
Задача: ускорить процесс эпителизации и рубцевания ран. С этой целью используют облепиховое и шиповниковое масло, аэрозоли, троксевазин - желе, низкоэнергетическое лазерное облучение.
При обширных дефектах кожных покровов, длительно незаживающих ранах и язвах во 2 и 3 фазах раневого процесса, т.е. после очищения ран от гноя и появления грануляций, можно проводить дермопластику:
Читайте также:

