Спарганоз что это такое
Обновлено: 26.04.2024
СПАРГАНОЗ (sparganosis) — гельминтоз из группы цестодозов, вызываемый личинками лентецов — плероцеркоидами и характеризующийся поражением внутренних органов, глаз, подкожной клетчатки, мышц.
Возбудитель С. у человека — плероцеркоиды, к-рых считают личиночной стадией лентеца из числа дифил-лоботриид — Spirometra erinacei eu-ropaei (Rudolphi, 1819). Окончательные хозяева лентеца — собаки, кошки, лисицы, волки, тигры, леопарды и др., у к-рых взрослые лентецы обитают в тонкой кишке. Яйца лентеца развиваются в воде, свободные зародыши (корацидии) заглатываются промежуточными хозяевами — рачками-циклопами (Mesocyclops leuckarti claus, М. obsoletus и др.), в организме к-рых превращаются в процеркоиды. При заглатывании воды с зараженными рачками-циклопами процеркоиды проникают в кишечную стенку дополнительных хозяев — лягушек, змей, птиц, млекопитающих и человека, и после миграции локализуются в соединительной ткани различных органов, под кожей, под конъюнктивой глаза, в мышцах, где превращаются в плероцеркоидов. Длина плероцеркоидов до 60 см, ширина 2—3 мм.
Человек заражается в результате проглатывания с необеззараженной водой рачков-циклопов, инвазиро-ванных процеркоидами, а также при употреблении в пищу не проваренного мяса птиц, лягушек и змей, содержащих плероцеркоиды.
В патогенезе С. ведущими факторами являются сенсибилизация организма и механическое воздействие на ткани личинок лентецов.
Клин, картина зависит от локализации плероцеркоидов. При С. глаз возникают сильные боли, слезотечение, отек и птоз век. Паразитирование личинок в подкожной клетчатке и мышцах сопровождается кожным зудом, крапивницей, ощущением передвижения гельминта. Описаны единичные поражения плероцеркоидами легких, почек, мозга, сердца, кишечника, мочевого пузыря, уретры. Клин, течение таких поражений не изучено. Длительная инвазия может привести к элефантиазу (см. Слоновость). Как и при других тканевых гельминтозах, при С. в крови выявляется эозинофилия (СМ.).
Диагностика С. основывается на определении видовой принадлежности гельминтов, извлеченных при оперативном вмешательстве или при биопсии с диагностической целью (см. Гельминтологические методы исследования) .
Лечение болезни оперативное. При невозможности проведения операции применяют внутривенно р-р новарсенола в дозах 0,3—0,45 г с интервалом в 4—5 дней, всего 4 вливания.
Прогноз серьезный, особенно при поражении глаз, мозга и внутренних органов.
Профилактика: исключается употребление необеззараженной воды из открытых водоисточников, сырого и недостаточно термически обработанного мяса птиц, лягушек, змей.
Библиография: Кассирский И. А. и др. Руководство по тропическим болезням, с. 298, М., 1974; Подъяполь-ская В. П. и Капустин В. Ф. Глистные болезни человека, с. 195, М., 1958; Соколова JI. Н. и Яро-ш у к И. Н. Случай спарганоза человека в СССР, Мед. паразитол., т. 30, № 1, с. 106, 1961; Manson’s tropical diseases, ed. by С. Wilcocks a. P. E. Manson-Bahr, p. 349, 884, Baltimore, 1972.
Спарганоз глаз. Диагностика и лечение
Возбудителем спарганоза (син.: Sparganosis, Sparganose) у человека является личиночная стадия — плероцеркоиды (снарганум) крупного гельминта — цестода Diphyllobothrium (spirometra) erinacei europei. Поражение глаз занимает центральное место в клинической картине спарганоза [Olmos E. Z.].
Спарганоз распространен преимущественно в Китае, Японии, Южной Корее, Австралии, в некоторых странах Африки и Южной Америки. Встречается спаргароз также в США, некоторых странах Европы (возможно в связи с завозом мяса змей и лягушек), в нашей стране на Дальнем Востоке и в некоторых городах центральной части.
Клиническая картина спарганоза определяется аллергизирующим воздействием и механическим повреждением различных тканей и органов плероцеркоидами — мигрирующими и фиксированными личинками.
Паразитирующие под кожей и в мышцах личинки спарганоза приводят к очаговому воспалению, зуду, кожным высыпаниям, реже — формированию абсцесса. Иногда больные ощущают передвижение паразита под кожей. Обнаруживается мигрирующий болезненный подкожный отечный очаг.
Спарганоз головного мозга сопровождается очаговыми поражениями, парезами, умеренной водянкой головного мозга. Описаны случаи обнаружения личинок в стенках кишечника, почках, мочевом пузыре, легких, сердце [Калмыков П. Г., Первомайский Г. С.].
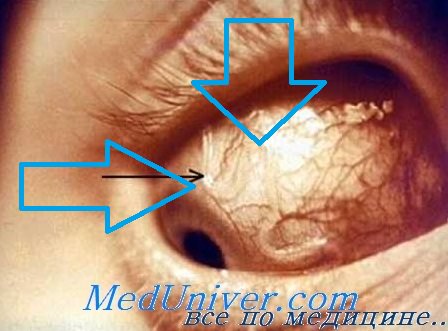
Поражение глаз при спарганозе. Следует еще раз подчеркнуть, что, кроме энтерального пути заражения, важное значение имеет контактный путь — через конъюнктиву глаза. Возможность такого заражения была экспериментально доказана еще в 1928 г. в опытах на обезьянах, в конъюнк тивальпый мешок которых вносили личинок, взятых из мышц лягушки [Duke-Elder S.].
Необходимо отметить, что у ряда народностей сохраняется традиция лечить некоторые глазные болезни путем прикладывания мышечной ткани лягушек. Давно замечено, что это может служить причиной поражения глаз человека [Matais F., Lutz H.].
A. Larmande подчеркивает ряд особенностей глазного спарганоза: отсутствие сильных болей и аденопатии, несмотря па выраженные глазные симптомы, и исключительно редкие случаи проникновения личинки внутрь глаза. Поражение глаз при спарганозе развивается медленно (месяцы), обычно с периодическими обострениями в связи с миграцией личинки. Со временем состояние улучшается, возможна спонтанная резорбции очагов поражения.
Диагностика спарганоза. Диагностировать болезнь трудно. Подозрение на наличие спарганоза основывается на типичной клинической картине и эпидемиологическом анамнезе. Диагноз уточняют при обнаружении личинок в удаленных узлах. При спарганозе в крови выявляют выраженную эозинофилию.
Лечение и профилактика спарганоза. Основным методом остается хирургическое удаление кисты или опухоли с личинкой. Е. Olmos подчеркивает необходимость предварительного уничтожения личинки путем инъекции этилового алкоголя с анестетиком. В тех случаях, когда невозможно произвести хирургическое вмешательство, применяют новарсенол (Neoarsaminol, Neoarsphenaminum, Novarsan, Novarsenolum) внутривенно по 0,15—0,6 г с интервалом в 4—5 дней [Olmos E. Z.]. Необходимо обратить внимание па то, что различные токсические реакции могут вызвать также инъекции этилового алкоголя, анестетика и новарсенола. Местно и внутрь назначают десенсибилизирующие средства.
Меры профилактики спарганоза — запрещение употребления сырой воды для питья в эндемичных по спар-ганозу районах, достаточная термическая обработка мяса животных, санитарно-просветительная работа.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Поражение глаз при синдроме Рейтера и спарганозе
Синдром Рейтера (уретроокулосиновиальный синдром) — вариант реактивного артрита, характеризующийся развитием уретрита, конъюнктивита (иридоциклита) и артрита.
Синдромом Рейтера поражаются лица до 60 лет. В большинстве случаев при тщательном опросе выявляется предшествующая за 1—4 нед до заболевания мочеполовая (Chlamydia trachomatis, гонорея) или кишечная (йерсинии, сальмонеллы, шигеллы, кампилобактерии) инфекция, которая, однако, зачастую не выявляется (до 40% случаев). При гонорее имеет значение сопутствующий хламидиоз.
Часто начальным проявлением болезни является уретрит, у некоторых больных протекающий бессимптомно, с развитием в дальнейшем цистита, простатита у мужчин, цервицита и сальпингита — у женщин.
В начале болезни может развиваться слизисто-гнойный конъюнктивит, течение которого у некоторых больных легкое, он быстро купируется, тогда как у других он стойкий и может сопровождаться иридоциклитом. При этом поражение сосудистой оболочки может быть тяжелым, стать рецидивирующим или хроническим.
Часто поражаются также кожа в виде подошвенной и ладонной кератодермии, узловатой эритемы, циркулярного баланита и слизистая оболочка полости рта в виде малоболезненного афтозного стоматита. У некоторых больных может поражаться миокард с нарушением проводимости.
Результаты лабораторного исследования выявляют ускорение СОЭ, повышение С-реактивного белка, сиаловых кислот и фибриногена. Часто выявляется HLA В-27, ревматоидный фактор отсутствует. Серологические исследования на кишечные инфекции или мочеполовой хламидиоз могут дать диагностические титры. Иногда удается выделить возбудителя из кала или уретры. При рентгенографии суставов может определяться околосуставной остеопороз.
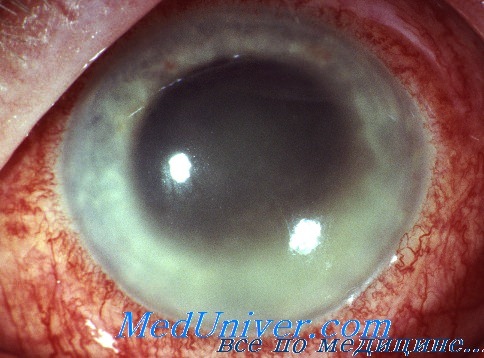
Поражение глаз при спарганозе
Возбудителем спарганоза у человека является личиночная стадия — плероцеркоиды (спарганум) крупного гельминта — цестода Diphyllobotrium (spirometra) erinacei europei. Поражение глаз является ведущим в клинической картине спарганоза.
Окончательными хозяевами взрослого гельминта являются домашние и некоторые дикие хищники (кошка, собака, лисица, волк, тигр). Промежуточный хозяин - циклоп. Дополнительным хозяином наряду с лягушками, змеями, птицами и млекопитающими является человек. Заражение человека может произойти при употреблении в пищу недостаточно термически обработанного мяса змей и лягушек или проглатывании зараженных циклопов при купании. Возможно заражение при повреждении кожных покровов или при попадании возбудителя на слизистые оболочки, в том числе конъюнктиву глаз.
При энтеральном пути заражение спарганозом происходит в основном процеркоидами, которые после миграции локализуются под конъюнктивой глаза, кожей, в различных внутренних органах, превращаясь затем в следующую стадию — плероцеркоидов. При контактном пути заражения в организм человека из тканей животных попадают плероцеркоиды, также способные проникать в различные ткани организма, в том числе в головной мозг и глаза.
Спарганоз распространен преимущественно в странах Юго-Восточной Азии, некоторых странах Африки и Южной Америки.
Орган зрения спарганозом чаще поражается при контактном пути заражения. Чаще всего поражения глаз спарганозом проявляются следующим образом:
• веки — отек, блефароспазм, птоз, узлы, наличие личинки;
• конъюнктива — хемоз, конъюнктивит, узлы, наличие личинки;
• глазница — отек, гранулема, наличие личинки;
• другие — слезотечение, светобоязнь, кератит, сдавление зрительного нерва и вен глазницы.
Первые признаки глазных поражений спарганозом отмечаются через 8—15 дней после заражения, чаще процесс бывает односторонним. Выделяют три наиболее характерные клинические формы спарганоза.
Поражение век спарганозом. Встречается наиболее часто и связано с паразитированием гельминта в подкожной жировой клетчатке. В дальнейшем формируется воспаленный узел.
Спарганозный конъюнктивит. Эта форма развивается при локализации личинки под конъюнктивой. Наблюдается резко выраженный отек конъюнктивы, хемоз без отделяемого, светобоязнь и блефароспазм. Утолщенная слизистая оболочка поднимается в виде узла, который может достигать размера фасоли. В дальнейшем отек и раздражение глаза уменьшаются и становится виден гельминт в кистеобразной опухоли, расположенной под конъюнктивой глазного яблока, около слезного мясца или в виде плоской желтой бляшки в конъюнктиве верхнего свода.
Орбитальная форма спарганоза. Этот вариант спарганоза развивается при локализации паразита в глазнице. Отмечается экзофтальм, глазное яблоко утрачивает подвижность. При тяжелом течении заболевания развивается осложнение — поражение роговицы и сдавление зрительного нерва и вен при отеке глазницы.
Несмотря на выраженные изменения со стороны глаза в большинстве случаев отсутствуют сильные боли и нет увеличения лимфатических узлов, личинка редко проникает внутрь глазного яблока. Процесс протекает долго (месяцы), личинка мигрирует медленно. Со временем состояние улучшается, возможна спонтанная резорбция очагов поражения.
Диагностика спарганоза трудна. Диагноз уточняется после идентификации удаленного из глаза паразита. В крови выявляется эозинофилия.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Диагностика паразитозов головного мозга по КТ, МРТ
а) Определение:
• Редкие паразитарные инфекции, поражающие ЦНС
• Включают парагонимоз, спарганоз, трипаносомоз, трихинеллез, шистосомоз
б) Визуализация:
2. КТ паразитозов головного мозга:
• Бесконтрастная КТ:
о Парагонимоз: конгломерат из множественных гранулем ± геморрагический компонент:
- Множественные округлые или овальные обызвествления, окруженные участками низкой плотности, атрофия коры, вентрикуломегалия
о Шистосомоз: одиночное или множественные гиперденсные поражения с отеком и масс-эффектом
о Спарганоз: конгломерат, поликистозное объемное образование с перифокальным отеком:
- Обычно одностороннее полушарное поражение
- Атрофия, обызвествление, расширение желудочков при хроническом течении
о Трихинеллез: гиподенсные участки поражения белого вещества, кортикальные инфаркты
о Трипаносомоз: отек с рассеянными петехиальными кровоизлияниями
• КТ с контрастированием:
о Парагонимоз: кольцевой характер контрастирования
о Трихинеллез: множественные микроинфаркты с кольцевым характером контрастирования
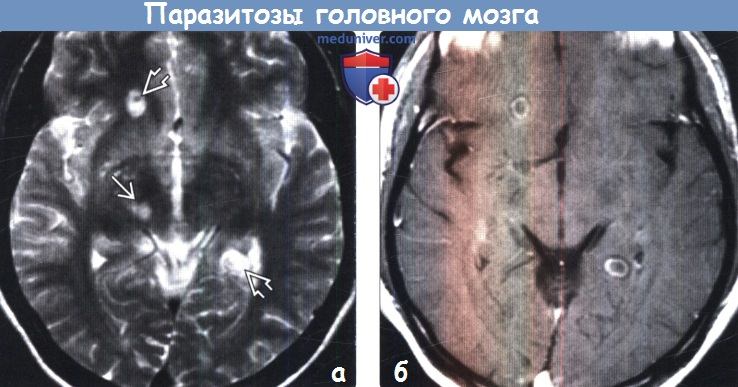
(а) МРТ, Т2-ВИ, аксиальный срез: определяются множественные округлые гиперинтенсивные поражения, расположенные в больших полушариях и правых отделах ствола мозга. Некоторые из описанных поражений характеризуются смешанной интенсивностью сигнала, имея гипоинтенсивные очаги или гипоинтенсивный ободок.
(б) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у этого же пациента со спарганозом определяется кольцевой характер контрастирования поражений. Данная картина имитирует другие паразитарные поражения, включая гораздо более частый нейроцистицеркоз. Спарганоз встречается крайне редко и связан с приемом загрязненной воды или пищи.
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастированием является наиболее чувствительным методом в выявлении поражений
о КТ может быть полезна для выявления обызвествления
• Совет по протоколу исследования:
о МРТ с контрастированием
в) Дифференциальный диагноз паразитозов головного мозга:
1. Мультиформная глиобластома:
• Характерно контрастирование по типу толстого неровного ободка с центральным некрозом
• Часто поражается мозолистое тело
• Обычно у взрослых пожилого возраста
2. Паренхимальное метастатическое поражение:
• Накапливающее контраст объемное образование, расположенное на границе между серым и белым веществом
• Часто множественный характер
• Часто известна первичная опухоль
3. Абсцесс:
• Характерны гипоинтенсивный на Т2-ВИ ободок и ДВИ(+)
• Контрастирование по типу кольца, имеющего меньшую толщину в обращенных к желудочкам отделах
4. Нейроцистицеркоз:
• Киста со сколексом в пристеночных отделах
• Часто множественный характер поражения
5. Нейросаркоидоз:
• Накапливающие контрастное вещество поражения с вовлечением твердой мозговой оболочки, лептоменинкс и субарахноидального пространства
• Редко поражается мозговая паренхима:
о Гипоталамус > ствол мозга > большие полушария > полушария мозжечка
6. Арахноидальная киста:
• Не накапливающая контрастное вещество одиночная киста ликворной КТ-плотности/интенсивности сигнала
• Наиболее часто-передние отделы средней черепной ямки
г) Патология:
1. Общие характеристики паразитозов головного мозга:
• Этиология:
о Парагонимоз: употребление в пищу недоваренных пресноводных крабов или раков, зараженных трематодой Paragonimus westermani (легочный сосальщик):
- Гельминты проникают через отверстия основания черепа и мозговые оболочки с последующей инвазией паренхимы головного мозга
- Вызывают гранулематозную воспалительную реакцию
о Шистосомоз: инвазия трематод (сосальщиков):
- Хозяева-пресноводные улитки
- Высвобождение личинок шистосомы (церкарий) в воду
- Заражение людей происходит через кожу
- Паразиты мигрируют в легкие и печень, достигают венозной системы
о Спарганоз: употребление в пищу загрязненной воды или пищи (змеи, рыбы, лягушки):
- Личинки мигрируют через отверстия основания черепа, достигая головного мозга
о Трихинеллез: употребление в пищу сырого мяса, содержащего инфекционные инкапсулированные личинки трихинелл
о Трипаносомоз: африканский (муха цеце) и американский (болезнь Шагаса):
- Африканский: передается человеку мухой цеце; проникает в мозговые оболочки, субарахноидальное пространство, ПВП
- Американский: переносится клопами семейства хищнецов
2. Макроскопические и хирургические особенности:
• Парагонимоз: кистозные поражения вырабатывают токсины, которые приводят к инфаркту, кровоизлиянию, менингиту, формированию спаек
• Шистосомоз: гранулематозный энцефалит, обнаруживаемые при микроскопии яйца
• Спарганоз: при хирургическом вмешательстве обнаруживается живой или подвергшийся дегенерации гельминт, окруженный гранулемой
• Трихинеллез: эозинофильный менингоэнцефалит, ишемические поражения, петехиальные кровоизлияния, некроз
• Трипаносомоз: отек, гиперемия, кровоизлияние
д) Клиническая картина:
1. Проявления паразитозов головного мозга:
• Наиболее частые признаки/симптомы:
о Парагонимоз: головная боль, очаговый неврологический дефицит
о Шистосомоз: энцефалопатия, судороги, парезы, головная боль, нарушения зрения
о Спарганоз: головная боль, судороги, неврологическая симптоматика
о Трихинеллез: лихорадка, головная боль, делирий, судороги, очаговый неврологический дефицит
о Африканский трипаносомоз: изменение поведения, безразличие к происходящему, дневная сонливость
о Американский трипаносомоз: острый (лихорадка, отек лица, конъюнктивит), хронический (неврологическая симптоматика)
• Клинический профиль:
о Варьирует в зависимости от вида паразита, стадии развития, иммунного ответа хозяина
о При некоторых заболеваниях может быть полезен ИФА
2. Демография:
• Возраст:
о Большинство паразитарных инфекций встречаются во всех возрастных группах, но чаще у детей и молодых взрослых
• Половая принадлежность:
о Большинство паразитарных инфекций чаще встречаются у лиц мужского пола
• Эпидемиология:
о Нейроцистицеркоз является наиболее распространенным паразитозом во всем мире
о Распространение заболеваний связано с путешествиями, иммиграцией
о Парагонимоз: поражение головного мозга в 2-27% случаев:
- Эндемичные регионы: Восточная и Юго-Восточная Азия, в том числе Корея, Китай и Япония
о Шистосомоз: в 2% случаев возникают осложнения со стороны ЦНС:
- Эндемичные регионы: тропическая Африка, северо-восточная часть Южной Америки и острова Карибского бассейна
о Спарганоз: встречается крайне редко:
- Высокий уровень заболеваемости в Юго-Восточной Азии, Японии, Китае и Кореи
о Трихинеллез: поражение ЦНС в 10-24% случаев
3. Течение и прогноз:
• Некоторые паразитарные инфекции (например, эхинококкоз) развиваются медленно, в течение многих лет
• Шистосомоз: противоглистное лечение улучшает состояние пациента в течение шести недель с полным разрешением в течение шести месяцев
• Трихинеллез: смертность у 5-10% зараженных пациентов
• Американский трипаносомоз: смертность у 2-10% пациентов с менингоэнцефалитом
4. Лечение:
• Метод варьирует от пероральной терапии до резекции пораженных участков
е) Диагностическая памятка. Обратите внимание:
• Сложные конгломераты паразитарных кист любой этиологии могут имитировать опухоль головного мозга
• Сведения о географии путешествий пациента часто имеют ключевое значение для постановки диагноза
Спарганоз – паразитарная инфекция, вызываемая цестодами рода Spirometra, в том числе С. mansoni, С. ranarum, С. mansonoides и С. erinacei, а также Sparganum proliferum. Взрослые особи Spirometra SPP и Sparganum mansoni обитают в организмах собак, кошек и других плотоядных животных, их количество может доходить до 7 особей.
Также личинки могут поедать раки и другие пресноводные панцирные и беспозвоночные. Яйца преимущественно попадают в тело животного с пресной водой, а выделяются с калом.
Рыбы, рептилии и земноводные, проглатывающие речной планктон и мелких рачков, содержащих процеркоиды, выполняют функцию промежуточных хозяев. Человек не является окончательным хозяином для Spirometra SPP, однако выполняет функцию паратенического или второго промежуточного хозяина.
Люди могут заразиться путем случайного проглатывания речного планктона или контакта с больной собакой или кошкой, а также вследствие употребления не до конца готового мяса животного, являющегося промежуточным хозяином паразита. В организме человека спаргана может жить до 20 лет.
Род Spirometra обитает во всем мире, однако большинство случаев заболевания людей регистрируется на территории Юго-Восточной Азии. Спарганоз является эндемическим заболеванием животных в Северной Америке, тем не менее, случаи заболевания людей в этом регионе встречаются редко.
Род паразитов Sparganum первоначально был описан в 1854 году. Первый случай заболевания человека был зафиксирован в Китае в 1882 году, и был вызван паразитом Sparganum mansoni, преобладающим на территории Азии. В 1935 году был описан паразит Spirometra mansonoides, который обитал на территории США.
Первый случай заражения непролиферативной формой S. mansonoides в штатах произошел в 1914 году. В то время как заражение паразитом в пролиферативной форме было зафиксировано ранее, еще в 1908 году. Sparganum (спарганум) представляет собой беловатый морщинистый лентообразный организм, размеры которого составляют 3 мм в ширину и около 30 сантиметров в длину. Личинки Sparganum твердые, имеют две продольные канавки и присоски.
Как происходит заражение спарганозом?
Заражение происходит тремя основными путями:
- Употребление зараженной воды.
- Употребление зараженного мяса.
- Нетрадиционные методы лечения.
Питье зараженной воды или случайное попадание речного планктона в организм человека с водой - наиболее распространенная причина заражения после употребления мяса. Личинка, попадая с водой в желудок, проникает в стенки кишечника и движется к мышцам или подкожным тканям, где вырастает до размеров взрослой особи.
При употреблении мяса, зараженного плероцеркоидами, человек так же становится носителем паразита. В некоторых странах сырое мясо является пищевой нормой. Процесс аналогичен первому типу заражения – личинка проникает в желудок, попадает затем в кишечник, выделяя стробилы, и мигрирует через стенки кишечника во внутренние ткани, где вырастает до взрослой особи.
Нетрадиционные методы лечения подразумевают прикладывание к ране сырого мяса змеи или лягушки. Обычно такое лечение практикуется в азиатских странах. Там к поврежденному глазу вполне могут приложить лягушку.
Инкубационный период составляет от 20 дней до 14 месяцев. Однако личинки спарганума могут находиться в организме человека десятилетиями, прежде чем появятся первые симптомы заболевания.
Клинические проявления спарганоза зависят от того, какие органы и ткани были заражены. Подкожные ткани чаще всего поражаются паразитом, изредка могут быть затронуты внутренние органы, глаза, головной мозг.
На начальных этапах заболевание проходит бессимптомно, однако с течением времени его присутствие вызывает болезненную воспалительную реакцию в окружающих тканях. Спарганоз может вызвать непроходимость кишечника, несмотря на подкожную локализацию (в основном), паразит легко проникает в стенки кишечника, молочные железы, мошонку, придатки, мочеточники, мочевой пузырь, сердце и легкие.
Личинки червей обычно имеют размер от 1 до 2 см в диаметре, а ткани вокруг них становятся болезненными и отечными. Эти уплотнения могут сохраняться под кожей в течение нескольких месяцев или даже лет без каких-либо симптомов, но внезапно становятся болезненными. Некоторые больные жалуются на перемещающиеся узелки, которые появляются и исчезают на протяжении многих лет.
Лабораторная диагностика заключается в анализе инфицированной ткани. Взрослую особь определяют после созревания. Проводится анализ тканей содержимого опухоли или изучение паразита в образцах кала.
Виды спарганоза и симптомы заболевания
Церебральный спарганоз характеризуется следующими симптомами:
- слабость, усталость;
- спутанность сознания;
- головные боли;
- потеря памяти;
- кома;
- лихорадка;
- парестезия;
- неврозы;
- двигательные нарушения;
- различные расстройства нервной системы.
Особенно страдает от инфекции лобно-теменная доля головного мозга, в некоторых случаях может быть поражен мозжечок. Иногда случается кровоизлияние в мозг.
Точный диагноз, как правило, ставится после хирургического удаления подкожной опухоли и проведения биопсии тканей. Хирургическое вмешательство обычно требуется, если образование объемное и причиняет пациенту дискомфорт.
Глазной спарганоз вызывает особенно интенсивную реакцию с периорбитальным отеком. Этот вид инфекции может привести к слепоте, поскольку паразит мигрирует с конъюнктивы в орбитальные ткани. В орбитальных тканях личинка располагается в заднем полюсе, вызывая сильнейшее воспаление, которое приводит к экзофтальму и лагофтальму, провоцирующим язву роговицы. Глазная инфекция является причиной сильной боли, раздражения, усиленного слезотечения и заметного отека век.
Лечение спарганоза
Хирургическое удаление личинок спарганума – наиболее эффективный метод лечения спарганоза. Однако при поражении внутренних органов одной хирургии недостаточно. Основными препаратами, используемыми при спарганозе, является Празиквантел, Альбендазол, Мебендазол. Однако специалисты отмечают, что лишь длительное лечение Празиквантелом и Мебендазолом может помочь устранить пролиферативную форму спарганоза. Иногда препараты оказываются неэффективными, и требуется хирургическое вмешательство.
Празиквантел может быть эффективным при введении в суммарной дозе от 120 до 150 мг на один кг массы тела, в течение 2 дней. Тем не менее, лечение Празиквантелом имеет лишь ограниченный успех. Церебральный спарганоз так же требует хирургического извлечения паразита. На взрослых особей Празиквантел не действует. Попытки хирургического удаления С. proliferum не увенчались успехом из-за широкого распространения личинки в организме.
Локализация поражения определяется с помощью компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). В случае церебрального спарганоза используют иммуноферментный анализ спинномозговой жидкости или сыворотки.
Специалисты рекомендуют проводить КТ повторно с интервалом в 1-3 месяца для оценки изменения размеров и расположения узелков, если паразит всё еще жив после лечения.
Средний возраст больных спарганозом – от 20 до 50 лет.
Профилактика спарганоза
В эндемичных районах население должно быть информировано о вреде питьевой воды из природных источников. Основной проблемой стран третьего мира является отсутствие питьевой воды хорошего качества. Важно ограничивать употребление любого мяса или рыбы при посещении экзотических стран. Не следует употреблять в пищу змей или лягушек, даже при желании приобщиться к культурным традициям незнакомой страны.
Соблюдение личной гигиены, мытье рук после посещения общественных туалетов, отказ от питания на улице – основные методы предотвращения заболевания.
Читайте также:

